Системный васкулит черджа стросса
Болезни органов дыхания
Общее описание
Синдром Черджа-Стросса (СЧС) относится к системным васкулитам. Из этой группы СЧС выделяют 6 основополагающих особенностей:
![]()
манифестация бронхиальной астмы;- увеличение более чем на 10% количества эозинофилов;
- моно- или полинейропатия;
- легочные инфильтраты летучего характера;
- синуситы;
- внесосудистое скопление эозинофилов в тканях.
Диагноз СЧС считается установленным, когда определяют присутствие хотя бы 4 из 6 признаков. Неоспоримым является то, что именно симптомы бронхиальной астмы дают возможность врачу выделить именно эту форму васкулита, а не другую.
Заболеть можно в любом возрасте, однако больше вероятности в возрасте 40–50 лет. У женщин СЧС встречается в 3 раза чаще, чем у мужчин.
Возникновение васкулитов, как правило, наблюдается при длительном и зачастую бессимптомном носительстве в организме вирусов гепатитов B и С, а также иммунодефицита I типа. Считается, что повышается продукция антител к цитоплазме нейтрофилов класса ANCA, которые обладают разрушающим действием на сосуды. Есть данные, подтверждающие, что именно такой характер воспалительной реакции стенки сосудов на воздействие ANCA обусловлен генетически. В пользу данного наблюдения свидетельствует то, что в семьях, где проживают больные системными васкулитами, имеется склонность к аллергии. Патологические изменения при СЧС протекают с формированием некрозов и кавернозных полостей в легких с различной степенью их распространенности.
Симптомы синдрома Черджа-Стросса
- Аллергический ринит.
- Полипозные разрастания в носу, синусит.
- Раннее назначение системных кортикостероидов по поводу тяжелой бронхиальной астмы.
- Появление легочных инфильтратов.
- Длительное повышение температуры тела.
- Похудение.
- Миалгии, артралгии.
- Одышка.
- Отеки.
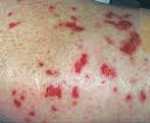
- Появление на коже туловища и конечностей пурпур и подкожных узелков.
- Психоэмоциональная лабильность.
- Эпилептические припадки.
Диагностика синдрома Черджа-Стросса
- Общий анализ крови: превышение на 10% количества эозинофилов; увеличение скорости оседания эритроцитов.
- Общий анализ мочи: появление белка и повышение количества эритроцитов.
- Компьютерная томография легких: визуализация паренхиматозных инфильтратов, которые, как правило, располагаются по периферии; утолщение стенок бронхов; в ряде мест расширены, видны бронхоэктазы.
- Трансбронхиальная биопсия, биопсия кожи и подкожной клетчатки: выраженная эозинофильная инфильтрация стенки мелких сосудов, некротизирующие гранулемы.
- Микроскопия плеврального экссудата: выявление эозинофилии.
- Микроскопия бронхоальвеолярного лаважа: выявление эозинофилии.
- Иммунологическое исследование: повышение содержания антител ANCA. Принципиальное внимание уделяют повышению уровня общего IgE и перинуклеарных антител с антимиелопероксидазной активностью (PANCA).
- Эхокардиографическое исследование: признаки митральной регургитации, фиброзные изменения в сердечной мышце.
Лечение синдрома Черджа-Стросса
Из осложнений СЧС наиболее опасным является развитие пневмонии, этиологическим фактором которой чаще всего выступает Pneumocystis carini.
Имеются противопоказания. Необходима консультация специалиста.



- Преднизолон (ГКС для системного применения). Режим дозирования: начальная доза составляет 1 мг Преднизолона на кг массы тела в сутки, в последующем (через месяц от начала терапии) ее быстро снижают. Курс терапии глюкокортикостероидами рассчитан на 9-12 месяцев.
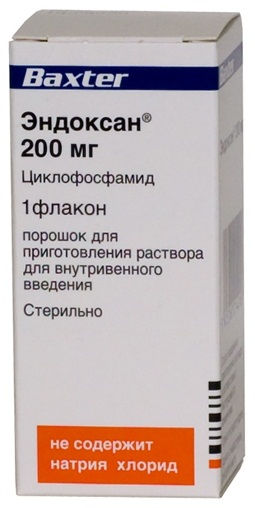
- Циклофосфамид (Циклофосфан, Эндоксан) — цитостатический препарат. Режим дозирования: назначают из расчета 2 мг Циклофосфамида на кг массы тела в день. Терапия рассчитана на год; дозу циклофосфамида следует корректировать в зависимости от функции почек и показателей белой крови.
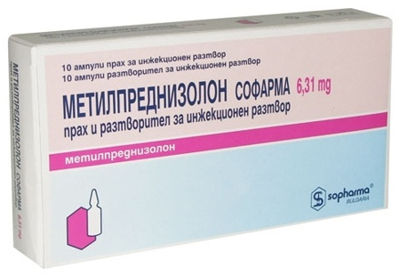
- Метилпреднизолон (Метипред) — синтетический ГКС. Режим дозирования: при жизнеугрожающих обострениях показано проведение пульстерапии Метилпреднизолоном (15 мг/кг внутривенно вводится в течение одного часа на протяжении 36 дней).
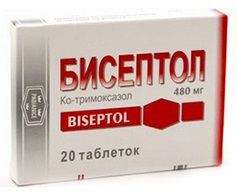
- Сульфаметоксазол/триметоприм (Бисептол) — антибактериальный сульфаниламидный препарат. Режим дозирования: препарат принимают после еды, запивая достаточным количеством жидкости по 960 мг в сутки трижды в течение недели.
Синдром Черджа-Стросс – воспалительно-аллергическое поражение мелких и средних сосудов (капилляров, венул, артериол), протекающее с образованием некротизирующих эозинофильных гранулем. Для синдрома Черджа-Стросс характерны гиперэозинофилия, поражение бронхо-легочной системы, сердца, ЖКТ, центральной и периферической нервной системы, кожи и суставов. Диагноз синдрома Черджа-Стросс основан на данных анамнеза, клинической картины, лабораторных исследований, рентгенографии органов грудной клетки, биопсии легких. В качестве основной терапии синдрома Черджа-Стросс показано назначение системных глюкокортикостероидов и цитостатиков.
- Причины
- Симптомы
- Диагностика
- Лечение синдрома Черджа-Стросс
- Прогноз
- Цены на лечение
Общие сведения
Синдром Черджа-Стросс – разновидность системного васкулита с гранулематозным воспалением сосудов среднего и мелкого калибра и преимущественным поражением респираторного тракта. Синдром Черджа-Стросс относится к полисистемным нарушениям, чаще всего затрагивающим органы с богатым кровоснабжением - кожу, легкие, сердце, нервную систему, ЖКТ, почки. Синдром Черджа-Стросс во многом напоминает узелковый периартериит, но в отличие от него поражает не только мелкие и средние артерии, но и капилляры, вены и венулы; характеризуется эозинофилией и гранулематозным воспалением, преимущественным поражением легких. В ревматологии синдром Черджа-Стросс встречается редко, ежегодная заболеваемость составляет 0,42 случая на 100 тыс. населения. Синдромом Черджа-Стросс страдают люди от 15 до 70 лет, средний возраст пациентов составляет 40-50 лет; у женщин заболевание выявляется несколько чаще, чем у мужчин.

Причины
Причины синдрома Черджа-Стросс неизвестны. Патогенез связан с иммунным воспалением, пролиферативно-деструктивными изменениями и повышением проницаемости сосудистой стенки, тромбообразованием, кровоизлияниями и ишемией в зоне повреждения сосудов. Важную роль в развитии синдрома Черджа-Стросс играет повышенный титр антинейтрофильных цитоплазматических антител (ANCA), антигенными мишенями которых являются ферменты нейтрофилов (главным образом, протеиназа-3 и миелопероксидаза). ANCA вызывают преждевременную дегрануляцию и нарушение трансэндотелиальной миграции активированных гранулоцитов. Сосудистые изменения приводят к появлению многочисленных эозинофильных инфильтратов в тканях и органах с образованием некротизирующих воспалительных гранулем.
На первый план при синдроме Черджа-Стросс выходит поражение легких. При гистологическом исследовании выявляются интерстициальные и периваскулярные эозинофильные инфильтраты в стенках легочных капилляров, бронхов, бронхиол и альвеол, перивазальных и перилимфатических тканях. Инфильтраты имеют разнообразную форму, обычно локализуются в нескольких сегментах легкого, но могут распространяться на всю легочную долю. Кроме острофазных воспалительных реакций, отмечаются рубцовые склеротические изменения в сосудах и легочной ткани.
Спровоцировать развитие синдрома Черджа-Стросс могут вирусная или бактериальная инфекция (например, гепатит В, стафилококковое поражение носоглотки), вакцинация, сенсибилизация организма (аллергические заболевания, лекарственная непереносимость), стрессы, охлаждение, инсоляция, беременность и роды.
Симптомы
В своем развитии синдром Черджа-Стросс проходит три стадии.
Продромальная стадия может длиться несколько лет. При типичном течении синдром Черджа-Стросс начинается с поражения респираторного тракта. Появляются аллергический ринит, симптомы носовой обструкции, полипозные разрастания слизистой носа, рецидивирующие синуситы, затяжные бронхиты с астматическим компонентом, бронхиальная астма.
Вторая стадия синдрома Черджа-Стросс характеризуется повышением уровня эозинофилов в периферической крови и тканях; проявляется тяжелыми формами бронхиальной астмы с сильными приступами кашля и экспираторного удушья, кровохарканьем. Приступы бронхоспазма сопровождаются выраженной слабостью, длительной лихорадкой, миалгией, похуданием. Хроническая эозинофильная инфильтрация легких может привести к развитию бронхоэктатической болезни, эозинофильной пневмонии, эозинофильного плеврита. При появлении плеврального выпота отмечаются боли в грудной клетке при дыхании, усиление одышки.
Третья стадия синдрома Черджа-Стросс характеризуется развитием и доминированием признаков системного васкулита с полиорганным поражением. При генерализации синдрома Черджа-Стросс степень тяжести бронхиальной астмы уменьшается. Период между появлением симптомов бронхиальной астмы и васкулита составляет в среднем 2-3 года (чем короче промежуток, тем неблагоприятнее прогноз заболевания). Отмечается высокая эозинофилия (35-85%). Со стороны сердечно-сосудистой системы возможно развитие миокардита, коронарита, констриктивного перикардита, недостаточности митрального и трехстворчатого клапанов, инфаркта миокарда, пристеночного фибропластического эндокардита Леффлера. Поражение коронарных сосудов может стать причиной внезапной смерти больных синдромом Черджа-Стросс.
При синдроме Черджа-Стросс возникает полиморфное поражение кожи в виде болезненной геморрагической пурпуры на нижних конечностях, подкожных узелков, эритемы, крапивницы и некротических пузырьков. Часто наблюдаются полиартралгии и непрогрессирующий мигрирующий артрит. Поражение почек встречается редко, носит невыраженный характер, протекает в форме сегментарного гломерулонефрита и не сопровождается ХПН.
Диагностика
Больные синдромом Черджа-Строcс за первичной помощью обычно обращаются к различным специалистам - отоларингологу, пульмонологу, аллергологу, неврологу, кардиологу, гастроэнтерологу и поздно попадают к ревматологу. Диагностика синдрома Черджа-Стросс основана на клинико-лабораторных данных и результатах инструментальных исследований. Диагностическими критериями синдрома Черджа-Стросс считаются: гиперэозинофилия (>10% от общего числа лейкоцитов), бронхиальная астма, моно- или полинейропатия, синусит, эозинофильные инфильтраты в легких, экстраваскулярные некротизирующие гранулемы. Наличие не менее 4-х критериев подтверждает диагноз в 85% случаев.
При синдроме Черджа-Стросс также выявляется анемия, лейкоцитоз, повышение СОЭ и уровня общего IgE. Для более половины случаев синдрома Черджа-Стросс характерно обнаружение перинуклеарных антител с антимиелопероксидазной активностью (рANCA).
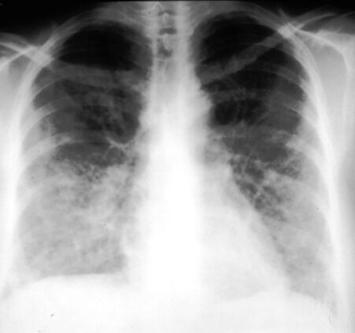
Рентгенография органов грудной клетки при синдроме Черджа-Стросс позволяет обнаружить быстро исчезающие, ограниченные затемнения и очаговые тени в легких, наличие плеврального выпота. При биопсии легкого определяется гранулематозное воспаление мелких сосудов, инфильтраты в околососудистом пространстве, содержащие эозинофилы. Дифференциальную диагностику синдрома Черджа-Стросс следует проводить с узелковым полиартериитом, гранулематозом Вегенера, хронической эозинофильной пневмонией, идиопатическим гиперэозинофильным синдромом, микроскопическим полиангиитом.
Лечение синдрома Черджа-Стросс
Лечение предполагает длительное назначение высоких доз системных глюкокортикостероидов. По мере улучшения состояния дозу препаратов снижают. При наличии поражений сердечно-сосудистой системы, легких, множественного мононеврита возможно применение пульс-терапии метилпреднизолоном. При неэффективности глюкокортикостероидов используются цитостатики (циклофосфамид, азатиоприн, хлорбутин), которые способствуют более быстрой ремиссии и снижению риска рецидивов, но создают высокий риск инфекционных осложнений. Перед началом терапии отменяются все лекарственные препараты, к которым у больного выявлена сенсибилизация.
Прогноз
Без лечения прогноз синдрома Черджа-Стросс неблагоприятный. При полиорганном поражении происходит быстрое прогрессирование синдрома Черджа-Стросс с высоким риском смертельного исхода от сердечно-легочных нарушений. При адекватном лечении 5-летняя выживаемость составляет 60-80%.

Синдром Черджа-Стросс — это состояние при котором происходит поражение средних и мелких сосудов. В отличие от узелкового периартериита воспаление затрагивает капилляры, венулы и артериолы. Во время заболевания образуются эозинофильные гранулемы.
- Что это такое
- Почему возникает
- Клиническая картина
- Осложнения
- Симптомы
- Когда и к какому врачу необходимо обратиться
- Диагностика
- Лечение
- Прогноз
- Полезное видео: синдром Черджа-Стросс
Что это такое

Синдром Черджа-Стросс — воспалительно-аллергическое поражение сосудов среднего и мелкого калибра.
При нарушении затрагиваются бронхо-легочная система, сердце, желудочно-кишечный тракт, центральная и периферическая нервные системы, кожа и суставы.
Относят патологию к группе системных васкулитов.
Васкулит Черджа-Стросс схож с узелковым периартериитом, но в отличие от последнего также затрагивает и капилляры, артериолы, венулы.
Данное заболевание встречается крайне редко. Средние возраст патологии 45 лет, но может встречаться и у маленьких детей. В отличие от женщин, у мужчин болезнь встречается чаще.
Разделяют патологию на две основные формы: острую и хроническую. Исходя из результатов анализов выявляют ее степень. Когда достигается ремиссия, диагностируют ее неактивную форму.
Почему возникает
Точной причины развития заболевания врачами не выявлено. Но отмечают, что толчком может стать:
- гепатит В или стафилококк;
![]()
- перегрев или переохлаждение;
- нервные перенапряжения;
- аллергия на медикаменты;
- аллергические реакции.
Также причинами синдрома Черджа-Стросса могут стать беременность и роды.
Клиническая картина
При образовании патологии происходит воспаление дыхательных путей и стенок мелких и средних сосудов. В основном у больных выявляется бронхиальная астма, а показатель уровня эозинофилов в крови выше нормы.
Под действием факторов в организме начинает развиваться воспаление. Это приводит к тому, что стенки сосудов становятся более проницаемые, в некоторых местах происходит их разрушение.
Со временем появляются тромбы и кровоизлияния, внутренние органы испытывают недостаток кислорода и питательных веществ.
В тканях и органах образуются эозинофильные инфильтраты, гранулемы. Провоцирует их появление, повышенный уровень антинейтрофильных цитоплазматических антител в крови. Они разрушают функцию нейтрофилов, что приводит к образованию узелков.
Рассматривая пораженные ткани под микроскопом можно обнаружить эозинофильные инфильтраты различного размера и формы. Они могут находиться как в одном сегменте легкого, так и распространяться на всю его долю. На стенках сосудов могут просматриваться рубцы и признаки воспалительного процесса в крови.

В основном, патология затрагивает органы дыхания, но может вовлечь и другие. При поражении системы дыхания у человека наблюдается:
- аллергический ринит;
- бронхиальная астма;
- инфильтраты в лёгких.
В случаях, когда происходит воспаление ЖКТ диагностируются гастриты, энтериты, язвенные колиты, перитонит и непроходимость кишечника.
Если в воспалительный процесс вовлечены сердце и сосуды — у человека наблюдается:
- аритмия;
- артериальная гипертония;
- сердечная недостаточность.
Также встречаются пациенты с нарушением работы почек.
Осложнения
При отсутствии своевременной диагностики и лечения возможно развитие серьезных осложнений и даже смерть.

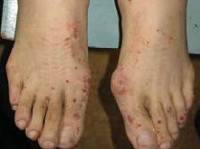
В ситуациях, когда заболевание поразило периферические нервы, нарушаются функции ладоней и стоп.
При воспалении кожи на теле появляются ранки, которые после заживания образуют рубцы.
Также при патологии возможно развитие болезней сердца. Это может быть перикардит, миокардит, инфаркт миокарда или сердечная недостаточность.
Почечная недостаточность встречается редко. В основном возникает гломерулонефрит. Во время данного нарушения почки перестают в полной мере фильтровать продукты метаболизма, и они начинают скапливаться в крови.
Симптомы
Симптомы синдрома Черджа-Стросса у каждого пациента разные. У некоторых больных они практически не заметны, у других же патология начинается резко с тяжёлыми осложнениями. Также симптомы различные на каждой стадии или фазе заболевания. Интересно то, что стадии могут идти у разных пациентов в различном порядке.
На первой стадии, или как её ещё называют аллергической, основным признаком является астма. Также у пациента наблюдается аллергический ринит, человек постоянно чихает, у него зудит в носу. Появляется боль в области лица, образуется синусит.
На второй, эозинофильной стадии, происходит воспаление лёгких и ЖКТ. У пациента поднимается температура, он теряет в весе, появляется постоянная усталость, боль в животе, кашель. Может наблюдаться кровотечение ЖКТ.

При третьей стадии, васкулитной, образуется васкулит, поражаются почки. Человек начинает быстро утомляться, испытывает слабость, у него воспаляются лимфатические узлы.
В независимости от стадии и поражения органа у больного появляются:
- высыпания и небольшие ранки на коже;
- боли в суставах и отеки;
- онемение и покалывание в стопах и ладонях;
- расстройство желудка;
- одышка;
- кровь в моче.
Внешне патологию можно выявить по болезненной геморрагической пурпуре на ногах, подкожным узелках, крапивнице.
Стоит отметить, что поражение кожи наблюдается у 70% пациентов. Довольно часто у больных синдромом Черджа-Стросса можно обнаружить полиартралгию или непрогрессирующий мигрирующий артрит.
Когда и к какому врачу необходимо обратиться

При подозрении на синдром Черджа-Стросса следует обратиться к терапевту, гастроэнтерологу, кардиологу, пульмонологу. Они направят на анализы и уже после подтверждения диагноза лечением займётся ревматолог.
Признаками заболевания является кашель, высыпания на коже, насморк, повышенная чувствительность кожи и приступы удушья. В поликлинику следует обратиться даже в том случае, если появилось затрудненное дыхание и долго не проходящий насморк.
Диагностика
На первом этапе диагностики ревматолог слушает жалобы пациента, знакомится с образом жизни пациента. Затем он назначает лабораторные и инструментальные способы обследования. К ним относятся:
- клинический и биохимический анализ крови;
- рентгенография грудной полости;
- биопсия лёгкого.
Также врачами разработаны критерии, по которым можно выявить заболевания. Если подтверждаются 4 из них, ставят диагноз синдром Черджа-Стросс. К данным критериям относятся:
- приступы удушья или хрипы на выдохе;
![]()
- повышенный уровень эозинофилов;
- наличие аллергии;
- признаки поражения периферической нервной системы;
- инфильтраты в лёгких;
- изменения в рентгенограмме;
- скопление эозинофилов за пределами сосудов.
При диагностике данной болезни врачам следует быть особо внимательными, так как его проявления схожи с симптомами многих других патологий. Неправильно поставленный диагноз может повлечь за собой неэффективное лечение, которое не принесет пациенту облегчения.
Лечение
Лечение синдрома Черджа-Стросса проводиться в условиях ревматологического стационара. Там больному подбирают адекватную, эффективную и максимально безопасную терапию.
В основном используют две группы параметров, это: глюкокортикоиды и цитостатики.
Первые применяются в монотерапии, если нет прогрессирования заболевания. Вначале его принимают несколько раз в день, а спустя неделю только утром.

Принимают гормон приблизительно в течение месяца. После получения положительного результата переводят на поддерживающую форму лечения.
Человеку необходимо будет принимать глюкокортикоиды в течение 2-5 лет. Резкая отмена препарата или снижение дозы может привести к ухудшению самочувствия.
Иногда врачи решают начать лечение с пульс-терапии. В этом случае несколько раз внутривенно вводятся глюкокортикоиды в больших дозах. Затем пациента переводят на прием препарата в виде таблеток.
Цитостатики применяют, если васкулит Черджа-Стросс протекает довольно тяжело. У данного препарата много побочных эффектов, поэтому лечение должно проходить под наблюдением врача.
Прогноз
Прогноз в этом случае будет полностью зависеть от степени дыхательной недостаточности и поражения других органов. В основном в 5-летнем приоде после начала заболевания выживают 8 человек из 10.
Вовремя обнаруженное нарушение и правильно подобранное лечение помогут достигнуть ремиссии, предотвратят развитие осложнений и улучшат качество жизни.
Полезное видео: синдром Черджа-Стросс
Синдром Чарга-Стросса (Черджа-Стросс, аллергический гранулематоз и ангиит) – это системное заболевание, относящееся к группе васкулитов, преимущественно поражающее сосуды среднего и мелкого калибра, респираторный тракт, а в тяжелых случаях – другие органы и системы. Клинически эта патология сходна с узелковым периартериитом, однако при ней в патологический процесс вовлекаются не только артерии, но также вены и капилляры.
Встречается синдром Черджа-Стросс достаточно редко – ежегодно им заболевает менее чем 2 человека на 200 тысяч населения нашей планеты. Дети болеют им нечасто, подавляющее число заболевших находится в возрасте от 40 до 50 лет, однако регистрируются случаи болезни и у молодых людей, и у лиц пожилого возраста.
О том, почему возникает данная патология, какими симптомами она проявляется, а также о принципах ее диагностики и лечения вы узнаете из нашей статьи.
Классификация
В зависимости от особенностей течения синдрома Черджа-Стросс выделяют 2 его формы – острую и хроническую.
На основании результатов анализов определяют степень активности заболевания – минимальную, умеренную и высокую. Когда болезнь находится в стадии ремиссии, может быть диагностирована неактивная ее форма.
Причины возникновения и механизм развития
Ответить, почему у конкретного человека возникает синдром Чарга-Стросса, медицина сегодня, к сожалению, не может. Доказано, что это аутоиммунный процесс, однако какой именно фактор стимулирует его начало, выяснить, как правило, не удается. В отдельных случаях специалисты связывают начало заболевания с воздействием на организм:
- вируса гепатита В или стафилококка;
- переохлаждением или, напротив, чрезмерным пребыванием на солнце;
- стрессами;
- непереносимостью некоторых лекарственных препаратов;
- болезнями аллергической природы.
Однако достоверные сведения по этим вопросам пока отсутствуют.
Морфологически синдром Черджа-Стросс представляет собой гранулематозное воспаление, при котором в патологический процесс вовлекаются дыхательные пути, и некротизирующее воспаление стенок мелких и средних кровеносных сосудов (васкулит). Такие больные, как правило, страдают бронхиальной астмой, а в периферической крови у них обнаруживается высокий уровень эозинофилов – эозинофилия.
По какой-либо причине в организме развивается иммунное воспаление. Проницаемость сосудистой стенки повышается, в ней возникают деструктивные изменения (попросту говоря, отдельные участки сосудов разрушаются), возникают тромбы и кровоизлияния, а участки тела, к которым несут кровь пораженные сосуды, испытывают недостаток кислорода и других питательных веществ – развивается ишемия.
В органах и тканях формируются многочисленные эозинофильные инфильтраты и некротизирующие воспалительные гранулемы, связанные с повышением в крови уровня ANCA (антинейтрофильных цитоплазматических антител). Мишенями этих веществ являются миелопероксидаза и протеиназа-3 особых клеток крови – нейтрофилов. ANCA нарушают функцию этих клеток и приводят к образованию гранулем.
При исследовании под микроскопом пораженной ткани легких в ней, особенно вокруг сосудов, в их стенках, а также в стенках бронхов и альвеол обнаруживаются разного размера и формы эозинофильные инфильтраты. Как правило, они не распространены – диагностируются в пределах одного-нескольких сегментов легкого, но в отдельных случаях могут затрагивать долю целиком. Также определяются склеротические изменения (рубцы) в стенках сосудов и признаки воспаления в крови.
Клинические проявления
При синдроме Черджа-Стросс в патологический процесс могут вовлекаться практически все органы и системы нашего организма.
Наиболее характерно для данной патологии поражение дыхательных путей. Возникают:
- аллергический ринит;
- бронхиальная астма;
- инфильтраты в ткани легких.
Поражения желудочно-кишечного тракта разнообразны. У больного могут быть диагностированы:
- гастрит;
- энтерит;
- язвенный колит;
- непроходимость кишечника;
- перфорация кишечника;
- перитонит.
При вовлечении в процесс сердечно-сосудистой системы у больного возникают:
- аритмии разной степени тяжести;
- перикардит;
- эндокардит;
- артериальная гипертензия;
- инфаркт миокарда;
- и как итог любого из хронических заболеваний сердца – сердечная недостаточность.
Со стороны периферической нервной системы синдром Чарга-Стросса может проявиться моно- или полиневропатиями (нарушения чувствительности по типу носков и перчаток), а со стороны нервной системы центральной – инсультами или энцефалопатиями.
Варианты поражения кожи разнообразны:
- эритема (покраснение);
- узелки;
- крапивница (пятнисто-папулезная сыпь, склонная к слиянию);
- пурпура (точечные кровоизлияния под кожу);
- сетчатое ливедо (сетчатый рисунок, мраморность кожи);
- язвенно-некротические изменения.
При поражении почек могут возникнуть:
- некротизирующий гломерулонефрит;
- очаговый нефрит.
Со стороны опорно-двигательного аппарата:
- артропатии;
- артриты;
- миопатии;
- полимиозит.
Условно можно выделить 3 периода заболевания:
- продромальный – продолжается вплоть до пары-тройки лет; характеризуется симптомами поражения дыхательных путей – у больного возникают аллергический ринит, заложенность носа, могут быть обнаружены полипы носа, рецидивирующие синуситы, а также частые тяжелые бронхиты и бронхиальная астма;
- II период – в крови и пораженных тканях значительно повышается уровень эозинофилов; клинически это проявляется утяжелением бронхиальной астмы – больной говорит об очень сильных приступах кашля и экспираторной (при выдохе) одышке, может возникать кровохарканье; также пациенты обращают внимание на сильную слабость, казалось бы, необоснованное повышение температуры тела, боли в мышцах, снижение массы тела; в тяжелых случаях могут развиться эозинофильная пневмония или плеврит, появиться бронхоэктазы;
- III период характеризуется преобладанием проявлений васкулита и поражением других органов и систем; течение бронхиальной астмы при этом становится более мягким; в периферической крови обнаруживается значительное повышение уровня эозинофилов – до 85 %.
Принципы диагностики
Как правило, лица, страдающие синдромом Черджа-Стросс, за первичным диагнозом идут не к ревматологу, а к специалисту любого другого профиля в зависимости от симптомов их болезни:
- терапевту;
- пульмонологу;
- гастроэнтерологу;
- кардиологу и прочим.
И лишь при обследовании обнаруживается взаимосвязь между несколькими заболеваниями человека (например, бронхиальной астмой, крапивницей и гастритом), а также характерные для системной патологии изменения в анализах. Когда у врача возникает подозрение на какую-либо системную патологию у его пациента, он направляет последнего к ревматологу, который и выставит окончательный диагноз.
Ревматолог выслушает жалобы больного, ознакомится с анамнезом его заболевания и жизни, проведет объективное обследование, а затем назначит пациенту лабораторные и инструментальные методы исследования:
- клинический анализ крови (выявит анемию, эозинофилию, повышенную концентрацию лейкоцитов, высокую СОЭ);
- биохимический анализ крови (повышенный уровень иммуноглобулина Е и перинуклеарные антитела (ANCA));
- рентгенографию органов грудной клетки (очаговые тени, признаки выпота в плевральную полость и другие изменения);
- биопсию легкого (морфологические изменения, описанные выше);
- прочие методы диагностики, в зависимости от выявленной или подозреваемой патологии.
Специалистами разработаны критерии, позволяющие с высокой долей вероятности судить о наличии или отсутствии у больного синдрома Чарджа-Стросс:
- Бронхиальная астма (приступы удушья в анамнезе или обнаруженные врачом диффузные сухие хрипы на выдохе).
- Высокий уровень в крови эозинофилов – более 10 %.
- В анамнезе – аллергические заболевания (поллиноз, пищевая или контактная аллергия).
- Симптомы поражения периферической нервной системы – невропатии, особенно по типу носков и перчаток.
- Инфильтраты в легких – транзиторные (на одном и том же месте) или мигрирующие, обнаруженные на рентгенограмме.
- Клинические признаки поражения околоносовых пазух или соответствующие изменения на рентгенограмме.
- Результаты биопсии: скопления эозинофилов вне кровеносных сосудов.
Синдром Чарга-Стросса протекает сходно с некоторыми другими заболеваниями. Следует отличать их друг от друга, поскольку неправильный диагноз повлечет за собой неадекватное лечение, которое не улучшит состояние больного. Дифференциальную диагностику важно провести с:
- гранулематозом Вегенера;
- узелковым полиартериитом;
- микроскопическим полиангиитом;
- эозинофильной пневмонией;
- идиопатическим гиперэозинофильным синдромом и так далее.
Принципы лечения
Основными в терапии данной патологии являются 2 группы лекарственных средств:
- глюкокортикоиды;
- цитостатики.
Глюкокортикоиды (преднизолон, метилпреднизолон и прочие) применяются в монотерапии, если нет признаков полиорганной недостаточности и прогрессирования патологического процесса.
На начальном этапе лечения препарат назначают принимать внутрь в несколько приемов, через неделю переводя больного на однократный прием гормона в утреннее время. В назначенной дозе человек принимает препарат примерно в течение месяца. Когда лечебный эффект достигнут, дозу глюкокортикоида постепенно уменьшают до поддерживающей, которую больному придется получать длительно – в течение 2-5 лет.
Будьте внимательны! Быстрое снижение дозы или полная отмена препарата грозит человеку резким ухудшением состояния.
Иногда врач рекомендует начать лечение с пульс-терапии гормоном (внутривенное введение больших его доз, которое повторяют лишь несколько раз, а затем переводят больного на таблетированную форму препарата).
Цитостатики применяют, как правило, при тяжелом течении васкулита, признаках высокой его активности, поражения многих органов и систем или же в случае отсутствия эффекта от монотерапии глюкокортикоидами. Обычно используют:
- циклофосфамид,
- азатиоприн,
- метотрексат.
Эти препараты должны быть назначены исключительно специалистом, а непосредственно процесс лечения обязан проходить под полным его контролем, поскольку есть высокий риск развития серьезных побочных эффектов такого лечения.
Существуют данные о положительном клиническом эффекте внутривенного иммуноглобулина, вводимого 1 раз в месяц в дозе 2 мг/кг массы тела больного в течение полугода, в сочетании с сеансами плазмафереза.
Заключение и прогноз
Синдром Черджа-Стросс – заболевание из группы системных васкулитов, характеризующееся гранулематозным воспалением, локализованным в дыхательных путях, и некротизирующим воспалением стенок кровеносных сосудов среднего и мелкого калибра. Причины его возникновения не известны. Основные клинические проявления – бронхиальная астма в сочетании с всевозможного вида высыпаниями на коже и высоким уровнем эозинофилов в крови. В тяжелых или далеко зашедших случаях возникают симптомы поражения других органов и систем.
Диагностируется при помощи критериев, позволяющих установить данный диагноз 85 % больным.
Главная роль в лечении принадлежит глюкокортикоидам и цитостатикам, которые пациенту предстоит принимать строго регулярно и длительно – до 2-5 лет и более.
Прогноз болезни напрямую зависит от особенностей его течения у конкретного человека – степени дыхательной недостаточности, генерализации процесса (поражения нервов, почек и других органов). Как правило, 5 лет с момента дебюта заболевания проживают 8 из 10 больных.
Своевременная диагностика (на ранней стадии) и полное соблюдение рекомендаций врача относительно лечения значительно повышают шансы больного на то, что синдром Черджа-Стросс вступит в ремиссию, осложнений терапии будет как можно меньше, а качество жизни станет намного выше.
К какому врачу обратиться
При появлении у человека приступов удушья, кашля в сочетании с кожной сыпью, насморком, нарушением кожной чувствительности необходимо обратиться к ревматологу. Консультация врача этой специальности также требуется пациентам, долго и безуспешно лечащимся от синусита, гастрита, энтерита и многих других заболеваний. С другой стороны, при тяжелом течении уже диагностированного синдрома Чарга-Стросса пациенту необходимо наблюдение у врачей соответствующих специальностей – ЛОРа, пульмонолога, гастроэнтеролога, дерматолога, кардиолога, нефролога и других в зависимости от имеющейся симптоматики.
Полезная информация о синдроме Черджа-Стросса:
Читайте также: