Склеродермия на половых органах лечение
За последнее десятилетие существенно расширились представления о системных заболеваниях соединительной ткани, среди которых второе место по частоте занимает склеродермия.
За последнее десятилетие существенно расширились представления о системных заболеваниях соединительной ткани, среди которых второе место по частоте занимает склеродермия. Заболевание характеризуется системным прогрессирующим поражением соединительной ткани с преобладанием фиброзно-склеротических и сосудистых изменений по типу облитерирующего эндартериита с распространенными вазоспастическими расстройствами [7, 12].
Несмотря на отсутствие официальных статистических данных, можно утверждать, что больных с таким аутоиммунным заболеванием, как очаговая склеродермия, становится все больше и протекает это заболевание агрессивнее [15]. Возможно, это связано с несоблюдением норм диспансеризации и сроков лечения [11].
ОСД, так же как и ССД, чаще болеют лица женского пола, например, девочки болеют чаще мальчиков более чем в 3 раза, а женщины в возрасте 40–55 лет составляют 75% больных склеродермией [21]. Заболевание может возникать в любом возрасте, даже у новорожденных, начинаясь обычно без каких-либо субъективных ощущений и нарушения общего состояния. В связи с тенденцией растущего организма к распространению патологии, к выраженным сосудистым реакциям у детей это заболевание часто имеет склонность к обширному поражению, хотя в ранние сроки может проявляться единичными очагами.
Патогенез склеродермии связывают главным образом с гипотезами обменных, сосудистых и иммунных нарушений. На возникновение ОСД влияют также нарушения вегетативной нервной системы и нейроэндокринные расстройства. Принято рассматривать ограниченную склеродермию как своеобразное аутоиммунное заболевание, в основе которого лежат аутоиммунные и воспалительные реакции на различные антигены. В. А. Владимирцев и соавт. (1982) считают, что повышенный уровень коллагеновых белков, являясь источником активной антигенной стимуляции, создает фон, на котором при генетической предрасположенности реализуются аутоиммунные реакции. Возникающий порочный круг взаимовлияния лимфоидных и коллагенсинтезирующих клеток ведет к прогрессированию фиброзного процесса [6]. Установленные нарушения гуморального и клеточного иммунитета у больных склеродермией чаще регистрировались у женщин. Клеточный иммунитет у женщин, в отличие от его гуморального звена, менее активен по сравнению с мужским. Снижение клеточного иммунитета, особенно его супрессорного звена, при повышении активности гуморального иммунитета приводит к тому, что у женщин гораздо чаще, чем у мужчин, развивается аутоиммунный процесс. Прослеживается связь склеродермии с беременностью и менопаузой [21]. В последние годы появились исследования об участии эстрогенов и прогестерона, а также некоторых других гормонов в реакциях синтеза коллагена и других компонентов соединительной ткани. Особое патогенетическое значение при склеродермии придают изменениям микроциркуляции, которые наиболее выражены в период менопаузы. В их основе лежат поражения преимущественно стенок мелких артерий, артериол и капилляров, пролиферация и деструкция эндотелия, гиперплазия интимы [3, 5, 12, 16, 20]. До сих пор обсуждается вопрос о роли наследственности в развитии ОСД. По данным Furst A. (2004) коренные индейцы штата Оклахома в 8 раз чаще болеют склеродермией, чем другие жители Соединенных Штатов. Также более подвержены данной болезни чернокожие люди, они чаще заболевают в детском возрасте и имеют более распространенный процесс по сравнению с белокожими. Однако исследования, проведенные тем же автором, установили, что всего 6% близнецов одновременно болеют склеродермией, и это недостаточно высокий процент заболеваемости среди близнецов, чтобы утверждать чисто генетическую этиологию болезни.
Противоречия данных литературы, вероятно, обусловлены тем, что характер и выраженность иммунологических, эндокринных и обменных сдвигов в значительной степени зависят от течения заболевания в целом и от степени поражения индивидуально [8].
До настоящего времени многие исследователи продолжают поддерживать инфекционную теорию возникновения склеродермии. Развитие склеродермии может быть связано с перенесением таких заболеваний, как грипп, ангина, скарлатина, пневмония. Отдельные авторы рассматривают распространенную склеродермию как позднее проявление боррелиоза (син.: иксодовый клещевой боррелиоз, Лайма болезнь), что подтверждается определением у некоторых больных (особенно бляшечной и склероатрофическими формами) высокого титра иммуноглобулиновых антител к боррелиям Бургдорфера и поразительно быстрым улучшением после лечения заболевания пенициллином. S. Вucher, основываясь на результатах иммунологических исследований и обнаруженных в замороженных биоптатах спирохетоподобных структур, посчитал это подтверждением спирохетной теории возникновения склеродермии [9, 18]. Проведенные наблюдения установили различные кожные проявления Лайм-боррелиоза: бляшечная форма склеродермии (98%), атрофодермия Пазини–Пьерини (80%), анетодермия и хронический атрофический акродерматит (100%) и редко — склероатрофический лихен [4, 9, 16, 18].
В противовес приведенным данным многие исследователи склонны расценивать случаи ограниченной склеродермии с большим титром антител к боррелиям и выявление спирохет — как боррелиоз, протекающий под маской ограниченной склеродермии, а склерозирование кожи — как псевдосклеротические изменения, но ни в коем случае не как проявления истинной склеродермии. По мнению Н. С. Потекаева и соавт. (2006), патогенетическая связь ОСД с болезнью Лайма, также как и атрофодермии Пазини–Перини, синдрома Перри–Ромберга лишь предполагается [17]. Для подтверждения наличия болезни Лайма у больного со склеродермическими очагами целесообразно определение специфических антител в сыворотках больных методами непрямой реакции иммунофлюоресценции (НРИФ), полимеразной цепной реакции (ПЦР), а также выявление боррелий в биоптатах кожи из очагов поражения методом серебрения [9, 18].
Несмотря на разнообразие теорий возникновения ОСД, ни одна из них не раскрывает инициальную причину и взаимодействие факторов патогенеза склеродермического процесса. Наиболее интересными представляются исследования некоторых показателей кальциевого обмена, проведенных Болотной Л. А. и соавт. (2004). Авторы на основании полученных результатов сделали вывод, что изменения кальция и магния, выявленные на всех этапах ОСД, имеют патогенетическое значение. Степень этих расстройств находится в прямой зависимости от активности, формы и длительности дерматоза. Дефект функций клеточных мембран может обуславливать накопление кальция в разных клетках больных ОСД и усиливать синтетическую активность фибробластов, сужение сосудов микроциркуляторного русла, стимуляцию лимфоцитов. Гипомагниемия, выявленная у данных больных, способствует дестабилизации клеточных мембран и может быть одной из причин накопления кальция в эритроцитах, а также обуславливать нарушение функции ряда ферментов [4].
Единой общепринятой классификации ОСД не существует, на наш взгляд, более приемлема классификация С. И. Довжанского (1979), в которой наиболее полно представлены все клинические формы ОСД:
Более редкой разновидностью ограниченной склеродермии является полосовидная (линейная), наблюдаемая обычно у детей. Отличие от бляшечной склеродермии заключается только в очертаниях очагов — они имеют вид полос и располагаются обычно на конечностях и по саггитальной линии на лбу (напоминают рубец от удара саблей).
Другая разновидность склеродермии — лихен склероатрофический (склеродермия каплевидная, болезнь белых пятен, лишай белый Цумбуша). Предполагают, что он может являться атрофической формой красного плоского лишая, или крауроза; не исключается самостоятельность дерматоза. Однако часто наблюдается сочетание бляшечной склеродермии и склероатрофического лихена, что говорит о единстве этих клинических форм. Высыпания при склероатрофическом лихене представлены мелкими рассеянными или сгруппированными белесоватыми пятнами, иногда с ливидным оттенком, размерами 0,5–1,5 см, чаще локализующиеся на коже туловища и шее, а также на любом участке кожного покрова. Нередко заболевание развивается у девочек и молодых женщин в области половых органов. Встречаются распространенные формы склероатрофического лихена и атипичные варианты; буллезная и телеангиоэктатическая [2, 10, 19]. Для буллезной формы характерно образование пузырей с плотной покрышкой и серозным содержимом. Пузыри могут вскрываться, обнажая эрозии, или ссыхаться в плотную серозную корку. Пузыри свидетельствуют о прогрессировании атрофического процесса, и если на их месте впоследствии образуются эрозии и язвы, процесс трудно поддается терапии. При телеангиоэктатической форме на участках белесоватой атрофии кожи образуются телеангиоэктазии [12].
Склероатрофический лихен вульвы (САЛВ) считается редким заболеванием, однако у детей заболевание встречается не столь редко, как это следует из данных зарубежной литературы. Большинство детей (70%) заболевает в возрасте до 10–11 лет, т. е. до начала пубертатного периода. САЛВ считается заболеванием с неизвестной этиологией и патогенезом, некоторые авторы отмечают участие гормонального фактора в его патогенезе. В частности, Е. А. Бурова (1989) указывает на ведущую роль дисгормональных нарушений в системе гипофиз — надпочечники — яичники. Клиническая картина САЛВ представлена образованием небольших склероатрофических очагов беловато-сероватого цвета, иногда с перламутровым оттенком, блеском, точечными углублениями, фолликулярным кератозом, сиреневым краем. Атрофические изменения наиболее выражены при локализации в области вульвы. Для девочек с САЛВ в связи с низким уровнем эстрогенов характерны более поздние сроки полового созревания, менструальная дисфункция [2, 5, 10, 19].
Атрофодермия Пазини–Пьерини характеризуется немногочисленными пятнами, которые располагаются преимущественно на спине и имеют, как правило, большие размеры (до 10 см и более) и часто неправильные очертания. Заболевание является как бы переходной формой между бляшечной склеродермией и атрофией кожи. Эта разновидность обычно наблюдается у молодых женщин. Высыпания — в виде синевато-фиолетовых пятен с гладким, слегка западающим центром, но без феномена проваливания пальца или грыжевидного выпячивания. Иногда вокруг пятна видно сиреневое кольцо. Характерным признаком этой формы ОСД является длительное отсутствие уплотнения в начале заболевания. В ряде случаев отчетливо выражена пигментация. Одновременно с клиническими проявлениями атрофодермии Пазини–Пьерини могут наблюдаться типичные проявления ОСД [2, 10, 19]. Хотя высказывается мнение, что атрофодермия является самостоятельным заболеванием, все же, по-видимому, правильнее рассматривать ее как клиническую разновидность ОСД, тем более что в ряде случаев атрофия и гиперпигментация предшествуют развитию склероза, который все же появляется на бляшках атрофодермии лишь через несколько лет. Отличие идиопатической атрофодермии от бляшечной склеродермии состоит в том, что при атрофодермии поражается главным образом кожа туловища, а не лица и конечностей, а сам процесс развивается длительно (в течение нескольких лет), очаги поражения представляют собой бляшки почти без уплотнения, синевато-коричневого цвета без лилового кольца по периферии. Полного регресса атрофодермии не наблюдается, в то время как очаг бляшечной склеродермии может исчезнуть полностью (при вовремя начатом лечении) или после него остается легкая атрофия или стойкая пигментация [2, 10, 19].
Одним из редких проявлений склеродермии является гемиатрофия лица Парри–Ромберга — заболевание, характеризующееся прогрессирующей атрофией только одной половины лица, проявляющееся дистрофическими изменениями кожи и подкожной клетчатки, в меньшей степени — мышц и лицевого скелета. Общее состояние больных, как правило, остается удовлетворительным, главной жалобой является косметический дефект в области лица. По данным литературы, среди больных преобладают женщины. В большинстве наблюдений заболевание развивается в возрасте от 3 до 17 лет. Одинаково часто отмечается левосторонняя и правосторонняя локализация процесса. Как правило, заболевание имеет длительное, хроническое течение. Активная стадия длится в основном до 20 лет, в некоторых наблюдениях — до 40 лет. Первыми признаками заболевания являются локальные изменения кожи лица, которая вскоре приобретает желтоватый или синюшный оттенок. Постепенно развивается уплотнение кожи в очагах. В дальнейшем в местах уплотнения кожа атрофируется; с течением времени атрофические изменения прогрессируют с вовлечением в процесс подкожной жировой клетчатки и мышц лица. Наиболее выраженными и частыми признаками поражения кожи являются резкое ее истончение, морщинистость, гиперпигментация диффузного или очагового характера. В атрофированных участках кожи отсутствует рост волос. У больных страдает не только кожа, но и подлежащие мягкие ткани, что, как правило, приводит к грубейшей деформации лица в виде значительной асимметрии его правой и левой половины, наиболее выраженной при дебюте заболевания в раннем детском возрасте. Костные структуры тоже поражаются, если гемиатрофия возникает до окончания их роста. У части больных наблюдается атрофия половины языка. Имеются клинические наблюдения развития прогрессирующей гемиатрофии лица как проявление терминальной стадии у больных с агрессивным течением полосовидной склеродермии на лице. В литературе приводятся данные о результатах обследования больных склеродермией, у 16,7% из которых в последующем развилась лицевая гемиатрофия. Такие случаи дают основание предполагать, что гемиатрофия Ромберга является неблагоприятным вариантом течения ОСД [1].
Диагностика ограниченной склеродермии может представлять определенные трудности, особенно в начальной стадии заболевания. Дифференциальный диагноз ОСД проводят с витилиго, краурозом, недифференцированной формой лепры, синдромом Шульмана.
В начале развития бляшечной склеродермии, когда уплотнение еще не выражено и имеется только обесцвеченное пятно, процесс может напоминать витилиго или депигментированное пятно при недифференцированной лепре. При витилиго пятна имеют более четкую границу, которая хорошо видна при наличии гиперпигментированной зоны. Поверхность пятен гладкая, без признаков атрофии и шелушения. Пятна витилиго сохраняются довольно длительно без уплотнения.
При недифференцированной лепре изменения на коже характеризуются пятнистыми высыпаниями. Последние могут быть эритематозными, различных оттенков (от розового до синюшного) и гипопигментированными. В области пятен болевая, тактильная и температурная чувствительность снижена.
Труднее дифференцировать линейную склеродермию от линейно расположенного келлоидоподобного невуса. Отличительным признаком может служить обнаружение келлоидоподобного невуса в первые месяцы жизни и его длительное существование без выраженных изменений на протяжении многих лет.
Крауроз вульвы может в известной мере напоминать склеродермию, в частности склероатрофический лихен, поскольку при этом заболевании поверхность пораженных участков сухая, блестящая, плотная. Однако при краурозе вульвы имеются интенсивный зуд и телеангиоэктазии. В дальнейшем развиваются атрофия малых и больших половых губ, лейкоплакия и, нередко, рак. Крауроз полового члена проявляется в виде хронической атрофии и сморщивания головки полового члена и внутреннего листка крайней плоти, тогда как склеротические изменения крайней плоти и головки полового члена вызывают фимоз и сужение отверстия мочеиспускательного канала. В противоположность краурозу вульвы, при поражениях полового члена зуд отсутствует и болезнь не осложняется раком.
Синдром Шульмана (син.: эозинофильный фасциит, диффузный фасциит с гипергаммаглобулинемией и эозинофилией). Под этим заболеванием понимают диффузное склеродермоподобное уплотнение кожи, утолщение мышечной фасции, инфильтрацию ее эозинофилами, лимфоцитами и плазматическими клетками. Очаги локализуются чаще на конечностях и приводят к сгибательным контрактурам. Дифференциальными признаками, характерными для синдрома Шульмана, служат отсутствие фиолетового венчика вокруг очага уплотнения и атрофии кожи, а также наличие болевого синдрома и эозинофилия в периферической крови [2, 10, 19].
При локализации очага склеродермии на лице нужно помнить о такой редкой разновидности опухоли, как склеродермоподобная форма базалиомы, при которой патогномоничный для базалиомы узелок медленно увеличивается в размерах, трансформируется в плотную, слегка возвышающуюся над поверхностью кожи бляшку цвета слоновой кости с восковидным блеском, в центральной части которой видны телеангиоэктазии. Границы очага резкие, очертания округлые или неправильные, размеры от 1 до 3 см и более. Эта форма представляет трудность для диагностики, если игнорировать имеющиеся по периферии очага узелки, патогномоничные для базалиомы.
Лечение. Терапия ОСД должна быть многокурсовой и многокомпонентной. При активном процессе количество курсов должно быть не менее 6, с интервалом 1–2 месяца; если процесс стабилизировался, интервал между курсовым лечением увеличивается до 4 месяцев; при остаточных клинических проявлениях и в целях профилактики проводится терапия 2–3 раза в год препаратами, улучшающими микроциркуляцию.
При активном процессе в лечение ОСД следует включать следующие группы препаратов:
При единичных очагах поражения можно ограничиться назначением витамина В12 в свечах и фонофореза с Лидазой, Ронидазой, трипсином, хемотрипсином (№ 7–10). Местное лечение ОСД должно состоять из аппликаций наружных средств и физиотерапии. В топической терапии ОСД обычно используются следующие мази: Гепариновая, Гепароид, Троксовазиновая, Бутадионовая, Теониколовая. Препаратами выбора топической терапии являются Димексид, Унитиол, Ронидаза, трипсин, химотрипсин, Лидаза, которые могут применяться в виде аппликаций или вводиться в очаги поражения с помощью электро- и фонофореза. Ронидазу применяют наружно, нанося ее порошок (0,5–1,0 г) на смоченную физиологическим раствором салфетку. Накладывают салфетку на очаг поражения, фиксируя бинтом в течение полусуток. Курс аппликаций продолжают 2–3 нед. Рекомендуется назначать ультрафонофорез Купренила и Гидрокортизона на очаги поражения. При ОСД применяют также магнитотерапию, вакуум-декомпрессию, низкоинтенсивную лазеротерапию. В конце курса терапии можно присоединить массаж очагов поражения. При спаде активности процесса — сероводородные и родоновые ванны [10, 19, 20].
В последние годы широкое применение при лечении различной патологии получила гипербарическая оксигенация (ГБО), способствующая более интенсивному обогащению тканей кислородом, который при повышенном давлении может оказывать также противомикробное действие, особенно в отношении анаэробных микроорганизмов. ГБО увеличивает метаболическую активность митохондрий и их способность к регенерации, нормализует окисление липидов, повышает уровень утилизации кислорода тканями в связи с активацией аэробных процессов в очагах поражения, улучшает микроциркуляцию. На целесообразность использования ГБО при склеродермии указывают ряд авторов [3, 13].
Многие авторы рекомендуют плазмозамещающие препараты декстрана (Декстран, Реомакродекс) [3, 10, 16]. Однако, на наш взгляд, к такой терапии следует прибегать при распространенных, быстропрогрессирующих формах ОСД.
Нами не отмечено значительного эффекта от лечения гормонами, анаболиками и препаратами хинолинового ряда.
В заключение хочется подчеркнуть, что к лечению больных ОСД нужно подходить индивидуально в зависимости от стадии процесса, распространенности, наличия сопутствующих заболеваний. Необходимо объяснить больному целесообразность длительной терапии, тщательного обследования и профилактического лечения.
Что такое системная склеродеромия?
Склеродермия – это диффузное заболевание соединительной ткани из группы 
коллагенозов, проявляющееся прогрессирующим фиброзом кожи, внутренних органов, сосудистой патологией по типу облитерирующего эндартериолита с распространенными вазоспастическими нарушениями.
Причины склеродермии
Провоцирующими факторами развития склеродермии являются охлаждение, травмы, вибрация, инфекции, вакцинация, нейроэндокринные нарушения, контакт с некоторыми химическими веществами.
Патогенез склеродермии включает изменения в соединительной ткани (увеличение функциональной активности фибробластов, увеличение биосинтеза коллагена, неофибриллогенез), иммунные нарушения (снижение уровня Т-супрессоров при нормальном содержании В-лимфоцитов в крови, появление антител к коллагену, антинуклеарных антител) и поражение микроциркуляторного русла (цитотоксические лимфоциты повреждают эндотелий, что сопровождается адгезией и агрегацией тромбоцитов, активацией коагуляции, высвобождением медиаторов воспаления, увеличением проницаемости сосудистой стенки с ее плазматическим пропитыванием и отложением фибрина).
Симптомы
Поражение кожи является типичным признаком склеродермии, оно характеризуется распространенным плотным отеком. В дальнейшем при склеродермии возникают уплотнение и атрофия кожи. Она становится плотной, развиваются очаговая или распространенная пигментации с участками депигментации, телеангиэктазии.
Стадии
Специалисты выделяют 5 стадий склеродермии: 1 стадия, 2 стадия, 3 стадия, 4 стадия, 5 стадия.
Склеродермия полового члена
Из различных форм склеродермии на половую сферу наиболее неблагоприятное воздействие оказывает одна из ее ограниченных форм - кольцевидная, опоясывающая туловище, пальцы, половой член, половую щель или область ануса (заднего прохода). Склеродермия полового члена характеризуется истончением кожы краней плоти пениса. Кожа полового члена приобретает белесоватый цвет. Возможен переход процесса на головку и уретру. При склеродемии члена часто развивается сужение крайней плоти а даже развивается фимоз полового члена . Такой процесс ведет к надрывам кожи полового члена во время полового акта, затруднению обнажения головки пениса во время эрекции или к формированию парафимоза, особенно после полового сношения.
Как растянуть влагалище?
У женщин склерозирование кожи при склеродермии в области половой щели и вокруг ануса приводит к сужению входа во влагалище и заднего прохода.
Склеродермия и импотенция
Поражение мелких артерий и артериол при склеродермии обусловливает развитие синдрома Рейно, ведет к тяжелой висцеральной патологии – кровоизлияниям, ишемическим и некротическим изменениям с клинической картиной тяжелого висцерита. Сосудистая патология определяет быстроту течения процесса, его тяжесть и исход заболевания. Вовлечение в патологический процесс сосудов пениса вызывает развитие нарушений эрекции, импотенции . Поражение нервной системы проявляется полиневритами, вегетативной неустойчивостью, эмоциональной лабильностью, раздражительностью, мнительностью, плаксивостью, бессонницей. Развивается склероз сосудов головного мозга. Также при склеродермии наблюдаются поражения эндокринной системы (плюригландулярная недостаточность и патология желез внутренней секреции), ретикулоэндотелиальной системы.
Все это ведет к нарушению формирования физиологических компонентов эрекции, снижению полового влечения, гипо- и алибидемии, импотенции, эректильным дисфункциям.
Склеродермия лечение в Саратове, лечение сексуальных расстройств при склеродермии
Сарклиник (Саратов) проводит лечение склеродермии и сексуальных расстройств нарушений при склеродермии у мужчин и женщин в Саратове.
Ощутимые объективные расстройства в области наружных половых органов — это достаточно распространенный повод для обращения за помощью к врачу. Возможное объяснение такого недомогания — развитие склероатрофического лихена.
Суть заболевания
Склероатрофический лихен относится медиками к доброкачественным кожным недугам. При такой болезни на кожных покровах или слизистых оболочках формируются белые склеротические бляшки, эти процессы сопровождаются очаговой атрофией эпидермиса. Недуг также известен под наименованием болезни белых пятен, каплевидной склеродермии и лишая Цумбуша.
Типичным местом локализации атрофического лихена становятся половые органы. Причем у женщин такая болезнь диагностируется чаще, нежели у мужчин.
Склероатрофический лихен генитальной области способен развиваться параллельно с очаговой формой склеродермии, а также красным плоским лишаем. Иногда эта болезнь возникает на фоне аутоиммунных патологий кожи и слизистых оболочек.
Причины склеротических бляшек
На сегодняшний день врачи затрудняются в точном ответе на вопрос, отчего возникают атрофические изменения при склероатрофическом лихене. Есть предположения, что они связаны с:
- Наследственной предрасположенностью. Иногда проявления лишая Цумбуша диагностируют у близнецов либо сестер, а также у других близких родственников. Была обнаружена связь развития данного недуга с геном HLA-DQ7.
- Аутоиммунными процессами. Некоторые исследования показывают, что склеротические изменения при болезни схожи с аутоиммунными нарушениями. На сегодняшний день эта версия активно изучается.
- Вирусными и инфекционными недугами, перенесенными в прошлом.
- Нарушенной целостностью кожных покровов. Так, медики пришли к выводу, что процесс развития склероатрофического лихена может быть запущен повреждением старых рубцов, потертостями, раздражениями половых органов (в том числе и мочой) и пр.
- Сбоями в гормональном балансе. Один из возможных провоцирующих факторов — недостаточно полноценное усвоение организмом мужского полового гормона. Но при этом использование в лечении кремов с тестостероном не дает ожидаемого терапевтического эффекта.
Симптомы каплевидной склеродермии
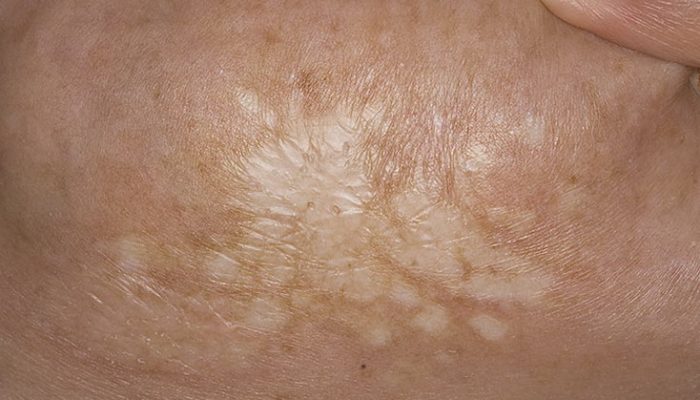
Склероатрофический лихен может протекать достаточно агрессивно, сопровождаясь выраженным зудом и формированием неприятных склеротических бляшек на коже. Но иногда недуг развивается малосимптомно на протяжении довольно продолжительного времени. Проявления болезни могут возникать:
- За пределами гениталий: на туловище, в области подмышек и живота, на шее и сгибательных поверхностях запястий.
- В области гениталий, в частности, в районе вульвы и ануса, на крайней плоти и головке полового члена.
- На слизистых ротовой полости в виде синевато-белых бляшек, эрозивных участков и мацерации.
При образовании на коже тела склероатрофический лихен может не вызывать никаких неприятных ощущений. Недуг развивается постепенно:
- На коже могут формироваться некрупные белые пятна (около 3—5 мм) или папулы (узелки), размером с чечевицу. Окраска напоминает цвет старой слоновой кости или сдвигается в сторону беловато-серой.
- Вокруг пятен и папул может наблюдаться невыраженная розовая каемка.
- Если папулы или пятна находятся рядом, они могут сливаться, немного возвышаясь над уровнем здоровой кожи. Со временем такие образования часто западают.
- На их поверхности может наблюдаться шелушение, появление сосудистых звездочек, пузырей и пр.
- При расположении склероатрофического лихена в области волосяных фолликулов, на нем наблюдается значительное количество фолликулярных роговых пробок коричневато-грязной окраски, которые схожи с комедонами.

У представительниц прекрасного пола склероатрофический лихен часто формируется в области гениталий и доставляет ощутимый дискомфорт. Недуг может начаться с ощущения сильного зуда и формирования бляшек склероза белой окраски, которые легко срываются при расчесывании, обнажая язвенную либо эрозивную поверхность. Уплотнения чаще всего формируются на вульве, а также в районе ануса. Медики отмечают, что зона поражения с высокой долей вероятности формирует контур восьмерки. Прогрессирование недуга чревато сращением преддверия влагалища, а также формирование склеротических бляшек и гранулем в области клитора и половых губ.
У женщин и девочек склероатрофический лихен вульвы может протекать в нескольких разных формах:
- Папулезной. В такой ситуации внутренняя поверхность половых губ покрывается плоскими отдельными папулами, которые по исчезновению оставляют участки поверхностной атрофии.
- Эритематозно-отечной. Данная разновидность недуга часто диагностируется при склонности пациентки к аллергии. При этом половые органы отекают и краснеют, на них появляются участки атрофии белой окраски.
Наиболее яркий симптом склероатрофического лихена — это зуд, который бывает умеренным и непостоянным либо довольно-таки интенсивным и постоянным. Именно этот признак заставляет обращаться за медицинской помощью.

Патологические процессы при склероатрофическом лихене у мужчин далеко не всегда сопровождаются возникновением ярко-выраженной клинической симптоматики. Недуг в основном поражает головку полового члена, но может фиксироваться и внутренней области листка крайней плоти. Возможные проявления заболевания:
- Ощущение сухости.
- Снижение эластичности тканей. Этот симптом указывает на разрастание соединительной ткани.
- Формирование на крайней плоти кольца белой окраски. Оно сформировано из склерозированных тканей.
- Зуд (появляется далеко не всегда).
- Разрывы склеротического образования при половых актах. Подобное развитие событий чревато образованием язвочек и ранок, которые подолгу не заживают.
Если больной не получает адекватной терапии, патологические процессы прогрессируют. В результате этого:
- Склеротические изменения могут переходить на половой член, захватывать крайнюю плоть и уретру. Визуально это заметно по появлению белесых переходов с крайней плоти на область бородки и кожных покровов головки.
- Возможно существенное сужение крайней плоти, по причине чего затрудняется обнажение головки полового члена (иногда это становится совершенно невозможным).
- Сужается отверстие уретры, что приводит к затруднениям мочеиспускания.
- Формируются трещинки в области уретры.
- На головке могут появляться гранулемы, схожие со злокачественными опухолями.
Довольно часто заболевание протекает без ярко выраженной симптоматики — дискомфорта и зуда. Но при прогрессировании склероатрофического лихена полового члена у мужчин есть риск развития серьезных проблем со здоровьем.
Диагностика склеродермических процессов

Для точного выявления склероатрофического лихена необходимо обратиться за консультацией к дерматологу, гинекологу либо урологу (в зависимости от локализации пораженных участков). Врач проведет:
- Полноценный визуальный осмотр.
- Сбор анамнеза (подробный опрос пациента о его жалобах).
- Различные исследования, в частности, микроскопию и биопсию. Это поможет исключить сопутствующие состояния (в том числе ЗППП) и онкологические процессы.
Своевременная диагностика и правильное лечение позволяет избежать рубцевания на половых органах и нарушений качества жизни. Поэтому при появлении малейших изменений в нормальном состоянии кожи, вульвы или полового члена необходимо обращаться за медицинской помощью.
Лечение атрофических изменений
Чаще всего справиться со склероатрофическим лихеном удается при помощи методик консервативной терапии:
- Применения гормональных лекарств.
- Соблюдения рекомендаций врача по изменению образа жизни и гигиенических привычек.
- Использования эмолентов.
Однако при сращении влагалища либо половых губ, а также при существенном сужении уретры либо крайней плоти может понадобиться выполнение оперативного вмешательства по коррекции данных состояний.
Препаратами выбора при лечении склероатрофического лихена становятся лекарства для местного нанесения (мази и кремы) с гормонами-кортикостероидами. При лечении склероатрофических изменений половых органов предпочтение обычно отдают мазям с клобетазола пропионатом, считается, что они эффективно подавляют воспалительный процесс и предупреждают прогрессирование недуга, а также помогают избежать дальнейшего рубцевания.
На слизистых лучше использовать мази, так как они содержат несколько меньше добавок, нежели кремы, соответственно, реже провоцируют реакции индивидуальной непереносимости и раздражение.
Для достижения терапевтического эффекта обычно рекомендуют:
- Использовать мазь исключительно место в течение месяца дважды в день. В дальнейшем нанесение осуществляется раз в сутки на протяжении еще трех месяцев. Далее возможно низкодозированное некаждодневное применение — поддерживающая терапия.
- Применять мазь экономно, нанося лишь на пораженные участки, тщательно высушив их.
- Увеличивать частоту нанесения в соответствии с рекомендациями врача (в частности, при нарастании симптоматики после сокращения частоты смазываний).
Долгосрочная поддерживающая терапия считается более безопасной, нежели потенциальный риск рецидивов недуга, способных стать причиной рубцевания и атрофии.
Параллельно с гормональным лечением пациентам также могут рекомендовать:
- Использовать кремы с ретиноидами, которые обладают выраженными смягчающими качествами.
- Применять мази либо кремы, ускоряющие процессы регенерации. Такой эффект дает Солкосерил, Бепантен, Актовегин и пр.
- Принимать седативные и антигистаминные лекарства для купирования выраженного зуда.
Иногда врачи могут принимать решение о проведении инъекций кортикостероидов в участки поражения.
Пациентам с диагностированным склероатрофическим лихеном настоятельно рекомендуется:
- Предупреждать воздействие на кожные покровы и слизистые всевозможных раздражителей. Нельзя использовать мыло, прокладки с химическими добавками (ароматизаторами).
- Перейти на свободную одежду из натуральных тканей. Важно исключить давление на пораженные участки грубых швов и тесных деталей гардероба.
- Использовать увлажнители-эмоленты, которые способны увеличивать содержание влаги в кожных покровах и минимизировать местное воспаление.
- Отказаться от половой жизни до стабилизации состояния.
- Избегать расчесывания пораженных участков.
Нефармакологические методики воздействия помогут уменьшить негативную симптоматику и избежать осложнений. Также они поспособствуют заметному улучшению качества жизни.

На сегодняшний день нет подтвержденных данных о том, что народные средства могут помочь при лечении склероатрофического лихена. Тем не менее в сети встречаются рекомендации по терапии данного недуга при помощи:
- Сидячих ванночек с лекарственными травами. В частности, рекомендуется применение череды, цветков календулы, а также аптечной ромашки. Выбранное сырье нужно использовать в количестве 1 ст. Заварите его 3 л кипящей воды и прикройте крышкой. После того как настой остынет до приятной температуры — процедите и используйте по назначению. Длительность одной процедуры — до получаса. Повторять такие ванночки стоит каждодневно.
- Целебного отвара из сбора трав. Для создания такого лекарства необходимо соединить равные доли листиков крапивы и земляники, а также черной смородины, цвета трехцветной фиалки, измельченных корешков лопуха, травки хвоща и череды. 2 ст. л. полученной смеси заварите 0,5 л кипятка и проварите на протяжении 3—5 мин. Готовое лекарство нужно еще настоять около 30 мин., далее процедить и пить по полстакана 3 р. в сутки. Длительность терапии таким отваром — 3 месяца.
- Настойкой чистотела. Заполните стеклянную банку высушенной травой наполовину и залейте доверху водкой. Оставьте на 2 нед. в довольно теплом и темном месте, после процедите. Полученный настой нужно развести водкой в пропорции 1:2 и использовать для протирания пораженных болезнью участков. Само собой, на слизистых такое средство применять нельзя.
Для нейтрализации невыносимого зуда можно подмываться отварами ромашкового цвета либо череды. Но стоит отметить, что такие процедуры оказывают подсушивающее действие, поэтому после их проведения нужно смазывать кожу эмолентами.
Целесообразность применения народных средств в каждом конкретном случае склероатрофического лихена необходимо согласовывать с лечащим врачом. Все лекарственные травы могут вызывать реакции индивидуальной непереносимости и провоцировать прочие побочные эффекты.
Возможные осложнения

Даже при направленном правильном лечении склероатрофический лихен может провоцировать неприятные осложнения. А при отсутствии своевременной коррекции риск их развития особенно высок. В частности, недуг может стать причиной:
- Снижения качества жизни, особенно, сексуальной. Неправильное либо неадекватное лечение может привести к развитию необратимых структурных изменений, которые становятся причиной сексуальной дисфункции и сильно затрудняют отношения.
- Нарушений эрекции у мужчин, а также проблем с полноценным мочеиспусканием.
- Присоединения вторичной инфекции. Появление эрозий, трещин и расчесов способствует активному размножению бактерий в месте поражения.
- Развития плоскоклеточного рака. Вне зависимости от места локализации склероатрофического лихена и скорости выздоровления от такой болезни, пациенты с таким недугом попадают в группу пожизненного риска данного онкологического заболевания. Перерождение в рак встречается нечасто — примерно в 3—5% случаев. Риск озлокачествления у женщин несколько выше, чем у мужчин.
К счастью, у детей склероатрофический лихен редко становится причиной осложнений. А адекватная терапия и врачебный контроль снижает риск развития таких неприятных последствий до минимума.
Можно ли вылечить лишай Цумбуша?
Действительно, избавиться от всех проявлений склероатрофического лихена часто удается лишь у пациентов детского возраста. У них недуг может самостоятельно и бесследно исчезать, никогда больше не рецидивируя. В остальных случаях врачи дают не слишком благоприятные прогнозы, так как:
- Патология имеет непонятное происхождение, невозможно предугадать особенности ее развития в будущем.
- Несмотря на проводимую терапию у больных могут оставаться на теле атрофические участки разных размеров.
- Всегда присутствует риск осложнений.
Пациентам со склероатрофическим лихеном необходимо с интервалом в два-три месяца наблюдаться у дерматолога-онколога, уролога либо гинеколога. Это поможет своевременно выявить возможные осложнения или предупредить их.
Читайте также:


