Сколько времени проходит реабилитация после операции щелкающий палец
На последних стадиях щелкающего пальца операция является единственным методом лечения. Патология затрагивает сухожильно-связочный аппарат. Болезнь Нотта проявляется характерным щелканьем в причинном суставе пальца. Это происходит в результате повышенной нагрузки и однотипных манипуляций.

Болезнь Нотта может быть спровоцирована травмой. При этом постепенно появляется характерная симптоматика в виде боли, трудности при сгибании в причинном суставе. Если не приступить к лечению на начальной стадии заболевания, то подвижность в сочленении может резко ограничиться. В результате рядом с суставом пальца образуется характерное уплотнение.
Этапы оперативного вмешательства

На начальных стадиях развития стенозирующий лигаментит можно лечить с помощью иммобилизации. Причинный палец просто лишают движения с помощью специальной ортопедической конструкции.
Дополнительно используют инъекции нестероидных противовоспалительных препаратов. Такой подход к лечению на запущенной стадии не является эффективным.
Чтобы раз и навсегда избавиться от проблемы, необходимо прибегнуть к хирургическому вмешательству. Оперативное лечение направлено на иссечение кольцевидной связки, которая препятствует нормальному движению в суставе.
Вмешательство длится не более 30 минут. Чаще всего операция проводится под местной анестезией. Осуществляется надрез на ладони, через который открывается доступ к кольцевидной связке. Хирург надрезает ее, затем накладывает швы. В результате полностью восстанавливается подвижность в суставе.
Через несколько часов после операции присутствуют болевые ощущения. Однако избавиться от них можно с помощью приема стандартных анальгетиков. Рана полностью заживает на 10 сутки. В это же время снимают швы. Реабилитация включает в себя разработку пальца руки. Делать это можно уже на начальном этапе без опасений за связочный аппарат.
Метод Шастина чаще применяется для оперирования детей. При этом все манипуляции производятся через небольшой прокол. Операция является малотравматичной, занимает всего 10 минут. Сразу же после вмешательства ребенок может двигать причинным пальцем.
Способы восстановления
Лечебная гимнастика является одним из самых эффективных и обязательных способов восстановления. При этом необходимо подходить к разминке крайне аккуратно. Сначала выполнять пассивную ЛФК, а уже потом переходить к активным действиям прооперированной рукой.

Разрабатывать палец нужно плавными движениями, сгибая его и выпрямляя в суставе. Как правильно выполнять комплекс упражнений, можно спросить у врача в медицинском учреждении, хотя все действия очень просты и не требуют сноровки. Главное, не делать резких движений.
Если палец разработан правильно, то очень скоро все дискомфортные ощущения отойдут на второй план.
Способы восстановления дополняют и физиотерапевтические процедуры.
- При этом используется электрофорез, включающий применение специальных заживляющих лекарств.
- Грязевые обертывания принесут пользу только после снятия швов, так как никакие прогревающие процедуры на стадии первичной реабилитации не предусматриваются.
Не рекомендуется также нагружать прооперированную руку. Однако и совсем лишать ее действий тоже противопоказано. Идеальным вариантом будут умеренные нагрузки и ЛФК.
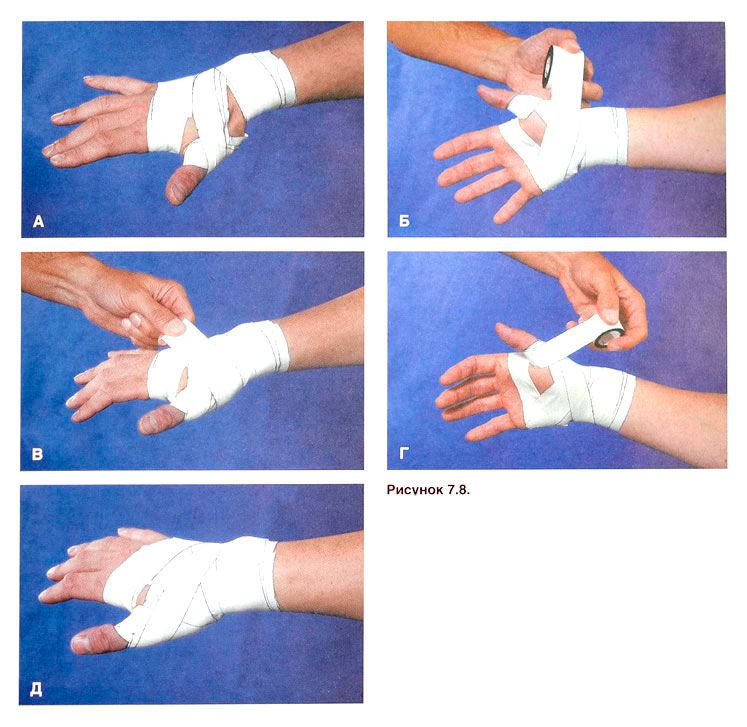
Дополнительно следует ходить на обработку шва, после которой врач накладывает стерильную повязку. Необходимо избегать попадания жидкости. Если присоединится патогенная микрофлора, то шов может загноиться. Принимать ванну или душ лучше, прибегая к помощи близких.
Особенно важно присматривать за детьми, которые перенесли операцию на сухожилии. Важно, чтобы ребенок не играл в песке и воздерживался от динамики прооперированной рукой.
Лечиться на стадии восстановления нужно и с помощью магнитотерапии. Для рук используется специальная методика, позволяющая увеличить эластичность сухожилий.
Последствия
Риск возникновения последствий невелик, так как операция простая. Осложнения могут возникать в крайнем случае у лиц преклонного возраста и у людей, больных сахарным диабетом, сердечно-сосудистыми патологиями и т. д.
Повторная операция проводится в единичных случаях. Самые распространенные последствия — это присоединение инфекции при несоблюдении рекомендаций врача. Риск развития кровотечений появляется у людей с нарушенной свертывающей функцией (снижение уровня агрегации тромбоцитов).
Разрыв раны возникает нечасто. Может сопровождаться острой болью и кровотечением. Такое последствие возможно у детей, которые очень подвижны и могут случайно упасть на ладони.
Синдром Зудека после операции — тяжелое последствие, которое характеризуется опухолью и болевыми ощущениями, охватывающими всю кисть.

Появление келоидных рубцов — еще одно неприятное последствие. Реже возникает аллергическая реакция на введение анестетика или шовный материал. У лиц с сахарным диабетом операция проводится только при наличии веских показаний. В ином случае может наблюдаться длительное заживление послеоперационного рубца или полное отсутствие процессов регенерации. В запущенных случаях может потребоваться повторная сложная операция.
При неправильно проведенном хирургическом вмешательстве возможно повреждение оболочки сустава. В данном случае возникнет характерная симптоматика в виде боли и опухоли. Развитие осложнений возможно только в запущенных случаях.
При наличии аллергических реакций на лекарственные вещества необходимо сообщить об этом врачу.
Для снижения риска появления последствий следует:
- пользоваться мазями, которые пропишет врач;
- оберегать руку от температурных колебаний;
- нельзя посещать некоторое время баню и сауну;
- желательно воздерживаться и от длительного пребывания в условиях низких температур.
Народные методы после проведения хирургического вмешательства противопоказаны. Это касается местных средств. Внутрь можно применять продукты пчеловодства (если нет аллергии) для ускорения процессов восстановления.

Мойсов Адонис Александрович
Хирург-ортопед, врач высшей категории
Москва, ул. Дмитрия Ульянова 6, корп. 1, метро "Академическая"
Москва, ул. Арцимовича, 9 корп. 1, метро "Коньково"
Москва, ул. Берзарина 17 корп. 2, метро "Октябрьское поле"
Образование:
В 2009 году окончил Ярославскую Государственную Медицинскую Академию по специальности "лечебное дело".
С 2009 по 2011 г. проходил клиническую ординатуру по травматологии и ортопедии на базе клинической больницы скорой медицинской помощи им. Н.В. Соловьева в г. Ярославле.
С 2011 по 2012 г. работал врачом травматологом-ортопедом в больнице скорой помощи №2 г. Ростова-на-Дону.
В настоящее время работает в клинике г. Москва.
Стажировки:
2012 год – обучающий курс по Хирургии стопы, Париж (Франция). Коррекция деформаций переднего отдела стопы, миниинвазивные операции при подошвенном фасциите (пяточной шпоре).
Ноябрь 2014г. - Повышение квалификации "Применение артроскопии в травматологии и ортопедии"
Научные и практические интересы: хирургия стопы и хирургия кисти .
Стенозирующий лигаментит или щелкающий палец
Щелкающий палец (стенозирующий лигаментит) – это заболевание сухожильно-связочного аппарата кисти.
Как правило возникает в ответ на однообразные повторяющиеся движения, например однотипная работа руками на станке (щелкает сустав пальца).
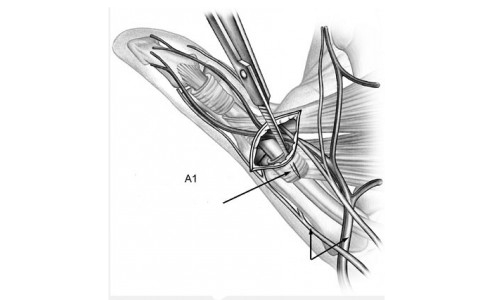
Анатомия сухожилия пальца
Сухожилия сгибателей кисти скользят в каналах и покрыты синовиальной оболочкой, которая вырабатывает жидкость для нормального скольжения сухожилий. Сухожилия удерживаются в канале во время сгибания и разгибания пальцев кольцевидными связками. Все люди имеют анатомический стеноз в области кольцевидной связки A1 (на стыке ладони и пальцев), а значит предрасположенность к развитию этого заболевания.
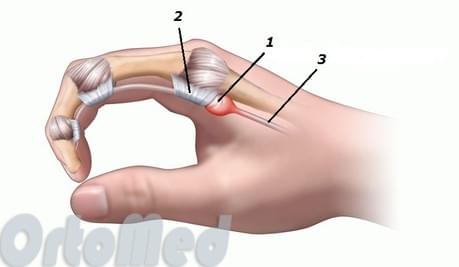
- Утолщение оболочки сухожилия
- Кольцевидная связка А1
- Сухожилие сгибателя
Но когда связка или синовиальная оболочка утолщается в следствие нагрузок, таких как повторяющиеся перенапряжения кисти на работе, то свободное скольжение невозможно.
Причины щелкающего пальца
Чаще щелкающий палец (стенозирующий лигаментит) наблюдается у женщин. Особенно после наступления климакса. Заболевание возникает, когда ткани, окружающие сухожилия сгибателей (синовиальные оболочки) отекают и сухожилиям становится сложнее скользить в кольцевидных связках.
Факторы способствующие развитию стенозирующего лигаментита:
- Наследственность является частым фактором стенозирующего лигаментита.
- Гормональные изменения, связанные с беременностью или климаксом могут стать причиной задержки воды в синовиальных оболочках.
- Возраст - заболевание чаще встречается у женщин после 50-55 лет.
- Некоторые системные заболевания могут стать причиной. Такие как сахарный диабет, ревматоидный артрит, дисфункция щитовидной железы
Нередкие случаи проявления заболевания у детей. Часто синдром щелкающего пальца связан с кистевым туннельным синдромом.
Диагностика и симптомы стенозирующего лигаментита
Диагноз достаточно легко может быть установлен во время очного осмотра пациента, так как при заболевании щелкает сустав пальца.
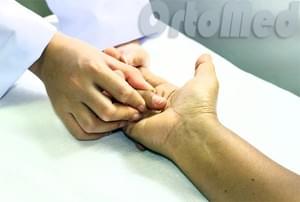
Консервативное лечение стенозирующего лигаментита кисти
На ранних стадиях стенозирующего лигаментита возможно избавиться от болезни безоперационными методами:
Иммобилизация пальца, для ограничения движений и провокации воспаления.
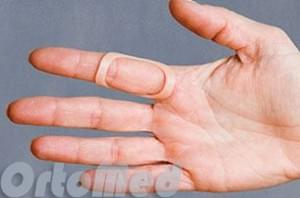
Инъекции стероидных противовоспалительных препаратов:
Это на долго снижает признаки воспаления, боль и отек. Препарат вводят непосредственно в место воспаления. Эффективно на ранних стадиях заболевания.
Операция при стенозирующем лигаментите (щелкающий палец)
Операция очень эффективный метод лечения щелкающего пальца, так как кольцевидная связка рассекается и более не ограничивает движения сухожилий в канале.
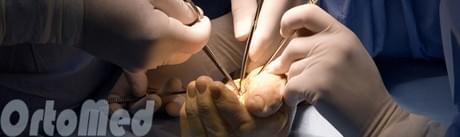
Эта небольшая амбулаторная операция может быть выполнена под местной анестезией. Во время операции выполняется небольшой разрез кожи ладонной поверхности кисти в проекции дистальной ладонной складки, и рассекается кольцевидная связка А1. Для исключения варианта рецидива лучше выполнить иссечение ладонной поверхности связки. Полный объем движений восстанавливается сразу после операции.
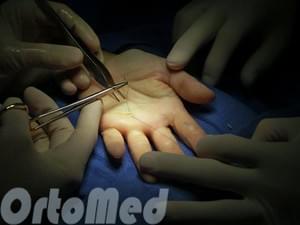
Продолжительность операции : в среднем 30 мин.
Анестезия : местная или проводниковая
После операции пациент может пойти домой.
После операции могут быть местный дискомфорт и боль, который легко купируются обезболивающим препаратами. Перевязки выполняются через день. Рана заживает в течение 10-12 дней, после чего швы удаленяются. Уже в раннем послеоперационном периоде нужно начать разработку движений пальцев.
Результат : Если лечение лигаментита проводится своевременно, пациент восстанавливает полный объем движений.
Если присутсвует ограничение при движении пальцев читайте статью контрактура Дюпюитрена .
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Достаточно часто пациенты предъявляют жалобы на то, что у них щелкают пальцы на руках. В некоторых случаях это может быть симптомом патологического состояния, которое требует тщательной диагностики и лечения.
Причины возникновения
Обычно данным заболеванием страдают лица женского пола климактерического возраста. Самые распространенные причины щелкающего пальца (лигаментита) следующие:
Возрастные изменения костной ткани. У людей старше среднего возраста она становится более тонкой, что является предрасполагающим фактором развития заболевания.
Важно отметить роль генетической предрасположенности. Если патологией страдают близкие родственники, риск заболеть увеличивается. Высокая предрасположенность существует у музыкантов и людей, которые долгое время проводят за компьютером. По этой причине в последнее время отмечается снижение возраста пациентов.
Симптомы патологического состояния
Когда человек вынужден постоянно делать однотипные движения кистью руки, постепенно происходит сужение каналов конечности, в которых находятся нервы, кровеносные сосуды и сухожилия.
Поэтому второе название патологии – лигаментит. Возникает воспалительный процесс, что ведет к появлению болевого синдрома и отечности, которые ограничивают подвижность.
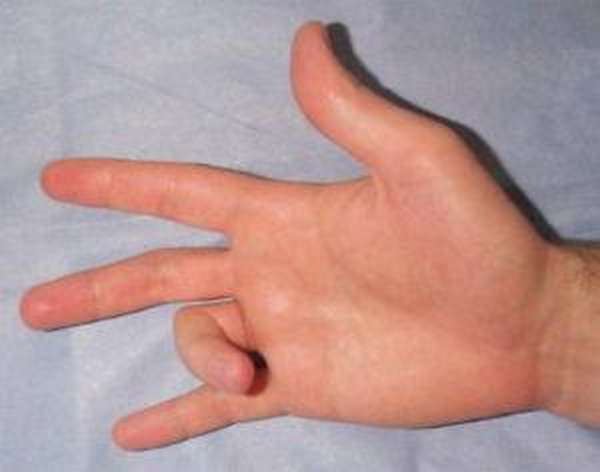
Пациенты предъявляют жалобы на боли в пораженном пальце, усиливающиеся при пальпации.
Движения ограничены, разгибание свободно осуществить не получается, только при усилении, которое сопровождается характерным звуком.
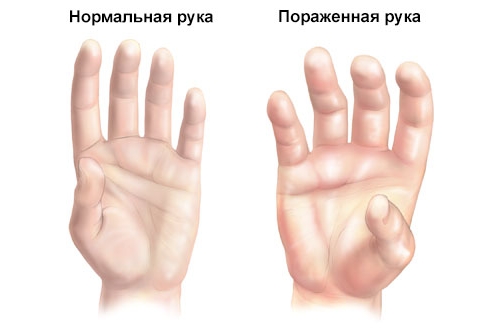
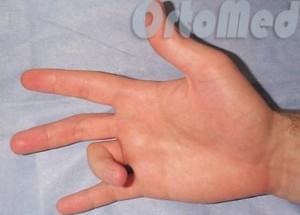
Обычно выявляется щелкающий большой палец руки. Процесс сгибания также становится трудновыполнимым.
Постепенно может сформироваться контрактура данной области, что подразумевает под собой неспособность полностью осуществлять движения. Симптоматика более выражена в утреннее время.
Диагностика заболевания
Выставлением диагноза занимается травматолог или хирург. Обычно ответ на вопрос, почему щелкает палец при сгибании, не вызывает трудностей. Врач проводит осмотр, собирает анамнез, анализирует жалобы больного.
Обязательно проведение рентгенологического исследования, для уточнения границ поражения может назначаться магнитно-резонансная или компьютерная томография. Пациенты также сдают общий и биохимический анализ крови, которые помогают определить выраженность воспаления, наличие гормональных и ревматических нарушений.
Стадии заболевания
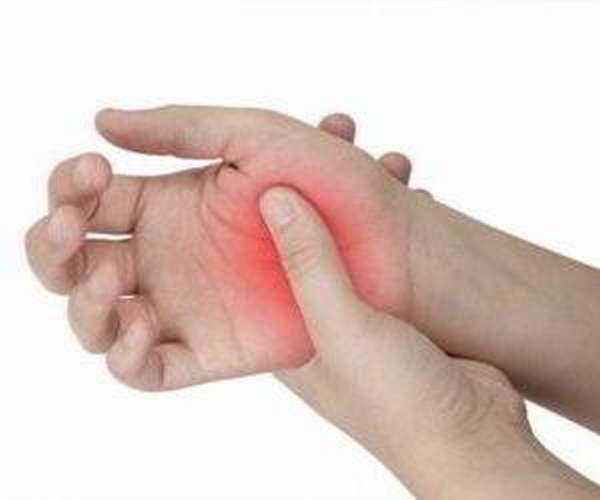
В течении патологии выделяют 3 стадии. На начальном этапе больные отмечают только трудности при осуществлении разгибания, которое происходит с характерным щелкающим звуком.
Болевой синдром присоединяется несколько позже. Сначала он беспокоит только в области пораженного пальца, затем переходит на всю кисть и даже запястье. Это вторая стадия заболевания.
Во время третьей у больных опухает основание пораженного пальца, происходит нарушение иннервации и кровообращения, которые проявляются нарушениями чувствительности и похолоданием кожного покрова.
Процесс постепенно прогрессирует, двигательная активность может полностью пропадать.
Лечение
Лечение щелкающего пальца без операции возможно на начальных стадиях патологии. Если консервативная терапия не помогает, болезнь прогрессирует, то проводится хирургическое лечение лигаментита кисти —, производят рассечение связки, которая ограничивает движение.
Вмешательство амбулаторное, делается под местным наркозом. Важно в полном объеме провести реабилитацию, что поможет полностью восстановить объем движений.
Лечение щелкающего пальца в домашних условиях широко распространено. Рецептов имеется достаточно много. Лечение народными средствами может быть эффективным, но перед этим важно проконсультироваться с врачом.
Можно накладывать на палец протертый сырой картофель. Его необходимо слегка нагреть, завернуть в марлю, положить на патологическую область на полчаса. Длительность процедуры – 10 суток.
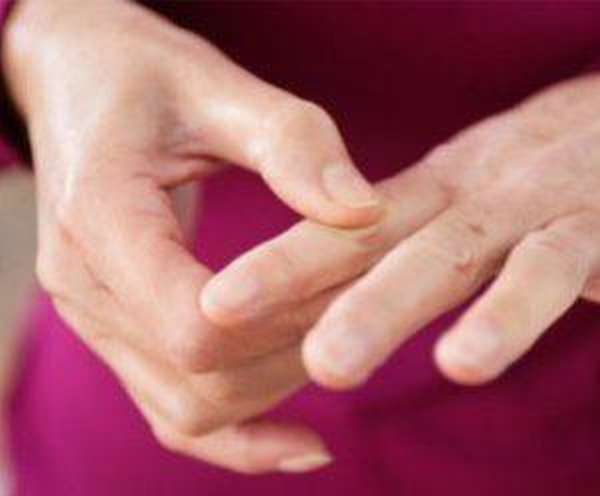
Также полезны компрессы из алоэ. Листья растения продольно нарезаются и прикладываются на зону поражения.
Держать можно в течение 15-20 минут, процедура эффективно устраняет боль и отечность.
Высокой результативностью обладает лечение с помощью белой глины.
Последняя кладется на палец, сверху заворачивается полиэтиленом. Данную процедуру можно осуществлять дважды в сутки в течение 14 дней.
В аптеках можно приобрести парафин. Вещество расплавляется по инструкции, нагревается до температуры 60 градусов, заворачивается в специальную бумагу, которую прикладывают на область патологии. Сверху необходимо положить теплую ткань. Процедура длится до охлаждения парафина.
При консервативном лечении проводится иммобилизация пальца, пациентам назначается обезболивание. Оно проводится с помощью нестероидных противовоспалительных средств – кетопрофена, нимесулида.
Препараты используются в виде таблеток или инъекций. Кратность и длительность применения определяются только лечащим врачом. Обычно воспаление и болевой синдром уменьшаются спустя 5-7 дней использования.
После устранения данной симптоматики важно посещать сеансы физиотерапии и массажа. Также пациентам рекомендуется выполнение физических упражнений.
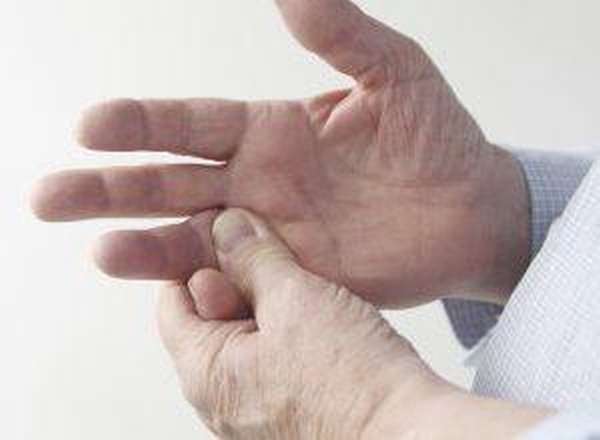
Больные могут обучаться самомассажу и упражнениям лечебной физкультуры.
Выполнение последних важно проводить на регулярной основе, на каждое упражнение отводится полминуты.
Обучение производится медицинским персоналом.
Саму гимнастику легко осуществлять в домашних условиях, что очень важно для проведения эффективной реабилитации больных.
Профилактика заболевания
Если имеется предрасположенность к возникновению заболевания, необходимо регулярно выполнять гимнастику пальцев рук и посещать сеансы массажа.
Полезен самомассаж. Также эффективны ванночки для кистей с лечебными травами (мать-и-мачеха, лопух).
Заключение
Пациентам важно знать, что такое лигаментит, как проводится его диагностика и лечение.
Данная патология способна привести к практически полной потере двигательной активности пальца, поэтому необходимо вовремя посетить врача, который правильно поставит диагноз, определит тактику лечения. Это поможет выздороветь и избежать осложнений.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Заболевание связочного аппарата, имеющее воспалительный характер, носит название стенозирующего лигаментита, которое развивается наиболее часто в области пальца. Нередко стенозирующий лигаментит развивается после микроскопических травм связочного аппарата, а также воспаления рядом расположенного сустава. У этой болезни есть определенная опасность, которая может дать о себе знать при отсутствии полноценного лечения. Развиваясь, дегенеративный процесс приводит к тому, что связка постепенно трансформируется в хрящ.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Разделить стенозирующий лигаментит можно в зависимости от того, воспаление каких связок имеет место. Разновидности:
Возникнуть любая форма болезни в области любого отдела пальца или стопы может в силу нескольких или одной из распространенных причин. Основными принято считать:
- травмы пальца или стопы, а также сухожилия мышцы;
- инфекции в области связок, суставов или мышцы;
- чрезмерные нагрузки на пальцы, сухожилия четырехглавой мышцы или голени, стопы;
- профессии, требующие постоянной нагрузки на пальцы, стопы.
У детей причиной может стать быстрый рост тканей организма.
Самым первым фактором риска можно выделить чрезмерную нагрузку на связки, суставы кисти или стопы. Не редкость стенозирующий лигаментит при подагре, ревматоидном артрите, нарушении работы щитовидной железы, патологии сосудов, сахарном диабете. Очень часто, как фактор риска, можно отметить наследственность.
Хоть стенозрующий лигаментит имеет много разновидностей, проявления его, в общем, похожи. В области пораженной связки пальца или стопы возникает боль, которая становится сильнее во время движения или пальпации. Движения становятся ограниченными, а в месте воспаления наблюдается отечность. В проекции воспаленного сухожилия повышенной становится чувствительность.
Онемение в области пальца руки или стопы носит временный характер, а потом становится постоянным. При условии длительной неподвижности сухожилия мышцы симптомы усугубляются. В конце возникают контрактуры, которые могут быть и в области четырехглавой мышцы бедра или любого другого отдела.
Всего выделяют 4 стадии, которые повышаются по мере прогрессирования болезни. На первой стадии палец щелкает, а подвижность ограничивается редко. На второй — разогнуть палец кисти или стопы становится проблемой, но если совершить определенное усилие, сделать это возможно. На третьей стадии палец согнут и постоянно находится в таком положении, в том числе и у детей. На четвертой же, если лечение так и не было проведено, деформируется сустав, а изменения, в том числе и связок, носят необратимый характер.
Подобные симптомы развиваются при условии сужения сухожильного влагалища. 
Во время сокращения мышцы утолщенная часть проскакивает через суженную, происходит это с определенным усилием. При сильном утолщении связки и сужении канала движения мышцы отсутствуют вовсе.
У детей патология возникает в возрасте от 1 года до 6 лет, у взрослого после 45 лет. У детей и взрослых поражается одна рука, хотя есть случаи заболевания обеих.
Заболевание коленного сустава, где проходит связка четырехглавой мышцы бедра, носит хронический характер. Сопровождает все гематома, которая образуется в области нижнего отдела бедра или сустава. Часто связка четырехглавой мышцы бедра поражается у молодых, которые ведут активный образ жизни, нередко это спортсмены. Воспаление боковых или связки четырехглавой мышцы бедра происходит при большом объеме движений колена.
Помимо простого осмотра, можно сделать рентген, однако, связки, в том числе и в области бедра, он не покажет. У взрослых или детей наиболее эффективным является УЗИ или МРТ.
Все зависит от каждого конкретного случая и подбирается строго индивидуально, причем, у детей лечение стенозирующего лигаментита одно, а у взрослых или в области бедра оно другое. 
Все силы направлены на устранение воспалительного процесса любого отдела связки, восстановление функции. На начальных этапах показано консервативное лечение, а в случае, если оно не приносит успеха, применяется операция.
Начать нужно с того, что на некоторое время следует обездвижить пораженный участок руки или бедра, длительность составляет примерно 2 недели. Дополнительно применяются нестероидные противовоспалительные средства или препараты гормонального ряда.
Группа НПВС, которой проводится лечение стенозирующего лигаментита, представлена таблетками, уколами, а также мазями или гелями для местного применения. При помощи этих препаратов уменьшается боль, снижается воспалительный процесс.
Из гормональных препаратов часто применяют Гидрокортизон или его аналоги. Препарат вводится в участок пораженного отдела и быстро снимает воспаление, отечность и боль. Дополнительно применяются препараты рассасывающего ряда, они устраняют утолщения и спайки.
В последнее время на смену гормонам приходят средства на основе обогащенной тромбоцитарной плазмы человека. Лечение более безопасно, после него проходит болезненность и воспаление, связки заживают значительно быстрее, особенно у детей. Любое лечение из перечисленного выше назначается только врачом, самолечение может принести отрицательные последствия.
Поскольку процесс лечения носит комплексный характер, его важной составляющей является физиотерапия. 
Наиболее эффективными являются:
- ультразвук;
- ударно-волновая терапия;
- фонофорез;
- аппликации парафином, озокеритом, грязями.
Массаж при заболевании не показан, он может спровоцировать воспаление и ухудшение состояния.
При отсутствии результата от лечения в течение двух недель показана операция. Есть несколько вариантов вмешательства, которые могут проводиться у детей или взрослых, выбор падает в зависимости от отдела поражения. Анестезия может быть местной или общей.
После того как проведена операция, швы снимаются в период от десятого до четырнадцатого дня. Перевязки выполняются в среднем раз в два дня. С целью уменьшения боли используют препараты нестероидного противовоспалительного ряда. Через несколько дней проводится реабилитация прооперированного отдела, чтобы восстановить нормальные движения.
Среди народных методов наибольшей популярностью пользуется применение сухого тепла. В виде грелки может выступить разогретая соль или песок. Дополнить вышеописанные процедуры могут компрессы на основе глины.
Любое заболевание лучше предотвратить, чем потом заниматься его, причем, не всегда успешным лечением. Это в полной мере относится и к рассматриваемой болезни. За своим здоровьем стоит постоянно следить, необходимо полностью исключить перенапряжение суставов, сухожилий и связок. Если нагрузка неизбежна, ее необходимо дозировать, делать перерывы в работе.
2016-09-02
На последних стадиях щелкающего пальца операция является единственным методом лечения. Патология затрагивает сухожильно-связочный аппарат. Болезнь Нотта проявляется характерным щелканьем в причинном суставе пальца. Это происходит в результате повышенной нагрузки и однотипных манипуляций.

Болезнь Нотта может быть спровоцирована травмой. При этом постепенно появляется характерная симптоматика в виде боли, трудности при сгибании в причинном суставе. Если не приступить к лечению на начальной стадии заболевания, то подвижность в сочленении может резко ограничиться. В результате рядом с суставом пальца образуется характерное уплотнение.

На начальных стадиях развития стенозирующий лигаментит можно лечить с помощью иммобилизации. Причинный палец просто лишают движения с помощью специальной ортопедической конструкции.
Дополнительно используют инъекции нестероидных противовоспалительных препаратов. Такой подход к лечению на запущенной стадии не является эффективным.
Чтобы раз и навсегда избавиться от проблемы, необходимо прибегнуть к хирургическому вмешательству. Оперативное лечение направлено на иссечение кольцевидной связки, которая препятствует нормальному движению в суставе.
Вмешательство длится не более 30 минут. Чаще всего операция проводится под местной анестезией. Осуществляется надрез на ладони, через который открывается доступ к кольцевидной связке. Хирург надрезает ее, затем накладывает швы. В результате полностью восстанавливается подвижность в суставе.

Через несколько часов после операции присутствуют болевые ощущения. Однако избавиться от них можно с помощью приема стандартных анальгетиков. Рана полностью заживает на 10 сутки. В это же время снимают швы. Реабилитация включает в себя разработку пальца руки. Делать это можно уже на начальном этапе без опасений за связочный аппарат.
Метод Шастина чаще применяется для оперирования детей. При этом все манипуляции производятся через небольшой прокол. Операция является малотравматичной, занимает всего 10 минут. Сразу же после вмешательства ребенок может двигать причинным пальцем.
Лечебная гимнастика является одним из самых эффективных и обязательных способов восстановления. При этом необходимо подходить к разминке крайне аккуратно. Сначала выполнять пассивную ЛФК, а уже потом переходить к активным действиям прооперированной рукой.

Разрабатывать палец нужно плавными движениями, сгибая его и выпрямляя в суставе. Как правильно выполнять комплекс упражнений, можно спросить у врача в медицинском учреждении, хотя все действия очень просты и не требуют сноровки. Главное, не делать резких движений.
Если палец разработан правильно, то очень скоро все дискомфортные ощущения отойдут на второй план.
Способы восстановления дополняют и физиотерапевтические процедуры.
- При этом используется электрофорез, включающий применение специальных заживляющих лекарств.
- Грязевые обертывания принесут пользу только после снятия швов, так как никакие прогревающие процедуры на стадии первичной реабилитации не предусматриваются.
Не рекомендуется также нагружать прооперированную руку. Однако и совсем лишать ее действий тоже противопоказано. Идеальным вариантом будут умеренные нагрузки и ЛФК.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дополнительно следует ходить на обработку шва, после которой врач накладывает стерильную повязку. Необходимо избегать попадания жидкости. Если присоединится патогенная микрофлора, то шов может загноиться. Принимать ванну или душ лучше, прибегая к помощи близких.

Особенно важно присматривать за детьми, которые перенесли операцию на сухожилии. Важно, чтобы ребенок не играл в песке и воздерживался от динамики прооперированной рукой.
Лечиться на стадии восстановления нужно и с помощью магнитотерапии. Для рук используется специальная методика, позволяющая увеличить эластичность сухожилий.
Риск возникновения последствий невелик, так как операция простая. Осложнения могут возникать в крайнем случае у лиц преклонного возраста и у людей, больных сахарным диабетом, сердечно-сосудистыми патологиями и т. д.
Повторная операция проводится в единичных случаях. Самые распространенные последствия — это присоединение инфекции при несоблюдении рекомендаций врача. Риск развития кровотечений появляется у людей с нарушенной свертывающей функцией (снижение уровня агрегации тромбоцитов).

Разрыв раны возникает нечасто. Может сопровождаться острой болью и кровотечением. Такое последствие возможно у детей, которые очень подвижны и могут случайно упасть на ладони.
Синдром Зудека после операции — тяжелое последствие, которое характеризуется опухолью и болевыми ощущениями, охватывающими всю кисть.

Появление келоидных рубцов — еще одно неприятное последствие. Реже возникает аллергическая реакция на введение анестетика или шовный материал. У лиц с сахарным диабетом операция проводится только при наличии веских показаний. В ином случае может наблюдаться длительное заживление послеоперационного рубца или полное отсутствие процессов регенерации. В запущенных случаях может потребоваться повторная сложная операция.
При неправильно проведенном хирургическом вмешательстве возможно повреждение оболочки сустава. В данном случае возникнет характерная симптоматика в виде боли и опухоли. Развитие осложнений возможно только в запущенных случаях.
При наличии аллергических реакций на лекарственные вещества необходимо сообщить об этом врачу.
Для снижения риска появления последствий следует:
- пользоваться мазями, которые пропишет врач;
- оберегать руку от температурных колебаний;
- нельзя посещать некоторое время баню и сауну;
- желательно воздерживаться и от длительного пребывания в условиях низких температур.
Народные методы после проведения хирургического вмешательства противопоказаны. Это касается местных средств. Внутрь можно применять продукты пчеловодства (если нет аллергии) для ускорения процессов восстановления.
Антон Игоревич Остапенко
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Читайте также:







