Спазм кардии мышцы пищеводно-желудочного перехода
Что такое кардиоспазм?
Кардиоспазм (ахалазия) — редкое заболевание пищевода, трубки, переносящей пищу из горла в желудок. Характеризуется сниженной способностью проталкивать пищу вниз к желудку (перистальтике), отказом кольцевидной мышцы на дне пищевода, расслаблением нижнего пищеводного сфинктера. Именно сокращение и расслабление сфинктера приводит к перемещению пищи через трубку.
Признаки и симптомы
Симптомы кардиоспазма обычно появляются постепенно. Большинство людей с этим расстройством испытывают ухудшение способности глотать (дисфагию) как основной и ранний симптом. Также может быть легкая боль в груди, которая приходит и уходит. Некоторые пострадавшие люди испытывают очень сильную боль.
Задержка слюны и проглоченной пищи в пищеводе может часто вызывать регургитацию этого содержимого; кроме того, такое содержимое также может попадать в легкие во время дыхания (трахеобронхиальная аспирация). Другие симптомы этого расстройства могут включать кашель в течение ночи и значительную потерю веса из-за затрудненного глотания в случаях, которые остаются без лечения. Сухость глаз (сухой кератоконъюнктивит) и сухость во рту (ксеростомия) не являются редкостью у пациентов с кардиоспазмом пищевода.
Аспирация слюны и содержимого пищи у людей с кардиоспазмом может вызвать пневмонию и другие легочные инфекции или даже смерть. Заболеваемость раком пищевода у пациентов с кардиоспазмом значительно увеличивается.
Причины
Точная причина кардиоспазма пищевода неизвестна. Некоторые клинические исследователи подозревают, что это состояние может быть вызвано дегенерацией группы нервов, расположенных в грудной клетке (известные, как Ауэрбахово сплетение или межмышечное нервное сплетение).
По данным общества торакальных хирургов, последние исследования показывают, что это может быть и аутоиммунное заболевание. При такого рода заболеваниях иммунная система человека по ошибке атакует здоровые клетки нервной системы пищевода. Паразит в Южной Америке, который приводит к болезни Шагаса, также может вызывать его.
Также, считается, что может быть редкая, унаследованная форма ахалазии, но в настоящее время данная теория еще недостаточно изучено.
Затронутые группы населения
Кардиоспазм — это редкое заболевание, которое обычно поражает взрослых в возрасте от 25 до 60 лет. Однако это расстройство может возникнуть в любом возрасте, в том числе и в детстве. Кардиоспазм пищевода поражает мужчин и женщин в равных количествах, за исключением случаев, которые, по-видимому, отражают унаследованную форму. В этих случаях оказывается, что мужчины имеют в два раза больше шансов на диагностирование этого заболевания.
Схожие расстройства
Симптомы следующих расстройств могут быть похожи на симптомы кардиоспазма. Сравнения могут быть полезны для дифференциальной диагностики:
— Рак пищевода.
Симптомы рака пищевода напоминают признаки кардиоспазма. Рак пищевода может начаться практически в любой точке трубки. Небольшие раковые заболевания могут протекать бессимптомно или могут присутствовать незначительные признаки. По мере роста опухоли первым признаком может быть затруднение при глотании и/или боль при глотании и/или ощущение, будто пища застряла за грудиной. Затруднения при глотании могут сопровождаться расстройством желудка, изжогой и удушьем. Потеря веса не редкость.
— Нарушения глотания.
Нарушения глотания бывают разных форм. Некоторые из них являются результатом нарушений головного мозга, таких как болезнь Паркинсона, рассеянный склероз или боковой амиотрофический склероз (БАС или болезнь Лу Герига). Другие являются результатом неправильной работы частей горла, участвующих в глотании. Например, глотка может работать со сбоями после инсульта.
Диагностика

Рентгенологическое исследование (рентгенология) часто полезно при диагностике кардиоспазма. Рентгенологическое исследование, особенно с использованием бария, может показать увеличение (расширение) пищевода и задержку пищи и выделений в пищеводе.
Приборы для измерения давления жидкости (манометры) в пищеводе также используются для подтверждения диагноза кардиоспазма.
Лечение
Лечение кардиоспазма направлено на устранение препятствий, вызванных неспособностью мышцы нижнего сфинктера пищевода расслабиться. Это может быть сделано с помощью введения лекарств, расширения поперечного сечения (ручного расширения) мышцы сфинктера или с помощью хирургического вмешательства.
Препарат изосорбид (нитрат пролонгированного действия) или нифедипин (блокатор кальциевых каналов) может помочь людям с ахалазией.
Приблизительно в 70 процентах случаев кардиоспазм можно эффективно лечить путем увеличения мышцы нижнего пищеводного сфинктера с помощью процедуры, известной как пневматическая дилатация пищевода. У многих людей повторные дилатации могут быть необходимы для улучшения симптомов.
Хирургическое лечение кардиоспазма может быть эффективным примерно в 85-90 процентах случаев. Во время этих процедур мышечные волокна в нижнем пищеводном сфинктере разрезаются (лапароскопическая миотомия по методике Э. Хеллера или пероральная эндоскопическая миотомия [ПОЭМ]). Около 15 процентов людей с кардиоспазмом испытывают симптомы гастроэзофагеального рефлюкса после хирургической процедуры.
Рацион питания
Пациенту, вероятно, понадобится жидкая диета в течение первых нескольких дней после лечения. Когда глотать стает легче, больные могут перейти на твердую диету.
Йогурт легко проглатывается и может помочь минимизировать кислотность желудка.
Пациенты должны есть медленно, тщательно пережевывать пищу и пить много воды во время еды.
Питаться перед сном не следует. Сон с поднятой головой может помочь опустошить пищевод, чтобы пища не срыгивалась и не застревала.
К пище, которую следует избегать, относятся цитрусовые, алкоголь, кофеин, шоколад и кетчуп, так как они стимулируют рефлюкс. Жареная и острая пища также может раздражать пищеварительную систему и ухудшать симптомы.
Неофициальные данные свидетельствуют о том, что следующие продукты могут помочь:
- мягкие продукты, такие как супы, пюре или каша;
- имбирь может помочь пищеварению и предотвратить изжогу;
- мята с чаем и йогуртом может помочь уменьшить желудочную секрецию;
- не менее 10 стаканов воды в день, чтобы сохранить гидратирование.
Важно поддерживать сбалансированную диету, которая содержит все питательные вещества и клетчатку, необходимые для здорового образа жизни.
Прогноз
Кардиоспазм — это прогрессирующее заболевание, которое требует постоянной терапии. В зависимости от скорости и степени прогрессирования заболевания, терапия может включать эндоскопические и хирургические вмешательства. Продвинутая форма болезни может привести к недоеданию, обезвоживанию и аспирации.
Качество жизни, связанное со здоровьем, обычно снижается со степенью стойкой дисфагии, болей в груди или симптомов рефлюкса.
Поскольку ни один из способов лечения кардиоспазма не излечивает основное заболевание, необходимо регулярное наблюдение. Цель состоит в том, чтобы выявлять и лечить рецидивирующие симптомы или осложнения лечения (например, кислотный рефлюкс) на ранней стадии. Распознавание и лечение этих проблем может помочь предотвратить развитие серьезного расширения пищевода (мегаэзофагуса) и рака, что может потребовать хирургического удаления всего пищевода.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Расширения пищевода характеризуются гигантским увеличением на всем протяжении полости пищевода с характерными морфологическими изменениями его стенок при резком сужении его кардиального отрезка, получившим название кардиоспазма.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Код по МКБ-10
Причина кардиоспазма
Причинами мегаэзофагуса могут быть многочисленные внутренние и внешние патогенные факторы, а также нарушения эмбриогенеза и нейрогенные дисфункции, ведущие к его тотальному расширению.
К внутренним факторам относятся длительные спазмы кардии, поддерживаемые язвой пищевода, его травматическим повреждением, связанным с нарушением глотания, наличием опухоли, а также с воздействием токсичных факторов (табак, алкоголь, пары вредных веществ и др.). К этим же факторам следует относить и стенозы пищевода, связанные с его поражением при скарлатине, тифах, туберкулезе и сифилисе.
К внешним факторам относятся разного рода заболевания диафрагмы (склероз пищеводного отверстия диафрагмы, сопровождающийся спайками, поддиафрагмальные патологические процессы органов брюшной полости (гепатомегалия, спленомегалия, перитонит, гастроптоз, гастрит, аэрофагия) и наддиафрагмальные патологические процессы (медиастинит, плеврит, аортит, аневризма аорты).
К нейрогенным факторам относятся повреждения периферического нервного аппарата пищевода, возникающие при некоторых нейротропных инфекционных заболеваниях (корь, скарлатина, дифтерия, сыпной тиф, полиомиелит, грипп, менигоэнцефалит) и отравлениях токсичными веществами (свинец, мышьяк, никотин, алкоголь).
Врожденные изменения пищевода, ведущие к его гигантизму, по-видимому, возникают на стадии его эмбриональной закладки, что впоследствии проявляется различными модификациями его стенок (склероз, истончение), однако генетические факторы, по мнению S.Surtea (1964), не объясняют всех причин возникновения мегаэзофагуса.
Способствующими факторами, ведущими к расширению пищевода, могут быть нарушения нейротрофического характера, влекущие за собой дисбаланс в КОС организма и изменения электролитного обмена; эндокринные дисфункции, в частности гипофизарио-адреналовой системы, системы половых гормонов, нарушения функций щитовидной и паращитовидной желез. Не исключается и способствующее влияние аллергии, при которой возникают местные и общие изменения, касающиеся функции нейромышечного аппарата пищевода.
Патогенез кардиоспазма изучен недостаточно ввиду редкости данного заболевания.
- Врожденное происхождение мегаэзофагуса, как выражение гигантизма внутренних органов в результате порока развития эластической соединительной ткани (К.strongard). Действительно, хотя мегаэзофагус в подавляющем большинстве случаев наблюдают после 30 лет, он нередко встречается у грудных детей. Р.Хакер (R.Hacker) и некоторые другие авторы считают мегаэзофагус заболеванием, аналогичным болезни Гиршспрунга - наследственного мегаколон, проявляющегося запорами с раннего детства, увеличенным животом (метеоризм), перемежающимся илеусом, плохим аппетитом, отставанием в развитии, инфантилизмом, анемией, ампула прямой кишки обычно пуста; рентгенологически - расширение нисходящей части толстой кишки, обычно в области сигмовидной; изредка - понос в связи с тем, что фекальные массы длительно раздражают слизистую оболочку кишечника. Возражением против этой теории служат те наблюдения, где удавалось рентгенологически проследить начальное небольшое расширение пищевода с последующим значительным его прогрессированием.
- Теория эссенциального спазма кардии Микулича: активный спазм кардии, обусловленый выпадением влияния блуждающего нерва и рефлекса раскрытия к при прохождении пищевого комка.
- Теория френоспазма. Ряд авторов (J.Dyllon, F.Sauerbruch и др.) считали, что препятствие в пищеводе создается вследствие первичной спастической контрактуры ножек диафрагмы. Многочисленные экспериментальные и клинические наблюдения не подтвердили это предположение.
- Органическая теория (H.Mosher). Ухудшение проходимости кардии и расширение пищевода наступают вследствие эпикардиального фиброза - склеротических процессов в так называемом печеночном туннеле и прилежащих участках малого сальника. Эти факторы создают механическое препятствие проникновению пищевого комка в желудок и, кроме того, вызывают явления раздражения чувствительных нервных окончаний в области кардии и способствуют ее спазму. Однако склеротические изменения обнаруживаются далеко не всегда и, по-видимому, являются следствием длительного и запущенного заболевания пищевода, а не его причиной.
- Нейромиогенная теория, описывающая три возможных варианта патогенеза мегаэзофагуса:
- теория первичной атонии мышц пищевода (F.Zenker, H.Ziemssen) приводит к его расширению; возражением против этой теории служит тот факт, что при кардиоспазме сокращения мышц нередко более энергичны, чем в норме; последующая атония мышц, очевидно, носит вторичный характер;
- теория поражения блуждающих нервов; в связи с этой теорией следует напомнить, что X пара черепных нервов обеспечивает перистальтическую активность пищевода и релаксацию кардии и юкстакардиальной области, в то время как n.sympathycus оказывает противоположное действие; поэтому при поражении блуждающего нерва наступает перевес симпатических нервов с вытекающими отсюда спазмом кардии и расслаблением мышц пищевода; при кардиоспазме нередко обнаруживаются воспалительные и дегенеративные изменения волокон блуждающего нерва; по мнению К.Н.Зиверта (1948), хронические невриты блуждающего нерва, возникающие на почве туберкулезного медиастинита, вызывают кардиоспазм и последующий стеноз кардии; это утверждение нельзя считать достаточно обоснованным, поскольку, как показали клинические исследования, даже при далеко зашедшем туберкулезе легких и вовлечении в процесс клетчатки средостения случаи кардиоспазма весьма редки;
- теория ахалазии - отсутствие рефлекса на раскрытие кардии (A.Hurst); в настоящее время эту теорию разделяют многие авторы; известно, что раскрытие кардии обусловлено прохождением пищевого комка по пищеводу вследствие генерации его перистальтических движений, т. е. раздражения глоточно-пищеводных нервных окончаний. Вероятно, вследствие каких-то причин происходит блокирование этого рефлекса, и кардия остается закрытой, что приводит к механическому растяжению пищевода усилиями перистальтической волны.
По мнению большинства авторов, из всех перечисленных выше теорий наиболее обоснованной является теория нейромускулярных нарушений, в частности ахалазия кардии. Однако и эта теория не позволяет ответить на вопрос: поражение какой части нервной системы (блуждающего нерва, симпатического нерва или соответствующих структур ЦНС, участвующих в регуляции тонуса пищевода) приводит к развитию мегаэзофагуса.

[17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27]
Кардиоспазм пищевода связан с нарушением нервной регуляции мышц нижнего пищеводного клапана: он перестает расширяться в ответ на глотание пищи. Проглоченное содержимое не проходит в желудок, застаивается в пищеводе, что заметно ухудшает качество жизни человека. Важно не допустить, чтобы патология вызвала органические изменения в тканях органа, когда положение может исправить только нож хирурга. При первых симптомах и признаках болезни нужно обратиться к врачу и с его помощью начать своевременное лечение.

- Этиология
- Патогенез и симптомы заболевания
- Диагностика кардиоспазма пищевода
- Лечение
- Консервативные методы
- Психотерапия
- Диетотерапия
- Лекарственные препараты
- Рецепты народной медицины
- Оперативное лечение
Этиология
Учеными и врачами пока не до конца изучены причины развития кардиоспазма. Ясно одно: заболевание возникает при нарушении иннервации мышц пищеводного отдела. Моторику пищевода регулирует ЦНС (через блуждающие нервы и их отростки) и парасимпатическая система через сплетения нейронов (ганглии), расположенных в мускулатуре самого органа. При согласованной нервной регуляции после каждого глотка мышцы трубки пищевода сокращаются и проталкивают пищевой комок в направлении кардии – мышечного кольца, замыкающего проход в желудок. Глотательное движение рефлекторно расслабляет кардию, пропустив пищу в желудок, она опять замыкается.
Нарушение нервной регуляции работы пищеводного отдела приводит к таким заболеваниям, как:
- ахалазия кардии пищевода;
- кардиоспазм.
Ахалазия – отсутствие расслабления нижнего пищеводного сфинктера (кардии) в ответ на глотательное движение. Чаще всего это происходит при нарушении работы нейронов в ганглиях мускулатуры пищевода. Его перистальтика нарушается, кардиальный клапан не получает сигналов для расслабления, не пропускает пищу в желудок. При механическом повышении давления в пищеводной трубке (лишний стакан выпитой жидкости, например) сфинктер раскрывается, и пища поступает в желудок.
В отличие от ахалазии, кардиоспазм провоцируют патологии блуждающего нерва, связанного с головным мозгом. При нарушении центральной иннервации кардиального сфинктера он становится сверхчувствительным к гастрину, который повышает тонус мышц кардии и вызывает её спазм.
Сокращаются также стенки нижнего (терминального) отдела пищеводной трубки, давление пищевого комка здесь возрастает в 2 раза, по сравнению с нормальным (до 20 мм рт. ст.), протолкнуть пищу в желудок не удается даже при значительных усилиях.

Различные причины могут вызвать поражение нейронов, участвующих в центральной и вегетативной регуляции работы ЖКТ и, как следствие, спазм пищевода. Наиболее вероятными среди них являются:
Патогенез и симптомы заболевания
По степени поражения пищеводной трубки выделяют 4 стадии болезни, каждая из них отмечена определенной симптоматикой. Кардиоспазм может стремительно прогрессировать, но часто признаки проявления его начальной стадии растягиваются на несколько лет.
- На первой стадии никаких изменений в функциях и строении органа не наблюдается. Спазматические приступы возникают от случая к случаю, обычно после нервного расстройства, они проявляются в дисфагии – состоянии, когда трудно и даже невозможно сделать глоток. Кажется, что с трудом проглоченный комок пищи или порция жидкости на некоторое время застревают в груди и только после этого проходят дальше по пищевому тракту.
- Вторая стадия отмечается расширением просвета пищеводной трубки (до 2,5-3 см) и сужением кардиального сфинктера за счет отечности мышц. Спазмы становятся регулярными, к дисфагии добавляются такие симптомы, как боль в грудине, срыгивание после еды.
- На третьей стадии просвет пищевода имеет в диаметре 5 см, его стенки гипертрофируются, отекают, развивается застойный эзофагит (воспаление слизистой оболочки). Каждую порцию твердой пищи приходится сопровождать глотком жидкости, чтобы протолкнуть пищевой ком к желудку. Боли за грудиной после еды становятся постоянными, облегчение происходит после срыгивания, которое наблюдается у 50-90% больных.
- На четвертой стадии ширина пищеводного отдела достигает 5-8 см, он удлиняется, искривляется и принимает S-образную форму. В результате длительного застоя пищи развиваются такие заболевания пищевода, как дивертикул и рак. Осложнением кардиоспазма у детей становится пневмония – из-за аспирации пищи в дыхательные пути.

Первая стадия болезни считается компенсированной – при удачном лечении возможно восстановление нормальной функции пищевода у 80-85% больных. Вторая стадия – декомпенсированная, а поздние периоды осложняются сопутствующими заболеваниями, наблюдается истощение и обезвоживание организма.
Диагностика кардиоспазма пищевода
Диагностика болезни начинается с опроса пациента. Врач ставит безошибочный диагноз, если при анамнезе обнаруживаются три основных симптома заболевания.
Следующим этапом диагностики является эзофагоскопия – осмотр пищевода с помощью эндоскопа. Трубка вводится в орган при местном обезболивании или под общим наркозом. Осмотр дает основание исключить органическое поражение верхнего отдела ЖКТ, установить форму кардиоспазма:
- компенсированную;
- декомпенсированную;
- осложненную сопутствующими заболеваниями.
Рентгенография позволяет увидеть степень расширения пищеводной трубки, изменение её длины и формы. При осложненной форме на слизистой оболочке видны эрозии и язвенные поражения. После установления стадии и формы кардиоспазма гастроэнтеролог подбирает адекватный метод лечения.
Лечение
Методы терапии зависят от стадии заболевания: в начальный период эффективным окажется консервативное лечение, запущенный кардиоспазм требует оперативного вмешательства.
Неоперативная терапия включает общеукрепляющие мероприятия, организацию режима питания, медикаментозное лечение.
Больных надо убедить в том, что их недуг излечим, создать комфортные условия питания, снять последствия нервного потрясения, ставшего причиной заболевания. Восстановить эмоциональное и психическое здоровье помогут методы внушения и гипноза. Противопоказаны чрезмерные физические нагрузки, нервное перенапряжение.
При спастических патологиях пищевода необходим дробный, частый прием пищи (4-5 раз в день). Она подается в протертом виде, употреблять её надо медленно, тщательно пережевывать каждую порцию перед глотком. Рекомендуются диеты №№ 1, 1а, 1б. Надо исключить кислые, острые продукты, блюда, которые провоцируют дисфагию.
Существуют правила, облегчающие проход пищи в желудок:
- после еды надо залпом выпить стакан жидкости;
- поев, надо сильно прогнуть назад грудную клетку и шею, это помогает выпрямить пищевод и увеличить давление на кардиальный клапан. Ужин должен быть не позже 3-4 часов до сна, иначе пища надолго задержится в верхнем отделе ЖКТ и начнет в нем бродить и разлагаться.

Медикаментозные препараты при кардиоспазме включают в себя лекарства с различным терапевтическим эффектом:
- спазмолитики (Нитроглицерин, Амилнитрит) принимают перед едой, что облегчает проход пищевого кома в желудок. Расслаблению кардиального сфинктера способствуют Папаверин, Но-шпа, препараты белладонны;
Важно! Прием спазмолитиков оправдан в начальный период заболевания, на поздних стадиях они угнетают перистальтику пищевода и способны совсем остановить продвижение пищи.
- антагонисты кальция (Нифедипин, Верапамил) облегчают приступы дисфагии;
- антациды (Маалокс, Фосфалюгель) показаны при гастрите с повышенной кислотностью, которая провоцирует спазмы пищевода;
- Атропин хорошо купирует спазмы ЖКТ, но имеет нежелательное побочное действие на ЦНС: угнетает сознание, вызывает беспокойство или сонливость;
- усиленная витаминотерапия необходима при запущенных стадиях болезни, для улучшения самочувствия принимают витамины группы В, укрепляющие нервную систему.
Для профилактики и при снятии спазма используются методы народной медицины.

Наибольший терапевтический эффект дает метод баллонной дилатации кардии. Желудочный зонд с прикреплённым на нем баллоном (дилататором) вводится в пищевод к месту его патологического сужения. В дилататор нагнетают воздух под давлением до 300 мм. рт. ст. Гладкая мускулатура пищевода растягивается, вызывая расширение кардии.
Операция проводится при рентгенологическом или эндоскопическом контроле. После 5-6 процедур в 94% случаев восстанавливается нормальная функция пищевода. Осложнениями дилатации могут стать желудочное кровотечение, разрыв стенок пищевод, рефлюкс-эзофагит (при чрезмерном расширении сфинктера).
На 3-4 стадиях кардиоспазма показаны хирургические операции:
- миотомия – рассечение мышцы сфинктера для ослабления её способности к сокращению;
- эзофагэктомия – удаление пищевода с последующим созданием искусственного органа из тканей, составляющих стенки желудка.
Проведение хирургического вмешательства – процесс трудоемкий, дорогой, сопряжен с осложнениями, опасными для жизни. Самый лучший способ избежать операции – своевременно начать лечение, восстановить эмоциональное здоровье и наладить нормальную работу пищевода на ранней стадии заболевания.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Изменения отражаются в первую очередь на процессе прохождения пищи в желудок. Заболевание возникает в любом возрасте, в том числе у детей. Чаще страдают женщины от 20 до 40 лет.
Среди всей патологии пищевода на ахалазию приходится, по разным данным, от 3 до 20%.
- Как название болезни отражает ее суть?
- Механизм развития
- Патологические изменения
- Что известно о причинах?
- Классификация по типам и стадиям
- Симптомы и клиническое течение
- Дисфагия
- Болевой синдром
- Регургитация
- Диагностика
- Лечение
- Консервативные способы
- Оперативное лечение
- Лечение народными средствами
Как название болезни отражает ее суть?
В медицинской терминологии до настоящего времени нет единства у врачей разных стран по названию патологии, поэтому существует путаница. Это связано с описанием заболевания с разных сторон и подчеркиванием отдельных преимущественных нарушений.
Механизм развития
Симптомы заболевания вызваны недостаточным расслаблением кардии при глотании. Возможны следующие нарушения:
- неполное открытие;
- частичное раскрытие + спазм;
- полная ахалазия;
- ахалазия + спазм;
- состояние гипертонуса.
Каждый механизм не может в отдельности рассматриваться как кардиоспазм. Обычно имеет место смешанный характер нарушения иннервации. В результате одновременно падает тонус и усиливается перистальтика пищевода, но она не образует необходимые по силе волны, а представлена отдельными мелкими сокращениями мышечных пучков на разных участках пищеводной стенки в грудном и шейном отделах.
Пищевой комок дольше обычного стоит в пищеводе. Переходит в желудок только под действием механического давления. В кардиальном отделе скапливается не только пища, но и слизь, слюна, бактерии. Застой вызывает воспаление стенки и пристеночных тканей (эзофагит, периэзофагит).

Отечность, следующая за воспалением, суживает внутреннее отверстие и еще больше ухудшает проходимость пищи
Патологические изменения
Ошибаются те, кто считают, что ахалазия кардии пищевода является лишь функциональным нарушением. У заболевания есть свои характерные гистологические изменения. Участок сужения располагается на 2–5 см выше желудка, а далее идет зона расширения вплоть до уровня перстневидного хряща.
Исследование тканей показывает дистрофию нервных клеток ганглиев, волокон и сплетений, расположенных в мышечном слое кардиального отдела. Часть волокон гибнет вместе с мышечными клетками. На их месте разрастается соединительная ткань. Процессу сопутствует массивное воспаление.
В тяжелых случаях присоединяется воспаление:
- окружающей клетчатки;
- плевры;
- средостения;
- диафрагмы.
Между соседними органами образуются плотные сращения (спайки), склерозирование пищеводного отверстия диафрагмы (хиатосклероз).
Что известно о причинах?
Окончательной ясности в выявлении причины патологии пока нет. Предлагаются теории развития ахалазии с учетом патогенеза заболевания. Каждая подтверждается данными статистических исследований, гистологического изучения. Основные положения касаются:
- врожденных аномалий развития с поражением нервного межмышечного сплетения;
- проявлений неврастении с нарушенной деятельностью центральных отделов головного мозга и потерей функции координации моторики пищевода;
- рефлекторных нарушений — примерно у 17% пациентов с разными заболеваниями развивается симптоматическая ахалазия при нарушении рефлекторного раскрытия кардии, к таким болезням относятся: опухоли верхней части желудка, состояние после операции резекции желудка с высокой ваготомией (перерезка ветки блуждающего нерва), язва и опухоль брюшного отдела пищевода, дивертикулы;
- инфекционного (преимущественно вирусного) и токсического характера поражения нервных сплетений и регуляции функций пищевода (пример, болезнь Шагаса в странах Южной Америки, связанная с заражением трипаносомой Круса).

Эмоциональное перенапряжение, стресс — относят к пусковому механизму заболевания
При отсутствии связи с какой-либо причиной говорят об идиопатическом варианте ахалазии пищевода.
Классификация по типам и стадиям
Изменения, сопутствующие заболеванию, делят на 2 типа:
Другие предложения называют:
- типом I — болезнь со значительным расширением;
- типом II — без выраженного увеличения объема кардии.
При этом часть исследователей настаивают, что каждый тип представляет самостоятельное заболевание и никогда не переходит из одной формы в другую.
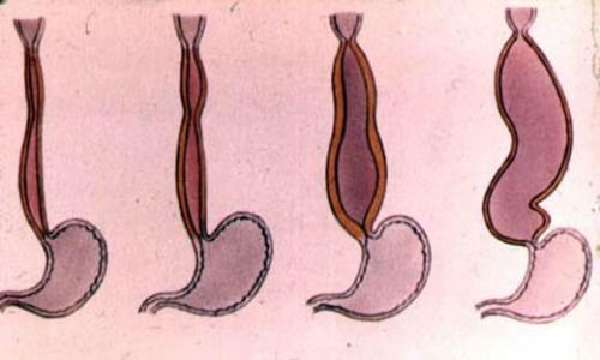
Большинство ученых убеждены, что типы представляют собой стадии патологического процесса от начальной к прогрессированию
Согласно классификации Б. В. Петровского, болезнь имеет 4 степени развития:
- I — кардиоспазм носит непостоянный характер, определяется как функциональный, при обследовании нет расширения пищевода.
- II — спазм становится стабильным, в области кардии появляется нерезкое расширение.
- III — в мышечном слое обнаруживаются рубцы, расширение значительно, форма нарушена;
- IV — резкое сужение кардии при расширении остальной части пищевода, сопровождается эзофагитом и изменением формы на S-образную.
Деление на формы:
- гипермотильную — соответствует I стадии (степени);
- гипомотильную — II стадии;
- амотильную — характеризует III–IV стадии.
Симптомы и клиническое течение
Чаще всего даже при остром начале болезни, связанном с внезапным затруднением глотания, при внимательном расспросе пациента можно выявить предшествующие проблемы дискомфорта и начальные симптомы кардиоспазма пищевода. Просто до определенного момента они были менее выражены и терпимы.
Клиницисты высказывают мнение, что скрытый период болезни обеспечивается сложным механизмом компенсации нарушений. А обострению симптоматики способствует нервное расстройство, стресс, поспешная еда. Они срывают компенсацию.
Для проявления ахалазии кардии типична классическая триада симптомов:
- нарушенное глотание (дисфагия);
- боли;
- регургитация (обратное движение к ротовой полости).
Рассмотрим каждый признак в отдельности.
Затруднение передвижения пищи по пищеводу в желудок связано с нарушенной двигательной функцией мышечного слоя пищевода и регуляцией открытия кардии.

Часто пациентов связывает появление трудности глотания с нервным потрясением, симптом самостоятельно исчезает, но затем повторяется
Болезнь начинается с небольшого затруднения при проглатывании сухой пищи при поспешной еде, ограничении питания по времени. Но повторяется далее чаще, уже в нормальных условиях. Парадоксальной дисфагией называют симптом Лихтенштерна: трудности вызывает не сухая пища, а полужидкая и жидкая. Некоторые пациенты отмечают зависимость от температуры еды: не проходит холодная пища или, наоборот, горячая.
Боли при глотании локализуются за грудиной, могут сохраняться вне приема пищи. Обычно по характеру представляют:
В начале заболевания боли могут проявляться кризами при волнении, физических нагрузках, по ночам. Они не связаны с глотательными движениями. Иногда у пациента вообще нет признаков дисфагии и регургитации. Предполагают, что их появление связано с прогрессирующими дистрофическими изменениями в нервных сплетениях пищевода. Отличаются выраженной интенсивностью, иррадиацией в спину, шею, нижнюю челюсть.
Длительность колеблется от пяти минут до нескольких часов. Кризы повторяются 2–3 раза в месяц или чаще.
Редко у пациентов во время еды проявляются симптомы сдавления средостения. Кроме распирания и тяжести за грудиной возникает одышка до приступа удушья, лицо и губы синеют.

Состояние улучшается после срыгивания или искусственного вызывания рвоты
Отрыжка или обратное поступление пищи при небольшом расширении пищевода возможно сразу после нескольких глотков, а на фоне значительного увеличения объема кардии бывает редко, хотя более обильной.
Вызывается спастическим сокращением мышц пищевода в ответ на переполнение. В положении лежа и наклона туловища вперед в механизме регургитации принимает участие давление скопившейся пищи на глоточно-пищеводный сфинктер.
В ночное время регургитация происходит из-за сниженного тонуса верхнего сфинктера пищевода. Опасность состоит в возможности попадания пищевых остатков во сне в дыхательные пути. Это может вызвать аспирационные пневмонии.
К дополнительным непостоянным проявлениям ахалазии пищевода относятся:
- аэрофагия — отрыжка воздухом, заглатывание воздуха пустыми глотательными движениями в начальном периоде болезни помогает повысить давление в пищеводе и протолкнуть пищевой комок;
- гидрофагия — необходимость постоянно запивать еду водой;
- характерное поведение за столом — пациенты приспосабливаются к продавливанию пищи (ходят, подпрыгивают, сдавливают шею);
- повышенное слюноотделение;
- тошнота;
- запах изо рта.
Диагностика
Лабораторные методы при данном заболевании не играют существенной роли. Основным способом визуального осмотра пищевода является эзофагоскопия. Картина выявляет разную степень расширения, признаки воспаления, эрозии, язвы, лейкоплакии. Важным отличительным признаком от органических поражений кардии является возможность провести эндоскопический зонд сквозь кардиальный отдел пищевода.
Метод эзофаготонокимографии позволяет регистрировать мышечные сокращения стенки пищеводной трубки, распространение волны перистальтики, момент открытия кардии.
У здорового человека сразу после глотания волна идет по пищеводу и направлению к брюшной части, открывается вход в кардию и снижается внутреннее давление. Затем нижний вход закрывается. В случае ахалазии кардиальный сфинктер не расслабляется при глотании, внутреннее давление растет. Регистрируются разные сокращения мышц пищевода как в связи с глотанием, так и без него.
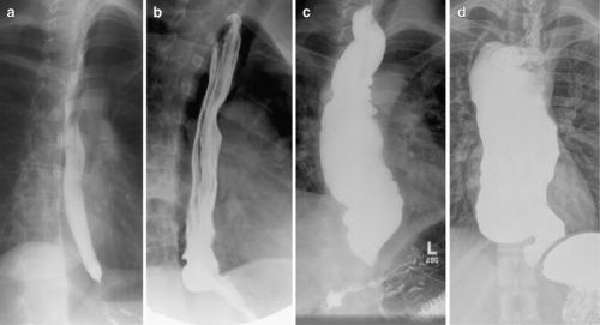
Рентгенологическое исследование пищевода нужно проводить с контрастированием
Без использования бариевой взвеси об отклонении пищевода можно рентгенологически косвенно судить по выбуханию правого контура средостения, отсутствующему газовому пузырю в желудке. Заполнение пищевода контрастом позволяет выявить:
- задержку контрастной массы в нижних отделах;
- сужение конечной части пищевода с четкими контурами;
- сохранность складок слизистой оболочки;
- слой жидкости и пищи над бариевой взвесью;
- различную степень расширения пищевода над узким местом;
- резкое нарушение перистальтики, спастический характер сокращений с недостаточно полной амплитудой;
- при имеющемся эзофагите рентгенолог описывает измененный рельеф слизистой оболочки, утолщение, зернистость, извилистость складок.
Дифференциальную диагностику проводят:
- со злокачественным новообразованием в пищеводе, кардии;
- доброкачественными опухолями;
- пептическими язвами, эзофагитом, стенозом;
- рубцовыми изменениями пищевода после перенесенного ожога;
- диффузным эзофагоспазмом.
Иногда возникает необходимость для диагностики применить фармакологические пробы с Нитроглицерином, Амилнитритом, Атропином. На фоне введение препаратов улучшается прохождение контрастного вещества. При раке и других стенозах этого не происходит.
Лечение
Лечение ахалазии кардии имеет целью — восстановление проходимости кардиального отдела пищевода.
В начальной стадии болезни удается улучшить состояние консервативным лечением, в дальнейшем оно применяется для подготовки пациента к хирургическому вмешательству.

Запивая водой пищу, человек создает повышенное давление для проталкивания ее в желудок
Питание должно осуществляться малыми порциями 6–8 раз в день. необходима достаточная калорийность, но исключение всех раздражающих факторов: резко горячей или холодной пищи, жареного и острого мяса, копченостей, кислых фруктов и ягод, алкоголя. Все блюда должны быть хорошо проваренными, достаточно измельченными. Заканчивать питание следует за 3–4 часа до сна.
В стадиях I и II показаны спазмолитические препараты:
- Атропин,
- Платифиллин,
- Папаверин,
- Нитроглицерин.
Помогают успокаивающие средства: Валериана, Бромиды, Седуксен. Показаны витамины группы В. Для больных имеет значение форма лекарственного средства: учитывая плохую реакцию на глотание таблеток, назначаются инъекции, ректальные свечи, растворимые препараты. Застойные явления снимают промыванием пищевода слабым раствором фурацилина, марганцовки.
Назначают физиотерапевтические процедуры: электрофорез с новокаином, диатермию на область эпигастрия.
Метод кардиодилатация (безоперационного растяжения кардии) включает применение специального инструмента (кардиодилататора). Его можно проводить в любой стадии.
Противопоказан при болезнях с повышенной кровоточивостью, портальной гипертензии с расширенными венами пищевода, выраженном локальном воспалении (эзофагите). Используют пневматический дилататор, состоящий из резиновой трубки с баллончиком на конце. Трубку вводят в пищевод и под контролем рентгена доходят до кардии.

Раздувание проводится по схеме, давление контролируется манометром
Хирургическое лечение используется при безуспешном консервативном подходе и кардиодилатации. Обычно в нем нуждаются до 20% пациентов. Кроме того, показаниями могут быть:
- выявленные разрывы пищевода, сопутствующие расширению кардии;
- наличие изъязвлений, эрозий на фоне перерастяжения кардии, не поддающихся консервативной терапии;
- значительное расширение, искривление пищевода, особенно в сочетании с рубцами кардии.
В IV стадии ахалазии недостаточно восстановить проходимость кардии. Необходимо выпрямление деформации. Для этого выполняют разновидность пластики: через диафрагму выводят изгиб пищевода в брюшную полость и фиксируют к круглой связке печени. При мегаэзофаге часть пищевода удаляется.
Среди народных рекомендаций выбирать следует наиболее подходяще средство по этиологическому принципу.
- Настойка корня женьшеня — продается в аптеке, показана людям с ослабленным иммунитетом, частыми инфекционными заболеваниями, похудением. Принимать нужно каплями.
- Менее сильными иммуномодуляторами являются настойки лимонника и аралии, сок алоэ.
- Отвар ромашки, календулы — хорошее мягкое противовоспалительное средство.
Заболевание ахалазия кардии хорошо лечится. Поэтому при появлении симптоматики не стоит длительно терпеть. Обращение к врачу помогает выяснить причину и подобрать оптимальное лечение.
Читайте также:


