Срастаются ли мышцы после разреза

Операция на мышцы рук, ног или туловища показана при их повреждениях, которыми страдают профессиональные спортсмены, люди физического труда, военнослужащие в зоне активных военных действий. Такие вмешательства сложны, требуют от хирурга глубокого знания анатомии не только мышечного каркаса тела, но и вариантов расположения нервов и сосудов, особенностей операций на сухожилиях, так как все эти структуры неразрывно связаны с работой мышц и активно участвуют в их жизнедеятельности.
Правильная работа мышц в равной мере определяется развитием сосудов и нервов, а высокая способность противостоять микробному заражению и срастаться определили эффективность разнообразных пластик — трансплантация мышечных волокон, замещение полостей в костях, ликвидация дефектов контуров тела и двигательной цепи конечностей.
Важным и даже определяющим исход моментом при операции на мышцы считается срок ее проведения. После пересечения мышечной и сухожильной ткани часть волокон сокращается и остается в таком виде, появляется их атрофия, уменьшается объем и мощность. Когда с момента травмы прошло больше одного года, мышца не может произвольно и с высокой скоростью сокращаться. Эффективность последующего лечения будет крайне низкой, а восстановить функцию станет практически невозможно, если не провести лечение в первые месяц-полтора.
На результат мышечной пластики оказывает влияние и состояние двигательных нервных волокон. Нарастающие структурные изменения при денервации в виде атрофии, рубцовой дегенерации препятствуют сократимости, поэтому восстановление нерва через год и более после травмы нерва считается бесперспективным.
Потребность в высокой степени оксигенации и питания делают мышцу очень зависимой от активности кровотока, поэтому если доставка крови снижена даже незначительно, сила и устойчивость к работе мышцы снижаются. При сильной ишемии возможно развитие полного или частичного некроза, что приводит к разрастанию фиброзной ткани, укорочению мышечных волокон и уменьшению сократительной функции, неминуемо отражающихся на работе конечности (ишемические контрактуры).
Пластика с эстетической целью сегодня чрезвычайно распространена, и это не только всевозможные подтяжки лица или коррекция формы носа или груди. В числе популярных — операция на икроножных мышцах, к которой прибегают желающие изменить форму голеней, уменьшить или увеличить их объем.
Показания и противопоказания к операции на мышцах
Показания к операции на мышцы ног или рук обычно связаны с:
- Разрывом, размозжением мышечной ткани при травмах и ранениях;
- Необходимостью замещения дефектов костей или восстановления движений в конечностях;
- Желанием улучшить внешний вид.

Разрывами мышц чаще всего страдают профессиональные спортсмены, испытывающие значительные нагрузки на мышечный аппарат тела. Разрывы случаются при слишком длительных тренировках, отсутствии разминки перед нагрузкой на мышцу, ударе по напряженному мышечному брюшку. Повреждения надостной мышцы происходят при падениях, резком отведении поднятой руки с находящимся в ней тяжелым предметом (гантелей, к примеру).
Осколочные, огнестрельные, резаные раны повреждают не только мышцу, но и связочный аппарат, нервы и сосуды, а в ряде случаев сопровождаются микробным загрязнением, что делает операцию более трудоемкой и опасной. В быту тяжелые ранения мышц могут произойти при дорожно-транспортных происшествиях, укусах животных, например, собак.
Учитывая, что вмешательства на мышцах часто проводятся в срочном или даже экстренном порядке (при сочетанной травме с повреждением магистральных сосудов, обильным загрязнением раны и т. д.), перечень противопоказаний к ним минимален и включает:
- Шоковые состояния и кому;
- Тяжелую декомпенсированную патологию внутренних органов с невозможностью проведения общего наркоза;
- Глубокие нарушения гемостаза, влекущие риск массивного кровотечения.
При высоком риске операции на мышцы ног, рук или туловища хирург выбирает наименее травматичный способ лечения — ушивает разорванные ткани и сосуды, а пластика может быть запланирована несколько позже, после стабилизации состояния больного.
Учитывая длительность операций на мышцах, при них показан общий наркоз, обеспечивающий адекватное обезболивание и возможность четкого дозирования токсичных анестетиков. По этой причине в случае планового вмешательства накануне вечером пациент последний раз есть, пьет и проводит очистительную клизму.
Сшивание мышц
Операция при разрыве мышц необходима в случае поперечного разъединения или вдоль волокон и заключается в наложении шва. Наложение швов на мышечных волокнах требует выполнения некоторых условий:

- Шов не должен передавливать сосудистые и нервные стволы, так как при этом возрастает риск атрофических и некротических изменений;
- В шов должны быть захвачены два листка фасции;
- Нити завязываются не туго, а в момент соприкосновения раневых поверхностей;
- Предпочтительны П- либо восьмиобразные швы;
- Применение саморассасывающегося шовного материала.
При сшивании мышечных тканей может быть использован простой узловой шов, техника наложения которого такова:
- Отрезки поврежденной мышцы сближаются;
- В шов должны войти два фасциальных листка;
- Игла входит и выходит отступя на сантиметр от раневого края;
- Затягивание нитей до сближения краев раны, чуть вбок от него.
П-образный шов имеет некоторые преимущества перед простым — при его наложении снижается риск прорезывания шовного материала вдоль мышцы. Техника П-образного шва определяется направлением разъединения мышцы — поперек или продольно.
При сшивании продольно разорванной мышцы игла входит отступя 1 см кнаружи от раневого края, захватывая два листка фасции, а с противоположной стороны нить движется в обратном направлении и возвращается к началу шва, при этом ни узел, ни сама нить не передавливают сосудисто-нервные стволики.
При поперечном разрыве мышцы сначала прошивают ее один отрезок, а потом в обратном порядке — второй. Узел и нить находятся вдоль мышцы, не пережимая сосуды и нервы.
Третьей разновидностью операции при разрыве мышц считают восьмиобразный шов. Если ткань рассечена продольно, то игла проходит через оба конца по отдельности, но места выхода иглы должны совпадать по уровню. При поперечном рассечении мышцы игла входит в один конец, а выходит через второй, после чего снова вводится отступя полтора сантиметра от первого вкола и уходя через противоположный конец. Узел при таком шве находится по ходу волокон, не травмируя сосуды и нервы.
Различные виды швов накладывают в ходе операции на мышцах бедра, когда есть возможность сопоставить края поврежденных волокон, в противном случае хирург идет на пластику с использованием собственных донорских тканей больного.
Пластические операции на мышцах при травмах
Выделяют несколько разновидностей пластической операции на мышцы :
- Транспозиция (подшивание) сухожилий пораженной мышцы к здоровым.
- Несвободная пересадка мышц.
- Свободная пересадка.
Транспозиция мышц-синергистов состоит в подшивании сухожильных волокон поврежденной мышцы к сухожилию рядом расположенной, которая способна к активным сокращениям даже при условии фиксации к ней еще одного мышечного пучка. При перемещении сухожилие активно работающей неповрежденной мышцы рассекают и подшивают к поврежденному.

Эта манипуляция может способствовать частичной потере активности мышцы-донора, поэтому лучший эффект будет при использовании сухожилий мышц однонаправленного действия (синергистов), из которых одна не работает или используется неактивно. К примеру, сшивание сухожилий поверхностного и глубокого сгибателей пальцев будет очень эффективным с точки зрения сохранения функции обеих мышц.
Операция на мышцы руки или голени чаще всего состоит в несвободной пластике с пересадкой антагонистов взамен дефектного участка. Например, необратимые травмы лучевого или малоберцового нерва приводят к стойкой атрофии мышечного аппарата и потере движений, поэтому проводят пересадку сухожильных пучков с ладонной части предплечья или нижней поверхности стопы на тыльную поверхность, одновременно перемещая и мышцы.
В сложных случаях при массивных повреждениях, требующих возмещения большого объема мышечной ткани, проводят несвободную пересадку с выделением мышцы-донора с сосудами и нервами и последующей транспозицией точек крепления мышцы в нужный участок тела. Так проводится трансплантация широчайшей мышцы спины для замещения мышечной группы передней части плеча.
Свободная трансплантация мышц с восстановлением активных движений впервые успешно была проведена чуть более 40 лет назад, когда хирурги пересадили участок мышцы бедра на лицо при параличе лицевого нерва. Операция оказалась эффективной, и впоследствии такие пластики стали применяться при дефектах мышечных групп руки.

Показанием к полной свободной пластике считают такие повреждения, при которых ресурсы тканей в зоне поражения не дают возможности восстановить потерянную функцию путем менее травматичной операции. В этих случаях единственных выходом становится трансплантация мышечных волокон из других, анатомически далеких, частей тела.
К донорскому мышечному пучку предъявляются определенные требования:
- Он должен нести в себе сосуды, обеспечивающие питанием весь трансплантат;
- Должен совпадать по размеру с теми волокнами, к которым подшивается;
- Движение должно регулироваться одним нервным волокном;
- Иссечение донорского фрагмента не должно вызывать выраженного снижения функции и эстетического дефекта в месте забора ткани.
С этих позиций, лучшими и наиболее подходящими для полной пересадки считаются тонкая мышца бедра, широчайшая на спине и большая грудная, которые чаще всего используются в качестве доноров.
Операция на мышцах бедра при их значительном расхождении может потребовать замещения участком четырехглавой мышцы, фрагментами собственных сухожилий. В период реабилитации пациент обездвиживается.
Одним из важнейших условий свободной пересадки мышц является сохранность нервного волокна, применяемого для восстановления нервной трофики трансплантированной ткани. Такой нерв сшивается максимально близко ко входу в мышечное брюшко, время отсутствия кровотока в трансплантате не должно быть более двух часов.
Для выполнения перечисленных условий заранее тщательно планируется микрососудистый этап вмешательства. Важно сохранить нужную длину мышечного трансплантата, чтобы максимально восстановить сократимость. Сухожильный пучок фиксируется к мышечному после того, как будут сшиты сосуды и нервы. Нога или рука после операции обездвиживаются в состоянии разгибания.
Примерная последовательность манипуляций при операции на мышцы руки:
- Удаление размозженных, некротизированных тканей в зоне повреждения, сшивание нервов, подготовка нервных волокон к подшиванию донорской ткани;
- Иссечение донорской мышцы из широчайшей, большой грудной, тонкой бедренной и фиксация ее к сухожилиям предплечья;
- Сшивание сосудов и нервов, наложение швов на кожу.
Эффективность и исход полных свободных мышечных трансплантаций зависят от глубины и характера травмы, состояния зоны, куда проводилась пересадка. Наилучшие результаты достигаются при трансплантации в зоне сгибателей или разгибателей предплечья, когда двигательная функция пальцев возвращается полностью, а сила сохраняется на уровне половины от первоначальной.
Операции на икроножных мышцах
Несколько слов следует сказать об операции на икроножных мышцах, которая может отличаться от описанных выше тем, что не преследует целью восстановить волокно, а, наоборот, сопровождается удалением здоровой ткани или имплантацией дополнительных синтетических материалов. Такие виды пластики могут проводиться из эстетических соображений, когда человек недоволен внешним видом своих голеней, страдает сильной худобой, перенес в детстве рахит или ноги имеют конституционально обусловленную изогнутую форму.

Для восполнения объема икроножных мышц с внутренней стороны голени применяют силиконовые импланты, а при гипертрофии мышц возможно их удаление. К полному удалению могут привести гипертрофия, затрудняющая подбор обуви или одежды и создающая психологический дискомфорт, либо чрезмерное развитие икр при спортивных тренировках, хотя в последнем случае более безболезненно отказаться от некоторых видов упражнений.
Реабилитация после операций на мышцах
Восстановление после операции на мышцы руки или ноги требует много времени, терпения и усилий со стороны пациента. В раннем послеоперационном периоде назначаются анальгетики, противовоспалительные средства, первые несколько месяцев конечность обездвиживается полностью или частично.

В период реабилитации исключаются силовые упражнения, которые могут вызвать повторные разрывы мышц, поднятие тяжестей, при травмах ног — приседания, а если операция была на руке, то не рекомендуются такие действия, как самостоятельное надевание носков, ношение тяжелой сумки, хождение с опорой на перила и др.
В случае свободной пластики от момента пересадки до восстановления иннервации трансплантированной ткани проходит 4-8 месяцев, на протяжении которых мышечные волокна не сокращаются и, соответственно, атрофируются, поэтому мышечная сила восстанавливается не полностью, а лишь наполовину, максимум — до 80% от первоначальной.
Пластические операции на мышцы рук травматичны, длительны, реабилитация затягивается на полгода-год, но уже через несколько месяцев можно заметить активные самостоятельные движения пальцами, что немаловажно для восстановления мелкой моторики.
Негативной стороной пластики может стать образование фиброзных сращений, служащих показанием к повторной операции с рассечением рубцов, что не всегда приносит желаемый эффект. Кроме того, эстетический результат тоже нередко остается неудовлетворительным, к чему должен быть готов пациент при травмах.
При тщательном соблюдении необходимых условий сшивания мышцы и трансплантации, когда шов нерва находится близко к его входу в брюшко мышцы, а сами мышечные волокна максимально точно сопоставлены, признаки самостоятельного сокращения пересаженной мышцы можно наблюдать через пару месяцев после операции, но полностью оценить результат станет возможным только спустя 2-3 года, во время которых будет происходить активное восстановление с нарастанием силы и скорости сокращений.
Разработать прооперированную мышцу помогают физиотерапевтические процедуры, массаж, специальные упражнения, которым учит инструктор ЛФК исходя из локализации повреждения и вида проведенной операции. У большинства пациентов в течение первого года работа мышц восстанавливается, а профессиональные спортсмены возвращаются к привычным тренировкам, хотя часто отмечают снижение силы по сравнению с изначальной.
Видео: операция по сшиванию связки после падения
Видео: операция после травмы бицепса
- Свежие записи
- Архив
- Друзья
- Личная информация
- Memories
Биология заживления мышечной травмы, как можно проще.

Мышечные повреждения в различных видах спорта составляют до 55% и проявляются они в различных формах, в зависимости от механизма травмы: ушибы, растяжения, разрывы. В контактных видах спорта чаше встречаются ушибы, в беговых дисциплинах – растяжения и разрывы. Не зависимо от нанесенной травмы, процесс восстановления для тканей имеет одну и ту же картину.
Предлагаю разобраться, что происходит с нашими мышцами.
Сразу же после получения травмы начинается фаза воспаления, первичная реакция организма на повреждение тканей. Главная задача этой фазы, ограничение функции. Достигается она за счет высвобождения нескольких химических медиаторов, в числе которых гистамин и брадикинин. Эти вещества моментально увеличивают кровообращение в травмированной области, вызывая отек, который в свою очередь подавляет сократительные функции ткани, чем значительно снижает подвижность травмированной области. Другие химические медиаторы вызывают постоянное возбуждение в окончаниях чувствительных нервов, причиняя боль, что так же способствует ограничению движению. Параллельно в месте травмы происходит процесс фагоцитоза. Макрофаги фагоцитируют некротически измененные мышечные клетки в поврежденном участке, а также проксимальные и дистальные культи поврежденных мышечных волокон. Боль и отечность, это тот самый кнут, который заставляет вас поменьше двигаться и не мешать подготовке условий для регенерации и формированию новых тканей в последующие дни. Эта фаза длится, как правило, 2-3 дня, но может и затянуться в зависимости от тяжести травмы. Главная фишка в том, что если процесс воспаления затягивается, то заживление может и не начаться. По этому, возьмите себе за правило, после травмы три дня иммобилизации, иначе вы рискуете затянуть свое восстановление на более длительный срок.
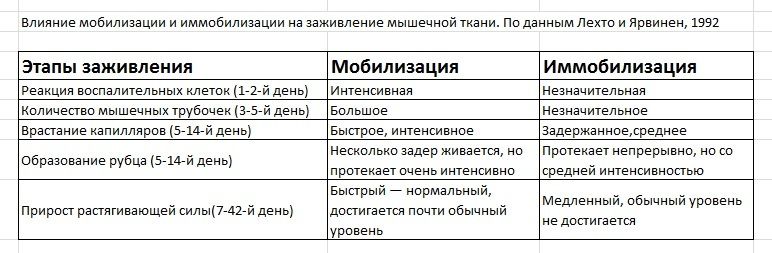
За воспалением следует фаза заживления. Наступает она на 3-5 день и может продолжаться до двух месяцев. Во время заживления происходит замещение травмированной (утратившей жизнеспособность) ткани – регенерация. Одновременно с регенерацией мышечной ткани отек постепенно рассасывается и заменяется пролиферирующими фибробластами и компонентами внеклеточной матрицы, что ведет к восстановлению целостности соединительной ткани. Регенерация мышечных волокон одновременно направлена на восстановление связей между разорванными концами мышечных волокон. Соединительная ткань обеспечивает передачу силы сокращения через поврежденный участок, что дает возможность использовать травмированную конечность до полного завершения процесса восстановления. На ранней стадии заживления регенерация мышечной ткани зависит от врастания капилляров в поврежденный участок. Врастание новых капилляров в поврежденную область играет важную роль в доставке кислорода, необходимого для адекватного энергетического метаболизма в восстанавливающейся ткани. На данной фазе нужно максимально осторожно относиться к травме, так как с одной стороны, небольшие физические нагрузки способствуют стимуляции синтеза коллагеновых волокон, а с другой стороны, неадекватная силовая нагрузка может их разрушить.
Третьей по счету идет фаза реструктуризации, способствующая укреплению раннее сформированной непрочной ткани. Ткань меняет свою структуру, увеличивает прочность и восстанавливает функцию. На этой фазе можно и нужно выполнять более сложные, специфические упражнения, позволяющие подвергать травмированную ткань прогрессивно увеличивающейся нагрузке, чтобы способствовать возвращению к исходному уровню двигательной активности.
Резюмируя вышесказанное, можно сказать, что независимо от вида травмы и механизма ее получения, все травмированные ткани при восстановлении проходят одни и те же фазы: воспаление, заживление и реструктуризацию.
Отдельно хотел бы выделить фазу заживления, так как именно на этой фазе можно ускорить или наоборот, притормозить процесс восстановления с помощью иммобилизации (неподвижности) и мобилизации (движения). Достоверно известно, что короткий период иммобилизации после травмы необходим, чтобы ускорить образование матрицы грануляционной ткани и ограничить размер ее площади. Так же, во время иммобилизации мышечные волокна начинают проникать сквозь соединительную ткань, однако их ориентация более сложная и не параллельная неповрежденным мышечным волокнам. Отмечу, что продолжительность периода иммобилизации зависит от степени повреждения. И как только мы начнем выполнять первые аккуратные движения для травмированного участка, мышечные волокна быстрее проникают через соединительную ткань, а ориентация регенерированных волокон уже будет соответствовать ориентации неповрежденных мышечных волокон. Ранняя мобилизация сопровождается более быстрой и интенсивной регенерацией мышечной ткани, врастанием капилляров, значительным производством грануляционной ткани и рубцов. Растягивающие свойства травмированной мышцы восстанавливаются в течение относительно короткого периода времени. В тоже время, длительная иммобилизация приводит к атрофии.
Эти текстом я постарался сориентировать своего читатель на правильное понимание процессов происходящих в организме после получения травмы. Надеюсь, кому-то эта информация пригодиться.
Сам пост написан по мотивам текстов Ренстрёма, Эрла, Бехля и Макаровой.
На вопросы читателей сегодня отвечает врач ортопед-травматолог, заместитель директора по научной работе Центрального научно-исследовательского института травматологии и ортопедии им. Н. Н. Приорова, доктор медицинских наук, профессор, лауреат премии Правительства РФ 2000 г. Виктор ТРОЦЕНКО.
Дисплазия - диагноз на всю жизнь
У ребенка в детстве была дисплазия тазобедренных суставов (без подвывиха). Означает ли это, что данный диагноз сохранится на всю жизнь? Сейчас у него нет никаких признаков болезни. Может ли у такого человека в пожилом возрасте повыситься вероятность перелома шейки бедра?
П о п о в а, Кемеровская обл.
ДА, несомненно, дисплазия - врожденный дефект, и он остается на всю жизнь. Другое дело, что дисплазия может быть выражена в разной степени. Обычно у пациентов, у которых ставится диагноз "дисплазия", но нет выраженной патологии сустава (вывиха или подвывиха бедра), а имеется мелкая вертлужная впадина, и площадь опоры головки бедра незначительна, с возрастом может развиться деформирующий артроз тазобедренного сустава. Это является одним из наиболее распространенных заболеваний, возникающих у больных дисплазией тазобедренного сустава, которым подобный диагноз ставили в детстве. Перелом шейки бедра у этих больных происходит с такой же вероятностью, как и у людей, не имевших данного диагноза в детстве. Перелом шейки бедра происходит прежде всего у людей, имеющих остеопороз, что на сегодняшний день достаточно распространено во всем мире.
Промедление смерти подобно
Прочитал в газете статью о поведении водителя и пассажиров при ДТП. В ней было сказано, что пострадавших необходимо выносить с места происшествия на чем-нибудь жестком. А нас в автошколе учили никогда не трогать пострадавших, так как при переломе позвоночника, возможно, были смещены позвонки и может произойти парализация. Кто же прав? Как надо действовать в подобной ситуации?
А. К о ч е т о в, Московская обл.
ОСТАВЛЯТЬ пострадавшего на месте без всякой помощи нельзя. Ведь вполне возможно, что он потерял сознание и у него запал язык. Тогда он может погибнуть от асфиксии, хотя, если повернуть голову, например, набок и, соответственно, освободить его дыхание, он может остаться в живых. Если с позвоночником потерпевшего случилось что-то очень серьезное, то для оказания ему помощи необходимо подготовить какие-то вспомогательные средства. Это может быть какой-либо деревянный щит или специально снятая дверь, и из них делают носилки. Иногда используют автомобильное сиденье. Впрочем, это все об общем оказании помощи пострадавшему, но если вы подошли к нему и увидели, что он хрипит и даже захлебывается (у него затруднено дыхание), необходимо прежде всего хотя бы повернуть его голову набок для того, чтобы вытащить ему язык, освободить дыхание. Тогда больной останется жив.
Последствия таких травм проявляются быстро
Через какое время после травмы головы у человека могут проявляться признаки сотрясения головного мозга или перелома костей черепа? Если этого не произошло в течение двух дней, нужно ли делать исследование на наличие гематомы и др.?
И. В., Санкт-Петербург
ЕСЛИ у больного перелом костей черепа, то эта травма сразу видна. Она, как правило, слишком очевидна. Особых трудностей в диагностике для врача она не представляет, так как почти всегда наблюдается нарушение мягких тканей головы. При малейшем подозрении на перелом врач отправит больного на рентгенографию, в результате чего все выяснится окончательно. Но и определенный комплекс симптомов, известный любому травматологу, уже может довольно точно сказать о наличии перелома костей черепа.
Если же имеется сотрясение головного мозга без видимых повреждений мягких тканей головы и перелома костей черепа, то симптомы могут появиться не сразу. Но в течение ближайших нескольких часов травма сама, конечно, даст о себе знать, и появятся основные признаки сотрясения мозга: тошнота, головокружение, неустойчивость, промахивание при попытке достать кончик носа пальцем с закрытыми глазами и т. д. Чаще всего больных настораживает прежде всего рвота и тошнота. При тяжелой форме сотрясения мозга всегда бывает потеря сознания, и этого становится достаточно, для того чтобы поставить диагноз. При легких же формах вышеперечисленная симптоматика даст о себе знать в течение ближайших часов или даже сразу. Независимо от тяжести сотрясения обязательно надо проводить полный курс лечения, соблюдать постельный режим. Больному необходимо отправиться в стационар - он ни в коем случае не должен оставаться в домашних условиях, так как никогда не может быть уверенности в том, что через некоторое время не разовьется более серьезная симптоматика. А тогда придется принимать уже более серьезные меры, вплоть до трепанации черепа для уменьшения внутричерепного давления.
Подвижные игры - в числе самых опасных видов спорта
Какие виды спорта считаются на сегодняшний день самыми опасными для спортсменов, а какие могут сопровождаться наименьшими травмами (существует ли такая статистика)?
Е. П е т р е н к о, Тверская обл.
ПО МОЕМУ мнению, на сегодняшний день самыми опасными в отношении получения травмы в спорте являются все же подвижные игры (футбол, баскетбол, волейбол и др.), а также виды спорта с применением технических средств передвижения (мотоспорт и др.). У занимающихся различными видами гимнастики наиболее часто бывают травмы суставов и связочного аппарата (растяжение и разрыв связок). Одним из самых безопасных является, например, плавание - там минимальное количество травмирующих факторов.
Сейчас я располагаю общей статистикой только по детскому спорту и могу сообщить, что в структуре детского травматизма спортивные травмы составляют 3,5%. Этот вид травмы значительно уменьшился за последние 10 лет в связи с закрытием многих спортивных учреждений. Зато с 1990 г. существенно возросло число уличных травм, и к настоящему моменту оно составило 23,5%.
Ушиб колена отзовется в будущем артрозом
Может ли травма колена двадцатилетней давности (вывих с разрывом суставной сумки) сегодня спровоцировать артроз этого сустава?
А. Н е в з о р о в, Брянск
ДА, конечно, может. Коленный сустав - это очень строгая система, повреждение которой впоследствии ведет к тому, что она дает сбой. Это тем более вероятно при серьезных травмах (разрыве суставной сумки или связочного аппарата, менисков крестообразных связок, при повреждении суставного хряща). Вообще любой ушиб, сопровождаемый гемартрозом, не проходит даром для коленного сустава. В зрелом возрасте за это придется расплачиваться артрозом.
Деформирующий артроз любого доведет до слез
Передается ли по наследству склонность к отложению солей в суставах? Как избавиться от этого, существует ли профилактика? Глядя на маму, боюсь, что эти мучения повторятся и у меня.
Элла, Ульяновск
В ОФИЦИАЛЬНОЙ медицине нет такого термина, как "отложение солей". Данное заболевание специалисты называют деформирующим артрозом. На самом деле деформирующему артрозу свойственна наследственная предрасположенность. Чаще всего он развивается у людей, имеющих нарушение обмена веществ, избыточный вес. Суставы весьма чувствительны к таким нарушениям в организме. Если при нормальном состоянии хрящевой ткани вес пациента велик, то создается избыточная механическая нагрузка на сустав. Но даже при нормальной массе тела может развиться деформирующий артроз. И прежде всего в том случае, если хрящ в суставе - неполноценный (чаще всего - врожденно неполноценный). Кроме вышеупомянутых есть еще очень много и других причин развития деформирующего артроза. Например, это перенесенные травмы, дисплазия, перенесенные инфекционные заболевания суставов, рубцовые процессы и другие. Замечу только, что деформирующий артроз суставов верхних конечностей бывает значительно реже, так как они не являются опорными, а в причинах заболеваний всегда "виноваты" грубые травмы. Что касается наследственности деформирующего артроза, то по данному поводу рекомендую: сделать по возможности все, чтобы не усиливать извне свою наследственность (избегать травм, следить за весом и т. д.).
Мышцы срастаются, когда специалисты ими занимаются
Срастаются ли мышцы, порванные в результате травмы? Мой приятель травмировал сустав между кистью и предплечьем (порвал связки и мышцы) и долго лечил его. Внешне все выглядит нормально, но рука и сейчас не может полностью выполнять свои функции (например, открыть бутылку). Значит, сустав не восстановился?
Л о с и ц к и й, Иваново
КОНЕЧНО, мышцы срастаются, но для этого их надо сначала сшить - это оперативное лечение. Сейчас накладываются не только открытые швы, но и закрытые, подтягиваются мышечные волокна и сшиваются. Однако всем следует знать, что на таком месте всегда образуется рубец и эта мышечная ткань становится неполноценной. Естественно, ожидать от травмированной ранее мышцы развития таких же усилий, как и от здоровой, было бы наивно. Потеря силы сокращения у данной мышцы будет тем сильнее, чем серьезнее была травма. При повреждении связок сустава они тоже срастаются рубцом, и эластичность сустава становится ниже, чем у нетравмированного. Рубец может быть и болезненный. Мы, травматологи, занимаемся профилактикой последствий травмы, чтобы они были как можно меньше. Поэтому вполне естественна ситуация, когда после травмы человек не может открыть бутылку с жесткой пробкой. Мышцы в данном случае восстановились, но не полностью.
Читайте также:


