Стенозирующий тендовагинит щелкающий палец
Что такое сухожилие и сухожильное влагалище?
Сухожилие, это твердая ткань, которая соединяет мышцы с костями. Например, сухожилия, которые находятся на задней стороне вашей руки, являются продолжением мышц предплечья, с помощью которых вы двигаете ваши пальцы. Некоторые (но не все) сухожилия покрыты оболочкой, называемой синовиальной оболочкой, или синовиальным (сухожильным) влагалищем. Влагалище вырабатывает определенное количество жирной жидкости, которая заполняет пространство между сухожилием и покрывающей оболочкой. Эта жидкость помогает сухожилию свободно и гладко тянуть присоединенные к нему кости.
Что такое тендинит и тендовагинит?
Тендинит и тендовагинит являются травмами сухожилия. Они часто могут возникать вместе. Выражаясь точнее:
- Тендинит означает воспаление сухожилия. Термином тендинит обычно называют травмы сухожилия, включая острые травмы, сопровождающиеся воспалением.
- Тендиноз, это хроническая дегенерация сухожилия без воспаления. Это возникает в результате получения неоднократных незначительных травм. Для лечения нужно лечить травмы, а не воспаление.
- Тендинопатия более общий термин, чем тендинит и тендиноз, и означает травму сухожилия, без указания конкретного типа.
- Тендовагинит означает воспаление оболочки, которая окружает сухожилие. (Оболочка называется синовиальной оболочкой или сухожильным влагалищем).
Считается, что воспаление сухожилий и сухожильных влагалищ не всегда являются первичной причиной болей сухожилий. Полагают, что основной причиной являются травмы, повторяющиеся небольшие повреждения или разрывы сухожилий. Вначале эти факторы вызывают воспаление сухожилия. Впоследствии эти травмы могут привести к повреждению (дегенерации) сухожилия. Некоторые врачи считают, что тендинит и тендовагинит фактически должны называться тендинозом или тендинопатией.
Эти травмы обычно возникают при чрезмерном движении сухожилий. Например, это может случаться после долгих занятий спортом, или чрезмерного движения одних групп мышц в ходе вашей работы. Тендовагинит обычно возникает вокруг запястья у людей, которые много пишут, работают в сборочной линии, и т.д. Этот тип воспаления сухожилия также известен как повторяющееся растяжение (RSI).
Однако в некоторых случаях тендинит или тендовагинит происходит без видимых причин чрезмерного использования сухожилий. Существуют также другие причины порождающие тендинит и тендовагинит:
- Артрит – некоторые виды артрита, такие как ревматоидный артрит, иногда могут вызвать воспаление сухожильных влагалищ, а также суставов. Больной обычно жалуется на суставные боли и припухлости, вдобавок к сухожильной проблеме.
- Инфекция – это редкая причина. Инфекции могут проникнуть в результате пореза или колотой раны кожи над сухожилием, и заразить само сухожилие и сухожильное влагалище. Однако иногда инфекция распространяется из других частей тела через кровоток и заражает сухожильное влагалище. Например, у людей, больных гонореей (инфекция, передающееся половым путем) тендовагинит может возникнуть как осложнение.
У кого бывает тендинит и тендовагинит?
Эти проблемы являются более распространенными у людей среднего возраста и особенно у спортсменов. Они также распространены среди людей, работа которых предполагает повторяющиеся движения, такие как писание, набор текста или использование компьютерной мыши.
Симптомы тендинит и тендовагинит
Тендинит обычно происходит в той части сухожилия, которая крепится к кости. Основными симптомами являются боли, вялость и иногда отек пораженной части сухожилия. Боль возникает, когда вы перемещаете пораженный участок. На коже в этой области может также чувствоваться тепло. Вы можете почувствовать ограниченность движения или слабость в той части тела, за движение которых отвечают пострадавшие сухожилия. Связки могут становиться жесткой. В некоторых случаях это состояние длится всего несколько дней и затем проходит сама по себе. В иных случаях, если не лечить, болезнь может длиться неделями, а то и месяцами.
Этот недуг может случиться с любым сухожилием вашего тела. Однако некоторые части более склонны к этим проблемам. Например, наиболее часто страдают сухожилия вокруг вашего запястья и руки. Некоторые типы тендинит и тендовагинит вызывают очень характерные симптомы и имеют свое собственное название. Например:
Код по Международной Класификации Болезней: M65.4
Она также известна, как стенозирующий лигаментит тыльной связки запястья, стенозирующий тендовагинит, хронический теносиновит и стилоидит. Эта болезнь поражает сухожилия, отвечающие за выпрямление большого пальца. Типичным симптомом является боль над запястьем у основания большого пальца руки, которая усугубляется дальнейшими движениями и проходит расслаблением и покоем руки.
Код по Международной Класификации Болезней: M65.3
Это наиболее часто поражает безымянный палец, в результате чего больной не может выпрямить полностью этот палец.
Код по Международной Класификации Болезней: M77.1
Характерным симптомом этой болезни является боль на внешней стороне локтя. Это обычно возникает из-за чрезмерного движения мышц предплечья.
Код по Международной Класификации Болезней: M77.0
Это похоже на теннисный локоть, но боль ощущается на внутренней стороне локтя.
Это поражение больших сухожилий позади ноги, выше пятки.
Манжета ротатора — это группа из четырех мышцы, которая помогают поднимать и вращать плечо. Сухожилия этих мышц иногда могут подвергаться раздражению, из-за чрезмерного движения.
Диагностика тендинит и тендовагинит
Для диагностики обычно не нужно сдавать какие-либо анализы или пройти рентген пораженного участка. Диагноз тендовагинит и тендинит обычно может быть поставлен врачом во время осмотра и пальпации пораженного участка. Если есть подозрение на инфекцию, может потребоваться анализ крови для выявления причины инфекции. Если диагноз является неопределенным, врач может предложить рентген, УЗИ или МРТ больного участка.
Лечение тендинит и тендовагинит
Лучшего лечения тендинит и тендовагинит нет. Однако можно предложить следующие процедуры:
- Покой. Отдых важен для восстановления функций связок. Если повреждено запястье, иногда ставят шину, тугую повязку или скобку на поврежденную область пострадавшего. Фиксирует руку и запястье в одном положении, что обеспечивает покой пострадавших сухожилий.
- Пакеты со льдом на пораженные участки могут облегчить боль и припухлость. Простой лед можно сделать, упаковав замороженный горох в чайное полотенце. Нужно дважды в день приложить такой пакет на пораженный участок, на 10 минут.
- Противовоспалительные болеутоляющие препараты (например, ибупрофен) помогут облегчить боль и уменьшить воспаление. Хотя как указывалось выше, воспаление может не являться основной причиной тендинит и тендовагинит, эти препараты помогут уменьшить боль. Некоторые противовоспалительные и болеутоляющие препараты в виде кремов и гелей наносятся на болезненные области. От кремов меньше побочных эффектов, чем от пероральных препаратов. Существует много различных марок таких препаратов, которые можно купить или получить по рецепту. Спрашивайте у вашего врача или фармацевта.
- Другие обезболивающие. Если вы по какой-то причине не можете принимать противовоспалительные болеутоляющие, другие обезболивающие, как парацетамол, с кодеином или без, могут оказаться полезным.
- Физиотерапия тоже может помочь, особенно если вышеуказанные меры не дали нужного результата.
- Стероидные инъекции. Если ничего из вышеперечисленного не помогает, в пострадавший участок делаются стероидные инъекции. Инъекции стероидов могут облегчить боль на короткий период, но боль, как правило, возвращается у многих людей.
- Хирургическое вмешательство для восстановления сухожилия является крайне редкой мерой.
- Антибиотики. Если причиной является инфекция, что бывает крайне редко, можно подключить антибиотики.
Для лечения тендинит и тендовагинит также используются другие методы. К ним относятся:
- Ударно-волновая терапия. Этот метод для лечения использует высокоэнергетические звуковые волны. Специальное устройство позволяет ударной волне проходить через кожу и воздействовать на пораженные участки. Возможно, понадобится местная анестезия, так как иногда ударная волна может быть болезненной. Для лечения проводят один или несколько сеансов. Процедура является безопасной, но его эффективность вызывает сомнения и нуждается в дополнительном исследовании.
- Введение аутологичной крови. Берется кровь пациента и вводится в район вокруг поврежденного сухожилия. Считается, что кровь помогает исцелять сухожилия. Эта процедура делается под местной анестезией. Может потребоваться несколько сеансов лечения. К этой процедуре прибегают, только если другие методы лечения не увенчались успехом. Эффективность этой процедуры тоже на доказана, и требует дополнительного исследования.
Как предотвратить тендинит и тендовагинит?
Нет никакого метода для предотвращения тендовагинит или тендинит. Однако ниже приведены предложения, которые помогут предотвратить повторное поражение:
- Избегайте повторяющихся движений и чрезмерной активности пораженной области. Возможно, трудно будет этого добиться, если ваша работа предполагает повторяющиеся движения. Если это проблема, то вы должны обсудить это с вашим руководством. Изменение обязанностей может помочь в разрешении.
- Упражнения для укрепления мышц вокруг пострадавших сухожилий тоже могут помочь. Для этого лучше проконсультируйтесь с физиотерапевтом, который подберет лучшие для вас упражнения.
Общее описание
- генетическая детерминация;
- системные заболевания соединительной ткани;
- патология обмена веществ;
- перенапряжение пальцев рук в условиях трудовой деятельности.
Стадии заболевания
В течении патологии выделяют 3 стадии. На начальном этапе больные отмечают только трудности при осуществлении разгибания, которое происходит с характерным щелкающим звуком.
Болевой синдром присоединяется несколько позже. Сначала он беспокоит только в области пораженного пальца, затем переходит на всю кисть и даже запястье. Это вторая стадия заболевания.
Во время третьей у больных опухает основание пораженного пальца, происходит нарушение иннервации и кровообращения, которые проявляются нарушениями чувствительности и похолоданием кожного покрова.
Процесс постепенно прогрессирует, двигательная активность может полностью пропадать.
Лечение щелкающего пальца
В начальной стадии заболевания проводится иммобилизация кисти съемным гипсовым лангетом, купирование болевого синдрома и воспаления, физиопроцедуры. В последующем возможно подкожное рассечение кольцевидной связки, позволяющее пациенту свободно сгибать и разгибать палец. Операция проводится под местной анестезией в амбулаторных условиях.
Имеются противопоказания. Необходима консультация специалиста.
Препараты с содержанием кеторолака трометимина с анальгезирующим действием.
Дозировка и рекомендации по применению
При отсутствии выраженного болевого синдрома: вовнутрь один раз 10 мг.
При наличии выраженного болевого синдрома: вовнутрь до 4-х раз в сутки по 10 мг.
При переходе на внутренний прием с парентерального введения учитывать следующие рекомендации по дозировке. В день перехода:
- Препарат в таблетках — до 30 мг.
- Препарат в обеих лекарственных формах:
| Возрастная категория | Максимальная дозировка |
| от 16 до 65 лет | не более 90 мг |
| старше 65 лет | не более 60 мг* |
* Идентична также для пациентов с нарушением функции почек.
Вводить раствор (кеторолак) — внутривенно или внутримышечно. Дозировка соответствует интенсивности боли. При сильных болевых ощущениях дополнительно назначаются анальгетики опоидные (в небольшом количестве).
Причины болезни
В организме здорового человека сухожильно-связочный аппарат способен вырабатывать особую жидкость (синовиальную). Именно она защищает отдельные части суставов от истирания и быстрого износа.
Под влиянием некоторых факторов количество выделяемой жидкости уменьшается, кольцевидная связка утолщается, а просвет канала становится меньше. Такие изменения приводят к нарушениям в работе сухожильно-связочного аппарата. Части суставов перестают скользить, трутся друг об друга. Это вызывает микротравмы и появление наростов.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 0 | 3.5 | 4 | 4 | 4 | 4 | 0 | 0 | 3.5 | 4 | 4 | 4 | 4 |
Как проводится диагностика?
Чтобы узнать, почему щелкают суставы, рекомендуется обратиться к травматологу или ортопеду. Врач прощупывает фалангу, определяет характер хруста, присутствие или отсутствие боли и назначает следующие процедуры диагностики:
- рентгенография,
- пункция суставной жидкости,
- исследование крови на ревмопробы,
- анализ мочи на показатель солей урата натрия,
- УЗИ, КТ или МРТ.
Если звук в суставах связан с болью или возник после травмы сустава, важно провести правильную дифференциальную диагностику. Травмы или болезни, которые могут лежать в основе симптома, должны быть исключены или подтверждены. Курс хруста зависит прежде всего от причины симптомов.
Врачи предполагают, что безболезненное щелканье не является фактором риска развития заболеваний, однако советует избегать движений, которые вызывают такое состояние. При подозрении на заболевания назначают рентгенографию или магнитно-резонансную томографию (МРТ) и компьютерную томографию (КТ).
Важно! Перед назначением методов визуализации врач проведёт функциональные пробы, которые помогут сузить круг диагнозов. От правильного дифференциального диагноза зависит правильность назначенного лечения и, следовательно, вероятность полного выздоровления.
Диагностика не вызывает затруднений. Диагноз ставится на основе анамнеза, осмотра и пальпации кистей рук. Дополнительно проводится рентгенографическое исследование.
Народные методы в помощь
Привычка хрустеть пальцами нередко возникает в стрессовых ситуациях, особенно перед публичными выступлениями, во время просмотра напряженных телепередач, в процессе ожидания важных новостей. Ребенок может щелкать фалангами из-за страха наказания. Чтобы избавиться от щелканья, рекомендации следующие:
- прием успокоительных препаратов, которые назначает врач,
- полноценный сон,
- посещение тренингов, которые воспитывают уверенность в себе,
- занятия спортом.
Для укрепления костной ткани следует принимать лекарства, содержащие кальций и коллаген, а также комплексные витаминно-минеральные добавки. Если хруст в пальцах рук появляется вследствие суставных заболеваний, рекомендуются препараты, устраняющие боль и воспаление, такие как:
Хрящевую ткань восстанавливают хондропротекторы:
Если болят суставы пальцев рук при сгибании, полезно пройти курс физиотерапевтических процедур, таких как:
- ударно-волновая терапия,
- электрофорез,
- магнитотерапия,
- лечение лазером,
- воздействие ультразвуком,
- фонофорез,
- диадинамотерапия.
Чтобы не хрустели пальцы, рекомендуется правильно питаться, делая упор на продуктах, содержащих витамин С, кальций и коллаген — нежирное мясо, рыба, желатин, цитрусовые. А также следует ограничить поднятие тяжестей до 3—4 кг за раз. Усталость в пальцевых суставах или воспаление можно снять теплыми ванночками с эфирными маслами, морской солью или отварами трав.
Если на начальной стадии поставлен диагноз стенозирующий лигаментит, лечение народными средствами должно включать применение компрессов, ванночек, аппликаций, лечебных кремов и мазей, парафинотерапию.
- Для компрессов применяют пюре из сырого картофеля. Перед тем как наложить на кисть, массу необходимо нагреть до t 38°C, завернуть в чистую ткань и приложить к поврежденному месту на 30 минут. Процедуру повторяют 10 дней подряд. Компресс с картофелем хорошо снимает боль.
- Лечение болезни Нотта эффективно и с помощью компресса из мякоти алоэ, который оказывает противовоспалительный и противоотечный эффект. Разрезанный вдоль лист прикладывают мякотью к поврежденному месту и фиксируют с помощью бинта. С этой же целью можно применять листья лопуха, мать-и-мачехи и капусты, которые предварительно нужно размять скалкой.
- Лечение в домашних условиях может включать аппликации из белой и голубой глины. Из глины и небольшого количества воды готовят пластичную массу, которую накладывают на больное место, можно полностью покрыть глиной палец или целую ладонь. В кашицу можно добавить небольшое количество яблочного уксуса. Затем руку укутывают в полиэтилен и теплую ткань. Такие аппликации необходимо делать дважды в день в течение 2 недель.
- Для аппликаций можно использовать расплавленный парафин. Его можно купить в аптеке или измельчить несколько парафиновых свечей. Парафин растапливают при t 60–62°C, выливают ровным слоем на папиросную бумагу, а затем размещают на больной руке. Сверху аппликацию накрывают теплой тканью. Держат до остывания парафина.
Вылечить стенозирующий лигаментит можно с помощью мазей домашнего изготовления. Для этого в детский крем или другую жирную основу добавляют прополис, порошок из цветков календулы или травы полыни, спиртовую настойку арники. На 100г основы используют 50 г лекарственного сырья. Такие мази эффективно снимают боль и воспаление.
Синдром щелкающего пальца излечивается быстрее, если больной употребляет в пищу бульон из говяжьей кости. Его варят в течение 5 часов на медленном огне, пьют теплым 3–4 раза в день по 1 стакану. Бульон способствует восстановлению суставного хряща и волокон сухожилия.
Для профилактики заболевания эффективна производственная гимнастика для рук, расслабляющий массаж, ванночки с отваром трав.
Тогда самолечение и народные средства позволят вылечить синдром щелкающего пальца без применения медикаментов.
Безболезненное состояние обычно не требует медицинского лечения. Если развитие шума связано с болезнью или травмой пораженных суставов, лечение обычно фокусируется на соответствующей основной причине.
Если артроз вызывает неприятный шум в суставах, рекомендуется проведение консервативной терапии. В зависимости от тяжести заболевания суставов терапия может включать, например, физиотерапевтическое процедуры, а также медикаментозные меры. В физиотерапию входят:
- массаж;
- термотерапия;
- криотерапия;
- лечебная физкультура (ЛФК), направленная на улучшение подвижности пораженных суставов.
Независимо от основной причины расстройства, лечение может быть дополнено анальгетическими препаратами.
Прогноз и профилактика
В большинстве случаев хруст суставов является безвредным симптомом, который не нужно лечить или обследовать врачом. Даже если симптом не исчезает, это не всегда связано с болезнью. Если в дополнение к шуму возникает отек или боль, состояние может указывать на дефект суставов. Патологию можно лечить временным ограничением физической активности или наоборот – ЛФК под наблюдением физиотерапевта. Даже массаж или термотерапия могут существенно облегчить дискомфортные ощущения у пациента.
В случае очень сильной боли показаны внутрисуставные инъекции глюкокортикоидный средств. У большинства людей с данным состоянием прогноз благоприятный и не возникает никаких дополнительных ограничений в повседневной жизни. По данным норвежского исследования, уменьшение массы тела может существенно уменьшить суставной шум. Поскольку врач не пришли к абсолютно консенсусу относительно точного патогенеза расстройства, профилактика возможна лишь в ограниченной степени.
Если предположение, что щелканье является нормальным шумом из-за смещения компонентов соединения, верное, соответствующая профилактика также не имеет смысла.
Если придерживаться гипотезе о том, что безболезненный шум связан с мягким артрозом, потенциальные профилактические меры могут быть аналогичны тем, которые рекомендованы специалистами для предотвращения заболевания.
Пациенту рекомендуется регулярно заниматься спортом и правильно питаться. Рекомендуется включить в рацион питания омега-3-жирные кислоты и уменьшить количество мясных продуктов. Также всем пациентам рекомендуется ежегодно посещать лечащего врача и проходить профилактические осмотры, которые помогают предотвратить развитие потенциально опасных заболеваний.
Особенно в детстве или при беременности нужно сообщать обо всех неблагоприятных симптомах доктору. В домашних условиях заниматься самолечением сочленений категорически не рекомендуется. Если не сгибается мизинец или другие пальцы, подростку или взрослому нужно посетить больницу. Возможно потребуется операция, если блокада сгибания или разгибания сустава обусловлена серьезной патологией. Несвоевременное лечение может вызывать долгосрочные осложнения и снижать уровень жизни пациента.
Рацион для восстановления суставов
Не секрет, что хорошим помощником в восстановлении суставов является витамин В6. Чтобы способствовать быстрейшему исцелению от щелканья в пальце, вводим в рацион питания продукты, которые содержат в себе этот элемент. Также обязательным будет употребление такой продукции уже после того, как болезнь отступит, чтобы сохранять здоровое состояние внутренних структур кисти. Рацион дополнить рекомендовано:
- сырым чесноком;
- орехами (фундук);
- печенью;
- рыбой;
- подсолнечными семечками;
- фисташками.
Кроме продуктов питания, есть вариант прибегнуть к употреблению витамина В6 в растворах или таблетках. Также хорошим средством будет курс инъекций витаминов группы В.
Пластика дефектов сухожилий
Пластика дефектов сухожилий — этот вид пластики используется в травматологии и ортопедии для ликвидации дефектов и контрактур сухожилий или восстановления функции парализованных мышц. Основа пластических операций на сухожилиях — шов сухожилия. В зависимости от величины дефекта и диастаза между концами сухожилия применяются различные виды местной пластики (лестницеобразная, ступенчатая и т.д.), а также разные модификации шва. Хорошо разработанные методы пластических операций по восстановлению сухожилий и их функции практически исключают необходимость трансплантации. Пересадку сухожилий применяют в основном для восстановления ахиллова сухожилия, для коррекции кривошеи, при обширных контрактурах, используя аллотрансплантаты. При этом, лучшие результаты дает пересадка тонких сухожилий, так как в толстых часто возникают центральные некрозы, нарушающие функциональный эффект.
Тендопластика является одной из наиболее распространенных операций и предполагает замещение дефектов сухожилий биологическими материалами.
В зависимости от сроков проведения выделяют первичную тендопластику, осуществляемую до заживления первичной раны, и отсроченную тендопластику, проводимую в более поздние сроки. По количеству этапов лечения тендопластика может быть одно- и двухэтапной. Наиболее широко в клинической практике используют отсроченную одноэтапную аутотендопластику, реже — вмешательства в два этапа. В последнем случае задачей первого этапа лечения является создание условий, благоприятных для замещения дефекта трансплантатом. Для этого осуществляют временную имплантацию полимерных стержней в ткани и проводят другие пластические операции. Наконец, в зависимости от вида трансплантатов различают ауто-, алло- и ксенопластику.
Выбор метода реконструкции сухожилий основывается на оценке многих факторов, наиболее важными из которых являются:
- Cроки, прошедшие с момента травмы;
- рубцовые изменения тканей по ходу сухожилий;
- состояние кожи, наличие ее дефицита;
- состояние мышц, суставов, костей.
Симптомы
Для данного заболевания характерны следующие симптомы:
- Скованность и онемение фаланг пальца в утреннее время.
- Появление болевых ощущений при нагрузке или пальпации.
- Снижение двигательной активности пальца при сгибании и разгибании.
- Отёчность.
- Покраснение.
- Наличие уплотнений и утолщений в районе суставов и основания пальцев.
- Громкий щелчок при совершении движения пальцем.
- Местное повышение температуры.
При наличии 2-3 признаков нужно немедленно обратиться к лечащему специалисту.
Защелкивающийся палец – это заболевание кисти, при котором один или несколько пальцев блокируются в согнутом или, реже, в разогнутом положении. Это заболевание известно как стенозирующий тендовагинит, стенозирующий лигаментит, пружинящий палец, болезнь Нотта, узловатый тендинит и щелкающий палец.
Характерный симптом этого заболевания – боль в основании пораженного пальца. Болит при надавливании или при выполнении мелких движений. Часто над больным местом образуется припухлость. На этой стадии уже можно прощупать уплотнение в сухожилии на ладони в основании пальца.
Через некоторое время боли начинают беспокоить не только в движении и при надавливании, но и в покое. При сгибании и, особенно, при разгибании страдающий чувствует какую-то помеху. Чтобы выполнить действие, нужно прилагать все больше усилий. Часто пациенты чувствуют щелчок в области последнего сустава, после которого палец фиксируется в согнутом положении.
А потом наступает период, когда палец привести в разогнутое или согнутое положение становится невозможно.
Стенозирующий тендовагинит – это сжимающее воспаление сухожильного влагалища. Сухожилие – это тяжи из волокнистой ткани, прикрепляющее мышцу к кости. Они окружены защитной оболочкой – сухожильным влагалищем. Она предотвращает трение при скольжении сухожилий мышц-сгибателей и разгибателей. Сухожилия мышц-сгибателей пальцев через канал запястья выходят на ладонь, а оттуда расходятся к пальцам. Причем к первому пальцу отходит только одно сгибательное сухожилие, а к остальным – по два. А чтобы зафиксировать сгибающие сухожилия и препятствовать разгибанию пальцев, существуют кольцевидные связки. Как правило, в области кольцевидной связки и возникает сжимающее воспаление. Оно развивается при перегрузке связок или при постоянном давлении на них.
При воспалении не только сужается кольцевидная связка, но и утолщается часть сухожилия. Именно при протискивании этой утолщенной части через суженную связку и возникает щелчок. А через какое-то время утолщенная часть не может пройти через связку и застревает перед ней.
Это профессиональное заболевание, встречающееся преимущественно у молодых людей, работа которых требует большой нагрузки на пальцы рук. В группе риска находятся электросварщики, полировщики, закройщики, штамповщики, обрубщики и каменщики, а также представители других профессий, при которых происходит хроническая травматизация кистей. Любая работа, при которой человек постоянно совершает хватательные движения или при которой что-либо давит на ладонь в районе кольцевидных связок, может стать причиной щелкающего пальца.
Бывает, что щелкающий палец развивается у детей. Это происходит из-за слишком толстого сухожилия, которое не может нормально скользить в сухожильном влагалище.
Для постановки диагноза требуется осмотр пациента, данные анамнеза и рентгенограмма кисти.
Щелкающий палец нужно дифференцировать от артритов и артрозов. В отличие от этого заболевания у страдающих артритами и артрозами не возникает уплотнения в ладони у основания пальца. Рентгенограммы кисти при этих заболеваниях также будут отличаться. Однако часто щелкающий палец развивается на фоне артритов и артрозов, и тогда диагностика усложняется.
Также это заболевание нужно дифференцировать с различными травмами и контрактурой Дюпюитрена. Симптомы этого заболевания могут проявляться и при заболеваниях, связанных с нарушением обмена веществ, например, при сахарном диабете или при подагре.
Лечение щелкающего пальца может быть консервативным и оперативным. Консервативное лечение заключается в устранении причины заболевания, иммобилизации пальца, физиотерапевтических процедурах. Также назначают противовоспалительные препараты.
Консервативное лечение может занять много времени, однако к излечению оно приводит не всегда. И если оно не помогает, палец все еще неподвижен и болит, тогда проводят операцию. В ходе операции рассекают кольцевидную связку пальцев. После выписки из больницы после операции пациент должен разрабатывать пальцы, но не перегружать их. Это нужно делать, чтобы избежать контрактур и срастания сухожилий пальцев. После операции пациент нетрудоспособен примерно 3 недели. Однако судить об успешности операции можно только через год.
Профилактика щелкающего пальца заключается в предотвращении травм и соблюдении гигиены производства. Причем последнее – очень важно. Известны случаи, когда у работников развивался щелкающий палец из-за того, что они нарушали правила работы, например, резали вместо 5 слоев ткани 8 или больше. Заболевание развивается очень быстро, поэтому при первых же симптомах, возникших в руке при изменении вида деятельности или порядка работы, нужно обратиться к ортопеду.
Синдром щелкающего пальца — патология, которая сопровождается сложностями при сгибании и разгибании пальцев. Такое явление — результат изменений в синовиальной впадине, в ходе которых правильная работа сухожилий в кистях нарушается. При таком заболевании пальцы с трудом сгибаются, а при разгибании происходит резкий щелчок. Данная патология в медицине называется болезнью Нотта, стенозирующим тендовагинитом или лигаментитом, узловатым тендинитом или рессорным пальцем.
Основные понятия
Перед началом лечения необходимо разобраться с сутью заболевания и причинами его появления. Синдром щелкающего пальца — это одна из патологий соединительной ткани и костно-мышечной системы.
Большая часть пациентов с таким диагнозом — женщины. У представительниц слабого пола чаще всего оказывается пораженным первый палец кисти, значительно реже такие симптомы появляются на 3 или 4 пальце.

Причины болезни
В организме здорового человека сухожильно-связочный аппарат способен вырабатывать особую жидкость (синовиальную). Именно она защищает отдельные части суставов от истирания и быстрого износа.
Под влиянием некоторых факторов количество выделяемой жидкости уменьшается, кольцевидная связка утолщается, а просвет канала становится меньше. Такие изменения приводят к нарушениям в работе сухожильно-связочного аппарата. Части суставов перестают скользить, трутся друг об друга. Это вызывает микротравмы и появление наростов.
Факторы риска
Увеличить риск развития синдрома щелкающего пальца могут следующие факторы:
- Повышенная нагрузка на руки. В эту группу риска входят люди, занятые ручным трудом: швеи, водители, слесари, работники, занимающиеся ручным производством тех или иных видов продукции.
- Сахарный диабет.
- Беременность. В этот период у женщин нарушается кровообращение, способствующее появлению очагов воспаления в суставах.
- Неправильное (неравномерное) развитие костей в детском и подростковом возрасте.
- Наличие таких заболеваний, как подагра и ревматоидный артрит.
- Аномалии и патологии суставов фаланги.
- Наследственность. Если среди близких родственников есть человек с диагнозом узловатый тендинит, то риск появления болезни у наследников возрастает.
Симптомы
Признаки и симптомы синдрома щелкающего пальца довольно характерны. Спутать их с отечностью или другими патологиями можно только на начальной стадии развития. Именно в это время симптоматика проявляется крайне слабо. пациентов наблюдаются:
- Болевые ощущения. В самом начале патологического процесса боль возникает редко. Чаще всего это происходит в утреннее время после пробуждения. На этом этапе боли характеризуются, как слабые, проходящие, если кисть руки оставить без движений. Отсутствие лечения приводит к усилению болевого синдрома.
- Сильная боль во время прикосновений к пораженной области и при физической нагрузке на пальцы.
- Снижение двигательной активности и амплитуды движения пальцев (их становится трудно сгибать и разгибать).
- Увеличение суставных уплотнений и утолщений.
Неправильный подбор лечение или полное его отсутствие приводят к усилению симптоматики и ухудшению состояния пациента. При прогрессировании заболевания наблюдаются:
- Сильные боли присутствуют даже в состоянии покоя и при отсутствии нагрузки.
- Болевые ощущения сконцентрированы не только в области пораженного сустава, но и распространяются на кисть, предплечье или даже плечо.
- При сгибании и разгибании пальца происходит щелчок.
- Возможно осложнение в виде крупной болезненной шишки, расположенной у основания пальца.
Стадии болезни
В медицине разделяют 3 стадии развития синдрома щелкающего пальца:
1-я стадия. Самое начало развития недуга. Симптомы проявляются слабо, присутствуют незначительные боли.
2-я стадия. Именно на этом этапе заболевания многие пациенты обращаются в клинику, так как симптоматика становится более выраженной.
3-я стадия. Этот период сопровождается осложнениями и требует длительного комплексного лечения.
Диагностика
Диагностировать стенозирующий лигаментит (щелкающий палец) можно на основании жалоб пациента и первичного осмотра. В ходе этой процедуры врач проверяет работоспособность сустава, его состояние, наличие уплотнений и припухлости.
В некоторых случаях для получения дополнительных данных требуется УЗИ диагностика. В ходе ультразвукового исследования удается получить информацию о состоянии сухожилий и мышц.
Консервативное лечение
Люди, страдающие этим заболеванием, часто задают вопрос, что делать, когда щелкают пальцы и можно ли полностью избавиться от этой патологии.
В случаях, когда заболевание выявлено на ранних этапах и не осложнено интенсивной болью и уплотнением, для восстановления работы сустава достаточно консервативного лечения. Врачи могут назначать несколько видов терапии в зависимости от особенностей и сложности диагноза.
- Фиксация кисти. Иногда для устранения симптоматики и причины болезни достаточно сократить нагрузку на руку. Для этого на нее накладывают специальную шину, которая фиксирует палец.
- Массаж. Процедуры массажа часто включают в комплексную терапию при узловатом тендините. Такое воздействие восстанавливает правильное кровообращение и способствует сокращению воспаления.
- Лечебно-профилактические упражнения. Во многих случаях при лечении стенозирующего лигаментита (синдрома щелкающего пальца) рекомендуют проводить лечебные упражнения. Однако самостоятельно выполнять их не следует. При заболевании 2 и 3 стадии такой подход рекомендуется использовать только на стадии выздоровления.
- Холодные компрессы. Воздействие холодом позволит сократить болевой синдром, но не избавит от причины болезни.
- Стероидные препараты. Присутствие ярко выраженных симптомов требует проведения курса стероидных инъекций. Такие препараты действуют локально (в пораженной области) и помогают устранить воспаление, боли и другие проявления. В тяжелых случаях может потребоваться несколько курсов с перерывами.
Перкутанный релиз
Как вылечить синдром щелкающего пальца без операции, если медикаменты и массаж не помогают? В таких случаях врачи часто прибегают к перкутанному релизу. Данная процедура представляет собой воздействие непосредственно на очаг патологии.
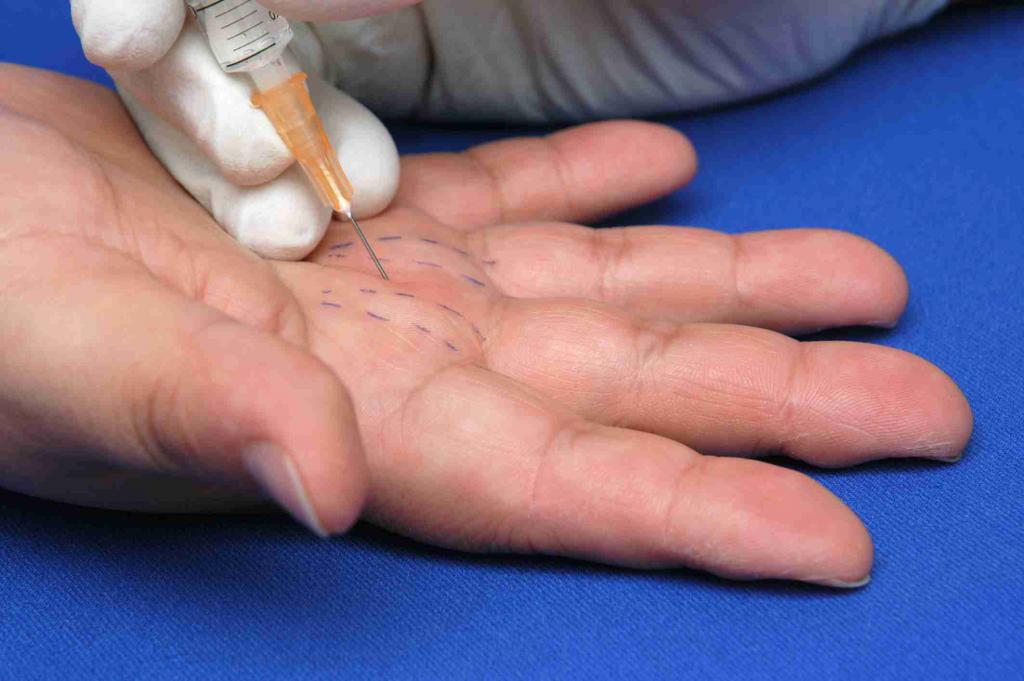
В область поврежденного сустава вводят иглу, с помощью которой разрушают ткани и образования, препятствующие нормальной работе сустава. После этого назначают дополнительные терапевтические меры (массаж, упражнения).
Хирургическое вмешательство
Операция при синдроме щелкающего пальца назначается в тех случаях, когда терапевтические способы лечения не дают нужного результата. В ходе данной процедуры хирург делает разрез у основания пальца и удаляет разросшиеся ткани сухожилия, в результате чего двигательная активность сустава полностью восстанавливается.
Эта операция занимает достаточно мало времени, а небольшой разрез способствует быстрому восстановлению.
В послеоперационный период врач может назначить дополнительное лечение, временную фиксацию пальца и другие варианты воздействия.
Лечение синдрома щелкающего пальца в домашних условиях
Помимо традиционных способов терапии, существует множество народных рецептов, но перед их применением следует учесть несколько особенностей.
Применять средства народной медицины рекомендуется только при стенозирующем лигаментите в начальной стадии. При сильных болях и воспалительных процессах следует немедленно обратиться в клинику. В противном случае состояние только усугубится.
Если за 10-14 дней лечения по рецептам знахарей улучшение не наступило, а интенсивность симптомов не сократилась, рекомендуется отказаться от народных методов терапии и обратиться за медицинской помощью.

В копилке знахарей есть такие рецепты:
- Компрессы из сырого картофеля. Для приготовления лечебного средства сырой картофель очищают от кожуры и измельчают. Сделать это можно с помощью блендера или мелкой терки. Полученную кашицу нагревают до температуры 37-38 градусов, заворачивают в бинт или марлю и прикладывают на ночь к больному суставу. Поверх компресса накладывают шарф или шерстяную ткань. Такой рецепт поможет быстро снять болевой синдром и припухлость.

- Мякоть алоэ. Для быстрого устранения воспаления и отечности помогает лекарственное растение алоэ. Используют его в качестве компресса. От свежего листа отрезают кусочек, который по величине несколько превосходит размеры поврежденного сустава. Этот фрагмент листа разделяют вдоль на 2 половины и прикладывают мякотью к коже. Такой компресс фиксируют бинтом или марлей. Менять лист алоэ нужно 3 раза в сутки.
- Компресс из капустных листьев. Знакомая всем белокочанная капуста - это эффективное народное средство для лечения щелкающего пальца. Кусок капустного листа отделяют от кочана, слегка приминают (чтобы лист стал мягче) и накладывают на больной сустав. Фиксируют лист бинтовой повязкой. Повторять 10 дней.
- Прополис. Сырье прополиса смешивают в равных количествах с растительным маслом. Полученной жидкостью палец обрабатывают ежедневно в течение 2 недель. Прополис знаменит своими противовоспалительными свойствами, поэтому такое лекарство хорошо блокирует многие симптомы болезни Нотта.
- Отвар эвкалипта. На 1 ст. ложку сухого измельченного листа растения требуется 1 ст. кипятка. Эвкалипт заваривают и оставляют под крышкой до остывания. Применять такой отвар следует для компрессов. Для этого марлю или бинт, сложенные в несколько слоев, смачивают в отваре, слегка отжимают и накладывают на больной сустав на всю ночь. Такой компресс быстро снимает боль и облегчает состояние.
- Компресс из глины и арники. Для такого рецепта потребуется настойка арники и лечебная глина. Эти ингредиенты продают в каждой аптеке. Небольшое количество ингредиентов (их нужно взять в равных частях) смешивают до получения однородной массы. Она должна быть такой консистенции, чтобы из нее можно было сформовать лепешку и приложить к суставу. Первая процедура должна длиться не более 40-45 минут. Второй сеанс — около 2 часов. Если такое средство не вызывает покраснений, компресс оставляют на всю ночь. Чтобы предотвратить быстрое высыхание массы, поверх нее накладывают пленку и бинтовую повязку.

Профилактика
Вышеперечисленные методы и средства полностью отвечают на вопрос, как вылечить синдром щелкающего пальца. Сейчас существует много вариантов лечения, однако гораздо проще и быстрее блокировать болезнь Нотта на самых ранних этапах развития.
Периодическое появление отека пальцев, чувство онемения и покалывания свидетельствуют о начавшихся проблемах. В этом случае можно:
- Дать рукам длительный отдых.
- Чередовать виды нагрузки.
- Воспользоваться мазью “Ибупрофен” для снятия воспаления, отечности и болевых ощущений.
При этом нужно помнить, что не стоит затягивать с визитом к врачу. Даже лечение эффективными средствами нужно начинать только после медицинского осмотра и постановки диагноза. Максимальный эффект достигается именно при использовании комплексных методов лечения.
Читайте также:


