Сыпной тиф презентация по инфекционным болезням

- Скачать презентацию (0.3 Мб) 411 загрузок 4.3 оценка


















- 1
- 2
- 3
- 4
- 5
Рецензии
Аннотация к презентации
Содержание

Сыпной тиф – риккетсиозное заболевание характеризующиеся: лихорадкой; общей интоксикацией; Экзантемой Генерализованным поражением кровеносных сосудов -нервной системы
Поиски возбудителя велись учеными: Риккетсом(1909 – 1910), Провачеком (1913 – 1914), ученые погибли в результате заражения сыпным тифом. Возбудитель был открыт в 1916 году, бразильским ученым Рох-Лимом, который в честь этих ученых назвал его риккетсией Провачека.
Возбудитель - грамотрицательная мелкая неподвижная бактерия Rickettsiaprowazeki. Спор и капсул не образует, морфологически полиморфна: может иметь вид кокков, палочек; все формы сохраняют патогенность. Обладают соматическим термостабильным и типоспецифическим термолабильным антигеном, содержат гемолизины и эндотоксины. В испражнениях вшей, попадающих на одежду, сохраняет жизнеспособность и патогенность в течение 3 мес и более. При температуре 56 °С погибает за 10 мин, при 100 °С - за 30 с. Быстро инактивируется под действием хлорамина, формалина, лизола, кислот, щелочей в обычных концентрациях.
Источник инфекции – больной человек. Механизм передачи – трансмиссивный. Возбудитель – риккетсииПровачека.
Резервуар и источник инфекции- больной человек, представляющий опасность в течение 10-21 суток: в последние 2 дня инкубации, -весь лихорадочный период -и первые 2-3, иногда 7-8 дней нормальной температуры тела. Механизм передачи - трансмиссивный; возбудитель передаётся через вшей, главным образом платяных и в меньшей мере головных. Вошь заражается при кровососании больного и становится заразной на 5-7-е сутки, происходит размножение риккетсий в эпителии кишечника, где они обнаруживаются в огромном количестве. Максимальный срок жизни заражённой вши 40-45 дней. Человек заражается, втирая при расчесывании фекалии вшей в места их укусов. Также возможно заражение воздушно-пылевым путём при вдыхании высохших фекалий вшей и при их попадании на конъюнктиву. Естественная восприимчивость людей высокая. Постинфекционный иммунитет напряжённый, но возможны рецидивы, известные как болезнь Брилла-Цинссера.
Инкубационный период 6 – 25 дней. Клиника: 1.период-начальный -начало острое, упорная головная боль, слабость, чувство разбитости, бессонница, возбуждение, температура 39 – 40° (7 – 14 дней). Гиперемия лица ,шеи, верхних отделов туловища, склер (красные глаза).Кожа горячая, сухая, губы гиперемированы, яркие, -за сутки до сыпи – кратковременное снижение температуры 2.Период разгара: -на 5-ый день появляется сыпь розеолезно – петехиальная локализируется на груди, боковых поверхностях туловища, сгибательных поверхностях конечностей. Сохраняется 3-5 дней. Не бывает на лице, ладонях, стопах.
3.Реконвалесценция: -критическое снижение температуры -длительный астеновегетативный синдром
Осложнения Инфекционно – токсический шок. Энцефалопатия. Сосудистые осложнения (тромбозы, тромбоэмболии).
Лабораторная диагностика Клинический анализ крови (лейкоцитоз, тромбоцитопения, ускоренное СОЭ). Серологическая диагностика. РСК (с риккетсиями Провачека) титр 1:600. РПГА. ИФА.
В случаях сыпного тифа или при подозрении на него необходима госпитализация больного. Строгий постельный режим назначают не менее чем до 5-го дня нормальной температуры тела. Вставать с постели больным разрешают на 7-8-й день апирексии, ходить - еще через 2-3 сут, сначала под наблюдением медперсонала из-за опасности ортостатического коллапса. Туалет кожи и полости рта для профилактики пролежней, стоматита, паротита. Рацион питания обычный.
1. Этиотропная терапия (тетрациклин, левомицитин). 2. Патогенетическая терапия – дезинтоксикация, (сердечно – сосудистые средства, антикоагулянты). 3. Симптоматическая терапия (нейролептики, жаропонижающие). Реконвалесцентов выписывают через 12 дней после нормализации температуры тела.
Профилактика основывается на выявлении и ликвидации завшивленности. По жизненным показаниям вакцинация сухой, химической, сыпно – тифозной вакциной о5 мл.п/к. Работа в очаге: наблюдение за контактными - 25 дней, с момента санитарной обработки, ежедневная термометрия. санобработка контактных, дезинфекция одежды, дезинфекция помещения дез раствором. Больные, лихорадящие более 5 дней, с подозрением на сыпной тиф подлежат 2-кратному серологическому обследованию.
Сыпной тиф – риккетсиоз, протекающий с деструктивными изменениями эндотелия сосудов и развитием генерализованного тромбоваскулита. Основные проявления сыпного тифа связаны с риккетсиемией и специфическими изменениями сосудов. Они включают в себя интоксикацию, лихорадку, тифозный статус, розеолезно-петехиальную сыпь. В числе осложнений сыпного тифа – тромбозы, миокардиты, менингоэнцефалиты. Подтверждению диагноза способствует проведение лабораторных проб (РНГА, РНИФ, ИФА). Этиотропная терапия сыпного тифа осуществляется антибиотиками группы тетрациклинов или хлорамфениколом; показана активная дезинтоксикация, симптоматическое лечение.
МКБ-10
Общие сведения
Сыпной тиф – инфекционное заболевание, вызываемое риккетсией Провачека, проявляющееся выраженной лихорадкой и интоксикацией, розеолёзно-петехиальной экзантемой и преимущественным поражением сосудистой и центральной нервной систем. На сегодняшний день в развитых странах сыпной тиф практически не встречается, случаи заболевания регистрируются, главным образом, в развивающихся странах Азии, Африки. Эпидемические подъемы заболеваемости обычно отмечаются на фоне социальных катастроф и чрезвычайных ситуаций (войн, голода, разрухи, стихийных бедствий и т.д.), когда наблюдается массовая завшивленность населения.

Причины
Rickettsia prowazeki представляет собой мелкую полиморфную грамотрицательную неподвижную бактерию. Содержит эндотоксины и гемолизин, обладает типоспецифическим термолабильным антигеном и соматическим термостабильным. Погибает при температуре 56 ° за 10 минут, при 100 градусах за 30 секунд. В испражнениях вшей риккетсии могут сохранять жизнеспособность до трех месяцев. Хорошо поддаются воздействию дезинфицирующих средств: хлорамина, формалина, лизола и др.
Резервуаром и источником инфекции сыпного тифа является больной человек, перенос инфекции осуществляется трансмиссивным путем через вшей (как правило, платяных, реже головных). После кровососания больного человека вошь становится заразной через 5-7 дней (при минимальном сроке жизни 40-45 дней). Заражение человека происходит во время втирания испражнений вшей при расчесывании кожи. Иногда отмечается респираторный путь передачи при вдыхании высохший фекалий вшей вместе с пылью и контактный путь при попадании риккетсий на конъюнктиву.
Восприимчивость высокая, после перенесения заболевания формируется стойкий иммунитет, но возможно рецидивирование (болезнь Брилла). Отмечается зимне-весенняя сезонность заболеваемости, пик приходится на январь-март.
Симптомы сыпного тифа
Инкубационный период может продолжаться от 6 до 25 дней, чаще всего 2 недели. Сыпной тиф протекает циклически, в его клиническом течении выделяют периоды: начальный, разгара и реконвалесценции. Начальный период сыпного тифа характеризуется подъемом температуры до высоких значений, головной болью, ломотой в мышцах, симптомами интоксикации. Иногда перед этим могут отмечаться продромальные симптомы (бессонница, снижение работоспособности, тяжесть в голове).
В дальнейшем лихорадка становится постоянной, температура сохраняется на уровне 39-40 °С. На 4-5 день кратковременно может отмечаться снижение температуры, но состояние при этом не улучшается, и в дальнейшем лихорадка возобновляется. Интоксикация нарастает, усиливаются головные боли, головокружения, возникают расстройства со стороны органов чувств (гиперестезии), упорная бессонница, иногда рвота, язык сухой, обложенный белым налетом. Развиваются нарушения сознания вплоть до сумеречного.
При осмотре отмечают гиперемию и отечность кожи лица и шеи, конъюнктивы, инъекцию склер. На ощупь кожа сухая, горячая, со 2-3-го дня отмечают положительные эндотелиальные симптомы, а на 3-4-й день выявляется симптом Киари-Авцына (кровоизлияния в переходных складках конъюнктивы). На 4-5 день развивается умеренная гепатоспленомегалия. О повышенной хрупкости сосудов говорят точечные кровоизлияния неба, слизистой глотки (энантема Розенберга).
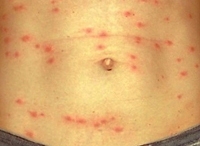
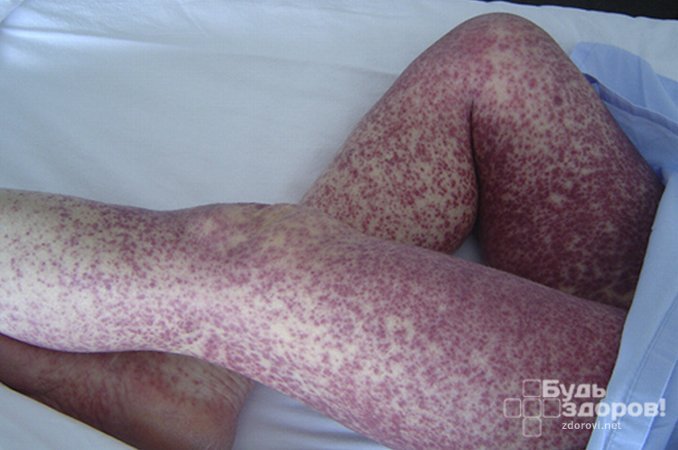
Период разгара характеризуется появлением сыпи на 5-6-й день заболевания. При этом постоянная или ремиттирующая лихорадка и симптоматика выраженной интоксикации сохраняется и усугубляется, головные боли становятся особенно интенсивными, пульсирующими. Розеолезно-петехиальная экзантема проявляется одномоментно на туловище и конечностях. Сыпь густая, более выражена на боковых поверхностях туловища и внутренних – конечностей, локализация на лице, ладонях и подошвах не характерна, как и последующие дополнительные высыпания.
Налет на языке приобретает темно-коричневую окраску, отмечается прогрессирование гепатомегалии и спленомегалии (гепатолиенальный синдром), нередко возникают запоры, вздутие живота. В связи с патологией сосудов почек может отмечаться болезненность в зоне их проекции в области поясницы, положительный симптом Пастернацкого (болезненность при поколачивании), появляется и прогрессирует олигурия. Токсическое поражение ганглиев вегетативной иннервации органов мочеиспускания приводит к атонии мочевого пузыря, отсутствию рефлекса к мочеиспусканию, парадоксальному мочеизнурению (моча выделяется по капле).
В разгар сыпного тифа происходит активное развертывание бульбарной нейрологической клиники: тремор языка (симптом Говорова-Годелье: язык при высовывании задевает за зубы), нарушения речи и мимики, сглаженные носогубные складки. Иногда отмечают анизокорию, нистагм, дисфагию, ослабление зрачковых реакций. Могут отмечаться менингеальные симптомы.
Тяжелое течение сыпного тифа характеризуется развитием тифозного статуса (10-15% случаев): психическое расстройство, сопровождающееся психомоторным возбуждением, говорливостью, нарушениями памяти. В это время происходит дальнейшее углубление расстройств сна и сознания. Неглубокий сон может вести к появлению пугающих видений, могут отмечаться галлюцинации, бред, забытье.
Период разгара сыпного тифа оканчивается снижением температуры тела до нормальных цифр через 13-14 дней с начала заболевания и облегчения симптомов интоксикации. Период реконвалесценции характеризуется медленным исчезновением клинических симптомов (в частности со стороны нервной системы) и постепенным выздоровлением. Слабость, апатия, лабильность нервной и сердечно-сосудистой деятельности, ухудшение памяти сохраняются до 2-3 недель. Иногда (довольно редко) возникает ретроградная амнезия. Сыпной тиф не склонен к раннему рецидивированию.
Осложнения
В разгар заболевания крайне опасным осложнением может стать инфекционно-токсический шок. Такое осложнение обычно может наступить на 4-5 или 10-12 день болезни. При этом происходит падение температуры тела до нормальных цифр в результате развития острой сердечно-сосудистой недостаточности. Сыпной тиф может способствовать развитию миокардита, тромбоза и тромбоэмболии.
Осложнениями заболевания со стороны нервной системы могут быть менингиты, менингоэнцефалиты. Присоединение вторичной инфекции может стать причиной пневмонии, фурункулеза, тромбофлебита. Длительный постельный режим может привести к образованию пролежней, а характерное для данной патологии поражение периферических сосудов может способствовать развитию гангрены терминальных отделов конечностей.
Диагностика
Неспецифическая диагностика при сыпном тифе включает общий анализ крови и мочи (отмечаются признаки бактериальной инфекции и интоксикации). Наиболее быстрая методика получения данных о возбудителе – РНГА. Практически в то же время можно выявить антитела в РНИФ или при ИФА.
РНИФ является наиболее распространенным методом диагностики сыпного тифа ввиду простоты и относительной дешевизны способа при его достаточной специфичности и чувствительности. Бакпосев крови не производят ввиду излишней сложности выделения и высевания возбудителя.
Лечение сыпного тифа
При подозрении на сыпной тиф больной подлежит госпитализации, ему назначается постельный режим плоть до нормализации температуры тела и пять дней после. Вставать можно на 7-8-й день после стихания лихорадки. Строгий постельный режим связан с высоким риском развития ортостатического коллапса. Больным требуется тщательный уход, осуществление гигиенических процедур, профилактика пролежней, стоматитов, воспаления ушных желез. Специальной диеты для больных сыпным тифом нет, назначают общий стол.
В качестве этиологической терапии используют антибиотики группы тетрациклинов или хлорамфеникол. Положительная динамика при применении антибиотикотерапии отмечается уже на 2-3-й день после начала лечения. Терапевтический курс включает весь лихорадочный период и 2 дня после нормализации температуры тела. В связи с высокой степенью интоксикации показано внутривенное инфузионное введение дезинтоксикационных растворов и форсирование диуреза. Для назначения комплексной эффективной терапии возникших осложнений пациента консультируют невролог и кардиолог.
При признаках развития сердечно-сосудистой недостаточности назначают никетамид, эфедрин. Обезболивающие, снотворные, успокоительные средства назначаются в зависимости от выраженности соответствующей симптоматики. При тяжелом сыпном тифе с выраженной интоксикацией и угрозой развития инфекционно-токсического шока (при выраженной надпочечниковой недостаточности) применяют преднизолон. Выписка больных из стационара производится на 12-й день после установления нормальной температуры тела.
Прогноз и профилактика
Современные антибиотики достаточно эффективны и подавляют инфекцию практически в 100% случаев, редкие случаи смертности связаны с недостаточно и несвоевременно оказанной помощью. Профилактика сыпного тифа включает такие меры, как борьба с педикулезом, санитарная обработка очагов распространения, в том числе и тщательная обработка (дезинсекция) жилья и личных вещей больных. Специфическая профилактика производится лицам, вступающим в контакт с больными, проживающим в неблагополучных по эпидемиологической обстановке районах. Производится с применением убитых и живых вакцин возбудителя. При высокой вероятности заражения можно произвести экстренную профилактику антибиотиками тетрациклинового ряда на протяжении 10 дней.
КРОВЯНЫЕ ИНФЕКЦИИ
1.Эпидемический сыпной тиф
Сыпной тиф – острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией, поражением сосудистой и нервной системы и специфической розеолёзно-петехеальной сыпью.
Этиология. Возбудитель сыпного тифа – риккетсия Провачека, получившая своё название в честь учёных Риккетса и Провачека открывших риккетсию в 1910-1913 годах. Риккетсии Провачека – мелкие, неподвижные, имеющие вид кокков и палочек. Они устойчивы к низким температурам, долго сохраняются в высушенных фекалиях вши (до 2-х месяцев). Однако быстро погибают от дезинфицирующих средств и высоких температур (выше 50°С).
Эпидемиология. Источником инфекции является больной человек в последние дни инкубационного периода, весь лихорадочный период и 1-2 дня при нормальной температуре.
Путь передачи инфекции – трансмиссивный через вшей (платяных, реже головных). Риккетсия, попадая с кровью больного в кишечник вши, размножается в его эпителии и с фекалиями выделяется наружу. Заражение человека наступает не в результате укуса вши, а из-за втирания её фекальных масс вместе с риккетсиями в поверхностные ранки кожи при расчёсах. Непосредственно от больного человека к здоровому (без вши) инфекция не передаётся.
Риккетсия быстро проникает в кровь, разносится по всему организму и поражает клетки эндотелия капилляров и артериол, вызывая набухание клеток, суживание сосудов, разрушение клеток и образование тромбов. Наибольшие изменения возникают в сосудах головного мозга, кожи, надпочечников, миокарда. Кроме того, при гибели риккетсии выделяется эндотоксин, вызывающий интоксикацию.
Массовое распространение сыпного тифа наблюдалось во время войн, голода и других социальных потрясений.
Клиническая картина. Инкубационный период составляет 14-15 дней (±7 дней). Начало болезни острое, с недомогания, разбитости, потери аппетита. Постепенно, в течение 2-х дней, поднимается температура до 39-40°С и держится на этом уровне 12-14 дней. Появляется мучительная головная боль, беспокойный, прерывистый сон с кошмарными сновидениями. Больной возбуждён, эйфоричен. Лицо одутловатое, отмечается покраснение кожи лица и слизистой глаз. С 3-4 дня увеличивается печень и селезёнка. На 4-5 день болезни на коже живота и груди, сгибательных поверхностях предплечий и локтевых сгибах появляются бледно-розовые пятна – розеолы, исчезающие при надавливании и появляющиеся снова при прекращении давления, и ярко красные петехии, не исчезающие при надавливании. Высыпания быстро распространяются по всему туловищу и на конечности. На лице, подошвах и ладонях сыпи нет. К концу лихорадочного периода (10-12 день болезни) сыпь исчезает, оставляя пигментацию. С появлением сыпи наступает разгар болезни. В тяжёлых случаях наблюдается помрачение сознания, бред, галлюцинации. Больные возбуждены, могут быть агрессивными, могут встать, убежать и даже выбросится в окно и т.д. Всегда имеются признаки поражения сердечно-сосудистой системы. Пульс частый, слабого наполнения и напряжения. Артериальное давление снижено, тоны сердца глухие, в тяжёлых случаях может развиться коллапс.
С 12-13 дня болезни начинается постепенное выздоровление. В течение 3-х дней снижается температура, исчезает сыпь, все симптомы угасают, состояние улучшается.
При отсутствии своевременного и достаточного лечения могут быть осложнения: коллапс, миокардит, инфаркт миокарда, инсульт, пневмонии, тромбофлебиты, отиты, пиелиты и др.
После болезни развивается стойкий и продолжительный иммунитет. Повторные заболевания встречаются редко.
Диагноз устанавливается на основании клинической картины, эпидемиологического анамнеза и данных лабораторных исследований. С 6-7 дня болезни возможна диагностика с помощью реакции агглютинации или реакции Вейгля и других серологических методов.
Лечение проводится в инфекционной больнице, применяются антибиотики тетрациклинового ряда (тетрациклин, доксициклин, окситетрациклин и др.), а также левомицетин. Тетрациклиновые препараты по 0,3-0,4 г, левомицетин по 0,5 г 4 раза в сутки в течение лихорадочного периода и до второго дня нормальной температуры. По показаниям проводится дезинтоксикационная терапия введением внутривенно гемодеза, 5% глюкозы и других солевых растворов. При тяжёлых формах назначаются сосудистые средства, жаропонижающие, снотворные и др.
Лечение больного должно сочетаться во время лихорадки с соответствующей диетой, строгим постельным режимом (до 5-6 дня нормальной температуры).
Профилактика. Решающую роль в профилактике сыпного тифа играет борьба с педикулёзом.
В настоящее время сыпной тиф на территории стран бывшего СССР ликвидирован. При появлении случая заболевания больной госпитализируется, ему проводится обработка, направленная на уничтожение вшей. В помещениях, где находился больной, проводится дезинсекция с одновременной камерной обработкой одежды, белья и постельных принадлежностей. Все лица, контактировавшие с больным, подвергаются санитарной обработке, направленной на уничтожение вшей. За ними устанавливается медицинское наблюдение в течение 25 дней.
При необходимости проводят вакцинацию.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Сыпной тиф – это инфекционное заболевание, которое характеризуется циклическим течением, выраженной интоксикацией, появлением сыпи, лихорадкой и поражением центральной нервной и сосудистой систем.
Сегодня случаи заражения фиксируются в развивающихся странах, а на территории России и Украины – редко. Возбудителем сыпного тифа является риккетсия Провачека – внутриклеточный паразит неподвижного грамотрицательного вида. Свое название микроорганизм получил в честь чешского ученого, его впервые открывшего. Хотя массовые заражения упоминаются еще в 16 веке в Европе.
В высушенном виде паразиты могут сохраняться в окружающей среде долгое время. По причине данного факта возбудители сыпного тифа могут быть в постельном белье, полотенцах, халатах в общественных местах.
Главным источником заболевания является зараженный человек, который опаснее для окружающих на протяжении последних нескольких дней инкубационного периода, во время лихорадки и недели нормализовавшейся температуры. Сыпной тиф распространяется вшами, которые сосут кровь у больного человека, затем спустя несколько дней становятся заразными. При контакте со здоровыми лицами насекомое выделяет зараженные фекалии, которые проникают в клетки эпителия человека, а затем в кровь через расчесанные участки.
Виды сыпного тифа
Ученые разделяют заболевание на 2 типа:
- Эндемический сыпной тиф (крысиный);
- Эпидемический сыпной тиф.
Возбудителями болезни первого типа являются риккетсии R. Mooseri. На территории США каждый год сыпным тифом заболевают около 40 человек. Наибольшее число больных зафиксировано в регионах с теплым климатом, особенно в теплое время года и в сельской местности. Симптоматика и течение болезни намного легче, чем в случае с эпидемическим сыпным тифом. А заражается человек при укусе крысиными блохами – разносчиками вируса.
Эпидемический сыпной тиф известен также как европейский, классический или вшивый тиф, а также как тюремная или корабельная лихорадка. Возбудителем заболевания является Rickettsia prowazekii.
Симптомы сыпного тифа
Первые симптомы сыпного тифа проявляются остро. Заболевание прогрессирует в течение двух недель, при этом каждые несколько дней наблюдаются различные признаки. Так, при заражении тифом характерны следующие симптомы:
- Первые 2-4 дня: жар, слабость, головная боль, бессонница, мышечные боли, отсутствие аппетита, повышение температуры до 40 градусов, а также гиперемия лица, кожи шеи, верхней части туловища, конъюнктив и одутловатость лица;
- На 3-4 день: на складках конъюнктив выявляются небольшие точечные красные пятна. Данное явление может наблюдаться также на поверхности мягкого неба и корне языка. У некоторых больных появляются герпетические высыпания на крыльях носа и губах. Также нередки запоры, сухость языка и грязно-серый налет на нем. В этот период начинается увеличение селезенки и печени. Наблюдается состояние бреда, эйфории и заторможенности, тремор головы, рук и языка;
- На 4-6 день: появление розеолезно-петехиальной сыпи на участках сгибания конечностей, спине, боковых частях туловища, внутренней поверхности бедер. На протяжении 3-5 дней характерны яркие оттенки высыпаний, после чего они бледнеют и уже через 10 дней максимум данный симптом полностью исчезает;
- Помимо вышеперечисленных симптомов у больных наблюдается одышка, тахикардия и глухие тона сердца.
Состояние лихорадки продолжается 12-14 дней, после чего, при отсутствии характерных симптомов сыпного тифа, больной считается полностью выздоровевшим.
При неправильном и/или позднем лечении могут возникнуть осложнения эпидемического сыпного тифа, которые чаще всего выражаются пневмонией, энцефалитом, коллапсом, миокардитом, психозами, трофическими язвами и другими.

Диагностика сыпного тифа и лечение
Выявить заболевание желательно в течение первых четырех дней после укуса насекомого, поскольку позднее вошь становится заразной для окружающих. Диагностика сыпного тифа проводится в данный промежуток времени на основе комплекса клинико-эпидемиологических данных. Если больной обратился за медицинской помощью по прошествии этого времени, поставить диагноз можно только с помощью лабораторных исследований.
На раннем этапе важно дифференцировать болезнь сыпной тиф от очаговой пневмонии, геморрагических лихорадок, гриппа и менингококковой инфекции. На пике своего проявления заболевание имеет общие симптомы с возвратным и брюшным тифом, а также с сифилисом, корью, орнитозом и некоторыми другими болезнями.
Для лечения болезни сыпной тиф больного сразу же госпитализируют, изолируют от окружающих и проводят ряд комплексных мер, среди которых:
- Антибиотики группы тетрациклина или левомицетин (максимум до второго дня нормализации температуры);
- Сердечно-сосудистые препараты (кофеин, кордиамин или эфедрин, сердечные гликозиды);
- Транквилизаторы и снотворные средства – при возбуждении больного;
- Жаропонижающие средства и холодные компрессы на голову – при высокой температуре и головной боли;
- Внутривенные полиионные растворы, глюкоза, гемодез и т.д. – при сильной интоксикации организма.
Медицинский персонал постоянно наблюдает за больным сыпным тифом, поскольку внезапно у него могут проявиться такие симптомы, как бред, сильное возбуждение и неадекватное поведение в принципе.
Из больницы выписывают человека, перенесшего сыпной тиф, не ранее чем на 14 день после нормализации температуры тела. При своевременном обращении за помощью прогноз заболевания благоприятный.
Профилактика сыпного тифа
Для профилактики сыпного тифа используют изоляцию и госпитализацию зараженного населения, а параллельно проводят ряд мероприятий против педикулеза (переносимого вшами заболевания).
В качестве плановой программы медицинскому осмотру подлежат все дети в дошкольных учреждениях и школах. При выявлении хотя бы одного случая заражения проводится дезинфекция помещений, где последнее время пребывал человек, его личных вещей и осуществляется осмотр лиц, его окружавших.
Профилактика сыпного тифа включает в себя также мероприятия локального и регионального масштаба по выявлению и обеззараживанию очагов скопления вшей. Нередко прибегают к вакцинации населения против данного заболевания. Лицам в возрасте от 16 до 60 лет делаются плановые прививки против сыпного тифа.
Презентация была опубликована 6 лет назад пользователемЮлия Лексина
Презентация на тему: " КРОВЯНЫЕ ИНФЕКЦИИ: МАЛЯРИЯ, СЫПНОЙ ТИФ. Основная локализация возбудителя в организме человека – в крови. Для сохранения возбудителя как биологического." — Транскрипт:
1 КРОВЯНЫЕ ИНФЕКЦИИ: МАЛЯРИЯ, СЫПНОЙ ТИФ
2 Основная локализация возбудителя в организме человека – в крови. Для сохранения возбудителя как биологического вида ( ІІ закон эпидемиологии ), передача его от одного индивидуума к другому возможна только при помощи переносчика, в организме которого он не только сохраняется, но и проходит определенный цикл своего развития. Механизм передачи – трансмиссивный
3 ИНФЕКЦИИ С ТРАНСМИССИВНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ Сыпной тиф Малярия Возвратный тиф Клещевой энцефалит Чума Желтая лихорадка
4 ТРАНСМИССИВНЫЙ МЕХАНИЗМ ПЕРЕДАЧИ 1 – возбудитель находится в крови (замкнутая система) 2 – внешняя среда (переносчик) 3 – проникновение возбудителя в восприимчивый организм (в кровь)
5 ТРАНСМИССИВНЫЙ МЕХАНИЗМ ПЕРЕДАЧИ І антропонозы – передача от человека к человеку (сыпной тиф, возвратный тиф, малярия) ІІ зоонозы (туляремия, клещевой энцефалит, боррелиоз, геморрагические лихорадки) ІІІ источником возбудителя может быть и человек, и животное, чаще грызуны (чума, геморрагические лихорадки, сибирская язва) Инфекции с разными механизмами передачи (чума, туляремия, геморрагические лихорадки, сибирская язва)
6 ПЕРЕНОСЧИКИ ТРАНСМИССИВНЫХ ИНФЕКЦИЙ КРОВОСОСУЩИЕ НАСЕКОМЫЕ Вши – платяная, головная, лобковая – сыпной тиф, возвратный тиф, волынская лихорадка Комары – Anopheles (самки) - малярия, Aedes – желтая лихорадка Блохи – чума КЛЕЩИ (личинка, нимфа, половозрелый клещ – каждая стадия питается на своем хозяине). Трансовариальная передача возбудителя (не только переносчик, но и природный резервуар, т.е. І звено эпидпроцесса) Иксодовые – клещевой энцефалит, омская и крымская геморрагические лихорадки, марсельская лихорадка, Ку-лихорадка, туляремия Аргасовые – клещевой возвратный тиф, Ку-лихорадка Гамазовые – крысиный сыпной тиф Краснотелковые - цуцугамуши
7 Виды вшей: а – головная, б – одежная Цикл развития вшей: а – яйца, б – личинки, в – взрослые вши. ПЕРЕНОСЧИК СЫПНОГО ТИФА
8 ПЕРЕНОСЧИК МАЛЯРИИ Самка комара Anopheles
9 ОСОБЕННОСТИ ЭПИДЕМИЧЕСКОГО ПРОЦЕССА ЭНДЕМИЧНОСТЬ (природная очаговость) – распространение в определенных географических районах, где постоянно обитают специфические переносчики и хранители (резервуары) возбудителей в природе (теплокровные животные, грызуны) СЕЗОННОСТЬ – преимущественно летне-осенняя – время максимальной биологической активности переносчиков Для заболеваний, передаваемых вшами, сезонность связана с социальными факторами.
10 ПРОФИЛАКТИКА ТРАНСМИССИВНЫХ ИНФЕКЦИЙ При антропонозах – ранняя и полная госпитализация больных Специфические химиопрепараты При зоонозах Дератизация Борьба с переносчиками (дезинсекция) Оздоровление местности – благоустройство площадей, мелиорация Индивидуальная и коллективная защита от кровососущих насекомых и клещей (репелленты) Активная иммунизация
11 ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА МАЛЯРИИ Малярия – инфекционное заболевание, вызываемое простейшими (малярийным плазмодием), характеризуется типичными приступами лихорадки с правильной периодичностью, гемолитической анемией, гепатоспленомегалией Возбудители - Plasmodium vivax – трехдневной малярии (P. vivax vivax - южный штамм, P. vivax hibernans – северный) P. malariae – четырехдневной P. ovale - овале-малярии P. falciparum – тропической Цикл развития половой (спорогония) – в организме комара бесполый (шизогония) – в организме человека или животного: тканевая шизогония (инкубационный период) эритроцитарная шизогония (для P. malariae - 72 час, для всех остальных – 48 час)
13 ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА МАЛЯРИИ Источник возбудителя – больной, паразитоноситель Механизм передачи – трансмиссивный; возможно – при переливании крови, при использовании нестерил ь ного инструментария, трансплацентарно Переносчик – самка малярийного комара рода Anopheles Сезонность – лето-осень, в тропиках - круглогодично Восприимчивость - высокая Иммунитет – нестерильный, нестойкий, строго гомологичный
14 МАЛЯРИЯ Характерная температурная кривая при малярии – правильное чередование приступов лихорадки с межлихорадочными периодами
15 КЛИНИКА МАЛЯРИИ Инкубационный период: 3-дневная малярия – дней (южный вариант) или 8-14 мес. (северный), 4-дневная – дней, тропическая – 8-10 дней Приступы лихорадки ( озноб – жар - пот ) с правильной периодичностью ( для P. malariae - 72 час, для всех остальных – 48 час) Гепатоспленомегалия Гемолитическая анемия, возможна желтуха Тахикардия, гипотония, цианоз, бледность, herpes, понос, рвота, боль в животе, пояснице
16 ЛАБОРАТОРНАЯ ДИАГНОСТИКА МАЛЯРИИ Выявление возбудителя в крови (паразитоскопия) – толстая капля ( наличие разных стадий развития плазмодия – кольцо, шизонт, морула, гаметы ), мазок ( уточнение вида плазмодия ) Порог обнаружения – 5 в 1 мл, при коме – до 500 тыс. (поражено % эритроцитов) Определение антител в реакции непрямой иммунофлюоресценции – титр 1:20-1:40 (ретроспективно)
17 Малярийные плазмодии в мазке крови а) Pl. vivax стадия кольца б) Pl. malariae лентовидный шизонт морула в) Pl. falciparum 3 кольцевидных шизонта в 1 эритроците женский гаметоцит а б в
18 МАЛЯРИЯ Госпитализация – для проведения радикального курса терапии. Охрана палаты от доступа комаров. Лечение – этиотропное (гемо- и гистошизотропными препаратами) Выписка – не раньше чем через 1-2 дня после освобождения крови от плазмодиев (лабораторный контроль!) Диспансеризация – не менее 2 лет после перенесенного заболевания
19 ПРОФИЛАКТИКА МАЛЯРИИ Санитарная охрана территории государства от завоза (карантинная инфекция) Обязательная регистрация Полное выявление источников возбудителя и их лечение – наблюдение за лицами, прибывшими из неблагополучной местности, не менее 2 лет Регулярное паразитологическое исследование крови (1 раз в квартал) Профилактический (примахин) курс лечения при взятии на учет (2 недели) Противорецидивный курс (ежегодно перед сезоном возможной передачи возбудителя) – если в анамнезе были приступы Стерилизация инструментария Противокомариные меры (мелиорация, использование инсектицидов, репеллентов) Химиопрофилактика – делагил (лариам) за неделю до выезда в неблагополучную территорию, все время пребывания там недель после возвращения
20 ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА СЫПНОГО ТИФА Острое инфекционное заболевание, вызываемое риккетсией Провачека. Проявляется горячкой, интоксикацией, появлением специфической сыпи, поражением нервной и сердечно-сосудистой систем, гепатоспленомегалией. Эпидемический сыпной тиф Спорадический (рецидивный) сыпной тиф (болезнь Брилля-Цинссера) Возбудитель – Rickettsia prowazekii Внутриклеточные паразиты Чувствительны к высокой температуре, влажности, дезсредствам
21 СЫПНОЙ ТИФ Источник возбудителя – больной человек (последние 2 дня инкубации, весь период горячки, 2 дня после ее окончания ) Механизм передачи – трансмиссивный (переносчик – одежная, иногда головная вошь), в лабораторных условиях – через конъюнктиву глаза Восприимчивость – всеобщая Сезонность – холодное время года Факторы, способствующие распространению – социальные потрясения, завшивленность населения (военный, голодный, тюремный)
22 Особенности болезни Брилля-Цинссера Р ецидив ранее перенесенного сыпного тифа Отсутствие вшивости и источника возбудителя Болеют в основном люди старшего и пожилого возраста, чаще городские жители Заболеваемость спорадическая Сезонности не отмечается
23 КЛИНИКА СЫПНОГО ТИФА Инкубационный период – 5-25 дней Интоксикация, длительная горячка Гиперемия лица, шеи, кроличьи глаза Позитивный симптом Говорова-Годелье) Тоны сердца приглушены, тахикардия, гипотония. Явления бронхита или пневмонии Экзантема (з 4-5-го дня болезни, розеолезно- петехиальная Гепатоспленомегалия Status typhosus
24 СЫПНОЙ ТИФ Лабораторное подтверждение диагноза – серологическое – РНГА (1:1000), РСК (1:160), РА (1:40-1:160) с риккетсиями Провачека. Нарастание титра антител в динамике Госпитализация – обязательна Лечение – этиотропное Выписка – не раньше 12 дней нормальной температуры (опасность осложнений), без дополнительного серологического обследования Диспансеризация – по клиническим показаниями
25 ПРОФИЛАКТИКА Ранняя диагностика и госпитализация больного (обследование длительно лихорадящих ) Медицинское наблюдение за контактными в очаге – 51 день при сыпном тифе: 21 день (максимальный инкубационный период) + 30 дней (срок жизни зараженной вши), при болезни Брилля-Цинссера – 25 дней ; ежедневная термометрия, осмотр на педикулез, санитарная обработка, камерная дезинсекция вещей, серологическое обследование лиц, у которых была горячка в последние 3 мес. При вспышке - ежедневные подворные обходы всех жителей населенного пункта Борьба с педикулезом Специфическая профилактика - вакцинация по эпидпоказаниям (химическая сыпнотифозная вакцина), экстренная профилактика – антибиотики + бутадион
26 преподавателя на который нужно прислать ответы:
Читайте также:


