Тесты для диагностики инфекции мочевыводящих путей

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При обследовании детей с предполагаемой инфекцией мочевыводящих путей предпочтение отдают малоинвазивным методам, обладающим высокой чувствительностью. Сложность постановки диагноза инфекции мочевыводящих путей, прежде всего, отмечают у детей раннего возраста (новорождённых и первых 2 лет жизни) и на это существует несколько причин.
- Признаки инфекции мочевыводящих путей у детей раннего возраста неспецифичны, инфекция мочевыводящих путей без лихорадки может быть пропущена или выявлена случайно; у новорождённых инфекция мочевыводящих путей может ассоциироваться с бактериемией, менингитом.
- Идеально чистая моча у новорождённых и детей раннего возраста может быть получена только инвазивными методами: трансуретральной катетеризацией мочевого пузыря или надлобковой пункцией мочевого пузыря с последующей аспирацией образца мочи.
Диагностическая ценность симптомов и методов обследования
Многочисленными исследованиями показано, что среди причин острой лихорадки у детей от 3 лет до 20% занимают пневмония, бактериемия, менингит и инфекция мочевыводящих путей. Особое внимание следует уделять детям с лихорадкой до 39 °С и выше. R. Bachur и М.В. Harper (2001), обследуя 37 450 детей первых 2 лет жизни с лихорадкой, выявили бактериурию у 30% пациентов, при этом частота ложноположительных результатов не превышала 1:250. Лихорадка - клинический признак вовлечения паренхимы почки, то есть развития пиелонефрита.
Необходимо предполагать инфекцию мочевыводящих путей у каждого ребёнка с непонятным недомоганием и исследовать мочу у всех детей с лихорадкой.
Диагностика инфекции мочевыводящих путей должна быть основана на выделении культуры из специально собранной мочи. Идеальный метод - аспирационная пункция мочевого пузыря. Выявление бактериального роста из мочи, полученной путём пункции, в 100% случаев подтверждает инфекцию мочевыводящих путей (данный метод обладает 100% чувствительностью и специфичностью). Однако аспирационная пункция требует хорошо обученного персонала, достаточно неприятна для ребёнка и не может использоваться многократно.
Доказано, что для выделения бактерий моча должна быть собрана при свободном мочеиспускании в чистую ёмкость после тщательного туалета промежности. Отсутствие роста культуры из мочи, полученной при свободном мочеиспускании, однозначно исключает диагноз инфекции мочевыводящих путей. Ramage et al. (1999) показали, что при тщательном очищении промежности ребёнка чувствительность исследования проб мочи, полученной при свободном мочеиспускании, достигает 88,9%, специфичность - 95%. Недостаток метода свободного мочеиспускания - высокий риск контаминации, особенно у детей первых месяцев жизни. Необходимо помнить, что типичные контаминанты - незолотистый стафилококк, зеленящий стрептококк, микрококки, коринебактерии и лактобациллы.
Диагностические критерии бактериурии при пиелонефрите
Диагностически значимой следует считать бактериурию:
- 100 000 и более микробных тел/мл (колониеобразующих единиц/мл) в моче, собранной в стерильную ёмкость при свободном мочеиспускании;
- 10 000 и более микробных тел/мл мочи, собранной с помощью катетера; Heldrich F. et al. (2001) считают диагностически значимым не менее 1000 колониеобразующих единиц/мл мочи, полученной при катетеризации мочевого пузыря;
- любое число колоний в 1 мл мочи, полученной при надлобковой пункции мочевого пузыря;
- для детей первого года жизни, не получавших антибиотики, при исследовании мочи, собранной при свободном мочеиспускании, диагностически значима бактериурия: 50 000 микробных тел/мл мочи Е. coli 10 000 микробных тел Proteus vulgaris, Pseudomonas aeruginosae.
Диагностика бактериального воспаления в органах мочеполовой системы у детей может быть проведена с помощью скрининг-тестов (тест-полосок), определяющих в моче эстеразу лейкоцитов и нитрит. Отсутствие эстеразы и нитрита одновременно позволяет исключить бактериальную инфекцию мочеполовой системы.
Чувствительность и специфичность скрининг-тестов при инфекциях мочевой системы (Stephen M. Downs, 1999)
Хисомова Х.К., Мирзоева З.А.
ИСПОЛЬЗОВАНИЕ ТЕСТ-ПОЛОСОК ПРИ ДИАГНОСТИКЕ ИНФЕКЦИЙ МОЧЕВЫДЕЛИТЕЛЬНОЙ СИСТЕМЫ В ПРАКТИКЕ СЕМЕЙНОГО ВРАЧА
Кафедра семейной медицины ГОУ ИПОвСЗ РТ
Внедрение в практику семейного врача использование тест-полосок позволит сократить длительность диагностики, повысит экономическую эффективность.
Ключевые слова: инфекция мочевыводящих путей, семейная медицина, диагностика
Инфекции мочевыводящих путей (ИМП) относятся к числу наиболее частых заболеваний: по данным ВОЗ, они занимают второе место по распространенности после воспалительных заболеваний верхних дыхательных путей. Распространенность инфекций мочевыводящих путей высока и среди отдельных категорий людей: у 1-4% беременных диагностируются острые инфекции мочевыводящих путей, у 8% — бессимптомная бактериурия, которая при отсутствии своевременного выявления и лечения переходит в клинические формы у 15-57% женщин. У пожилых людей особую проблему представляет старческий пиелонефрит, частота которого нарастает с возрастом и достигает 45% у мужчин и 40% у женщин, при этом реже встречаются односторонние процессы и нарастают особо тяжело поддающиеся лечению гнойные формы, частота которых у мужчин старше 80 лет приближается к 25%, у женщин — к 15%.
В соответствии с преобладающими клиническими симптомами Руководство выделяет:
— неосложненные нижние ИМП (цистит);
— осложненные ИМП при наличии или в отсутствие пиелонефрита;
Отдельно рассматриваются вопросы профилактики и лечения ИМП у женщин, которые в силу физиологического строения мочевыводящей и половой систем более склонны к инфекциям мочевыводящих путей, чем мужчины, с некоторыми клиническими особенностями протекания заболевания [2].
Помимо принадлежности к женскому полу и пожилого возраста, существует несколько групп факторов, способствующих возникновению ИМП. К ним относятся:
— нарушения уродинамики различной природы (рефлюксы), функциональная недостаточность сфинктера, мочекаменная болезнь, дисфункция мочевого пузыря, нефроптоз, аномалии развития почек и мочевыводящих путей, опухоли мочевых путей, ангиопатии и атеросклеротическое поражение почечных артерий.
— экстраренальные патологии, наиболее часто — воспалительные процессы в органах малого таза, острый холецистит, сепсис.
— иммунодефицитные состояния как врожденные (дефекты клеточного и гуморального иммунитета), так и приобретенные, например, вследствие терапии преднизолоном, цитостатиками.
— наличие в анамнезе оперативных вмешательств и схем лечения, которые увеличивают риск ИМП (катетеризация мочевого пузыря, операции на мочевых путях, половых органах, органах малого таза, применение нефротоксич- ных антибиотиков) [4].
В методическом руководстве по профилактике и лечению инфекций мочевыводящих и мужских половых путей Европейской Ассоциации Урологов указано, что диагноз ИМП в повседневной практике ставится на основании данных анамнеза, физикального обследования и исследования мочи с использованием индикаторных методик, таких как тесты на содержание лейкоцитов и эритроцитов, а также нитритной реакции [5].
Реагентные полоски изготавливаются из специальных волокнистых материалов. Химический состав каждой диагностической зоны отражает наиболее передовые достижения аналитической химии. Выбор тест-полосок зависит от практической направленности. Все виды исследований биологических жидкостей могут быть выполнены с помощью как монофункциональных, предназначенных для определения отдельных показателей, так и полифункциональных полосок с различными комбинациями диагностических зон, что позволяет проводить комплексные исследования, целенаправленно выявлять и контролировать широкий спектр заболеваний.
Полифункциональные полоски имеют несколько зон индикации (от 2 до 11). Комбинации реагентных зон составлены так, чтобы полифункциональные полоски как можно полнее отвечали требованиям диагностики заболеваний. Они позволяют систематически контролировать и своевременно обнаруживать заболевания мочевой системы, такие как гломерулонефрит, пиелонефрит, нефропатии различной этиологии, пиелоцистит, цистит, уретрит, а также сахарный диабет, обтурационную и инфекционную желтухи и другие заболевания.
Тест-полоска определяет: лейкоциты, нитриты, рН, белок, глюкозу, уробилиноген, билирубин, кетоны, кровь, относительную плотность (удельный вес).
При работе с диагностическими тест-полосками необходимо соблюдать следующие правила:
держать диагностические тест-полоски в плотно закрытых упаковках-пеналах;
хранить пеналы в темном, сухом, прохладном месте при температуре, не превышающей 30 °С, но не в холодильнике;
не подвергать полоски действию влаги и прямого солнечного света, высокой температуры и летучих химических веществ;
доставать только необходимое количество полосок, после чего немедленно закрывать контейнер;
не дотрагиваться пальцами до диагностических зон.
Моча является наиболее адекватным биологическим материалом для исследования заболеваний почек, органов мочевыделительной системы, простаты. Патология этих органов, как правило, не выявляется при исследовании сыворотки крови вплоть до последних стадий заболеваний, так как аналиты, отражающие патологический процесс, попадают из органов мочевыделительной системы не в кровь, а в мочу. При патологии других органов и тканей организма анализ мочи проводится в сочетании с исследованием крови и используется как дополнительный способ получения важной диагностической информации.
Диагностическая информация, получаемая с помощью тест-полосок.
Эритроциты, гемоглобин, миоглобин (тест-полоски не позволяют различить гематурию, гемоглобинурию и миоглобинурию). Предел чувствительности тест-полосок — 5 эритроцитов в 1 мкл нецентрифугированной мочи, что не позволяет диагностировать микрогематурию. По методу Нечипоренко микрогематурия — это количество эритроцитов, превышающее 1000 эритроцитов в 1 мл нецентрифугированной мочи. При микроскопическом исследовании морфологии эритроцитов возможно предположить их происхождение — ренальное (дисморф- ные эритроциты) или постренальное. Наличие белка в моче не всегда подтверждает ренальную гематурию.
Нитриты (бактериурия) — многие бактерии, которые колонизируют мочевыводящую систему, трансформируют нитраты в нитриты. В норме нитритов в моче нет. Положительная реакция на нитриты указывает на возможную инфекцию мочевой системы. Тест на нитриты может давать ложноотрицательный результат, хотя культуральными методами бактерии в моче выявляются. Это может быть в следующих ситуациях:
новорожденные и дети первых месяцев жизни, находящиеся только на грудном вскармливании (нет нитратов — нет нитритов);
скудное количество бактерий в моче — 105 клеток/мл и менее;
количество бактерий в моче очень высокое, при этом нитриты восстанавливаются в элементарный азот;
мочевая система инфицирована бактериями, которые не переводят нитраты в нитриты, в частности стафилококками и энтерококками, микобактериями туберкулеза [4].
Белок — диагностическая зона тест-полоски определяет альбумин, а не общий белок в моче. Однако предел чувствительности подобран таким образом, чтобы с помощью тест-полосок не выявлялись низкие значения альбумина (микроальбуминурия). Если белок определяется с помощью диагностических полосок, то это, как правило, свидетельствует о нефропатии. Для диагностики ранних стадий повреждений клубочков (диабетическая, гипертоническая нефропатия) выпускают специальные тест-системы, в которых альбумин определяется иммунохимическими методами.
Многими аналитиками исследование мочи с использованием тест-полосок рассматривается, как основная процедура. При проведении профилактических осмотров, массовых исследований в ЛПУ непрофильных по заболеваниям почек и мочевыводящих путей кроме анализа мочи с помощью полифункциональных тест-полосок часто дальнейшего исследования мочи не проводят. Микроскопическое исследование осадка мочи необходимо проводить только тогда, когда получен хотя бы один положительный тест из шести основных (лейкоциты, эритроциты, нитриты, белок, билирубин, уробилин). Это достаточно простой алгоритм, который позволяет выявить до 80-90% патологий. Однако, около 10-20% патологических образцов при этом алгоритме пропускается.
Ложноотрицательный результат может явиться причиной неправильного или несвоевременного диагноза. Скрытая патология почек и мочевыводящих путей может быть выявлена только при микроскопическом исследовании. Эти ограничения характерны для любых стрип- повых технологий.
Необходимо подчеркнуть, что микроскопическое исследование осадка мочи обязательно для больных урологического, нефрологического профиля, при подозрении на заболевание мочевой системы и в группах риска.
Правила проведения теста: для исследования используется утренняя моча, собранная в одноразовый пластиковый контейнер для мочи (или чистую сухую посуду); перемешают доставленную мочу, но не центрифугируют [3, 4].
При использовании нестандартной приспособленной тары остатки моющих средств в посуде для сбора мочи являются причиной ложных результатов.
Из пенала берется полоска. Сразу же закрывается пенал фабричной крышкой, полоску необходимо охранять от влаги.
Индикаторные бумажные зоны полоски опускаются на 2-3 секунды в исследуемую мочу и сразу же вынимаются. Для удаления избытка мочи с диагностических зон полоски её длинным краем проводят по краю контейнера (или иной емкости, в которой доставлена моча) или прикладывают этот край полоски к фильтровальной бумаге. Смывать с диагностических зон полоски лишнюю мочу нельзя!
По истечении времени, указанного на этикетке пенала к каждому тесту, сравнивается цвет соответствующей диагностической зоны с цветной шкалой на этикетке пенала с полосками.
Диагностические значения отдельных параметров
Микроальбуминурия, глюкоза, кетоны — своевременное выявление и контроль осложнений сахарного диабета.
Белок, микроальбумин — заболевания почек и мочевыводящих путей.
Кровь — инфекция почек и мочевого тракта, уролитиаз, подозрение на опухоли почек и мочевого пузыря.
Нитриты — бактериальные инфекции почек и мочевыводящих путей.
Билирубин — повреждение печеночной паренхимы, скрытая желтуха, повреждения желчевыводящих путей.
Уробилиноген — острое и хроническое повреждение печеночной паренхимы, гемолитическая желтуха, патологическое состояние кишечного тракта.
рН — аномалии в обмене веществ.
Аскорбиновая кислота — минимизирование ложных отрицательных результатов при определении глюкозы и крови [3, 4].
Таким образом, систематические исследования на различных уровнях оказания медицинских услуг (первичный уровень, специализированная помощь, отделения реанимации) показывают высокую аккуратность теста при постановке диагноза ИМП. Эффективность теста была оценена в общей популяции, включая детей, беременных женщин, пожилых пациентов, пациентов с урологической патологией. Чувствительность теста с использованием нитритов и/или лейкоцитов была наиболее высока при диагностике ИМП у пациентов на первичном уровне (90%) и сравнительно низкой у беременных женщин (68%). Специфичность при диагностике ИМП на первичном уровне была 65%. Клиническая ценность анализа зависит от вероятности заболевания. Для постановки диагноза ИМП имеет значение тест по определению лейкоцитестеразы и нитритов.
Внедрение в практику семейного врача использования тест-полосок позволит сократить длительность диагностики, повысит экономическую эффективность.
Авторы заявляют об отсутствии конфликта интересов
ЛИТЕРАТУРА (пп. 2-5 см. в REFERENCES)
1. Романова Л.А., Долгов В.В. Общеклинические исследования: моча, кал, ликвор, эякулят. М.-Тверь: Триада, 2005.
1. Romanova L. A., Dolgov V. V Obshcheklinicheskie issledovaniya: mocha, kal, likvor, eyakulyat [Clinical tests:
urine, faeces, cerebrospinal fluid, ejaculate]. Moscow, Triada Publ., 2005.
2. Bent S., Nallamothu B. K., Simel D. L., Fihn S. D., Saint S. Does this woman have an acute uncomplicated urinary tract infection? Journal of the American Medical Association, 2002, Vol. 287, pp. 2701-10.
3. Deville W. L., Yzermans J. C., van Duijn N. P., Bezemer P. D., van der Windt D. A., Bouter L. M. The urine dipstick test useful to rule out infections. A meta-analysis of the accuracy. BMC Urology, 2004, Vol. 4, pp. 4.
4. Huicho L., Campos-Sanchez M., Alamo C. Metaanalysis of urine screening tests for determining the risk of urinary tract infection in children. Pediatric Infectious Disease Journal, 2002, Vol. 21, pp. 1-11.
5. Whiting P, Westwood M., Watt I., Cooper J., Kleijnen J. Rapid tests and urine sampling techniques for the diagnosis of urinary tract infection (UTI) in children under five years: a systematic review. BMC Pediatrics, 2005, Vol. 5, pp. 4.
Сведения об авторах:
Мирзоева Зухра Амондуллаевна — зав. кафедрой семейной медицины ГОУИПОвСЗ РТ, д.м.н., профессор. Хисомова Хурия Камаровна — доцент кафедры семейной медицины ГОУ ИПОвСЗ РТ, к.м.н.

Рассказать сегодня хотелось бы о многом. И уж точно не превращать этот пост в обзор банки с полосками.
А какие у вас дома инструменты для самоконтроля?
Вообще мы всегда скорее настаиваем: всякое подобное дома надо хранить, даже если предпосылок как таковых к этому нет. Причем, не просто хранить, но и систематически пользоваться. У здорового человека дома должен быть глюкометр, тонометр, весы, тест-полоски для экспресс-анализа мочи — это абсолютно нормально.
Систематический самоконтроль — великая вещь, которая в перспективе сохранит здоровье и сэкономит деньги. Вы точно никогда не будете, например, раз в неделю ходить и сдавать общие анализы в поликлинику, а вот раз в неделю проколоть себе палец утром — никаких проблем, раз в день утром встать на весы или вечером сделать замер тонометром — легко. И так далее.
Все диагностическое, что очень просто купить и легко расшифровать — должно быть у человека дома под рукой.
Практически все современные устройства имеют узаконенную погрешность, что в принципе сводит всю работу к принципу светофора: зеленый (норма) — оранжевый (пограничное значение) — красный (выше) и т. п. Это абсолютно нормальная история.
В этом смысле тест-полоски на мочу, к примеру, самые что ни на есть безобидные и честные: вообще, любые полоски, которые работают по принципу изменения цвета (их очень много) таковы.
Вести более или менее правильный учет данных можно, используя постоянно только одно какое-то устройство. И уж точно нет смысла перепроверять один бытовой прибор другим. Иначе будет примерно так:

Оба при этом точные
С визуальными тест-полосками таких проблем почти нет
Для некоторых тест-полосок есть возможность работы со специальными анализаторами. Это электронные устройства, которые исключают все субъективные погрешности, правильно распознавая цвета. Обзор одного такого мы писали.
Но в целом, цвета относительно нейтральных достаточно контрастны.

Слева — чистая тест-полоска, справа — уже с анализом
Полоски сравниваются со шкалой: как правило, все данные можно прочесть сразу с банки. Подавляющее большинство реагентных зон в полосках разных производителей сделаны одинаково, так что ориентироваться можно и по какой-нибудь общей таблице.

Мы остановились на тест-полосках DIRUI — для них шкала выглядит так.
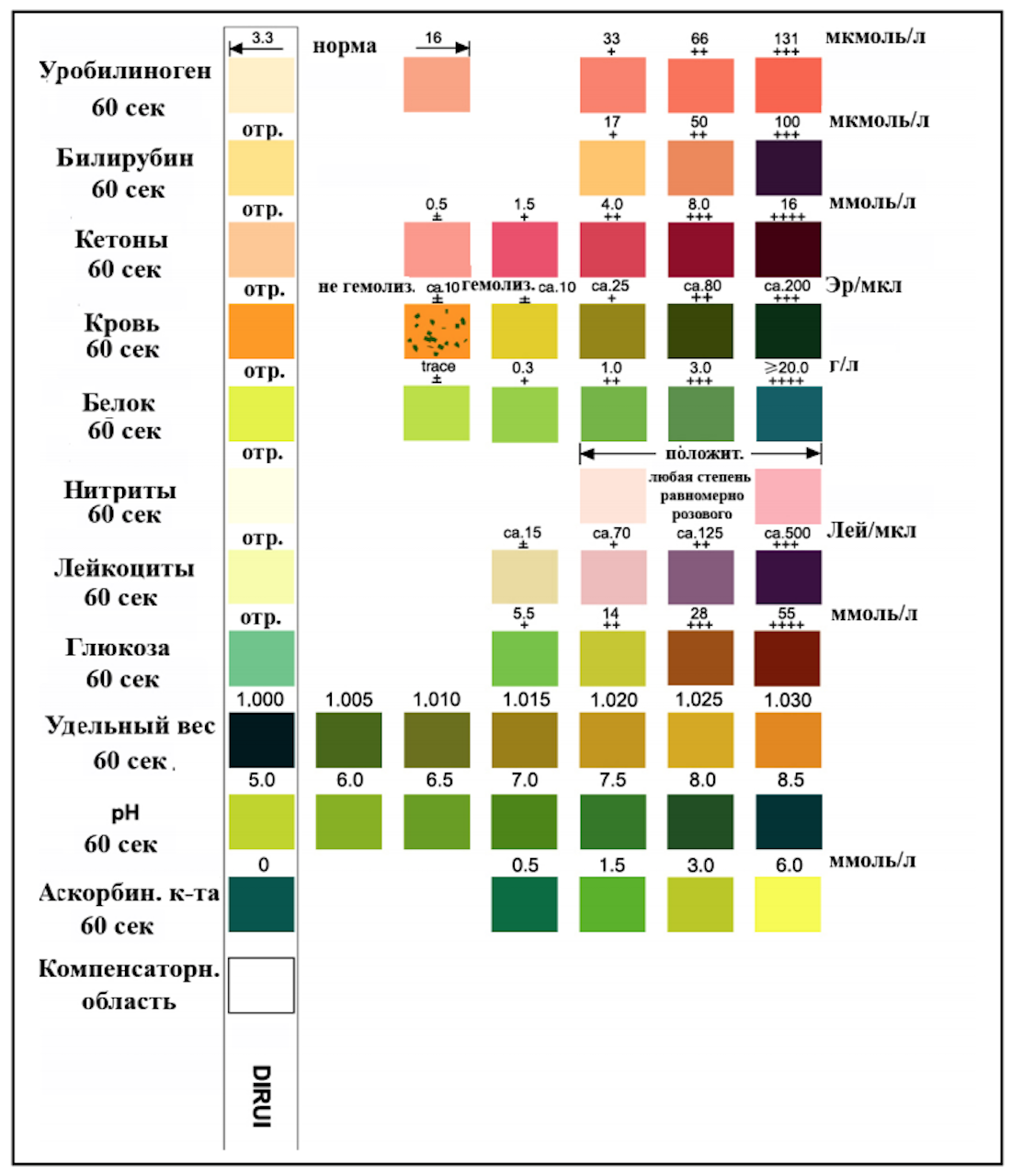
Она же нанесена на банку:

Точные ли данные?
Вообще анализ в лаборатории осуществляют по пяти направлениям, среди которых и биохимический, и микроскопический, и микробиологический, и т. п. Понятно, что данные будут чуть полнее. Плюс, конечно, на цвет и запах полоски не дадут никакого ответа. Но в основном, в фокусе — те самые 11 параметров:
- Глюкоза (GLU)
- Билирубин (BIL)
- Относительная плотность (SG)
- pH (PH)
- Кетоновые тела (KET)
- Скрытая кровь (BLD)
- Белок (PRO)
- Уробилиноген (URO)
- Нитриты (NIT)
- Лейкоциты (LEU)
- Аскорбиновая кислота (VC)

Относительная плотность (SG). Норма – 1010−1023
Показатель для оценки способности почек концентрировать мочу, или выполнять свою основную функцию, где 1023 — минимальная верхняя граница при которой почки считаются здоровыми. Результат на тест-полосках: 1020 — 1023 при визуальном осмотре.
Показатель кислотности мочи (pH). Норма – 5,0−7,0
Показатель зачастую продиктован диетой, однако при системном отклонении от нормы должен вызывать вопросы. Снижение показателя характерно для состояний обезвоживания, длительного голодания, сахарного диабета. Повышенные цифры могут свидетельствовать о почечной недостаточности или опухолях мочеполовой системы. Результат на тест-полосках: до 7.
Белок (PRO). Норма – до 0,033 г/л
В норме при клиническом анализе не обнаруживается, но при этом могут быть как эпизодические, так и систематические повышения. Эпизодические скачки могут быть связаны с физическими нагрузками, работой, стрессом. Хронические могут свидетельствовать о заболеваниях мочевых путей (цистит, уретрит), опухолях, пиелонифрите и др. На тест-полосках — не обнаружен.
Глюкоза в моче (GLU). Норма отсутствует
С глюкозой все более или менее понятно. Чаще всего ее наличие в моче свидетельствует о сахарном диабете. Тем не менее, причины появления могут быть и иные — от переедания до инфаркта. Тест-полоски не выявили.
Кетоновые тела (KET). Норма отсутствует
Ацетоновые и близкие к ним вещества чаще всего свидетельствуют о декомпенсированном диабете. В моче обнаруживаться не должны. Различимая концентрация также может проявляться на фоне запоев, при остром панкреатите и в некоторых других случаях. Тест-полоски — не выявили.
Билирубин (BIL). Норма отсутствует
В норме не определяется, а любой положительный результат может свидетельствовать о необратимых нарушениях в работе печени, от вирусного гепатита и цирроза до опухолей.

Общий клинический анализ не обнаружил.
Уробилиноген (UBG). Норма – равно 17 мколь/л или менее
Производное билирубина в норме должно давать отрицательный результат. Положительный анализ может говорить о внутрисосудистом разрушении эритроцитов. Также уробилиноген появляется при рассасывании гематом, острых гепатитах, отравлениях и опухолях печени. Может быть выявлен при различных заболеваниях кишечника. Тест-полоски — положительно. Совпало с клиническим анализом.
Нитриты (NIT). Норма — отсутствует
В норме — отсутствуют. Чаще всего положительный анализ свидетельствует о наличии каких-либо бактерий, вызывающих воспаление. Тест-полоски — отрицательно.
Кровь в моче (BLD). Норма — отсутствует
Определить большое количество можно и на глаз — моча будет менять цвет. Небольшое количество — не всегда является чем-то опасным: это может быть следствием потребления ягод, физической нагрузки или стресса. Опасных патологий больше: инфекции мочевыводящих путей, доброкачественные/злокачественные опухоли и др. Тест-полоски — отрицательно.
Лейкоциты в моче (LEU). Норма — единичные значения
Лейкоциты всегда есть в моче, но чаще всего значения единичные: в клинической практике их ограничивают диапазоном 0 — 5. Превышение нормы может свидетельствовать о цистите, уретрите, простатите. Также это — лабораторный признак мочекаменной болезни. Тест-полоски — в пределах нормы.
Аскорбиновая кислота (VC). Норма — присутствует
Витамин C в организме присутствует. Так что наличие — норма. Аскорбиновой кислоты может быть больше, может быть меньше. Собственно, анализ должен подтвердить наличие в пределах нормы. Отклонения могут иметь разные причины. По тест-полоскам — присутствует.
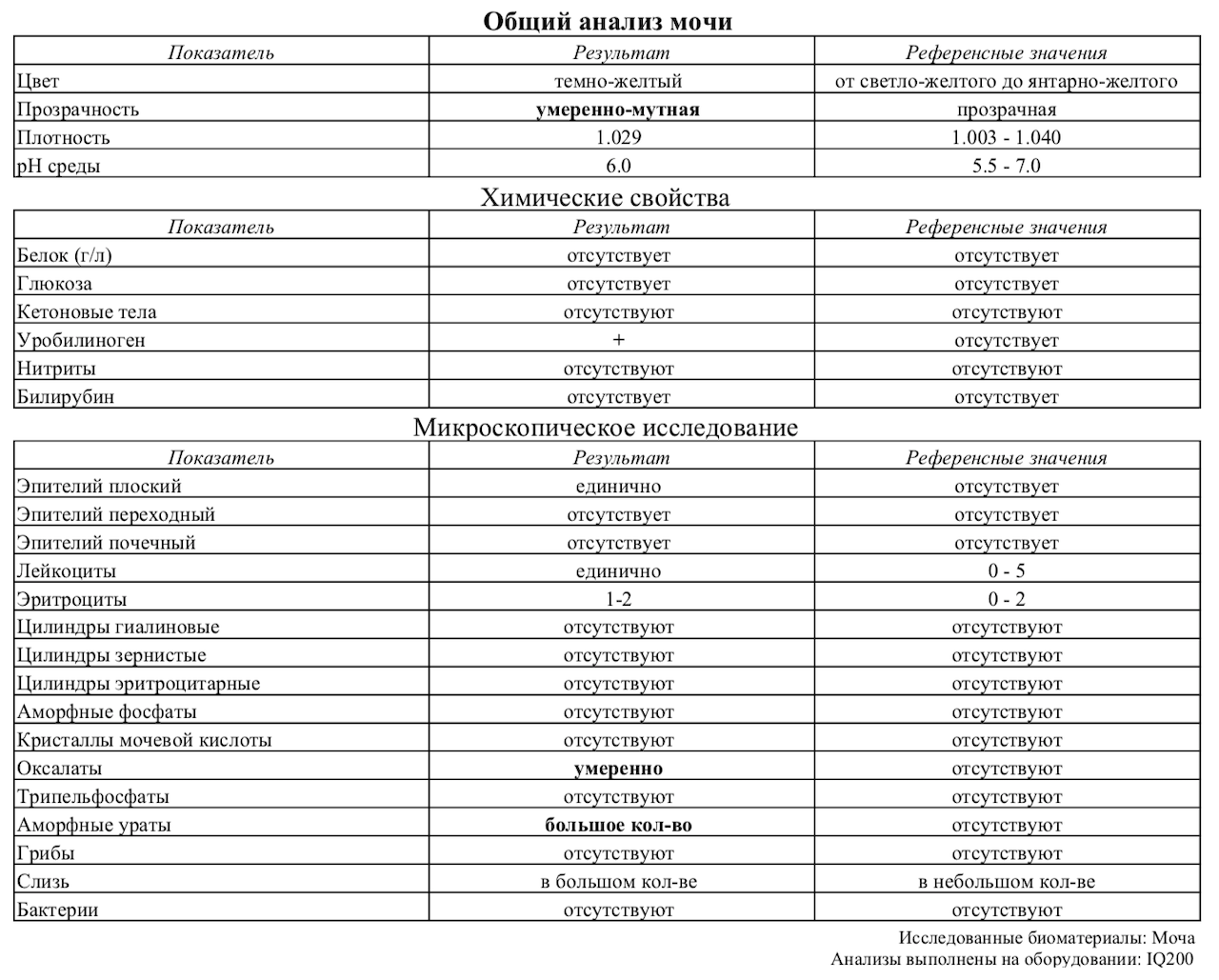
Сравнительная таблица: клинический анализ vs полоски
| Данные | Тест-полоски | Лабораторный анализ |
| Глюкоза | Нет | Нет |
| Билирубин | Визуально в пределах нормы | Отсутствует |
| Билиноген | Да | Да |
| Плотность | Визуально от 1.025 — 1.030 | 1.029 |
| pH | Визуально 6,5 | 6 |
| Кетоны | нет | нет |
| Кровь | Нет | Напрямую не с чем сопоставить |
| Белок | Нет | Нет |
| Нитриты | Нет | Нет |
| Лейкоциты | В норме | В норме |
| Аскорбиновая кислота | В норме | Напрямую не с чем сопоставить |
Точность так и воспроизводимость у таких тест-полосок достаточно высокая. При этом, надо отметить вот, что. Чаще всего тест-полоски продаются в упаковках по 50 и 100 штук. Это довольно много, даже для семьи. Но на самом деле как таковой фактический срок годности над ними не властен. Даже просроченные — показывают достоверные данные. Портиться там особо нечему. То есть это к тому, что вещь долгоиграющая.
К слову о цене. В зависимости от количества штук в упаковке от 50 до 100 — колеблется вдвое и цена от 700 — до 1500 и выше. Тест-полоски, с которыми работали мы, стоят 1500 рублей, в упаковке 100 штук.

Как часто вообще это надо делать?
Куда девать еще 96 и как часто надо контролировать показатели? Строго говоря, несмотря на то, что это самый доступный и дешевый способ диагностики, он, конечно, не бесполезен. Общий анализ может выявить некоторые заболевания почек, печени, заболевания предстательной железы еще на бессимптомном этапе:
Общий анализ мочи:
- Диагностики заболеваний почек: нефритов, нефросклероза, амилоидоза, мочекаменной болезни, опухолей
- Диагностика пиелонефрита, заболеваний мочевого пузыря, предстательной железы
- Выявления ранних признаков заболеваний
Обычно назначается:
Для контроля после операций, у пациентов с камнями почек во время профилактики повторного камнеобразования, у беременных при угрозе инфекций, гестозов, у детей с мочепузырно-мочеточниковым рефлюксом, хроническим пиелонефритом, при дифдиагностике и т.д.
При этом же всем часть таких пациентов может оказаться маломобильна, например, пациенты после операций, поэтому в спокойном бесстрессовом режиме сдать анализ дома — одно из удачных решений.
Из минусов любого домашнего самоанализа самым большим кажется самолечение. Тут надо уметь делать правильные и непоспешные выводы, иметь хорошего врача для консультаций.
С точки зрения функциональности никаких негативных подводных камней нет: полоски достаточно точно определяют показатели, и если нет проблем с различением цветов, то лишних выводов вы не сделаете. Но человеческий фактор — это, конечно, всегда минус: не так отсветило, не под тем углом посмотрел, но все-таки цвета достаточно контрастные. Те, кто не доверяет себе, может еще раз посмотреть на домашний анализатор из нашего обзора. В России он стоит 31500 рублей, но это больше решение для клиник.
Полоски легко сгибаются. Это важно, потому что емкости для сбора мочи чаще всего имеют компактные размеры:

Но с этой точки зрения проблем не возникнет: образец можно взять равномерно и быстро, чуть согнув полоску. Из плюсов — своевременный, быстрый результат по ключевым анализируемым параметрам с высокой точностью. Главное — следовать инструкциям (их в избытке в комплекте). Главное — это срок годности материала — не более двух часов, и срок визуального анализа — 60-120 секунд.
Купить экспресс-полоски для общего анализа мочи вы можете в том числе в нашем магазине. Также вы можете воспользоваться купоном на 5% скидку: DIRUIH11. Действует, до конца апреля или пока товар есть в наличии.
Комплексное лабораторное исследование, направленное на первичное выявление инфекционного процесса в почках и мочевыводящих путях.
Инфекции мочевыводящих путей и почек; уретрит, цистит, уретерит, пиелонефрит; скрининговое обследование.
Urinary tract and kidney infections; urethritis, cystitis, ureteritis, pyelonephritis; screening tests.
Какой биоматериал можно использовать для исследования?
Первую порцию утренней мочи, среднюю порцию утренней мочи.
Как правильно подготовиться к исследованию?
- Исключить (по согласованию с врачом) прием мочегонных препаратов в течение 48 часов до сбора мочи.
- Женщинам исследование рекомендуется производить до менструации или через 2-3 дня после её окончания.
Общая информация об исследовании
Почки и мочевыводящие пути относятся к выделительной системе и играют роль в поддержании гомеостаза в организме человека и выделении мочи. К основным жизненно важным функциям почек относятся экскреторная, регуляция водно-солевого обмена и кислотно-щелочного равновесия, эндокринная функция, регуляция артериального давления и эритропоэза. Мочевыводящие пути или органы мочевыделения включают в себя почечные чашечки, лоханки, мочеточники, мочевой пузырь, мочеиспускательный канал (уретру).
Для первичной диагностики инфекционных процессов в данных органах могут быть использованы следующие лабораторные диагностические тесты и методы: общий анализ мочи, микроскопия мочевого осадка и бактериологический метод посева мочи для верификации возбудителя инфекционного процесса. Исследование мочи рекомендуется проводить в двух порциях мочи, что позволяет первично предположить локализацию инфекционно-воспалительного процесса. Патологические изменения в первой порции мочи могут свидетельствовать о наличии воспалительного процесса в средних и нижних отделах мочеиспускательного канала (уретрита). Сдвиг показателей во второй порции может являться показателем патологического инфекционного процесса в верхних отделах уретры и мочевого пузыря, что приводит к уретриту или циститу. Изменения во второй порции мочи у мужчин характерны для воспалительных заболеваний простаты и семенных пузырьков. Также изменения в лабораторных параметрах позволяют предположить поражение мочеточников и почек с формированием уретерита и пиелонефрита соответственно.
Общий анализ мочи с микроскопией мочевого осадка представляет собой совокупность диагностических тестов, позволяющих оценить общие свойства мочи, её физико-химические свойства, содержание продуктов обмена веществ, выявить качественное и количественное содержание ряда органических соединений. Они позволяют судить о функциональном состоянии почек, мочевыводящих путей, об общих метаболических процессах, наличии инфекционных и воспалительных процессов.
О развитии воспалительных и инфекционных процессов в почках и мочевыводящих путях можно предположить по следующим показателям. Изменение прозрачности и цвета мочи до белесого оттенка или наличие белого осадка могут свидетельствовать о присутствии лейкоцитов, бактерий, грибов. Сдвиг кислотно-щелочной реакции мочи в щелочную сторону (рН 7,0-9,0) связан с инфекцией мочевыводящих путей, происходит он по причине того, что микроорганизмы гидролизуют мочевину.
Увеличение количества лейкоцитов, реже эритроцитов, в общем анализе мочи и при микроскопическом исследовании мочевого осадка является важным показателем поражений почек и мочевыводящих путей. В норме в моче здоровых людей встречается незначительное количество лейкоцитов. При лабораторном исследовании мочи выделяют два состояния: лейкоцитурию и пиурию, которые являются важнейшими патологическими признаками воспаления почек и мочевыводящих путей. Лейкоцитурия – это повышенное содержание лейкоцитов при сохранении прозрачности мочи. Пиурия отражается помутнением мочи и наличием лейкоцитов во всех полях зрения при микроскопии осадка мочи. Появление эритроцитов в моче (гематурия) также может сопровождать инфекции мочевыводящих путей и почек. Например, при пиелонефрите у трети больных может наблюдаться гематурия. Диагностически ценным является обнаружение у больного лейкоцитурии и бактериурии. При микроскопии осадка обнаружение лейкоцитарных, зернистых цилиндров могут быть признаками острого пиелонефрита, обострении хронического пиелонефрита, абсцесса почки.
Повышенное количество бактерий и нитритов в моче свидетельствует о наличии бактериальной инфекции почек и/или мочевыводящих путей. Важно отметить значение данных тестов в скрининговой диагностике хронического пиелонефрита. Это частое заболевание, которое в 30-40 % случаев может протекать бессимптомно, приводя к тяжелому течению, развитию осложнений и сложности подбора эффективного лечения.
У здоровых людей мочевыделительная система стерильна и минимальное количество бактерий с поверхности нижних частей уретры не превышает 1*10 4 /мл. Данное количество бактерий не превращает нитраты, присутствующие в нормальной моче, в нитриты. Следовательно, реакция на нитриты в норме отрицательная.
Бактериурия – это состояние, при котором отмечается содержание бактерий в моче более 1*10 5 /мл. Бактерии, обнаруженные в моче, чаще всего представлены грамотрицательной флорой. Они могут проникать в мочевыводящие пути путем восходящей инфекции или гематогенным путем. К ним относятся микроорганизмы, относящиеся к роду Klebsiella, Proteus, Enterobacter, Salmonella, Pseudomonas, Citrobacter, стафилококки, стрептококки, энтерококки. Часто обнаруживаются Escherichia coli. Восходящая инфекция часто осложняется развитием пиелонефрита. Данное заболевание чаще встречается у женщин, пожилых мужчин. У беременных женщин бактериурия выявляется в пять раз чаще, чем у небеременных. У 70 % беременных причиной пиелонефрита являются бактерии Escherichia coli. Усугублению и развитию восходящей инфекции мочевыводящих путей и почек способствует глюкозурия. Группами риска по развитию пиелонефрита являются больные уретритом, циститом, пиелоциститом, уретеритом, мочекаменной болезнью, пациенты после инструментального и хирургического вмешательства на мочевыводящих путях. В развитии инфекции почек и мочевыводящих путей также могут играть роль дрожжеподобные гриба рода Candida.
Необходимо отметить, что для диагностики бактериурии исследуется средняя порция первой утренней мочи. Важно проводить тщательный туалет наружных половых органов, использовать стерильную посуду для сбора мочи для исключения ложноположительных результатов. Такие бактерии, как гонококки, стрептококки и микобактерии туберкулеза не образуют нитритов. Следовательно, реакция на нитриты в данном случае будет отрицательна. У детей грудного возраста моча не содержит нитритов. Поэтому для подтверждения бактериальной инфекции рекомендуется использовать бактериологическое исследование мочи.
Бактериологическое исследование мочи (посев мочи на микрофлору) с использованием специфических питательных сред рекомендуется взрослым и детям для подтверждения инфекции почек и мочевыводящих путей, для выявления и выделения возбудителя инфекционного процесса. Это микробиологическое исследование, позволяющее определить состав микрофлоры исследуемой мочи, выявить условно-патогенные и патогенные микроорганизмы. Для подбора эффективной терапии против конкретного возбудителя производится последующее определение чувствительности к антибиотикам. При обнаружении микроорганизмов, составляющих нормальную микрофлору, или условно-патогенных микроорганизмов в титре менее диагностического чувствительность к антибиотикам и бактериофагам не определяется, так как это количество не является значимым и не требует лечения противомикробными препаратами.
Для чего используется исследование?
- Для диагностики инфекционных процессов мочевыводящих путей: уретрита, цистита, уретерита;
- для диагностики инфекционных процессов почек: острого и хронического пиелонефрита, абсцесса почки;
- для определения возбудителя инфекционного процесса и подбора эффективной противомикробной терапии.
Когда назначается исследование?
- При симптомах инфекционно-воспалительных процессов почек и мочевыводящих путей: болезненное мочеиспускание, рези в нижней части живота, преобладание ночного диуреза над дневным, анурез, персистирующая субфебрильная температура утомляемость, слабость, головные боли, похудение, тошнота;
- при бессимптомном течении заболевания, при подозрении на вялотекущий или хронический инфекционный процесс;
- пациентам после инструментального и хирургического вмешательства на мочевыводящих путях;
- мужчинам с аденомой предстательной железы и простатитом;
- больным с мочекаменной болезнью;
- пациентам с хроническими заболеваниями, гипертонической болезнью, сахарным диабетом;
- детям с 4 лет в целях диспансеризации;
- пациентам старше 70 лет;
- женщины после преждевременных родов, выкидыша, аборта.
Читайте также:


