Тип сустава 2а не лечат
- Патогенез
- Классификация
- Симптомы
- Диагностика
- Лечение

Микрокристаллический артрит – заболевание, в основе которого лежит отложение в них микрокристаллов, в качестве которых могут выступать ураты натрия, пирофосфаты кальция, оксалаты и гидроксиапитаты кальция. Второе название болезни – хондрокальциноз.
В основном оно встречается у людей в возрасте от 60 – 65 лет и более, однако яркие клинические проявления обнаруживаются далеко не у всех.
Все микрокристаллы накапливаются в суставном хряще. Острый приступ болевых ощущений возникает, когда кристаллы начинают покидать хрящевую ткань и переходят в суставную полость. Такое состояние в основном возникает при минимально низком содержании кальция в крови, а также если происходит разрушение хрящевой ткани. То же самое может случиться и тогда, когда на поражённый сустав оказывается слишком большая нагрузка.
При этом микрокристаллический артрит редко бывает самостоятельным. В основном он развивается на фоне таких заболеваний, как:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Гемохроматоз.
- Гиперпаратиреоз.
- Гипотиреоз.
- Алкаптонурия.
- Болезнью Уилсона–Коновалова.
- Амилоидоз.
Если же говорить об отложении кристаллов гидроксиапатита кальция, то пусковым механизмом развития заболевания следует считать травму и нарушение кровообращения.
Микрокристаллический артрит – это большая группа заболеваний, среди которых есть и редкие и довольно распространённые. В первую очередь надо сказать о подагре, которая носит второе название – пирофосфатная артропатия. При этом в суставах откладывается вещество под названием пирофосфат кальция.
Второй тип – оксалатная артропатия, которая характеризуется отложением в суставах кристаллов оксалатов. Такое чаще всего наблюдается у пациентов с хронической почечной недостаточностью.
Третий тип – микрокристаллический артрит, который может развиться из-за лечения теми или иными лекарствами. Однако такая патология встречается крайне редко.

Все эти заболевания могут протекать в нескольких вариантах. В первом случае это будет острый артрит. При этом основными симптомами следует считать боль, гиперемию, отёк мягких тканей. Всё это развивается буквально за считанные часы. Чаще всего эти симптомы появляются в коленном суставе. Длительность острого периода чаще всего составляет примерно 2 – 3 недели. Вне приступа никаких симптомов болезни не наблюдается.
Во втором случае заболевание будет протекать в хронической форме. При этом пациент будет жаловаться на утреннюю скованность и деформацию сустава, наличие таких же поражений у других членов семьи.
Псевдоостеоартроз возникает, когда у пациента есть те или иные признаки остеоартроза, причём развивается он на фоне хондрокальциноза.
Деструктивный артрит, который ещё называют спинная сухотка, имеет выраженные поражения плечевых, коленных или тазобедренных суставов. При этом могут быть выражены симптомы люмбоишиалгии.
Есть вариант и полного бессимптомного течения. В таком случае заболевание будет носить название ревматическая полимиалгия. При этом каких-либо болевых ощущений не наблюдается, а распознать болезнь удаётся только рентгенологически.
В основе диагностики лежит получение синовиальной жидкости и дальнейшее её изучение на предмет выявления всевозможных микрокристаллов. Также могут быть использованы рентгенологические методы, которые могут показать отложение солей к колене или плече. Но в острый период этот важный диагностический признак отсутствует.
Проводится изучение и связок, что проще всего сделать с помощью КТ или МРТ.
При обострении болезни требуется полный покой, то есть назначается постельный режим. Также может понадобиться временная иммобилизация. Могут помочь и влажные тепловые компрессы.
В основе лечения — применение препаратов из группы НПВС. Это может быть индометацин, диклофенак. Для профилактики обострений во время наступившего рецидива применяется препарат колхицин.
Обязательно проводится аспирация синовиальной жидкости, а вот крупные кристаллы, которые скапливаются в суставах, удаляют при помощи операции. Но при этом не проводится вскрытие сустава, а используется такой метод, как артроскопия.
- Артроз коленного сустава — какие компрессы могут помочь?
- Защемление нерва — можно ли заниматься спортом?
- Из-за чего возникает боль под лопаткой слева?
- Проявления и лечение синдрома короткой шеи у новорожденного
- Симптомы и лечение омартроза
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
13 февраля 2019
- Какие есть противопоказания к плаванию при сколиозе?
Нужна ли операция, если лечение не помогает?
12 февраля 2019
11 февраля 2019
Болят мышцы шеи и мышцы под грудью после падения на спину
10 февраля 2019
09 февраля 2019
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
Содержание:
- Синовит тазобедренного сустава: что это
- Классификация и виды
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
Под синовитом суставов бедер и таза понимают нарушение, характеризующееся воспалением синовиальной суставной оболочки. В результате этого в полости накапливается экссудат и развивается отечность.

По этиологии синовит классифицируют на:
- Транзиторный. Чаще встречается у детей до 15-летнего возраста. Симптоматика возникает внезапно и обычно беспокоит по утрам. Развивается болезнь стремительно. Главные причины – грипп, длительная ходьба.
- Травматический. Возникает вследствие механического травмирования сустава. Из-за нарушения синовиальная оболочка начинает активно вырабатывать внутрисуставную жидкость.
- Реактивный. Такой тип заболевания является разновидностью аллергии. Возникает как ответная реакция на патологические процессы в организме: на проникновение в организм токсинов, на патологии внутренних органов.
- Инфекционный. Развивается из-за проникновения в синовиальную оболочку болезнетворных микроорганизмов. Синовит является осложнением острого или хронического тонзиллита, артрита. Из внутренних органов инфекции могут проникать в суставную полость через кровь и лимфу.
По степени течения синовит бывает:
- Острым. Возникает после травмирования, поражения болезнетворными микроорганизмами. Поддается лечению.
- Хроническим. Этот тип болезни развивается вследствие непролеченной патологии острой формы. Характеризуется волнообразным течением: рецидивы сменяются периодами затихания. Разновидность хронического синовита суставов бедер и таза встречается редко.
По характеру экссудата синовит классифицируют на:
- Серозный.
- Геморрагический.
- Гнойный.
- Слипчивый.
Самой опасной считается гнойная форма. Она способна приводить к заражению всего организма и смерти.
Причины развития синовита суставов бедер и таза у взрослых:
- Перелом.
- Аллергия.
- Ушиб.
- Сахарный диабет.
- Вывих.
- Интоксикация организма.
- Артрит.
- Деформация, слабость связочного аппарата.
- Нарушенный обмен веществ.
- Неврит.
- Гемофилия.
- Подагра.
- Патологии щитовидной железы.
- Поражение стафилококками, туберкулезной палочкой.
В начале развития синовита изменений в самочувствии человека не происходит. Первые симптомы обычно появляются на поздних стадиях. Взрослые люди могут отмечать:
- Боль ноющего, пульсирующего характера.
- Припухлость.
- Снижение подвижности сустава.
- Мышечные судороги.
- Покраснение эпидермиса.
- Незначительное повышение температуры.

По мере ухудшения ситуации выраженность симптоматики нарастает. У маленьких детей синовит проявляется плачем, пассивностью, отечностью и покраснением пораженного места.
Чтобы устранить заболевание, нужно выяснить причину его развития. Для этого взрослым и детям делают пункцию синовиальной жидкости и отдают биоматериал на анализ. В ходе исследования лаборант оценивает свойства и внешний вид экссудата, определяет степень проницаемости мембран, состояние сосудов синовиальной оболочки.
Диагностику также проводят путем визуального осмотра и пальпации. Врач спрашивает, когда появились неприятные симптомы, как они изменялись во времени, какие были предприняты попытки лечения.
Для уточнения заболевания назначаются дополнительные исследовательские методики:
- Артроскопия.
- Биопсия.
- Цитология.
- МРТ.

При несильном воспалении суставов бедра и таза лечение проводится амбулаторно. При развитии болезни на фоне травмы человека следует доставить в травмпункт. Транзиторный тип патологии лечат ревматологи и эндокринологи. Если симптоматика ярко выражена, необходима госпитализация.
Для терапии асептического синовита врач накладывает на пораженную область тугую повязку, обеспечивает неподвижность. Больному рекомендуются УВЧ, электрофорез, фонофорез, УФ-облучение. Гнойный синовит лечат путем пункции и промывания полости специальными препаратами. Дополнительно могут назначаться антибактериальные и противовоспалительные средства. При осложнениях взрослым в полость сустава вводят Контрикал или Трасилол. Детям обычно назначают витаминные препараты, местные обезболивающие препараты.

В особо тяжелых и опасных для жизни случаях проводят операцию. Во время хирургического вмешательства выполняют полное (частичное) иссечение синовиальной оболочки. Затем проводится интенсивная реабилитация с употреблением антибактериальных препаратов, иммобилизацией сустава, прохождением физиотерапевтических процедур.
При корректном лечении прогноз для пациента благоприятный. Бывает, что синовит осложняется суставной тугоподвижностью, снижением амплитуды движений. Лучше не допускать развития такой патологии. Для этого проводят профилактические мероприятия. К ним относят:
- Своевременное лечение болезней инфекционного типа, травм.
- Осторожное выполнение физических упражнений.
- Периодическое обследование у грамотного доктора.
- Правильное питание.
- Недопущение перегрузок сустава.
Рождение ребёнка – праздник для семьи. Тем печальнее становится болезнь маленького новорожденного. Нередко среди малышей встречается заболевание, известно как дисплазия тазобедренного сустава 2а.
Лучшее оружие против болезни – информация. Рассмотрим представление о заболевании, признаки, причины появления и меры борьбы.

Почему возникает заболевание
В последнее время дисплазия тазобедренного сустава чаще стала встречаться у новорожденных малышей в возрасте до года. Причины установлены:
- Неблагоприятная атмосфера развития плода (экологическая);
- Нарушения при беременности (неправильное расположение плода, безответственное отношение матери);
- Наследственная склонность к нарушениям опорно-двигательного аппарата.
Врач не сможет точно назвать причину развития заболевания.
Что такое дисплазия тазобедренного сустава
Дисплазия – нарушение структуры суставов таза и бедра. Если возраст тазобедренных суставов не достиг зрелости, болезнь относят в тип 2а. Чаще дисплазия проявляется уже при рождении, судя по последним подсчётам, слишком часто. Что интересно, чаще дисплазия появляется у маленьких девочек.
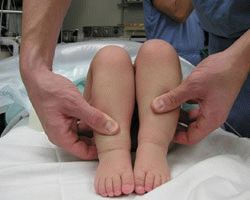
Избранные люди считают, что рождение малыша с неправильными сочленениями в суставе означает пожизненный дефект. Мнение ошибочно. Истина сложнее: дисплазия тазобедренного сустава продолжит расширяться, превращаясь в прочие типы, приводя к серьёзным болезням. Приведем примеры:
- Предвывих (типы 3а и 3в). На указанной стадии головка кости бедра слегка вылезает из вертлужной впадины;
- Вывих головки кости бедра (тип 4). Головка выходит полностью, сустав начинает деформироваться. Нарушается подвижность: малыш способен прихрамывать либо не ступать на ногу.
Различают одностороннюю и двухстороннюю дисплазию тазобедренного сустава. Дело заключается в вовлеченности ног: либо единственная нога становится жертвой дисплазии, либо одновременно обе. У новорожденных, к сожалению, чаще случается двусторонняя дисплазия.
Различить патологию сложно, болезнь не выказывает присутствие. Малышу не бывает больно, не развиваются судороги и прочие яркие симптомы нарушения. Внимательный родитель заметит болезнь в говорящих проявлениях:
- Разная длина ножек;
- Ягодицы несимметричны;
- Из тазобедренного сустава издаются характерные щелчки: головка бедренной кости выскакивает из вертлужной впадины.
Если ребёнку исполнился год, наступило время активной ходьбы, дисплазия 2а проявляется признаками:
Если симптом заметит врач – тем лучше. Если фактор насторожил родителей, обратитесь за консультацией поскорее.
Как диагностируют дисплазию
Самостоятельные диагнозы и назначение лечения запрещены во благо ребёнка. Предстоит диагностика, без явного доказательства появления дисплазии лечение не начнут. Частая процедура выявления – прохождение УЗИ.
Процедура показывает явные преимущества. Во-первых, не доставляет детям дискомфорта (и взрослым). Во-вторых, чтобы сделать УЗИ, не нужно платить большие деньги, процедура вполне доступна.
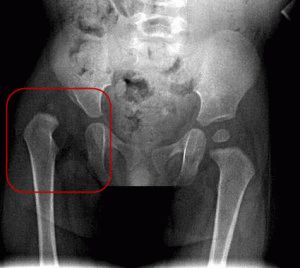
УЗИ проводят грудничку, начиная с 4 месяца и заканчивая 6. Исследование выявит степень заболевания, подтвердит либо опровергнет наличие болезни. Начнётся лечение. По достижении возраста 6 месяцев придётся отправиться на рентген.
Как проходит лечение
Успешность лечения новорожденных с дисплазией тазобедренного сустава (начальный тип), зависит от месяца, когда заболевание замечено. Статистика показывает: в 90% случаев детишки остаются здоровыми и продолжают расти без непреодолимых препятствий. Чаще врачи добиваются результата к полуторагодовалому возрасту.
Если ребёнку уже исполнилось полгода, с молниеносным лечением придётся подождать: порой до пяти лет либо больше. Не предоставляется гарантии, что результат окажется лучшим. Чаще бывает наоборот. Порой требуется операция.
Если малыш вовсю ходит и диагностирована дисплазия последующей степени, результат лечения непредсказуем. Если говорить честно, вряд ли лечение принесёт полнейшее выздоровление. От родителей требуется соблюдение правил:
- Не ставить малыша на ножки, пока врач не выпишет соответствующее разрешение;
- Требуется помогать малышу делать специальные профилактические упражнения. К примеру, лечь на спину, развести ножки и вращать тазобедренный сустав. Упражнение помогает костям становиться более гибкими, растягивает их;
- Обеспечить ребёнку положение, когда бёдра постоянно разведены. Если зафиксировать правильное положение в суставе, кости привыкнут к принятому положению и правильно срастутся.

К счастью, лечение доступно и вполне осуществимо с положительным результатом. Главное – посетить врача вовремя, не запуская болезнь.
Как помочь ребёнку до установления диагноза
Если малыш родился здоровым, дисплазия тазобедренного сустава не страшна.
Для новорожденных детей обязательным становится ежемесячный осмотр у педиатра. Трижды в год родители приводят ребёнка к ортопеду. Если доктора не заметят настораживающих признаков, беспокоиться не стоит.
Дисплазия тазобедренного сустава, тип 2а, чаще появляется у новорожденных деток. Будущим мамам лучше пристальней следить за здоровьем во время беременности, не прекращая заботы о малыше после его рождения.
Почему возникает заболевание

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
В последнее время дисплазия тазобедренного сустава чаще стала встречаться у новорожденных малышей в возрасте до года. Причины установлены:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Неблагоприятная атмосфера развития плода (экологическая);
- Нарушения при беременности (неправильное расположение плода, безответственное отношение матери);
- Наследственная склонность к нарушениям опорно-двигательного аппарата.
Врач не сможет точно назвать причину развития заболевания.
Анатомия патологии
Даже у абсолютно здоровых детей, только-только появившихся на свет, строение ТБС представляет собой не до конца сформированную структуру (незрелость), с этим и связаны возможные проблемы.
Система связок у детей имеет такие отличия от взрослого ТБС:
- У новорожденных большая по размерам вертикальность суставной впадины.
- У новорожденных связки более эластичные.
- У новорожденных вертлужная впадина имеет более уплощенную структуру.
Бедренная кость не смещается вверх благодаря лимбусу (хрящевой пластинке суставной впадины). Если есть врожденные нарушения в развитии сустава (недоразвитие), впадина становится более плоской. Избыток эластичности мешает связкам удерживать головку ТБС в одном положении. При нарушениях в его развитии могут изменяться формы, размеры и целостная геометрия костей.
Если вовремя не начать лечение и не скорректировать врожденную дисплазию (незрелость) у детей, лимбус выворачивается со смещением вверх. Сильно деформируясь, он уже не способен удерживать головку внутри вертлужной впадины. Малейшее неосторожное движение малыша может привести к подвывиху и даже вывиху.
Ультразвуковая диагностика патологий тазобедренных суставов у детей в первые 6 месяцев жизни – Назаренко С.В

Легкость и удобство в новом объеме.
У постели пациента, в операционной или на спортивной площадке – всегда готов к использованию.
Анатомически правильное строение тазобедренного сустава у детей первых дней жизни позволяет в дальнейшем ребенку удерживать туловище в вертикальном положении, ограничивать разгибание в тазобедренном суставе, обеспечивая правильную походку, возможность справляться с физическими нагрузками [1].
Тазобедренный сустав – это чашеобразный сустав (разновидность шаровидного), образован суставной поверхностью головки бедренной кости, которая покрыта гиалиновым хрящом на всем протяжении (кроме ямки) и вертлужной впадиной тазовой кости, покрытой хрящом только в области полулунной поверхности, а на остальном протяжении выполнена жировой клетчаткой и покрыта синовиальной мембраной [2].
Врожденная дисплазия тазобедренных суставов проявляется повышенной подвижностью, слабостью связочного аппарата, несформировавшейся вертлужной впадиной тазовой кости (плоская), в результате чего головка бедренной кости не занимает правильное положение в вертлужной впадине.
Дисплазия проявляется к концу первого года жизни, когда ребенок начинает ходить (движения асимметричны и затруднены). Вывих тазобедренного сустава резко ограничивает движения и приводит к развитию калечащей походки, нарушению осанки с последующим искривлением позвоночника.
Проведение своевременного ультразвукового исследования (УЗИ) тазобедренных суставов у детей первых 3 мес жизни позволяет визуализировать структуры сустава, которые еще не подверглись оссификации.
У детей в возрасте от 3 до 6 мес УЗИ дает возможность определения сроков оссификации без лучевой нагрузки, выявить дисплазию, определить правильную тактику лечения, провести курс терапии и наблюдать за развитием суставов в динамике.
УЗИ тазобедренных суставов было проведено 395 детям в возрасте до 6 мес по методу Г. Рейнгарда [3] с одновременной оценкой развития костно-хрящевого соотношения сустава, определением сонографических типов тазобедренных суставов.
В ходе обследования тазобедренных суставов у 395 детей были выявлены следующие типы тазобедренных суставов.
По результатам УЗИ у 286 (72,41%) детей диагностированы типы 1а и 1б тазобедренных суставов (по Г. Рейнгарду). Клинически и сонографически типы 1а и 1б соответствуют возрасту ребенка – это здоровые суставы.
Костная часть вертлужной впадины хорошо определяется, костный эркер слегка сглажен или прямоугольный, хрящевая часть крыши охватывает головку бедренной кости, костно-хрящевое соотношение больше или равно 2/3. Угол α больше или равен 60°.
Угол β меньше 55° – тип 1а (рис. 1); угол β больше 55° – тип 1б.
Рис. 1. Тазобедренный сустав тип 1а.1 – угол α=70,9°;
У 35 (4,81%) детей выявлена простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений (рис. 2).
В результате данной патологии происходит задержка сроков оссификации (формирования ядра), которая связана с пониженным содержанием кальция в организме ребенка (впоследствии при увеличении физической нагрузки на суставы, когда ребенок после 6 мес начинает сидеть и стоять, может произойти деформация головки бедренной кости).
Рис. 2. Простая дисплазия – задержка сроков оссификации без пространственных нарушений (ребенок 5 мес).
Тип 2а тазобедренных суставов (рис. 3) диагностирован у 46 (11,6%) детей. Это вариант физиологической задержки развития тазобедренных суставов у детей в возрасте до 12 нед, при котором угол α меньше 59°, но больше 50°, соответственно угол β больше 60°.
Рис. 3. Тазобедренный сустав тип 2а.1 – угол α=55,9°;
Тип 2б тазобедренных суставов выявлен у 25 (6,33%) детей – дисплазия тазобедренных суставов у детей старше 3 мес (рис. 4). Костная вертлужная впадина недостаточно развита, костный эркер закруглен, костнохрящевое соотношение меньше 2/3, хрящевая часть крыши охватывает головку бедренной кости. Угол α меньше 59°, но больше 50°, угол β больше 60°.
Рис. 4. Тазобедренный сустав тип 2б.1 – угол α=53,4°;
Тип 2с тазобедренных суставов (рис. 5) обнаружен у 2 (0,51%) детей. Это вариант тяжелой дисплазии в любом возрасте. Все составляющие сустава недоразвиты.
Костная часть вертлужной впадины уплощена, костный эркер закруглен или плоский, хрящевая часть вертлужной впадины расширена, но еще охватывает головку бедра. Угол α меньше 49°, но больше 43°, угол β больше 65°, но меньше 72°.
Такой тип суставов без соответствующего лечения, влечет прогрессирующее децентрирование головки бедра.
Рис. 5. Тазобедренный сустав тип 2с.1 – угол α=46,0°;
У 1 (0,25%) ребенка выявлен 3а тип тазобедренного сустава – врожденный вывих бедра (рис. 6). Костная часть вертлужной впадины и эркер плоские, хрящевая часть вертлужной впадины смещается краниально, так как головка бедра не может быть зафиксирована в вертлужной впадине, происходит ее децентрация. Структура хрящевой части крыши не изменена. Угол α меньше 43°.
Рис. 6. Тазобедренный сустав тип 3а.1 – угол α=42,9°;
Все 106 детей, с выявленной патологией, были направлены на консультацию к врачу-ортопеду. После курса физиотерапии, широкого пеленания, при необходимости, на контрольном УЗИ (50 детей), были выявлены следующие изменения:
В результате 35 (70%) детей со своевременно диагностированной патологией после проведенной терапии имеют здоровые суставы 1-го типа, 15 (30%) детей, с сохранившейся патологией были направлены на повторный курс терапии.
Проведенное исследование подтверждает необходимость УЗИ тазобедренных суставов детям в возрасте до 6 мес в амбулаторных условиях, позволяющего избежать неоправданной лучевой нагрузки. Использование полученной информации дает возможность своевременного проведения корректирующей терапии для всех типов тазобедренных суставов в раннем периоде с последующим правильным их формированием.
Сонография тазобедренных суставов новорожденных. Диагностические и терапевтические аспекты: Руководство. 5-е издание // Сонографические типы тазобедренных суставов / Изд-во Том. ун-та, 2005. 196 с.
Легкость и удобство в новом объеме.
У постели пациента, в операционной или на спортивной площадке – всегда готов к использованию.
Нормы и расшифровка заключения
Расшифровку врачебного заключения производят при помощи специальных угловых показателей, для чего на экране аппарата поверх получившейся картинки проводят несколько линий:
- ацетабулярную;
- базовую;
- конвекситальную;
- инклинационную.
После чего делают замер угловых величин и по особому списку оценивают диспластические изменения:
- Угол альфа характеризует меру подвижности и наклон костей вертлужной впадины. В норме – более 60 град.
- Угол бета характеризует ту же степень подвижности, только применительно к ткани хрящевой. В норме – менее 55 град.

Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Однако если на УЗИ выявлен подвывих, то расшифровка протокола будет включать другие показатели. К примеру, для угла α значение составит более 43 град., а для угла β – более 77, что означает отклонение от существующей нормы для каждого из углов примерно на 20 град.
Если у малыша диагностирован вывих, то в расшифровке будут указаны такие параметры:
α – 43 град., β – более 78 град.
При этом, если форма вертлужной впадины у младенца еще остается полукруглой, а не скошенной, то вместо вывихов или подвывихов будет наблюдаться дисплазия. Для этой патологии характерны свои значения углов: α составит 43 – 59 град., а β – 55 – 77 град.
Помимо угловых характеристик, в заключении по итогам обследования, врач должен отметить степень изменений в соединительнотканных структурах бедра.
Отметки могут соответствовать следующим обозначениям:
- “1 тип А” или “1 тип В” означают, что сустав здоров (А – образован без патологий, В – короткий и широкий хрящ, укороченный лимбус без сдвига центра).
- Отставание в формировании сустава: А – медленное развитие сочленения (до 3 месячного возраста); В – медленное формирование (возраст более трех мес.); С – стадия предвывиха.
- Подвывих – для этого состояния характерно сравнивание крыши углубления подвздошной кости: А – есть изменения в структуре хрящевого выступа углубления подвздошной кости – его крыша плоская, но хрящевая ткань не изменена; В – значительные изменения структуры.
- Дисплазия 4 типа (второе название – вывих) – тяжелая форма заболевания.

Не состоялось правильное формирование сустава, хрящ короче нормы и деформирован, а костная крыша имеет значительный прогиб вовнутрь. Хрящевой выступ не покрывает головку кости.
После того, как результаты обследования (с подробным указанием наличия или отсутствия патологических процессов в суставах) занесены в протокол, документ передается лечащему врачу.
Однако до исследования нужно убедиться в высокой квалификации врача-сонолога, ведь недостаток необходимых знаний и опыта может привести к неверному расположению датчика в процессе осмотра, а значит и к некорректному результату.
Почему возникает заболевание
В последнее время дисплазия тазобедренного сустава чаще стала встречаться у новорожденных малышей в возрасте до года. Причины установлены:
- Неблагоприятная атмосфера развития плода (экологическая);
- Нарушения при беременности (неправильное расположение плода, безответственное отношение матери);
- Наследственная склонность к нарушениям опорно-двигательного аппарата.
Врач не сможет точно назвать причину развития заболевания.
Читайте также:


