Травматическая ампутация ногтевой фаланги локальный статус
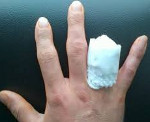
Травматическая ампутация – это отрыв конечности в результате травматического воздействия. Бывает полной или неполной. Может возникать на любом уровне, однако чаще страдают дистальные отделы верхней конечности (пальцы и кисть). Причиной является механический отрыв, раздавливание или гильотинирование. Обычно сопровождается обильным кровотечением, может осложняться травматическим шоком. Для оценки состояния пострадавшей конечности используют рентгенографию. Лечение хирургическое – формирование культи или реплантация оторванной части конечности.
МКБ-10
- Причины
- Симптомы травматической ампутации
- Диагностика
- Лечение травматической ампутации
- Цены на лечение
Общие сведения
Травматическая ампутация – частичный или полный отрыв конечности в результате травматического воздействия. При полном отрыве дистальный сегмент полностью отделяется от тела, при частичной ампутации происходит повреждение костей, сухожилий, нервных стволов, артерий и вен с частичным сохранением кожи и мягких тканей. Лечение травматических ампутаций осуществляют травматологи-ортопеды и специалисты в области микрохирургии кисти. Тактика лечения определяется в зависимости от состояния тканей и сохранности дистального фрагмента.

Причины
Чаще всего травматические ампутации случаются на производстве. Вместе с тем, в последние десятилетия в связи с широким распространением бытовых электроинструментов возросло количество травматических отрывов конечностей в быту (обычно – при работе на даче), при этом, как правило, повреждаются один или несколько пальцев, реже выявляется повреждение на уровне кисти. Отрывы конечностей могут возникать при рельсовой травме (переезде конечности колесом трамвая или поезда), а также при падении больших грузов и затягивании конечности в движущие механизмы.
Симптомы травматической ампутации
Конечность полностью или частично отделена от тела. При падении тяжелых грузов и рельсовой травме могут выявляться скальпированные или рваные раны проксимальных отделов конечности. Иногда при частичных отрывах конечность в области повреждения и ниже напоминает бесформенный мешок с раздавленным содержимым. Обычно рана обильно загрязнена. Для отрывов движущимися механизмами также характерны обширные рваные и скальпированные раны, в ряде случаев ампутированный отдел конечности разделяется на несколько фрагментов.
При гильотинных ампутациях культя ровная. Как правило, травматические ампутации сопровождаются обильным кровотечением, исключения иногда встречаются при рельсовой травме и раздавливании конечности тяжелым предметом (в этих случаях кровотечение отсутствует или минимально из-за сдавления поврежденных сосудов). Общее состояние больного средней тяжести или тяжелое. Наблюдается нарастающее беспокойство, бледность кожных покровов, падение АД, учащение дыхания и пульса. Возможна потеря сознания.
Диагностика
Постановка предварительного диагноза не вызывает затруднений. Для оценки состояния проксимального отдела конечности и исключения переломов выше уровня травматической ампутации проводят рентгенографию культи. При наличии других повреждений назначают различные исследования: рентгенографию соответствующих сегментов туловища и конечностей, лапароскопию, эхоэнцефалографию и т. д. Для определения степени кровопотери и общего состояния организма выполняют комплекс лабораторных анализов. В ходе предоперационной подготовки производят ЭКГ, рентгенографию ОГК и другие исследования.
Лечение травматической ампутации
На этапе первой помощи можно быстрее прекращают действие травмирующего агента (убирают груз с конечности, выключают вращающийся механизм и т. д.). При необходимости проводят реанимационные мероприятия: непрямой массаж сердца и дыхание рот в рот. При наличии кровотечения принимают немедленные меры для его остановки. На культю накладывают давящую повязку. Если повязка быстро пропитывается кровью, ее не снимают, а сверху накладывают еще одну. Конечность поднимают выше уровня сердца, проводят иммобилизацию с использованием специальной шины или подручных материалов (досок, картона, свернутых журналов и т. д.).
Если кровотечение не удается остановить при помощи тугой повязки, накладывают жгут на среднюю треть бедра или плеча. При высоких травматических ампутациях бедра и плеча наложение жгута невозможно, в таких случаях кровотечение останавливают, прижимая артерию в паховой или подмышечной области. Ампутированную часть конечности сохраняют вне зависимости от ее состояния – решение о возможности или невозможности реплантации может принять только врач. Если конечность оторвана частично, дистальную часть аккуратно укладывают на шину и прибинтовывают вместе с проксимальным отделом, стараясь не повредить сохранившиеся участки и не нарушить контакт между проксимальной и дистальной частью.
Если травматическая ампутация полная, оторванную часть заворачивают в сухую стерильную марлю или чистую ткань и укладывают в два полиэтиленовых пакета (один в другом). Пакеты завязывают, помещают в пластиковую посуду, посуду обкладывают пакетами с холодной водой или льдом. К узлу пакета привязывают записку с указанием даты и времени травмы. Ни в коем случае не следует обрабатывать ампутированный фрагмент спиртом или другими дезинфицирующими жидкостями, мочить, укладывать в воду или на лед – это может привести к повреждению, размоканию или холодовому поражению тканей.
При поступлении в отделение травматологии и ортопедии оценивают тяжесть состояния пострадавшего и примерный объем кровопотери, при необходимости проводят реанимационные мероприятия, переливают кровь и кровезаменители. Операцию осуществляют после выведения пациента из состояния шока, стабилизации дыхания и гемодинамических показателей. Тактику хирургического вмешательства выбирают с учетом состояния тканей культи и ампутированного отдела. Если реплантация невозможна, выполняют типичную ампутацию, стараясь сохранить максимально возможную длину культи. При размозжении тканей проводят ПХО: удаляют нежизнеспособные ткани, перевязывают сосуды и т. д. Швы при поступлении не накладывают, рану оставляют открытой. В последующем делают перевязки, а затем накладывают отсроченные швы или осуществляют реампутацию.
При выборе уровня ампутации у детей учитывают расположение зон роста и создают запас мягких тканей, чтобы избежать формирования конусовидной культи, в некоторых случаях вместо ампутации выполняют экзартикуляцию. Протезирование у детей и взрослых осуществляют через 2-3 и более месяцев после полного заживления раны.
При отсутствии выраженного размозжения и сохранности ампутированного отдела конечности возможна реплантация. Реплантации не подлежат пальцы и фаланги пальцев с размозжениями и множественными переломами, а также оторванные ногтевые фаланги V и IV пальцев. Противопоказаниями к реплантации являются старческий возраст, тяжелое состояние больного, наличие других повреждений, требующих срочного оперативного вмешательства, а также превышение критического срока с момента травматической ампутации.
Если ампутированная часть хранится при температуре +4 градуса, критический срок для пальцев составляет 16 часов, для кисти – 12 часов, для плеча, предплечья, бедра, голени и стопы – 6 часов. В случае хранения при температуре более +4 градусов критический срок сокращается для пальцев до 8 часов, для кисти – до 6 часов, для плеча, предплечья, бедра, голени и стопы – до 4 часов. Хранение при температуре ниже +4 градусов может привести к отморожению тканей, после чего приживление станет невозможным.
Травматическая ампутация — отсечение, отторжение части или всей конечности (или другой части тела) в результате механического воздействия.
✎ Классификация:
● По механизму отчленения
● Скальпированные (при наличии обширной скальпированной раны культи — следствия травматического воздействия, обусловившего также и ампутацию)
● Обширное повреждение (дефект) костей и мягких тканей. Причины
● Рельсовая травма (переезд колесом поезда или трамвая)
● Падение на конечность большого груза
● Отсечение конечности циркулярной пилой
● Попадание конечности в движущиеся части каких-либо механизмов
● Взрывные повреждения. Патоморфология Наиболее резистентны к травме кожа и кости, поэтому объём размозжения мягких тканей значительно превышает размер раны. Кожа культи отслоена на большом протяжении прокси-мальнее раны. При отрыве конечности культи нервов и сосудов могут располагаться проксимальнее уровня отрыва. Раздавленные магистральные сосуды культи тромбированы, кровоточат только мышечные ветви и сосуды кости. Рана культи сильно загрязнена.
✎ Диагностика. Необходимо оценить механизм травмы, время, прошедшее с момента травмы, тяжесть общего состояния, объём кровопотери, наличие других повреждений (эхоэнцефалография, лапароскопия, рентгенография культи — возможны переломы выше уровня ампутации).
❐ Лечение:
● Прекращение действия травмирующего агента
● Реанимация — ИВЛ, непрямой массаж сердца
● Асептическая повязка, транспортная иммобилизация
● Противошоковые мероприятия: инфузии плазмозаменителей
● Максимально быстрая транспортировка в хирургическое отделение. Тактика ведения
● Оперативное лечение применяют после выведения пострадавшего из состояния травматического шока и стабилизации показателей гемодинамики и дыхания. Цель оперативного вмешательства — окончательная остановка кровотечения, удаление некротизированных тканей.
● Ампутацию конечности проводят как можно дистальнее. При отсутствии размозжения тканей культи применяют типичную ампутацию в пределах здоровых тканей. При размозже-нии тканей культи производят первичную хирургическую обработку, удаляя лишь нежизнеспособные ткани, с применением общепринятых методов обработки костей, сосудов и нервов. Рану оставляют открытой, не накладывая швов даже на мышцы. В дальнейшем накладывают отсроченные швы или проводят реампутацию.
● При выполнении ампутации у детей необходимо учитывать расположение зон роста, дальнейший рост костей, для чего создают запас мягких тканей. Показания к экзартикуляции в голеностопном и коленном суставах у детей шире, чем у взрослых. Культи у детей до 14 лет после этих вычленений меньше отстают в росте и в функциональном отношении более выносливы по сравнению с диафизарными культями.
● К протезированию приступают через 2-3 мес после заживления раны культи. Результаты протезирования зависят от длины культи, состояния окружающих мягких тканей (особенно мышц), амплитуды движений в проксимальном от культи суставе.
● При ампутации без выраженного размозжения мягких тканей возможна реимплантация конечности. Различают макрореплантацию (реплантация конечности после ампутации проксимальнее лучезапястного сустава или голеностопного сустава) и микрореплантацию (после ампутации дистальнее этих суставов). Чем проксимальнее произошла ампутация, тем проблематичнее восстановление функций. Ампутированный сегмент необходимо сразу охладить до 4 °С (при этом время ишемии удаётся увеличить до 20 ч) — сегмент помещают в пластиковый пакет, погружённый во второй пакет с ледяной водой, снаружи пакеты обкладывают льдом (ампутированная часть не должна соприкасаться со льдом) и направляют вместе с пострадавшим в отделение микрохирургии. Примерный интервал времени, в течение которого пострадавший должен быть доставлен в центр реплантаций:
● для пальцев, кисти, стопы — до 24 ч (без охлаждения — 12-14 ч)
● для предплечья и голени — до 20-24 ч (без охлаждения -10-12 ч)
● для плеча и бедра — до 12-16 ч (без охлаждения — 6-8 ч).
❐ Осложнения
● Травматический шок. Тяжесть шока зависит от уровня ампутации, наличия других травм и повреждений внутренних органов
✎ См. также: Недостаточность почечная острая, Синдром длительного раздавливания, Шок травматический МКБ
● Т11.6 Травматическая ампутация верхней конечности на неуточнённом уровне
● Т13.6 Травматическая ампутация нижней конечности на неуточнённом уровне
Кончик пальца является конечным сегментом верхней конечности. Прикосновения кончиков пальцев помогают человеку общаться с окружающим миром, в том числе читать шрифт Брайля и распознавать текстуру объектов размером не более песчинки. Потеря тактильной чувствительности после травмы может в той или иной мере нарушить привычную для человека трудовую деятельность. Как концевой орган, кончик пальца особенно уязвим, получая повреждения от захлопывающейся двери, молотка, пилы и множества других острых предметов.
Ногти служат для защиты кончиков пальцев и помогают, в известной мере, выполнять определенную мелкую работу. Потерю ногтевых пластинок тоже трудно компенсировать, поэтому их повреждения не должны восприниматься как малозначимые.
При первичном обследовании пациента с травмой кончика пальца обращают внимание на общее состояние пострадавшего, род занятий, определяют доминирующую кисть и уточняют, какой палец поврежден. После чего переходят к оценке повреждения, а в случае травматической ампутации определяют уровень и плоскость отрыва. Ампутация в косой плоскости может быть тыльной, ладонной или боковой. Ампутации в поперечной плоскости различают, главным образом, по уровню их локализации относительно ногтевой пластинки.
Лечение тыльных ампутаций, с дефектом кожи менее 1 см2 и без попадания в зону повреждения кости или сухожилия лучше проводить консервативным способом, с санацией раневой поверхности и частой заменой перевязочного материала. Заживление раны, включая полное закрытие эпидермисом, может продолжаться до девятой недели и даже дольше, если заживлением считать окончательное восстановление чувствительности, разрешение гиперпатии и холодовой непереносимости.
Более тяжелые повреждения с вовлечением в процесс кости или сухожилия можно лечить путем простой резекции костными кусачками обнаженной с тыльной стороны кости или с использованием более сложных способов, таких как свободная кожная пластика полнослойным лоскутом, пластика местными тканями или отдаленными кожными лоскутами. По имеющимся данным, дискриминационная чувствительность после пересадки полнослойного кожного лоскута составляла 10 мм и менее в 86% случаев, из них в 50% случаев она соответствовала или была меньше 6 мм, что можно отнести к хорошим результатам. К тому же, при использовании данного способа не было выявлено серьезных осложнений со стороны донорской раны и отсутствовали сообщения о холодовой непереносимости или некроза пересаженного лоскута.
В современной пластической хирургии для восстановления утраченных в области кончика пальца тканей продолжают использовать V-Y пластику с перемещением лоскутов, выкроенных с лучевой и локтевой стороны дистальной фаланги. В 1947 г. этот способ впервые применил Kutler на фаланге пальца.40 Суть методики состоит в том, что в пределах кожи и подкожно-жировой клетчатки отсепаровыва-ют заранее намеченные V-образные лоскуты с вершиной к дистальной межфаланговой бороздке. Кровоснабжение отделенных участков сохраняют. Мобилизацию лоскутов проводят путем отделения соединительнотканных тяжей от подлежащей кости. Лоскуты сшивают между собой над верхушкой пальца.
Техника V-Y перемещаемого лоскута в дальнейшем была модифицирована Atasoy с соавторами, которые в 1970 г. использовали ее для пластики ладонной поверхности. Выкраивание лоскута при этой методике более простое, а рубец располагается не над верхушкой пальца, а на границе кожи с ногтевой пластинкой, что уменьшает частоту развития гиперчувствительности. При оценке чувствительность этих лоскутов составила лишь около 73% от чувствительности одноименного пальца другой руки.
Другие типы лоскутов, предложенные для восстановления кончика пальца, включают островковый иннервируемый лоскут, выкроенный с одноименного пальца или других пальцев кисти, островковые тыльные метакарпальные лоскуты, а также свободные лоскуты, выделенные со смежных пальцев кисти или пальцев стопы. Не следует забывать о возможности успешной реплантации частично ампутированной подушечки пальца или части кончика пальца, относящейся к I зоне.
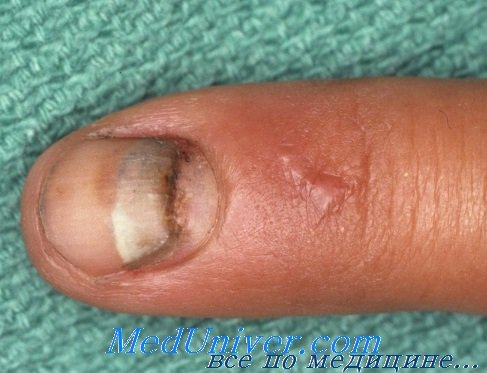
Травмы ногтевого ложа включают подногтевые гематомы, резаные раны, размозжение и отрывные повреждения. Лечение лучше начинать сразу, так как отсроченное оказание помощи вызывает больше проблем и осложнений, чем вовремя проведенные реконструктивные вмешательства.
Подногтевые гематомы составляют около 50% от всех травм ногтевого ложа. При выраженной клинической симптоматике и отсутствии перелома концевой фаланги оказание помощи сводится к эвакуации излившейся крови. Абсолютных показаний к дренированию не существует. При гематомах, занимающих более 50% площади ногтя или сочетающихся с переломом со смещением отломков дистальной фаланги, рекомендуется удалить ногтевую пластинку и восстановить целостность ложа.
При легких ранениях лечение может осуществляться с предварительным обезболиванием путем блокады пальцевых нервов и применением кровоостанавливающего жгута. Ногтевая пластинка удаляется с помощью распатора Freer, кровоостанавливающих зажимов или небольших, хорошо заточенных ножниц. После чего, под оптическим увеличением восстанавливается целостность матрикса хромированным или обычным кетгутом 6/0-го или 7/0-го номера. Для предупреждения спаечного процесса под ногтевой валик вводится ногтевая пластинка или кусочек рентгеновской пленки. При правильном размещении такая вставка не нуждается в дополнительном подшивании.
Сильное размозжение часто приводит к отделению ногтевой пластинки с частью матрикса. Для эффективного лечения может потребоваться микрореплантация или замещение участков матрикса. Если есть ногтевая пластинка с отделившимся матриксом, то последний осторожно отслаивается и в качестве трансплантата подшивается к поверхности дефекта. В случаях потери матрикса, но при наличии возможности сохранить длину фаланги, в качестве трансплантата используют ногтевой матрикс большого пальца стопы, а при повреждении нескольких пальцев пересаживают матрикс того пальца, который не представляется возможным сохранить. Время, затраченное на восстановление ногтя, окупается результатами лечения. Поэтому такая тактика является оправданной и представляет ценный опыт, как для врача, так и для пациента.
Отсроченное выявление утраты или травмы ногтя нередко связано с необходимостью полной реконструкции или удаления ногтя, чтобы получить безболезненное и косметически приемлемое состояние.
По мере развития автоматизации и техники безопасности отрывы пальцев встречаются реже. По нашим данным, они составляют 2,6%. Отрывы фаланг и пальцев в большинстве случаев происходят на производстве при попадании руки в движущиеся части механизмов, реже — от транспортных или бытовых травм. Отрывы чаще затрагивают дистальные фаланги пальцев; чем проксимальнее расположен отдел кисти, тем реже бывает первичная потеря его.
Под первичной потерей пальцев и части кисти понимаются отрывы, когда нанесенным повреждением отделяется та или иная часть от руки (рис. 126).
Водопроводчик М., 44 лет, в нетрезвом состоянии попал рукой под приводной ремень. В травматологическом пункте произведена первичная обработка: анестезия поперечного сечения в средней трети предплечья 0,25% новокаином 100 мл, кровоостанавливающий бинт на уровне обезболивания.
Рис. 126. Отрыв II—III—IV—V пальцев на уровне основания проксимальных фаланг.
а — вид кисти после травмы — оторванные пальцы принесены в повязке (рисунок с натуры); б — схема о рентгенограммы.
Очистка кожи, первичная обработка ран культей II—III—IV и V пальцев, удаление костных отломков, выравнивание костных культей и закрытие циркулярных ран трансплантатами по Красовитову и Янович-Чайнскому. Заживление ран с полным приживлением трансплантатов и хорошим формированием культей. Через полгода пострадавшему предложено реконструктивное вмешательство, от которого он отказался, мотивируя тем, что справляется с работой водопроводчика. Короткие культи, проксимальных фаланг подвижны и безболезненны.
Иногда пострадавшие приносят к хирургу оторванные части в повязке, но чаще они являются с открытой раной и изъяном тканей.
Распознавание отрывов, конечно, не затруднительно. Ранения с неполным отсечением, когда имеется связь поврежденной части с проксимальным отделом кисти, — это не отрывы, а осложненные раны или открытые переломы.
Принципы и методика обработки культи те же, что рассмотрены в разделе ран, но при этом следует строго соблюдать правила сохранения каждого сантиметра тканей. Перед хирургом встают следующие вопросы: целесообразно ли пришивать оторванные фаланги, можно ли использовать мягкие ткани с оторванных частей, как обработать культю при отрывах с ограниченным и с обширным повреждением тканей, разрушением руки, каковы особенности последующего лечения?
Почти каждый хирург, работающий в травматологическом пункте, пытается приживить оторванную часть или палец, но пока при истинном отрыве это осуществимо только в руках специалистов. Чаще встречаются сообщения о случаях полного или частичного успеха реимплантации пальцев и кисти, сохранивших связь с конечностью в виде узкого кожно-сосудистого мостика (субтотальные отрывы).
П. Д. Топалов (1967), разработавший специальную методику операции и камеру микроклимата, сообщает о реимплантации 42 отторгнутых пальцев у 32 пострадавших. У 30 больных достигнуто полное приживление, у 9 — частичное (с некрозом дистальных фаланг), полный некроз — у 3.
Реимплантации кисти, ампутированной на уровне запястья при современных достижениях микрохирургии, считается уже закономерной. Реимплантацию пальцев, отторгнутых проксимальней диафиза средней фаланги, Cobbett (1967) считает показанной во всех случаях, когда палец не размозжен. В настоящее время уже уточнены показания, необходимые условия и инструментарий, продолжительность микрохирургических восстановительных операций на пальцах (4—6 ч), разработаны методика шва пальцевых артерий, вен и нервов и детали послеоперационного периода. В специализированных отделениях хирургии кисти в ближайшие годы реимплантации кисти и пальцев будет завершающим этапом первичной обработки ран (Б. В. Петровский, В. С. Крылов, 1976).
Поэтому, если отторгнутая часть кисти сохранена, то пострадавшего следует направить для реимплантации в то лечебное учреждение, где имеются условия и специалист, занимающийся микрохирургией кисти. Такой подход особенно важен при отрывах большого пальца и множественных травматических ампутациях пальцев. Здесь используются все жизнеспособные ткани, различные способы пересадки, перемещения смежных пальцев с учетом их значимости для функции кисти. Успех первичной восстановительной обработки ран при отрывах части, целых пальцев и отделов кисти зависит от атравматичности, асептичности операции, тщательности восстановления анатомических соотношений: остеосинтеза, сосудистого шва артерий, вен и нервов пальца, умелого применения антикоагулянтов, антибиотиков. Весьма ответствен дальнейший процесс реабилитации пострадавшего.
При обширных травмах, когда одновременно имеются отрывы нескольких пальцев или части кисти и для покрытия раны культи недостаточно местных ресурсов, необходимо закрыть изъяны кожи пересадкой полнослойных трансплантатов или другими методами, соблюдая принципы сберегательной обработки.
Преимущество замещения изъянов культи трансплантатом и другими видами пересадки перед первичной ампутацией на протяжении состоит в том, что благодаря пересадке сохраняются от усечения дистальные части, которые в дальнейшем хорошо осваиваются больными или бывают пригодны для реконструктивных операций и протезирования. При этом рана заживает почти в те же сроки, что и после усечения (В. К. Калнберз, 1975).
В связи с этим пересматривается тактика при первичной обработке раны, осложненной повреждением ногтя. Отторгнутые ногтевые пластинки не выбрасываютсяг а после обработки укладываются в ложе й пришиваются (Masse, 1967). При отсутствии их используются специально заготовленные гомотрансплантаты ногтевых пластинок. В течение 3 нед они выполняют защитную и фиксирующую роль, а с началом роста нового ногтя — отпадают. При обработке открытых переломов отломки фаланги, связанные с ногтевым ложем, сохраняются, ногтевое ложе восстанавливается, края его раны сопоставляются и накладывается атравматичный шов, обеспечивающий рост ногтевой пластинки (рис. 127).
В последнее десятилетие вопрос о полноценном восстановлении кончика пальца вырос в проблему, обсуждающуюся в периодической печати, на симпозиумах и конгрессах хирургов. В результате обсуждения рекомендуется классификация разновидностей первичных потерь кончика пальцев (Р. А. Губанова, 1972; С. Я. Долецкий с соавт., 1976). Michon и соавт. (1970) и другие в основу классификации и рекомендаций замещения изъяна кладут уровень ампутации с учетом повреждения кости, матрицы ногтя и прикреплений сухожилий (рис. 129).
Сейчас обращается особое внимание па консервативный метод лечения культи путем долгосрочной повязки, под которой происходит спонтанное заживление при I—II уровйях. III и IV уровни ампутации требуют радикального иссечения матрицы ногтя и закрытия культи путем пластики (Е. В. Усольцева, 1961; С. Я. Долецкий и соавт., 1976).
Послеоперационное комплексное лечение при отрывах пальцев — это раннее, планомерное восстановительное обучение пострадавшего самообслуживанию и трудовым процессам. Оно осуществляется различными приемами, но все они направлены на то, чтобы развить и укрепить функциональные навыки, чтобы пострадавший освоил культи и реимплантаты пальцев. Этому способствуют: безболезненность операции, постельный режим, возвышенное положение руки, болеутоляющие и снотворные средства, контакт больного с хирургом и методистом лечебной гимнастики, ознакомление пострадавшего с прогнозом и с его ролью в процессе реабилитации.
Рис. 127. Схема фиксаций ногтевой пластинки.
Рис. 128. Различные виды пластики при отрывах и гильотинных ампутациях кончиков пальцев.
а — перемещение кожи на пальце; б — способ Транквили-Леали; в — лоскут на питающей ножке с соседнего пальца; г — с ладони; Э — микростебель по Хитрову.
Рис. 129. Четыре уровня травматической ампутации дистальной фаланги.
Дефект: 1 — мякиша; 2 — на уровне бугристости дистальной фаланги; 3 — на уровне диафиза дистальной фаланги; 4 — на уровне основания дистальной фаланги с повреждением матрицы ногтя и сухожилий.
Течение и исходы после первичных потерь пальцев и кисти сходны с открытыми переломами, но продолжительность лечения дольше. Особенно тяжело отражаются на функции кисти множественные потери фаланг; пострадавшие трудно приспосабливаются к работе, пока не окрепли и болезненны культи, и с этим нужно считаться.
Ампутация и экзартикуляция фаланг, пальцев, кисти. Необходимость ампутации фаланг, пальцев, части и всей кисти может возникнуть при обработке ран и открытых переломов, в процессе лечения не только повреждений, но и заболеваний кисти, а иногда и в период, далекий после травмы или заболеваний, когда кисть становится помехой и угрожает здоровью. В зависимости от времени различны цель, показания и техника ампутации.
Ампутация и экзартикуляция на протяжении пальца при первичной обработке ран в мирное время показаны только при рязмозжении пальца, т. е. при полном нарушении кровообращения, иннервации, повреждении сухожилий и скелета — это ампутация по первичным показаниям.
Вторичные показания к ампутации фаланг пальцев и кисти диктуются осложнениями, возникающими в течение раневого процесса, угрожающими жизни пострадавшего или сохранению органа, а также последствиями, снижающими функциональную пригодность кисти.
Вопрос о преимуществе ампутации перед экзартикуляцией решается хирургами сообразно уровню и тяжести повреждения тканей. Особое значение имеет сохранение мест прикрепления сухожилий сгибателей и разгибателей пальцев, оснований проксимальных фаланг, так как они поддерживают уцелевшие пальцы и препятствуют отклонению их в стороны, обеспечивают устойчивость и точное направление их движений.
При множественных ранениях, как уже указывалось, следует сохранять каждый миллиметр тканей, так как в первый момент трудно предугадать, какие пальцы и части кисти окажутся жизнеспособными и функционально пригодными.
19-летний ученик ПТУ Е. попал рукой в камнедробилку. Скорой помощью был доставлен в больницу, где установлен открытый перелом дистальной и средней фаланг II и V пальцев, перелом дистальной фаланги III и средней фаланги IV пальца. Под проводниковой анестезией произведена первичная обработка с вычленением II и V пальцев в проксимальном межфаланговом суставе с наложением на культи глухих швов. Рана IV пальца обработана, отломки сопоставлены и наложен глухой шов и вытяжение за мягкие ткани дистальной фаланги на шине Белера. Для дальнейшего лечения больной направлен в поликлинику. Острых болей не было, но на седьмой день развилась инфекция, швы на культях II и V пальцев разошлись, обнажились опилы фаланг, обозначился некроз IV пальца (рис. 130, а, см. вклейку). Дальнейшее лечение было продолжительным: дважды производилась реампутация II пальца, однократно реампутация IV и V пальцев, вскрывалась флегмона среднеладонного пространства. Пострадавший был нетрудоспособен 97 дней и признан инвалидом II группы.
У станочника Ц., 44 лет, хирург сохранил частично отторгнутые размозженные фаланги I—I I пальцев правой кисти. Исход благоприятен (рис. 130, б, в).
Техника ампутации пальцев
Операции усечения пальцев и кисти особых трудностей не представляют, но часто они бывают атипичными и индивидуальны у каждого пострадавшего. Однако основные правила ампутации пальцев должны соблюдаться в любых условиях. Вкратце они сводятся к следующим положениям.
Тщательная дезинфекция кожи кисти и предплечья. Полное обезболивание и обескровливание. Лоскуты кожи с подкожной клетчаткой выкраиваются длиной больше диаметра пальца с любой его стороны — ладонной, тыльной или боковой, где есть здоровая кожа. Мягкие ткани пересекаются до кости режущим движением на избранном уровне, оттягиваются кистевым ретрактором в проксимальном направлении и тщательно защищаются при перепиливании кости.
Например, у больного Б. при отрыве I—II и III пальцев на уровне проксимальных фаланг более ровная культя I пальца после обработки закрыта трансплантатом по методу Ларина. На культе II пальца ладонный и тыльный лоскуты оказались достаточными и были свободно сближены над опилом и сшиты. На III пальце мягких тканей было недостаточно для покрытия дефекта, и опил покрыт трансплантатами кожи, взятыми с отторгнутого пальца.
Культя после операции покрывается черепицеобразно наложенной давящей повязкой. При обширных повреждениях накладывается гипсовая лонгета с подкладкой или шина. Через сутки, не снимая полностью повязки, удаляют дренаж. Швы после ампутации снимаются позднее, чем обычно, — на 10—12-й день. Занятия лечебной гимнастикой начинаются, когда стихнет боль и минует опасность инфекции.
Экзартикуляция пальцев производится на основании этих же положений. Опыт показал, что успех ее во многом зависит от того, насколько тщательно иссечены суставная сумка и связки; хрящевая поверхность, если она не повреждена, сохраняется. При ампутации пальца на уровне диафиза пястных костей применяется чаще продольный разрез параллельно оси пальца, реже — ракетообразный и клиновидный, в зависимости от того, где на пальце имеется здоровая кожа; техника операции не стандартна.
При ампутации на уровне пястной кости, нястно-фалангового сочленения или у основания пальца, особенно первого, когда нет лоскута для покрытия культи, производится перемещение ткани, свободная пересадка кожи или изъян замещается филатовским стеблем.
Ампутация или экзартикуляция пальцев в период гнойного расплавления тканей нецелесообразна, так как дает большой процент осложнений, реампутации, удлиняет срок лечения и отягчает исход.
Щадящая тактика, принятая хирургами Советского Союза как в мирное, так и в военное время, вполне оправдана, так как при своевременной хирургической обработке раны, антибиотикотерапии, остеосинтезе и пластике кожи сохраняются и те пальцы, к усечению которых имеются относительные показания. Последующее комплексное лечение, реконструктивные вмешательства и трудовое обучение пострадавших способствуют восстановлению утраченных и приспособлению сохраненных функций. Сбереженные пальцы оказываются деятельными.
В современной литературе немало внимания уделяется вопросу о послеоперационных болях в культе. Связывая происхождение этих болей с развитием невромы на культе нерва, для профилактики ее хирурги применяли различные способы обработки конца усеченного нерва — от алкоголизации, замораживания хлорэтилом до каутеризации.
Однако причиной послеоперационных болей не всегда является наличие невромы, развивающейся на конце усеченного нерва, как это представлялось общим мнением. Боли чаще обусловлены раздражением аксонов воспалительным инфильтратом или сдавленней рубцовой тканью и сопутствующими вазомоторными расстройствами. Следовательно, наиболее действенным мероприятием, направленным на предупреждение этих осложнений, является профилактика развития воспалительных явлений в ране. Поэтому большая часть современных хирургов отказывается от каких-либо химических или физических воздействий на культю нерва при ампутации. Среднее число дней нетрудоспособности при первичных потерях и ампутации фаланг колеблется от 28,5 до 64,5.
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Читайте также:


