Травмы уха и сосцевидного отростка
По характеру возникновения и клиническому течению можно выделить две группы травматического мастоидита. К первой группе относятся воспаления сосцевидного отростка, развивающиеся в результате перелома основания черепа и стенок барабанной полости. Перфорации барабанной перепонки может иногда и не быть, гноетечение из уха появляется спустя известный срок после травмы. Мастоидит представляет собой дальнейшее развитие и распространение гнойного отита, таким образом вторичное заболевание, и мало отличается от обычного мастоидита. Однако переломы стенок барабанной полости облегчают переход инфекции внутрь черепа. В клинической картине мастоидита обычно превалируют симптомы поражения центральной нервной системы. Эти больные не попадают в отоларингологические отделения, часто у них даже не производится осмотр уха. Местные же изменения обычно не успевают развиться вследствие быстрой гибели таких больных.
Ulrich (1926) изучил большой материал хирургической клиники. Только у 2 больных дело дошло до мастоидита и оперативного вмешательства.
К первичным мастоидитам относят такие, когда травма непосредственно повреждает сосцевидный отросток. Наиболее частым видом такой травмы является огнестрельное ранение, более редким — тупой удар с переломом или повреждением отростка. В этой группе существует более тесная связь между интенсивностью травмы и характером поражения, чем в первой группе. Известную роль играет степень пневматизации сосцевидного отростка.
Наблюдаются закрытые повреждения, когда целость мягких покровов не нарушена. Поражение может ограничиться только периостом или кортикальным слоем, но может охватить также отросток или височную и даже соседние с пей кости.
Отличительной особенностью второго типа является внедрение инфекции в поврежденную ткань отростка. Кровоизлияния, секвестры создают благоприятные условия для развития воспалительного процесса. Инфицирование отростка проявляется рядом клинических признаков. Тупой удар в сосцевидный отросток может вызвать частичное или полное его разрушение и одновременно перелом основания черепа.
Первичные мастоидиты наблюдаются часто при ранении осколками в военное время; при профессиональной травме — редко. Учитывая значительный интерес этих случаев, приведем следующие наши наблюдения.
Больная Г. Месяц назад — удар по голове срубленным деревом. Потеря сознания. Кровотечение из обоих ушей и носа. Рвота. Периферический паралич правого лицевого нерва.
При поступлении в клинику: жалобы на боль за ухом, гнойные выделения из правого уха и понижение слуха. Сильная головная боль, бессонница. Правое ухо: центральная перфорация барабанной перепонки, обильные гнойные выделения. Болезненность сосцевидного отростка при надавливании. Вебер вправо. Ринне — отрицательный, шепот 0,2 м, резкое понижение восприятия всех камертонов, вестибулярный аппарат без изменений.
На рентгенограмме: клетки правого сосцевидного отростка имеют неясную структуру и плохо дифференцируются, перелома основания черепа не видно.
Через неделю температура 39°, резкие боли за ухом; операция: кортикальный слой местами синюшной окраски, кость мягка, легко удаляется ложкой; гной и грануляции; удалены секвестры, простирающиеся вплоть до твердой мозговой оболочки. В дальнейшем гладкое течение. Через 1,5 месяца восстановление лицевого нерва.
Парез лицевого нерва развился, по-видимому, в результате воспалительного процесса или кровоизлияния в канал, а не в результате непосредственного повреждения. В пользу этого говорит сравнительно быстрое восстановление его функций.
Большие разрушения, обнаруженные при операции, в значительной мере обусловлены пневматическим типом строения отростка, тонкостью кортикального слоя. При таком строении местные разрушительные действия травмы сказываются более резко.
Больной А., 45 лет. Полтора месяца назад — удар крылом машины но левому уху. Размозжена ушная раковина и повреждена кожа сосцевидного отростка. Кровотечение из уха. Сознания не терял. В Институте скорой помощи имени Склифосовского удалена большая часть раковины, наложены швы на кожу.
При поступлении: большой дефект ушной раковины, кость задней стенки слухового прохода обнажена на значительном протяжении, при зондировании подвижна; свищевой ход; наружный слуховой проход деформирован. Разглядеть барабанную перепонку не удается. Обильные выделения кровянисто-гнойного характера. Мягкие ткани сосцевидного отростка воспалены. Слух на левое ухо понижен. Камертон С4о9б не воспринимает. Опыт Ринне отрицательный. Акцентированная шепотная речь у раковины. Статика и кинетика — без изменений.
Радикальная операция левого уха: кость — грязновато-зеленого цвета; несколько секвестров, большой секвестр включает почти всю заднюю стенку слухового прохода, гной и грануляции.
У данного больного первичный травматический мастоидит. Открытое повреждение, разрушение костной ткани и секвестрация создали благоприятные условия для внедрения инфекции и развития воспалительного процесса.
Больной Д. С., 21 года, сцепщик вагонов. Во время сцепки получил удар железным кронштейном по правой скуловой кости и придавлен теменем к вагону. Поражение мягких частей в области скуловой кости, кровотечение. Сознания не терял. В Институте скорой помощи имени Склифосовского были удалены костные осколки и наложены швы.
Хорошее знание повреждений уха и их последствий важно для каждого практикующего врача. Причиной этих повреждений обычно бывают дорожно-транспортные происшествия, поэтому помощь больным с повреждениями уха сначала оказывают врачи скорой помощи или врачи общей практики.
а) Частота травм уха. Хотя повреждения уха составляют лишь 2-3% всех повреждений, у 45% больных с переломом основания черепа линия перелома распространяется также на височную кость, поражая среднее и внутреннее ухо.
P.S. После всех травм головы необходимо как можно раньше обследовать уши и придаточные пазухи носа. Поэтому врачу, который будет первым осматривать пострадавшего, необходимо обратить внимание на следующее:
• кровотечение или ликворея из уха или носа;
• наличие крови или ткани головного мозга в наружном слуховом проходе или полости носа;
• признаки поражения лицевого нерва;
• гематотимпанум, разрыв барабанной перепонки, а также повреждения в зоне барабанного кольца или стенки наружного слухового прохода;
• тугоухость;
• головокружение, нарушения равновесия, нистагм;
• кровотечение из носоглотки.
б) Этиология и патогенез перелома височной кости. Прямые переломы бывают вызваны действием внешней силы, концентрируемой на ограниченной поверхности, например при огнестрельных ранениях; в результате происходит проникающий, перфорирующий перелом с повреждением головного мозга.
Непрямые переломы возникают в результате действия диффузной внешней силы. Линия перелома проходит:
• либо вдоль оси пирамиды височной кости (продольный перелом), распространяясь на наружный слуховой проход;
• либо поперек пирамиды височной кости (поперечный перелом), распространяясь на костный лабиринт.
При обоих вариантах перелома вследствие разрыва твердой мозговой оболочки возникает сообщение между воздухоносными ячейками височной кости и субарахноидальным пространством черепной ямки. Возникает опасность распространения инфекции через слуховую трубу к мозговым оболочкам.
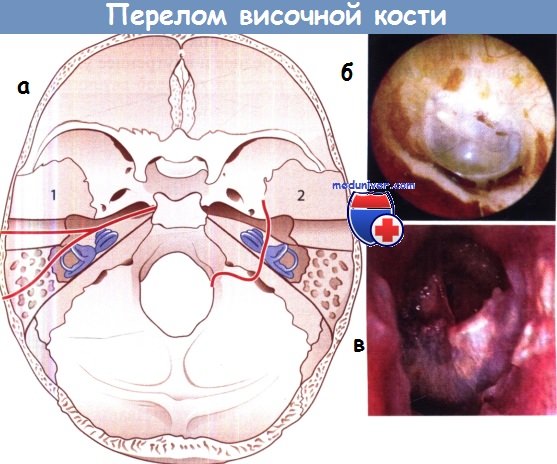
а - Переломы височной кости: 1 - продольные переломы; 2 - поперечный перелом.
б - Цереброспинальная жидкость (ЦСЖ) в барабанной полости после перелома височной кости.
в - Травматическая перфорация барабанной перепонки.
- Диагностика основывается на результатах отоскопии и КТ высокого разрешения.
г) Клиническая картина поперечных переломов пирамиды (в основном поражающих внутреннее ухо):
• Целостный наружный слуховой проход.
• Целостная барабанная перепонка; возможен гематотимпанум или скопление ЦСЖ в барабанной полости.
• Потеря слуха.
• Головокружение.
• Спонтанный нистагм, направленный в сторону здорового уха.
• Паралич лицевого нерва у 50% пациентов, обычно вызванный аксонотмезисом или нейротмезисом.
• Истечение ЦСЖ в носоглотку через слуховую трубу.
- Диагностика основывается на данных отоскопии, функциональных нарушениях и результатах КТ высокого разрешения. Из дополнительных исследований выполняют электромиографию и нейронографию, проводят пробу Ширмера и оценивают вкусовую чувствительность (густометрия) как показатель функции лицевого нерва.
д) Лечение продольных и поперечных переломов пирамиды височной кости. Необходимость своевременного лечения диктуется опасностью развития отогенного менингита. Поэтому с профилактической целью назначают длительную терапию высокими дозами антибиотиков широкого спектра действия.
При развитии осложнений (как ранних, так и поздних) показано хирургическое вмешательство с обнажением височной кости.
Неотложную операцию по упомянутым выше показаниям выполняют, как только позволяет общее состояние больного. Поскольку повреждений обычно бывает много, то необходима также помощь других специалистов. Очередность оказания помощи специалистами должна быть следующей:
1. Травматолог.
2. Нейрохирург.
3. Отолог.
4. Челюстно-лицевой хирург.
5. Офтальмолог.
- Показания к раннему отологическому вмешательству при переломе височной кости:
• Раннее развитие менингита (мастоидэктомия)
• Кровотечение из сигмовидного синуса (вскрытие ячеек сосцевидного отростка, тампонада или перевязка сигмовидного синуса)
• Длительная оторея (ушивание твердой мозговой оболочки и меры для облитерации сосцевидной полости)
• Паралич лицевого нерва с признаками прогрессирующего аксонотмезиса (если по данным нейронографии повреждено более 90% волокон, выполняют декомпрессию)
• Вдавленный перелом наружного слухового прохода (реконструкция наружного слухового прохода из-за опасности вторичной атрезии)
• Огнестрельные ранения височной кости (иссечение нежизнеспособных тканей и мелких костных осколков)
- Показания к отсроченному отологическому вмешательству при переломе височной кости:
• Антибиотикорезистентный посттравматический средний отит
• Хронический мастоидит (мастоидэктомия)
• Поздний паралич лицевого нерва с симптомами нарушения иннервации (декомпрессия лицевого нерва)
• Посттравматическая тугоухость (тимпанопластика, оссикулопластика)
• Посттравматическая холестеатома (мастоидэктомия, тимпанопластика)
е) Течение и прогноз перелома височной кости. Осложнения развиваются вследствие неадекватного лечения и несвоевременной диагностики повреждения и включают:
- Ранние осложнения перелома височной кости:
• Острый средний отит в сочетании с мастоидитом.
- Поздние осложнения:
• Хронический средний отит и мастоидит.
• Поздний отогенный менингит.
• Эпидуральный абсцесс.
• Отогенный абсцесс головного мозга.
• Посттравматическая холестеатома.
Видео урок нормальной анатомии височной кости черепа
- Вернуться в оглавление раздела "отоларингология"
Латеробазальные (отобазальные) переломы основания черепа (пирамиды височных костей). В данном разделе рассматриваются тупые (закрытые) травмы основания черепа, к которым относят переломы височной кости. Существовавшее ранее деление тупых травм основания черепа на сотрясение, ушиб (контузию) и сдавление мозга часто приводило к диагностическим ошибкам.
В настоящее время принята классификация черепно-мозговых травм по стадиям: I стадия — отсутствие неврологических нарушений и потери сознания; II — возвращение сознания в течение 48 ч, незначительные неврологические нарушения, отсутствие патологических изменений на ЭЭГ; III стадия — кома, тяжкие неврологические и вегетативные нарушения, резкие изменения ЭЭГ [Metzel Е., 1980].
Переломы пирамиды височной кости чаще всего относятся к черепно-мозговым травмам II и III стадии. При подозрении на перелом основания черепа больного необходимо немедленно госпитализировать для проведения интенсивной терапии совместными усилиями отоларинголога, невропатолога, нейрохирурга, анестезиолога, окулиста.
При опросе больного (если он в сознании) или его родственников и соответствующем исследовании переломы височной кости необходимо дифференцировать от диабетической или инсулиновой комы, апоплексического инсульта, эпилептического статуса. Прежде всего следует провести интенсивную терапию повреждений мозга.
При первом осмотре отоларингологом больного, у которого заподозрен перелом основания черепа, если он в сознании, необходимо выяснить, было ли заболевание ушей прежде, осмотреть уши, проверить слух (шепот и разговорная речь), по возможности провести камертональные пробы — Вебера и Ринне, установить наличие нарушений вестибулярной функции (головокружение, тошнота, рвота, спонтанный нистагм), определить состояние лицевого нерва (при наличии пареза выяснить, появился ли он сразу после травмы или несколько позже, установить, частичный или полный парез).
При обследовании больного, находящегося в бессознательном состоянии, необходимо установить, не возникло ли у него кровотечение или истечение цереброспинальной жидкости из уха, при отоскопии (если это возможно без очистки наружного слухового прохода) следует выяснить, нет ли повреждения наружного слухового прохода, разрыва или кровоизлияния в барабанную перепонку, кровоизлияния в барабанную полость (гематотимпанум). Необходимо выявить, есть ли у больного спонтанный нистагм.
Это определяют по отклонению глазных яблок при использовании общепринятой методики. У больных без сознания быстрый компонент нистагма при возвращении глазных яблок в исходное положение отсутствует.
Направление отклонения глазных яблок соответствует медленному компоненту.
Различают продольные (встречающиеся чаще всего), поперечные и редко наблюдающиеся атипичные (частичные) переломы пирамиды височной кости (рис. 1.1).
Поперечные переломы наиболее тяжелые. Они происходят при травме затылочно-височной области. Переломы проходят поперечно через пирамиду височной кости. Наружный поперечный перелом проходит через лабиринт и лабиринтную стенку барабанной полости, внутренний — через внутренний слуховой проход. При поперечных переломах чаще всего происходит немедленное, полное и небратимое одностороннее выпадение кохлеарной и вестибулярной функции.
Может возникнуть гематотимпанум, часто поражается лицевой нерв по периферическому типу на стороне травмы, может быть ликворея. Возможен отток цереброспинальной жидкости через слуховую трубу и оттуда через нос, что может привести к ошибочной диагностике фронтобазального перелома с риноликвореей. Паралич лицевого нерва чаще возникает сразу после травмы. Вращательное головокружение, тошнота, рвота сопровождаются резким горизонтально-ротаторным нистагмом в здоровую сторону всех трех степеней.
Продольные переломы наблюдаются при травме затылочно-теменной области. Они чаще всего проходят по верхнему краю пирамиды, через верхнюю стенку слуховой трубы, барабанной полости, наружного слухового прохода, (и невидный отросток и барабанную перепонку и часто осуществляются в чешую височной кости. Чаще всего продольные переломы не достигают лабиринтной капсулы, Клиническая картина при них менее выражена, чем при поперечных переломах. Может наблюдаться незначительна кровоизлияние из наружного слухового прохода, при разрыве твердой мозговой оболочки возможна ликворея.
При отоскопии (если она перелои верхнезадней стенки наружного слухового прохода типичным ступенчатым выступом и разрыв барабанной перенонки в верхнем квадранте. У небольшой части больных возникает периферический парез лицевого нерва на стороне поражения. Подкожная эмфизема или пульсирующая гематома в области сосцевидного отростка свидетельствуют о его повреждении, в последнем случае с участием сигмовидного синуса, что сопровождается сильным кровотечением из наружного слухового прохода.
При исследовании глуха выявляют тугоухость проводящего типа, значительно выраженную при разрыве цепи слуховых косточек. Проба Ринне отрицательная, проба Вебера латерализует звук в сторону поражения. Редко наблюдается смешанная тугоухость с незначительным нарушением воспринимающего компонента. Вестибулярная функция чаще сохраняется, и только в редких случаях наблюдаются нерезкий нистагм в здоровую сторону, легкое и непродолжительное головокружение при резком повороте головы.
Диагноз переломов пирамиды височной кости установливают на основании данных анамнеза и клинико-рентгенологической картины, однако при рентгенографии височных костей далеко не всегда удается выявить перелом. При поперечных переломах височной кости более точна компьютерная томография [Valvassori G., 1985].
Лечение. Первая помощь состоит в наложении стериальной повязки на ухо и срочной транспортировке в стационар (отделение интенсивной терапии или нейрохирургическое). При выявлении латеробазального перелома височной кости проводят консервативное лечение. То или иное вмешательство на височной кости в случае необходимости осуществляют после ликвидации последствий мозговой травмы с помощью антибиотиков, дегидратации, всего арсенала интенсивной терапии.
Хирургическое лечение показано прежде всего при гнойном среднем отите, как возникшем после травмы, так и предшествующем ей (соответственно расширенная мастоидотомия или радикальная операция на ухе).
Операция носит профилактический характер, так как линия перелома часто закрывается лишь соединительной тканью и при наличии инфекции в среднем ухе существует опасность развития менингита, даже через несколько лет. Операцию с целью предотвращения развития менингита производят и при рентгенологическом выявлении оскольчатого перелома в области крыши антрума.
При обеих формах менингита наблюдается сходная картина — повышенное давление цереброспинальной жидкости, увеличение содержания в ней белка и цитоз. Если через несколько дней после массивной антибиотикотерапии состав цереброспинальной жидкости не улучшается, то, значит, речь идет об истинном инфекционном менингите. В связи с этим можно выждать несколько дней с операцией по поводу менингита, если нет других показаний к ее проведению, например стойкой, интенсивной ликвореи, возможного, судя по рентгенограмме, внедрения осколков в твердую мозговую оболочку.
Ликворея при латеробазальном переломе височной кости обусловлена повреждением твердой мозговой оболочки, прямым сообщением с базальными цистернами. Лечение, как правило, консервативное, поскольку в этой зоне раневое отверстие прочно закрывается вследствие эпидермизации в области наружного слухового прохода, что гарантирует от проникновения инфекции. Спонтанное заживление происходит в течение нескольких недель.
Однако при упорной, обильной ликворее, свидетельствующей о возникновении обширного дефекта твердой мозговой оболочки, как и при истинном менингите, показана операция на височной кости (проводимая ото- и нейрохирургом) с широким обнажением средней черепной ямки и закрытием дефекта фасцией височной мышцы или лиофилизированной твердой мозговой оболочкой. Если имеется трещина лабиринта, то ее также закрывают фасцией. На самом лабиринте операцию обычно не производят.
При поверхностном ранении мозга удаляют костные осколки, аспирируют мозговой детрит. При более обширном и глубоком повреждении мозговой ткани необходимо привлечь к выполнению операции нейрохирурга. Если парез лицевого нерва возник после травмы, то операция на лицевом нерве не показана или может понадобиться позднее. При парезе, возникшем одновременно с травмой черепа, необходимо произвести операцию в возможно более ранний период после ликвидации последствий повреждения мозга.
При стойкой и значительной проводящей тугоухости, сохраняющейся свыше месяца, показана тимпанотомия с коррекцией нарушений цепи слуховых косточек (вывихи, переломы). В случае повреждения сосцевидного отростка с ранением сигмовидного синуса необходимо широкое обнажение синуса с тампонадой его просвета или, если возможно, по Уайтингу. При изолированных переломах сосцевидного отростка (подкожная эмфизема, данные рентгенографии) операция необходима лишь в случае повреждения сигмовидного синуса или лицевого нерва.
Тупые (закрытые) травмы черепа без повреждения пирамиды височных костей. Подобные повреждения возникают во время драки, спортивных соревнований, дорожных происшествий, в результате бытовых или производственных травм. При этом показана неотложная госпитализация пострадавшего. Участие в лечении отоларинголога необходимо при часто возникающих во время этих травм (I—II стадия черепно-мозговой травмы) кохлеовестибулярных нарушениях.
Если при латеробазальных переломах с вовлечением пирамиды височной кости в большом числе случаев наблюдается прямое повреждение лабиринта (при поперечных переломах), то при рассматриваемых травмах отмечается (в основном во II стадии) его сотрясение, обусловленное толчкообразным давлением цереброспинальной жидкости вследствие внезапного смещения ее большого количества в черепе.
При указанных травмах в той или иной степени страдают все звенья кохлеарного и вестибулярного аппаратов, но практически речь идет о лабиринтных нарушениях. При I стадии черепно-мозговой травмы эти нарушения слабо выражены и большей частью спонтанно исчезают. При II стадии чаще отмечаются двусторонняя тугоухость смешанного характера и вестибулярные нарушения (спонтанный нистагм, головокружение и пр.).
При экспериментальных пробах выявляют возбуждение или угнетение вестибулярных функций. После завершения интенсивной терапии по поводу ушиба мозга или субарахноидального кровоизлияния необходимо длительное повторное лечение с применением седативных препаратов, транквилизаторов, внутримышечных инъекций кокарбоксилазы, АТФ, витаминов (А, В6, Е), приема стугерона, кавитона.
Что такое сосцевидный отросток
Сосцевидный отросток имеет вид перевернутого конуса с вершиной, обращенной книзу, и основанием, обращенным кверху. Форма и величина отростка весьма разнообразны. На нем различают наружную и внутреннюю поверхность.
Наружная его поверхность (planum mastoideum) более или менее гладкая, только верхушка шероховата от прикрепленного m. sterno-cleido-mastoideus. Верхней границей отростка служит linea temporalis, составляющая продолжение скуловой дуги кзади и соответствующая дну средней черепной ямки.
Ниже linea temporalis, на уровне наружного слухового прохода и непосредственно за ним, на planum имеется небольшая плоская ямка - fossa mastoidea. У верхне-задней стенки наружного слухового прохода почти всегда имеется шип - spina supra meatum seu spina Henle, а позади него ямка - fossa supra meatum. Они являются весьма важными ориентировочными пунктами при операции на сосцевидном отростке.

Сосцевидный отросток при рождении отсутствует. Костные стенки барабанной полости и антрума состоят из детской диплоэтической кости, т. е. кости с красным лимфоидным костным мозгом. Из разрастания этой кости и образуется сосцевидный отросток.
Лимфоидный костный мозг превращается в слизистый: в нем исчезают лимфоидные клеточные элементы. Слизистый костный мозг совершенно аналогичен миксоидной ткани. При рассасывании костных стенок слизистый костный мозг попадает в такие же условия, как и эмбриональная миксондная ткань сразу после рождения.
В стенках воздушных полостей под влиянием раздражения нарушается эпителиальный покров, образуются глубокие воздушные щели — начало новых воздушных полостей. Этот процесс продвигается постепенно вглубь вместе с ростом сосцевидного отростка.
У ослабленных детей (рахит, туберкулез и пр.) течение процесса замедлено; остатки миксоидной ткани в виде наслоения рыхлой соединительной ткани на стенках полости, сохранение диплоэтической кости и задержка пневматизаций наблюдаются и В более поздние сроки. В большинстве случаев миксоидная ткань исчезает на первом году или в первые годы жизни.
С возрастом миксоидная ткань значительно уплотняется, образуя в барабанной полости и антруме тяжи, перемычки. При гнойном воспалении эти тяжи и перемычки создают значительные препятствия для свободного оттока гноя из уха и потому могут явиться одной из причин перехода острого отита в хронический.
Указанные особенности строения слизистой оболочки среднего уха у новорожденных имеют большое практическое значение. Наличие миксоидной ткани, представляющей благоприятную среду для микроорганизмов и легко подвергающейся гнойному распаду, обусловливает частоту гнойного отита у новорожденных и грудных детей.
Типы сосцевидного отростка
По внутреннему строению сосцевидные отростки делят на три типа:
- пневматический - с преобладанием в нем больших или меньших клеток, содержащих воздух;
- диплоэтический - с преобладанием в нем диплоэтической ткани;
- смешанный - диплоэтически - пневматический.
Первый тип наблюдается в 36%, второй в 20%, а третий в 44% (по Zuckerkandl'ю). Нередко встречаются сосцевидные отростки с плотной костью, или т. н. склерозированные, без клеток и без диплоэтичности. Такие отростки многие авторы не выделяют в особый тип, а рассматривают их как следствие длительного, хронического воспаления в среднем ухе и в отростке.
Заболевания при которых болит сосцевидный отросток
При остром гнойном воспалении среднего уха процесс иногда переходит на клетки сосцевидного отростка, расплавляя их перегородки и образуя полости, заполненные грануляциями или гноем: развивается острый мастоидит.
Костные разрушения могут идти как по направлению к поверхности коркового слоя сосцевидного отростка, так и в сторону средней и задней черепных ямок. В последние 10—15 лет мастоидиты встречаются реже ввиду весьма успешного излечения острого воспаления среднего уха антибиотиками.
Повышенная температура (от субфебрильной до 39—40°), боли в сосцевидном отростке, головная боль, бессонница, пульсирующий шум и боль в ухе. В слуховом проходе обнаруживается много густого вязкого гноя, выделяющегося через прободение барабанной перепонки, а также свисание задневерхней стенки костного отдела слухового прохода; отмечается болезненность при пальпации сосцевидного отростка.
При разрушении наружной костной пластинки гной из сосцевидного отростка проникает под надкостницу и мягкие покровы. В дальнейшем образуется поднадкостничный гнойник сосцевидного отростка. Осложнения: паралич лицевого нерва, воспаления внутреннего уха, внутричерепные осложнения и сепсис.
При распознавании необходимо исключить фурункул слухового прохода, при котором слух не изменен, сужен наружный хрящевой отдел слухового прохода и иаблюдаетси резкая болезненность при надавливании на козелок или при потягивании за ушную раковину, чего не бывает при остром мастоидите.
Лечение то же, что и при острых гнойных воспалениях среднего уха. Обязательно применение антибиотиков. В случае неуспеха — операция в условиях стационара
Болезненность сосцевидного отростка может являться симптомом
Вопросы и ответы по теме "Сосцевидный отросток"
Вопрос: Добрый день! В течение уже года резкие боли над ухом справа, бывают отдачи боли в в правую заднюю часть головы. Заключение КТ "КТ картина образования сосцевидного отростка жировой структуры, вероятно липома". Что это такое и может ли от этого быть сильные боли. Требуется ли хирургическое вмешательство. Спасибо.
Ответ: Липома (жировик) — доброкачественная опухоль, развивающаяся из жировой ткани. Липома представляет собой капсулу наполненную жировой тканью. Консервативное лечение в данном случае не подходит. Проводится хирургическая операция удаления. Подкожные липомы удаляются под местной анестезией вместе с капсулой, более глубокие – под общим обезболиванием.
Вопрос: Здравствуйте, у меня болезненность при пальпации в месте прикрепления мышцы к сосцевидному отростку, больше симптомов пока нет.
Ответ: Вам нужна очная консультация лора для осмотра.
Вопрос: МР-признаки воспалительных изменений сосцевидного отростка левой височной кости, детя 6 лет, лечится ли это медикоментозно?
Ответ: Мастоидит - гнойное воспаление острой формы сосцевидного отростка височной кости, в области за ухом. Лечение мастоидита у детей проводится на основе следующих важных пунктов: возраст ребенка; история заболевания; общее состояние здоровья; протекание болезни. В большинстве случаев ребенку проставляют курс антибиотиков. При неэффективности консервативного лечения и наличии осложнений проводится операция.
Вопрос: Здравствуйте, у меня по рентгену обнаружили склероз сосцевидного отростка, есть шум в левом ухе. Подскажите как убрать шум? Спасибо.
Ответ: Здравствуйте. Шум в ушах может быть связан с различными заболеваниями, для диагностики и лечения может потребоваться обращение не только к ЛОРу, но и к сурдологу, психиатру, ангиохирургу, нейрохирургу, невропатологу.
Вопрос: Здравствуйте. На МРТ дали диагноз: правосторонний мастоидит. Обязательно ли идти к врачу? Как нужно лечить?
Ответ: Здравствуйте. Действительно это опасная болезнь, которую надо лечить, пока она еще не развита у человека до конца. Мастоидит может вызывает серьезные боли, гноения, проблемы со слухам. У него существует несколько стадий, чем раньше диагностируют, тем легче и быстрее лечится.
Вопрос: Здравствуйте! Я попала в больницу с диагнозом острый средний гнойный отит. Перешло в мастоидит, сделали операцию, рану держали открытой 5 недель, затем вставили биостекло. Через неделю опухли хрящи ушной раковины. Вытащили биостекло и месяц держали рану открытой, затем просто зашили. Через день после выписки у меня снова перехондрит. Эта болезнь вообще лечится?
Ответ: Здравствуйте. Воспаление сосцевидного отростка височной кости и воздухоносных ячеек, в том числе сосцевидной пещеры (mastoid antrum), которая со общается с полостью среднего уха. Причиной воспаления, как правило, является бактериальная инфекция, распространяющаяся из среднего уха. Обычно лечение проводится с помощью антибиотиков, однако в запущенных случаях иногда возникает необходимость в проведении хирургического вмешательства. Эта болезнь лечится. Нужно строго соблюдать рекомендации врача. Если вы сомневаетесь в том, что лечение Вам не было оказано должным образом, то советую обратится к другому лечущему врачу, который осмотрев Вас поставит Вам диагноз и назначит Вам лечение.
Вопрос: Здравствуйте! Могу ли я заболеть мастоидитом после перенесенной травмы головы?
Ответ: Здравствуйте. При травмах высока вероятность повреждения покрывающей сосцевидный отросток надкостницы, что может стать причиной боли.
Вопрос: Здравствуйте! Моей маме 69 лет, у нее 45 лет болит голова, всю жизнь на обезболивающих. Два раза в год случается обострение: боли очень сильные, приступообразные, так может продолжаться месяц, потом легче. Кто только не обследовал и какие диагнозы только не ставили, от мигрени до Синдрома Арнольда Киари. Вчера, после очередного МРТ поставили правосторонний мастоидит. Сколько ее помню, она всегда жаловалась на боль за ухом во время обострения. Может ли такой диагноз так скрываться, неужели за десятки лет мастоидит себя не проявил? Спасибо!
Ответ: Здравствуйте. Для точной диагностики патологии уха и выявления мастоидита применяется метод КТ (компьютерная томография) височных костей. Вашей маме вероятно сделали МРТ (магнитно-резонансную томографию) головного мозга, по этим снимкам можно сделать ошибочный вывод. В любом случае, диагноз может установить только врач клинической практики, в Вашем случае - ЛОР- отохирург, на основании жалоб больного, истории его болезни, данных осмотра ЛОР-органов, а также результатов анализов( крови и др). Мастоидит - осложнение среднего отита, когда воспалительный процесс выходит за пределы среднего уха в ячейки сосцевидного отростка височной кости. В результате разрушения кости воспалительный процесс может распространиться на оболочки головного мозга и вызвать такие осложнения, как менингит, энцефалит, абсцесс мозга. Лечение - только оперативное.
Вопрос: Здравствуйте! У мамы (47 лет) около 10 лет назад появился шум в ухе, обратилась в больницу, сказали воспаление евстахиевой трубы, отит. Пролечили, шум никуда не делся. Спустя 3 года она опять легла в ту же больницу под скальпель, т.к. в сосцевидном отростке височной кости черепа скапливался гной, который и удалили хирургическим путем. Ничего не изменилось в плане слуха: и шум и слабый слух остались. Провели катетеризацию, но катетер просто сам вышел через несколько дней, при этом ничего из уха через него не выделялось. Последние 2 недели у нее начал выделяться гной из уха, к этому симптому прибавилось еще, как сказал врач, воспаление лицевого нерва, рот, глаз, бровь, всю левую сторону лица (слева была операция на этой косточке) "перекосило". Вчера было МРТ, которое и показало воспаление в сосцевидном отростке височной кости черепа - мастоидит. На данный момент ее лечат от воспаления лицевого нерва. прописали антибиотики. Вопрос: если, повреждение лицевого нерва - это осложнение воспаления среднего уха, то почему лечат осложнение, а не причину заболевания? Какое лечение она должна получать на данный момент? Надо ли ей после невралгии, где она сейчас, обращаться к лор-врачу и какая вероятность, что вновь потребуется операция?
Ответ: Здравствуйте. Повторная операция на сосцевидном отростке понадобится если сохранится гнойное вовпанение данной области. При неврите лицевого нерва необходимо проведение своевременного лечения - отсрочка в лечении может привести к необратимым последствиям. Оценить адекватность проводимого лечения у нас нет возможности по объективным причинам.
Читайте также:


