Тяжелое инфекционное заболевание развивающееся вследствие заражения крови
Все раны, кроме операционных, следует считать инфицированными, то есть имеющими микробное загрязнение!
Особую опасность представляют раны от укусов животных в связи с возможностью передачи со слюной животного тяжелых инфекционных заболеваний, в том числе бешенства. Ранения часто сопровождаются общей реакцией организма в виде шока, обусловленного интенсивной болью и кровотечением. Непосредственно после ранения опасными для жизни являются кровотечения, а в более поздние сроки - инфекция, развивающаяся в ране, вплоть до развития грозных осложнений - сепсиса или столбняка.
Сепсис в переводе с греческого языка означает гниение. Это тяжёлое инфекционное заболевание человека, которое развивается как системная воспалительная реакция при попадании в кровь инфекционных агентов (бактерий или одноклеточных грибов) или их токсинов. Среди людей, не имеющих отношения к медицине, сепсис нередко называется заражением крови. Он характеризуется тяжелым прогрессирующим течением и отсутствием тенденции к спонтанному выздоровлению. Несмотря на возросшие возможности антибактериальной и противогрибковой терапии показатель летальности при сепсисе остается достаточно высоким.
Возбудителями сепсиса могут быть любые бактерии (стафилококки, стрептококки, пневмококки, менингококки, сальмонеллы, энтерококки, синегнойная палочка, клебсиелла) или грибы (рода Candida, Aspergillus). Возникновение сепсиса обусловлено не столько свойствами самого возбудителя, сколько состоянием иммунной системы человека, в частности неспособностью к локализации возбудителя в первичном очаге инфекции. Один и тот же стафилококк может у отдельных лиц находиться на слизистых оболочках без развития какой-либо патологии, а у других - вызвать сепсис с летальным исходом. Наиболее часто сепсис развивается у людей с ослабленным иммунитетом вследствие тяжелых заболеваний, обширных операций, обильной кровопотери, недостаточного питания или применения иммуносупрессивных препаратов.
Попадание инфекционных агентов в кровеносное русло может произойти либо при генерализации какой-либо местной инфекции, либо при занесении микроорганизмов извне при оперативных вмешательствах, катетеризации вен и других медицинских манипуляциях. Первичным септическим очагом может быть любая инфекция мягких тканей, костей, суставов и внутренних органов: обширная раневая или ожоговая поверхность, гнойные заболевания кожи (карбункул, фурункул, флегмона), остеомиелит, инфекции мочеполовых путей и др.
Особенность сепсиса заключается в том, что его симптомы схожи вне зависимости от возбудителя, так как являются неким ответом организма человека на сверхсильное инфекционное поражение, с которым иммунитет не в состоянии справиться в очаге инфекции.
Клиническая картина складывается из симптомов общей интоксикации и проявлений болезни, обусловленных инфекционными очагами. Интоксикация проявляется резкой слабостью, потерей аппетита, лихорадкой с ознобом, тахикардией, снижением АД и одышкой. Характерно множественное поражение органов и систем с развитием сердечной, дыхательной, почечной, надпочечниковой недостаточности и пр. При обследовании выявляются высокий лейкоцитоз, реже лейкопения, резко увеличенная СОЭ, лимфопения, гипопротеинемия.
Газовая гангрена – это анаэробная инфекция, которая развивается вследствие обширных повреждений ткани. Как правило, ее вызывают: огнестрельные ранения, рвано-ушибленные раны, открытые переломы и отрывы конечностей, ранения толстого кишечника, другие тяжелые травмы. Чем больше масштаб повреждений тканей тела и чем больше они загрязнены, тем благоприятнее условия для развития инфекции. Возбудитель газовой гангрены – аэробные микробы, которые питаются омертвевшими клетками, находящимися в ране. В процессе размножения эти микробы выделяют специфический газ. Он не только является одним из характерных симптомов наличия инфекции, но и вызывает обширную интоксикацию жизненно-важных систем организма. Как правило, инфекция развивается в течение первых суток с момента травмы, но в некоторых случаях признаки заболевания появляются значительно позднее. Отметим также, что при диагнозе газовая гангрена лечение должно проводиться в максимально сжатые сроки, поскольку болезнь крайне опасна и нередко приводит к гибели пациента.
Симптомы гангрены газовой
Хотя газовая гангрена в мирных условиях встречается редко, о ней всегда нужно помнить при любых ранениях как конечностей, так и туловища.
Наиболее вероятно развитие газовой гангрены при транспортных и шахтных травмах с локализацией ранений в области бедер, ягодиц; у лиц, обслуживающих крупный рогатый скот, свиней, овец. коз, особенно если несчастный случай произошел в том месте, где содержатся животные, и рана загрязнена навозом.
Столбняк, бешенство
Столбняк - инфекционное заболевание, которое характеризуется токсическим повреждением центральной нервной системы, что вызывает судорожное сокращение мышц всего тела тонического и клонического характера.
С открытием возбудителя стало известно, что столбняк - раневая инфекция, осложняющая поврежденные кожные покровы и слизистые. Заражение чаще всего происходит при травмах, загрязнении раны во время работы на огороде или в поле, при хирургических вмешательствах, проводимых с нарушением санитарных условий.
Возбудитель - анаэробная палочка. Бактерии обитают и размножаются в организмах животных и человека и выделяются в окружающую среду с испражнениями. Попадая в почву, они превращаются в споры, которые сохраняют жизнеспособность многие годы. Споры устойчивы к действию неблагоприятных факторов внешней среды.
Попадая в организм человека, споры превращаются в вегетативные формы. Возбудитель проникает через поврежденные кожные покровы, раневую поверхность при различных травмах, ссадинах, при родах или абортах, совершенных в антисанитарных условиях.
Столбнячная палочка вырабатывает очень сильный эндотоксин, который по лимфатическим и кровеносным сосудам, нервным стволам проникает в центральную нервную систему, поражая ее.
Наиболее частой причиной смерти при столбняке является асфиксия вследствие клонических судорог дыхательных мышц. На втором месте стоит паралич сердечной деятельности при поражении соответствующих центров токсином, особенно на фоне пневмонии и сепсиса.
Инкубационный период составляет от 2 до 30 суток. Чем короче инкубационный период, тем тяжелее протекает заболевание.
По распространенности процесса столбняк подразделяют на общий, или генерализованный, и местный. У человека заболевание, как правило, протекает по типу общего столбняка. Симптоматика болезни в таких случаях развивается по нисходящему типу.
Заболевание чаще начинается постепенно. Больные ощущают слабость, недомогание, бессонницу, чувство стеснения за грудиной, могут беспокоить тупые ноющие боли в области уже закрывшейся раны.
Ранним признаком заболевания является затруднение при открывании рта -- тризм, который возникает в результате судорожного сокращения жевательных мышц. Судорожные сокращения могут быть настолько сильными, что больной иногда не может открыть рот. Рот больного растягивается, брови приподнимаются, на лбу образуются глубокие морщины, лицо приобретает вид застывшей гримасы (так называемая "сардоническая улыбка").
В дальнейшем судороги распространяются на другие мышцы (головы, шеи, глотки, конечностей). Голова больного запрокидывается, тело изгибается дугой так, что только затылком и ягодицами опирается о постель, -- опистотонус. Мышцы живота резко напряжены. Судороги усиливаются при ничтожных внешних раздражителях (легкий шум, свет, прикосновения).
Приступы судорог очень мучительны. Повторяются по нескольку раз в день. Температура тела может повышаться до 40--42 оС. Судороги могут охватывать дыхательную мускулатуру, в результате чего возникает одышка, цианоз, мучительная, а иногда и смертельная асфиксия (удушье); чем тяжелее заболевание, тем продолжительнее судороги.
Одной из тяжелейших форм болезни является так называемая головная форма столбняка, описанная впервые Бруннером, когда поражаются жизненно важные центры продолговатого мозга. В судорожный процесс вовлекаются преимущественно мышцы лица и шеи, нарушается процесс проглатывания пищи и даже воды (гидрофобия), невозможны дыхательные движения.
Бешенство - острое инфекционное заболевание, возникающее после укуса зараженного животного, протекающее с тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом.
Причиной заболевания является вирус бешенства. Возбудитель - содержащий рибонуклеиновую кислоту нейротропный вирус из обширного рода вирусов, поражающих животных и растения. Он имеет древнейшее происхождение. Его ближайшие родственники вызывают везикулярный стоматит - опасное заболевание лошадей, крупного рогатого скота и свиней, сопровождающееся образованием пузырьков в полости рта, поражением копыт и вымени, а также эфемерную лихорадку крупного рогатого скота, встречающуюся в Африке и Австралии. Сюда же относятся многие вирусы беспозвоночных животных.
Возбудитель чувствителен к высоким температурам и устойчив к низким. Быстро разрушается под действием щелочей и кислот, погибает от действия йодистых препаратов и фенола.
Процесс развития болезни
Вирус бешенства проникает через поврежденную кожу. В мышцах у места повреждения он размножается, затем по нервам распространяется в центральную нервную систему. В ней он продолжает размножаться с повреждением нервной ткани, и по нервам же попадает в слюнные железы.
Инкубационный период длится от 10 дней до 1 года и более (в среднем - 1-2 мес). Его продолжительность зависит от количества попавшего в рану вируса, объема пораженной ткани, расстояния, которое вирус должен преодолеть от места внедрения до центральной нервной системы, возраста укушенного (у детей инкубационный период короче, чем у взрослых).
Заболевание начинается с общего недомогания, головной боли, сухости во рту, снижения аппетита, небольшого повышения температуры тела, мышечных болей, болей в горле, сухого кашля, может быть тошнота и рвота. У 50-80% больных в месте укуса появляются неприятные ощущения (жжение, тянущие боли с иррадиацией к центру, зуд, повышенная чувствительность). Иногда рубец на месте бывшего укуса вновь становится красным и припухает. Больной подавлен, замкнут, отказывается от еды, у него возникает бессонница, кошмарные сновидения, он испытывает беспричинный страх, чувство тоски.
Через 1-3 дня у больного появляется беспокойство, тревога и водобоязнь. При попытке питья, а вскоре и при виде воды, даже при упоминании о ней у больного появляется чувство ужаса и болезненные спазмы мышц глотки и гортани, дыхание становится шумным в виде коротких судорожных вздохов. Подобные судороги затем возникают при звуке льющейся воды. Судороги могут развиться от дуновения в лицо струи воздуха, от яркого света, шума, прикосновения к коже. Больной становится агрессивным, буйным. У него нарушается сознание, появляются судороги, параличи. Смерть наступает от паралича дыхания. Продолжительность болезни - не более недели.
5.________
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]


Что такое сепсис?
Наиболее частые возбудители, которые приводят к заражению, это бактерии стафилококки, стрептококки, кишечная палочка, а также различные грибы.
Причины сепсиса у взрослых
Наиболее частая причина сепсиса – это попадание в кровь вредных микроорганизмов – бактерий, грибков и вирусов. И чем сильнее заражается организм, тем тяжелее протекает заболевание. Особенно это касается тех случаев, когда инфицирование происходит сразу несколькими видами возбудителей.
Сепсис часто может развиваться на фоне ослабленной иммунной системы. Это происходит при онкологических заболеваний, при ВИЧ, при приеме препаратов, ослабляющих иммунную систему, при лучевой терапии и других факторах.
В ряде случаев сепсис может развиваться при распространении бактерий, которые полезны для организма. Например, кишечных бактерий, которые помогают переваривать пищу. При ослабленном иммунитете эти бактерии становятся опасными. При их попадании в кровь развивается интоксикация.
Виды сепсиса у взрослых
Сепсис может развиваться на фоне различных инфекционных заболеваний. Например:
- Тяжелая ангина;
- Пневмония;
- Онкологические заболевания;
- СПИД;
- Перитонит;
- Воспаление среднего уха (отит);
- Другие тяжелые раны и инфекции.
Различают три фазы развития сепсиса:
-
Токсемия – начальная фаза заболевания, при которой возбудитель выходит из первичного очага инфекции. Сопровождается активизацией иммунной системы в ответ инфицирование;
-
Септицемия – ухудшение общего состояния пациента, в результате проникновения в кровь микроорганизмов или их токсинов;
Септикопиемия – при этой форме сепсиса вместе с общей интоксикацией в организме образуются метастатические абсцессы (гнойные очаги). Они могут находится в различных тканях и органах.
- Молниеносный сепсис с быстрым развитием септического шока и летальным исходом через 1-2 дня;
- Острый сепсис с острой воспалительной реакцией в течение 5-28 суток;
- Подострый – заболевание длится около 3-4 месяцев;
- Хронический – может продолжаться до нескольких лет.
Симптомы сепсиса у взрослых
Симптомы заболевания могут различаться в зависимости от расположения первичного очага инфекции. Однако имеются и общие симптомы, которые встречаются у всех типов заболевания. Обычно это резкое повышение температуры, жар может периодически сменяться ознобом.
Когда заболевание начинает прогрессировать, меняется внешний вид пациента, заостряются черты и меняется цвет лица, на коже появляются высыпания (гнойники). Если заболевание протекает остро у больного может развиться истощение, обезвоживание организма и пролежни. К другим симптомам сепсиса относят:
- Вялость, заторможенность сознания;
- Слабый пульс, аритмию;
- Дыхательную недостаточность;
- Чередующиеся запоры и понос;
- Нарушение мочеиспускания из-за развития токсического нефрита;
- Мутные выделения из ран.
Диагностика сепсиса у взрослых
Лечение сепсиса у взрослых
Возможен ли благополучный исход такой грозного заболевания как сепсис? Согласно статистике, около 50% случаев сепсиса заканчиваются летальным исходом. Однако вылечить заболевание все же можно, если вовремя поставить диагноз и начать лечение.
Обычно таких больных помещают в палату интенсивной терапии, где под контролем специалистов проводят антибактериальную, дезинтоксикационную, симптоматическую терапию. При необходимости поддерживают работу важных органов, назначают иммуностимулирующие средства.
Удалить очаг инфекции можно только хирургическим способом, полностью удалив гнойник. В наиболее тяжелых случаях приходится удалять целиком орган.
Для того, чтобы уничтожить возбудителя инфекции внутривенно вводят антибиотики, к которым наиболее чувствительны микроорганизмы, вызвавшие заболевание.
Длительность лечения сепсиса составляет около 2 недель. Больного можно считать выздоровевшим после полной нормализации температуры и отсутствии возбудителей в двух посевах крови.
• Локализация входных ворот инфекции
• Длительность
• Молниеносный сепсис — 1-3 дня
• Острый сепсис — до 6 нед
• Подострый или затяжной сепсис — более 6 нед
• Хронический сепсис (характерен для пациентов с иммунодефицитными состояниями, особенно при СПИДе) — более 6 мес
• Клиническая форма
• Септицемия — форма сепсиса, не сопровождающаяся образованием метастатических очагов гнойной инфекции
• Септикопиемия — форма сепсиса, характеризующаяся образованием метастатических очагов гнойной инфекции
• Инфекционный эндокардит. Примечание. Септицемия часто переходит в септикопиемию, что даёт основания считать эти формы стадиями одного процесса
• Ведущий клинико-патофизиологический синдром
• Тромбогеморрагический синдром (например, ДВС)
• Септический (инфекционно-токсический) шок
• Токсико-дисгрофическое состояние.
• Условно-патогенная флора — стафилококк, стрептококк, кишечная и синегнойная палочки, клебсиелла, грибки рода Candida, реже простейшие, смешанная инфекция
• Больные сепсисом обычно не заразны
• Для некоторых инфекционных заболеваний (салмонеллёз; скарлатина; заболевания, обусловленные условно-патогенной грамотрицательной микрофлорой; менинго-кокковая инфекция) характерно наличие т.н. септических форм (симптоматика сепсиса). Однако диагноз сепсис в этих случаях не ставят.
поскольку с эпидемиологической точки зрения больной опасен для окружающих.
• Для развития сепсиса необходимо проникновение условно-патогенного возбудителя через входные ворота (чаще травмированная кожа или слизистая оболочка) с развитием местной реакции (первичного аффекта), реактивного лимфаденита (лимфангоита), гнойного тромбофлебита с последующей бактериемией и токсемией. Поражение сосудистой стенки на большом протяжении, флебиты приводят к образованию инфицированных микротромбов, обусловливающих абсцессы и инфаркты внутренних органов
• Клиническая картина не зависит от этиологии, отсутствуют морфологические признаки, указывающие на специфику процесса
• Глубокое нарушение обмена веществ вследствие выраженной интоксикации, преобладание процессов катаболизма (гипоальбуминемия, диспротеинемия, гипергликемия, дефицит эссенциальных жирных кислот, гиповитаминоз, метаболический ацидоз). Тяжёлые дистрофические изменения дополнительно ухудшают функции органов, что даже при отсутствии в них клинически выраженных метастазов приводит к системной полиорганной недостаточности, характерной для поздних необратимых стадий сепсиса.
Инкубационный период, цикличность течения, характерные для инфекционных заболеваний, отсутствуют. Патогномоничных признаков нет
• Интоксикационный синдром
• Вялость, анорексия, изменения психоэмоционального статуса до грубых общемозговых расстройств (коматозное состояние)
• Лихорадка (температурная кривая чаще всего неправильного типа). Подозрение на наличие сепсиса возникает при продолжительности лихорадки более 5 дней и наличии немотивированных подъёмов температуры тела до фебрильных значений с последующим падением до субфебриль-ных
• Признаки дистрофии и нарушения питания с развитием гипотрофии и уменьшением массы тела, снижением эластичности кожи, тургора мягких тканей
• Дисфункция ЖКТ, тошнота, рвота (в т.ч. и вследствие интоксикации)
• Нарушения микроциркуляции — бледность кожных покровов с землистым оттенком, геморрагическая сыпь, одышка, снижение диуреза
• Гепатолиенальный синдром
• Симптомы поражения органов и тканей соответственно локализации метастатических очагов или входных ворот инфекции.
Лабораторные признаки
• Лейкоцитоз или лейкопения (при этиологической роли грамотрицательной флоры и СПИДе), нейтрофилёз с гиперрегенераторным сдвигом влево, прогрессирующая анемия, тромбоцитопения
• Гипопротеинемия с диспротеинемией (снижение соотношения альбумины/глобулины)
• Высокий уровень белков острой фазы воспаления
• Изменения коагулограммы, свидетельствующие о развитии ДВС
• Лейкоцитурия, бактериурия, цилиндрурия, эритроцитурия
• Положительные результаты бактериологического исследования крови (обнаружение гемокультуры), кала, мочи, СМЖ. Для получения положительного результата необходим трёхкратный забор крови в объёме 20-30 мл с интервалом в 1 ч по возможности до начала антибиотикотерапии
• Гиперферментемия, гипербилирубинемия при поражении соответствующих органов.
Диагностические критерии клинических форм сепсиса
• Септикопиемия — обнаружение одного или нескольких очагов метастатического воспаления с идентификацией возбудителя
• Септицемия
• преобладают признаки интоксикационного синдрома с выраженными расстройствами микроциркуляции и центральной гемодинамики, развёрнутой клиникой тромбогеморрагического синдрома. Характерен септический (инфекционно-токсический) шок
• Инфекционный эндокардит (с. 999). Особенности инфекционного процесса: входные ворота — чаще слизистая оболочка глотки, но местный очаг (источник постоянного поступления микроорганизмов в системный кровоток) -эндокард.
• Госпитализация
• Этиотропная терапия. До получения результатов бактериологического исследования антибиотики выбирают эмпирически
• Иммуностимулиругощая терапия
• Дезинтоксикационная терапия (её адекватность в конечном итоге определяет прогноз), в т.ч. по показаниям экстракорпоральная дезинтоксикация: плазмаферез,гемосорбция, перфузия крови через донорские органы животных (селезёнка, печень)
• Симптоматическая терапия
носит характер интенсивной терапии и дополнительно включает экстренную коррекцию расстройств функций жизненно важных органов (инфекционно-токсический шок при септицемии, деком-пенсированная сердечная недостаточность при бактериальном эндокардите)
• Выраженность локального воспалительного процесса любой локализации не коррелирует с тяжестью течения сепсиса. Следует учитывать, что отдалённый очаг гнойного воспаления может быть как следствием сепсиса (метастазирование), так и его причиной, что важно при определении лечебной тактики.
• Этиотропная терапия
• До получения результатов бактериологического исследования, особенно при неясной этиологии, наиболее эффективно сочетание гентамицина или тобрами-цина 3-5 мг/кг/сут в/в и антибиотика из группы цефалос-поринов или имипенема 500 мг в/в каждые 6ч
• Антибиотики назначают в максимальной дозировке, в/в, в течение не менее 2 нед (несмотря на нормализацию температуры тела)
• Критерии эффективности — очевидная положительная динамика общего состояния и лабораторных показателей.
• Иммуностимулирующие препараты
• Иммуноглобулин для внутривенного введения, интраглобин, пентаглобин
• Препараты интерферона.
• Дезинтоксикационная терапия — внутривенное введение большого количества жидкости в сочетании с диуретиками, например фуросемидом (метод форсированного диуреза)
• Количество вводимой жидкости не должно превышать объём выделенной мочи (при отсутствии у пациента признаков обезвоживания)
• Следует контролировать показатели центральной гемодинамики (АД, ЦВД) и содержание электролитов сыворотки крови и мочи
• Следует дополнительно ввести вазодилататоры.
• Симптоматическая терапия
• При анемии и тромбоцитопении — переливание крови, эритроцитарной и тромбоцитар-ной масс
• Противовоспалительная терапия: НПВС и глюкокортикоиды (следует учесть иммунодепрессивное действие глюкокортикоидов)
• Регидратация и парентеральное питание при выраженной дисфункции ЖКТ и тяжёлых расстройствах питания
• Купирование сердечной недостаточности и аритмий
• Противошоковые мероприятия при инфекционно-токсическом шоке (септицемия): глюкокортикоиды, адреномиметические средства, плазмозамещающие препараты, например полиглюкин.
Хирургическое лечение при наличии доступного оперативному вмешательству очага гнойной инфекции.
Инфекция общая гнойная
• Р36 Бактериальный сепсис новорождённого
• Т80.2 Инфекции, связанные с инфузией, трансфузией и лечебной инъекцией Литература
• 336: 90-95
• 129: 222-224
Л. А. Исаева, Л. К. Баженова, Детские болезни, 1987
Сепсис — тяжелое общее инфекционное заболевание, возникающее вследствие недостаточности местного и общего иммунитета организма при наличии очага воспаления.
Сепсис развивается преимущественно у недоношенных детей, родившихся с малой массой тела, у ослабленных другими заболеваниями, перенесших родовую травму и асфиксию, а также находящихся на искусственном вскармливании.
Врожденная незрелость и быстрая истощаемость иммунной системы с первых дней жизни ребенка в определенной степени компенсируются высокой концентрацией иммуноглобулинов и других защитных факторов, содержащихся в материнском молозиве и зрелом молоке. Поэтому раннее искусственное вскармливание предрасполагает к заболеванию сепсисом.
Этиология. Заболевание полиэтиологично. Около 30 видов микроорганизмов причастно к возникновению гнойно-воспалительных процессов, в том числе сепсиса. В последние годы сепсис чаще вызывает условно-патогенная кишечная флора (кишечная палочка, протей, клебсиелла, энтеробактер), а также синегнойная палочка, стрептококки группы В, эпидермальный стафилококк.
Патогенез. Входными воротами инфекции наиболее часто является пупочная ранка, но могут быть кожа, слизистые оболочки, органы дыхания и пищеварения. В месте внедрения инфекции возникает первичный очаг воспаления (омфалит, везикулопустулез, абсцессы, отит), поражаются близлежащие сосуды и окружающие ткани. Развиваются артерииты, флебиты, возможны абсцессы в воротах печени и разветвлениях воротных вен, иногда перитонит. Нередко имеет место и гематогенный занос инфекции в ткани и органы с функциональной недостаточностью и структурными повреждениями после родовой травмы: в гематомы с последующим нагноением их, в ателектазиро- ванные участки легких, что приводит к пневмонии. Местный воспалительный процесс активизирует все факторы иммунитета (иммуноглобулины, фагоциты, пропердин, комплемент, лизоцим) и при адекватной реакции организма подобный очаг инфекции купируется. При ослаблении защитных факторов организма ребенка микроорганизмы со свойственной им скоростью размножаются, часть бактерий и продуктов их жизнедеятельности попадает в кровь — возникают массивная бактериемия, токсемия. Развиваются процессы сенсибилизации (рис. 26). Наступает новая стадия сепсиса — образуются гнойные метастазы.
Воздействие микробов и их токсинов, извращение нервной регуляции приводят к поражению и дисфункции всех органов и систем, что подтверждается морфологическими данными; нарушаются метаболические процессы. Развиваются дистрофия, анемия. Обнаруживаются полнокровие, дистрофические изменения вплоть до некроза, скопления лейкоцитов, мелкие кровоизлияния и абсцессы.
Клиническая картина. По клиническому течению и патоморфологической картине различают две формы сепсиса новорожденных — септикопиемию и септицемию.
Септикопиемия характеризуется наличием очагов гнойного воспаления (первичных и метастатических) в виде омфалита, пустулеза, абсцессов, пневмонии, менингита, остеомиелита, парапроктита, гнойного отита, антрита и др., а также симптомами интоксикации, анемией и гипотрофией. Общее состояние ребенка нарушается; появляются вялость, срыгивания, рвота, диарея, снижается аппетит, уплощается кривая нарастания массы тела; температура субфебрильная, периодически возможна гипертермия. Кожа приобретает серо-
ватый, иногда иктеричный оттенок. Отмечаются тахикардия, приглушение тонов сердца, гепато- спленомегалия. Активность процесса временами удается снизить, появляется надежда на излечение, затем состояние вновь ухудшается, интоксикация усиливается и выявляются симптомы нового гнойного метастатического очага: 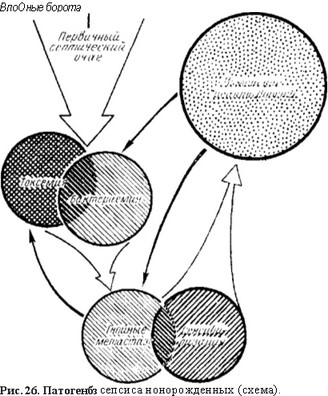
пневмонии, энтероколита, остеомиелита, парапроктита. Наиболее трудно распознать присоединение менингита, отита, антрита на ранних стадиях. В двух последних случаях усиливается рвота, появляется болезненная реакция при кормлении, склонность к гипертермии. Возникают аллергические реакции в виде кожных высыпаний, отечности слизистых оболочек. Отечность проявляется как бронхоспазм, диарея. Нередко указанные признаки сочетаются с геморрагическим синдромом: пе- техиями и экхимозами, рвотой типа кофейной гущи, алыми пенистыми выделениями изо рта и носа, длительным кровотечением из мест инъекций. Иногда присоединяется язвенно-некротическое поражение кишечника, происхождение которою связываю! с циркуляторными нарушениями в кишечной стенке вследствие токсемии, гипоксии и метаболических расстройств, дисбактериозом, отсутствием секреюр- ного иммуноглобулина А. Наблюдается преимущественно у недоношенных, проявляется частым слизисто-водянистым стулом с примесью крови. Живот при этом вздут; перистальтика замедляется в результате отека кишечной стенки и токсигенного нарушения иннервации. Появляются симптомы динамической непроходимости: рвота желчью или каловыми массами, прекращение дефекации и перистальтики. Может наступить перфорация язвы и каловый перитонит. В этом случае рентгенологически определяется наличие свободною воздуха в брюшной полости. Течение септикопиемии волнообразное, длительностью V/2 — 2 мес и более.
Септицемия — форма сепсиса без явных гнойных очагов, чаще наблюдается у недоношенных детей. Отмечаются бледно-землистый цвет кожных покровов, отеки, геморрагический синдром, гиподинамия, мышечная гипотония, угнетение рефлексов, глухость сердечных тонов, одышка, вздутие живота, возможна динамическая кишечная непроходимость. Всегда имеют место значительная потеря массы тела, обезвоживание,, процессирующая дистрофия. Течение заболевания тяжелое, иногда оно развивается катастрофически быстро, с резко выраженной токсемией. В некоторых случаях на фоне антибактериальной терапии возможно вялое, подострое, затяжное течение.
Лабораторные данные. В крови лейкоцитоз более 15 • 109/л, редко лейкопения (прогностически неблагоприятный признак!), нейтрофилез, сдвиг влево, повышение СОЭ, снижение уровня гемоглобина и эритроцитов, возможно повышение содержания прямого билирубина, гипопротеинемия с диспротеине- мией (повышение о^- и о^-глобулинов), повышение уровня серомукоида, дифе-
нилаланиновой реакции. При микроскопии кала обнаруживаются слизь и лейкоциты, выявляется лейкоцитурия и бактериурия. В большинстве случаев положительные результаты удается получить и при бактериологическом исследовании крови, кала, спинномозговой жидкости, гноя из абсцессов до начала антибактериальной терапии.
Диагноз. В начале заболевания диагноз поставить трудно, особенно при септицемии, так как четких клинических критериев этой формы сепсиса нет. В этих случаях он основывается на тяжести общего состояния и имеющихся указаниях о возможности инфицирования ребенка (раннее излитие околоплодных вод, домашние роды, очаги инфекции у матери, неблагоприятная эпидемиологическая обстановка) с учетом его возраста, степени зрелости и доношенности. При наличии первичного гнойного очага воспаления можно лишь предположить вероятность того, что воспалительный процесс у ребенка примет септическое течение. С достоверностью диагностировать септикопие- мию можно в процессе наблюдения при появлении пиемических метастазов, нарастании тяжести общего состояния, при упорном развитии воспалительного процесса, несмотря на лечение, стойкости и выраженности изменений лабораторных показателей.
Для подтверждения диагноза используют данные клинического анализа крови, мочи, кала, биохимического анализа крови, результаты бактериологического исследования крови, мочи, кала, гноя из пиемических очагов.
Дифференциальный диагноз. Сепсис прежде всего необходимо дифференцировать от локализованного очага инфекции у ребенка с тяжелым состоянием, обусловленным родовой травмой центральной нервной системы, врожденными пороками сердца, легких, желудочно-кишечного тракта и другими причинами. При этом учитывают, что локализованные очаги инфекции характеризуются менее выраженными и кратковременными воспалительными реакциями крови, мочи, кала.
Лечение. Лечение сепсиса направлено на подавление возбудителя, повышение защитных свойств макроорганизма, санацию гнойных очагов.
Антибактериальная терапия проводится одновременно 2 — 3 антибиотиками в течение 10 — 15 дней в максимальных возрастных дозах с последующей сменой препаратов. В первые 7 дней жизни в связи с замедленным выведением назначают на 1 инъекцию меньше, по возможности учитывается чувствительность возбудителя к антибиотику или последний должен быть широкого спектра действия. В тяжелых случаях антибиотики вводят внутривенно. Наряду с этим проводятся детоксикационная терапия, коррекция нарушений водно-электролитного баланса, восстановление объема циркулирующей крови путем внутривенного введения 10 — 20% раствора глюкозы, 10 — 20% раствора альбумина, плазмы, гемо деза, реополиглюкина из расчета 7—10 мл на 1 кг массы тела в сутки.
Для повышения сопротивляемости организма желательно обеспечить ребенка естественным вскармливанием. При отсутствии такой возможности рекомендуется использовать сцеженное перед кормлением непастеризованное грудное молоко, которое вводят через соску или желудочный зонд (струйно или капельно). В крайне тяжелых случаях, когда к зондовому питанию имеются противопоказания (язвенно-некротическое поражение кишечника, тяжелое расстройство дыхания), показано парентеральное питание. С этой целью в настоящее время используют растворы альбумина, аминокислот или гидролизаты белка (гидролизат казеина, аминозол и др. из расчета 0,22 — 0,28 азота на 1 кг массы тела), жировые эмульсии (интралипид, липофундин С из расчета 2 г жира на 1 кг массы тела) и 10% раствор глюкозы.
Наряду с организацией правильного вскармливания для повышения защитных свойств организма производят трансфузии крови (5 — 7 мл/кг) и гипе-
риммунной плазмы, инъекции специфического или противокоревого иммуноглобулина, вводят бифидум-бактерин — 5 доз в сутки в 2 приема. С целью стимуляции клеточного иммунитета используется левамизол (1 мг/кг в сутки в течение 3 дней). В период стихания остроты процесса (не ранее 2-го месяца жизни) для специфической стимуляции гуморального иммунитета назначают стафилококковый анатоксин в возрастающих дозах (0,1; 0,2; 0,3; 0,4; 0,6; 0,8 и 1 мл), который вводят с интервалами в 1—2 дня в течение 2 — 3 нед. Однако следует помнить о легкой истощаемости механизмов иммунитета у маленького ребенка и вследствие этого относительной эффективности стимуляции.
Нормализации нарушений обменных процессов способствуют кокарбок- силаза, аскорбиновая кислота, витамины Вь Вб, анаболические гормоны, апилак в свечах. При геморрагическом синдроме подкожно или внутривенно под контролем состояния свертывающей системы крови вводят гепарин из расчета 150 — 200 ЕД на 1 кг массы, назначают рутин по 0,0025 г. В последние годы в комплекс лечебных мероприятий включается гипербарическая оксигенация, которая, как считают, способствует устранению гипоксии, нормализации обменных процессов и повышает активность иммунной системы. Кроме перечисленного, проводится гипосенсибилизирующая терапия. Назначают димедрол по 0,002 г 3 раза в день, пипольфен в виде инъекций 2% раствора по 0,1—0,2 мл или по 0,005 г внутрь. В случаях тяжелого течения заболевания вводят преднизолон из расчета 2 мг/кг в сутки.
Лечение гнойных очагов предусматривает местную обработку гнойных полостей дезинфицирующими растворами, физиотерапию (УВЧ, УФО), хирургическое лечение.
В последние годы появились сообщения об успешном лечении тяжелых септицемий заменными переливаниями крови.
Прогноз. Прогноз сепсиса зависит от преморбидного состояния больного, вирулентности возбудителя и адекватности терапии. Летальные исходы наблюдаются особенно часто среди недоношенных, в среднем составляя 36%, а среди глубоконедоношенных, по некоторым данным, — 56,5%. Последствием сепсиса могут быть хроническая пневмония, гидроцефалия, пиелонефрит.
Читайте также:


