Удаляют грыжу или весь диск
Грыжа межпозвонкового диска — одна из частых причин болей в спине, а от периодических спинальных болей в пояснично-крестцовой области страдает от 60 до 80% взрослого населения Земли [1] . Лечение грыж межпозвонковых дисков чаще всего длительное и консервативное, но при отсутствии эффекта можно прибегнуть к хирургическому вмешательству.
Наиболее распространенной в настоящее время является операция с удалением пораженного диска — дискэктомия . Также в процессе операции могут быть удалены участки связок, остеофиты, фрагменты тел или дуги позвонков ( ламинэктомия ). Для уменьшения давления на нервные корешки производится укрепление соседних позвонков с помощью специальных вставок или стержней. Все эти операции выполняются при открытом доступе, то есть с разрезом кожи.
Более современная версия дискэктомии — микродискэктомия . Это операция, проводимая с помощью мощного микроскопа. Использование микроскопа позволяет проводить сложные высокоточные операции, меньше повреждать окружающие ткани и уменьшить выполняемый разрез.
Еще одним направлением развития спинальной хирургии являются малоинвазивные операции, без разрезов. В этом случае сокращается период восстановления после операции и достигается хороший эстетический эффект. Все виды операций по удалению грыжи позвоночника имеют свои показания и противопоказания. Но если раньше не было никаких альтернатив, кроме открытой операции, то теперь у пациента и нейрохирурга есть выбор.
Виды малоинвазивных операций по удалению грыжи позвоночника
Все подобные вмешательства можно разделить на две группы: эндоскопические операции по удалению грыжи межпозвонкового диска и нуклеопластика.
Эндоскопическая дискэктомия
В настоящее время это один из самых востребованных методов операции по удалению грыжи позвоночника.
Преимущества эндоскопических операций:
- визуальный контроль уменьшает вероятность повреждения нервного корешка;
- минимальное повреждение тканей — для операции нужен разрез около десяти миллиметров;
- отсутствует необходимость удалять участки позвонков или связок для облегчения доступа, а значит, сохраняется естественная стабилизация позвоночно-двигательного сегмента;
- уменьшается боль в период восстановления, пациент может быть выписан из клиники уже на следующий день.
- некоторые виды грыж анатомически не подходят для эндоскопии: например, медианные грыжи в шейном сегменте позвоночника чаще требуют операцию с открытым передним доступом.
Эндоскопическая дискэктомия выполняется с использованием эндоскопа, при помощи которого хирург видит область операции. Для введения эндоскопа нужен разрез около 10 мм — этого достаточно, чтобы специальными инструментами удалить то, что сдавливает нерв. Вмешательство проводится под общим наркозом, длительность операции — около часа.
Практикуется также микроэндоскопическая дискэктомия — сочетание эндоскопической техники и микрохирургических манипуляций. Разрез при этом составляет 12 мм.
Показания к эндоскопической операции по удалению грыжи позвоночника:
- грыжа межпозвонкового диска, подтвержденная МРТ;
- болевой синдром более 4 недель;
- отсутствие эффекта от консервативной терапии.
- нестабильность в позвоночно-двигательном сегменте;
- остеофиты, спондилолистез, сужение позвоночного канала;
- повторные грыжи межпозвонковых дисков.
Нуклеопластика
Это операция, при которой не требуется удалять диск целиком. Мишенью для нуклеопластики является только ядро межпозвонкового диска.
Цель нуклеопластики — уменьшить давление в пульпозном ядре межпозвонкового диска. При этом уменьшается выбухание фиброзного кольца, и в результате прекращается сдавление нервного корешка. Существуют различные виды нуклеопластики в зависимости от типа действующей силы:
- холодная плазма;
- гидропластика (жидкость под давлением);
- механическое воздействие;
- радиочастотная абляция;
- лазерное излучение.
Лазерное воздействие, или вапоризация, вызывает резкое повышение температуры, при этом происходит испарение ядра. Однако этот метод нередко приводит к осложнениям — ожогам окружающей ткани, что ухудшает заживление.
Наиболее распространенным методом является действие холодной плазмы, или коблация (сокращение от cold ablation, холодное разрушение). В отличие от лазерного или радиочастотного воздействия коблация не обжигает ткани. Применение холодной плазмы в медицине началось еще в 80-х годах, а первый прибор на основе холодной плазмы был предложен в 1995 году. С этого момента метод коблации активно развивался.
Процедура нуклеопластики проводится под местным обезболиванием. Точность обеспечивается постоянным рентгенологическим контролем. Через прокол 2–3 мм к ядру диска подводится игла с электродом, через который на ядро воздействует холодная плазма. В результате уменьшается размер пульпозного ядра, фиброзное кольцо больше не сдавливает нервный корешок. Вся операция занимает полчаса, госпитализация пациента не требуется.
Показания к нуклеопластике:
- наличие грыжи или протрузии межпозвонкового диска;
- выраженный болевой синдром;
- отсутствие эффекта от консервативного лечения в течение трех–четырех недель.
В 70–80% случаев применения нуклеопластики наблюдается положительный результат.
Однако не всегда расположение или строение грыжи позволяет применять малоинвазивные технологии. При некоторых видах грыж предпочтение отдается операциям открытого типа.
Грыжи межпозвонкового диска можно распределить по уровню их расположения в позвоночнике, по положению грыжи в диске, а также по особенностям строения самой грыжи.
По локализации , или уровню расположения, можно выделить:
- грыжи пояснично-крестцового отдела позвоночника, самые часто встречающиеся, более 80% случаев радикулита связаны именно с грыжей диска [2] ;
- грыжи шейного отдела встречаются гораздо реже, около 4% от всех дегенеративно-дистрофических поражений позвоночника [3] ;
- грыжи грудного отдела позвоночника являются самыми редкими.
По расположению грыжи относительно средней оси позвоночника можно выделить такие виды, как:
- срединные (медианные, центральные) — грыжи, которые расположены по центру относительно середины позвонка, могут сдавливать половину спинного мозга или полностью;
- парамедианные — грыжи, которые смещены от центральной оси; опасность данного вида грыжи — сдавление спинного мозга с одной из сторон;
- боковые (латеральные) — грыжи, которые растут вбок и прилежат к дужкам позвонков;
- фораминальные — грыжи, проникающие в межпозвонковое отверстие, в котором проходят нервные корешки; особенность этих грыж — сильная боль.
Грыжи межпозвонкового диска различаются также по стадиям образования :
- небольшое выпячивание диска — 2–3 мм;
- протрузия — выпячивание размером более 5 мм;
- экструзия — практически все ядро выступает за пределы межпозвонкового диска.
Заключительным этапом будет постепенное разрушение диска и срастание соседних позвонков между собой.
В отдельный тип выделена секвестрированная грыжа. Она возникает, когда от грыжевого выпячивания отделяется участок ядра и попадает в спинномозговой канал.
Независимо от выбранного метода удаления грыжи позвоночника, процесс лечения включает в себя три этапа:
- подготовку к операции (проведение обследования, консервативное лечение при необходимости);
- непосредственно хирургическое вмешательство;
- восстановительный период после операции.
Подробнее рассмотреть каждый из этапов можно на примере эндоскопического удаления грыжи диска позвоночника, так как эта операция широко применяется и хорошо себя зарекомендовала.
Подготовка к операции
Перед эндоскопической операцией врач проводит осмотр пациента, анализирует предыдущее лечение. Операция назначается только в том случае, если консервативная терапия проводилась в адекватном объеме в течение четырех месяцев и не принесла результата. Также перед операцией может потребоваться проведение МРТ позвоночника с продольными срезами. Врач оценивает результаты обследования, обсуждает с пациентом возможные исходы. Если операция проводится под общим наркозом, то пациент также встречается с анестезиологом.
Проведение операции
Операция проводится в положении пациента на боку или на животе. С помощью небольшого надреза хирург формирует канал для доступа к грыже. При этом ткани обычно не разрезаются, а аккуратно раздвигаются, в результате ускоряется восстановление после операции. В созданный канал вводится специальный эндоскоп, который позволяет хирургу увидеть область операции и аккуратно удалить все, что привело к сдавлению нервного корешка. После удаления хирург извлекает все инструменты и накладывает небольшой внутрикожный шов на место разреза. Процедура длится около часа.
Восстановление после операции
Обычно через два часа после эндоскопической операции пациенту разрешают вставать, а если все прошло хорошо, то уже через 12–24 часа выписывают домой. В некоторых случаях хирург может назначить прием нестероидных противовоспалительных средств. Также необходимо избегать нагрузок, в частности наклонов и поворотов, особенно в первые недели после процедуры.
Благодаря современным малоинвазивным операциям пациенты могут избавиться от проблем, вызванных грыжей диска, и быстрее вернуться к обычной жизни. К сожалению, даже самые современные методы не дают 100% гарантии излечения. Также бывают случаи рецидива грыж, особенно при несоблюдении рекомендаций специалиста. Поэтому для успешного лечения очень важно взвешенно выбирать врача и тип операции.

Не забывайте о простейшей профилактике: при сидячей работе каждые час–два вставайте с кресла и делайте небольшую разминку — хотя бы пройдитесь по офису. Следите за осанкой, сохраняйте правильное положение. Старайтесь больше двигаться.
Для того чтобы вы лучше понимали ответственный труд хирургов, немного разбирались в вопросах и проблемах, связанных с результатами хирургического лечения, приведу из своего документального медицинского архива несколько показательных снимков МРТ из истории болезни пациентов до того, как они посетили мою клинику. Естественно, ни фамилии данных пациентов, ни фамилии оперировавших их хирургов не указываю из этических соображений. Уверен, что данные снимки будут интересны как пациентам, так и специалистам, практикующим в области вертебрологии.
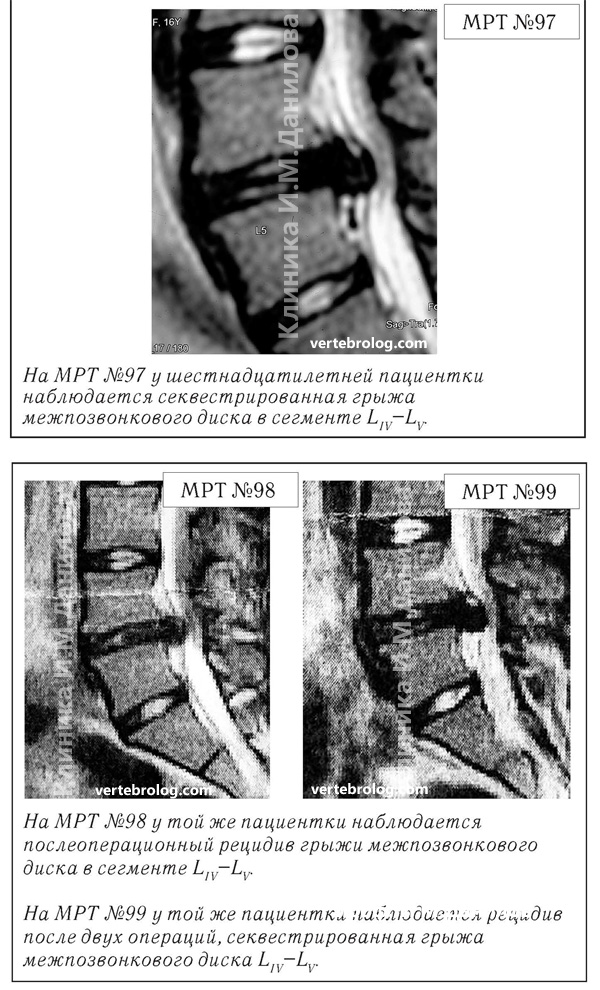
Но улучшения не наступало. Провели обследование МРТ (№99), на котором вновь выявили рецидив грыжи межпозвонкового диска. В таком состоянии родители привели девушку ко мне в клинику.
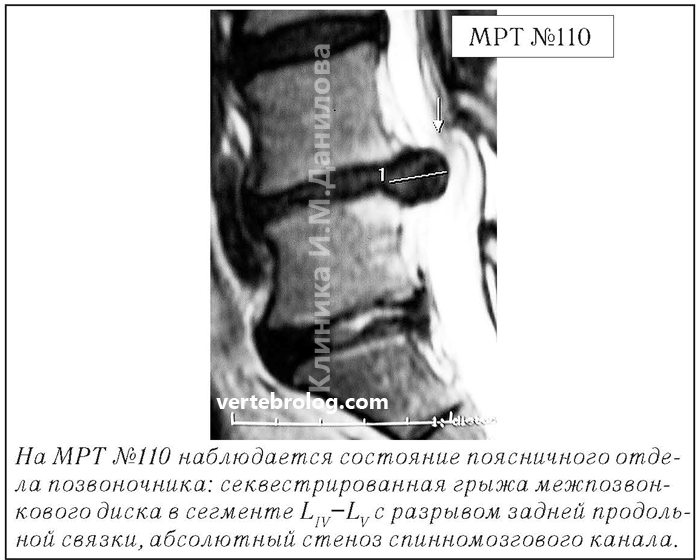
Случаи послеоперационных рецидивов грыж межпозвонкового диска бывают разные, но причины, как правило, идентичны. Вот одна из типичных ситуаций. Врачи во главе с хирургом после хирургической операции пациента по поводу грыжи межпозвонкового диска в сегменте L5—S1 в качестве профилактики посоветовали ему заниматься вытяжением позвоночника под собственным весом и укреплением мышечного корсета путём выполнения специальных упражнений на наклонной плоскости. Результат усердия пациента, последовавшего такому совету, можно наблюдать на МРТ №110.
К сожалению, в жизни бывает так, что даже профессиональный специалист иногда вместо пользы может принести серьёзный вред пациенту, исключительно из-за шаблонного подхода. Как ни парадоксально это звучит, но это так. Приведу один пример по этому поводу. Ко мне на приём привели женщину. Привели в буквальном смысле этого слова под руки, при этом она ещё дополнительно опиралась на тросточки. Первое о чём я подумал, когда увидел, с какой осторожностью её ведут и как она переставляет ноги, что у данной пациентки как минимум перелом позвоночника с травмой спинного мозга или как максимум — опухоль в спинномозговом канале. Но в данном случае причина оказалось совсем иной.
Так вот, сделав МРТ (МРТ №113—115), женщина вернулась со снимками к невропатологу. Он ознакомился с результатами обследования и вместо того чтобы назначить ей консервативные методы лечения при таком диагнозе, направил её. на консультацию к нейрохирургу. Нейрохирург между прочим специалист высокого класса, с большим опытом работы, спасший много человеческих жизней. Однако и он, ознакомившись с результатами обследования, осмотрев пациентку, сделал вывод, что необходима срочная операция по удалению грыжи межпозвонкового диска в сегменте L4—L5.
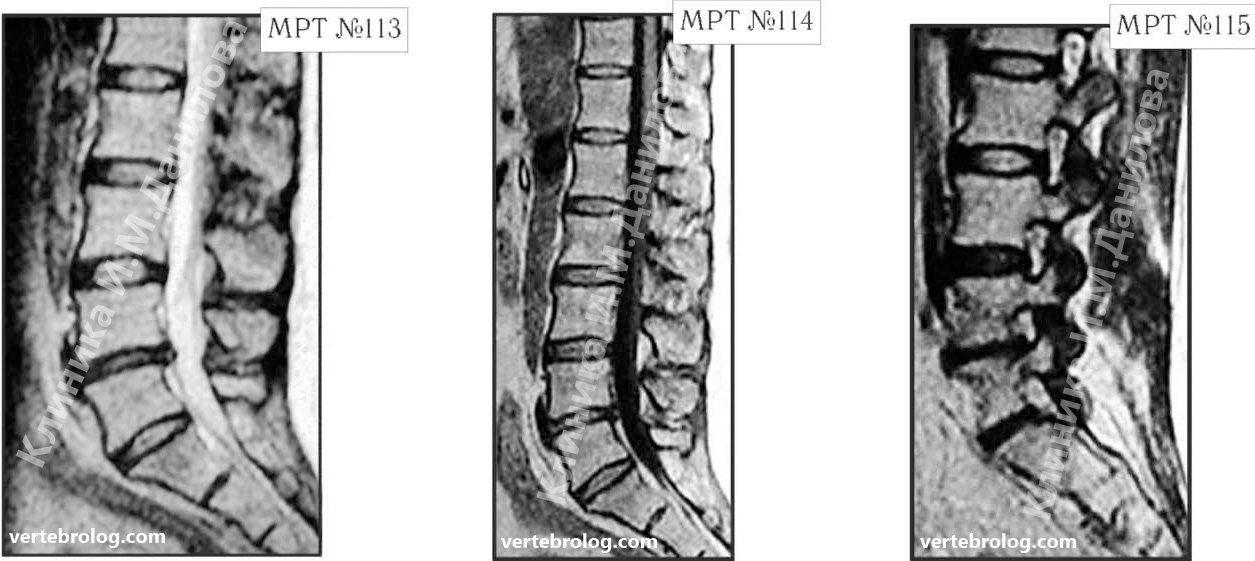
На МРТ №113 (в режиме Т2-ВИ) и МРТ №114 (в режиме Т1-ВИ) наблюдается небольшая, частично компенсированная спондилёзом протрузия в сегменте L4-L5.
На МРТ №115, помимо протрузии, хорошо виден спондилоартроз дугоотростчатых суставов в трёх нижних сегментах поясничного отдела позвоночника, а также стеноз фораминалъного отверстия на уровне L4-L5 Это и послужило истинной причиной люмбоишиалгии — появления тянущих болей в ноге. То есть, имеются все показания к применению обычных консервативных (нехирургических) методов лечения.
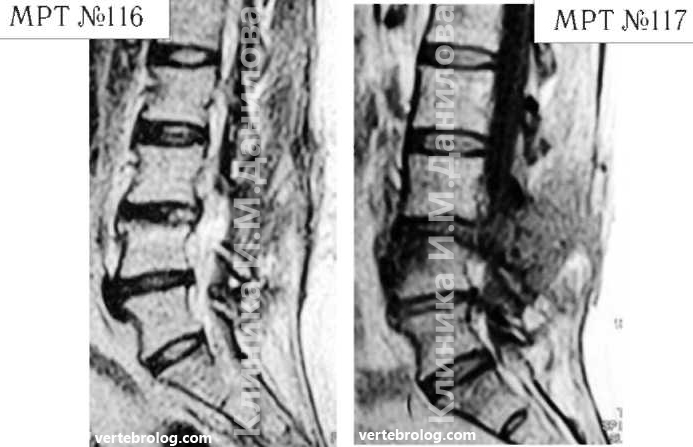
На МРТ №116 (в режиме Т2-ВИ) и МРТ №117 (в режиме Т1-ВИ) той же пациентки наблюдается состояние через три месяца после хирургического вмешательства.
На МРТ №117 в режиме Т1-ВИ отчётливо видно, что был прооперирован межпозвонковый диск в сегменте L3—L4 вместо диска в сегменте L4—L5. В передней части тела позвонка L4 наблюдается очаг воспаления, реактивный асептический дисцит (частая и можно сказать естественная реакция тканей на операцию, вследствие развития аутоиммунных реакций).
После повторной операции боли немного уменьшились, но ненадолго. Менее чем через две недели они возобновились с новой силой. За последние десять месяцев данная пациентка трижды (практически по месяцу) лежала в больнице. Острые боли ушли, но появились онемение в ногах и тазовые расстройства. Снова сделали МРТ.
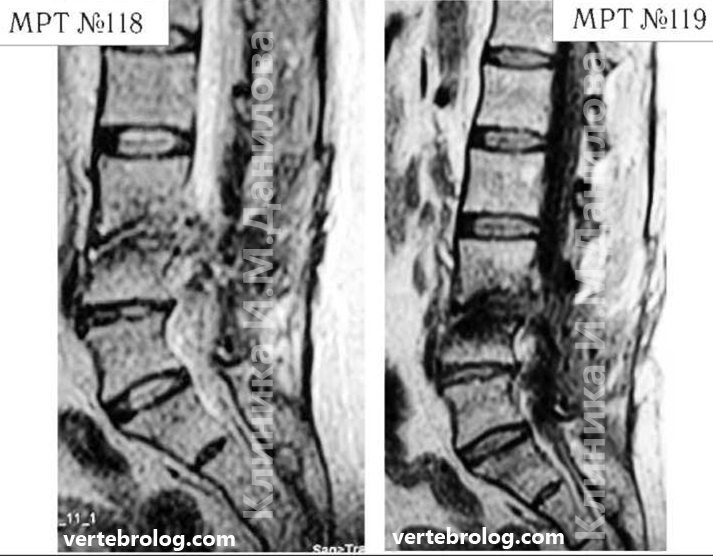
На МРТ №118 (в режиме Т2-ВИ) и №119 (в режиме Т1-ВИ) той же пациентки наблюдается состояние после двух операций.
На МРТ №119 в режиме Т1-ВИ отчётливо видно (по следу), что хирург пытался исправить свою предыдущую ошибку и прооперировал на этот раз протрузию межпозвонкового диска в сегменте L4—L5. Также наблюдаются последствия спондилодисцита, образовавшегося после операций, вследствие развития которого произошла деструкция замыкательных пластин в сегменте L3—L4 деформация тела L4 позвонка. А также произошло послеоперационное образование грыжи межпозвонкового диска в сегменте L3—L4. На данных снимках наблюдается выраженный рубцово-спаечный процесс на уровне прооперированных сегментов, который опутал своими тяжами дуральный мешок и спинномозговые корешки, чем, собственно, и объясняется столь тяжёлое состояние данной пациентки.
Конечно, печально, что всё так произошло. Но это жизнь, а в жизни, как говорится, и на старуху бывает проруха. Анализируя данный случай, я ещё раз убедился, что как бы ни был высок профессионализм специалиста, а к каждому делу, даже привычному, необходимо подходить не индифферентно и шаблонно, а с новизной взгляда, присущей пытливому исследователю. Особенно это касается области медицины, где за каждым случаем стоит судьба человеческая. Ведь каждый человек индивидуален и требует к себе такого же индивидуального подхода в лечении, поэтому шаблонность опасна даже для специалиста экстра-класса.
Не думаю, что данный хирург так поступил из-за меркантильных интересов и тем более специально нанёс вред своему пациенту, хотя подобные случаи в современном мире, к сожалению, не редкость. Лично я не знаком с данным хирургом, но я видел его качественные работы по снимкам МРТ, так как у меня уже не раз лечились пациенты, которых он оперировал, с послеоперационными рецидивами грыж межпозвонковых дисков. У данных пациентов в большинстве случаев я наблюдал очень аккуратный шов и оптимальную локализацию разреза. Это говорит о многом.
Но здесь у читателя может возникнуть естественный вопрос, раз этот хирург столь профессионален, то почему возникают послеоперационные рецидивы грыж межпозвонковых дисков? Отвечаю с полной ответственностью, что вины хирургов в возникновении послеоперационных рецидивов нет и быть не может по одной простой причине — хирург удаляет, а не лечит! Хирург устраняет следствие дегенеративно-дистрофического процесса — всего лишь маленький фрагмент пульпозного ядра, который, выпав через разрыв в фиброзном кольце, сдавливает спинномозговой корешок или непосредственно спинной мозг. В этом и заключается его профессиональная работа. Хирург не лечит и не может лечить остеохондроз (дегенеративно-дистрофический процесс), который является первопричиной образования и грыж, и протрузий, и всех остальных осложнений, связанных с этим заболеванием позвоночника. Хирургия — это, в первую очередь, грубое вмешательство в хрупкую систему человеческого организма с чрезвычайно сложными процессами, которые до сих пор далеко не изучены. Поэтому хирургические вмешательства и операционные способы удаления грыж межпозвонкового диска должны применяться только в исключительных случаях в качестве экстренной, локальной помощи организму.
Диагноз "грыжа позвоночника" сегодня врачи нередко ставят даже молодым. Начинается развитие этой болезни с остеохондроза, когда межпозвоночные диски стираются от неправильных нагрузок и резкого поднятия тяжестей, а их эластичная ткань замещается грубой фиброзной, которая со временем еще и разрастается. Причиной развития остеохондроза является также сидячий образ жизни, лишний вес и отсутствие физической активности.
Межпозвоночные диски не имеют "прямого" кровоснабжения, они получают питание из прилежащих позвонков. При ходьбе и переносе веса с одной ноги на другую диск расправляется и питательные вещества всасываются, а при наступлении на ногу - сжимается и отработанные вещества уходят. Это напоминает работу помпы и насоса. Если же в 9 утра человек сел за компьютер, его диски сжались и в 18 часов вечера он встал - разжались, то это значит, что его межпозвонковые диски весь день не получали питания. Так они теряют влагу, снижаются по высоте и появляется протрузия, а потом и грыжа.
Позвоночник надо беречь смолоду. Для этого нужно регулярно заниматься физкультурой, тренировать мышцы спины и пресса, которые поддерживают позвонки в правильном состоянии. Не нужно сидеть подряд более одного часа, если даже у вас сидячая работа. Через каждый час вставайте и ходите. Нельзя поднимать тяжести, наклоняясь вперед.
Если уж никак не обойтись без вашей помощи, поднимайте тяжесть как штангист: сначала присядьте с прямой спиной и поднимите. Чаще всего грыжа позвоночника диагностируется у молодых парней, которых попросили разгрузить или переставить мебель. И этот единственный случай становится причиной появления грыжи диска - из-за неправильной нагрузки на позвоночник фиброзное кольцо дает трещину и через него хрящ выходит в сторону позвоночного канала.
У человека максимальная нагрузка приходиться на позвонки в поясничной части, поэтому основная масса грыж возникает между позвонками L4-L5 и L5-S1. Самые частые жалобы больных при грыже позвоночника в этом отделе - сильная боль в пояснице с одной стороны, которая иногда отдает в ногу, ограничивая движения. Со временем присоединяются и другие симптомы: искривление позвоночника, атрофия мышц, онемение ноги…
В грудном отделе грыжи встречаются крайне редко, поскольку он имеет особую конструкцию за счет соединения с ребрами и грудиной. В шейном отделе чаще всего страдают нижние диски: С5-С6,С6-С7. Здесь проходит спинной мозг, поэтому если грыжа боковая и давит на нервные корешки - болит рука.

Если грыжа находится посередине, то боли в руках может не быть, но есть высокий риск повреждения спинного мозга. Иногда грыжа достигает таких размеров, что буквально сдавливает спинной мозг, но при этом человек не чувствует боли. Такая грыжа опасна тем, что может вызвать очаг ишемии в спинном мозге - участок нарушения кровообращения с последующим развитием слабости в ногах. Это может привести к инвалидности.
Принято считать, что грыжу размером более 6 мм лечить нельзя, обязательно требуется операция. Однако ориентироваться только на размер грыжи - неправильно. Есть люди с врожденным узким позвоночным каналом, и тогда даже протрузия в 5-6 мм будет вызывать боль. А у людей с широким каналом порой и секвестрированные грыжи размером в 10 мм не дают о себе особо знать. При отсутствии резкой боли сначала больному назначается интенсивное консервативное лечение в течение 2-х месяцев.
Для лечения межпозвонковой грыжи применяются противовоспалительные препараты, хондопротекторы и сосудорасширяющие средства, призванные снять обострение воспаления, улучшить состояние межпозвоночных дисков и фасеточных суставов. В случае, когда после 2-х месяцев терапии сильные боли по-прежнему сохраняются, больному предлагается операция. Есть три показания к операции:
Первое - нарушение тазовых функций: мочеиспускания, дефекации и эрекции у мужчин. Если при этом есть приступы боли в спине и в ногах, а на МРТ выявлена грыжа больших размеров, надо немедленно оперироваться.
Второе - слабость в ноге: нарушаются функции разгибателей и сгибателей стоп, человек не может встать на пятку либо на носок. Нужно срочно оперироваться, иначе слабость в стопе останется на всю оставшуюся жизнь.
Третье - болевой корешковый синдром, который не проходит 2 месяца при консервативном лечении. Это показание относительное - основано на ощущениях пациента.
Анатомия ветвей пояснично-крестцового сплетения
Консервативная терапия не решает проблему радикально. Во время воспаления корешок отекает, увеличивается в размерах и у пациента появляется боль в ноге. Терапия снимает воспаление, при этом пациенту, пока лежит, относительно комфортно. Но грыжа никуда не делась. Если пациент соблюдает рекомендации и не нагружает позвоночник, то может жить так и дальше. Но если он неосторожно поднял тяжесть, грыжа вновь напомнит о себе. В итоге если безболевые периоды становятся все короче, а периоды обострения все продолжительное, то вопрос решается в сторону операции.
Каждый второй больной грыжей позвоночника спрашивает: "Не пересяду ли я в инвалидное кресло после операции?". Хирургия всегда решает проблему радикально и конечно, сопряжена с рисками, но только в 2-х случаях: при развитии после операции инфекционных процессов и образовании тромбов в глубоких венах нижних конечностей.
А бояться повреждения спинного мозга во время операции не стоит. Спинной мозг заканчивается на уровне первого поясничного позвонка, а грыжи поясничного отдела в основном появляются на уровне 4-5-го позвонков. Поэтому что бы ни делали при удалении поясничной грыжи, спинной мозг не пострадает.
Сегодня благодаря микроскопу делается только маленький разрез, пересекать дужку, чтобы подобраться к грыже, как раньше, не нужно. Микрохирургическое или эндоскопическое удаление грыжи позволяет освободить сдавленный нерв и восстановить нарушенное кровообращение, сохранив сам диск. Такая операция практически не дает осложнений и заметно сокращает сроки восстановления трудоспособности.
Мнение о возможной инвалидности после операции складывается после таких ситуаций: человек с большой центральной грыжей шейного отдела позвоночника долгое время не идет на операцию, хотя ему многократно предлагают ее. В какой-то момент грыжа сдавливает спинной мозг, отказывают руки и ноги. На скорой его привозят в клинику и оперируют. Но если развилось слабость в руках и ногах, то на восстановление шансов практически нет. Человек приехал инвалидом и уедет, скорее всего, в том же состоянии. А окружающие думают, что это случилось из-за операции. Есть закономерность: чем лучше пациент себя чувствует до операции, тем лучше он себя будет чувствовать и после нее.
Сначала пациентов с подозрением на грыжу позвоночника направляют на рентген, однако он информативен только в начальных стадиях заболевания. Единственный надежный метод диагностики грыжи - это МРТ (магнитно-резонансная томография). Но одного снимка МРТ для направления на операцию мало, всегда нужна очная консультация, чтобы определить, совпадает ли клиническая картина с рентгенологической. Если даже грыжа на снимке огромного размера, ее можно не трогать, если она не вызывает болевого синдрома и мышечной слабости, не мешает нормальной жизнедеятельности. Грыжа позвоночника не представляет угрозу жизни, но в запущенных случаях может значительно ухудшить ее качество.
Если диагноз "грыжа позвоночника" подтвердится, кроме приема лекарственных препаратов, врач назначает лечебную физкультуру, массаж, рефлексо- и физиотерапию. Благодаря этим методикам можно снять болевой синдром. Иногда хороший эффект при лечении межпозвоночной грыжи отмечается после проведения курса мануальной терапии и остеопатии. Каждой стадии болезни подбирается свое лечение.
- Вернуться в оглавление раздела "Неврология."
Стеноз – это патологическое сужение позвоночного канала, сопровождающееся сдавлением спинного мозга или отходящих от него нервных корешков. Болезнь приводит к развитию компрессионной миелопатии и миелорадикулопатии. Появляются хронические боли в спине, парезы, параличи, дисфункция тазовых органов и другие неприятные симптомы.
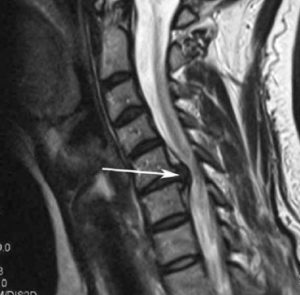
Стеноз шейного отдела.
Лечение стеноза позвоночника
Стеноз позвоночного канала могут лечить консервативно или оперативно. В первом случае пациенту назначают обезболивающие, противовоспалительные, сосудистые средства, упражнения, физиопроцедуры. Консервативное лечение помогает улучшить самочувствие всего 32-45% больных. Поэтому пациент со спинальным стенозом нуждается в операции.
Основная цель хирургического вмешательства – устранить факторы, вызывающие компрессию спинного мозга и выходящих из него корешков. Для этого хирурги выполняют декомпрессионные операции. Их суть в удалении грыж межпозвоночных дисков или дужек позвонков, сдавливающих невральные структуры. В первую очередь врачи обращают внимание на характер сдавления.
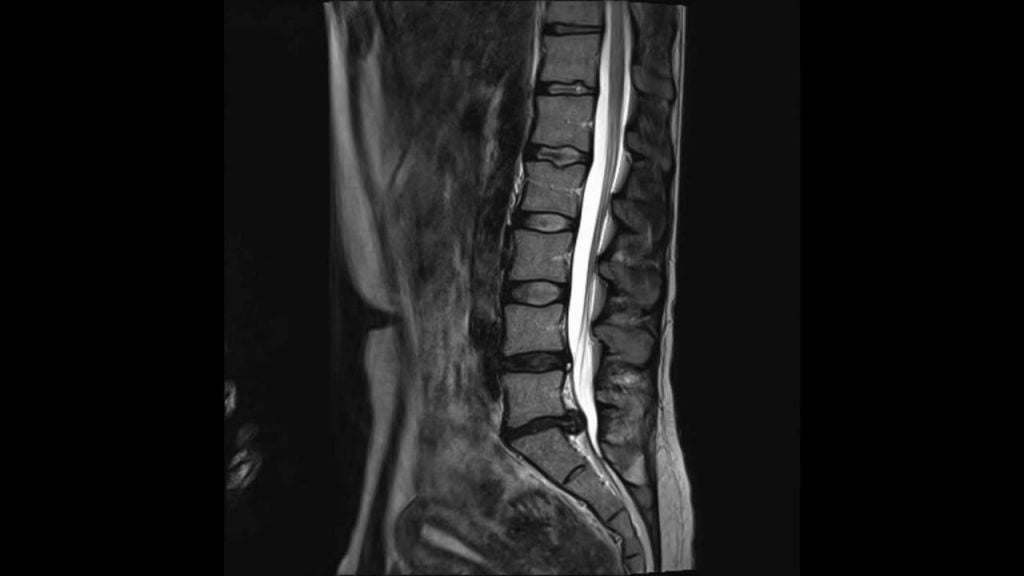
Грыжа, а вследвие стеноз поясничного отдела.
При передней компрессии пациенту выполняют дискэктомию. В ходе операции хирурги удаляют сдавливающую спинной мозг грыжу или весь межпозвонковый диск. В случае задней компрессии врачи предпочитают ламинэктомию или ламинопластику.
После декомпрессии хирурги выполняют стабилизацию позвоночника. Это помогает зафиксировать позвонки в нужном положении и предупредить их смещение в будущем. Это позволяет избежать вторичного стеноза и нестабильности в позвоночно-двигательных сегментах.
Таблица 1. Виды операций.
| Декомпрессионные | |
| Классическая дискэктомия | Показана при сдавлении спинного мозга грыжей межпозвонкового диска. В ходе операции врач полностью удаляет МПД, а на его место устанавливает титановый кейдж. |
| Микрохирургическая дискэктомия | Применяется редко из-за высокой частоты рецидивов межпозвоночных грыж. Вместо нее хирурги обычно выполняют классическую дискэктомию с дальнейшей фиксацией позвонков системами передней стабилизации. |
| Декомпрессивная ламинэктомия | Требуется при задней компрессии спинного мозга. Суть ламинэктомии в удалении части дуги позвонка. После этого хирург стабилизирует позвоночник с помощью различных конструкций. |
| Стабилизирующие | |
| Системы, стабилизирующие передние опорные столбы | Их установка необходима для неподвижного соединения тел позвонков. Хирурги используют кейжди с костной крошкой и титановые конструкции для транспедикулярной фиксации. |
| Системы задней стабилизации | Можно соединить между собой остистые и поперечные отростки позвонков. Однако укрепление средних и задних опорных столбов позвоночника не всегда обеспечивает прочную фиксацию. |
| Диманическая стабилизация | |
| С применением межостистых U-имплантатов | U-система предназначена для динамической фиксации остистых отростков на уровне L1-L5. Ее установка снижает нагрузку на задние опорные столбы, расширить площадь позвоночного канала и устранить боль, вызванную фасеточным синдромом. |
| С использованием системы транспедикулярной фиксации Dynesys | Система надежно соединяет тела смежных позвонков, сохранив хороший объем движений в позвоночно-двигательном сегменте. Применяется при патологии поясничного отдела позвоночника. |
| С применением импланта DCI | Динамический шейный имплант DCI устанавливают на место удаленного межпозвонкового диска на уровне С3-С7. О перация сохраняет относительно неплохой объем движений в шейном отделе. |
Факт! Установка систем динамической стабилизации невозможна при нестабильности позвоночника. Причина – недостаточный лечебный эффект и неспособность конструкций удерживать позвонки в нужном положении.
Декомпрессионная операция шейного отдела позвоночника
Показания к операциям с передним доступом:
- кифоз;
- верифицированная с помощью МРТ передняя компрессия;
- протяженность стеноза не более чем на 2 позвонка;
- выраженная нестабильность позвоночника.
Во время хирургических вмешательств врачи выполняют дискэтомию и спондилодез. При отсутствии противопоказаний на место МПД они могут устанавливать динамический имплант DCI. Операции с передним доступом травматична и приводят к развитию осложнений.
Хирургические вмешательства с задним срединным доступом менее инвазивными и более безопасными. Во время их проведения специалист делает ламинэктомию или ламинопластику. При необходимости он выполняет спондилодез. Для фиксации позвонков хирург может использовать разнообразные конструкции.
Показания к операциям с задним доступом:
- наличие протяженной задней компрессии;
- шейный лордоз;
- выявление оссификации задней продольной связки;
- конгенитальный стеноз.
При остеопорозе, недостаточности связочного аппарата и высокой вероятности развития псевдоартроза врачи предпочитают операции с задним хирургическим доступом.
Декомпрессионная операция на поясничном отделе
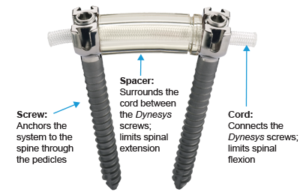
Ученые начали разрабатывать конструкции динамической стабилизации. Сегодня в клинической практике широко применяются фиксирующие системы Dynesys и U-образные межостистые спейсеры. Их установка позволяет добиться лучших функциональных результатов и существенно сократить период реабилитации.
Любопытно! По статистике, эффективность нейрохирургической декомпрессии в сочетании с динамической межостистой стабилизацией составляет 90%.
Особенности хирургического лечения осложненного стеноза
При спинальном стенозе, сочетающемся с нестабильностью позвоночника, применение только декомпрессии или систем межостистой фиксации неприемлемо. Хирургические вмешательства приведут к еще большему расшатыванию позвоночно-двигательных сегментов и усугубят состояние пациента. В этом случае оптимальной считается установка передних или задних стабилизирующих систем.
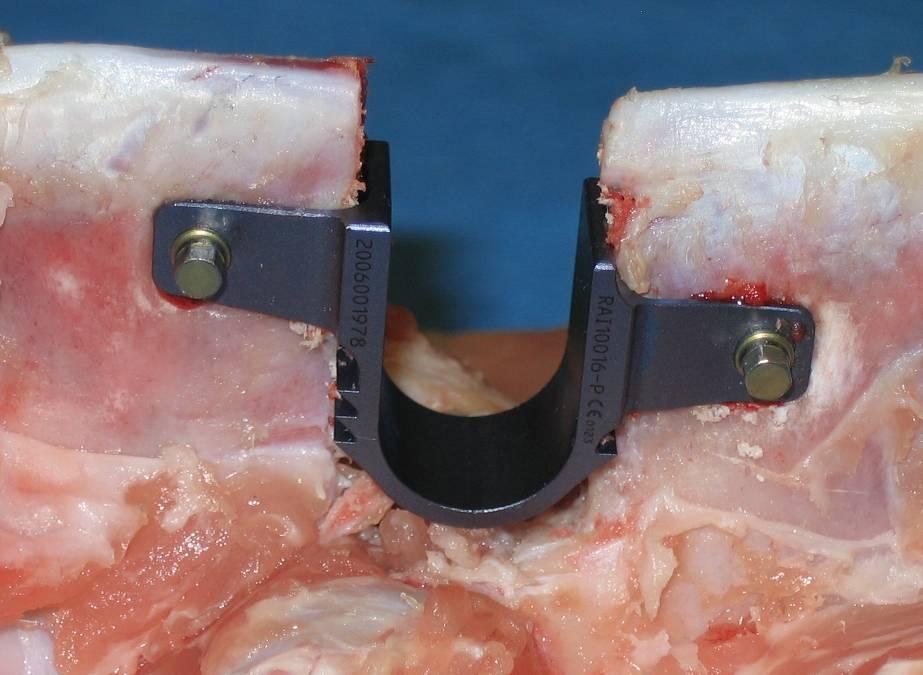
При наличии грыж МПД человеку делают микродискэктомию или классическую дискэктомию. Первую операцию обычно дополняют установкой межостистых спейсеров, вторую – стабилизацией позвоночника титановым кейджем.
Восстановительный период
При отсутствии осложнений пациентам разрешают вставать с постели уже вечером в день операции или на следующее утро. Еще через 3-4 дня их выписывают со стационара с нужными рекомендациями. На протяжении следующих 6-8 недель больным требуется избегать тяжелых физических нагрузок, препятствующих восстановлению.
- В первые недели после операции ни в коем случае не поднимайте предметы весом более 3 кг. Избегайте встрясок, вибрации, повторных однообразных движений, глубоких наклонов, поворотов, длительного пребывания в сидящем положении.
- При выполнении повседневной деятельности внимательно следите за своим самочувствием. В случае появления болей, чрезмерной утомляемости или других тревожных симптомов обратитесь к лечащему врачу.
- После хирургического вмешательства начинайте выполнять специальные упражнения. Лучше всего чтобы их вам подобрал реабилитолог. Начиная с 4 недели приступайте к аэробным тренировкам (плаванье, езда на велотренажере и т.д.).
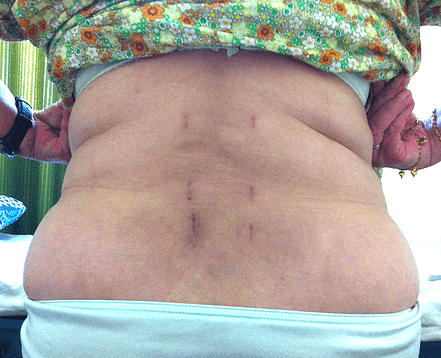
3 месяца после операции на поясничном отделе.
Реабилитация ускоряет выздоровление и позволяет человеку быстрее вернуться к привычному образу жизни. Тем не менее большинство отечественных и зарубежных клиник не обеспечивает ее своим пациентам, больных выписывают из стационара в самые ранние сроки.
Если вы хотите прооперироваться и сразу же пройти полноценную реабилитацию – задумайтесь о лечении в Чехии. Там вы точно получите качественную медицинскую помощь.
Цена операции при стенозе
В России цена хирургического вмешательства на позвоночнике колеблется в широких пределах. Цена операции зависит от ее сложности, уровня медицинского учреждения и квалификации работающих там специалистов.
Декомпрессивная ламинэктомия в клиниках Москвы стоит 25 000-50 000 рублей, дискэктомия – 18 000-60 000 рублей, транспедикулярная фиксация позвонков – 40 000-65 000 рублей, межтеловой спондилодез – 35 000-70 000 рублей. Что касается динамической стабилизации – в России ее делают лишь в некоторых медицинских учреждениях, а стоит она намного дороже стабилизирующих операций.
Как мы уже выяснили, при спинальном стенозе больным требуется декомпрессия и фиксация позвоночника. Чтобы добиться этого, нужно сделать сразу несколько манипуляций. Естественно, хирургическое вмешательство обойдется пациенту недешево. Вместе с этим ему придется оплатить обследование, консультации нужных специалистов, анестезию, стоимость расходных материалов и имплантатов.
Жители СНГ все чаще едут оперироваться за границу. Качество медицинской помощи там выше, а лечение стоит ненамного больше. В Чехии вам сделают операцию и проведут полноценную реабилитацию всего за евро. Что касается других стран, столь популярных среди наших сограждан, цены там чуть выше. В Германии операция без реабилитации стоит 14-18 тысяч евро, в Израиле – 16-20.
Читайте также:


