Угловая деформация большеберцовой кости
Деформация встречается не часто. Этот порок чаще присущ лицам мужского пола; в 95% случаев он левосторонний. Причиной искривления голени считают неправильное развитие икроножной мышцы, или внутриутробное сдавление костей голени, или их перелом. Heyman и Herndon, Badgley, O'Connor и Kudner предложили считать эту врожденную деформацию большеберцовой кости как ее "кифосколиоз".
Клиника. Угловая врожденная деформация большеберцовой кости бывает 2 видов: 1-й - угол открыт кпереди и 2-й - угол открыт кзади. Если эта деформация сочетается с ложным суставом голени, то в месте углового искривления рентгенологически выявляется склероз концов большеберцовой кости с облитерацией ее костномозгового канала, иногда с наличием кист на высоте искривления. Этот склероз виден уже на 1-м году жизни ребенка. Если угловое искривление голени не сочетается с ложным суставом большеберцовой кости, то склероз тоже имеет место, но здесь на первый план выходит стойкая эквинусная установка стопы и деформации коленного сустава. Этот порок часто сочетается с другими врожденными аномалиями развития этой же конечности: отсутствием или недоразвитием костей стопы, малоберцовой кости, иногда с врожденным вывихом или подвывихом стопы.
Угловая деформация обычно наблюдается в средней или нижней трети голени. Кортикальный слой большеберцовой кости утолщен на выпуклой ее стороне, а костномозговой канал резко сужен или совсем не прослеживается. Если угол открыт кпереди, что бывает значительно реже, то малоберцовая кость искривляется аналогично большеберцовой. Стопа устанавливается при этом в положение "пяточной". Мышцы передней поверхности голени укорачиваются, функция трехглавой мышцы голени снижается.
При переднем угловом искривлении голени тенденции к уменьшению деформации с возрастом не наблюдается, при заднем - отмечается уменьшение деформации голени, оно легче поддается коррекции при редрессации.
Лечение - только хирургическое: корригирующая остеотомия с фиксацией металлическим стержнем или использованием аппарата Илизарова и удлинение ахиллова сухожилия. Результаты лечения обычно благоприятные. Начинать оперативное вмешательство можно с 3-летнего возраста.
Врожденный ложный сустав большеберцовой кости - не часто встречающееся заболевание, составляющее 0,5% всех пороков развития конечностей. Его появление связывают с внутриутробным переломом большеберцовой кости, ее механическим сдавлением или неправильным положением. Чаще всего перелом возникает на границе средней и нижней трети голени или в нижней трети. Различают 3 типа ложного сустава большеберцовой кости: 1-й - врожденный дефект большеберцовой кости - истинный ложный сустав; 2-й - ложный сустав, возникший на месте врожденной костной кисты; 3-й - ложный сустав, возникший на месте перелома на высоте угла врожденного искривления большеберцовой кости. В последнем случае концы кости склерозированы, костномозговой канал резко сужен или отсутствует вовсе. Такая кость часто ломается, она хрупкая. Apoil видоизменил существующую классификацию ложных суставов голени и предложил все псевдартрозы разделить на 2 группы: 1-я - первичные врожденные псевдартрозы и 2-я - вторичные врожденные псевдартрозы, возникшие на почве врожденного повреждения костей голени или их искривления. Рентгенологически он также различает 2 типа изменений: 1-й тип-когда костные фрагменты вытянуты по длиннику, концы их острые и хрупкие. При этом нижний фрагмент большеберцовой кости, как правило, мал, дистальный эпифиз атрофирован; 2-й - костные края плотны, расширены и имеют псевдоинфарктную структуру с уплотнением кортикалиса с вогнутой стороны, исчезновением костномозгового канала. Иногда при этой форме встречается на концах костей фиброкистозный остеит. Малоберцовая кость искривлена, структура ее изменена, но ложного сустава нет.
Клиника при врожденном ложном суставе большеберцовой кости типична: патологическая подвижность в той или иной степени в области псевдартроза, наличие дугообразного или углообразного искривления голени, угол открыт кзади. Стопа чаше устанавливается в положении pes calcaneus, реже - pes equinus. Кожа над местом ложного сустава уплотнена, а иногда рубцово изменена, мышцы атрофированы. Концы большеберцовой кости истончены, склерозированы. Между костными фрагментами во время операции иногда обнаруживается плотная фиброзная ткань. Пораженная голень всегда короче и тоньше здоровой. Укорочение ее связано с искривлением костей голени в области псевдартроза. и их частичным недоразвитием из-за вторичных трофических расстройств, отсутствия полноценной нагрузки и т.д., что подтверждается рентгенологически наличием остеопороза. Стопа также уменьшена в размерах. С возрастом степень деформации голени обычно увеличивается.
Данные ангиографии при врожденных ложных суставах свидетельствуют о наличии генерализованной гипоплазии кровеносных сосудов и недостаточности коллатеральных анастомозов при этом врожденном пороке. Мы выявили недоразвитие капилляров, неодинаковый диаметр сосудов, малое количество сосудов в области ложного сустава, иногда не обнаруживалась a. tibialis anterior, капиллярная сеть деформирована, местами капилляры сливаются, теряя свою форму, некоторые имеют резкую извилистость, кровоток замедлен. При отсутствии лечения очень скоро появляются вторичные изменения. Из-за укорочения голени возникает наклон таза, искривление позвоночника, артрозные изменения и др.
Лечение врожденных ложных суставов является сложной проблемой в детской ортопедии. Прогноз не определен, методов лечения много. В раннем детстве возможно проведение консервативного лечения - редрессация голени для исправления ее кривизны и наложение гипсовой повязки после редрессации. Но таким способом редко ликвидируется ложный сустав. Его устранение обычно достигается хирургическим способом и то не всегда.
Оперативные методы разделяют на три группы: 1-я - использование малоберцовой кости в качестве аутотрансплантата. Ее фиксируют интрамедуллярно или по типу накладного трансплантата на большеберцовую кость на уровне ложного сустава. Предварительно склерозированные концы tibiae резецируют, костномозговые каналы вскрывают; 2-я - использование передвижного трансплантата, выпиленного из проксимального конца большеберцовой кости. Трансплантат передвигается на область ложного сустава - метод Хахутова, Lexer и McFarland;
3-я - после резекции склерозированных концов сопоставляют большеберцовую кость и фиксируют ее металлическим гвоздем. Производят остеотомию малоберцовой, иногда с резекцией ее в пределах 1,5-2 см. Резецированный участок кости размельчают и используют в качестве аутощебенки, иногда сочетают фиксацию фрагментов металлическими стержнем с использованием размельченной гомокости. Но даже хирургическое лечение не всегда дает желанный результат - наступает рецидив. Положительные результаты составляют 40-70%. Иногда после многократных попыток устранить ложный сустав, лечение кончается ампутацией и протезированием.
Большинство авторов ратуют за ранние хирургические вмешательства, но Camurati считает, что ранее 6 лет операцию по поводу врожденного ложного сустава делать не следует. Henderson - за оперативное вмешательство в раннем детском возрасте. Если оно было безуспешным, вторую операцию еле- " дует делать уже в подростковом периоде. Мы полагаем, что рационально устранять псевдартроз как можно раньше, начиная с 3-летнего возраста. При неуспехе, оперативные вмешательства могут быть повторены. Они препятствуют возникновению вторичных тяжелых изменений, искривлению голени, порочной установке стопы и т.д., а при успехе лечения - голень начинает развиваться нормально.
При укорочении после операции показано ношение ортопедической обуви, до операции - тутор и ортопедическую обувь, компенсирующие укорочение конечности.
McElvenny предлагает вместе с использованием костных трансплантатов при лечении ложного сустава отделять утолщенную надкостницу и даже иссекать ее, так как она становится препятствием для сращения фрагментов кости и, как правило, спаяна с мышцами. Мышцы мобилизуют путем отделения их от надкостницы и от подкожной клетчатки, что улучшает кровообращение в области ложного сустава.
В практике применялись методы Henderson и Campbell, состоящие в двойной фиксации фрагментов большеберцовой кости - внутренней и наружной кортикальной пластинкой tibiae, но предпочтение долгие годы отдавали методу Boyd. Эта операция состоит из вскрытия костномозговых каналов каждого из фрагментов большеберцовой кости, иссечения их склерозированных концов, сопоставления их и фиксация одной или двумя металлическими пластинками, укрепленными 4 винтами - выше и ниже места ложного сустава. Между фрагментами tibiae укладывают костную аутошебенку. Малоберцовая кость остеотомируется, если она без дефекта, на уровне ложного сустава. Вместо металлических пластинок можно применять и костные для фиксации фрагментов большеберцовой кости. Пластинки берутся из этой же кости выше и ниже ложного сустава с ее наружной и внутренней поверхности; у маленьких детей - из метафизарной зоны. Если есть необходимость, то удлиняется ахиллово сухожилие.
После костнопластической операции гипсовую повязку накладывают на всю ногу до паховой области сроком не менее, чем на 4-6 месяцев. После сращения концов tibiae и перестройки трансплантатов винты извлекают. Затем назначают тутор и умеренную нагрузку на ногу. Полную нагрузку разрешают только после того, как восстановится костномозговой канал через весь диафиз tibiae, включая и место бывшего ложного сустава. Ношение тутора необходимо для предотвращения искривления tibiae, которое часто возникает даже после ликвидации ложного сустава. Основанием для снятия гипсовой повязки являются данные рентгенологического исследования, свидетельствующие о том, что в месте ложного сустава наступило костное сращение и восстановление костномозгового канала большеберцовой кости на всем ее протяжении.
Sofield предлагает сопоставлять фрагменты большеберцовой кости путем Z-образной резекции в области ложного сустава, иссекая проксимальный конец на 7 г диаметра, отступя ниже ростковой зоны проксимального эпифиза на 3,5-4 см и иссекая на 7 г диаметра дистальный фрагмент, отступя на 3,5-4 см выше ростковой зоны дистального эпифиза. Обе половины костей помещают в костный банк. Во II этапе операции оба конца перемещают: проксимальный укладывают внизу, дистальный - вверху. Если после их сдвига остается пространство, его заполняют консервированной гомокостью. Эта операция аналогична методу Ш.Д. Хахутова и отличается лишь двухэтапностью.
Есть и другие способы устранения ложного сустава большеберцовой кости: декортикация и аутотрансплан-тат в месте перелома, применение аутотрансплантата на ножке, фиксация фрагментов металлическим гвоздем с дополнительной муфтой из гомокости и др.
В последние годы относительно лечения ложных суставов тактика ортопедов и хирургов коренным образом изменилась. На первый план стали выдвигаться компрессионный и дистрационный методы лечения ложных суставов, в том числе врожденных, с помощью аппаратов Илизарова или Гудушаури. Наш опыт в этом отношении подтверждает правильность избранного направления. Использование чрескостного дистракционно-компрессионного аппарата позволяет не только устранить ложный сустав, но также осуществить выравнивание длины конечности либо за счет растяжения ростковых зон, либо за счет растяжения кости по длиннику после остеотомии большеберцовой кости и резекции склерозированных участков ее в области ложного сустава.
Что является причинами неудач при лечении псевдартрозов голени? Это неустранение углового смещения фрагментов большеберцовой кости, местные трофические расстройства, неправильно выбранный метод лечения, короткий срок фиксации гипсовой повязкой после операции и др. При устранении этих причин благоприятный исход достижим.
Любая костнопластическая операция, сделанная для устранения ложного сустава голени, требует длительной фиксации конечности не менее 4-6 месяцев, затем назначают ЛФК, массаж, физиотерапевтические процедуры.
Ампутация голени показана лишь в исключительных случаях, после многократных неудачных операций, при резком недоразвитии и укорочении голени, превышающем 10 см, с порочной установкой стопы.
- Классификация искривления голеней
- Причины искривления голеней
- Коррекция искривления голеней
- Цены на лечение
Общие сведения
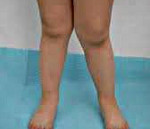
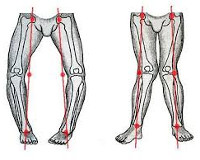
Более чем 20% женщин высказывают неудовлетворенность формой своей ног, проблема искривления голеней не меньше волнует и мужчин. Считается, что при наличии правильной формы ног, линия, опущенная от головки тазобедренного сустава, пройдет через середину надколенника, а затем между 1 и 2 пальцами. Отклонение ног относительно этой линии ведет к нарушению нормальной биомеханики конечностей. Идеальную форму голеней характеризует наличие 3-х внутренних веретенообразных контуров, ограниченных промежностью, коленными суставами и мягкими тканями верхней трети голени, а также лодыжками.

Классификация искривления голеней
Особенности кривизны голеней являются показаниями к проведению того или иного вида коррекции. Искривление голеней может быть истинным и ложным.
Истинное искривление голеней значительно влияет на функцию ходьбы и состояние стоп. Варусное искривление голеней ведет к обратному подвороту стопы (вальгусному) и постепенному развитию вальгусной деформации стопы и вторичного плоскостопия. Вальгусное искривление голеней еще более способствует развитию плоскостопия.
Ложное искривление голеней вызвано особенностью распределения мягких тканей, которые создают впечатление кривизны ног при отсутствии костной деформации. Ложная кривизна проявляется несмыканием мягких тканей в области голеней. Такой дефект является только эстетическим и устраняется с помощью тренировок мышц голени, в тяжелых случаях – путем имплантации мягких протезов.
Причины искривления голеней
Искривление голеней может являться врожденной деформацией или формироваться в детском возрасте в результате тяжелых форм рахита, воспалительных заболеваний костей, нарушений обмена веществ. Развитию врожденной кривизны голеней способствует наследственный фон, недоношенность и гипоксия плода, болезни беременной. Заболевания, влияющие на минеральный и другие виды обмена веществ, могут усугублять имеющиеся врожденные деформации костной, хрящевой и мышечной тканей опорно-двигательного аппарата, увеличивая степень искривления голеней. Поэтому в раннем возрасте ребенку крайне необходим контроль детского ортопеда за развитием опорно-двигательного аппарата.
В подростковом возрасте искривление голеней может быть вызвано дефицитом кальция и витамина D в пище, недостаточным пребыванием на свежем воздухе и солнце, неадекватными нагрузками на стопы, приводящими к искривлению формы костей голени.
У взрослых пациентов наиболее частой причиной кривизны голеней служат травмы, патологические процессы в суставах большеберцовой или бедренной кости.
Коррекция искривления голеней
Исправление кривизны голеней или контуров икроножных мышц исключительно физическими упражнениями зачастую практически невозможно.
Контурная пластика голеней проводится пациентам с недоразвитием, деформациями или асимметрией мышц голеней. Нередко контурная пластика голеней выполняется культуристам для придания выраженного рельефа контурам голени.
С целью коррекции ложного искривления голеней успешно проводится имплантация протезов икроножных мышц. Современные силиконовые имплантаты голени обладают высокой степенью эластичности и устойчивости к повреждениям, однако после пластики голеней существуют ограничения в спортивных занятиях. Коррекция голеней с помощью силиконовых имплантатов дает великолепный эстетический результат - худые голени приобретают объем, а искривленные - правильный контур.
В случае невозможности исправления кривизны голеней с помощью контурной пластики или имплантации решается вопрос о выполнении ортопедической операции.
Оперативное лечение искривления голеней включает корригирующую остеотомию – рассечение кости и компрессионно - дистракционный остеосинтез по Илизарову, кроме того позволяющие увеличить рост и устранить диспропорцию конечностей. При наличии вальгусного искривления голени – проводится варизирующая остеотомия, при варусном искривлении – вальгизирующая остеотомия.
В ходе остеотомии производится клиновидная резекция участка кости, затем кость сопоставляется и закрепляется с помощью зажимов или винтов. При варусном или О-образном искривлении голени производится остеотомия, и выпиливается клин из большеберцовой кости; в случае вальгусной или Х-образной деформации голени - соответственно из бедренной кости. Остеотомия нередко дополняется проведением реконструктивной хондропластики с целью увеличения стабильности коленного сустава.
Выполнение остеотомии заканчивается наложением стабильно-функционального остеосинтеза по Илизарову. Пациент носит аппарат 4-8 месяцев, а иногда и дольше, в зависимости от степени искривления голени и необходимости удлинения конечности.
Реконструктивные операции на голени должны выполняться после завершения роста костной ткани и всего организма, то есть после 18 лет, когда происходит последний скачок роста. Это позволит провести однократную коррекцию искривления голеней с долговременным и стабильным результатом.
Переломы диафиза большеберцовой кости (костей голени)
Переломы диафиза большеберцовой кости – это самые часто встречающиеся из переломов длинных трубчатых костей. Для того, чтоб возник подобный перелом, необходимо воздействие достаточно значительной силы. Так, распространенный причиной таких переломов являются автомобильные аварии. Во многих случаях наряду с большеберцовой костью происходит перелом и малоберцовой кости.
Голень состоит из двух костей – большеберцовой и малоберцовой. Первая из них более крупная, она несет на себе бoльшую часть нагрузки и участвует в образовании коленного и голеностопного суставов.
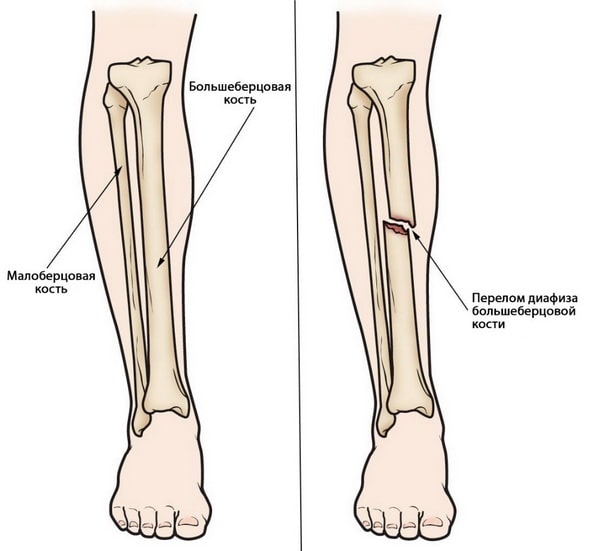
Большеберцовая кость – это более крупная из костей голени. Переломы диафиза большеберцовой кости – это переломы на протяжении этой кости.
Характер переломов большеберцовой кости значительно варьирует и зависит от энергии травмы, которая его вызывает. Костные фрагменты при переломе могут сохранять приемлемое положение (стабильный перелом) или смещаться (перелом со смещением). Кожа в области перелома может оставаться интактной (закрытый перелом) либо повреждаться костными фрагментами или при внешнем воздействии (открытый перелом). Во многих случаях наряду с большеберцовой происходит перелом и малоберцовой кости.
Доктора называют переломы в соответствии с различными классификационными системами. Переломы большеберцовой кости классифицируются в зависимости от:
- Локализации перелома (диафиз большеберцовой кости делится на трети – дистальную, среднюю и проксимальную)
- Характера перелома (линия перелома может быть расположена по-разному: поперечно, косо и т.д.)
- Повреждения кожи и мягких тканей в области перелома.
Наиболее распространенные типы переломов диафиза большеберцовой кости:
Поперечный перелом. При этом переломе линия проходит горизонтально поперек длинной оси большеберцовой кости.
Косой перелом. Линия перелома расположена под углом к оси диафиза.
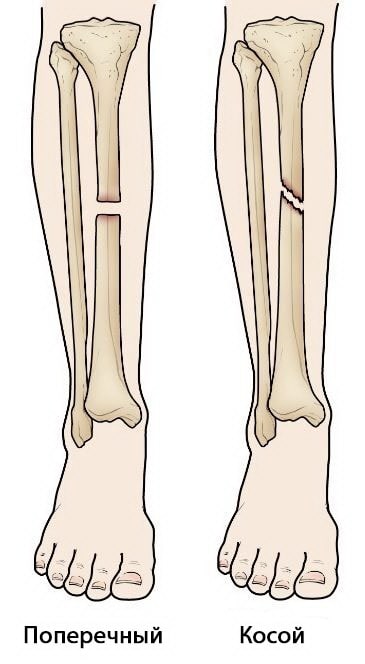
(Слева) Поперечный перелом диафиза большеберцовой кости. (Справа) Косой перелом диафиза большеберцовой кости.
Спиральный перелом. Линия перелома располагается по спирали, как бы окружая диафиз большеберцовой кости. Механизмом таких переломов является скручивание вдоль длинной оси голени.
Оскольчатый перелом. При таких переломах образуется три и более костных фрагментов.
Открытый перелом. В таких случаях костный фрагмент может перфорировать кожу либо в области перелома имеется открытая рана, сообщающаяся с зоной перелома. Открытые переломы нередко характеризуются более значительным повреждением окружающих мышц, сухожилий и связок. Эти переломы отличаются наиболее высоким риском осложнений, особенно инфекционных, и обычно заживают дольше обычного.
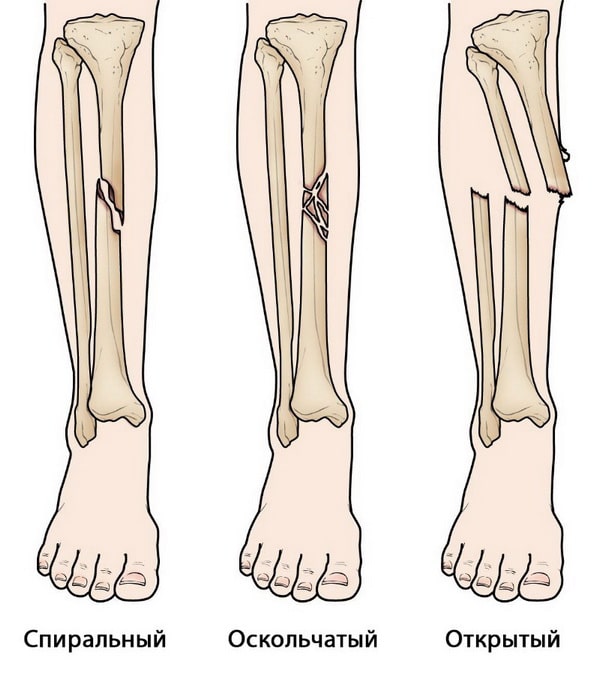
(Слева) Спиральный перелом большеберцовой кости, при котором линия перелома как бы окружает диафиз. (В центре) Оскольчатый перелом с образованием трех и более костных фрагментов. (Справа) Открытый перелом. В данном случае показан поперечный перелом, однако открытые переломы могут характеризоваться любым типом линии перелома.
Переломы диафиза большеберцовой кости нередко становятся результатом высокоэнергетической травмы, например, автомобильной аварии. В подобных случаях чаще всего возникают оскольчатые переломы.
Низкоэнергетическими причинами переломов могут быть спортивные травмы, например, падение при катании на горных лыжах или столкновение с другим игроком в футболе. В таких случаях механизмом травмы чаще всего становится скручивание голени, в результате которого возникают косые или спиральные переломы.
Перелом диафиза большеберцовой кости обычно сразу приводит к появлению выраженной боли в соответствующей области. Другими симптомами перелома могут быть:
- Невозможность нагрузки на ногу
- Деформация или нестабильность голени
- Выстояние костного фрагмента под кожу или в рану на коже в области перелома
- Иногда – нарушение чувствительности стопы
Доктор должен знать обстоятельства полученной вами травмы. Например, если травма произошла в результате автомобильной аварии, важной будет информация о том, с какой скоростью вы ехали, были вы водителем или пассажиром, были ли пристегнуты, сработали ли подушки безопасности. Эта информация поможет доктору оценить энергию травмы и наличие возможных сопутствующих повреждений.
Важно, чтобы доктор знал об имеющихся у вас сопутствующих заболеваниях – гипертонии, сахарном диабете, астме или аллергии. Также доктор спросит вас, курите ли вы или принимаете какие-либо лекарственные препараты.
Обсудив с вами характер травмы и анамнез, доктор выполнить тщательное физикальное обследование. При этом доктор оценит ваше общее состояние и затем состояние травмированной конечности. При этом доктор обратит внимание на такие детали, как:
- Видимая деформация голени
- Повреждения кожи
- Кровоизлияния
- Отек
- Костные фрагменты могут контурироваться под кожей
- Нестабильность (у некоторых пациентов стабильность может в той или иной мере сохраняться за счет сохранения целостности малоберцовой кости или за счет того, что перелом большеберцовой кости может быть незавершенным)
После визуального осмотра доктор пропальпирует бедро, голень и стопу не предмет возможных патологических изменений, напряжения кожи и мышц в области перелома. Также доктор оценит характер пульса на стопе. Если вы находитесь в сознании, доктор оценит чувствительность и движения в голени и стопе.
Лучевые методы исследования позволяют доктору получить более подробную информацию о вашей травме.
Рентгенография. Это наиболее часто используемый метод диагностики переломов костей. Он позволяет не только увидеть перелом, но и охарактеризовать его тип и локализацию, оценить, проникает ли перелом в коленный или голеностопный сустав, имеет ли место перелом малоберцовой кости.
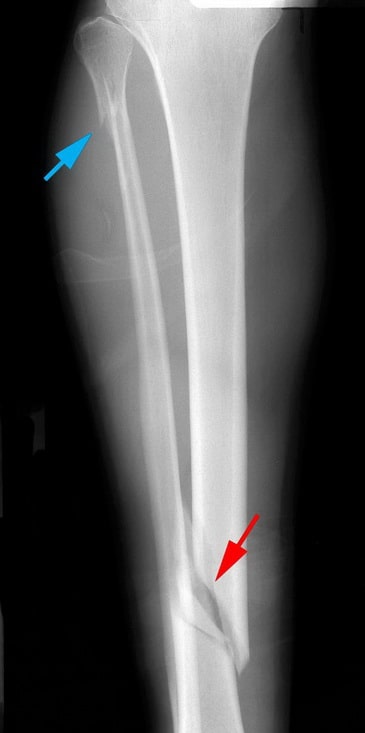
На данной рентгенограмме представлен косой перелом диафиза большеберцовой кости (красная стрелка). Также здесь имеет место перелом и малоберцовой кости (голубая стрелка).
Компьютерная томография. Если доктору необходима более подробная информация о характере перелома, чем представлена на рентгенограмме, доктор может назначить КТ. Иногда линия перелома очень тонкая и практически не видна на рентгенограммах. КТ позволяет более четко визуализировать такие переломы.
При выборе тактики лечения доктор учитывает несколько факторов:
- Общее состояние вашего здоровья
- Причины травмы
- Тяжесть травмы
- Объем повреждения мягких тканей
Консервативное лечение можно рекомендовать следующим категориям пациентов:
- С тяжелой сопутствующей патологией, в силу которой они могут не перенести операцию.
- Малоактивные пациенты, для которых небольшая угловая деформация голени или разница в длине ног могут оказаться вполне приемлемыми.
- Пациенты с закрытыми переломами с минимальным смещением
Начальный этап лечения. При большинстве переломов развивается в той или иной мере выраженный отек, который сохраняется в течение нескольких недель. Поэтому сначала доктор наложит гипсовую лонгету. В отличие от глухой гипсовой повязки лонгету можно при необходимости ослаблять или укреплять в зависимости от выраженности отека. После купирования отека возможно изменение характера иммобилизации.
Гипсовая повязки или брейс. До появления первых признаков сращения доктор может наложить глухую гипсовую повязку. По истечении нескольких недель эта повязка может быть заменена функциональным брейсом, фиксируемым на конечности ремнями. Брейс обеспечит защиту и поддержку для голени до тех пор, пока не наступит полноценное сращение. Брейс можно снимать на время принятия душа или для занятий физкультурой.
Операция рекомендуется при следующих типах переломов:
- Открытые переломы
- Переломы, сращение которых не достигнуто при консервативном лечении
- Переломы с множеством костных фрагментов или со значительным смещением
Интрамедуллярный остеосинтез. На сегодняшний день этот метод считается золотым стандартом лечения диафизарных переломов большеберцовой кости. При этом используются специальные металлические стержни, которые вводятся в костномозговой канал большеберцовой кости. Стержень проходит через зону перелома и удерживает фрагменты в правильном положении.
Выше и ниже места перелома стержень блокируется винтами для исключения подвижности в области перелома.
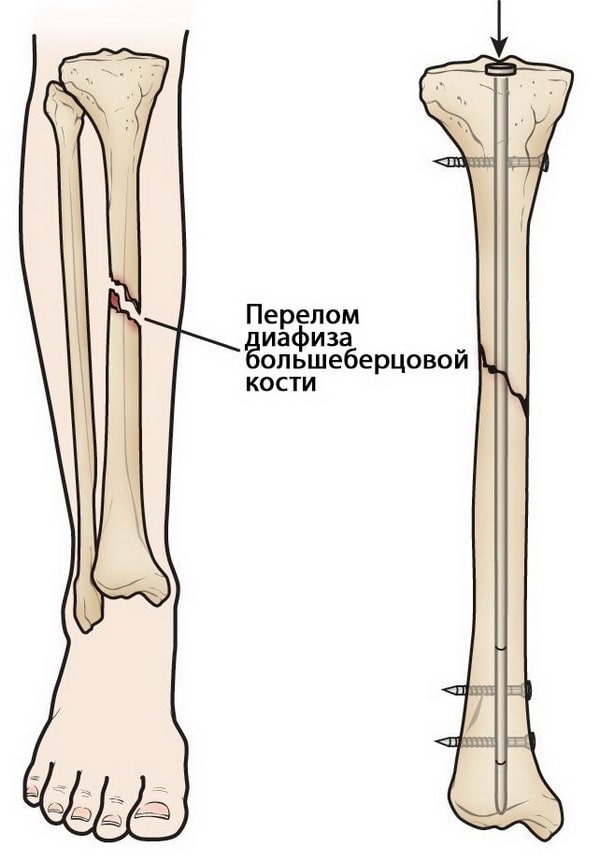
Интрамедуллярный остеосинтез обеспечивает прочную стабильную фиксацию по всей длине.
Интрамедуллярные стержни обычно изготавливаются из титана. Они имеют различную длину и диаметр, подходящие для большинства большеберцовых костей.
Интрамедуллярный остеосинтез не идеален для детей и подростков, поскольку у них еще не закрыты ростковые зоны костей, повреждать которые при остеосинтезе нельзя.
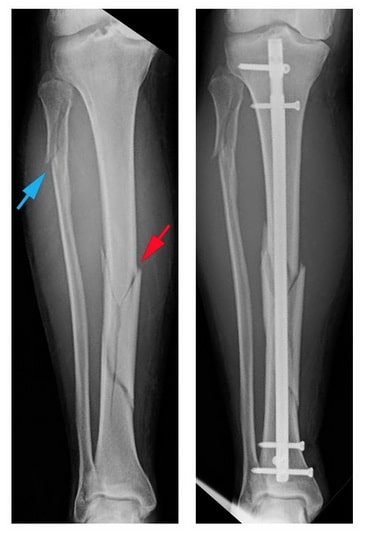
(Слева) На рентгенограмме представлен перелом диафиза большеберцовой кости (красная стрелка) и перелом малоберцовой кости (голубая стрелка). (Справа) В данном случае выполнен интрамедуллярный остеосинтез.
Пластины и винты. При таких операциях сначала выполняется репозиция костных фрагментов, т.е. возвращение их в нормальное положение, после чего фрагменты фиксируются со стороны наружной поверхности кости металлической пластиной и винтами.
Этот метод используется тогда, когда интрамедуллярный остеосинтез невозможен, например, когда линия перелома распространяется на коленный или голеностопный сустав.
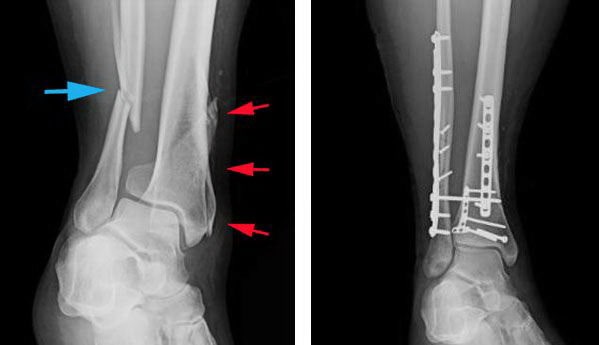
(Слева) На данной рентгенограмме представлен перелом малоберцовой кости (голубая стрелка) и перелом большеберцовой кости (красные стрелка), распространяющийся на голеностопный сустав. (Справа) Оба перелома фиксированы пластинами и винтами.
Наружная фиксация. При такой операции в кости выше и ниже места перелома вводятся металлические спицы или стержни, которые фиксируются к аппарату наружной фиксации. Это позволяет удержать фрагменты в правильном положении.
Большинство переломов диафиза большеберцовой кости заживают в течение 4-6 месяцев. Иногда, например, при открытых или оскольчатых переломах, а также у курильщиков, это происходит дольше.
Боль после травмы или операции является естественным компонентом процесса заживления. Доктор и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и сделать ваше восстановление более комфортным.
Для купирования болевого синдрома после травмы или операции обычно используются различные лекарственные препараты. Это парацетамол, нестероидные противовоспалительные препараты, опиоды и препараты для местного применения. С тем, чтобы оптимизировать обезболивающий эффект и снизить потребность пациента в наркотических анальгетиках, эти препараты нередко используются в комбинации друг с другом. Некоторые из этих препаратов могут иметь побочные эффекты, влияющие на способность водить автомобиль или заниматься другими видами деятельности. Доктор обязательно расскажет о возможных побочных эффектах назначенных вам препаратов.
Многие доктора рекомендуют максимально рано начинать движения в суставах оперированной конечности, а вот нагружать ногу при ходьбе нужно только так и только тогда, как и когда разрешит ваш лечащий врач.
В некоторых случаях практически полная нагрузка допускается сразу же после операции, однако иногда это возможно только после появления первых признаков сращения перелома. Поэтому рекомендуем четко соблюдать все инструкции вашего лечащего врача.
При ходьбе какое-то время вам придется пользоваться костылями или ходунками.
После операции мышцы в области перелома скорее всего окажутся значительно ослабленными, поэтому в процессе реабилитации очень важны упражнения, способствующие восстановлению силы мышц. Физиотерапия позволит восстановить нормальную силу мышц и подвижность суставов. Также она поможет вам справиться с послеоперационными болевыми ощущениями.
Физиотерапевт скорее всего начнет с вами заниматься пока вы еще находитесь в стационаре. Также он научит вас, как правильно пользоваться костылями или ходунками.
Переломы диафиза большеберцовой кости сами по себе могут сопровождаться различными осложнениями.
- Костные фрагменты при переломах нередко имеют острые концы, которые могут повредить сосуды и нервы.
- Еще одним осложнением перелома может быть острый компартмент-синдром. Этот синдром развивается, когда давление в тканях превышает критический уровень, препятствующий нормальному кровоснабжению нервов и мышц. Если быстро не снизить это давление, возможны катастрофические последствия. Это неотложное состояние, требующее хирургического лечения. Операция заключается в рассечении стенок мышечных футляров, за счет чего добиваются снижения внутритканевого давления.
- Открытые переломы характеризуются наличием сообщения между зоной перелома и внешней средой. Даже при адекватной хирургической обработке таких переломов возможно инфицирование кости. Костные инфекции трудно поддаются лечению и нередко требуют многочисленных операций и длительного приема антибиотиков.
В дополнение к общехирургическим рискам, включающим кровопотерю и риски анестезии, осложнения операции включают:
- Инфекции
- Травмы сосудов и нервов
- Тромбозы вен
- Фиксацию фрагментов в порочном положении или невозможность добиться правильного их положения
- Замедление консолидации фрагментов или формирование ложного сустава (когда перелом срастается медленней обычного или не срастается вовсе)
- Дискомфортные ощущения в области стоящих металлоконструкций (иногда винты или стержень могут раздражать расположенные над ними мышцы, сухожилия и кожу)
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов голени — от 49500 рублей до 89500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или эпидуральная анестезия)
- Остеосинтеза переломов голени стержнем, пластинами и винтами
- Расходные материалы (пластина и винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Наложение полимерной повязки на голеностопный сустав и голень – от 2500 до 3500 рублей в зависимости от сложности
- Консультация специалиста, к.м.н.
- Наложение гипсовой повязки
* В стоимость не входит материал и цена контрольной рентгенограммы
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
Читайте также:


