Упражнения по инфекционным болезням
Больные поступают на курортное лечение при возможности самостоятельного передвижения по окончании острого периода или в хроническом периоде с остаточными явлениями после перенесенных заболеваний — энцефалита, арахноидита, острого миелита.
Эпидемический энцефалит вызывается фильтрующимся вирусом. Для острого периода заболевания характерны умеренное повышение температуры, нарушение сна, глазодвигательные расстройства, двоение, косоглазие, птоз; гипо- или гиперкинезы — амимия, замедленность движений, реже дрожание, тик, атетоз; парезы редки. При вестибулярной форме — головокружение, рвота, неустойчивая походка. При периферической форме симптоматика напоминает полирадикулоневрит.
Последствия заболевания проявляются в различных диэнцефальных нарушениях — расстройстве сна и терморегуляции, изменении функций внутренних органов; часто отмечается головная боль, головокружение, общая слабость. При переходе заболевания в хроническую форму развивается паркинсонизм, выражающийся в развитии ригидности мышц и дрожании в дистальных отделах рук, ног; движения становятся замедленными, лицо маскообразным, изменяется походка, больной передвигается мелкими шагами. Лечебная физическая культура применяется по окончании острого периода при наличии остаточных явлений и в хронической стадии заболевания. Методика дифференцируется в зависимости от формы поражения.
При вестибулярных нарушениях на фоне общеукрепляющих упражнений применяется специальная тренировка вестибулярного аппарата. При диэнцефальных нарушениях, помимо общеукрепляющих упражнений, назначается дозированная ходьба, плавание.
При паркинсонизме применяются упражнения в исходных положениях сидя, стоя; элементарные упражнения на расслабление, маховые — на развитие координации движений, с использованием гимнастических палок, мячей, упражнения в ходьбе — простой и усложненной — и беге. Общая физическая нагрузка должна быть небольшой, во время процедуры следует предоставлять паузы для отдыха. В ванне проводят элементарные упражнения. Применяется массаж рук и ног. Показаны дозированная ходьба, плавание. Лечебную физическую культуру следует назначать за 1 час и более до приема ванны или спустя 3—4 часа после нее.
Клещевой энцефалит вызывается фильтрующимся вирусом, который переносится клещами. Различают следующие клинические формы: полиоэнцефаломиелитическую, менинго-энцефалитическую и менингеальную.
В отличие от эпидемического клещевой энцефалит характеризуется вялыми парезами и параличами в проксимальных отделах верхних конечностей, шее, плечевом поясе. Лечебная физическая культура применяется в период восстановления и при наличии стойких остаточных явлений. Методика дифференцируется в зависимости от формы поражения.
При парезах используется лечебная гимнастика по принципам построения методик при вялых парезах, направленная на восстановление двигательной функции в руке, развитие точности и координации движений; элементы игры в теннис, волейбол; плавание, гребля.
Миелиты — очаговое воспаление спинного мозга — могут быть первичными, вызывающимися фильтрующимся вирусом, и вторичными — как осложнение различных инфекционных заболеваний. Вначале болезнь развивается как общее острое инфекционное заболевание. При локализации очага поражения в шейном утолщении возникает вялый парез в руках и спастический в ногах. При наличии очага поражения в пояснично-крестцовом утолщении выявляется вялый парез в ногах и расстройство функций тазовых органов.
Лечебную физическую культуру назначают по окончании острого периода, в подострой фазе и при остаточных явлениях заболевания. Методика дифференцируется в зависимости от степени и характера двигательных нарушений — вялый или спастический парез — и направлена на восстановление функции движения, развитие опорной функции, ходьбы, координации движений. Обязательны упражнения для укрепления мышц тазового дна. Применяются также упражнения в ванне и плавание, массаж рук, ног, спины. Лечебную физическую культуру следует применять за 1 час до ванны или грязевой процедуры или спустя 2—3 часа после них. При хорошей переносимости лечебную физическую культуру можно назначать через 40 минут после грязевой процедуры.
К наиболеераспространенным инфекционным заболеваниям детского возраста относятся ОРВИ, скарлатина, паротит, ветряная оспа, краснуха, коклюш, корь. Передаются данные заболевания воздушно-капельным путем и через предметы обихода.
Каждое заболевание (кроме ОРВИ), каждое заболевание имеет инкубационный период: скарлатина 2-7 дней, паротит 11-23 дня, ветрянка 10-21 день и краснуха 16-21 день. Заболевания сопровождаются повышением температуры, общим недомоганием. При скарлатине появляется боль в горле при глотании, может быть тошнота и рвота, при паротите - снижается аппетит, появляется головная боль; при краснухе слабо выраженные катаральные явления. Паротит проявляется преимущественным поражением околоушных слюнных желез, а скарлатина, ветрянка, краснуха, сопровождаются появлением сыпи.
При инфекционных заболеваниях возможны осложнения: отеки, пневмония, миокардит (при скарлатине); воспаление яичек у мальчиков, яичников и молочных желез у девочек, менингит, энцефалит (при паротите); отит, стоматит, пневмония, ларингит (ветрянка).
Профилактика инфекционных заболеваний сводится к раннему устранению контактов с заболевшим и календарной вакцинацией.
ЛФК применяется после снижения температуры и улучшения общего состояния ребенка. На занятиях лечебной гимнастикой (проводимой родителями или инструктором-методистом по ЛФК в стационаре) используются дыхательные упражнения статического и динамического характера, которые в зависимости от возраста ребенка могут быть пассивными или активными. Для повышения психоэмоционального состояния ребенка упражнения должны быть игрового характера с постепенно увеличивающейся нагрузкой от 2-4 до 6-8 раз повторений каждого упражнения. Темп медленный, исходное положение - сидя.
ОРЗ или ОРВИ (острые респираторные заболевания или острая респираторная вирусная инфекция) занимают одно из первых мест среди заболеваний раннего и дошкольного возраста.
Часто болеющие дети (ЧБД) - это дети, которые переносят более 4-х раз в год респираторно-вирусную инфекцию.
Для дошкольников существуют критерии для определения, состояния ЧБД: для 2-4 лет - 6 раз и более случаев заболевания в год, для 5 лет - 5 раз, для 6 лет и старше - 4 раза.
Часто болеющие дети составляют группу высокого риска по развитию хронической патологии и летальности раннего возраста. В дошкольных учреждениях ЧБД составляют 72,8% (Копунов Ю.М., 1980).
Клиническая картина - повышение температуры до 38-39 0 , интоксикация выраженная вялость, потеря аппетита, наличие кашля и насморка. Слизистая носа отечна. Кашель сухой, саднение, боль в глотке, охриплость голоса.
Продолжительность заболевания 7-10 дней, у ослабленных детей 2-2,5 недели (14-17 дней).
Частые, повторные ОРВИ могут сопровождаться различными осложнениями, чаще - пневмонией острой, затяжной и хронической. В старшем возрасте нередко возникает бронхиальная астма.
Задачи ЛФК для часто болеющих детей.
1. Общее укрепление организма.
2. Улучшение крово- и лимфообращения.
3. Предотвращение деформации грудной клетки и нарушения осанки.
4. Повышение неспецифической сопротивляемости организма.
5. Улучшение приспособляемости организма ребенка к физическим нагрузкам соответственно возрасту и условиям жизни.
6. Предупреждение отставания в психомоторном развитии.
1. Улучшение функции дыхания и увеличения подвижности грудной клетки.
2. Стимулирование дренажной функции бронхов.
3. Профилактика образования спаек.
В силу отсутствия специфического (специального) лечения респираторно-вирусных инфекций метод лечебной физической культуры как средство профилактики осложнений и неспецифической терапии имеет первостепенное значение.
Лечение положением используют главным образом в остром периоде. Для часто болеющих детей рекомендуется два положения: в начале болезни голова ребенка приподнимается на 20-50 0 ; впоследствии при затруднении отхождения мокроты придается телу ребенка дренажное положение для лучшей эвакуации мокроты - голова и грудь располагаются ниже горизонтальной линии, для улучшения механического оттока мокроты. Можно подкладывать большой валик под живот в исходном положении лежа на животе. В дренажном положении ребенок находится 2-3 раза в день по 5-10 мин, в это время целесообразно выполнять массаж грудной клетки.
Массаж мышц спины полезно проводить в дренажном положении используя приемы поглаживания, растирания, разминания и легкой вибрации (поколачивания). Массаж грудной клетки можно проводить сидя. Выполняя приемы по межреберным промежуткам двигаясь от грудины к боковым поверхностям и далее к позвоночнику. Приемы сочетаются со стимуляцией кашлевых движений. Ребенок выполняет вдох, а на выдохе методист легко, прижимающим движением надавливает на боковые поверхности грудной клетки. На вдохе руки методиста свободно расходятся в стороны.
Лечебная гимнастика сочетается с массажем в следующей последовательности: дыхательные упражнения - массаж - общеразвивающие упражнения. Старшие дети могут в занятии лечебной гимнастикой использовать элементы самомассажа.
Физическая реабилитация часто болеющих детей осуществляется на трех этапах: на больничном (или в домашних условиях), на санаторном (в санаторных 1-2 раза в год, если это возможно), на поликлиническом (в поликлиниках, врачебно-физкультурных диспансерах, в дошкольных учреждениях, дома).
Задачами на всех этапах реабилитации являются: общее, укрепляющее воздействия на организм, повышение иммунитета, улучшение функции внешнего дыхания, стимуляция дренажной функции бронхов, улучшение крово и лимфообращения, предотвращающее нарушений осанки.
Программа физической реабилитации ЧБД состоит из четырех частей:
- физическая реабилитация на первой недели заболевания;
- физическая реабилитация на второй недели заболевания;
- физическая реабилитация в первые две недели после выхода в дошкольных образовательных учреждениях;
- физическая реабилитация на втором месяце после начала заболевания.
Средствами физической реабилитации являются: физические упражнения (общеразвивающих, дыхательные), массаж, естественные и преформированные факторы природы (воздушное и водное закаливание, солнечные ванны, УВЧ, витаминизация и др.)
Важным принципом является раннее начало реабилитации мероприятий и их систематические и дробные проведения на всех этапах с участием родителей и персонала лечебных и образовательных учреждений, при постепенном увеличении физических нагрузок.
Физические упражнения начинают применять через 2-4 дня после начала заболевания при снижении температуры до субфебрильной.
В первую неделю формами ЛФК являются УГГ и ЛГ. При УГГ используются по одному упражнению для рук и ног, два упражнения для туловища и три динамических дыхательных упражнений. И.П. – лежа и полусидя, количество повторений упражнений 2-3.
Занятия ЛГ, длительностью от 5-7 мин до 10 мин. проводится 1 раз в день лежа и полусидя в постели. Выполняют общеразвивающие и дыхательные упражнения (статические, дыхательные и имитационные). Число повторений каждого упражнения от 2-3 до 4-5 раз в зависимости от функционального состояния ребенка.
Очень важно вызвать у ребенка желание заниматься, что зависит от родителей, способных придать занятию игровой характер.
На второй неделе заболевания УГГ имеет тот же характер, что и на первой неделе, но немного увеличивается количество повторений упражнений (с 2-3х до 4-5ти). Занятие ЛГ рекомендуется выполнять 2 раза в день, длительностью 15-18 мин., в и.п.. сидя на стуле и в коленно-локтевом положении. Увеличивается количество общеразвивающих и имитационных дыхательных упражнений. Количество повторений упражнения остается таким же, как и на первой неделе.
Во втором месяце после начала заболевания занятия лечебной гимнастикой проводится 2 раза в неделю, в дни когда нет занятий по физической культуре. Сохраняется УГГ, которая проводится 10-12мин. Этому периоду характерно тренировочное воздействие на организм часто болеющего ребенка. В занятиях ЛГ должно происходить дыхательное расширение объема и интенсивности физической нагрузки, использования различных предметов и утяжелителей, а также различного оборудования. Постепенное и планомерное повышение физической нагрузки способствует подготовке организма ЧБР к различным занятиям (связанных с физической активностью) в дошкольном образовательном учреждении или школе.
Желательно, чтобы курс ЛФК оставался по длительности около 2х месяцев. При неблагоприятном течении процесса курс ЛФК рекомендуется повторять. В период ремиссии, предпочтительней летом, необходимо начинать закаливание водой (в душе, ванной) по рекомендации врача или специалиста по закаливанию. При недостаточном уровне физических нагрузок в дошкольных учреждениях или школе необходимо находить дополнительные возможности занятий физическими упражнениями и спортом.
Закаливание для часто болеющих детей является неотъемлемой частью профилактики и физической реабилитации. Используются все виды закаливания - водой, солнцем, воздухом. Воздушно-контрастные ванны целесообразно применять: у детей с коротким лихорадочным периодом ОРЗ (1-3 дня) через 1-2 недели после нормализации температуры, с лихорадочным периодом от 3 до 10 дней - через 2 недели, с лихорадочным периодом 10 и более дней- через 3-4 недели. Оздоровительный эффект такого подхода 30% (Змановский Ю.Ф.). Лечебное плавание и физические упражнения в воде укрепляют опорно-двигательный аппарат и мышечную систему (особенно дыхательные мышцы) ребенка, нормализуется функция дыхания, улучшает вентиляцию различных участков легочной ткани, восстанавливает ритм дыхания. В целом повышается общая резистентность организма к вирусным инфекциям.
Время занятий в бассейне 15-20 мин. Часто болеющим детям показаны занятия доступными видами спорта. Детям 6-13 лет рекомендован дозированный медленный бег 2-3 раза в неделю круглогодично на свежем воздухе, в летнее время бег босиком. (Архангельская И.А.). Комплексное воздействие различных средств реабилитации является предпочтительным и имеет более стойкий терапевтический эффект. Наряду с традиционными средствами ЛФК целесообразно использовать йоготерапию.
Всем часто болеющим детям необходима санация очагов инфекции.
Опыт показывает, что все это способствует повышению иммунитета и улучшению общего физического состояния ребенка, перестающего болеть.
Не нашли то, что искали? Воспользуйтесь поиском:
Инфекционные болезни — группа болезней, вызываемых патогенными микроорганизмами; характеризуются заразительностью, наличием инкубационного периода, реакциями инфицированного организма на возбудитель и, как правило, циклическим течением и формированием постинфекционного иммунитета.
Непосредственной причиной возникновения инфекционной болезни является внедрение в организм человека патогенных возбудителей, с клетками и тканями которого они вступают во взаимодействие. Инфекционные болезни имеют экзо- и эндогенное происхождение.
Заражение сопровождается развитием инфекционного процесса, который далеко не во всех случаях завершается развитием болезни. Инфекционный процесс — это явление взаимодействия микро- и макроорганизма, на развитие которого существенное влияние оказывают условия окружающей среды.
Под влиянием многих факторов (особенности возбудителя, инфицирующая доза, иммунологическая и неспецифическая физиологическая реактивность организма, превентивное лечение и т.д.) инфекционный процесс может прерываться или не сопровождаться развитием клинических симптомов болезни либо достигать клинической выраженности, т.е. сопровождаться последовательной сменой клинических симптомов, свидетельствующих о развитии инфекционной болезни (Покровский В.И., 1999; Ющук Н.Д., 2002; и др.).
Формы болезни
В зависимости от наличия и выраженности клинических проявлений различают явные (типичные), стертые, субклинические, или бессимптомные, формы течения болезни. Однако даже при отсутствии клинических симптомов болезни инфекционный процесс характеризуется наличием биохимических, иммунологических и морфологических реакций организма, выявление которых становится все более доступным в связи с повышением разрешающих возможностей методов исследования (Малеев В.В., 2001; и др.).
При большинстве перенесенных инфекционных болезней формируется стойкий специфический иммунитет, обеспечивающий невосприимчивость организма к данному возбудителю при повторном инфицировании. Напряженность и длительность приобретенного иммунитета существенно различаются при отдельных инфекционных болезнях — от выраженного и стойкого, практически исключающего возможность повторного заболевания в течение всей жизни, до слабого и кратковременного, обусловливающего возможность повторных заболеваний даже спустя короткий промежуток времени (дизентерия, холера и др.).
При некоторых заболеваниях результатом инфекционного процесса являете не формирование иммунитета, т.е. невосприимчивости, а развитие повышенной чувствительности к возбудителю, определяющей возможность рецидивов и реинфекций.
Инфекционным болезням свойственна цикличность, т.е. определенная последовательность развития, нарастания и убывания симптомов болезни. Цикличность течения заболевания обусловлена в первую очередь, закономерностям иммунитета.
Различают следующие периоды развития болезни:
а) инкубационный (скрытый);
б) продромальный (начальный);
в) основных проявлений заболевания;
г) угасания симптомов болезни (ранний период реконвалесценции);
д) выздоровление (реконвалесценция).
Лечение инфекционного больного должно быть комплексным и основываться на анализе его состояния.
Терапевтические мероприятия проводятся по следующей схеме:
• Воздействие на возбудителя (антибиотикотерапия, химиотерапия, иммунотерапия и др.).
• Нейтрализация токсинов (специфическая и неспецифическая).
• Восстановление нарушенных жизненно важных функций организма (искусственная вентиляция легких, гемодиализ, кровезамещение, инфузионная терапия и др.).
• Восстановление нормальных параметров гомеостаза организма (коррекция гиповолемии, ацидоза, сердечно-сосудистой и бронхолегочной недостаточности и др.). Повышение физиологической сопротивляемости (реактивности) организма (иммуно-, гормоно-, вакцино-, протеинотерапия и др.).
• Гипосенсибилизирующая терапия (кортикостероиды, десенсибилизирующие средства).
• Симптоматическая терапия (обезболивающие средства, транквилизаторы и др.).
• Двигательный режим в условиях стационара.
• Средства физической реабилитации (ЛФК, массаж, физиотерапия и др.)
В каждый определенный период болезни, в каждом конкретном случае назначают терапию с учетом этиологии и патогенетического механизма патологии. Выбор лечебных средств, их доз, метод ведения зависят от состояния и возраста больного, формы течения болезни, сопутствующих заболеваний и осложнений. Особенно существенным является трофическое влияние физических упражнений, активирующих пластические (в том числе репаративно-регенераторные) и окислительно-восстановительные процессы, которые способствуют отложению гликогена в мышцах и печени. Существенными являются также нормализация гомеостаза и активизация общей и иммунобиологической реактивности организма.
Лечебная физкультура
Применение средств ЛФК с лечебной целью решает задачи ликвидации остаточных нарушений после перенесенной болезни и восстановления равновесия организма со средой. Для лечения больного в период выздоровления не так важно инфекционное начало, как характер и степень поражения органов и систем. При всех инфекционных заболеваниях страдают, как правило, сердечно-сосудистая и бронхолегочная системы, поэтому метод восстановления должен строиться по принципу ведения больных при сердечно-сосудистых и бронхолегочных заболеваниях. Если поражение больше касается желудочно-кишечного тракта или опорно-двигательного аппарата, то метод ЛФК должен быть обоснован соответствующими клинико-функциональными исследованиями (Дамскер И.С. и др., 1974; Добровольский В.К., 1982; Епифанов В.А., 1989)
Средства ЛФК должны применяться в начальном периоде выздоровления, при улучшении общего состояния больного и снижении температуры до нормальной, а в некоторых случаях до субфебрильной. В этот период физические упражнения оказывают тонизирующее действие, обеспечивая постепенную активизацию функций всех органов и систем и профилактику возможных осложнений со стороны легких (пневмония, плеврит, бронхит), периферических сосудов (тромбофлебит), опорно-двигательного аппарата (артрит, деформация суставов и др.).
И. Н. Денисов, доктор медицинских наук, профессор, академик РАМН С. Г. Пак, доктор медицинских наук, профессор Е. В. Волчкова, кандидат медицинских наук А. И. Иванов, доктор медицинских наук, профессор ММА им. И. М.
ММА им. И. М. Сеченова
1. БОЛЬНАЯ К., 30 лет, служащая. Заболела остро: появились недомогание, головная боль, потеря аппетита, боли в суставах. Температура тела поднялась до 39,7°С, отмечала озноб. В последующие дни температура оставалась высокой, ухудшилось самочувствие, появились боли и урчание в правой половине живота, жидкий стул без примесей до 4 раз в сутки. На 3-й день болезни больная заметила появление мелкоточечной сыпи на коже кистей рук и стоп.
При осмотре на 4-й день болезни состояние больной средней тяжести, температура тела 38,7°С. Умеренная гиперемия слизистой ротоглотки, периферические лимфатические узлы не увеличены. Кисти и стопы гиперемированы. Пульс 98 уд./мин, ритмичный, удовлетворительного наполнения. АД 100/75 мм рт. ст. Язык обложен, влажный, печень выступает из-под правой реберной дуги на 0,5 см, эластичная, безболезненная при пальпации. Селезенка не увеличена. В гемограмме — лейкоцитоз 12 х 10 9 /л, нейтрофилез со сдвигом лейкоцитарной формулы влево, СОЭ 24 мм/ч. На 6-й день болезни появилось крупнопластинчатое шелушение кожи ладоней и подошв.

- Пищевая токсикоинфекция
- Иерсиниоз
- Тифо-паратифозное заболевание
- Ревматизм
- Выделение копрокультуры
- Выделение гемокультуры
- Серологическое обследование на кишечную группу
- Копроскопия
2. БОЛЬНОЙ 19 лет, военнослужащий, обратился к врачу 15.01.99 г. на 3-й день болезни. 13.01.99 г. появились насморк и кашель. В течение первых двух дней температура не поднималась выше 37,3° — 37,8°С, принимал тетрациклин по 0,3 г 4 раза в день. В это же время в воинской части отмечены случаи острых респираторных заболеваний.
На 3-й день болезни самочувствие резко ухудшилось: температура тела повысилась до 40°С и сопровождалась ознобом, появилась резкая головная боль, была повторная рвота. На лице, туловище и конечностях появилась геморрагическая сыпь.
Через 8 часов на фоне проводимой терапии у больного возникли двигательное беспокойство, бред, судорожные подергивания мышц лица и верхних конечностей. Выявлены положительные симптомы Бабинского и Россолимо. АД 80/40 мм рт. ст., пульс 52 уд./мин, число дыхательных движений 48 в мин. Суточный диурез составил 120 мл.
- Грипп
- Менингококковая инфекция
- Сепсис
- Болезнь Шенлейна–Геноха
- Лечение на дому
- Госпитализация в инфекционный стационар в день обращения
- Госпитализация в инфекционный стационар при ухудшении состояния при динамическом наблюдении
- Госпитализация в терапевтический стационар
3. ЖЕНЩИНА 35 лет внезапно заболела: появилось резкое общее недомогание, головная боль, боль в горле при глотании, повысилась температура тела до 38°С. При осмотре больной на первый день заболевания выявлены отек и гиперемия ротоглотки. На миндалинах, небных дужках, язычке имеется пленчатый налет, который с трудом снимается. На месте снятия налета остается кровоточащая поверхность слизистой. Региональные лимфатические узлы незначительно увеличены с обеих сторон. Гнусавость голоса, затрудненное дыхание. Наблюдается отек подкожной клетчатки в области шеи до ключиц.
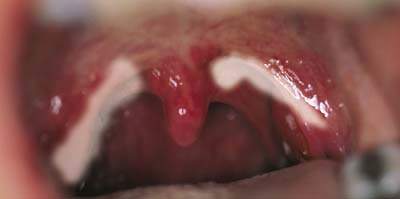
- Токсическая дифтерия
- Инфекционный мононуклеоз
- Дифтерия зева
- Стрептококковая ангина
- Туляремия, ангинозно-бубонная форма
1— IБ, IIГ; 2— IБ, IIБ; 3— А. Для токсической дифтерии характерна двусторонность поражения в виде фибринозных налетов, распространяющихся за пределы миндалин, при снятии которых обнаруживается кровоточащая поверхность, а также характерен отек подкожной клетчатки шеи.





Описание книги "Пособие к практическим занятиям по инфекционным болезням. Часть II"
Описание и краткое содержание "Пособие к практическим занятиям по инфекционным болезням. Часть II" читать бесплатно онлайн.
Рекомендовано Учебно-методическим объединением по медицинскому и фармацевтическому образованию вузов России в качестве учебного пособия для студентов, обучающихся по специальностям 060101 – Лечебное дело, 060103 – Педиатрия, 060104 – Медико-профилактическое дело.
Пособие к практическим занятиям по инфекционным болезням. Часть II
Тема 1. ГЕРПЕТИЧЕСКАЯ ИНФЕКЦИЯ (Герпес простой или ВПГ-инфекция)
1. Научиться распознавать простой герпес по клиническим симптомам, обратив особое внимание на симптомы начального периода болезни, разгара заболевания и лабораторные данные.
2. Научиться принципам дифференциальной диагностики герпетической инфекции, выбору основных методов лечения и правилам реабилитации больных.
II. Задачи занятия
1. Освоить методы клинического обследования больных, с помощью которых можно получить объективные данные, позволяющие судить о наличии у больного ВПГ-инфекции.
2. Усвоить характерные симптомы, наиболее часто встречающиеся у больных простым герпесом.
3. Овладеть основными методами лабораторной диагностики, которые позволяют подтвердить диагноз ВПГ-инфекции.
4. Знать основные принципы лечения простого герпеса, а также правила проведения противорецидивного лечения.
III. Логико-дидактическая структура темы
Студент должен знать:
1. Из курса вирусологии:
– общую характеристику семейства герпес-вирусов;
– антигенные свойства вируса простого герпеса (ВПГ);
– тропизм ВПГ к клеткам организма человека.
2. Из курса эпидемиологии:
– пути передачи, группы риска по ВПГ-инфекции;
– восприимчивость организма человека к ВПГ-инфекции.
3. Из курса инфекционных болезней:
– основные клинические проявления простого герпеса в начальном периоде, разгаре заболевания и периоде реконвалесценции: субъективные ощущения на месте будущих высыпаний, явления общей интоксикации, появление везикул на фоне отечной эритемы, образование эрозий на месте пузырьков, затем корочек с последующей эпителизацией и увеличение регионарных лимфатических узлов.
4. Классификацию клинических форм герпеса:
– герпес простой с поражением кожи и слизистых (локализованная, диссеминированная, мигрирующая, геморрагическая, зостериформная, отечная форма, герпетиформная экзема Капоши);
– офтальмогерпес (герпетический блефарит, конъюнктивит, кератит, увеит, постгерпетическая кератопатия);
– генитальный герпес: первичный генитальный герпес (в крови отсутствуют антитела к ВПГ), вторичный генитальный герпес, рецидивирующий генитальный герпес;
– герпетические поражения нервной системы (энцефалит, менингит, миелит, полинейропатия);
– висцеральные формы (гепатит, пневмония, гломерулонефрит).
5. Лабораторные методы диагностики герпеса: экспресс-диагностика, вирусологические, серологические, молекулярно-биологические.
6. Принципы лечения больных с ВПГ-инфекцией (иммуномодулирующая терапия, противовирусные средства).
Студент должен понимать:
1. Механизм репликации и персистенции вируса простого герпеса.
2. Иммунологические механизмы при герпес-вирусной инфекции.
3. Причину возникновения рецидивов ВПГ-инфекции.
4. Целесообразность диспансерного наблюдения за больными с ВПГ-инфекцией.
Студент должен уметь:
1. Собирать эпидемиологический анамнез (предположить источник и возможные пути инфицирования, выявить факторы, способствующие появлению рецидивов).
2. Установить диагноз ВПГ-инфекции на основании клинических проявлений, степени интоксикации, характера патологических изменений кожи и слизистых, реакции регионарных лимфатических узлов.
3. Дать оценку данным лабораторного обследования больного и их диагностическое толкование.
4. Владеть техникой забора крови для лабораторного исследования.
Полученные знания могут быть использованы при курации больных на V и VI курсах и в процессе работы практическими врачами.
V. Контрольные вопросы
1. К какой группе микроорганизмов относятся возбудители простого герпеса?
2. Назовите типы вирусов (ВПГ), их тропизм.
3. Назовите физико-химические свойства ВПГ.
4. В каком возрасте происходит инфицирование человека вирусом простого герпеса?
5. Назовите пути передачи ВПГ-инфекции.
6. Назовите основные звенья патогенеза ВПГ-инфекции, факторы, определяющие хроническое течение болезни.
7. Укажите основные симптомы продрома и разгара заболевания ВПГ-инфекции.
8. Перечислите основные клинические формы ВПГ-инфекции.
9. Особенности клинического течения ВПГ-инфекции у лиц с иммунодефицитом.
10. Дайте характеристику изменений кожи при распространенной форме ВПГ-инфекции.
11. Назовите основные клинические симптомы при поражении глаз и нервной системы.
12. Дайте характеристику основных проявлений генитального герпеса.
13. Перечислите методы лабораторной диагностики ВПГ-инфекции.
14. Укажите принципы лечения ВПГ-инфекции.
Усвойте схему ориентировочной основы деятельности студента и используйте ее при обследовании больного и установлении диагноза.
VI. Основные этапы ориентировочной деятельности студента
1. Собрать анамнез заболевания. Сделать акцент на наличии продромальных симптомов (жжение, зуд кожи или слизистых, покалывание, чувство дискомфорта на тех участках покрова, где в последующем появляются высыпания). Обратить внимание на проявления общей интоксикации (повышение температуры тела, недомогание, мышечные, суставные и головные боли) в первые дни болезни. Выявить локализацию патологического процесса на коже или слизистых. Определить динамику морфологических фаз высыпаний.
2. Указать на параллельное нарастание изменений на коже и слизистых с увеличением регионарных лимфатических узлов.
3. При сборе эпидемиологического анамнеза необходимо выявить отношение пациента к группе высокого риска инфицирования ВПГ-инфекцией (наличие в анамнезе факторов, приводящих к возникновению приобретенного иммунодефицита), выявить вероятность заражения контактным, воздушно-капельным, половым, трансплацентарным (у новорожденных) путями, предположить вероятные входные ворота инфекции (слизистая оболочка губ, ротовой полости, конъюнктивы, гениталий и т. д.).
4. Следует обратить внимание на наличие аналогичных заболеваний ранее, а также частоту рецидивов герпеса и степень их выраженности.
5. При проведении объективного клинического обследования больного следует помнить, что в течении ВПГ-инфекции можно выделить продромальный период болезни (от нескольких часов до нескольких дней), период разгара (в среднем 7 дней) и реконвалесценции (1–2 недели).
Для продромального периода характерно:
– общее недомогание, повышение температуры тела, мышечные, суставные и головные боли;
– жжение, зуд, покалывание, чувство дискомфорта на месте будущих высыпаний;
В период разгара болезни характерно:
– на фоне возможного повышения температуры и интоксикации – увеличение регионарных лимфатических узлов;
– локальная эритема, отек (различной степени интенсивности); быстрое появление сгруппированных пузырьков в диаметре 1–4 мм, с напряженной покрышкой и прозрачным серозным содержимым.
Локализация высыпаний на коже разнообразна (чаще окружность рта, красная кайма губ (герпес labialis), крылья носа (герпес nasalis), реже щеки, ушные раковины, лоб, веки, ягодицы, бедра, пальцы рук и другие участки кожи). Подобные высыпания возможны на слизистых оболочках, хотя встречаются гораздо реже: рот, глотка, верхнее небо, десны, миндалины, конъюнктивы, половые органы. Количество элементов в очаге различно: чаще единичные очаги, реже одновременно или последовательно через 1–3 дня – появление двух-трех новых очагов.
Динамика везикул во времени:
– помутнение содержимого везикул;
– вскрытие их с образованием эрозий, с последующим появлением на месте эрозий рыхлых корочек медово-желтого цвета и эпителизацией их, уменьшение размера лимфатических узлов. Общая длительность процесса – 1,5–2 недели, иногда – до месяца.
Краткая характеристика клинических форм ВПГ-инфекции
С поражением кожи и слизистых:
Диссеминированная форма – появление двух и более типичных очагов герпетического поражения на отдаленных друг от друга участках кожи, с синхронным развитием клинических проявлений.
Мигрирующая форма – изменение локализации высыпаний при каждом новом рецидиве заболевания.
– кровянистое содержимое везикул;
– образование слоистых корочек;
– расположение высыпаний в зоне проекции того или иного нерва;
Читайте также:


