Узелковый периартериит у детей у кого было
Узелковый периартериит является системным некротизирующим васкулитом ,при котором поражаются артерии среднего и мелкого калибра. Артериолы, капилляры и венулы остаются не пораженными. В 1866г. немецкие терапевты Адольф Куссмауль и Рудольф Майер подробно описали данное заболевание.
Причины
В начальной стадии узелкового периартериита выделяются несколько основных, ключевых моментов:
- индивидуальная непереносимость лекарственных препаратов
- персистенция вируса гепатита В
Существует приблизительно сто лекарственных средств, способствующих развитию узелкового периатриита. Но в большей степени, лекарственному васкулиту, подвержены люди с широкой историей аллергической болезни.
Вирусная инфекция подвергается особенному изучению. Поверхностный антиген гепатита В (HBsAg) находятся в крови у больных с этим заболеванием в 3-4 случаях из 10, появляющийся при репликации вируса. Вирус гепатита С выявляется у пяти процентов болеющих, но его механизмы развития пока не доказаны.
Есть мнения, что узелковый периартериит передаётся по наследству, но пока связь не найдена с определенным НLА-антигеном.
В патогенезе периартериита узелкового играет огромное значение имуннокомплексный процесс и повышенная чувствительность замедленного типа, в котором лимфоидные клетки и макрофаги имеют главное значение, выделяется функциональный сбой в работе Т-лимфоцитов. Циркулирующие иммунные комплексы (ЦИК), в состав которых входит австралийский антиген присутствуют у больных узелковым периартериитом. Содержится ЦИК в почках, в сосудах и других тканях.
Симптомы
Клиническая картина узелкового периартериита системна. Болезнь начинает проявлять себя сразу после приема лекарства. Появление повышения температуры, возникновение болей в суставах, миалгии, сыпи на кожных покровах и снижение массы тела. Снижение массы тела в начале болезни указывает о периоде высокой активности заболевания. Артралгии и миалгии, артрит возникает у 65-70% заболевших. Возникновение сильных болей, до скованности в движениях, в мышцах голени. Воспаление сосудов. Транзиторный артрит, при котором поражается один или несколько суставов, чаще всего возникает при узелковом периартериите. Проявление сыпи разной этиологии. Боли в голове. В 70-80% случаях происходит поражение почек, в результате развивается почечная недостаточность, которая может привести к смерти. При нарушении в работе сердечно-сосудистой системы страдает у 50% заболевших, сердечный ритм нарушается, появляется тахикардия. Болевые ощущения в области брюшной полости, рвота и тошнота отмечается у 44% больных. Страдают половые органы у 25% заболевших узловым периартериитом.
Для диагностирования этого заболевания назначают исследования анализа крови для контроля уровня лейкоцитов, тромбоцитов, концентрации С-реактивного белка, назначается для исключения воспаления, ускорение СОЭ, редко контроль эозинофилов, их повышение характерно для другого заболевания. Узелковый периартериит может сопровождаться умеренной нормохромной анемией, повышенным содержанием концентрации ЩФ и печеночных ферментов. Назначается анализ мочи для выявления микрогематурии, протеинурия и цилиндрурия. Воспалительная инфильтрация и некротические изменения сосудистых стенок выявляется с помощью биопсии кожи. Проводится также осмотр глазного дна. ЭКГ, УЗИ сердца, УЗДГ сосудов почек, рентгенографии легких также важны для диагностики данного заболевания.
Осложнения
Высокий процент смертности отмечен в первый год жизни, особенно если поражается сразу несколько органов. Развитие инфарктов и склероза органов, разрыв аневризмов, прободение язв, гангрена кишечника, уремия, инсульт, энцефаломиелит, тромбозы являются осложнениями этого недуга. Болезнь настолько опасна, что в течение первого года болезни умирают 50% заболевших.
Лечение
При первых признаках недомогания обратитесь к врачу. Если вовремя не начать лечение, то данным статистики коэффициент выживаемости в ближайшие пять лет составляет всего 13%, поэтому своевременное и адекватное лечение ведёт к выздоровлению.
Лечение больных происходит в больнице в отделениях ревматологии. Находятся больные около двух недель при стационаре. Назначается программа фармакотерапевтической эффективности для улучшения клинических и лабораторных показателей. Далее больные находятся под наблюдением врача от двух– трёх лет. Назначают при лечения болезни алкилирующие средства, которые снижают риск рецидивов и способствуют наступлению ремиссии. Глюкокортикостероиды также назначают на ранних этапах болезни, но так как есть опасность инфекционных осложнений, эти препараты не всегда эффективны. Детям вводят в/в иммуноглобулины.
Профилактика
Предохранение от инфекционных заболеваний, индивидуальной непереносимости лекарственных средств, плановая иммунизация входит в профилактические задачи. После лечения пациент должен наблюдаться в диспансере с проведением поддерживающей терапии.
Узелковый периартериит у детей — клиническая картина

Карпов Владимир Владимирович
Карпов Владимир Владимирович — профессор, врач -педиатр

Сафроненко Людмила Алексеевна
Сафроненко Людмила Алексеевна — кандидат медицинских наук, врач высшей категории, педиатр

Забродина Александра Андреевна
Забродина Александра Андреевна — Врач-педиатр

Андриященко Ирина Ивановна
Андриященко Ирина Ивановна врач педиатр высшей квалификационной категории.

Редактор страницы: врач травматолог-ортопед Крючкова Оксана Александровна

Клиническая картина УП характеризуется чрезвычайным полиморфизмом, обусловленным распространенностью и локализацией васкулита, глубиной поражения сосудистой стенки, расстройством гемодинамики, ишемией различных участков органов и тканей. Многообразие клинических симптомов зависит также от выраженности дисциркуляции.
Общие признаки болезни: высокая лихорадка, прогрессирующее похудание, профузная потливость, боли различной локализации. На этом фоне выявляются характерные для УП клинические синдромы — ведущие, которые определяют тяжесть состояния больного, и сопутствующие, отражающие системность процесса. В детском возрасте наиболее часто встречаются кожный, мышечный, суставной, неврологический и кардиальный синдромы. Абдоминальный, почечный и легочный синдромы наблюдаются несколько реже.

Узелковый периартериит у детей — клиническая картина
Частым симптомом УП у детей являются локальные отеки (34 больных — 55%), которые располагаются над крупными суставами или распространяются на кисти, стопы, поясницу, лицо по типу отека Квинке. Как правило, им сопутствуют сильные приступообразные боли в виде покалывания или жжения в зоне отеков. При ранней адекватной патогенетической терапии возможно обратное развитие указанных изменений. В случае прогрессирования процесса кожа в области локальных отеков становится цианотичной, холодной, затем возникают разлитые геморрагии, на месте которых в течение 1—3 нед формируются сухие некрозы (рис. 2).
Кожные некрозы при УП отмечены нами у 47 % больных (29 детей). Локализация их соответствует предшествующим отекам, наиболее часто они располагаются симметрично над крупными суставами. Заживление некрозов длится месяцами.
В тяжелых случаях УП развивается дистальная гангрена. В классическом описании УП нет упоминания о возможности периферической гангрены. Впервые подобный вариант у взрослых описан Е. М. Тареевым (1926); W. G. Barnard и W. М. Barbury (1934) сообщили об остром течении УП, осложненном гангреной всех пальцев рук и ног, у девочки 8 лет. Больная умерла через 12 дней от начала болезни. Диагноз при жизни трактовался как пурпура у больной с ревматизмом. При гистологическом исследовании была выявлена картина УП с поражением периферических артерий, сосудов сердца, печени, почек. Непосредственной причиной смерти явился тромбоз коронарной артерии. В последующих работах дистальная гангрена описывается как синдром, чаще свойственный детским вариантам УП [Коваленко 3. П., Емельянцева И. Н., 1971; Lloyd I. et al., 1967; Gillespil D. N. et al., 1973; de Leo D. M., 1977].
Мы наблюдали 21 ребенка с дистальной гангреной (34 %). Обычно в первые дни заболевания или обострения на фоне повышения температуры появляется гиперсетезия, которая через 1—3 нед сменяется каузалгией. Дети жалуются на жжение, распирание в дистальных отделах конечностей. Боль приступообразная, лишает больных сна. Нередко развиваются болевые контрактуры. Спазмолитические и наркотические средства, как и парасимпатическая блокада, облегчают самочувствие больного только на несколько часов.
При объективном исследовании отмечается нарушение периферического кровообращения (отек, гипотермия, цианоз пораженных областей).
Сухая гангрена в отличие от некрозов, как правило, асимметрична. Обычно поражение распространяется на концевые фаланги одного-трех пальцев рук (рис. 3). Через З-Мб мес наступает самоотторжение мумифицированных фаланг (рис. 4).
Четкая демаркация зоны мумификации, а вместе с ней и исчезновение болей отмечаются через несколько дней после назначения адекватной стероидной терапии. При отсутствии своевременной терапии процесс прогрессирует, гангрена может распространиться, поражаются все пальцы рук, реже и ног, что имело место у 8 наблюдаемых больных.
Приводим клиническое наблюдение (рис. 5).
Больная Е., 12 лет. Ранний анамнез без особенностей. С 7 лет больна УП с преимущественным поражением периферического сосудистого русла. До 12 лет отмечалось три обострения с ведущим кожным синдромом в виде ливедо, узелков, локальных отеков и кожных некрозов на фоне лихорадки, болевого синдрома, анемии, увеличения СОЭ, лейкоцитоза и гипергаммаглобулинемии. В активной фазе болезни получала преднизолон в максимальной суточной дозе 1—2 мг/кг с последующим ее снижением и отменой в стадии ремиссии. В 12 лет (сентябрь 1969 г.) перенесла ангину, после чего стала повышаться температура, появились слабость, боли в ногах; была госпитализирована в местную больницу, где назначены пенициллин и преднизолон (20 мг/сут, что составляло 0,5 мг/кг). Состояние продолжало ухудшаться, боли в конечностях стали каузалгическими, появились выраженные ливедо, отек кистей, стоп, началась гангрена пальцев рук и ног, больная переведена в нашу клинику 09.11.69 г.
При поступлении состояние больной очень тяжелое: высокая температура-тела, общая гиперестезия, дистальная, каузалгия, боли в животе, олигурия, общая дистрофия, тотальный гипергидроз. На дистальных отделах рук и ног, на лице — древовидное ливедо. Отмечены начинающаяся гангрена концевых фаланг I, II, IV, V пальцев левой и IV, V пальцев правой кисти, I пальца правой ноги, на левой стопе выраженный отек, цианоз, гипотермия и мумификация пальцев без четкой демаркации (рис. 6), участки некроза над локтевыми и коленными суставами. Пульс на руках и ногах удовлетворительного наполнения. При осмотре обращали на себя внимание полиадения, гепато- мегалия, тахикардия, усиление сердечных тонов, систолический шум на верхушке.

Узелковый периартериит у детей — клиническая картина
В клинике состояние больной первые 10 дней было крайне тяжелым, сохранялись высокая лихорадка, интоксикация, каузалгия, прогрессировала гангрена левой стопы. Лечение включало введение наркотиков (до 8 раз в сутки), повторные паранефральные блокады, инъекции но-шпы, депо-падутина, аптигистамииных препаратов. Учитывая высокую активность процесса, назначены имуран (50 мг/сут), бутадиен; доза преднизолона последовательно повышалась (начиная с 80 мг/сут). Улучшение состояния в виде нормализации температуры, исчезновения болей, отеков, появления четкой демаркации зон сухой гангрены (концевые фаланги IV, V пальцев правой и I, II, IV, V пальцев левой кистей, 1 пальца правой ноги и всей левой стопы) наступило лишь после повышения суточной дозы преднизолона до 220 мг (6 мг/кг), одновременно нормализовались лабораторные показатели. Появились признаки медикаментозного синдрома Иценко— Кушинга.
После 20-дневного лечения максимальной дозой преднизолона начато постепенное ее снижение. 09.02.70 г. больной произведена ампутация на уровне верхней трети левой голени и некрэктомия гангренозно измененных фаланг кистей и I пальца правой стопы. Операция произведена на фоне лечения преднизолоном (90 мг/сут) и имураном (50 мг/сут). Послеоперационное течение’ протекало без осложнений, заживление путем первичного натяжения. При гистологическом исследовании удаленной конечности установлен продуктивный панартериит крупных, средних и мелких артерий с явлениями склероза и облитерации сосудов. В последующем состояние больной было удовлетворительным, медленно снижалась доза преднизолона, имуран был отменен через 3 мес, к терапии добавлен делагил. В состоянии относительной клинико-лабораторной ремиссии на поддерживающей дозе преднизолона (10 мг/сут) в сочетании с делагил ом выписана домой через 8 мес после поступления в клинику.
Диагноз: УП с преимущественным поражением периферических сосудов и ведущим тромбангитическим синдромом, хроническое течение ДЦП. Древовидное ливедо, подкожные узелки, локальные отеки, кожные некрозы, сухая гангрена концевых фаланг шести пальцев рук, I пальца правой ноги и всей левой стопы. Миокардит. Гепатомегалия. Медикаментозный синдром Иценко — Кушинга. Операция — ампутация на уровне верхней трети левой голени, некрэктомия мумифицированных фаланг. Дома состояние девочки было удовлетворительным, жалоб не предъявляла. Длительно сохранялось слабо выраженное древовидное ливедо на руках и ногах. Поддерживающая терапия преднизолоном и делагилом была отменена через 6 мес после выписки из клиники. Через год девочке был изготовлен протез левой ноги. С 1971 г. состояние удовлетворительное, отмечается стойкая ремиссия. Окончила среднюю школу, работает.
В приведенном наблюдении ярко представлены все кожные изменения, свойственные УП. В процессе бурного прогрессирования заболевания при четвертом обострении в течение IV2 мес применяли недостаточные дозы кортикостероидов, что не могло приостановить генерализацию патологического процесса с развитием обширных зон дистальной гангрены, миокардита. Четкая демаркация и признаки ремиссии появились при назначении очень высоких суточных доз преднизолона (6 мг/кг), имурана. Адекватная терапия обеспечила длительную стойкую ремиссию.
При тромбангитическом синдроме у 40 % (25 больных) детей наряду с некротическими изменениями кожи и дистальной гангеной на высоте активности процесса наблкь дается поражение слизистых оболочек, чаще упорный стоматит. В тяжелых случаях могут’ развиться клиновидный некроз языка, некрозы, мягкого неба, некротическая ангина, некроз носовой перегородки с перфорацией. Адекватная терапия: быстро стабилизирует патологический процесс и способствует положительной динамике.
J. L. Diaz-Perez и R К Wlnkelmann (1974) изучили селективную группу из 23 больных в возрасте от 10 до 65 лет, у которых при биопсии кожи обнаружены изменения, свойственные УП, а признаки системности отсутствовали. Длительность наблюдения составляла от 3 до 27 лет
В детском возрасте, преимущественно у детей старше 7 лет, встречается изолированная кожная форма УП. В наблюдении М. Г. Никишовой (1966) у девочки 10 лет заболевание протекало длительно со сменой обострений и ремиссий без висцеритов. L. A. Neale описал 2 детей (8 и 9 лет), страдавших изолированной кожной формой УП. Один из них умер от распространенной гангрены пальцев рук и ног. На вскрытии поражения сосудов внутренних органов не обнаружено.
У 4 наблюдавшихся нами больных был изолированный кожный процесс, у 3 из них при биопсии кожи и подкожной клетчатки выявлены типичные для УП изменения. В 2 наблюдениях выраженность суставно-мышечного и кожного синдрома в сочетании с высокой температурой и иммунологической активностью требовала назначения больным в период обострения кортикостероидов. У 2 больных с хроническим течением заболевания обострения купировались без кортикостероидов. Длительность болезни у этих больных составляет от 4 до 10 лет.
1) Позвонить по номеру 8-863-322-03-16.
2) Вам ответит дежурный врач.
3) Расскажите о том, что вас беспокоит. Будьте готовы, что доктор попросит Вас рассказать максимально подробно о своих жалобах с целью определения специалиста, требующегося для консультации. Под руками держите все имеющиеся анализы, особенно, недавно сделанные!
4) Вас свяжут с вашим будущим лечащим доктором (профессором, доктором, кандидатом медицинских наук). Далее, непосредственно с ним вы будете обговаривать место и дату консультации — с тем человеком, кто и будет Вас лечить.
Узелковый периартериит у детей — клиническая картина
Узелковый периартериит – иммунопатологическое воспаление сосудов. Патология протекает с преимущественным поражением артерий мелкого и среднего калибра. Симптомы узелкового периартериита весьма разнообразны, что затрудняет диагностику. Несвоевременная терапия ведет к тяжелым осложнениям, прогноз на лечение которых в большинстве случаев неблагоприятный.
Общие сведения о заболевании
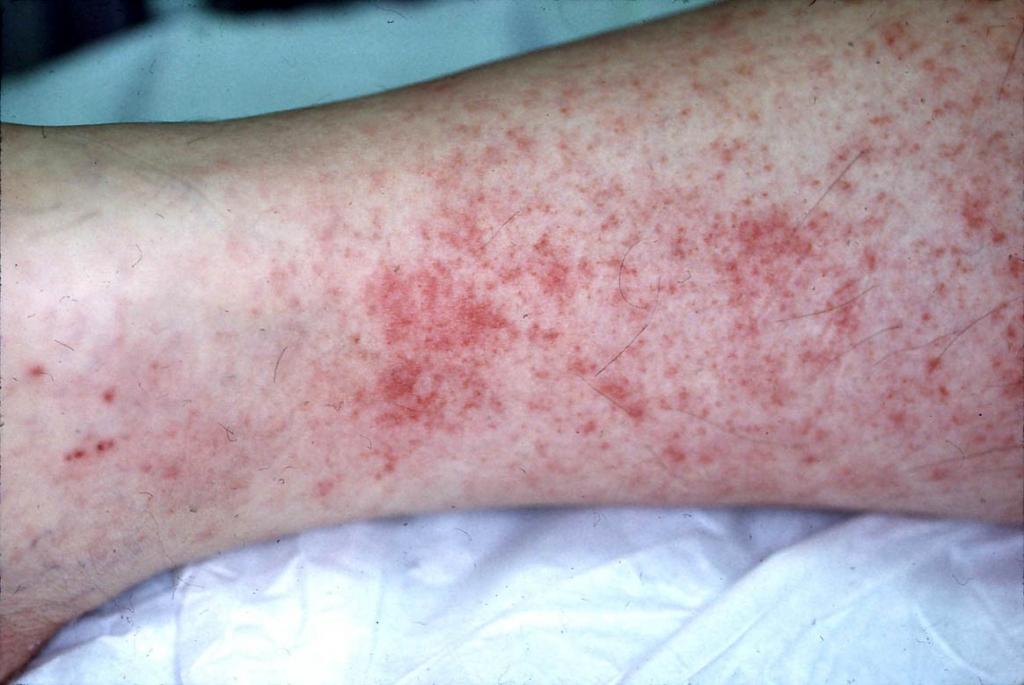
Заболевание, характеризующееся воспалительно-некротическим поражением периферических, мелких и средних висцеральных артерий, в медицине называется узелковый периартериит. Лечение и симптомы (на фото показана пораженная область) зависят от возраста пациента и особенностей организма. У патологии есть еще одно название - болезнь Куссмауля-Майера.
Узелковый периартериит (фото в статье) относят к редким заболеваниям. Однако наблюдается четкая тенденция к его распространению. Способствует этому размытость этиологии и отсутствие специфических клинических признаков. Эпидемиология изучена слабо, в год регистрируется 1 случай на 100 тыс. населения. Чаще всего заболевание встречается у мужчин в возрасте от 30 до 50 лет.
Причины возникновения патологии
Этиология заболевания доподлинно не установлена. Наиболее распространенной причиной возникновения узелкового периартериита (симптомы - косвенное тому подтверждение) является аллергия. Наиболее часто гиперергическая реакция сосудов возникает на пенициллины, препараты йода, сульфаниламиды, аминазин, ртуть, введение чужеродных сывороток. При исследовании биоматериала на биопсию в период обострения заболевания, в базальных мембранах сосудистых петель обнаруживаются антитела к аллергенам иммуноглобулины IgG, IgA, IgM.
Также есть все основания полагать, что причиной развития патологического процесса является вирусная инфекция. Чаще всего провоцирует развитие воспалительного процесса артерий сывороточный гепатит. Антитела к гепатиту В обнаруживаются в стенках пораженных артерий и мышцах. В 40 % случаев узелкового периартериита наблюдается длительное сохранение вируса HBsAg.
Существовала гипотеза о том, что артерии поражаются после перенесенного острого заболевания, возбудителем которого является стафилококк или стрептококк. Суть теории строилось на том, что возбудитель оказывает опосредованное токсическое действие на сосуды. Но у пациентов с периартериитом так и не удалось обнаружить грамположительные кокки.
Помимо основных причин, существуют факторы риска:
- Постоянно повышенное кровяное давление.
- Врожденная слабость эластического слоя сосудов.
- Ослабление стенок сосудов из-за токсического воздействия (алкоголь, наркотики).
- Облучение солнечной радиацией.
- Гипотермия.
- Профилактические прививки.
Классификация патологии

Общепринятой систематизации для заболевания не существует. В зависимости от локализации пораженных сосудов и симптомов, узелковый периартериит (фото представлено выше) классифицируют следующим образом:
- Классический, или поливисцеральный. Сопровождается лихорадкой, сильным истощением, мышечно-суставными болями. Прогноз при клиническом варианте чаще не благоприятный. Но рациональная профилактика может значительно удлинить срок жизни больного.
- Астматический, или эозинофильный. Во многих зарубежных странах заболевание носит название аллергический ангиит или синдром Черга-Штраусса. На начальных стадиях возникают приступы астмы, которым, как правило, предшествует гиперчувствительность к лекарственным препаратам, отсюда и название.
- Кожно-тромбангиитический. Основные симптомы узелкового периартериита – поражения кожи с образованием сосудистых аневризм, размером с чечевицу, болезненных при пальпации. В некоторых случаях наблюдаются некрозы мягких тканей, слизистых, гангрена конечностей. Кожный вариант развития болезни считается наименее опасным.
- Моноорганный. Такой вариант встречается очень редко, как правило, поражается какой-то один орган: почка, желчный пузырь. Диагноз ставится только при гистологии удаленного пораженного органа или при исследовании биоматериала, взятого при биопсии органа.
Также патологию классифицируют по скорости течения:
- Медленное прогрессирование свойственно для кожного варианта болезни Куссмауля-Майера. Отличается частыми рецидивами.
- Стремительное прогрессирование связано с поражением почек и артериальной гипертензией. Иногда патология развивается молниеносно, пациент умирает через год.
Как развивается узелковый периартериит

С помощью гистологических и гистохимических исследований было установлено, что морфологические изменения в сосудах при периартериите протекают в определенной последовательности.
Сначала возникает слизистая дистрофия стенок сосудов. Из-за разделения на части белково-полисахаридных комплексов соединительной ткани повышается сосудистая проницаемость. Дальше возникает фиброзный некроз, характеризующийся выпадением в стенки артерий масс фибрина. На этом фоне развивается воспалительная реакция клеток, при которой стенки сосудов лимфоцитами, лейкоцитами. Также в инфильтрате выявляются фибробласты, плазмоциты, которые очень быстро становятся преобладающими, что приводит к склерозу стенок артерий.
Заболевание развивается сразу или последовательно во многих органах. Но наиболее часто поражаются при узелковом периартериите почки, сосуды сердца, мозга, кишечника. В пораженных артериитом тканях и органах возникают местные изменения:
- Геморрагии – кровоизлияния различной тяжести.
- Нарушение клеточного обмена паренхимы.
- Образование язв и некрозов в пораженных очагах.
- Инфаркты с образованием рубцов.
- Нарушение эластичности сосудов.
- Цирротические изменения.
Распространенность воспаления сосудов и тяжесть, обусловленная процессом вторичных изменений, весьма разнообразны, что говорит о заболевании как о полиморфном.
Узелковый периартериит у взрослых: симптомы
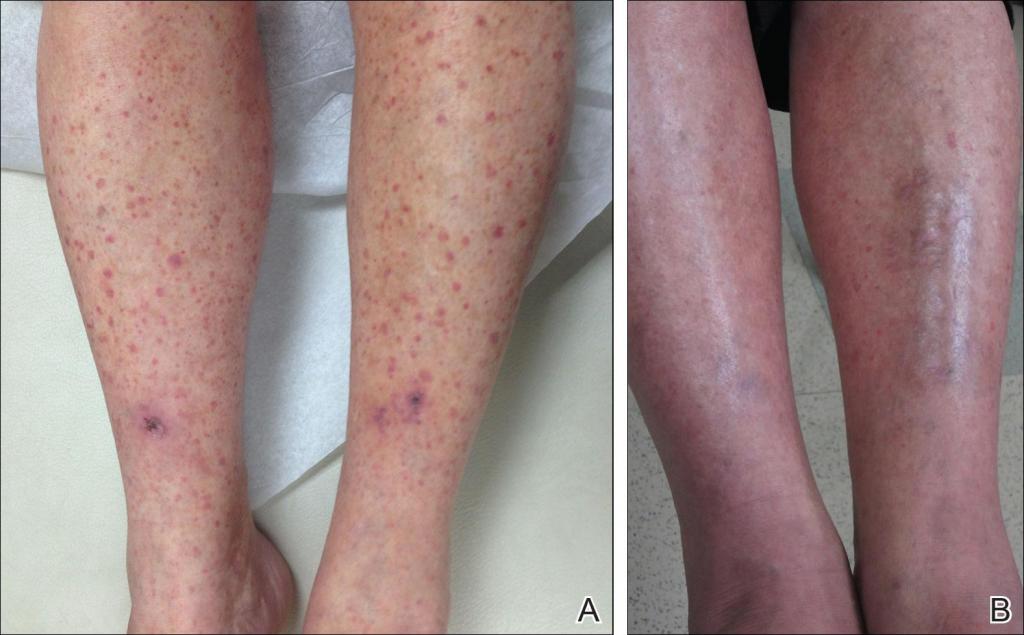
Заболевание начинается с общих клинических проявлений. Независимо от того, какой орган поражен, характерными признаками воспаления сосудов являются лихорадка, мышечно-суставные боли и похудание. Из-за большого разнообразия симптомы узелкового периартериита объединяют в синдромы, определяющие специфику клинической картины.
Почечный синдром наблюдается примерно у 90 % пациентов и характеризуется следующими признаками:
- Стабильная артериальная гипертензия.
- Заболевание сетчатки глаз с последующей потерей зрения.
- Обнаружение в моче белка, эритроцитов.
- Разрыв сосуда почки.
- Почечная недостаточность развивается в течение трех лет.
Абдоминальный синдром чаще наблюдается в начале патологии:
- Постоянные, нарастающие боли в животе.
- Понос, частота стула до 10 раз в день.
- Из-за тошноты развивается анорексия.
- Воспаление брюшины.
- В результате разрыва язв возникают желудочные кровотечения. Подобная симптоматика серьезно затрудняет лечение узелкового периартериита.
- Если причиной развития патологии стал сывороточный гепатит, нередко наблюдается развитие хронических форм гепатита и цирроза печени.
Кардиальный синдром встречается примерно у 70 % больных:
- Мелкоочаговые инфаркты миокарда.
- Разрастание соединительной ткани в сердечной мышце.
- Нарушение ЧСС.
- Сердечная недостаточность.
Легочный синдром проявляется у половины больных периартериитом:
- Бронхиальная астма.
- Кашель с небольшим количеством слизистой мокроты, иногда крови.
- Повышение температуры.
- Усиливающиеся признаки дыхательной недостаточности.
- Поражение периферических нервов.
- Расстройство чувствительности мышц.
- Мышечная слабость.
- Болезненность мышц, преимущественно икроножных.
Особенности узелкового периартериита у детей

Маленьких пациентов, страдающих иммунопатологическим воспалением сосудов меньше, чем взрослых. И это, пожалуй, единственный плюс. Девочки и мальчики болеют с одинаковой частотой и в любом возрасте.
Симптомы узелкового периартериита у детей в основном такие же, как у взрослых:
- Высокая температура, тяжело поддающаяся лечению.
- Нарастающая слабость.
- Снижение веса. Для детей даже незначительное похудание может повлечь серьезные проблемы.
- Боли в мышцах.
- Синюшный окрас ладоней и подошв.
- Некрозы кожи в основном на руках и ногах.
- Отеки слизистых.
У детей чаще возникают классический или кожно-тромбангиитический варианты узелкового периартериита (фото представлено выше). Причем кожный встречается в основном у детей дошкольного возраста. Помимо общих симптомов, на коже ног возникают болезненные узелки до 1 см в диаметре, которые быстро распространяются на туловище.
Течение патологии прогрессирующее, с тяжелым поражением сердца, почек, печени и других органов. Микроинфаркты внутренних органов нередко протекают бессимптомно, ни ребенок, ни родители даже не подозревают о нарушениях.
Пожизненный диагноз детям поставить сложно. В основном врачи ориентируются на наиболее выраженные признаки, касающиеся определенного органа.
Как проводится диагностика

Комплекс диагностических мероприятий для детей и взрослых одинаковый.
Лабораторные тесты включают общие и специфические исследования:
- В общем анализе крови наблюдается значительное превышение нейтрофилов, СОЭ. В некоторых случаях отмечается превышение числа эозинофилов, снижение эритроцитов и гемоглобина.
- Анализ на антитела к иммуноглобулинам Е показывает положительный результат.
- При ИФА гепатита В в сыворотке крови обнаруживаются антитела к HBsAg.
- Общий анализ мочи выявляет наличие белка до 3 г, эритроцитов, альбумина, креатина.
- При копрограмме в каловых массах обнаруживается слизь и примеси крови.
Основой диагностики узелкового периартериита являются клиническая симптоматика:
- Похудение на 4 кг и более при неизменном питании.
- Сосудистые изменения на коже (синюшный отчетливый рисунок).
- Боли в мышцах ног, причем обезболивающие препараты малоэффективны при ее устранении.
- Боли в яичках, не связанные с травмой или инфекционным заболеванием.
- Пациенты жалуются на постоянное повышенное кровяное давление.
- Наблюдаются характерные симптомы мононеврита: ухудшение чувствительности мышц, невозможность согнуть пальцы в кулак, стопу, мышцы атрофируются.
При выявлении любых трех критериев ставится диагноз узелковый периартериит.
Дифференциальная диагностика
Вследствие схожести многих заболеваний с узелковым периартериитом в симптомах лечение недуга часто назначают неправильное. Особенно опасна антибиотическая терапия, ухудшающая состояние пациентов. Во избежание тяжелых последствий иммунопатологическое воспаление сосудов следует дифференцировать от других заболеваний:
- Периартериит необходимо дифференцировать от некоторых форм опухолей. Гипернефрома почки, рак поджелудочной железы протекают со схожими симптомами. Для всех заболеваний характерны лихорадка, миалгия, резкое снижение веса.
- В самом начале клиническая картина воспаления сосудов схожа с инфекционным эндокардитом (воспаление оболочки сердца) и злокачественной гранулемой. Из общих симптомов выделяют ознобы, обильное потоотделение и зуд.
- Абдоминальные формы по клинике схожи с дизентерией и острым животом.
У детей дифференциальная диагностика болезни Куссмауля-Майера включает следующие заболевания:
- Лимфогранулематоз.
- Острый лейкоз.
- Инфекции вирусной и бактериальной этиологии.
- Сепсис.
- Красная волчанка.
- Дерматомиозит.
Наибольшую сложность вызывает дифференциация абдоминального синдрома с некротическим энтероколитом, гепатитом, кишечными инфекциями.
Немедикаментозные методы терапии
При лечении узелкового периартериита клинические рекомендации заключаются в следующем:
- Терапевтические мероприятия должны осуществляться под постоянным наблюдением медицинского персонала и лечащего доктора. И взрослые, и дети в острые периоды патологии должны находиться в стационаре.
- В период обострения ограничивается двигательный режим пациента. Следует сохранять правильную осанку при ходьбе или когда пациент сидит. Спать необходимо на жестком матрасе и небольшой тонкой подушке.
- Исключить психические и эмоциональные нагрузки.
- Показаны ежедневные непродолжительные пешие прогулки в вечернее время. Пребывание на солнце следует исключить.
- Ввиду иммунопатологического механизма заболевания все пациенты обязаны соблюдать гипоаллергенную диету. При значительном прогрессирующем снижении веса показана белковая диета. При почечном синдроме потребление жидкости пациентом находится под контролем.
- Для профилактики остеопороза рекомендовано потреблять пищу с высоким содержанием кальция и холекальциферола (витамин D).
- Лечебную физкультуру проводят в зависимости от состояний больного и его индивидуальных возможностей.
К хирургическим методам прибегают крайне редко. Основными способами оперативного лечения являются протезирование, шунтирование (в основном операцию проводят на сердце, реже на желудке), трансплантация почек.
Медикаментозное лечение

У каждого пациента разные симптомы узелковый периартериит. Лечение, соответственно, назначается индивидуально. Однако общие методы терапии для всех едины.
Пациенты должны хорошо понимать, что заболевание тяжелое и положительного эффекта можно достигнуть лишь при продолжительной непрерывной, комплексной терапии. Как правило, лечение осуществляется совместными усилиями ревматолога, нефролога, у детей - педиатра и других специалистов.
Наиболее действенными являются следующие препараты:
Профилактика заболевания
При классическом варианте заболевания прогноз неблагоприятный. Но адекватная терапия и рациональная профилактика могут значительно продлить жизнь пациента. Специфических профилактических рекомендаций узелкового периартериита не существует. Необходимо реагировать на иммунопатологические реакции организма при воздействии любых факторов, особенно лекарственных препаратов. Вакцинацию и переливание крови лучше проводить в медучреждениях, где регулярно ведется эпидемиологический надзор.
Читайте также:


