Вальгусная деформация пальца к кому обратиться
Халюс вальгус (Hallux Valgus) или вальгусная деформация стопы у взрослых — отклонение первого пальца на ноге относительно других вовнутрь. Тогда как сустав у основания пальца увеличивается и воспаляется, начинает выпирать наружу. Образовавшаяся вальгусная деформация стопы у взрослых, шишка на ноге — одна из распространенных жалоб на сегодняшний день среди пациентов хирургов и ортопедов.
Обладателя шишки тревожит не только боль, но и сильный дискомфорт. Проблематичным становится подбор обуви. Поэтому вопрос — почему на ноге появилась шишка вызывает беспокойство. Так и лечение вальгусной деформации большого пальца без операции для многих актуален.
Лечение по народным рецептам приносит небольшое облегчение. Кремы, мази для этого могут снять боль ненадолго. Но ощутимого результата вы добьетесь при помощи ортопедических приспособлений.
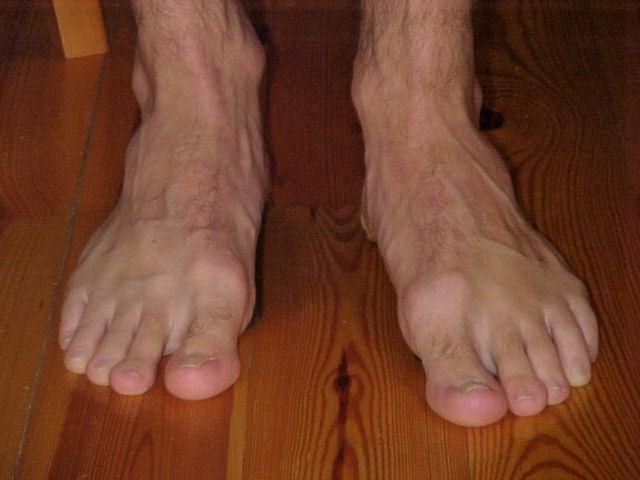
Болит косточка на большом пальце причины
Помимо распространенного продольного плоскостопия стопы, существует поперечное плоскостопие. Оно чаще всего и служит причиной изменения формы у большого пальца, вырастанию шишки. Косточки на ноге начинают беспокоить не сразу. Но по мере прогрессирования деформации.
Данный дефект называют — вальгусная деформация стопы или Халлюс вальгус. Провисание поперечного свода стопы мы не можем заметить, как продольное плоскостопие. Пока оно не начнет себя проявлять искривлением пальцев, шишкой большого пальца.
Также появляются боли чуть выше пальцев по подошве ноги у основания плюсневой кости стопы (так называемые натоптыши). Дело в том, что мышечная тетива постепенно ослабевает, свод стопы опускается. Амортизация стопы слабеет. Поэтому стопа как будто ищет дополнительные точки опоры и пальцы искривляются.
Поэтому первый палец отклоняется во внешнюю сторону, второй и третий пальцы приподнимаются в суставах. Таким образом распределяя нагрузку на стопу. То есть становятся молоткообразными или когтеобразными.
Боли в пальцах ног — это не только следствие поперечного плоскостопие. Но также могут провоцировать неприятные ощущения и обменные нарушения. В таком случае может диагностироваться подагра. Большой палец при подагре опухает и болит нестерпимо.
Вальгусная деформация стопы
Так почему же возникает данная проблема со стопой:
▣ Наследственность. Если ваши родственники страдали от косточки на ноге, то высока вероятность, что она будет и у вас.
▣ Неудачный подбор обуви либо высокий каблук. Слишком узкие туфли сдавливают кости стопы и пальцев. При высоком каблуке нагрузка перераспределяется на передний отдел стопы — плюсневые кости. Что противоречит анатомически правильной установке ноги.
▣ Особенности строения соединительной ткани. Это определяет повышенную подвижность суставов. Что постепенно ведет к их деформации.
▣ Лишний вес способствует большой нагрузке на ноги, страдают все суставы. Значит риск вальгусной деформации или шишки высок.
Как избавиться от вальгуса в домашних условиях
К сожалению, огромное количество людей, не смотря на обилие информации, до сих пор находится в заблуждении относительно причины вырастания косточки около первого пальца. Лечения халюс вальгуса стоп подразумевает несколько способов.
Шишка — это не нарост около пальца, который пытаются свести. Она не отпадет при лечении народными средствами. Это отклонение одной кости в суставе фаланги пальца относительно другой. Исправить, лечить вальгусную деформацию может только ортопед или хирург.
После операции носят специальную обувь — ботинок Барука.

Специальная обувь с разгрузкой переднего отдела облегчит реабилитацию после операции. Опоры при ходьбе на область пальцев в такой обуви не происходит. Поэтому восстановление после операции происходит быстро.
Примочки, натирания, мази, травы и прочее просто снимут воспаление с шишки и уменьшат боль. Этого бывает достаточно для тех, кто страдает от болевых ощущений. Ведь приходится ограничивать передвижение.
Однако в размере вальгусная шишка не уменьшится от втираний. Домашними средствами можно снять воспаление сустава и боль. Но исправить искривление пальцев можно только используя ортопедические приспособления.
Поэтому начинать следует с ортопедического лечения. Ведь с операцией можно повременить.
Стопы без нужных супинаторов и стелек подвергаются неправильной нагрузке.Но с помощью ортопедических изделий вы сможете приостановить вальгусную деформацию пальцев. Шишка уменьшится и со временем совсем пропадёт. Благодаря фиксаторам можно добиться правильного положения большого пальца ноги.
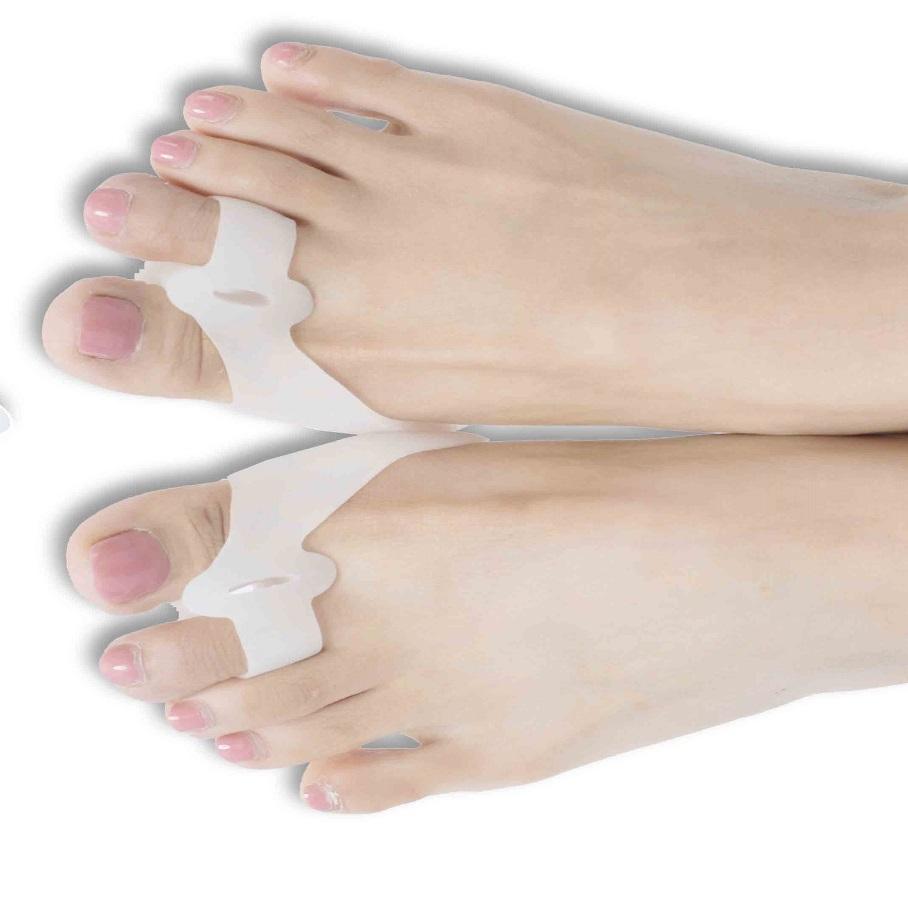
Лучше использовать несколько изделий, чтобы лечение было последовательным. Какие лучше подобрать приспособления для лечения шишки у большого пальца на ранних стадиях.
■ Корригирующий бандаж на палец
■ Силиконовые вставки между пальцами
■ Бурсопротектор с вставкой
▩ Обратитесь к ортопеду. Следуйте советам специалистов, чтобы приостановить деформацию. Чем быстрее вы сделаете это, тем в более полной мере приостановите проблему.
▩ Желательно проверить ноги на падометре или плантоскопе. Возможно обнаружится комбинированное плоскостопие. А может и незначительная разница в длине ног. Что тоже ведет к разного рода патологиям стоп.

▩ Надевайте на ночь отводящий ортез или корригирующее приспособление. 6 месяцев минимум каждую ночь вы должны спать в нём.
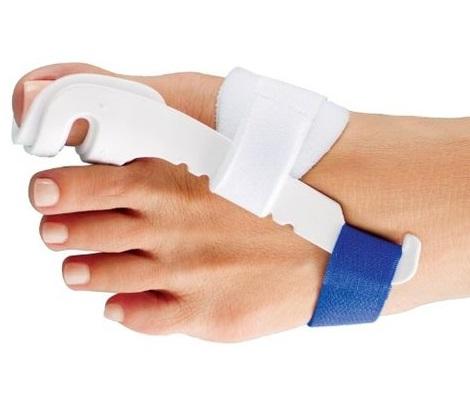
В половине случаев деформация приостановиться, если она сильная. Либо исправиться до прежнего нормального положения, если средняя. Но результата быстрого ждать не стоит.
Вставая ночью, снимайте приспособление, иначе можете поскользнуться и сломать его. Возможны болевые ощущения, так что можете смазать шишку любым кремом для суставов.
▩ Закрепим результат ночной коррекции дневным приспособлением. Это вставка чаще силиконовая между 1-м и вторым пальцем ноги. Вставленная, она препятствует обратному неверному отклонению пальца. Дискомфорта скорее всего не доставит. Материал для вставки используется мягкий.
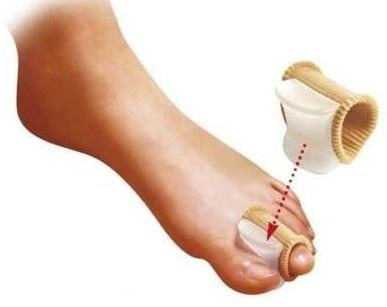
Ошибочно надеется, что только дневная межпальцевая вставка исправит шишку. Этого, к сожалению, недостаточно. Только комплексное использование всех изделий поможет убрать деформацию.
◩ Также всегда носите ортопедические стельки. Определить подходящую вам поможет специалист ортопедического салона или врач. Назначена может быть универсальная каркасная стелька с поперечным и продольным супинаторами. Или понадобиться индивидуальные ортопедические стельки, что несколько дороже.
◩ Не лишне к перечисленным средствам добавить массаж стоп. Это снимет напряжение, боль, улучшит циркуляцию крови. Хорошо если он будет ручным, но использовать удобно и массажные коврики. Аппаратные массажёры с несколькими режимами будут также удобны.
Не затягивайте с лечение шишек пальцев. Ведь вальгусная деформация хорошо поддаётся коррекции. При таком обилии ортопедических приспособлений легко вылечить косточку большого пальца.
Но прежде, чем начать лечение вальгусной деформации без операции самостоятельно, проверьте ноги у ортопеда.
Многие сталкиваются с такой проблемой, как выросшая косточка сбоку стопы. При этом большой палец отклоняется от своего нормального положения, наклоняясь ближе к остальным пальцам, а косточка выпирает на наружную часть стопы. Такой недуг называется вальгусная деформация первого пальца стопы (или hallux valgus), он чаще других встречается среди всех болезней, связанных со стопой.
Из-за вальгусной деформации человек испытывает большие неудобства – во время ходьбы, обувания, даже находясь без движения: искривленные суставы вызывают болезненность.
Если сразу не получить квалифицированную медицинскую консультацию, то данный недуг перерастет в более серьезные болезни – артрозы, артриты.
По каким причинам появляется вальгусная деформация
Вальгусная деформация, меняющая форму пальцев ног, в просторечье называется шишка на ноге. Провоцируется несколькими причинами, которые условно можно распределить на две группы:
- Наличие причин 1-й группы не обязательно ведёт к появлению вальгуса. Они проявляются лишь в определенных ситуациях, а именно:
- Тесная обувь, каблуки выше 6 см. Длительное пребывание ноги в неудобной, не свойственной ей позе вызывает стойкие искривления, которые и становятся причинами вальгусной деформации основания 1-го пальца стопы;
- наследственность;
- специфика физиологии стоп;
- преклонный возраст;
- поперечное плоскостопие;
- большой вес, оказывающий значительную нагрузку на стопу;
- заболевание артритом.

При артрите развиваются деформации пальцев
- Вторая группа причин непосредственно приводит к патологии первого пальца на ноге. Ими является нарушенный обмен веществ, ослабленные суставы стоп. Все это ведет к неправильному расположению плюсневых костей и выпиранию шишки наружу.
Как проявляется вальгус
Выяснив, что же такое вальгус, разберёмся, какими симптомами сопровождается его развитие.
Основным проявлением данного состояния является вырастающая косточка возле основания большого пальца на ноге. Вначале она едва заметна и не доставляет неудобств. С течением заболевания проявляются другие симптомы.

Вальгусная деформация большого пальца стопы (hallux valgus)
- Выпячивание косточки на боковой поверхности стопы становится все заметнее.
- Появляется боль, отечность, краснота вокруг шишки.
- Происходит valgus (отклонение) первого пальца от его нормального положения в сторону, уменьшается его двигательная активность.
- Возникают мозоли.
- Присутствуют некомфортные ощущения во время движения.
Формы
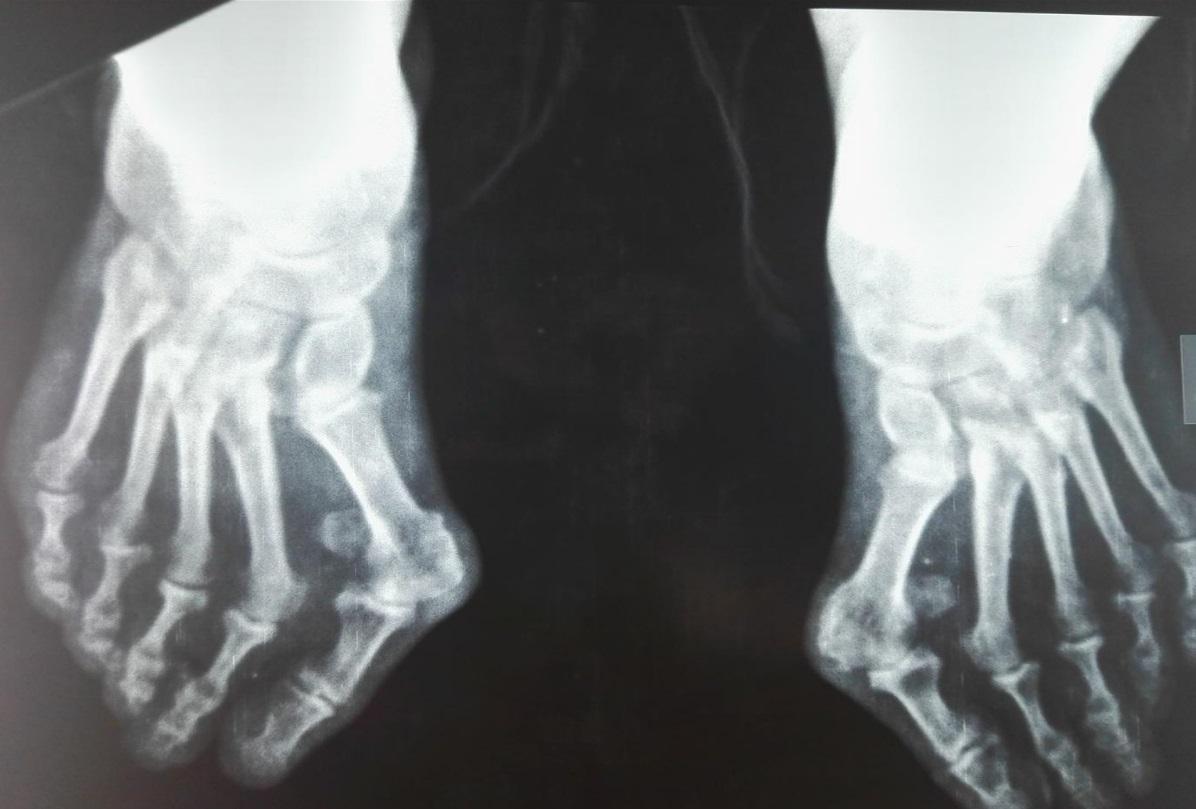
Первая фаланга стопы при этой болезни деформируется постепенно, проходя несколько стадий. Учитывая это, valgus разделяют по степеням, которые различаются между собой углом наклона кости вбок. Выделяют 4 степени вальгусной деформации большого пальца стопы.
- Начальная стадия, при которой не чувствуется никаких неприятных ощущений, палец отклоняется на 15 градусов.
- Отклонение пальца составляет больше 20 градусов, визуально видны признаки деформации, появляется боль.
- Угол отклонения свыше 30 градусов. Расположенные рядом пальцы также подвергаются искривлению. Движения становятся ограниченными.
- Фаланги поворачиваются на 50 градусов. Изменения захватывают всю стопу, боли присутствуют постоянно.

Ортопедический бандаж для косточки на большом пальце ноги
При двух первых степенях помогут интенсивные профилактические мероприятия. На последующих стадиях требуется безотлагательное лечение.
Вальгусная деформация стопы в детском возрасте
Вальгусная деформация первого пальца стопы у детей выражается плоскостопием. К признакам, указывающим на недуг, относится отказ от активных игр, быстрая усталость, боли в ножках при прогулках на большие расстояния, выворачивание пятки к наружной стороне стопы. Важно вовремя заметить эти признаки и начать лечение по рекомендациям врачей.
При вальгусной деформации нужно показать детям, как правильно стоять, – для этого следует держать ноги вместе, тогда стопа не будет перегружена. Гулять в это время стоит меньше. Для исправления положения ног детей привлекают к активным занятиям: плаванию, футболу, катанию на велосипеде. Можно предложить походить босиком по разнообразной поверхности (трава, песок, мелкие камешки).
Врач предписывает ортопедическую обувь, специальный массаж стоп, ЛФК. Все указания доктора нужно выполнять систематически. Если эти меры не помогают, тогда проводят хирургическое вмешательство.

Гимнастика и упражнения при вальгусной деформации стопы у детей
Как развивается вальгус
Развитие болезни характеризуется все большим промежутком между плюсневыми костями. Деформация большого пальца на ноге вызывается сдвигом первого плюсневого сустава в сторону. Внешне valgus выглядит как поворот пальца в сторону близлежащих суставов, а снаружи увеличивается шишка. Она мешает носить обувь, которая сдавливает нарост, сопровождающийся воспалением в суставе плюсны.
Испытывая регулярное сдавливание, изменяются и костные ткани вокруг головки косточки: они отекают, болят, чутко реагируют на прикосновения.
Ненормальное размещение косточек пальца приводит к раннему истиранию суставов, повреждению хрящевидной ткани, увеличению в размерах костной субстанции. Постоянный рост косточки большого пальца ноги вызывает все большее её травмирование и усугубление недуга.

Упражнения для стоп при вальгусной деформации
К кому обратиться за помощью
При выявлении вальгусной деформации стоит посетить врача, который назначит подходящий метод лечения, чтобы исправить valgus. В домашних условиях справиться с этой проблемой не получится. Проконсультироваться необходимо у ортопеда, травматолога или хирурга. Также нужно побывать у терапевта, который поможет разобраться в причинах заболевания.
Такой комплексный подход – это шаг к успешному исходу в борьбе с недугом и избавлению от дискомфорта.
Как диагностируют заболевание
Для диагностики вальгусной деформации проводят осмотр пациента, беседуют с ним, назначают дополнительное обследование.
В ходе опроса подробно выясняют, что беспокоит больного. Ведь болезненность в области большого пальца может возникать не только при данной патологии. Уточняют моменты, когда именно возникают боли, были ли травмы стопы, есть ли генетическая предрасположенность, другие заболевания.

Вальгусной деформации стопы, ортопедические стельки по уходу за ногами

При осмотре особый акцент делается на походке человека, определяется размещение первого пальца относительно соседних. Осмотру подвергают всю стопу, поверхность кожи. Определяются двигательные возможности больного пальца.
Дополнительно назначают проведение рентгеновского исследования. Его результаты позволяют увидеть имеющиеся патологии на стопе, выяснить стадию искривления. Также может понадобиться проведение УЗИ, чтобы проверить систему кровотока стопы. При необходимости операции потребуются анализы мочи и крови.
Лечение деформаций пальцев стоп
Если возникает вопрос, как лечить вальгусную деформацию большого пальца на стопе, то нужна консультация врача. Только он, учитывая все обстоятельства заболевания, может выбрать правильный курс терапии. Лечение вальгусной деформации большого пальца стопы зависит от степени выраженности патологии, состояния больного и некоторых других факторов. Оно может быть как консервативным, так и оперативным.
На самых первых стадиях возможна консервативная терапия деформированного большого пальца. Данные методы лечения нацелены на фиксирование ноги в ее нормальном положении, устранение сбоев в кровообращении суставов, укрепление мышц и связок стопы. К консервативной группе методов относятся следующие:
- применение массажей;
- ношение ортопедических приспособлений;
- выполнение лечебных процедур;
- применение ванночек;
- употребление лекарственных средств для снятия воспалений;
- поддержание здорового способа жизни.
Наибольший результат из этих методов оказывают специальные приспособления, при помощи которых проводят коррекцию деформированных суставов. Чаще других используются ортопедические шины, супинаторы, корректоры для пальцев, стяжки.

Боли в большом пальце ноги могут быть вызваны разными причинами
Дополнением к основному консервативному лечению могут стать рецепты народной медицины. Но об их применении нужно проинформировать лечащего врача. Косточку на ноге сбоку лечат компрессами с медом, примочками с использование разнообразных лекарственных трав, скипидаром, йодом.
При вальгусной деформации применяют и лекарственные средства. Чтобы убрать воспалительный процесс, пользуются нестероидными противовоспалительными медикаментами. Обезболиванию способствуют анальгетики. Гормональные средства вводятся внутрь с помощью инъекций – такое лечение воспалений действует гораздо эффективнее.
На 1-й и 2-й стадиях вальгусной деформации для исправления косточек большого пальца на ноге можно обойтись без оперативного вмешательства. Но лечение без операции возможно только в том случае, если отсутствуют сопутствующие заболевания или осложнения, а также угол уклона не слишком велик.

При вальгусной деформации применяют и лекарственные средства
В таких случаях помогают справиться с деформированными суставами лечебные гимнастические упражнения, избавление от избыточного веса, ходьба в ортопедической обуви.
Большую массу тела при вальгусном заболевании обязательно нужно снижать, так как сильное давление на конечности усугубляет течение патологии. Следует придерживаться правильного питания и вести активный образ жизни.
Вальгусная деформация пальцев стопы на поздних стдаиях излечивается лишь с помощью хирургической операции. Существует много разных оперативных методов, которые дают желаемый результат и при этом проходят безопасно и без осложнений.
Проксимальная остеотомия проводится с разрезанием вдоль расположения больного пальца. Производится иссечение слизистой сумки, отделяется сухожилие, которое крепится к проксимальной фаланге. На кости вырезают клиновидную часть, чтобы выровнять фалангу и расположить в правильном положении. Кость фиксируют при помощи пластин, винтов для прочного сращения. После проведения операции стопу закрепляют специальными повязками для избегания нагрузок.

Упражнения для стоп при вальгусной деформации: комплексы и правила
В запущенных случаях, когда не помогают другие средства, производят резекцию костного нароста. Методика операции состоит в иссечении среднего участка кости или головки основного пальца. Такие действия убирают лишнюю костную субстанцию и одновременно выравнивают деформированные части.
Реабилитация
После операционного вмешательства больной может сначала только выполнять движения пальцами, вставать на ноги спустя 10 суток, при этом не наступать на прооперированную часть. Для ходьбы необходимо в это время пользоваться туфлями Барука.
Через 2-3 дня прооперированного по поводу вальгусной деформации выписывают. Если накладывались швы, которые не рассасываются, то их снятие проводят через 2 недели.
В повседневной жизни после операции пациенту для ходьбы необходимо пользоваться ортопедическими стельками не менее 3 месяцев. Высокий каблук (здесь есть строгое ограничение до 6 см) в первое время носить запрещено, не менее, чем полгода.
Профилактика
Важную роль играет профилактика вальгусной деформации стопы
- В первую очередь нужно заботиться о комфортной обуви, не лишним будет использование ортопедических стелек.
- Необходимо следить за сбалансированностью питания, поддерживать вес в норме.
- Выполнять цикл гимнастических упражнений для повышения тонуса в конечностях.
- Обращать внимание на первые проявления вальгуса и не медлить с посещением врача.
Все эти простые правила помогут предотвратить развитие болезни.
Специалистов, занимающихся заболеваниями ног, насчитывается более 10. Патология зависит не только от состояния костей и суставов. Пациенты жалуются на боли в стопе, икроножных мышцах при нарушении прохождения крови по сосудам, выраженном рожистом воспалении, подагре, гормональных нарушениях. Поэтому, чтобы выяснить, какой врач лечит косточку на ногах, нужно разобраться в причине.
Кроме того, приходится учитывать, что обращаться к узкому специалисту в условиях поликлиники можно только после осмотра терапевта. Это врач наиболее широкого профиля. Именно он решает, куда направить больного, какое стандартное обследование необходимо пройти до приема.
Детские проблемы чаще выявляются профилактическим осмотром педиатра. Родителям сразу рекомендуют необходимого по профилю доктора (невролога, ревматолога, ортопеда). Взрослому человеку сложнее найти нужного специалиста. Поражение способно вовлекать разные ткани.
Причины возникновения вальгусной деформации
Вальгусным деформированием в ортопедии называют изменения в своде стопы с последующим искривлением первого пальца.

Чаще наблюдается у женщин. Патологию вызывают:
- лишняя масса тела;
- регулярная перегрузка ног, связанная со спортом или профессией;
- некомпенсированное плоскостопие;
- артриты любого происхождения;
- возрастной остеопороз за счет вымывания кальция, ослабления костной ткани;
- гормональные и метаболические нарушения при сахарном диабете;
- перенесенные травмы конечности;
- ношение узкой обуви на высоком каблуке;
- гиповитаминозы при неправильном питании, длительных хронических заболеваниях органов пищеварения.
Особенности патологии
Поражение в костном скелете ступни происходит постепенно. Первоначально уплощается продольный и поперечный свод стопы. Суставы плюсневой части изменяются в связи с перераспределением нагрузки. Сначала процесс носит компенсаторный характер, затем подключаются необратимые структурные изменения.
I плюсневая кость уходит кнаружи. Приводящая мышца большого пальца ослабевает и растягивается, апоневроз передней части подошвы превращается в дряблую ткань. Усиливается действие противоположно направленной группы. Палец смещается вовнутрь, а суставная часть выпирает наружу и образует растущую шишку.
Костная ткань и хрящ на головке плюсневой кости теряют покрытие из-за дистрофических изменений. Образуется деформирующий остеоартроз. Неспособность ступни к стабильному выполнению функции приводит к нарушениям в голеностопном, коленном и бедренном суставе ноги.
В клинической картине заболевания основное внимание пациентов обращают:
- боли в основании первого пальца при ходьбе;
- отечность ступни;
- невозможность подобрать обувь;
- судороги икроножных мышц при нагрузке и ночью.

- конец большого пальца смещается в сторону мизинца, при запущенной форме наслаивается на ближайшие пальцы;
- плотная болезненная шишечка определяется у основания фаланги первого пальца;
- припухлость в зоне искривления, на щиколотках;
- покраснение, мозоли на верхней поверхности пальцев;
- натоптыши в области подошвы, на пятке, с внутренней стороны пальца.
Какой врач может помочь при возникновении косточки?
После выяснения причины вальгусных изменений основная помощь заключается в приостановке разрушений хрящевой поверхности суставов, поддержке свода стопы, снятии болевого синдрома. Каждый врач вносит свою долю в лечение. Мы разберем, с какими специалистами, возможно, придется встретиться пациенту при обращении в медицинское учреждение.
Терапевт — наиболее доступный врач при обращении по поводу болей в ногах. Болезненный выступ косточки на стопе обычно появляется к 40 годам. А в этом возрасте у человека могут быть серьезные проблемы с варикозными венами, суставами. Задача терапевта разобраться в симптоматике, назначить необходимые анализы.
Участковый доктор — не просто медик-диспетчер, он должен провести первичную дифференциальную диагностику разных заболеваний. Искривление пальцев на ногах может вызывать ревматоидный полиартрит, ревматическая атака, подагра. При наличии покраснения и припухлости в суставах следует думать о различных причинах артрита.
Если натоптыши или мозоли гноятся, раны не заживают, расширяются за счет омертвевших тканей, то у пациента одновременно подозревается сахарный диабет (диабетическая стопа). Он нуждается в проверке крови и мочи на концентрацию глюкозы и направлении к эндокринологу. А терапевту предстоит выяснить, не связан ли диабет с воспалением поджелудочной железы.

В молодом возрасте, если суставы опухают после перенесенной ангины, приходится исключать ревматизм. Потребуется дополнительная консультация ревматолога. Тяжело протекают системные заболевания соединительной ткани.
Особого внимания требуют жалобы пожилых людей. На фоне деформированных ног у них возможны неврологические нарушения (онемение, патологические подошвенные рефлексы), возникшие после транзиторной ишемической атаки головного мозга, перенесенного инсульта.
Сильные спастические боли при ходьбе заставляют думать об атеросклерозе сосудов нижних конечностей, эндартериите. Этой патологией занимаются сосудистые хирурги.
Последним пересмотром в 2015 году удалось узаконить профессию мануального терапевта. Специалисты должны готовиться из неврологов и травматологов-ортопедов. О подологах ничего в официальной медицине неизвестно.
По отзывам на форумах, они должны заниматься проблемами ухода за кожей стопы, ногтями, реабилитацией и подготовкой к оперативному вмешательству по поводу костных образований.
- плоскостопием;
- вросшими ногтями и мозолями;
- пяточными шпорами;
- вальгусной деформацией;
- артрозами;
- диабетической стопой.

Специализация представляется слишком узкой. Нужно ли совмещать услуги мастера педикюра и лечить серьезные заболевания нижних конечностей, вместо других специалистов, законодательно считается нецелесообразным. Подологи пока встречаются в салонах красоты, косметологических клиниках, как частнопрактикующие врачи. При обращении советуем проверить документы об образовании.
Аналогично складывается проблема с остеопатией. Это целая наука, претендующая на способность вылечивать пациентов силой воздействия на энергетические каналы. Относится к альтернативной медицине. Остеопатические приемы заключаются в признании за некоторыми людьми особых свойств исцелять с помощью прикосновения рукой к больному месту. При косточке на ноге необходимо убрать уплотнение. Достоверных данных по результатам воздействия остеопата при вальгусной деформации не существует.
Общеизвестно, что вера в специалиста помогает некоторым больным. Большинство людей, называющих себя остеопатами, не имеет медицинского образования, лицензируются в лучшем случае, как мануальные терапевты, оканчивают курсы массажистов и заявляют о своих необыкновенных способностях.
- простыми и сложными переломами опорно-двигательного аппарата;
- растяжением и разрывом связок;
- вывихами.
Производится накладывание гипса, вправление вывиха, по показаниям сложные операции на суставах и костях, включая замену на искусственный протез.
При запущенных случаях деформации стопы и косточке, мешающей передвижению, пациента кладут в отделение травматологии и ортопедии и оперируют в плановом порядке.
Ортопедия — часть общей с травматологами специальности. Когда врач работает в детском учреждении или поликлинике, значительная доля приема уделяется пациентам с плоскостопием, косолапостью, вальгусной стопой. Хотя обязательно рассматривается связь с перенесенной травмой.

Если у ребенка выявляется вальгусная деформация стопы, ортопед назначает массаж, ЛФК, физиопроцедуры, ношение специальной ортопедической обуви для восстановления тонуса мышц внутренней поверхности ноги. Взрослому человеку при нетяжелых изменениях рекомендуются специальные стельки или вкладыши, устройства для закрепления большого пальца в правильном положении.
Врач, имеющий подготовку по физиотерапии, в качестве консультанта участвует в выборе лечения пациентов с патологией стопы. В зависимости от стадии заболевания он рекомендует курсовое применение:
- массажа;
- лечебной физкультуры;
- способов аппаратного воздействия (магнитотерапия, импульсные токи, электрофорез, фонофорез);
- грязевых и парафиновых аппликаций;
- ножных ванн.
Физиотерапевт помогает ортопеду подобрать наиболее действенные лечебные методы в зависимости от возраста пациента, сопутствующих заболеваний.
Когда требуется помощь хирурга?
Все травматологи-ортопеды считаются хирургами по образованию. При необходимости хирургического вмешательства пациент с косточкой на стопе попадает в стационарное отделение, где производится дообследование и оперативное лечение.
Взрослому пациенту полностью обойтись в лечении консервативными методами невозможно. Удается приостановить скорость развития патологии, осложнения, снять боли.

При деформации стопы II–III степени восстановить правильное расположение костей свода и плюснефаланговых сочленений позволяет только операция. Речь идет не просто об устранении косметического дефекта, но о перенагрузке суставных поверхностей, развороте головок и закреплении сочленений, сухожилий.
Конкретный вид операции выбирают врачи после проведения МРТ и КТ с представлением схемы патологических изменений. В начальной стадии допускается использование техники лазерной шлифовки и малоинвазивного вмешательства.
Основным доктором, занимающимся лечением косточки на ноге, считается травматолог-ортопед. Но болезнь может потребовать дополнительной консультации специалистов других профилей.
Читайте также:


