Венозная недостаточность при артрозах
Остеоартроз (ОА) — наиболее распространенное заболевание суставов, встречающееся примерно у 11–13% населения земного шара, чаще у женщин [1]. Так, в возрасте 50–59 лет ОА опорных суставов выявляется у 16% российских женщин [2]. Хронические заболевания вен также широко распространены в популяции. По результатам российского исследования ДЕВА, в котором было обследовано 3788 женщин от 18 до 65 лет, варикозную болезнь (ВБ) нижних конечностей имели 21,7% участниц [3]. Имеются также данные о частом сочетании этих болезней [4–6]. Неясно, является ли это сочетание случайностью в силу широкой распространенности обоих заболеваний в популяции или общности факторов риска (возраст, женский пол, ожирение, повышенная нагрузка на нижние конечности и др.) [3, 7–10], либо у двух заболеваний есть общие механизмы развития, например, дисплазия соединительной ткани [11–13]. Вместе с тем практический интерес представляет вопрос их возможного взаимного влияния друг на друга, в частности, способствует ли сопутствующая патология вен нижних конечностей более тяжелому течению ОА. Это определило цель данного исследования — выявить факторы риска развития ВБ нижних конечностей у пациенток с ОА коленных суставов и оценить возможное влияние ВБ нижних конечностей на клинические проявления гонартроза.
Отбор пациентов в исследование
Набор пациентов производился на приеме ревматолога. Критерии включения в исследование:
- женский пол;
- возраст 40–60 лет включительно;
- наличие ОА коленных суставов в соответствии с клиническими, лабораторными и рентгенологическими критериями Американского колледжа ревматологов (American College of Rheumatology, ACR) 1986 г. [14].
Критерии невключения в исследование:
- указания на перенесенные тяжелые травмы нижних конечностей;
- наличие в анамнезе операций на суставах нижних конечностей;
- перенесенные ранее воспалительные заболевания суставов;
- клинические признаки ОА тазобедренных суставов;
- наличие заболеваний позвоночника, сопровождающихся признаками радикулопатии;
- нейропатическая боль в нижних конечностях;
- тромбоз глубоких вен нижних конечностей в анамнезе;
- врожденные аномалии вен нижних конечностей.
Таким образом, в исследование не включались пациентки с возможным вторичным ОА коленных суставов и женщины, имевшие заболевания, которые могли бы затруднить оценку клинических проявлений ОА коленных суставов и ВБ вен нижних конечностей. Всего в исследование включено 85 пациенток.
Методы исследования
Всем пациенткам было проведено клиническое обследование, включавшее сбор жалоб и объективный осмотр с акцентом на симптомы ОА и состояние вен нижних конечностей, выполнена оценка возможных факторов риска ВБ. Тяжесть ОА оценивалась по индексу Лекена (M. Lequesne) [15]. Всем выполнена рентгенография коленных суставов в двух проекциях с оценкой по I. Kellgren & I. Lawrence (1957). Диагноз ВБ выставлялся в соответствии с международной классификацией CEAP [16], согласно которой подкожные вены нижних конечностей диаметром более 3 мм в положении стоя, имеющие узловатый и/или извитой вид, расценивались как варикозно расширенные вены (варикоз), что соответствует клиническому классу С2. Отек нижних конечностей соответствует С3 клиническому классу. За трофические нарушения кожи и подкожной клетчатки нижних конечностей принимали наличие гиперпигментации голеней и/или признаки венозной экземы, липодерматосклероз и/или белую атрофию кожи (класс С4). Наличие заживших или открытых венозных язв соответствует классу С5–С6. Хроническая венозная недостаточность диагностируется при наличии клинических проявлений С3–С6 [16].
Все участницы были также обследованы с целью выявления признаков дисплазии соединительной ткани (ДСТ). За основу были взяты критерии степени выраженности ДСТ Т. Ю. Смольновой (2003) [17], из которых для большей уверенности мы отобрали для анализа следующие проявления ДСТ: вентральные грыжи, спланхптоз, а также неоднократные вывихи одного сустава или вывихи двух и более разных суставов в анамнезе. Выбор этих признаков ДСТ был обусловлен их яркой клинической картиной и относительно простым выявлением по данным анамнеза или физикального осмотра. Для выявления спланхптоза задавались вопросы о наличии в анамнезе опущения матки, почек, органов желудочно-кишечного тракта, при этом опущение хотя бы одного из перечисленных органов расценивалось как спланхптоз. Проводилась также оценка гипермобильности суставов по тесту Бейтона [11].
Статистическая обработка проводилась с помощью программы Statistica 6. Для описания количественных нормально распределенных данных использовалось среднее значение показателя и стандартное отклонение, для количественных ненормально распределенных признаков — медиана и интерквартильный интервал. Сравнение количественных признаков при условии нормального распределения проводилось с использованием теста Стьюдента. Количественные ненормально распределенные признаки оценивались с помощью теста Манна–Уитни. Качественные бинарные переменные сравнивались с помощью двустороннего точного теста Фишера. Статистически значимыми считались различия при р Читайте также: Можно ли с артрозом ходить в баню
Среди 85 пациенток с ОА коленных суставов у 37 (43%) человек была диагностирована ВБ нижних конечностей (класс С2 согласно критериям СЕАР), они составили основную группу. Среди них венозный отек нижних конечностей (класс С3) имели 17 участниц (46%), трофические изменения кожи и подкожных тканей (класс С4) 7 человек (19%), пациенток с открытыми или закрытыми венозными язвами в исследовании не было. Всего пациенток с признаками хронической венозной недостаточности (класс С3–С6) было 24 (65%). Операцию по поводу ВБ нижних конечностей перенесли 4 человека (10%). Оставшиеся 48 (57%) человек не имели признаков ВБ нижних конечностей и составили контрольную группу.
Основная и контрольная группы не различались по возрасту (53,3 ± 6,3 и 53,8 ± 4,4 года соответственно, р = 0,69), по индексу массы тела (ИМТ) (33 ± 7,4 и 32,2 ± 6,3 кг/м2 соответственно, р = 0,58), по частоте ожирения (ИМТ ≥ 30 кг/м2) (54% и 65% соответственно, р = 0,4). Также не было различий в доле женщин, находящихся в периоде менопаузы (81% основной и 83% контрольной групп, р = 0,8), в продолжительности менопаузы: в основной группе медиана 5 лет (нижний квартиль 3, верхний 9 лет), а в контрольной 7 лет (нижний квартиль 3, верхний 10 лет), р = 0,58.
При анализе факторов риска ВБ нижних конечностей выявлено, что отягощенная по ВБ нижних конечностей наследственность у женщин основной группы регистрировалась чаще, чем в контрольной группе (относительный риск 1,9, 95% ДИ 1,2–3,1). Различий по другим возможным факторам риска ВБ нижних конечностей не получено (табл.).
Мы также провели сравнение частоты различных признаков ДСТ в сравниваемых группах (табл.). Оказалось, что у пациенток с ОА, имевших также патологию вен, в анамнезе почти в два раза чаще отмечалось опущение одного и более органа (почек, матки, органов желудочно-кишечного тракта) по сравнению с женщинами контрольной группы (относительный риск 1,65, 95% ДИ 1,0–2,7). У них также чаще выявлялись неоднократные вывихи одного или вывихи двух и более суставов (относительный риск 1,8, 95% ДИ 1,2–2,9). Гипермобильность суставов на момент осмотра не отличалась в обеих группах.
Для изучения возможного влияния ВБ на проявления ОА коленных суставов мы провели сравнение жалоб, возраста начала заболевания, частоты обострений и объективных признаков ОА в обеих группах, но различий, включая скованность, крепитацию, нестабильность суставов, наличие синовита, бурситов, болезненность суставной щели и нарушение функции, не выявили. Не получено различий между группами и при рентгенологическом исследовании: в основной группе 2-я стадия по I. Kellgren & I. Lawrence диагностирована у 9 (30%) против 18 (38%) в контрольной группе (р = 0,6), 3-я стадия — у 2 (7%) против 2 (4%) соответственно (р = 0,6). Индекс тяжести ОА по Лекену был выше у пациенток с ОА и ВБ нижних конечностей: медиана 10 баллов (нижний квартиль 7,5, верхний квартиль 15,5), чем у пациенток с изолированным ОА — медиана 7 баллов (нижний квартиль 3, верхний 12), хотя и статистически незначимо — р = 0,4.
В работах последних лет все чаще ставится вопрос о необходимости персонального подхода к прогнозу течения ОА коленных суставов с учетом всех сопутствующих состояний, заболеваний, которые могли бы повлиять на прогрессирование, тяжесть проявлений или ответ на терапию ОА. Так, предпринимаются первые попытки создания персонального калькулятора для расчета риска прогрессирования ОА коленных суставов по аналогии со шкалами оценки риска развития кардиоваскулярных событий SCORE или остеопоротических переломов FRAX [18]. Мы предположили, что, несмотря на общность некоторых факторов риска ОА коленных суставов и ВБ вен нижних конечностей, последняя может чаще развиваться у пациентов с ОА, имеющих дополнительные, свойственные именно ей, факторы риска, а также что поражение вен нижних конечностей может усугублять проявления и тяжесть суставного процесса.
Наше исследование показало, что общие для двух заболеваний факторы риска, такие как поднятие тяжестей более 10 кг, длительное пребывание на ногах, профессиональные занятия спортом, с одинаковой частотой встречались у пациенток с ОА независимо от наличия или отсутствия ВБ. Логично было бы предположить более высокий ИМТ в группе женщин, имевших сочетанную патологию суставов и вен, но это также не было обнаружено. Вероятно, нет прямой зависимости между степенью ожирения и количеством болезней, связанных с ним.
По нашим данным, наличие ВБ нижних конечностей не влияло на клинические проявления ОА коленных суставов. Индекс Лекена был выше в группе с сочетанием ОА коленных суставов и ВБ нижних конечностей, но разница не достигла статистической значимости.
Предположение, что заболевание вен нижних конечностей может усугублять проявления ОА коленных суставов, представляется логичным. Так, ранее на группе пациентов с ОА коленных суставов (158 человек в возрасте от 40 до 78 лет, 96,8% женщин) было показано, что сочетание ОА с ВБ нижних конечностей или посттромбофлебитическим синдромом сопровождается усилением интенсивности боли в суставах в покое и при движении (по ВАШ) и снижением функциональной активности по индексам Лекена и WOMAC [5]. Р. М. Нагибин и соавт. выявили, что у пациентов с сочетанием гонартроза и венозной гипертензии в нижних конечностях отмечается более высокая интенсивность ночных болей и функциональная недостаточность по WOMAC [19]. Однако имеются и другие данные. Так, в работе Э. А. Щеглова и соавт. при сравнении группы пациентов с ОА коленных суставов и признаками ХВН на фоне ВБ нижних конечностей (40 пациентов, средний возраст 54,3 ± 7,9 года, 85% женщин) с группой пациентов с ОА коленных суставов без проявлений ХВН (40 человек, средний возраст 58,1 ± 8,2 года, 80% женщин) показано, что пациенты с поражением вен отмечали усиление болевого синдрома по ВАШ только в вечерние часы, различий между группами по интенсивности болей в утренние часы, а также по индексу Лекена и WOMAC не было получено [20]. Очевидно, что различия результатов приведенных исследований могут быть связаны с возрастным, половым составом участников, с поставленными задачами, а также с использованием разных классификационных подходов и методов диагностики. Так, одни исследователи оценивали влияние ВБ с признаками ХВН, другие — влияние хронических заболеваний вен нижних конечностей на течение ОА коленных суставов. Кроме того, не всегда понятно, что подразумевалось исследователями под термином ХВН — наличие отечности голеней или тяжелые изменения трофики тканей, венозные язвы. В нашей работе отсутствие убедительных различий между группами по тяжести течения ОА коленных суставов (индекс Лекена), возможно, связано с тем, что пациентки с ВБ не имели тяжелых проявлений ХВН (изменения кожи и подкожной клетчатки имели только 19% участниц, а венозных язв открытых или заживших не было) и умеренные проявления ХВН не отразились на тяжести ОА.
Наше исследование имеет ограничения. Дизайн одномоментного исследования не позволил дать клиническую характеристику остеоартроза в динамике, а ретроспективный анализ признаков дисплазии соединительной ткани дал возможность изучить лишь узкий спектр ее проявлений. Нами не изучалось качество жизни, и в исследовании не было пациенток с тяжелыми проявлениями ХВН.
Таким образом, отягощенная по ВБ нижних конечностей наследственность и дисплазия соединительной ткани могут являться факторами риска развития ВБ нижних конечностей у пациенток с ОА коленных суставов. Возможное влияние дисплазии соединительной ткани на одновременное развитие ОА и ВБ нижних конечностей требует более глубокого изучения в специально спланированных исследованиях. Нельзя исключить, что на тяжесть течения ОА коленных суставов влияет не столько ВБ нижних конечностей, сколько степень ХВН.
Литература
- Алексеева Л. И. Современное лечение остеоартроза // Фарматека. 2012. S1–12. С. 22–27.
- Данчикова А. М., Батудаева Т. И., Меньшикова Л. В. Распространенность остеоартроза крупных суставов среди жителей республики Бурятия // Бюллетень ВСНЦ СО РАМН. 2011. № 1 (77). С. 205–208.
- Золотухин И. А. Хронические заболевания вен у женщин: результаты российского скринингового исследования ДЕВА // Consilium Medicum. Приложения. 2008. № 8. С. 128–131.
- Насонова В. А. Остеоартроз — проблема полиморбидности // Consilium Medicum. 2009. № 2. С. 5–7.
- Салихов И. Г., Лапшина С. А., Мясоутова Л. И., Кириллова Э. Р., Мухина Р. Г. Остеоартроз и заболевания периферических вен нижних конечностей: особенности сочетанной патологии // Терапевтический архив. 2010. № 5. С. 58–60.
- Щеглов Э. А., Везикова Н. Н., Карцова И. В., Рыбаков В. И., Хейфец И. В. Алгоритм ультразвуковой диагностики при сочетании варикозной болезни и остеоартроза коленных суставов // Вестник экспериментальной и клинической хирургии. 2012. № 5 (1). С. 14–19.
- Лесняк О. М. и др. Остеоартроз крупных суставов нижних конечностей. Руководство для врачей первичного звена. М.: ГЭОТАР-Медиа, 2016. 144 c.
- Золотухин И. А. Факторы риска хронической венозной недостаточности нижних конечностей и возможности ее медикаментозного лечения // Consilium Medicum, Хирургия. 2006. Т. 8. № 1. С. 40–43.
- Савельев В. С., Кириенко А. И., Богачев В. Ю. Хронические заболевания вен в Российской Федерации. Результаты международной исследовательской программы VEINCONSULT // Флебология. 2010. № 3. С. 9–12.
- Богачев В. Ю., Золотухин И. А., Кузнецов А. Н. Хронические заболевания вен нижних конечностей: современный взгляд на патогенез, лечение, профилактику // Флебология. 2008. № 1. С. 43–50.
- Шостак Н. А. Правдюк Н. Г Котлярова Л. А. Гипермобильный синдром: взгляд интерниста // Современная ревматология. 2012. № 1. С. 24–28.
- Тюрин А. В., Давлетшин Р. А. К вопросам патогенеза остеоартрита и дисплазии соединительной ткани // Медицинский вестник Башкортостана. 2013. № 8 (4). С. 80–83.
- Викторова И. А. Коншу Н. В. Остеоартроз у пациентов с семейной гипермобильностью суставов: стратификация риска возникновения и типа прогрессирования // Медицинский вестник Северного Кавказа. 2014. № 4 (9). С. 310–314.
- Altman R., Asch E., Bloch D. Development of criteria for the classification and reporting of osteoarthritis. Classification of osteoarthritis of the knee. Diagnostic and Therapeutic Criteria Committee of the American Rheumatism Association // Arthritis Rheum. 1986. Vol. 29. 8. P. 1039–1049.
- Leguesne M., Mery C. The algofunctional indices for hip and knee osteoarthritis // J Reumatol. 1997. № 24. Р. 779–81.
- Российские клинические рекомендации по диагностике и лечению хронических заболеваний вен // Флебология. 2013. № 2. С. 8–17.
- Смольнова Т. Ю., Савельев С. В., Яковлева Н. И., Гришина В. Л., Баранов В. М. Феномен генерализованной цитопении у пациенток с опущением и выпадением внутренних половых органов — как фенотипическое проявление синдрома дисплазии соединительной ткани // Медицинский вестник Северного Кавказа. 2008. № 2. С. 44–48.
- Losina E., Klara K., Michl G. L., Collins J. E., Katz J. N. Development and feasibility of a personalized, interactive risk calculator for knee osteoarthritis // BMC Musculoskelet Disord. 2015, Oct 22. № 16. Р. 312.
- Нагибин Р. М., Козлова О. Г. Влияние физических упражнений на течение гонартроза у больных с сопутствующей венозной гипертензией / Материалы 4 Национального конгресса терапевтов. М., 2009. C. 308.
- Щеглов Э. А., Везикова Н. Н. Особенности клинической картины у пациентов с остеоартрозом коленных суставов и сочетанным поражением вен нижних конечностей // Современные проблемы науки и образования. 2012. № 1.
Е. В. Зубарева*, 1
О. М. Лесняк**, доктор медицинских наук, профессор
* МАУ ГКБ № 40, Екатеринбург
** ФГБОУ ВО УГМУ МЗ РФ, Екатеринбург
Варикоз и хроническая венозная недостаточность — одни из самых распространенных заболеваний периферических сосудов.
АНГИОНОРМ ® — лекарственное средство для лечения варикозного расширения вен и симптомов хронической венозной недостаточности.
Узнать больше о препарате.


Хроническую венозную недостаточность чаще всего диагностируют у женщин. Этому способствуют в том числе гиподинамия, неудобная обувь на высоких каблуках и лишний вес.

Летом флавоноиды защищают растительные клетки от избытка ультрафиолетового излучения, а зимой необходимы для подготовки к холодам. Защитную функцию они способны выполнять и в человеческом организме, помогая ему бороться с отеками, судорогами, тяжестью и другими симптомами варикоза.

Начальные проявления венозной недостаточности очень слабо выражены. Но каждая женщина после 30 лет, заботящаяся о своем здоровье, должна знать, когда необходимо обратиться за помощью к специалисту.
Таблетки от варикоза АНГИОНОРМ ® проявляют стресс-протективную активность, умеренный противоболевой эффект, а также способствуют повышению общей работоспособности.
Подробнее о свойствах АНГИОНОРМ ® .

Заболевания вен нередко называют нашей платой за прямохождение. Кровь, направляясь по венам к сердцу, должна преодолевать силу тяжести, а человек — ей в этом помогать: заниматься спортом, двигаться, не перегружать себя лишним весом и т.д. Однако в силу разных причин нередко отток крови по венам затрудняется, и это приводит к развитию венозной недостаточности. Сегодня мы поговорим о венозной недостаточности нижних конечностей и вариантах решения этой проблемы.
Формы венозной недостаточности
Согласно определению, венозная недостаточность относится к хроническим заболеваниям вен. Это состояние обусловлено нарушением оттока крови и проявляется в виде отеков, болей, судорог, изменений кожи и подкожной клетчатки, а на поздних стадиях может обернуться трофическими нарушениями вплоть до язв. Почему же оно возникает?
Это объясняется особенностями строения вен нижних конечностей. Мы уже упоминали о том, что кровь по венам ног двигается против силы тяжести, а значит, внутри сосуда должен быть некий механизм, препятствующий ее обратному току. Природа предусмотрела такой механизм: это клапаны, образованные складками внутренней оболочки вены. Если кровь начинает течь обратно, она заполняет эту складку, и просвет сосуда оказывается перекрыт. Вопрос в том, насколько надежно.
А за счет чего кровь течет по сосудам, преодолевая гравитацию? В организме для этого есть два механизма. Первый — работа мышц ног: за счет их сокращения кровь идет по венам вверх (так называемая мышечно-венозная помпа). Именно поэтому мы говорим о том, что преодолеть проблемы с венами помогает физическая активность. Второй механизм — работа диафрагмы, движения которой создают разность давления, необходимую для подъема крови.
В идеале работа клапанов вен надежно противодействует обратному току крови. Однако существует множество факторов, влияющих на их состояние. В их числе:
- наследственность (в том числе генетически обусловленные нарушения синтеза коллагена);
- гормональные нарушения, беременность, прием гормональных препаратов;
- ожирение;
- недостаточный уровень физической активности;
- статические нагрузки и т.д.
Неправильно работающие клапаны не полностью перекрывают просвет сосуда. В результате часть крови течет вниз, возникает застой. Стенки вены растягиваются, теряя эластичность и способность восстанавливать форму. Застой крови усиливается, возникают отеки, боли, трофические нарушения. Все перечисленное и является симптомами венозной недостаточности нижних конечностей.
Специалисты говорят о двух формах венозной недостаточности: острой(ОВН) и хронической (ХВН).
Острая венозная недостаточность является следствием резкого нарушения кровообращения в глубоких венах ног, в частности, в результате закупорки тромбом. ОВН может быть следствием различных заболеваний, особенностей свертывающей системы крови, лекарственной интоксикации. В результате нарушения кровообращения пациент чувствует боль, кожа ног приобретает синюшный оттенок, рисунок вен хорошо выражен, нижние конечности быстро и сильно отекают.
Хроническая венозная недостаточность развивается постепенно: от бессимптомного протекания до выраженных болей, отеков и трофических нарушений. Важно помнить, что ХВН может быть следствием варикозного расширения вен, которое пациент оставил без внимания.
Острая венозная недостаточность (ОВН) развивается резко, симптомы проявляются сразу. У этой формы венозной недостаточности не выделяют стадий, в отличие от хронической венозной недостаточности, признаки которой проявляются не сразу.
Буква C обозначает класс заболевания:
Если у пациента отсутствуют субъективные жалобы, то заболеванию присваивают индекс A — асимптоматическое течение. Индекс S говорит о том, что пациенты предъявляют жалобы.
Е обозначает этиологию заболевания:
- Eс — врожденное заболевание.
- Ep — причина неизвестна.
- Es — причина известна: травма, варикоз и т.д.
Буква А — обозначение анатомической локализации заболевания:
- As — поверхностные вены.
- Ap — перфорантные вены, соединяющие поверхностные и глубокие вены.
- Ad — поражены глубокие вены.
- An — видимых изменений венозной системы не выявлено.
Буква P — патофизиология, или тип расстройства:
- Pr — повреждение клапанов.
- Po — окклюзия, то есть полное прекращение венозного тока.
- Pr, о — сочетание обозначенных выше типов поражения.
- Pn — нарушений венозного оттока не обнаружено.
Цифрами от 1 до 18 обозначается сегмент венозной системы, на котором обнаружено заболевание (цифр может быть несколько, в зависимости от распространенности ХВН).
На основании полного описания и оценки состояния пациента определяется уровень его работоспособности. Он описывается четырьмя степенями. При степени ХВН 0 пациент не высказывает жалоб, работоспособность полностью сохранена. Первая стадия означает наличие симптомов, но сохранение работоспособности. Поддерживающие средства пациенту пока не нужны. На второй стадии пациент уже нуждается в медикаментозной поддержке, а третья стадия означает потерю работоспособности даже при получении необходимого лечения.
Частично мы уже коснулись возможных причин развития венозной недостаточности и факторов, способствующих этому. Поговорим о них немного подробнее.
Первая и важнейшая причина — наследственность, которая определяет особенности строения сосудов и тканей. С генетикой связана недостаточность клапанного аппарата, а также сосудистой стенки.
Вторая группа факторов — все патологии и состояния, связанные с нарушением венозного кровотока: травмы, тромбоз, посттромбофлебитический синдром, варикоз.
Третья группа больше относится к особенностям образа жизни: низкий уровень физической активности, ожирение, избыточные нагрузки, особенно связанные с систематическим поднятием тяжестей. И конечно, к серьезным провоцирующим факторам относится гормональный статус и возраст пациента.
Исходя из перечисленных причин ХВН и факторов, способствующих ее развитию, специалисты выделяют следующие группы риска:
- люди, родственники которых страдают от венозной недостаточности;
- женщины (гормональные изменения и увеличение веса во время беременности и родов дополнительно способствуют затруднению венозного кровотока);
- люди с высоким индексом массы тела, ведущие малоподвижный образ жизни, а также люди, чья работа связана со статическими нагрузками (сидячая или стоячая работа);
- спортсмены.
ХВН может протекать с выраженными симптомами (отеки, судороги, боли, видимый венозный рисунок), но бывают случаи, когда патология не проявляет себя явно. Однако подробное обследование обнаруживает нарушения в работе вен. В рамках диагностики венозной недостаточности выполняются:
По результатам диагностики ХВН назначается лечение, которое обязательно должно включать комплекс мер, как медикаментозных, так и немедикаментозных. В большинстве случаев рекомендуется компрессионная терапия, позволяющая нормализовать движение крови по венам, ЛФК, прописывается определенный двигательный режим и диета, рекомендуется снижение массы тела (если есть ее избыток). К медикаментозным методам лечения относится применение венотонизирующих препаратов (таблетки, гели, мази), а также препаратов, облегчающих ток крови.
Средства, которые применяются при венозной недостаточности, должны обеспечивать комплексное действие по следующим направлениям:
Снятие неприятных симптомов, таких как отеки, судороги, боли. Нередко для этого используются мази, препараты или народные средства, обладающие мягким мочегонным действием (принимать их можно на протяжении ограниченного времени под контролем врача). Для улучшения состояния рекомендуется делать гимнастику, которая снизит остроту проблемы (ЛФК, плавание, ходьба и т.д.).
Повышение венозного тонуса, укрепление сосудистой стенки. Препараты-флебопротекторы обычно содержат флавоноиды — соединения растительного происхождения, которые способствуют улучшению состояния сосудистых стенок. Венотоники выпускаются в виде таблеток и мазей, обычно врачи рекомендуют принимать их курсом.
Снижение вязкости крови, нормализация кровообращения. Особенности кровообращения состоят в том, что при застое вода из крови начинает поступать в окружающие ткани, скапливается там, вызывая отек. Сама же кровь становится гуще, а значит, хуже движется по сосудистому руслу. Решить эту проблему помогают препараты, разжижающие кровь, снижающие ее вязкость, а вместе с ней — риск образования тромбов.
Таким образом, базовые средства медикаментозной терапии при ХВН — это венотоники и препараты, действие которых направлено на защиту вен (флебопротекторы), а также антикоагулянты. Притом желательно, чтобы все эти активные действия были совмещены в одном препарате, обеспечивая комплексный подход к лечению и удобство приема. В совокупности с компрессионным трикотажем, физической активностью и правильным питанием такая терапия облегчает состояние пациента, способствует улучшению самочувствия.
Своевременно назначенное лечение позволяет предотвратить развитие осложнений ХВН:
- кровотечение;
- тромбоз глубоких вен;
- тромбофлебит.
При успешно проведенном лечении проявления ХВН становятся менее выраженными. Чтобы избежать рецидивов, а также для профилактики врачи дают несложные рекомендации: активный образ жизни (без силовых нагрузок), снижение массы тела, в случае необходимости — ношение компрессионного трикотажа, грамотное применение гормональных препаратов.
Венозная недостаточность — распространенная патология, которая поражает более половины трудоспособного населения. Зачастую люди оставляют первые симптомы ХВН без внимания, что ухудшает состояние и самочувствие. Именно поэтому при появлении первых признаков нарушения венозного кровообращения — отеков, чувства жжения, зуда, болей — нужно обратиться к врачу за консультацией и регулярно применять все средства комплексной терапии, которые будут рекомендованы.
Больница скорой медицинской помощи, г. Петрозаводск
Хроническая венозная недостаточность является одной из актуальных проблем современной медицины. До 27% населения в возрасте от 45 до 70 лет страдают болезнями вен [3].
В России отмечается резкий рост количества пациентов, страдающих варикозной болезнью нижних конечностей [13]. Различными формами хронической венозной недостаточности в России страдает более 35 млн. человек [15]. Приблизительное количество пациентов, которым требуется операция, составляет несколько миллионов человек [6]. Частота выявления хронической венозной недостаточности среди жителей индустриально развитых стран достигает 60 % [1].
В то же время остеоартроз – самое частое поражение крупных суставов. Манифестация его обычно отмечается в возрасте старше 40 лет [10]. Развитие болевого синдрома неблагоприятно сказывается на прогнозе наступления инвалидности у пациентов. В России остеоартроз поражает до 12% трудоспособного населения [9].
Наличие у пациентов с остеоартрозом коленных суставов проявлений хронической венозной недостаточности утяжеляет картину суставного синдрома. Так нарушения венозной гемодинамики могут вызвать наряду с другими причинами и появление выпота в коленном суставе [10, 12, 14].
Цель работы: оценить динамику клинических проявлений остеоартроза у пациентов страдающих варикозной болезнью до лечения и в ходе хирургического и консервативного лечения.
Материал и методы. Описание клинической группы. В исследование было включено 98 больных, у которых было выявлено сочетание варикозной болезни и остеоартроза коленных суставов. Пациенты получали лечение на базе хирургического и травматологического отделений больницы скорой медицинской помощи и поликлиники № 4 города Петрозаводска. Возраст всех пациентов был старше 40 лет, средний возраст 50,9 ±- 7,4 лет. Средняя длительность заболевания к моменту начала исследования составила 9,8 ± 6,7 лет. 79 (80,6%) пациент составили женщины, 19 (19,4%) мужчины. Работающих было 68 (69,4%), на пенсии по возрасту 24 (24,5%), инвалидами 2 и 3 групп по различным причинам явились 11 (11,2%) пациентов.
Из сопутствующей патологии была отмечена ишемическая болезнь сердца 78 (79,5 %), гипертоническая болезнь 64 (65,3 %), сахарный диабет 2-го типа 9 (9,1%), ожирение 29 (29,6%) больных.
Критериями исключения из исследования были:
- Возраст моложе 40 лет.
- Острый глубокий тромбофлебит на момент включения или перенесенный острый глубокий тромбофлебит в срок до 6 месяцев до включение в исследование.
- Нарушения артериального кровотока с исчезновением пульса более чем на одной из артерий стопы.
- Активная трофическая язва голени на момент включения в исследование.
Отбор пациентов для включения в исследование осуществлялся на этапе первичного осмотра. До принятия решения о включении в исследование все пациенты осматривались сосудистым хирургом, в дальнейшем ортопедом или ревматологом на амбулаторном приёме или в стационаре.
Оценивали исходную выраженность хронической венозной недостаточности, тяжесть проявлений гонартроза, соответствие критериям включения и исключения, наличие показаний к различным методам лечения.
Всего на приёме у сосудистого хирурга было осмотрено 154 пациентов с варикозной болезнью нижних конечностей, в возрасте свыше 40 лет, у которых не было отмечено критериев исключения. Эти больные были направлены на исследование коленных суставов и приём ортопеда или ревматолога. У 98 пациентов (63,6%) при осмотре был выявлен остеоартроз коленных суставов. Эти пациенты и были в дальнейшем включены в исследование.
У всех включённых в исследование пациентов диагноз варикозной болезни был выявлен при первичном осмотре. Диагноз подтверждался данными триплексного сканирования вен нижних конечностей с обязательной оценкой наличия поражений глубоких вен, состояния клапанной системы, наличием несостоятельных вен перфорантов. Исследования проводились по стандартной методике в положении лёжа и стоя, с выполнением функциональных проб [4, 5, 8]. Триплексное сканирование вен нижних конечностей выполнялось на аппарате Vivid–3 компании General Electrics.
Диагноз остеоартроза выявлялся на основе критериев Л.И. Беневоленской по данным осмотра ревматолога или ортопеда, ультразвукового исследования коленных суставов или рентгенографии коленных суставов.
При выполнении рентгенографии коленных суставов использовались рентгенологические критерии артроза по Келгрену. Оценивалось наличие сужения суставной щели, наличие остеофитов, деформация эпифизов.
Выраженность проявлений хронической венозной недостаточности оценивалась по шкале CEAP. Для оценки выраженности гонартроза использовали суммарный индекс Лекена и функциональный индекс WOMAC, шкалу ВАШ. Также оценивалась потребность в нестероидных противовоспалительных препаратах на разных этапах лечения. С целью оценки избыточной массы тела определялся индекс массы тела.
В случае наличия сомнений в проходимости артерий нижних конечностей пациентам выполнялась ультразвуковая допплерография нижних конечностей с оценкой лодыжечно-плечевого индекса. Пациенты, у которых лодыжечно-плечевой индекс был ниже 1,0 в исследование не включались.
Объём лечения. Лечение варикозной болезни включало в себя хирургическое лечение (группа 1) и консервативную терапию (группа 2).
Показаниями к хирургическому лечению являлись наличие варикозно расширенных вен нижних конечностей в бассейне большой и малой подкожных вен, клапанная несостоятельность ствола большой подкожной вены и перфорантных вен. Хирургическое лечение включало в себя кроссэктомию, стриппинг ствола большой подкожной вены, надфасциальную перевязку несостоятельных перфорантных вен, дистальную кроссэктомию (перевязку сафенопоплитеального соустья) [6, 7, 11].
Объём операции определялся в зависимости от результатов предоперационного триплексного сканирования вен нижних конечностей. Оценивалось наличие и протяжённость клапанной несостоятельности устьев и стволов большой и малой подкожной вен, наличие, количество и локализация несостоятельных перфорантов. Всем больным триплексное сканирование в обязательном порядке выполнялось накануне операции. Во время исследования проводилась разметка нижней конечности, которая в дальнейшем использовалась во время операции.
Противопоказаниями для хирургического лечения явились тяжёлые сопутствующие заболевания других органов и систем пациентов, отказ пациента от операции, возраст пациента выше 70 лет при отсутствии у него выраженных клинических проявлений варикозной болезни. При отсутствии показаний к операции и при наличии противопоказаний к операции пациенты получали консервативную терапию.
Консервативная терапия подразумевала под собой назначение пациентам венотоников стандартными курсами по 2 месяца 2 раза в год. Также пациенты получали рекомендации по режиму с ограничением времени нахождения в вертикальном положении, применению компрессионного трикотажа (предпочтение отдавалось чулкам или колготам 2-го функционального класса), соблюдению теплового режима. При наличии у пациентов избыточного веса давались рекомендации по его снижению.
Терапия остеоартроза включала в себя применение нестероидных противовоспалительных средств, болезнь-модифицирующих препаратов (хондроитин сульфат, глюкозамин сульфат в дозе 500 мг Х 2 раза в сутки продолжительностью до 6 месяцев). При наличии выраженного болевого синдрома проводилось внутрисуставные введения препаратов.
После включения в исследование пациенты оставались под динамическим наблюдением сердечно-сосудистого хирурга в течение года. Осмотры проводились через один месяц, три месяца, шесть месяцев и через год после включения в исследование. При первом и втором осмотре оценивались данные суммарного индекса Лекена и функционального индекса WOMAC, ВАШ, через 6 и 12 месяцев также выполнялось ультразвуковое исследование коленных суставов, пациенты осматривались ревматологом или ортопедом.
Статистическая обработка результатов проводилась с помощью процессора Pentium с использованием пакета статистических программ Microsoft Excel, Statistica 5.0. Определялись средние величины [M±m], достоверность средних величин по критерию Стьюдента (t), критериям Вилкинсона-Манна-Уитни [2].
Результаты и обсуждение. Всего сердечно-сосудистым хирургом было осмотрено 154 пациента с различными проявлениями хронической венозной недостаточности, из них у 98 (63,6%) выявлены клинические и инструментальные признаки остеоартроза коленных суставов. Это говорит о том, что сочетание данных видов патологии у одного пациента встречается достаточно часто.
За время проведения исследования было оперировано 57 пациентов, что составило 58,1 % от включённых в исследование. Консервативная терапия проводилась 41 (41,8%) больным. В течение года после включения в исследование наблюдалось 47 (82,4%) из всех оперированных больных и 29 (70,3%) из всех пациентов, получавших консервативную терапию.
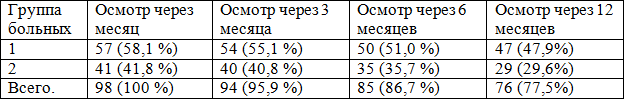
Остальные пациенты к настоящему моменту находятся на разных сроках после включения в исследование. Данные по количеству больных, находящихся на разных этапах исследования приведены в табл. 1. Выбыли из исследования 6 пациентов, что связано с различными немедицинскими проблемами (семейные проблемы, переезд, необязательность больного и соответственно неявка на приём в назначенные сроки).
Таблица 1. Количество пациентов, находящихся на разных этапах исследования
При начале исследования проведена оценка выраженности проявлений хронической венозной недостаточности по международной классификации хронических заболеваний вен нижних конечностей (система CEAP). Данные исследования указаны в табл. 2.
Таблица 2. Оценка проявлений выраженности хронической венозной недостаточности при начале исследования (система CEAP)
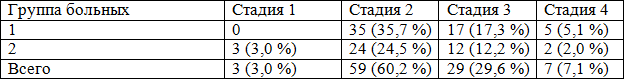
Таким образом, среди пациентов преобладали пациенты с варикозно-расширенными венами (стадия 2) и отёком (стадия 3). Пациенты в стадии 0 (без видимых или пальпируемых признаков хронического заболевания вен), а также пациенты в стадиях 5 и 6 (зажившая или активная трофическая язва голени) в данное исследование не включались.
При динамическом наблюдении отмечено снижение проявлений хронической венозной недостаточности. Рецидив варикозной болезни отмечен через год у 2 пациентов из 57 оперированных, что составило 3,5% от числа оперированных больных. Причиной рецидива стало появление несостоятельности ранее состоятельного перфоранта, что было выявлено при контрольном триплексном сканировании вен.
При оценке выраженности проявлений гонартроза на основании подсчёта индекса Лекена получены следующие данные (табл. 3).
Таблица 3. Выраженность проявлений гонартроза коленных суставов на разных этапах исследования на основании суммарного индекса Лекена
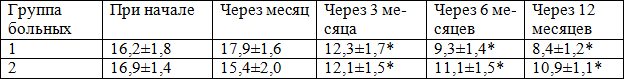
Примечание: здесь и далее * - p
Список использованных источников:
1. Богачев В.Ю. Системная фармакотерапия хронической венозной недостаточности нижних конечностей. Современное состояние вопроса// Русский медицинский журнал. 2004. Т. 12. № 18. С. 1-4.
2. Гланц С. Медико-биологическая статистика. - М.: Практика. 1999, 459 с.
3. Довганюк А.П. Дифференцированное примерение физических факторов при хронической венозной недостаточности конечностей// Физиотерапия, Бальнеология и Реабилитация. 2002. № 1. с. 51 – 55.
4. Зубарев А.Р., Богачев В.Ю., Митьков В.В. Ультразвуковая диагностика заболеваний вен нижних конечностей. - М.: Видар. 1999, 104 с.
5. Константинова Г.Д., Алекперова Т.В. Место ультразвуковой флебографии в миниинвазивной технологии лечения варикозной болезни нижних конечностей// Флеболимфология. 1997. № 3. С. 8-12.
6. Константинова Г.Д., Воскресенский П.К., Гордина О.В. и др. Практикум по лечению варикозной болезни. - М.: Профиль 2006, 191 с.
7. Константинова Г.Д., Зубарев А.Р., Градусов Е.Г. Флебология. - М.: Видар-М. 2000, 160 с.
8. Лелюк В.Г., Лелюк С.Э. Ультразвуковая ангиология. - М.: Реальное время. 1999, 288 с.
10. Ревматология. Национальное руководство/ Под ред. Е.Л. Насонова, В.А. Насоновой. - М.: Гэотар-Медиа. 2008, 714 с.
11. Российские клинические рекомендации по диагностике и лечению хронических заболеваний вен нижних конечностей// Флебология. 2009. Т. 3. № 3. С. 4-48.
12. Салихов И.Г., Лапшина С.А., Мясоутова Л.И. и др. Остеоартроз и заболевания периферических вен нижних конечностей: особенности сочетанной патологии// Терапевтический архив. 2010. № 5. С. 58-60.
13. Щеглов Э.А., Алонцева Н.Н., Карцова И.В. и др. Оценка качества жизни у пациентов с сочетанными поражениями венозной системы нижних конечностей и опорно-двигательного аппарата// Флебология. 2010. Т. 4. № 2. С. 106.
14. Щеглов Э.А., Дуданов И.П., Цуканова Р.С. Оценка состояния венозной системы нижних конечностей у больных с остеоартрозом коленных суставов// Сердечно-сосудистые заболевания. Бюлл. НЦССХ им. А.Н. Бакулева РАМН. 2009 Т. 10. № 6. С. 132.
15. Яблоков Е.Г., Кириенко А.И., Богачев В.Ю. Хроническая венозная недостаточность. - М.: Берег. 1999, 126 с.
Читайте также:


