Воспаления мягких тканей живота

- 13 Августа, 2018
- Ортопедия и травматология
- Мария Иванова
Отек мягких тканей – это поражение, при котором большое количество жидкости скапливается в межклеточном пространстве. Такое состояние в большинстве случаев возникает по причине закупорки лимфатических путей. Устранять воспаление мягких тканей, вне зависимости от места его появления, важно с помощью комплексного лечения, которое назначит лечащий специалист.
Симптомы воспаления в тканях
Важно детально рассмотреть общее состояние организма при воспалительном отеке мягких тканей. Все отеки, которые появляются на теле человека, обладают схожими симптомами и особо не отличаются друг от друга.
На начальной стадии поражения больной может чувствовать боль в конкретном месте (там и начинается процесс воспаления). В течение нескольких часов либо дней воспаленный участок начинает сильно отекать, повышается температура тела пациента, происходит гипертермия.
Если отек гнойного типа, то ткани не только подвергаются сильному воспалению, но и со временем начинают отмирать. При таком поражении у больного значительно возрастает температура тела, может возникнуть лихорадка. В этом случае все симптомы будут говорить о том, что в организме находятся вредные вещества.

Главной причиной заболевания является поражение организма человека инфекцией, в результате которой воспаление распространяется по всему телу. Особо сложно пациент переносит воспаления на лице. Иногда они действительно подвергают опасности жизнь и здоровье больного. При воспалении тканей на лице важно незамедлительно обратиться за помощью к врачу, затягивать в этом случае крайне опасно. Важно помнить, что большие скопления гноя начинают самостоятельно вскрываться. Устранять экссудат своими усилиями без консультации доктора нельзя.
Виды поражений
Вся симптоматика воспаления мягких тканей разделена на отдельные группы. Выделяют следующие классификации воспаления:
- процесс воспаления;
- болевые ощущения, связанные с травмированием области;
- интоксикация организма;
- лимфостаз;
- трудности с метаболизмом;
- появление трофических язв.
Основная классификация
Специалисты определяют несколько разновидностей воспалительных процессов мягких тканей. В медицинскую группу включены следующие формы поражения:
- Появление фурункулов. Такое воспаление мягких тканей обусловлено формированием скоплений гноя. С течением времени экссудат начинает поражать ткани в области волосяного фолликула, а также вокруг соединительной ткани, которая находится рядом с прыщиками.
- Фурункулез – второй вид воспаления. Его принято относить к болезням хронического характера. Патология в короткие сроки распространяется по мягким тканям. На поверхности кожи лица и тела при таком поражении появляется большое количество фурункулов. В зависимости от стадии заболевания, образования могут быть крупными либо мелкими.
- Карбункул – это острый процесс, распространяющийся на волосяные фолликулы и сальные железы. Нужно отметить, что образования распространяются не только по коже, но и затрагивают подкожную клетчатку.
- Абсцесс – поражает определенный участок тканей, причиной является гной, который со временем скапливается в большом количестве и локализуется. В дальнейшем абсцесс поражает и внутренние органы.
- Бурсит – еще одна форма воспаления, которое в большинстве случаев затрагивает синовиальные сумки. Внутри начинает скапливаться экссудат.
- Мастит – воспаление, происходящее в молочных железах женщин и мужчин.
- Панариций – воспаление мягких тканей пальцев рук и ног человека. В некоторых случаях воспалительный процесс также распространяется на суставы и костную ткань больного.
- Парапроктит – воспалительный процесс, затрагивающий ткани прямой кишки.
- Гидраденит - воспаление тканей потовых желез.
- Лимфаденит – воспаление, которое распространяется на лимфатические узлы.
Основные причины
К главной причине воспалительного процесса в тканях относят поражение организма бактериями и опасной инфекцией. В большинстве случаев это происходит при поражении стафилококками. Редко инфекцией выступает кишечная палочка и другие анаэробные бактерии.
По поверхности тела воспаление разносится посредством расчесов, а также из-за несоблюдения правил личной гигиены.
Ухудшение патологии
У любой болезни все воспалительные процессы делятся на основные стадии, которые со временем начинают прогрессировать. На первой стадии заболевания больной не ощущает никакой отрицательной симптоматики. Сначала в области инфицирования начинает нарушаться кровообращение, после полностью заражаются мягкие ткани. При начале воспаления капилляры могут значительно уменьшиться в размере, а мышцы гипертрофироваться и потерять прежнюю структуру.
При отсутствии эффективного лечения на первой стадии поражения заболевание начинает стремительно переходить на следующий уровень. На второй стадии все ткани в пораженном месте начинают сильно отекать, у больного возникают первые болевые ощущения. Под воспаленной тканью скапливается лишняя жидкость (ее становится настолько много, что пораженная область начинает увеличиваться в размерах, появляется отек).
На второй стадии поражения не следует начинать прием обезболивающих средств, чтобы избавиться от боли. Не нужно пытать начинать самостоятельное лечение, лучше всего сразу же отправиться к врачу, чтобы тот смог определить точную причину поражения. На третьей стадии заболевания у пациента может произойти нагноение тканей, что опасно для здоровья.
Лечение воспалительного процесса
Лечение воспаления мягких тканей начнется с противовоспалительных мероприятий, антибактериальной терапии, а также улучшения иммунитета. Если выбранный способ лечения не приносит никакого эффекта, то в обязательном порядке проводится операция по устранению очага поражения.
Степень выраженности болезни в разы уменьшается, если воспаление вскрывается самостоятельно. Но на любой стадии очаги поражения важно тщательно обеззараживать и дезинфицировать.
Существуют действенные способы, которые помогут снять воспаление мягких тканей:
- бактерицидное лечение. Оно включает в себя прием антибактериальных медикаментов;
- лекарства, помогающие избавиться от воспаления: УВЧ-терапия, использование электрофореза с раствором кальция хлорида;
- улучшение иммунной системы;
- интенсивная терапия;
- облучение;
- регенеративное лечение;
- анестетики для улучшения состояния пациента;
- инфракрасное облучение;
- прием антибиотиков при гнойном воспалении мягких тканей.
Поражение стопы
В зависимости от конкретной причины появления, отек стопы может обладать хроническим или же эпизодическим характером. Отек стопы в большинстве случаев появляется по причине сердечной недостаточности, заболевания почек либо печени. Также причиной воспаления мягких тканей стопы может быть физическое воздействие со стороны, к примеру, удар стопы об угол либо перелом.
Разрыв связок, растяжение, вывихи и различные смещения – также распространенные причины отечности. Воспаление может произойти из-за подвывиха стопы, перелома костей пальцевых фаланг, повреждения плюсневых костей стопы, врожденных анатомических нарушений.
Отек стопы проходит на фоне сильной боли и дискомфорта, которые появляются по причине усиления нагрузки на голеностопный сустав и воспалительного процесса. Способ лечения стопы будет выбираться с учетом причины возникновения воспаления.
Отечность нижних конечностей
Воспаление мягких тканей ног происходит при нарушении венозного лимфатического тока, увеличения проницаемости капилляров, трудности со связыванием жидкости и белков. К отеку и воспалению могут привести переломы конечностей, сильный ушиб колена, разрыв сухожилий либо связок.

Воспаление мягких тканей ноги приводит к сильной отечности определенного участка. Выраженную форму патология приобретает при артритах и бурситах. При этом больной жалуется на наличие сильной боли и на красноту кожи.
Поражение мягких тканей руки
В большинстве случаев воспаление мягких тканей руки происходит медленно (в течении нескольких лет), а симптоматика усиливается постепенно. К симптомам начала воспаления относят:
- неприятные ощущения, болезненность возле лучезапястного сустава;
- при движении больной рукой можно услышать хруст;
- заметны отеки, краснота на коже, повышается температура рядом с пораженным местом или суставом;
- ухудшается подвижность конечности, тяжелее дается захват предметов.
На ранних стадиях поражения пациент ощущает дискомфорт и боль в месте пораженного сустава при резких движениях (при сгибании руки либо отведении первого пальца в сторону). Особенно сильно боли проявляются при смене погоды либо в ночное время.
Без оказания нужных лечебных мероприятий патология перерастает в хроническую форму, которая проходит совместно с дистрофическими изменениями тканей:
- сухожилия становятся толще;
- начинается процесс окостенении;
- лучевые и локтевые ткани разрастаются, появляются остеофиты.
В конце всех процессов костно-фиброзный канал сужается, вдавливая соединенный нерв и сосуды, которые находятся близко к сухожилию. Ущемление нерва происходит с:
- сильной болью острого характера;
- понижением температуры тела, болевыми ощущениями в руке;
- чувством покалывания и онемения возле руки.
Борьба с поражением
Патологии данного типа принято лечить консервативным путем. Если воспаление мягких тканей вторичной формы и происходит на фоне другого заболевания, то с самого начала важно устранить первопричину.
Для эффективного лечения важно обеспечить больной конечности полный покой и комфорт. Для этого руку сгибают в локте и фиксируют в таком положении специальной повязкой. Для наилучшей фиксации лучше всего воспользоваться лучезапястными ортезами.
Лекарственные препараты врач выписывает для снятия болевых ощущений у пациента и устранения воспаления. Больной должен принимать нестероидные противовоспалительные медикаменты (как в виде мазей, так и в форме таблеток). В некоторых случаях дополнительно выписывают глюкокортикостероиды.
Воспаление сустав кисти
Первые симптомы острого воспаления мягких тканей суставов настолько выражены, что выявить поражение можно самостоятельно еще до похода к врачу: у метеозависимых людей при резкой смене погоды появляются сильные боли в суставах – первый симптом воспалительного процесса.
В некоторых случаях поражение протекает в скрытой форме, но на протяжении нескольких лет симптомы набирают обороты. При хронической форме воспаление часто выявляется уже на той стадии, когда восстановить сустав и устранить изменения в нем не получается.
Основные симптомы артрита:
- болезненные ощущения, которые часто появляются совместно с повышением температуры тела. При хроническом поражении боли усиливаются после покоя конечности;
- скованность по утрам, которая продолжается от 2 до 20 минут;
- чувство онемения либо покалывания в месте воспаления, характерный хруст при движении;
- заметная отечность тканей;
- нарушение структуры сустава при долгом воспалении кисти руки.
Лечение периимплантита
Воспаление мягких тканей зуба при периимплантите отличается тяжелой симптоматикой. К основным симптомам относят:
- покраснение десны и отечность;
- болевые ощущения в месте импланта;
- кровоточивость;
- скопление гноя;
- неприятный запах;
- появление кармана между имплантом и десной;
- сильная подвижность.
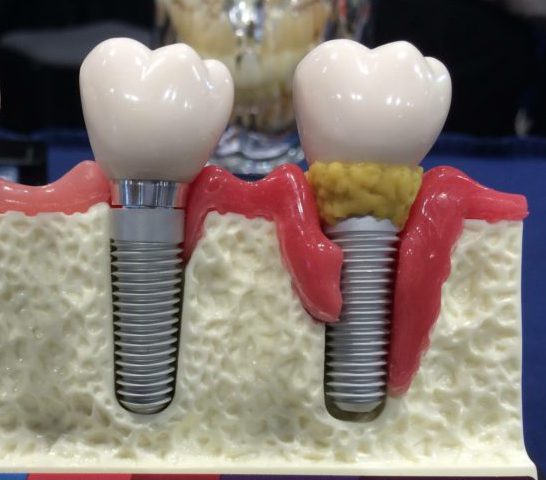
При прогрессировании болезни симптоматика только усиливается, а боль становится выраженнее. Определить степень воспаления можно с помощью рентгена. Для назначения эффективного лечения важно сразу провести консультацию у доктора.
Воспалительные процессы при микозите
При микозите у больного возникают следующие симптомы:
- краснота и отечность десен;
- сильная боль;
- неприятный запах;
- повышение температуры тела;
- непереносимость горячей и холодной пищи.
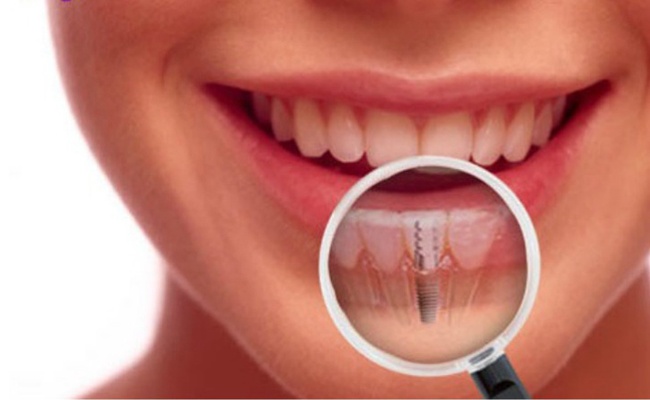
Лечение воспаления тканей назначает исключительно лечащий специалист. Оно будет заключено в дезинфекции воспаленных участков. Главной целью мероприятий является остановка кровоточивости и воспалительного процесса. Для профилактики от развития воспаления важно тщательно следить за гигиеной ротовой полости, включая область имплантов. Самым опасным фактором, который может привести к утрате импланта, считается табак. Именно по этой причине от такой вредной привычки важно как можно скорее избавиться.
Одной из самых опасных патологий для любого человека является воспаление брюшины. Перитонит сопровождается нарушением жизненно важных функций организма. На этом фоне может наступить смерть.
Общая информация
Воспалительный процесс в брюшной полости диагностируется не так редко, как кажется. В 20% случаев наблюдается развитие “острого живота”. Примерно 40% больных назначается незамедлительная лапаротомия.
Вероятность летального исхода варьирует от 5 до 60%. При этом учитывается стадия воспаления брюшины, его причины, степень распространения процесса и возраст пациента.
Как проявляется патология
Воспаление брюшины характеризуется разнообразной симптоматикой. Клиника заболевания зависит от степени выраженности патологии. Обычно выделяют такие симптомы:
- вздутие живота;
- твердость живота;
- шоковое состояние;
- слабость;
- озноб;
- лихорадочное состояние;
- усиленное выделение пота;
- тошнота;
- рвота.
Особое внимание уделяется пожилым людям. У них воспаление брюшной полости часто имеет атипичные, стертые симптомы. Все проявления условно объединяются в несколько групп.
Этот признак присутствует вне зависимости от того, как именно развивается воспаление брюшины. Локализация болей, а также их характер определяются первичной патологией. Если у человека язвой поражен желудок, либо аналогичным изменениям подверглась 12-перстная кишка, то болезненные ощущения имеют резкий “кинжальный” характер. На этом фоне больной часто теряет сознание от боли.
При странгуляционной кишечной непроходимости боль возникает внезапно. Состояние пациента приближается к шоковому. Наиболее ярко болевой синдром выражается в самом начале развития патологического процесса. Его усиление провоцируется даже незначительными движениями. Когда локализация первичного очага вверху живота, боль отдает за грудину или в области:
- надключичной зоны;
- спины;
- лопатки.
При развитии диспепсического синдрома на фоне перитонита человека сильно мутит, затем начинает рвать. Запоры чередуются с диареей. Газы задерживаются, что вызывает сильный дискомфорт внизу живота. Аппетит больного снижается, иногда появляются ложные позывы к дефекации. Напряжение брюшной стенки, возникшее в зоне первичного воспаления, постепенно распространяется на весь живот. Состояние человека резко ухудшается.
Раздражение брюшной полости рефлекторно провоцирует тошноту и рвоту. Когда патология прогрессирует, появляются такие симптомы, как кишечная недостаточность и ослабление перистальтики. Если воспалительный очаг находится в малом тазу, нарушается процесс мочеотделения, человек страдает от многократной диареи. Такие симптомы наблюдаются при гангренозном аппендиците.
Далее, появляются признаки воспалительно-интоксикационного синдрома. Наблюдается повышение температуры до 38 С, ускоряется СОЭ, дыхание и пульс учащаются.
Черты лица больного при перитонеальном синдроме становятся заостренными. Лицо приобретает землистый оттенок. Когда патология прогрессирует, кожный покров больного приобретает цианотичный цвет. На фоне сильной боли лоб пациента покрывается крупными каплями пота.
Во время осмотра живота врач определяет подвижность брюшной стенки. Живот больного может совсем не принимать участия в процессе дыхания. Иногда наблюдается изменение его формы. Часто во время пальпации выявляется твердость передней брюшной стенки.
Отчего развивается патология
Основными возбудителями воспаления брюшной полости являются бактерии кишечной группы и грибки, переносимые паразитами. Кроме того, выделяют следующие причины возникновения и развития патологического процесса:
- язвенная болезнь желудка;
- язва 12-перстной кишки;
- инфекция, проникшая в трубы матки;
- цирроз;
- дивертикулит;
- аппендицит;
- красная волчанка.
![]()
Острая форма перитонита часто вызывается туберкулезом. Еще одним пусковым механизмом может выступить перфорация ЖКТ, вызванная пулевым или ножевым ранением брюшной стенки. Развитию патологического процесса иногда способствует операция на желудке. Самым опасным провокатором является онкология толстой кишки.
Уточнение диагноза
Воспалительное поражение брюшной полости предполагает выслушивание жалоб больного и сбор анамнеза. Уточняется характер болезненных ощущений, определяется степень интоксикации. Во время клинического осмотра больного проводится пальпация брюшной стенки и полости живота.
К инструментальным диагностическим процедурам относят такие:
- ультразвуковое исследование;
- рентгенографию;
- пунктирование;
- пункцию через задний свод влагалища;
- диагностическую лапароскопию;
- компьютерную томографию.
Эти методы обязательно применяются для подтверждения диагноза в комплексе с физикальным обследованием и анализом крови.
Как можно помочь больному
При перитоните больному назначается операция. Она предполагает решение таких задач:
- устранить первичный очаг;
- очистить полость живота;
- декомпрессировать кишечник;
- дренировать полость живота.
Сперва врач прибегает к обезболиванию, которое осуществляется поэтапно. Следующим шагом является проведение срединной лапаротомии. При этом хирург делает большой разрез от пупка до грудины. Затем осуществляется устранение источника осложнения. Далее, хирург удаляет выпот из брюшной полости, осуществляет промывание антисептиками и тщательно сушит ткани.
Для выведения газов, скопившихся в полости кишечника у больного, в тонкую кишку вводится специальная трубка. Дренаж предполагает удаление выпота при помощи резиновых или силиконовых трубок. Заключительным этапом хирургического вмешательства является ушивание раны.
После операции больной еще какое-то время находится в стационаре. Послеоперационная терапия предполагает следующие способы лечения:
- введение болеутоляющих лекарственных средств;
- инфузионную терапию;
- дезинтоксикационную терапию;
- прием антибиотических препаратов;
- иммунокоррекцию;
- нормализацию работы организма;
- профилактику рецидивов.
![]()
Инфузионная терапия предполагает вливание больному изотонического раствора хлорида натрия, растворов глюкозы, плазмы и кровезаменителей. Внутривенно вводятся комбинации метронидазола с цефалоспоринами и аминогликозидами. Для профилактики пареза кишечника больному вводится прозерин. Для купирования кишечной недостаточности показаны препараты калия, а также атропин.
В раннем послеоперационном периоде больному показано употребление жидкой пищи. Очень полезны бульоны и жидкие супы. Кроме того, разрешается есть яйца всмятку, овощное и фруктовое пюре. Количество сливочного масла при этом следует ограничить.
На 4-й день рацион больного разрешается разнообразить хорошо протертым творогом. Можно есть измельченную отварную говядину или баранину. Разрешена отварная протертая рыба. Полезно включить в меню больного мясо курицы или индейки. Акцент следует сделать на курином филе.
Можно давать человеку, перенесшему перитонит, каши на воде: лучше всего овсянку и пшенку. Временно исключить следует грубую клетчатку, кроме того, больному нужно отказаться от продуктов, употребление которых раздражает пищеварительный тракт. Нельзя пить холодную жидкость. Как и пища, она должна быть комнатной температуры.
Важно временно ограничить поступление в организм больного легкоусвояемых углеводов. От сладкого нужно пока отказаться. На 6-7-й день после операции рацион может быть пополнен подсушенным черным хлебом, но его нужно есть в небольшом количестве.
Напоследок
С целью профилактики рецидивов человеку нужно своевременно посещать врача и лечить инфекционные, паразитарные и любые воспалительные заболевания. При сильной, невыносимой боли, которая присутствует дольше 10 мин., нужно как можно быстрее вызывать “скорую помощь”. Следует быть особенно внимательными, если у человека отмечаются такие симптомы воспаления в брюшной полости, как шок, лихорадка, тошнота либо рвота. Больной должен быть как можно скорее доставлен в больницу.
Встречаются острые воспалительные процессы брюшной стенки, развивающиеся в толще самой кожи и подкожной клетчатки (поверхностные воспалительные процессы) и в глубоких слоях брюшной стенки.
Поверхностные воспалительные процессы не представляют особых трудностей для диагностики и лечения.
Острые воспалительные заболевания брюшной стенки возникают первично или вторично в результате перехода воспалительного процесса с органов брюшной полости.
К первичным острым воспалительным заболеваниям брюшной стенки относятся нагноения в подкожной жировой клетчатке (фурункулы, карбункулы, поверхностные гнойные очаги, инфильтраты, нагноение всякого рода ран, в том числе и операционной раны) и возникающие на этой почве лимфангоиты и регионарные лимфадениты.
По своему клиническому течению ничем особенно не отличаются от аналогичных воспалительных процессов иной локализации. Иначе протекают глубокие воспалительные процессы брюшной стенки. К их числу относятся прежде всего флегмоны, развивающиеся внутри влагалища прямых мышц живота, и предпузырная флегмона. Гнойный очаг, расположенный между прямой мышцей живота и передним листком влагалища, обычно ограничивается сухожильными перемычками. Такой ограниченный гнойник по одну сторону белой линии живота клинически проявляется флюктуацией и другими признаками острого воспаления.
Флегмона, располагающаяся ниже уровня пупка, принимает более разлитой характер и нередко распространяется вплоть до лобка.
Это обусловлено тем, что ниже уровня пупка нет сухожильных перемычек, сращенных с передним листком влагалища прямых мышц живота. Кроме того, соединительнотканная перемычка, разделяющая правую и левую прямые мышцы, здесь слабо выражена, и воспалительный процесс распространяется по обе стороны белой линии.
Возникающий позади прямых мышц живота воспалительный процесс быстро принимает разлитой характер и сопровождается тяжелой клинической картиной, высокой температурой тела, болями в животе и болезненностью при пальпации, выявлением инфильтрата в пределах брюшной стенки. Это обусловлено тем, что позади прямых мышц их сухожильные перемычки не спаяны с задней апоневротической пластинкой влагалища, а в нижней трети брюшной стенки задняя пластинка влагалища совсем отсутствует. Здесь также нет и соединительнотканной перемычки, разграничивающей правую и левую сторону.
Из глубоких флегмон брюшной стенки иногда встречается и флегмона предпузырного пространства, которая возникает в результате нагноения гематомы предпузырной клетчатки при травмах, переломах лобковых костей, внебрюшинных разрывах мочевого пузыря и т.д.
При флегмоне предпузырного пространства, помимо высокой температуры тела, болей в надлобковой области и болезненности при пальпации, характерны дизурические явления. Диагностике такой флегмоны помогает влагалищное и прямокишечное исследование. В сомнительных случаях показана пункция предпузырного пространства.
После вскрытия гнойного очага, образовавшегося вокруг инородного тела (лигатуры), может формироваться и длительное время существовать свищ. Нередко в области операционной раны возникает плотный, ненагнаиваюшийся, долго нерассасывающийся инфильтрат.
В послеоперационном периоде развиваются флегмоны брюшной стенки. Различают поверхностные межмышечные и глубокие флегмоны. Глубокие флегмоны брюшной стенки являются среднемышечными и представляют большую опасность. Типичная картина воспаления брюшной стенки развивается чаще всего позади передней стенки влагалища прямой мышцы живота. При таком воспалении в проекции прямой мышцы живота определяется болезненная припухлость, не распространяющаяся в боковом направлении дальше границ влагалища. Воспалительный процесс может опуститься ниже пупка, так как выше пупка, как было указано, ему препятствуют сухожильные растяжения прямой мышцы живота. При распространении такой флегмоны она может достигнуть лобкового симфиза, а также перейти на другую сторону.
При травме передней брюшной стенки возникают кровоизлияния, которые затем нагнаиваются. Более распространенные флегмоны наблюдаются при внебрюшинных разрывах мочевого пузыря, ДПК и воспалительных процессах других органов.
С целью дифференциальной диагностики между флегмоной влагалища прямой мышцы живота и нагноением в подкожной жировой клетчатке необходимо вызвать сокращение прямых мышц живота. При этом в случае флегмоны влагалища припухлость становится менее подвижной, а при нагноении подкожной клетчатки, несмотря на напряжение передней брюшной стенки, припухлость при пальпации остается подвижной по отношению к мышцам передней брюшной стенки.
Нередко типичное воспаление брюшной стенки возникает в рыхлой клетчатке в области пупка в пространстве между мышечным слоем и брюшиной. Это пространство делится поперечной фасцией живота еще на три пространства: подмышечное, предпузырное и предбрюшинное (Б.В. Петровский, 1980).
Клетчатка каждого из этих пространств соединена с клетчаткой другого пространства и с клетчаткой подвздошной ямки, что является анатомической предпосылкой для распространения воспалительных процессов.
Однако с практической точки зрения клиническое течение, диагностика и лечение различных воспалительных процессов, развивающихся в этих пространствах, почти не имеют различий. Следует лишь учитывать локализацию воспалительного процесса.
Лечение в начальной стадии воспалительного процесса противовоспалительное (антибактериальные препараты, физиотерапия и др.). При формировании гнойного очага производят его вскрытие.
Вторичные острые воспалительные процессы брюшной стенки являются следствием их распространения со стороны внутренних органов, перехода воспалительного процесса при нагноении костей таза, паранефрита и т.д.
Переход воспалительного процесса на переднюю брюшную стенку может произойти при образовании аппендикулярного абсцесса в правой подвздошной области, при перихолецистите с образованием абсцесса, при перигастральном абсцессе, при абсцессах печени и других заболеваниях.
Помимо глубокой флегмоны брюшной стенки встречаются также забрюшинная флегмона и прогрессирующий целлюлит. Как те, так и другие могут быть вызваны гноеродными и анаэробными возбудителями.
Развитие глубокой флегмоны брюшной стенки в области операционной раны происходит как бы незаметно, относительно замаскированно, так как она первоначально распространяется по мышечному слою. Снятие нескольких кожных швов с раны обычно не вносит ясности в диагностику такой флегмоны. Лишь после снятия апоневротических швов удается выявить скопление гноя в глубоких слоях брюшной стенки.
Лечение. Производится широкое разведение краев раны, осторожное удаление гноя, адекватное дренирование, обеспечивающее полноценный отток экссудата из раны, применяются антибактериальные средства.
После операции в результате разлитого гнойного поражения забрюшинной клетчатки может развиться забрюшинная флегмона брюшной стенки. Такая флегмона вызывается обычно кишечной палочкой. Ее распознавание представляет определенные трудности из-за глубокого расположения. С целью диагностики рекомендуется сравнить с помощью бимануальной пальпации толщину и напряженность обеих поясничных кожно-мышечных складок. При этом на стороне флегмоны выявляются утолщение, напряжение и отечность.
На рентгенограмме в области флегмоны бывает заметным ограниченное вздутие кишечной петли. Рекомендуют произвести диагностическую пункцию, однако она не всегда позволяет выяснить диагноз, кроме того, она небезопасна.
Лечение. Производят вскрытие флегмоны, тщательное дренирование забрюшинной клетчатки. В область флегмоны вводят антибиотики с учетом чувствительности микрофлоры, проводят детоксикацию организма и коррекцию нарушенных функций жизненно важных органов и систем.
Прогрессирующая флегмона брюшной стенки встречается редко. Представляет собой своеобразное вторичное гнилостно-гнойное вялое поражение брюшной стенки с преобладанием некроза, особенно при гнилостной и неклостридиалъной анаэробной инфекции. Часто возникает в правом фланке.
Для данной флегмоны характерно пастозное уплотнение клетчатки. Выражена склонность к рецидивам и ползучему распространению. Флегмона медленно распространяется на все отделы брюшной стенки — до мечевидного отростка и лонного сочленения, проникая в пространство Ретциуса и поражая клетчатку наружных половых органов.
Лечение заключается в применении антибиотиков, тепла, а при появлении признаков нагноения — в срочном широком рассечении тканей, тщательном дренировании и применении соответствующих антибактериальных средств.
Прогноз обычно неблагоприятный. При выздоровлении образуются глубокие, деформирующие брюшную стенку рубцы. В толще таких рубцов нередко вспыхивает дремлющая инфекция. Часто отмечаются рецидивы и распространение процесса, несмотря на применение антибактериальной терапии, иссечение пораженной клетчатки с уплотненной кожей, даже апоневроза. Определенный эффект оказывает применение вакцин и гормональных препаратов.
Газовая флегмона брюшной стенки в мирное время встречается очень редко, чаще после огнестрельных ранений, особенно если рана зашивается наглухо.
При развитии этой инфекции кожа брюшной стенки в стороне от раны, во фланке, приобретает темный, даже черный цвет. На этом фойе развиваются явления тяжелой интоксикации, тахикардия, СС нарушения. Отмечается отчетливая крепитация тканей. На разрезе они выглядят расплавленными. Прогноз чаше неблагоприятный.
Лечение во многом зависит от раннего распознавания. При этом производят широкое рассечение мягких тканей в нескольких местах, иссечение некротизированных, распадающихся тканей, тщательную рыхлую тампонаду перекисью водорода. Вводят противоанаэробные средства, электролитные, детоксикационные, белковые кровезаменители. Очищение, регенерация раны и выздоровление больного происходят очень медленно.
Среди воспалительных процессов в зоне пупка нередко встречается острый омфалит. Острое воспаление пупка чаше возникает у новорожденных, у детей и взрослых развивается в результате загрязнения. У новорожденных омфалит может проявляться в виде эритемы, рожистого воспаления, ограниченного нагноения, целлюлита, флегмоны, изъязвления, пупочной гранулемы, флебита и гангрены. Возможно и присоединение столбнячной инфекции. У детей старшего возраста острый омфалит возникает при несоблюдении личной гигиены, попадании грязи, расчесах и т.д. У тучных лиц с глубоко втянутым пупком при тех же условиях также иногда возникает омфалит. При своевременных гигиенических мероприятиях, как правило, удается быстро прекратить процесс.
Воспаление пупка может возникать у новорожденных при перевязке пуповины без соблюдения правил асептики. В результате попадания инфекции возникает острый гнойный процесс, который нередко принимает тяжелое течение, сопровождается флегмоной с некрозом кожи, окружающей пупок. Иногда развивается сепсис.

Воспалительный процесс в области пупка может перерасти в гнойный перитонит, в восходящий тромбофлебит с поражением печени и т.д.
Профилактика омфалита заключается в предохранении от загрязнения пуповины во время родов и ее культи в первые дни жизни новорожденного.
Лечение. Тщательный туалет, антибактериальные средства. При формировании гнойного очага производят его вскрытие с удалением некротических участков.
Иногда омфалит носит вторичный характер в результате прорыва перитонеального абсцесса или гнойника внутреннего органа. После прорыва может наступить излечение или возникает стойкий свищ, что нередко обусловлено незаращенными остатками желточного протока или урахуса. Иногда за омфалит могут принимать метастаз злокачественной опухоли в пупок.
Свищи в области пупка обусловлены, как было отмечено, разными причинами: остатком желточного протока, урахуса, вскрытием ретромускулярной флегмоны в области пупка, а иногда вскрытием ограниченного внутрибрюшинного гнойника.
Из воспалительных процессов, локализующихся в брюшной стенке, следует хотя бы коротко упомянуть о забрюшинных поясничных флегмонах, которые отличаются своеобразной клинической картиной и подчас принимают очень тяжелое течение (см. рисунок).
Забрюшинные поясничные флегмоны носят преимущественно вторичный характер и являются осложнением ряда заболеваний окружающих органов. Причинами возникновения забрюшинных флегмон могут быть заболевания ЧО, восходящей или нисходящей ОК, подвздошной кости, позвонков и др.
Читайте также:




