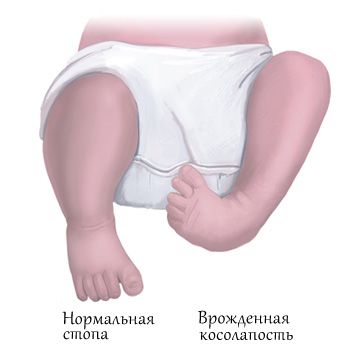
Врожденная косолапость и косорукость

Косорукость (manus vara) чаще обусловлена полным или частичным недоразвитием одной из костей предплечья - ectromelia longitudinale prox., что причиняет отклонение кисти в сторону поражения (локтевая косорукость, лучевая косорукость). В 50% случаев косорукость связана с аплазией лучевой кости. При этом пороке отклонение кисти достигает 180°, как правило, отсутствует I палец, недоразвиты или отсутствуют мышцы, сосуды и нервы со стороны лучевой кости. При дефекте дистального отдела луча недоразвития, деформация предплечья и отклонение кисти выражены менее резко. Дефект локтевой кости, и локтевая косорукость случаются в семь раз реже, чем при лучевой.
Консервативное лечение (редрессация, корректирующие шины для детей) начинают со дня рождения ребенка; лечение оперативное - с 3-летнего возраста (тенотомия укороченных мышц, устранение вывиха кисти, полицизация II пальца, удлинение сегмента и т.д.).
Кроме ectromelia longitudinale prox., косорукость может быть обусловлена амниотическими перепонками, системными заболеваниями (болезнь Madelung), артрогрипозом или неврологической патологией.
Ectromelia longitudinale dist. сопровождается контрактурами в коленном и голеностопном суставах. При полном недоразвитии большеберцовой кости голень укорочена, деформирована, имеется вывих в коленном и голеностопном суставах; стопа в положении варуса, супинации и эквинуса, часто нет I и II пальца. При частичном недоразвитии большой голенной кости (дефект среднего и дистального отделов) имеется только вывих в голеностопном суставе, укорочение и деформация голени выражены в меньшей степени.
Врожденное недоразвитие кости малоберцовой наблюдается в три раза чаще, чем большеберцовой. При этом пороке голень укорочена, искажена, стопа в эквиновальгусном положении, могут отсутствовать IV и V плюсневые кости и IV и V пальцы.
Эти недостатки регистрируются сразу после рождения ребенка. К 6-месячному возрасту проводят консервативное лечение (редрессация, корректирующие шины, повязки), с 6-месячного возраста – оперативное лечение: вскрытие и удаление фиброзного тяжа (отсутствует малоберцовая кость), вскрытие укороченного сумочно-связочного аппарата, тенотомия укороченных мышц. С 2-летнего возраста можно удлинять конечности дистракционными аппаратами, проводить транспозицию костей и т.д.
Косолапость среди врожденных пороков развития опорно-двигательного аппарата занимает по частоте первое место. У мальчиков случается вдвое чаще, чем у девочек. Различают типичную и атипичную формы косолапости. Атипичная форма проявляется в 20% случаев и обусловлена аномалиями развития конечностей (дефекты костей голени, амниотические перепонки), системными поражениями (диастрофическая дисплазия, артрогрипоз).
Типичная косолапость обусловлена недоразвитием медиально-заднего связочного аппарата голеностопного сустава. Недостаток диагностируется сразу после рождения. Основными клиническими признаками врожденной типовой косолапости является supinatio (внутренний оборот плантарной поверхности); equinus (плантарное сгибание стопы в голеностопном суставе); adductio (приведение переднего отдела стопы).
С ростом ребенка появляется торсия костей голени (скручивание), плантарное сгибание пальцев (поперечное перегиб стопы с образованием борозды Adams). Когда ребенок начинает ходить, на внешней поверхности стопы образуется резкое утолщение мягких тканей со слизистой сумкой внутри, возникает подвывих ладьевидной и кубоподобной кости, укорочение стопы.
Специалисты различают следующие степени косолапости: легкое - подвергается полной ручной коррекции без особых усилий; умеренное - ручная коррекция возможна при значительных усилиях; тяжелое - полная ручная коррекция невозможна.
При рентгенологическом исследовании (у детей после 2 лет) изучают взаимоотношения костей стопы, определяют большеберцово-таранный угол, таранно-пяточный угол; первый из них при врожденной косолапости возрастает (более 100°), второй - уменьшается (менее 35°).
Сразу после рождения начинают лечение деформации стопы у детей: в первые недели осуществляют редрессивную гимнастику и бинтование по Fink-Attingen, затем - гипсование (повязки меняют каждые 2-3 нед). При неэффективности консервативных мер после 6-месячного возраста прибегают к хирургическому вмешательству (тенолигаментокапсулотомия).

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Косолапость – это состояние, при котором стопа деформируется и поворачивается внутрь или на внешнюю сторону. Стопа отклоняется от продольной оси, проходящей по голени. Косолапость бывает приобретенной или врожденной. Люди, страдающие косолапостью, не одиноки. Много знаменитых людей страдало от этого странного заболевания. Среди них были знаменитый император Рима Клавдий, фараон Египта Тутанхамон, известный всему миру Тамерлан, которого называли великим хромым. Каковы причины косолапости и как она лечится, если лечится вообще?
Что такое косолапость?
Косолапость, которую квалифицируют как врожденную, происходит из-за некоторых заболеваний: дисплазия скелета, а именно дизостоз, артрогрипоз, остеохондродисплазия. Еще косолапость могут спровоцировать такие дефекты и пороки развития опорного аппарата, как односторонняя или двусторонняя продольная эктромелия.
Косолапость медики диагностируют как самостоятельное отдельное от других заболевание. Самый большой процент косолапости – врожденная, с другими деформациями ног или рук. Косолапость может прогрессировать, если не предпринимать никаких мер.
Если косолапость хорошо видна, то стопа поворачивается внутрь. А наружный край стопы повернут кзади и книзу. Внутренний край стопы поворачивается кверху. Тыл стопы оказывается повернутым вниз и вперед. Подошвенная часть стопы оказывается вверху и сзади. Что касается супинации стопы, то она нарушается так сильно, что пятка иногда касается внутренней части голени.
Косолапость также характеризуется скручиванием костей голени в направлении наружу (это называется торсией), лиюо перегибом подошвы поперек (называется инфлексией). При этом по внутренней части стопы образовывается в самой середине поперечная борозда, ее называют бороздой Адамса.
Косолапость может также сопровождаться шишками или косточками на ногах – они называются вальгусной деформацией большого пальца стопы. Врачи выделяют степени косолапости: легкую, среднюю и тяжелую. При легкой степени косолапости движения голеностопа сохраняются, поэтому деформацию стопы можно легко исправить. При средней степени косолапости движения стопы уже не так легки, и требуется их коррекция, с заболеванием можно побороться, но лишь частично. При тяжелой степени косолапости нужна операция – ручные методы не помогут.
Когда у человека диагностируют косолапость, нарушается не только форма стопы, но и ее функции ограничены. Особенно функция движения, причем не только стопы, но и всей ноги.

[1], [2], [3], [4], [5]
M21.S. Приобретённые коггеобразная кисть, косорукость, полая стопа (с высоким сводом) и искривлённая стопа (косолапость).
Приобретённая косолапость развивается значительно реже врождённой.
Причинами возникновения косолапости могут быть повреждения костей стопы и дистального метаэпифиза костей голени, ожоги, острые и хронические воспалительные процессы, вялые и спастические параличи и т.д. Поэтому необходимо не только определить вид деформации, но также уточнить анамнез н тщательно изучить характер предшествующего деформации заболевания.
Выбор лечебной тактики в каждом конкретном случае индивидуален. При приобретённой косолапости рассчитывать на успех лечения, применяя этапные гипсовые повязки и редрессации, не следует.
При паралитической косолапости вследствие повреждения малоберцового нерва и мышц или полиомиелита деформацию устраняют восстановлением сухожилий и повреждённого нерва или пересадкой сухожилия передней или задней большеберцовой мышцы на наружную поверхность стопы. Возможны артродезы. У детей старшего возраста благоприятный результат даёт подтаранный и пяточно-хубовидный артродез.
При рубцовых послеожоговых деформациях возникает необходимость в иссечении рубцов, восстановлении сухожилий и кожной аутопластике.
Посттравматические и постостеомиелитические деформации удаётся устранить корригирующими остеотомиями с костно-пластическими операциями, нередко используя индивидуальные конструкции аппарата Илизарова.
Причины косолапости
Существуют различные причины косолапости в зависимости от медицинской классификации. Косолапость может быть обусловлена такими генетическими факторами, как Синдром Эдвардса, генетическим дефектом по вине хромосомы под номером 18. От этого дефекта девочки страдают в три раза чаще мальчиков. В группе риска – дети, рожденные от пожилых матерей старше 45 лет.
Генетическое влияние на дефекты стопы возрастет с каждым следующим случаем рождения ребенка с косолапостью. Ранее предполагалось, что косолапость может быть вызвана внешними воздействиями на организм мамы в финале последнего триместра беременности. При этом продолжительность беременности может быть больше нормы во многих случаях.

[6], [7], [8], [9]
Теории косолапости
Существует несколько теорий о том, что является причинами косолапости. Она может иметь наследственные корни или может быть вызвана дефектом яйцеклетки при зачатии ребенка. Косолапость иногда появляется в результате паралича. В мягкой форме косолапость дает незначительные изменения структуры ноги; в более тяжелых случаях нужно привлекать ортопедические методы лечения. Хотя косолапость обычно является врожденной, иногда у ребенка постарше косолапость может быть вызвана травмой или полиомиелитом.
Лечение – последствия и перспективы
Общеукрепляющего лечения часто бывает недостаточно, чтобы исправить косолапость ребенка. Хирургические вмешательства могут быть необходимыми для исправления структуры сухожилий, связок и суставов стопы и лодыжки. Как правило, до 9- месячного или 12-месячного возраста ребенка, операция обычно исправляет косолапость.
Это хорошо для мышц детской ножки, чтобы попытаться вернуть положение ноги при косолапости, нужна еще специальная обувь или фигурные скобки, которые обычно используются для ходьбы в течение года или более после операции. Хирургия, вероятно, приведет к большей ригидности ноги, чем нехирургическое лечение, особенно с течением времени.
Без какого-либо лечения детская косолапость может привести к серьезным изменениям, даже инвалидности, однако после лечения у ребенка могут быть почти нормальные ноги. Ребенок сможет бегать и играть без боли и носить нормальную обувь. Исправленная косолапость все равно не будет идеальной, однако косолапость, как правило, делает ногу на пару размеров меньше и несколько менее мобильной, чем нормальная нога. Икроножные мышцы ноги с косолапостью также становятся меньше.
Долгосрочные исследования показывают, что в некоторых случаях при косолапости могут потребоваться дополнительные операции. Хотя существует медицинский спор по поводу эффективности таких операций, в свете распространенности рецидивов после предыдущих операций.
- Известный политик Гражданской войны Фаддей Стивенс
- Комик Дэймон Wayans
- футболисты Стивен Джеррард и Мигель Riffo
- Знаменитый хоккеист Мэтт Ллойд
- Математик и нобелевский лауреат Перельман
- Математик Бен Гринберг
- Режиссер Дженнифер Линч
- Британские поэты-романтики Джордж Гордон, Лорд Байрон
- Комик, музыкант, актер Дадли Мур
Нацистской министр пропаганды Йозеф Геббельс родился с деформацией стопы, перенес неудачную операцию для удаления бактериальной инфекции после остеомиелита, который врачи ошибочно приняли за косолапость. Он ходил с укороченной ногой.

[10], [11]
Без лечения косолапости больные часто не могут ходить из-за деформации лодыжки, одной или обеих сразу. Это врожденный дефект, из-за которого страдает примерно один человек из каждой 1000, родившихся с этим дефектом. Примерно в 50% случаев косолапость - двусторонняя. В большинстве случаев это не изолированное заболевание. У мужчин оно бывает чаще, чем у женщин в соотношении 2:1. А еще косолапость проявляется в животных, в особенности у лошади.

[12], [13], [14], [15]
Лечение косолапости
Косолапость лечится с помощью манипуляций педиатров, нужны также услуги физиотерапевта, ортопедического хирурга, травматолога.
Иногда требуются скобы, чтобы держать ноги в правильных позициях. Может потребоваться еще использование гипса или шины, которые накладывают на колени, лодыжки ног. Другие варианты ортопедии тоже включают консервативные методы, к которым травматологи в нашей стране склонны наиболее.
Сначала врач разминает стопу путем ручных манипуляций. Но силовые приемы противопоказаны: нужны мягкие манипуляции, без силовых приемов. Как только стопа чуть-чуть корректируется, ее положение понемножку исправляется, на ногу применяется гипсовый сапожок. Он накладывается на ногу чуть выше стопы и выше колена. Когда проходит определенное время, врачи снимают сапожок и снова начинают работать со стопой, исправляя ее положение дальше. Затем – снова гипсовый сапожок, и так еще несколько этапов.
Такое лечение используется на первом году жизни мальчика или девочки и продолжается в течение года. Как правило, стопа приходит в норму. Затем ребенку нужна ортопедическая обувь, чтобы стопа вновь не вернулась в неправильное положение. Иначе ножка ребенка будет расти и в неудобной обуви рискует вырасти неправильной формы.
На разных этапах лечения и в разных лечебных учреждениях сроки лечения ставят разные. Ортопеды, которые придерживаются консервативных методов лечения, могут настаивать на том, чтобы время от времени гипсовать стопу до 14-15 лет. Но иногда применяют оперативное лечение. Тогда на восстановление стопы может уйти до полугода. Правда, операция должна быть проведена в раннем возрасте – от трех месяцев до полугода.
Может применяться также пластика сухожилий по Зацепину. Тогда нога заключается в гипс на 3 месяца, и гипс этот накладывают выше колена. После снятия повязки проводят курс реабилитации. Затем гипс – снова на 3 месяца и снова курс реабилитации.
Конечно, в каждом случае сроки реабилитации разные, но в большинстве случаев для лечения косолапости обширные операции не требуются. Обширные операции могут привести к развивающейся рубцовой ткани внутри на ноге ребенка. Рубцы могут привести к функциональному росту и эстетическим проблемам ноги, потому что шрамы на ее ткани будет мешать нормальным движениям. Ребенок, который перенес обширные операции, в среднем переносит еще две дополнительные операции для устранения проблем, которые представлены выше.
Лечение косолапости должно начаться практически сразу после того как оно диагностировано, чтобы получить шанс на успешный исход без хирургического вмешательства. За последние 10-15 лет были достигнуты большие успехи в исправлении косолапости без хирургического вмешательства.
На протяжении всего последнего десятилетия часто используется функциональная физическая терапия методом растяжения сухожилий и мышц стопы и приведение ее в правильное положение. По сравнению с результатами пациентов, перенесших операцию, неоперативные манипуляции со стопой более эффективны. Результаты этих исследований были представлены на национальных и международных конференциях, например, в Детском ортопедическом обществе Северной Америки на Международном симпозиуме по лечению косолапости.
После коррекции результатов удалось обслуживающая коррекция стопы может требовать полного рабочего времени (24 часа в сутки). Хорошие результаты дает использование лубка и скоб на обе ноги, независимо от того, какова локализация косолапости – где она – на одной стороне или на обеих, в течение нескольких недель после лечения.
Часть времени тратится для использования скоб (как правило, ночью в течение 12 часов) - на срок до 4 лет. Без постоянной коррекции стопы косолапость почти наверняка будет повторяться, потому что мышцы вокруг стопы могут вернуть ее обратно в неправильное положение.
Примерно 20% детей могут нуждаться в хирургическом исправлении сухожилия стопы после двух лет мануальных манипуляций. Это требует общего наркоза методом малой хирургии, избегая воздействия на суставы ног.
Ботокс также используется как альтернатива операции. Ботокс - это название ботулинического токсина типа А, химическое вещество, оно воздействует на нервы ноги, которые контролируют мышцы. Это вызывает ослабление мышц путем предотвращения мышечных сокращений. Как часть лечения косолапости, ботокс вводят в икроножную мышцу детей. В период около недели ботокс ослабляет ахиллово сухожилие. Это позволяет ноге вернуться в нормальное положение в течение 4-6 недель без хирургического вмешательства.
Слабость мышц после ботокс-инъекции, как правило, длится от 3 до 6 месяцев. В отличие от операции ботокс не имеет длительного эффекта. Большинство видов косолапости может быть исправлено с помощью только одной ботокс-инъекции. Можно использовать еще одну инъекцию, если это необходимо. После ботокса нет шрамов или долговременного ущерба для ноги.

[16], [17], [18], [19]
Очень часто плоскостопие и косолапость могут быть у здоровых мальчиков и девочек. Тогда врачи замечают отклонения от нормы, когда дети ходят – по вывороту стопы. Косолапость у детей может быть хорошо видна или же не видна абсолютно. Если ребенок ставит при ходьбе ступни неправильно, но ни на что не жалуется, это все равно повод обратиться к врачу-ортопеду.
Если врач разрешает детям нормально и активно двигаться, то справиться с косолапостью могут помочь танцы, ребенок может ходить босиком по гальке, песку, ворсу (только жесткому), играть в игры, которые направлены на укрепление икроножных мышц и стопы.
Есть несколько эффективных игр, которые помогут мальчикам и девочкам справиться с дефектами ступней.

[20], [21]
С помощью этой игры можно отлично развить координацию движений, мышцы ног ребенка становятся более сильными. Белая простыня и большой коврик с жесткой ворсистой поверхностью поможет ребенку поиграть с пользой для себя.
Один человек (взрослый) набрасывает на себя простыню, играя роль призрака. Ребенок снимает обувь и повторяет все действия привидения, которое передвигается по комнате. Привидение может бегать, ходить, сидеть, замирать, ребенок делает то же самое, чтобы привидение его не заметило.
Такую игру нужно проводить каждый день, и тогда у ребенка будет выравниваться косолапая стопа и усиливаться подвижность пальчиков.

[22], [23]
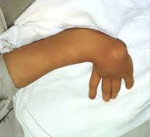
Врожденная косорукость – это устойчивая деформация, в результате которой кисть отклоняется в локтевую либо лучевую сторону от продольной оси предплечья. Возникает во внутриутробном периоде. Является следствием недоразвития одной из костей предплечья либо ассоциированных с этими костями сухожилий. Проявляется искривлением верхней конечности – кисть расположена под углом к предплечью. Может сочетаться с другими врожденными пороками конечности. Диагноз выставляется на основании рентгенологической картины и данных осмотра. Лечение хирургическое, проводится в раннем возрасте (обычно до 1 года). После операции назначается ЛФК, массаж и физиотерапия.
МКБ-10
- Причины
- Классификация
- Симптомы врожденной косорукости
- Диагностика
- Лечение врожденной косорукости
- Цены на лечение
Общие сведения
Врожденная косорукость – аномалия, при которой кисть располагается под углом к предплечью. Данный вид деформации конечностей возникает вследствие недоразвития костей и/или сухожилий предплечья во внутриутробном периоде. Является редкой патологией, по литературным данным лучевая косорукость выявляется у одного из 55 тыс. новорожденных, локтевая косорукость – у одного из 220-550 тыс. новорожденных. Может быть односторонней или двухсторонней. Нередко сочетается с другими врожденными пороками развития. Лечение осуществляют детские ортопеды. Рекомендуется оперативное вмешательство в раннем возрасте.

Причины
Врожденная косорукость формируется в результате воздействия ряда внешних и внутренних факторов. К числу внешних (экзогенных) факторов, которые могут вызвать развитие данной патологии, относится недостаточное питание матери, инфекционные заболевания, прием некоторых лекарственных препаратов, а также ионизирующее облучение. В числе внутренних (эндогенных) причин – поздняя беременность, гормональные нарушения, тяжелые соматические заболевания матери, функциональные расстройства и патологические изменения матки. Большое значение имеет время воздействия – критическим периодом считаются первые 5 недель беременности. Генетическая предрасположенность не выявлена.
Классификация
Выделяют два типа врожденной косорукости: лучевую и локтевую. Лучевая косорукость формируется при недоразвитии либо отсутствии лучевой кости и ассоциированных с ней сухожилий, локтевая – при недоразвитии либо отсутствии локтевой кости и соответствующих сухожилий. Каждый тип врожденной косорукости подразделяется на несколько подтипов с учетом степени недоразвития кости.
Локтевая косорукость:
- Умеренная гипоплазия. Локтевая кость укорочена на 10-29% в сравнении с лучевой.
- Выраженная гипоплазия – локтевая кость укорочена на 30-69% в сравнении с лучевой.
- Рудимент локтевой кости – локтевая кость укорочена на 70-99% в сравнении с лучевой.
- Аплазия локтевой кости – локтевая кость полностью отсутствует.
Лучевая косорукость:
- 1 степень – лучевая кость укорочена не более, чем на 50% от нормы.
- 2 степень – лучевая кость укорочена более, чем на 50% от нормы.
- 3 степень – лучевая кость полностью отсутствует.
Кроме того, при лучевой косорукости специалисты в области ортопедии и травматологии выделяют 4 типа кисти:
- 1 тип – гипоплазия первой пястной кости и мышц тенара (возвышения, расположенного между I пальцем и лучезапястным суставом).
- 2 тип – I пястная кость отсутствует, выявляется недоразвитие фаланг 1 пальца.
- 3 тип – I пястная кость и I палец отсутствуют, может также наблюдаться отсутствие II и III пальцев.
- 4 тип – кости кисти развиты нормально.
Симптомы врожденной косорукости
При лучевой косорукости кисть находится в положении пронации, между кистью и предплечьем образуется угол, открытый в сторону лучевой поверхности (сторону большого пальца). По тыльной поверхности выявляется проксимальное смещение кисти по отношению к головке локтевой кости. Кисть вращается вокруг головки, как флажок флюгера.
У большинства пациентов с врожденной косорукостью наблюдаются различные дефекты кисти: отсутствие I пальца, отсутствие I пястной кости, отсутствие I, II и III пальцев. I палец может быть укороченным, состоять из одной фаланги или из-за отсутствия I пястной кости висеть на кожной ножке. V и IV пальцы при этом развиты нормально. Из-за недоразвития и контрактур пальцев функциональные возможности кисти резко ограничены, захват предметов часто невозможен.
Предплечье обычно укорочено, головка локтевой кости выступает. Из-за деформации локтевой кости возникает дугообразное искривление предплечья с выпуклостью, обращенной в локтевую сторону (сторону V пальца). Мышцы предплечья недоразвиты. Пронаторы и супинаторы предплечья, длинные мышцы I пальца и плечелучевая мышца нередко отсутствуют. Возможно также отсутствие длинной головки бицепса плеча. При аплазии лучевой кости также наблюдается отсутствие лучевой артерии.
При локтевой косорукости кисть находится в положении супинации, между кистью и предплечьем образуется угол, открытый в локтевую сторону (сторону V пальца). V и IV пальцы часто отсутствуют или недоразвиты. Предплечье укорочено. Из-за деформации лучевой кости образуется дугообразное искривление, обращенное выпуклостью в лучевую сторону (сторону I пальца). Движения в локтевом суставе ограничены из-за вывиха головки лучевой кости. Мышцы предплечья с локтевой стороны недоразвиты или отсутствуют. Функция кисти нарушена меньше, чем при лучевой косорукости.
Диагностика
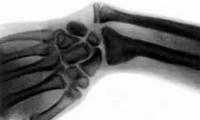
Постановка диагноза врожденная косорукость не представляет затруднений из-за визуально видимых деформаций и явных нарушений функции конечности. Для точной оценки степени недоразвития костных структур и уточнения дальнейшего плана лечения выполняют рентгенографию костей предплечья и рентгенографию костей кисти. Для оценки состояния мягких тканей назначают МРТ предплечья и электромиографию.
Лечение врожденной косорукости
Показанием к хирургическому вмешательству являются неустраняемые контрактуры в лучезапястном и локтевом суставах, некорригируемое отклонение кисти по отношению к предплечью и ограничения функции кисти. В зависимости от степени и вида деформации вмешательство может быть как одномоментным, так и многоэтапным. На первом этапе ликвидируют самую функционально значимую деформацию, на последующих этапах проводят коррекцию мелких деформаций и, при возможности – косметических дефектов.
При локтевой косорукости выполняется иссечение фиброзного тяжа, соединяющего недоразвитую локтевую кость с лучезапястным суставом, в сочетании с корригирующей остеотомией лучевой кости. Если длина локтевой кости составляет более 50% от нормы, кость удлиняют, используя аппарат Илизарова. Иногда вмешательство приходится проводить в два этапа: на первом этапе кость выводят в правильное положение и устраняют вывих головки луча, на втором формируют однокостное предплечье.
Синдактилии (сращения пальцев) при локтевой и лучевой косорукости обычно устраняют на заключительном этапе, после коррекции более значимых деформаций. На место отсутствующих пальцев пересаживают пальцы со стопы. В послеоперационном периоде обязательно назначают физиотерапию, массаж и ЛФК для профилактики контрактур и вторичных деформаций.
Помимо эффективной лечебной программы, каждый маленький пациент и его родители получает в Топ Ихилов максимум внимания и заботы. Лечебные процедуры проходят в комфортной обстановке, родители могут обратиться к медикам с любым интересующим их вопросом, и получить квалифицированный доброжелательный ответ. Международный отдел клиники позаботится о бытовых мелочах, чтобы родители смогли сконцентрироваться на самом главном – на здоровье своего малыша.
Лечение
Тактика лечения определяется тем, с каким видом косорукости столкнулся ортопед (лучевая или локтевая косорукость), степенью деформации кости, сухожилий, степенью недоразвития первого пальца. Самый действенный на сегодня (а иногда – и единственный) способ полностью избавиться от дефекта – это провести оперативное вмешательство. Обычно перед операцией проходит подготовительный этап, во время которого используют консервативные методы.
Консервативная терапия. В некоторых редких случаях, когда косорукость слабо выражена, есть шанс исправить дефект с помощью массажа и лечебной гимнастики. Буквально с первых дней после рождения необходимо приступать к терапии. Ее цель – уменьшить и предотвратить прогрессирование контрактуры (ограничения движений кисти вследствие стягивания сухожилий). В ходе специально подобранного для маленького пациента комплекса упражнений и курса массажа физиотерапевты добиваются растягивания мягких тканей. Детям накладывают ортезы, специальные повязки, которые фиксируют кисть в нужном положении. Однако в большинстве случаев консервативная терапия имеет краткосрочный эффект, поэтому после достижения полугодового возраста необходима операция.
Хирургическое вмешательство. При косорукости, в зависимости от стадии ее развития, дефект может быть устранен либо при помощи одной операции, либо в ходе многоэтапного хирургического вмешательства. Хирурги клиники Топ Ихилов, благодаря наличию современных технологий, нередко проводят устранение дефекта в ходе одной операции, даже тогда, когда врачи в других странах вынуждены делать целый ряд вмешательств. Это позволяет сократить время нахождения ребенка в стационаре.
При локтевой косорукости исправляется хирурги иссекают фиброзное образование (тяж), которое соединяет лучезапястный сустав, и недоразвитую локтевую кость, проводят корректирующую остеотомию, в ходе которой устраняют деформацию лучевой кости. В тех случаях, когда наблюдается значительного укорочение локтевой кости, используются аппараты для растягивания кости и стимуляции ее роста.
Если у пациента лучевая косорукость, операция заключается в исправлении неправильного положения лучезапястного сустава, удлинении мышц-сгибателей кисти. Выполняется кожная пластика: устраняется дефект кожи посредством накладывания на этот участок лоскута кожи самого пациента. После операции пациенту на несколько месяцев устанавливают фиксирующий аппарат, который способствует растяжению мышц и костей. В случае, когда наблюдается сильное искривление предплечья, может быть проведена корректирующая остеотомия.
Нередко при косорукости наблюдается сращение пальцев. Операцию по ликвидации этого дефекта, как правило, проводят в последнюю очередь.
После проведения хирургического вмешательства, для закрепления полученных результатов, проводятся курсы физиотерапии: массаж, лечебная физкультура.
Диагностика врожденной косорукости в Израиле
Диагностика наличия у ребенка косорукости происходит сразу же после рождения. Однако для того, чтобы правильно оценить степень деформации и определить, какое лечение будет наиболее эффективным, необходимы дополнительные исследования.
Приезжая в Топ Ихилов, маленький пациент обязательно проходит аппаратные исследования на новейшем медицинском оборудовании, которое гарантирует точность результата. Диагностика занимает всего три дня.
- Рентгенография предплечья и кисти
- МРТ предплечья и кисти
- Электромиография
Лечащий врач проводит консилиум, на котором присутствуют специалисты, занимающиеся лечение косорукости у детей: ортопед, физиотерапевт, хирург. Ими совместно разрабатывается наиболее подходящий маленькому пациенту план терапии.
Врожденная косорукость в Израиле: цены
Читайте также:


