Врожденная мозговая грыжа лечение
 |  |  |  |
Черепно-мозговая грыжа — довольно редкий порок развития (встречается у 1 из 4000—8000 новорожденных), при котором через дефекты в костях черепа пролабируют оболочки мозга, а иногда и его вещество. Возникновение черепно-мозговых грыж связывают с нарушением развития черепа и мозга в ранних стадиях эмбрионального периода, когда происходит закладка мозговой пластинки и замыкание ее в мозговую трубку. Среди причин, вызывающих черепно-мозговые грыжи, отмечают инфекционные и другие заболевания матери во время беременности. Большое значение придают наследственности.
Черепно-мозговые грыжи делят на:
- передние,
- сагиттальные (свода черепа),
- задние и
- грыжи основания черепа (базилярные).
При базилярных, наиболее редких формах грыж дефект локализуется в области передней или средней черепной ямки, грыжевое содержимое выступает в полость носа или ротовую полость. Преимущественно встречаются передние грыжи, которые локализуются в местах эмбриональных щелей — у корня носа, у внутреннего края глазницы (рис. 106). Задние мозговые грыжи располагаются в области затылочного отверстия (выше или ниже его).

Рис. 106. Передняя мозговая грыжа.
По анатомическому строению черепно-мозговые грыжи подразделяют
- на менингоцеле,
- энцефалоцеле,
- энцефалоцистоцеле (рис. 107).

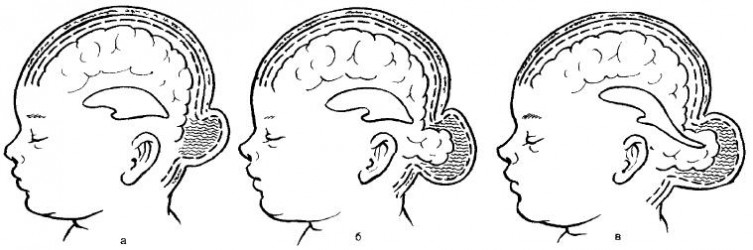
Рис.107. Формы мозговых грыж. а – менингоцеле; б – энцефалоцеле; в - энцефалоцистоцеле
Менингоцеле (meningocele)—форма, при которой содержимым грыжевого мешка являются только оболочки мозга (мягкая и паутинная) и мозговая жидкость. Твердая мозговая оболочка и мозговое вещество остаются интактными.
Энцефалоцеле (encephalocele) — истинная черепно-мозговая грыжа. Содержимым грыжевого мешка являются мозговые оболочки и измененная мозговая ткань.
Энцефалоцистоцеле (encephalocystocele) — наиболее тяжелая форма, когда содержимым грыжевого мешка является мозговое вещество с частью расширенного желудочка мозга.
Довольно часто наблюдаются отшнуровавшиеся мозговые грыжи. Это наиболее благоприятная форма, когда сообщения с полостью черепа нет.
В тяжелых случаях мозговые грыжи сопровождаются микро- и гидроцефалией.
Клиническая картина при черепно-мозговых грыжах
Черепно-мозговые грыжи имеют разнообразную форму и величину, что обусловливает вариабельность клинической картины. При осмотре ребенка определяется опухолевидное образование, располагающееся чаще в области переносицы, у внутреннего угла глаза или, реже, в затылочной области. Кожа над опухолью не изменена, пальпация безболезненна. При передних грыжах обращают на себя внимание широко расставленные глаза. Консистенция грыжевого выпячивания мягкоэластическая, иногда определяется флюктуация. При беспокойстве ребенка припухлость становится более напряженной; иногда удается определить флюктуацию, что свидетельствует о сообщении с полостью черепа. Значительно реже определяются края костного дефекта черепа.
При передних черепно-мозговых грыжах на первый план выступают деформации лицевого скелета (уплощение переносицы, широко расставленные глаза, косоглазие); задние мозговые грыжи, при которых головной мозг страдает сильнее, часто сопровождаются микроцефалией и умственной отсталостью.
Дифференциальный диагноз передних черепно-мозговых грыж проводят главным образом с дермоидными кистами, которые иногда располагаются у внутреннего угла глаза. В отличие от мозговых грыж дермоидные кисты обычно бывают небольших размеров (редко более 1 —1,5 см), плотной консистенции. Причиной диагностической ошибки является узурация костной пластинки, выявляемая при рентгенологическом исследовании, которую ошибочно принимают за дефект кости при мозговой грыже. Дифференциальной диагностике помогает люмбальная пункция, после которой черепно-мозговая грыжа значительно уменьшается.
Значительно реже черепно-мозговую грыжу приходится дифференцировать с липомой, гемангиомой и лимфангиомой. Спинномозговая пункция в этих случаях также является важным дифференциально-диагностическим приемом. Кроме того, при опухолях мягких тканей никогда не определяются костный дефект и пульсация, характерные для черепно-мозговой грыжи.
Отличить внутриносовую мозговую грыжу от полипа носа позволяют следующие симптомы: своеобразная деформация носового скелета в виде расширения переносья, выбухание одной из сторон его. Носовая перегородка резко отдавлена в противоположную сторону. Цвет грыжи голубоватый в отличие от серого цвета полипа носа. Грыжи, как правило, односторонние, имеют широкое основание. При пункции грыжевого мешка в пунктате обнаруживается ликвор.
Лечение при черепно-мозговых грыжах
Оперативное вмешательство обычно предпринимают в возрасте 1—3 лет. При быстро увеличивающихся грыжах и угрозе прорыва оболочек операция производится в любом возрасте, в том числе и у новорожденных. Резкие нарушения психики ребенка являются противопоказанием к оперативному вмешательству (умственная отсталость наблюдается примерно у 16% детей с черепно-мозговыми грыжами).
При сопутствующей гидроцефалии первым этапом является операция по поводу водянки головного мозга, вторым — черепно-мозговой грыжи.
Среди предложенных многочисленных способов оперативного лечения черепно-мозговой грыжи выделяют два основных: экстра-и интракраниальный.
Экстракраниальный способ заключается в удалении грыжевого мешка и закрытии дефекта кости без вскрытия полости черепа. Его применяют при отшнуровавшихся грыжах и небольших дефектах кости у детей в возрасте до 1 года.
Для закрытия дефекта используют аутотрансплантат из большеберцовой кости, хрящевые пластинки черепа плода, расщепленное ребро, консервированную костную ткань и др. У новорожденных пластика дефекта возможна за счет мягких тканей.
Интракраниальный способ — закрытие внутреннего отверстия костного дефекта с подходом к нему из полости черепа — применяют у детей старше года. Операцию производят в два этапа. Первый этап — интракраниальная пластика дефекта костей черепа, второй этап — удаление грыжевого мешка и пластика носа (выполняют через 3—6 мес).
Известно много модификаций этой операции. Распространенной является операция Герцена в модификации Терновского. Проводят дугообразный разрез кожи по краю волосистой части головы, затем образуют фрезевые отверстия, из которых с помощью пилы Джильи выкраивают костно-надкостничный лоскут, имеющий вид бабочки (во избежание повреждения сагиттального синуса). Лоскут откидывают книзу, после чего открывается свободный доступ к ножке грыжевого мешка. После удаления грыжевого мешка производят пластику внутреннего отверстия дефекта костным трансплантатом, выкроенным из внутренней пластинки костного лоскута. Затем лоскут фиксируют на место шелковыми швами через отверстие, проделанное дрелью. Рану ушивают послойно.
При задних черепно-мозговых грыжах операцию производят в один этап.
Наиболее частые осложнения в послеоперационном периоде — ликворея, нарастание гидроцефалии. Для предупреждения осложнений проводят дегидратационную терапию и систематические люмбальные пункции.
Результаты оперативного лечения черепно-мозговых грыж благоприятные.
Исаков Ю. Ф. Детская хирургия, 1983 г.
. или: Энцефалоцеле, цефалоцеле
- Новорожденные
- Акции
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
Симптомы черепно-мозговые грыжи
- Видимое мягкое выпячивание на голове, лице, в носу.
- Затруднение носового дыхания: ребенок при этом дышит преимущественно ртом.
- Асимметрия глазниц.
- Широкая переносица.
- Истечение прозрачной жидкости (ликвор – цереброспинальная жидкость) из носа.
- Беспокойство ребенка: ребенок отказывается от еды, плохо спит.
Формы
- В зависимости от локализации грыжи выделяют следующие формы.
- Затылочная: грыжа расположена на затылке.
- Грыжа свода черепа:
- межлобная — грыжа расположена на лбу;
- межтеменная — грыжа расположена на темени;
- височная — грыжа расположена в области виска.
- Лобно-этмоидальная: грыжа расположена на лице, в носу, в глазницах.
- Базальная: грыжа расположена на основании черепа (его нижней части).
- В зависимости от состава грыжи выделяют следующие ее формы:
- менингоцеле - в грыжевом мешке (выпячивание, стенки которого образованы кожей и оболочками мозга) расположены только оболочки мозга;
- энцефалоцеле - в грыжевом мешке расположено только вещество мозга;
- менингоцистоэнцефалоцеле - в грыжевом мешке расположены оболочки и вещество мозга, а также часть желудочковой системы мозга.
Причины
- Точные причины образования черепно-мозговых грыж не установлены.
- В основе заболевания лежит нарушение формирования тканей головного мозга внутриутробно. Факторы, которые приводят к этому, четко не выявлены.
- Предполагается влияние вредных факторов на организм беременной женщины:
- употребление наркотиков, алкоголя;
- курение;
- злоупотребление лекарственными средствами;
- частые простудные заболевания;
- инфекционные болезни во время беременности: токсоплазмоз, краснуха.
Врач педиатр поможет при лечении заболевания
Диагностика
- Анализ жалоб и анамнеза заболевания (опрос родителей):
- как протекала беременность этим ребенком (были ли какие-либо инфекционные заболевания у беременной, особенно в первый триместр, принимала ли она лекарственные препараты, наркотики, алкоголь, курила ли);
- были ли в семье случаи подобного порока развития.
- Неврологический осмотр: оценка наличия опухолевидного мягкого образования на голове или лице, состояние мышечного тонуса (может быть как повышенным, так и сниженным), движений глазных яблок (может наблюдаться косоглазие, ограничение подвижности глазных яблок).
- Осмотр детским отоларингологом: осмотр полости носа, поиск грыжи в носу, оценка наличия истечения ликвора (цереброспинальная жидкость, обеспечивающая питание и обмен веществ головного мозга) из носа.
- КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) головы: позволяют послойно изучить строение головного мозга, оценить содержимое грыжевого мешка (выпячивание, стенки которого образованы кожей и оболочками мозга), размеры дефекта костей черепа.
- Возможна также консультация детского невролога, нейрохирурга.
Лечение черепно-мозговые грыжи
- Лечение только хирургическое: иссечение грыжевого мешка (выпячивание, стенки которого образованы кожей и оболочками мозга), его содержимого (по возможности сохраняя мозговую ткань) и закрытие костного дефекта черепа.
Осложнения и последствия
- Неврологический дефект остается на всю жизнь: слабость (до полного отсутствия силы и обездвиженности) в мышцах, косоглазие, отсутствие речи, нарушение мышечного тонуса и т.п.
- Умственная неполноценность: нарушение формирования интеллекта, выражающееся в неспособности к чтению, письму, выполнению какого-либо труда (умственного и физического).
- Риск летального исхода от обездвиженности и присоединения вторичных инфекций (пневмония, пиелонефрит и др.).
Профилактика черепно-мозговые грыжи
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
М.С.Гринберг – Нейрохирургия, 2010 г.
H. Richard Winn et al. (eds.) — Youmans Neurological Surgery (6th ed., Vol. 1-4) – 2011 г.
Essentials of Neurosurgery (by M. B. Allen, R. H. Miller), 1994 г.
- Выбрать подходящего врача педиатр
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Черепно-мозговые грыжи возникают вследствие порока развития черепа и головного мозга, при котором через имеющийся врожденный дефект костей черепа про¬исходит выпячивание наружу мозга и его оболочек. Грыжи возникают по средней линии в местах слияния эмбриональных зачатков, из которых формируется черепно-лицевой скелет. Наиболее часто они локализуются в области лобно-носового шва и у внутреннего угла глаза (передние мозговые грыжи), несколько реже — в затылочной области (задние мозговые грыжи).
Менингоцеле — выпячивание мягкой оболочки головного мозга через дефект в черепе и твердой оболочке. В области грыжевого образования мягкая оболочка утолщена, имеет студневидную консистенцию. Твердая оболочка не участвует в образовании грыжевого мешка, а прикрепляется к краям дефекта кости со стороны по¬лости черепа.
Менингоэнцефалоцеле — наиболее частый вид мозговых грыж, при котором в грыжевом мешке кроме оболочек имеется измененное мозговое вещество.
Менингоэнцефалоцистоцеле — выпячивание оболочек и ткани мозга вместе с частью желудочка мозга (при передних мозговых грыжах — переднего рога одного из боковых желудочков, при задних грыжах — заднего рога).
Лечение при черепно-мозговых грыжах
Лечение при черепно-мозговых грыжах хирургическое. Сущность операции заключается в удалении гры¬жевого мешка и его содержимого, пластике костного де¬фекта черепа, а при передних мозговых грыжах еще и максимально возможном устранении косметического дефекта с помощью методов пластической хирургии.
Хирургическое лечение при передних мозговых грыжах
В большинстве случаев доступ интракраниальный. Разрез мягких тканей дугообразный на 1 см кзади от передней границы волос. Кожно-апоневротический лос¬кут отсепаровывают и отворачивают книзу. В лобной кости образуют двусторонний, симметричный костно-надкостничный лоскут трапециевидной или треугольной фор¬мы, который отворачивают в сторону на надкостничной ножке. Линейным разрезом параллельно нижнему краю трепанационного окна вскрывают твердую оболочку. Прошивают и пересекают верхний сагиттальный синус и серп большого мозга. Лобные доли шпателями приподнимают и отводят от дна передней черепной ямки, выделяют гры¬жевое отверстие, в котором путем коагуляции отсекают мозговую ткань. Ложкой осторожно в пределах возмож¬ного через грыжевое отверстие удаляют содержимое грыжи. После этого грыжевой мешок уменьшается и сморщивается, что в отдельных случаях исключает необходимость его удаления. Грыжевое отверстие в кости закрывают лоскутом из консервированной твердой оболочки либо лоскутом из оболочки, отсепарованной рядом с грыжевыми воротами, либо мышечным лоскутом. Вместо швов удобно использовать медицинский клей. Твердую оболочку зашивают наглухо. Костный лоскут укладывают на место и фиксируют швами. Мягкие ткани зашивают в один слой.
Второй этап хирургического лечения направлен на удаление грыжевого мешка и максимально возможное устранение косметического дефекта лица. Его должен производить хирург-косметолог, владеющий методами пластической хирургии. При грыжах небольших размеров, если отсутствует деформация костей носа и грыжевое отверстие в кости не превышает 1—1,5 см, может применяться экстракраниальный метод операции. У основания грыжевого мешка двумя овальными разрезами иссекают кожу. Шейку грыжевого мешка осторожно выделяют из окружающих тканей и в области костного дефекта распатором отделяют от его краев. В костном дефекте шейку прошивают и перевязы¬вают, после чего гры¬жевой мешок отсекают, а его культю погружают в полость че¬репа. Послойно зашивают рану.
Хирургическое лечение при задних мозговых грыжах
Окаймляющим разрезом иссекают кожу у основания грыжевого мешка. Шейку грыжевого мешка осторожно выделяют из окружающей подкожной клетчатки. При узкой шейке ее прошивают лигатурой и перевязывают, после чего грыжевой мешок отсекают, культю по¬гружают в полость черепа. Если шейка грыжевого мешка широкая, сначала отсекают грыжевой мешок, а затем культю шейки герметически ушивают непрерывным швом. При диаметре дефекта кости, превышающем 2 см, производят пластику консервированной костью, органическим стеклом или быстротвердеющей массой. Над трансплантатом послойно зашивают мягкие ткани.
Врождённая черепно-мозговая грыжа является пороком развития головного мозга, твёрдой мозговой оболочки и черепа. Мозговое вещество, заложенное и развивающееся за пределами полости черепа, имеет связь с мозгом через дефект черепа и твёрдой мозговой оболочки. Развивается за пределами мозгового черепа, помещаясь под мягкими тканями покровов головы. Врождённые черепно-мозговые грыжи, как и всякое врождённое уродство, редко встречаются изолированной. Ей обычно сопутствуют микроцефалия, краниостеноз, гидроцефалия, незаращение позвонков, косолапость, отсутствие пальцев или конечности, отсутствие или недоразвитие глазного яблока или другие уродства.
Причиной уродств по современным данным можно считать:
физические факторы: а). механические, б) термические, в).радиационные,
химические факторы: а)гипоксия, б)неполноценное питание, в)гормональные дискорреляции, г)тератогенные яды,
биологические факторы: а)вирусы, б)бактерии и их токсины, в)простейшие,
биологическая неполноценность половых клеток,
большая разница в возрасте супругов.
Черепно-мозговые грыжи встречаются редко, в среднем 1 на 4000-6000 новорождённых. Часть детей погибает сразу после рождения из-за разрыва грыжевого мешка и истечения ликвора или из-за сопутствующих тяжелых уродств. В тоже время небольшие базальные грыжи диагностируются много позже и не всегда.
Как и большинство уродств, грыжи всегда локализуются по средней линии черепа. Они подразделяются на передние (84,7%), задние (10,6%), базальные или нижние и сагиттальные вместе составляют 4,6%. Задние грыжи в отношении к затылочному бугру бывают верхними и нижними.
Клиническая картина врождённой черепно-мозговой грыжи складывается из местных проявлений, рентгенологической и МР- или RK-томографической картины и неврологических изменений. Местные изменения заключаются в грыжевом выпячивании, покрытого неизменённой кожей. Таким покров, к сожалению, бывает редко. Чаще имеются рубцовые изменения на коже мешка, что свидетельствует о перенесённом внутриутробном воспалении. Но ещё хуже, когда кожа поверхности грыжевого мешка истончена, синюшна, может быть с налётами фибрина на ней. Это опасно её разрывом. Иногда уже при рождении имеется дефект кожи и ликворея.
Передние грыжи очень деформируют лицевой скелет. Диспропорции проявляются, прежде всего, расширением переносицы, увеличением расстояния между глазницами, деформацией носовых костей. Края костного дефекта нередко можно пропальпировать. По характеру содержимого грыжевого мешка можно выделить несколько типов черепно-мозговых грыж:
- скрытая форма (имеется дефект черепа, но грыжи нет),
- отщеплённая черепно-мозговая грыжа (грыжевой мешок утратил связь с держимым черепа),
- менингоцеле – стенки мешка в виде уплотнённой арахноидальной оболочки, заполненной цереброспинальной жидкостью,
- энцефалоцеле – в грыжевом мешке переродившаяся мозговая ткань и ликвор,
- энцефалоцистоцеле – тоже, что энцефалоцеле, но значительный участок мозга в мешке с расширенным передним или задним рогом бокового желудочка.
О кожном покрове грыжевого мешка, смотри выше.
Неврологические расстройства больных с черепно-мозговыми грыжами весьма разнообразны. Прежде всего, необходимо подчеркнуть отставание этих детей в умственном развитии, кроме того, у них могут быть парезы, эпилептические припадки. Безусловно, страдают и региональные черепные нервы, например, обонятельные, зрительные, отводящие нервы при передних грыжах.
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
Больных с врождёнными черепно-мозговыми грыжами лучше всего обследовать и лечить в детском нейрохирургическом отделении. На обзорных и прицельных краниограммах у них можно выявить локализацию и размеры костного дефекта, оценить размеры черепа и его швы. Однако наиболее полноценные данные о состоянии мозга, величины, характера и состояния грыжевого пролапса, костных грыжевых воротах может дать лишь ЯМР- и рентгеновская томографии.
Дифференциальный диагноз врождённой черепно-мозговой грыжи проводится с опухолями покровов черепа (дермоид, липома). Они, прежде всего, не пульсируют, не напрягаются при плаче и крике ребёнка, не уменьшаются в размерах при надавливании на них. Труднее бывает отличить грыжу от полипа и аденоидов. Во всех перечисленных случаях, как уже писалось выше, на помощь приходит ЯМР-томография.
Черепно-мозговые грыжи нужно оперировать. Целью операции является отсечение грыжи, герметизация полости черепа, с одновременной пластикой костного дефекта. Если позволяют обстоятельства, то это лучше делать в 3-х летнем возрасте. При истонченной коже, угрожающей разрывом её подобает делать незамедлительно. Операция заключается в интракраниальном, через трепанацию черепа подходе к грыжевым воротам. Далее надлежит отделить твёрдую мозговую оболочку от костей вблизи грыжевого отверстия и наложить лигатуру на шейку мешка, после чего он отсекается. Хирурга здесь поджидают две трудности. Первая в довольно прочном сращении оболочки с костями черепа у детей до трёхлетнего возраста. Вторая – большой костный дефект. В настоящее время на помощь пришли медицинские клеи, позволяющие герметизировать большие дефекты собственной оболочки донорской. Вторым этапом операции является пластика костного дефекта. Её можно выполнить либо донорской костью, либо быстро твердеющей пластмассой. Спустя 5-7 месяцев после успешно проведённой первой операции, как правило, делается пластическая операция на лице.
Противопоказанием к операции удаления грыжи служат:
- тяжелые формы грыжи с экзоэнцефалией,
- быстро прогрессирующая водянка головного мозга,
- менингит,
- выраженная степень умственной отсталости,
- другие врождённые уродства, несовместимы с жизнью.

Энцефалоцеле- черепно-мозговая грыжа, довольно редкий порок развития (встречается у 1 из 4000-8000 новорожденных), при котором через дефекты в костях черепа пролабируют (выпячиваются) оболочки мозга, а иногда и его вещество.
Возникновение черепно-мозговых грыж связывают с нарушением развития черепа и мозга в ранних стадиях эмбрионального периода, когда происходит закладка мозговой пластинки и замыкание ее в мозговую трубку.
Энцефалоцеле часто сочетается с микроцефалией, гидроцефалией, spina bifida, а также входит в состав синдрома Меккеля.
Синдром Меккеля - заболевание с аутосомно-рецессивным типом наследования, которое включает симптомы: затылочное энцефалоцеле, поликистоз почек и постаксиальная полидактилия (дополнительный шестой палец за мизинцем).
По анатомическому строению черепно-мозговые грыжи подразделяют на:
1. Менингоцеле — форма, при которой содержимым грыжевого мешка являются только оболочки мозга (мягкая и паутинная) и мозговая жидкость. Твердая мозговая оболочка и мозговое вещество остаются интактными.
2. Энцефалоцеле (энцефаломенингоцеле)— истинная черепно-мозговая грыжа. Содержимым грыжевого мешка являются мозговые оболочки и измененная мозговая ткань.
3. Энцефалоцистоцеле — наиболее тяжелая форма, когда содержимым грыжевого мешка является мозговое вещество с частью расширенного желудочка мозга.
Формы мозговых грыж: а – менингоцеле; б – энцефалоцеле; в - энцефалоцистоцеле
По локализации энцефалоцеле подразделяются (Суванвел и Суванвел- Гринберг) на:
I. Затылочное: часто включает сосудистые структуры.
II. Свода черепа:
б) переднего родничка,
д) заднего родничка.
III. Лобно-этмоидальное (синципитальное):
а) носо-лобное: наружный дефект в области назиона,
б) носо-решетчатое: дефект находится между носовой костью и носовым хрящом,
в) носо-орбитальное: дефект в передне-нижней части медиальной стенки орбиты.
а) трансэтмоидальное: выпячивание в носовую полость через дефект продырявленной пластинки,
б) сфено-этмоидальное: выпячивание в задней части носовой полости,
в) транссфеноидальное: выпячивание в основную пазуху или носоглотку через сохраненный кранио-фарингеальный канал (слепое отверстие),
г) фронто-сфеноидальное или сфено-орбитальное: выпячивание в орбиту через верхнюю орбитальную щель.
Факторы, которые влияют на неправильную закладку нервной трубки во время беременности:
• Внутренние (генетическая предрасположенность).
• Внешние: употребление наркотиков, алкоголя, курение, инфекционные болезни во время беременности (токсоплазмоз, краснуха).
Симптомы черепно-мозговых грыж:
• Видимое мягкое выпячивание на голове, лице, в носу.
• Затруднение носового дыхания: ребенок при этом дышит преимущественно ртом.
• Истечение прозрачной жидкости (ликвор — цереброспинальная жидкость) из носа.
При обнаружении у ребёнка указанных выше симтомов следует обратиться к специалистам:
1. Нейрохирургу – определяет показания к оперативному вмешательству и его сроки.
2. ЛОР – определяет объёмное образование носовой полости в случае базальных грыж, признаки ликвореи.
3. Невропатологу – оценивает наличие неврологической симптоматики, задержку темпов развития ребёнка.
4. Офтальмологу – оценивает воздействие грыжи на зрительные пути, признаки внутричерепной гипертензии по результатам осмотра глазного дна.
5. Педиатру – оценивает наличие других аномалий развития органов и систем, соматическую патологию.
6. Генетику – выявляет наличие генетического характера заболевания, вероятности аномалий других органов и систем и прогноз повторения схожей патологии у следующего ребёнка
Пренатальная диагностика черепно-мозговых грыж
Диагноз можно поставить еще во время беременности. В случае большой опухоли возможно выявление патологии на УЗИ уже в начале беременности, также можно сделать необходимые выводы по изменениям анализов крови (в случае энцефалоцеле повышается концентрация белка АФП — альфафетопротеина), а также по анализу околоплодных вод.
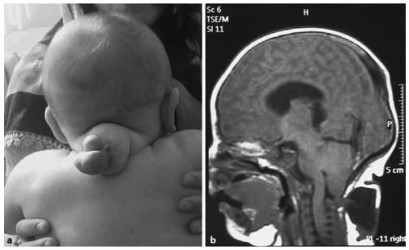
Дифференциальная диагностика черепно-мозговых грыж
Передние черепно-мозговые грыжи дифференцируют с дермоидными кистами, которые иногда располагаются у внутреннего угла глаза. Иногда черепно-мозговую грыжу принимают за липому, гемангиому и лимфангиому. Если имеет место внутриносовая мозговая грыжа, то ее путают с полипом носа.
Инструментальные методы обследования:
• Спиральная компьютерная томография (Sp-КТ).
• Эндоскопическое исследование полости носа.
Лечение черепно-мозговых грыж
Оперативное вмешательство обычно предпринимают в возрасте 1-3 лет. При быстро увеличивающихся грыжах и угрозе прорыва оболочек операция производится в любом возрасте, в том числе и у новорожденных.
Существует множество вариантов оперативного вмешательства при этой патологии, каждая из которых применяется в зависимости от характера черепно-мозговой грыжи.
Общий принцип – это иссечение грыжевого мешка и пластика грыжевых ворот – закрытие дефекта черепа во избежание рецидива грыжи.
Среди предложенных многочисленных способов оперативного лечения черепно-мозговой грыжи выделяют два основных: экстра- и интракраниальный.
Экстракраниальный способ заключается в удалении грыжевого мешка и закрытии дефекта кости без вскрытия полости черепа. Его применяют при отшнуровавшихся грыжах и небольших дефектах кости у детей в возрасте до 1 года.
Для закрытия дефекта используют аутотрансплантат из большеберцовой кости, хрящевые пластинки черепа плода, расщепленное ребро, консервированную костную ткань и др. У новорожденных пластика дефекта возможна за счет мягких тканей.
Интракраниальный способ — закрытие внутреннего отверстия костного дефекта с подходом к нему из полости черепа — применяют у детей старше года. Операцию производят в два этапа. Первый этап — интракраниальная пластика дефекта костей черепа, второй этап — удаление грыжевого мешка и пластика носа (выполняют через 3—6 мес).
После операции ребёнок в течение суток переводится в общее отделение, где пребывает с родителями. Спустя неделю его выписывают домой.
Период наблюдения после операции
В обязательном порядке ребёнок наблюдается оперирующим хирургом и ЛОР-хирургом в течение нескольких лет после операции. Срок наблюдения зависит от формы энцефалоцеле и возраста пациента, в котором он был прооперирован.
Первое обследование после операции, как правило, проводится через 3-6 месяцев. Перед консультацией необходимо провести Sp-КТ и МРТ – исследование.
Ранняя диагностика и своевременное лечение - ключи к успеху в коррекции аномалий лица. Если удается вовремя скорригировать костный дефект, то в дальнейшем кости ребенка начинают расти нормально.
Читайте также:


