Врожденные инфекционные заболевания у новорожденных
Внутриутробные инфекции
Ведущей причиной перинатальной смертности является инфекционная патология. К внутриутробным относят инфекционные заболевания, которые возникают вследствие анте- или интранатального инфицирования.
Решающим фактором в развитии любого инфекционного заболевания плода является период, в который наступило внутриутробное заражение. Большая часть зародышей, поврежденных в первые 2 недели беременности (бластопатии), обычно элиминируются путем спонтанных абортов. Эмбриопатии (3-10 недель) заканчиваются либо гибелью эмбриона, либо формированием врожденных пороков развития. При инфицировании в ранний фетальный период (до 28 недель) нередко возникает задержка внутриутробного развития с низкой массой тела при рождении. При позднем инфицировании возникают генерализованные инфекционные процессы, напоминающие сепсис, но протекающие более тяжело, со значительными повреждениями в головном мозге, печени, миокарде, легких.
Инфекционные фетопатии чаще вызываются вирусами, а также простейшими, микоплазмой, хламидиями, реже бактериями. Внутриутробное инфицирование в большей мере зависит от нарушения проницаемости плаценты, от степени вирулентности возбудителя, массивности инфицирования, пути проникновения инфекции.
Диагностика трудна, лечение малоэффективно. Прогноз неблагоприятный.
Этиология и патогенез
Заболевание вызывается вирусами рода Herpes virus. Они поражают слюнные железы человека. Болеют преимущественно новорожденные и дети грудного возраста. Инфицирование происходит - трансплацентарно. Для цитомегалии характерно образование цитомегалов - гигантских клеток с включениями в ядрах. Эти клетки обнаруживаются в слюне, моче, ликворе и всех органах.
Врожденная цитомегаловирусная инфекция протекает обычно в генерализованной форме. Наиболее типичным ее проявлением считается желтуха, возникающая в связи с закупоркой желчных ходов цитомегалами. В крови определяется фракция прямого билирубина, периодически обесцвеченный кал, темная моча. Увеличиваются печень, селезенка, нарастает дистрофия, возможны геморрагии на коже.
Диагноз подтверждается обнаружением типичных цитомегалов в секрете слюнных желез, моче, ликворе. Дифференцируют от гемолитической болезни новорожденных, атрезии желчных ходов, врожденного гепатита, гемолитической анемии.
Лечение симптоматическое, а также противовирусное.
Прогноз неблагоприятный, случаи выздоровления редки, у выживших - симптомы поражения ЦНС.
Простой герпес
Этиология и патогенез
Заболевание вызывается вирусом простого герпеса Herpes simplex. Вирус длительно циркулирует в организме человека, в основном в латентной форме, активизируется во время различных стрессовых ситуаций, в том числе при беременности. Плод инфицируется при похождении через родовые пути, входными воротами являются слизистые оболочки и кожа. Возможна трансплацентарная передача вируса.
Плод или рождается с признаками инфекции, или они появляются в первые 1-2 недели жизни. Патогномоничным признаком является везикулярная сыпь на коже, слизистых оболочках полости рта и глаз. Обычно отмечаются желтуха с увеличением прямого билирубина, гепатоспленомегалия, неврологическая симптоматика.
Диагноз подтверждается данными вирусологического исследования. Используют также серологические исследования. Простой герпес следует отличать от цитомегалии, микоплазменной инфекции, листериоза, гемолитической болезни новорожденных, врожденного сифилиса.
Лечение начинают с местного применения интерферона, а также переливания крови, введения иммуноглобулина, дезинтоксикационных и симптоматических средств.
Летальность - 50 %. У выздоровевших детей нередко наблюдаются стойкие изменения в ЦНС.
Этиология и патогенез
Заболевание вызывается простейшими Toxoplazma gondii. Плод инфицируется трансплацентарно. При попадании паразита в организм плода возникают васкулиты. Вокруг сосудов образуются воспалительные гранулемы, выявляются свободные токсоплазмы и скопления их в виде цист и псевдоцист. Они обнаруживаются в мозге, мышцах, надпочечниках и др.
Для врожденной формы характерно поражение мозга и глаз. Если заражение произошло внутриутробно в конце беременности, то наблюдаются симптомы острого менингоэнцефалита с лихорадкой, пятнисто-папулезной и геморрагической сыпью, желтухой, гепатоспленомегалией. По окончании острого периода отмечаются гидро- или микроцефалия, судорожный синдром, иногда различные симптомы поражения глаз.
Диагноз подтверждается при выделении возбудителя из спинно - мозговой жидкости, крови, мочи. Также проводят серологическую пробу Сейбина-Фельдмана. Токсоплазмоз следует отличать от другой врожденной патологии (краснухи, радиации), родовой травмы ЦНС, цитомегалии, гемолитической болезни новорожденных.
Специфическое средство - хлоридин внутрь по 0,5-1 мг/кг в сутки в 2-3 приема в течение 2-3 дней. Проводят 2-3 курса.
Прогноз в основном неблагоприятный.
Этиология и патогенез
Листериоз относится к группе зоонозов. Возбудитель (Listeria monocytogenes) - короткая грамположительная палочка. Плод заражается трансплацентарно. Листериоз сопровождается образованием мелких воспалительных гранулем с некротическим очагом, которые обнаруживаются на поверхности и в толще мозга, в ткани легких, печени, селезенки, на миндалинах, в кишечнике.
Заболевание протекает тяжело, напоминает сепсис, проявляется сразу после рождения. Наблюдаются расстройства дыхания и кровообращения, часто дети рождаются в асфиксии. Печень и селезенка увеличиваются, развивается надпочечниковая недостаточность. Кожа цианотичная, характерна мелкопапулезная и геморрагическая сыпь. Симптомы поражения ЦНС напоминают менингит или энцефалит.
Диагноз: учитывают контакт с животными, птицами, отягощенный акушерско-гинекологический анамнез, особенности клиники у новорожденного, результаты реакции агглютинации и связывания комплемента, а также бактериологического исследования мекония после рождения.
Лечение - ампициллин (200 мг/кг в сутки в/м).
Прогноз. Летальность составляет 70 %.
Микоплазменная инфекция
Этиология и патогенез
Возбудителем заболевания являются микоплазмы - мелкие грамотрицательные бактерии. Инфицирование плода происходит в анте- или интранатальном периоде. При микоплазменной инфекции поражаются ЦНС, печень, легкие, почки, селезенка. В них выявляются отек, циркуляторные расстройства, геморрагии, лимфоидные инфильтраты, микоплазмы обнаруживаются внутриклеточно.
Заболевание у новорожденного протекает, как правило, генерализованно. Наиболее часто отмечаются симптомы врожденной пневмонии. Обращают внимание бледно-серая окраска кожи, желтуха, увеличение печени, реже селезенки, геморрагический синдром, признаки поражения головного мозга.
Диагноз подтверждается серологическим исследованием крови (реакция связывания комплемента) и выделением микоплазм из крови, спинно - мозговой жидкости, мочи, секрета бронхов. Микоплазменную инфекцию дифференцируют от листериоза, цитомегалии, герпетической инфекции, врожденного сифилиса.
Антибиотики группы макролидов - эритромицин в дозе 20-40 мг/кг в сутки внутрь или внутривенно в зависимости от тяжести состояния.
Врожденный сифилис
Этиология и патогенез
Возбудитель - бледная трепонема. Инфицирование плода происходит трансплацентарно или при прохождении через родовые пути. В организме плода трепонема размножается и распространяется во все органы, вызывая в них инфильтративно-продуктивный процесс с образованием гумм.
Врожденный сифилис может проявиться сразу после рождения или в первые дни, недели и месяцы жизни ребенка. Наиболее характерны специфические поражения кожи, слизистых оболочек, глаз, печени, селезенки, нервной, дыхательной и костной систем. Кожа бледная грязновато-серого оттенка с диффузной пятнисто-папулезной сыпью. Ранним симптомом является сифилитический насморк, затрудняющий носовое дыхание, позже происходит разрушение носовой перегородки и твердого неба. Выявляются признаки менингита, энцефалита. Характерны изменения костной системы в виде периостальных наложений и остеохондритов. Отмечается увеличение печени и селезенки. В крови - снижение уровня эритроцитов, гемоглобина, лейкоцитоз.
Диагноз подтверждается положительной реакцией Вассермана у матери или новорожденного.
Большие дозы пенициллина - 500 000 ЕД/кг в сутки, на курс 2-4 млн ЕД, всего 6 курсов с интервалом 2 недели. Летальность 20-30 %, особенно при тяжелых висцеральных формах.
Локализованные гнойно-воспалительные заболевания
Постнатальное инфицирование, особенно бактериальной флорой, обычно ведет к развитию локализованных гнойно-воспалительных заболеваний или при снижении иммунитета к генерализации инфекционного процесса - сепсису.
А. Омфалит - воспаление пупочной области, может быть катаральным и гнойным. Обычно пупочная ранка эпителизируется до 14-го дня жизни. При наличии воспаления процесс затягивается, пупочное кольцо становится отечным и гиперемированным. Из пупочной ранки сочится серозно-гнойное отделяемое. Эти симптомы могут сопровождаться нарушением общего состояния, повышением температуры тела. При распространении воспаления по пупочным сосудам возможны развитие тромбоза пупочных вен и генерализация процесса с переходом его в сепсис. Омфалит может закончиться флегмоной брюшной стенки и перитонитом.
Лечение состоит в ежедневной обработке пупочной ранки 3%-ным раствором перекиси водорода с последующим подсушиванием 70 % - ным спиртом, 1-2%-ным спиртовым раствором бриллиантового зеленого. При гнойных выделениях накладывают повязку с гипертоническим раствором.
Б. Пемфигус новорожденных (пузырчатка) - контагиозное инфекционное заболевание, при котором на коже образуются поверхностные разной величины пузыри с мутным содержимым. Локализация - грудь, живот, внутренние поверхности конечностей. Пузыри легко лопаются, оставляя эрозии, которые покрываются корочкой. Иногда пемфигус протекает в злокачественной форме эксфолиативного дерматита новорожденных (болезнь Риттера), при котором слущивание эпидермиса происходит большими пластинками, обнажая сосочковый слой кожи.
В. Абсцесс - гнойник, сопровождается гиперемией и инфильтрацией глубоких слоев кожи с флюктуацией в центре. При подозрении на абсцесс производят прокол предполагаемого гнойника с попыткой отсосать гной. При наличии гноя делают разрез, в рану вставляют турунду с гипертоническим раствором.
Г. Флегмона новорожденных - гнойное воспаление подкожной жировой клетчатки с расплавлением ее и последующим некрозом кожи. Лечение хирургическое.
Д. Конъюнктивит может быть катаральным и гнойным. Характеризуется отеком и гиперемией век, может быть гнойное отделяемое. Лечение - промывание глаз слабым раствором перманганата калия, закапывание 20%-ного раствора альбуцида.
Е. Гнойный менингит - одна из самых тяжелых и опасных для жизни форм гнойной инфекции новорожденных. Вызывается преимущественно условно-патогенной кишечной флорой, стафилококками, стрептококками.
Клиническая картина характеризуется стертостью. Выраженные менингеальные знаки обычно отсутствуют. Отмечаются вялость ребенка, периодически сменяющаяся беспокойством, снижение аппетита или отказ от груди, срыгивания и рвота, подъем температуры тела, снижение массы тела, акроцианоз, вздутие живота. Возможны вздрагивания, гиперестезия, симптом Грефе, плавающие движения глазных яблок, тремор, вынужденная поза. При появлении одного или нескольких из этих симптомов необходимо произвести спинномозговую пункцию. При гнойном менингите опалесцирующая или мутная жидкость вытекает под повышенным давлением. Цитоз преимущественно нейтрофильный.
Лечение антибактериальное, проводят двумя антибиотиками одновременно в максимальных дозах удлиненным курсом со сменой препаратов через 2-3 недели. Выбор антибиотиков с учетом чувствительности и клинического эффекта. Проводят также противосудорожное, дегидратационное и дезинтоксикационное лечение. Прогноз при адекватном лечении может быть благоприятным. После выздоровления часто остаются органические изменения со стороны ЦНС и формируются гидроцефалия, эпилепсия, задержка психомоторного развития.
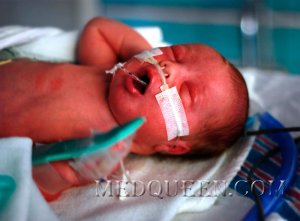
Сепсис новорожденных Инфекционные заболевания у новорожденных: Омфалит, Везикулопустулез, Меланоз, Пузырчатка, Флегмона новорожденных, Конъюнктивит, Менингит новорожденных, Сепсис новорожденных.
Омфалит - воспаление пупка. Как правило пупочная ранка заживает примерно к 14-дневному возрасту, но в некоторых случаях она воспаляется и может нагноится. В этом случае кожа вокруг ранки становится отечной, красной, а из пупка начинает выделятся сначала сукровица, а потом гной. При омфалите ребенок становится беспокойным, у него повышается температура тела. Особенно опасны случаи, когда воспаление переходит на пупочные сосуды, которые становятся болезненными и тяжистыми, а при пальпации (ощупывании) ощущаются под кожей плотные жгуты. Такой процесс представляет опасность прежде всего тем, что может привести к флегмоне передней брюшной стенки, сепсису, перитониту, тромбозу пупочной вены.
После рождения ребенка нужно ежедневно следить за пупочной ранкой: обрабатывать пупочную ранку 3% раствором перекиси водорода, удалять образующиеся в ней корочки стерильной ватной палочкой и смазывать пупочную ранку 5% раствором перманганата калия. Стоит обратить внимание, что все эти процедуры, чтобы не занести в пупочную ранку инфекцию, нужно выполнять чисто вымытыми руками.
В случае возникновения воспаления пупка, следует продолжать выполнять ежедневные процедуры по уходу (описанные выше), а также добавить специальные повязки (которые смачивают гипертоническим раствором - NaCl 10%), и чередовать их с повязками пропитанных мазью Вишневского. В случае, когда состояние ребенка вызывает беспокойство, нужно обязательно обратиться к врачу, так как может потребоваться госпитализация и назначение антибактериальной терапии.
Везикулопустулез - единичные или множественные пузырьки, которые заполнены гнойной или прозрачной жидкостью, расположенные на покрасневшем основании, что говорит о воспалительном процессе. Как правило они появляются на внутренних поверхностях конечностей, туловище, в складках кожи.
В большинстве случаев везикулопустулез появляется на 1-3-й день после родов. В редких случаях везикулопустулез наблюдается сразу после родов. Следует отличать везикулопустулез от меланоза (при меланозе везикулы не имеют покрасневшего основания, они заполнены прозрачной жидкостью и не имеют четкой локализации, т.е. могут быть везде).
В случае возникновения везикулопустулеза пузырьки следует обрабатывать 70% раствором этилена (этилового спирта) с последующей обработкой зеленкой. Учитывая тот факт, что везикулопустулез как правило возникает у детей, чьи матери инфицированные стафилококком, он может быть предвестником сепсиса. Поэтому местное лечение везикулопустулеза сочетают с антибактериальной терапией.
Меланоз - аллергическая реакция неизвестной этиологии (причина появления не выяснена), которая не требует лечения, в отличие от везикулопустулеза.
Пузырчатка - острое инфекционное заболевание, при котором на коже ребенка образуются разного размера вялые пузырьки с мутным содержанием. Как правило они появляются на животе, груди, внутренних поверхностях конечностей. В отличие от сифилитической пузырчатки, в этом случае пузырьки никогда не появляются на поверхности стоп и ладошек. Эти пузырьки легко лопаются и оставляют эрлзированную поверхность на коже.
Пузырчатку лечат в больничных условиях с применением антибактериальной терапии. Пузырьки снимают, а эрозированная поверхность обрабатывается 5% раствором перманганата калия.
Флегмона новорожденных - гнойное воспаление подкожной клетчатки с дальнейшим ее расплавлением и некрозом кожи. В связи с тем, что кожа новорожденных обильно снабжается кровью, флегмона распространяется очень быстро. У ребенка повышается температура тела, он становится беспокойным, срыгивает, быстро распространяется покраснение по поверхности кожи. Это заболевание очень опасное! Поэтому ребенка необходимо срочно госпитализировать!
Конъюнктивит - воспаление конъюнктивы глаза, которое делится на два вида: катаральный и гнойный. При конъюнктивите слизистая оболочка глаза становится отечной, она краснеет и из нее начинает выделяться гной, который скапливается на ресницах и уголках глаз.
При лечении конъюнктивита используют очень слабый раствор марганца, которым промывают глаз с помощью пипетки, с последующим закапыванием сульфацила натрия (альбуцида) или левомицетиновых капель.
Менингит у новорожденных в большинстве случаев возникает как осложнение вышеперечисленных заболеваний, если их лечение было неэффективным или вовсе не лечилось, особенно если у ребенка на момент рождения наблюдались поражения нервной системы в результате асфиксии. Менингит у новорожденных возникает как правило в конце первой недели жизни или немного позже.
При менингите ребенок становится вялым, отказывается от питания, постоянно срыгивает. Вялость может меняться беспокойством, а срыгивания - рвотой. У ребенка повышается температура тела, кожа становится бледной, начинаются судороги. Ребенок принимает характерную позу - выпрямленные конечности и запрокинутая назад голова. Также отмечается взбухание большого родничка.
Если у ребенка наблюдаются все вышеперечисленные симптомы, следует немедленно вызывать “скорую помощь”, так как ребенок требует немедленной госпитализации. Чем быстрее будет оказана квалифицированная медицинская помощь, тем у ребенка больше шансов выжить и не остаться инвалидом.
Сепсис как правило развивается у слабых новорожденных: с небольшой массой тела, недоношенных, с родовой травмой, асфиксией, детей на искусственном вскармливании, а также в результате генерализации (осложнений) описанных выше локальных инфекций. Сепсис случается в результате снижения иммунитета ребенка, а также с ослабеванием его защитных механизмов. Бактерии в очаге инфекции начинают быстро размножаться и с током крови начинают разноситься по всему организму - начинается бактериемия. Бактерии в свою очередь выделяют токсины, которые вызывают отравление всего организма - токсемия.
Сепсис у новорожденных имеет две формы: септикопиемия и септицемия.
Септикопиемия имеет в организме первичные (везикулопустулез, омфалит) и вторичные (пневмония, остеомиелит, абсцесс, менингит) очаги инфекции. Это сопровождается гипотрлфией, интоксикацией, анемией. У ребенка наблюдается побледнение кожи, повышается температура тела, вялость, срыгивание, понос, рвота, отказ от пищи. В некоторых случаях кожа ребенка становится желтушной. Также страдает сердечно-сосудистая система: тахикардия (учащенное сердцебиение), приглушенные тоны сердца. Дыхание становится частым. Также происходит вздутие живота и нарушение стула, в некоторых случаях начинается кишечная непроходимость.
Септицемия проявляется общей интоксикацией, нарушением работы сердечно-сосудистой системы, нарушением обменных процессов при отсутствии гнойных очагов. Ребенок вялый, тонус мускулатуры снижен, появляется отдышка, тоны сердца глухие, живот вздут. В отличие от септикопиемии, течение септицемии быстрое, в результате чего ребенок может умереть.
Лечение таких больных нужно начинать как можно быстрее в условиях стационара.
Детские болезни
Общее описание
Врожденные вирусные инфекции — это группа инфеционно-воспалительных заболеваний плода и новорожденного вирусной этиологии.
Врожденные вирусные инфекции регистрируются у новорожденных в результате внутриутробного или интранатального инфицирования плода различными вирусами. Источником заражения является мать-вирусоноситель, которая может инфицировать плод трансовариальным и трансплацентарным путями, а также восходящим проникновением вируса через урогенитальный тракт или, возможно, нисходящим путем через маточные трубы. При внутриутробном инфицировании клиническая картина врожденных вирусных инфекций у плода и новорожденного зависит от срока заражения и в меньшей степени от этиологии вируса. При интранатальном заражении передача инфекции осуществляется контактным путем или при аспирации околоплодных вод.
Врожденная краснуха возникает при тератогенном действии вируса в период внутриутробного развития плода. Источником инфекции является впервые заболевшая краснухой беременная женщина. Особенно опасно воздействие вируса в первые три месяца беременности: могут развивиться тяжелые повреждения плода.
Врожденная цитомегаловирусная инфекция возникает только у человека, особенно восприимчивы плод и новорожденные дети. При врожденной цитомегалии вирусы проникают через плаценту к плоду, что приводит к мертворождению, недоношенности и врожденным аномалиям развития. При инфицировании в период родов у новорожденного отмечается локализованное поражение слюнных желез или генерализованные изменения в головном и спинном мозге, печени, селезенке и других органах. При снижении иммунореактивности организма, наличие сопутствующих заболеваний и ослабленных людей цитомегаловирус может длительно персистировать в иммунной системе, обуславливая хроническое течение болезни.
Возбудитель заболевания — вирус простого герпеса 1 и 2 типов, устойчивый во внешней среде при высушивании и низкой температуре. Вирус сохраняется в организме на протяжении всей жизни, вызывая рецидивы болезни под влиянием провоцирующих факторов. Рецидивирующее течение заболевания обусловлено иммуносупрессивным действием вируса на факторы местного иммунитета и прочной связи с форменными элементами крови. Инкубационный период длится от 2 до 14 дней.
Симптомы врожденных вирусных инфекций
Симптомы врожденной краснухи
Клинически у ребенка возможны разнообразные изменения: от вирусоносительства до грубых аномалий развития. Типичными признаками врожденной краснухи является триада Грегга: катаракта (слепота), порок сердца и глухота. Заболевание может проявляться тяжелым поражением головного мозга (микроцефалия, гидроцефалия, умственная отсталость), глаз (микрофтальмия, глаукома, ретинопатия), пороками развития опорно-двигательного аппарата, мочеполовой и пищеварительной систем. Ранним проявлением врожденной краснухи является образование множественных геморрагий, обусловленных тромбоцитопенией. Характерно развитие гепатита, гемолитической анемии и интерстициальной пневмонии.
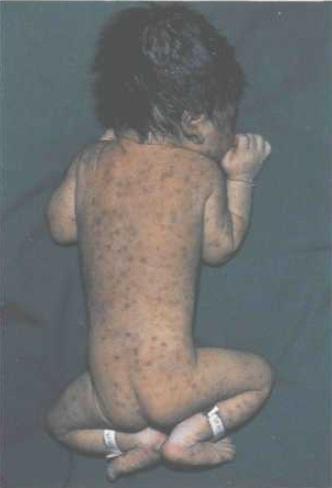
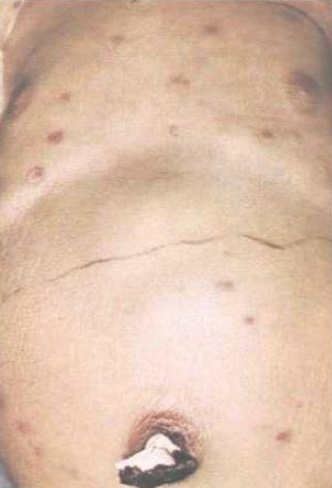
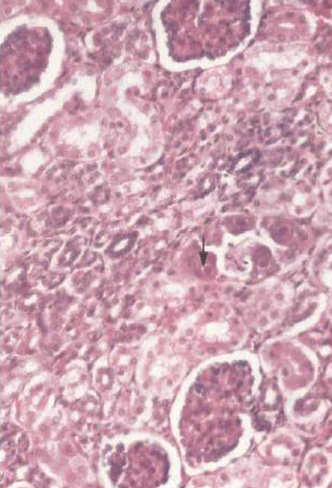
Симптомы врожденной цитомегаловирусной инфекции
Клинически может развиваться у новорожденного или спустя несколько лет. Клинические проявления сразу после рождения характеризуются тяжелым состоянием, гипотрофией, лихорадкой и типичной триадой симптомов: желтуха, гепатоспленомегалия и геморрагический синдром вследствие тромбоцитопении. У детей нередко выявляются пороки развития сердца, почек и ЦНС. При генерализации воспалительного процесса возможен летальный исход. При позднем развитии заболевания у детей регистрируются нарушение слуха, зрения и отставание в нервно-психическом развитии.
Симптомы неонатального герпеса
При локализованной форме на месте внедрения образуются асимметричные герпетические высыпания в виде сгруппированных пузырьков размером от 2 до 10 мм. Наиболее частая кожная локализация сыпи по краю губ, крыльев носа, лба, щеки и подбородка. При вирусном поражении слизистых оболочек возникает пузырьки или афты в полости рта, глотки, уретры и вульвы. При поражении глаз возникает катаральный, фолликулярный или везикулезно-язвенный конъюнктивит. Локализованная герпетическая инфекция может сопровождаться умеренной лихорадкой, незначительным ухудшением самочувствия и болезненностью в области высыпаний. Пузырьки быстро вскрываются, образуя эрозии, покрытые геморрагическими корочками. Заживление происходит через 1–2 недели с остаточной гиперемией, но без пигментации. Одновременно могут увеличиваться регионарные лимфоузлы.
Для генерализованной формы герпеса характерно прогрессирующее ухудшение общего состояния, срыгивания, нарушение терморегуляции. На различных участках тела появляются сгруппированные везикулы, местами сливающиеся, образуя массивные корки. Типичны полиорганные поражения с вовлечением в воспалительный процесс нервной системы (энцефалит, менингит) и висцеральных органов (гепатит, пневмония, нефрит). Может присоединяться вторичная бактериальная инфекция, усугубляя течение вирусной.
Диагностика врожденных вирусных инфекций
Диагностика врожденной краснухи
Диагноз устанавливается на основании типичной клинической картины и лабораторного обследования, которое включает вирусологический и серологический методы. Основным методом диагностики является ИФА, позволяющий определить специфические IgM-антитела или нарастание антител в РПГА. Дифференциальный диагноз проводится с корью, энтеровирусными экзантемами и медикаментозной аллергией.
Диагностика врожденной цитомегаловирусной инфекции
Прижизненный диагноз поставить сложно. Решающее значение имеет обнаружение ДНК-вируса методом ПЦР и специфических антител IgM в активную фазу болезни и антител IgG в стадию стихания процесса.
Лечение врожденных вирусных инфекций
Имеются противопоказания. Необходима консультация специалиста.


- Цитотект (специфический гипериммунный антицитомегаловирусный иммуноглобулин). Режим дозирования: новорожденным Цитотект вводится внутривенно при помощи перфузионного насоса со скоростью не более 5–7 мл/ч. При манифестных формах ЦМВИ Цитотект назначается: по 2 мл/кг/сут с введением через 1 день, на курс — 3–5 введений или по 4 мл/кг/сут — введение через каждые 3 дня — в 1-й день терапии, на 5-й и 9-й день терапии. В дальнейшем суточная доза снижается до 2 мл/кг/сут, и в зависимости от клинической симптоматики и активности инфекционного процесса Цитотект вводится еще 1–3 раза с тем же интервалом.
- Виферон (иммуномодулирующий препарат с противовирусным действием). Режим дозирования: новорожденным (в т.ч. недоношенным с гестационным возрастом более 34 недель) детям назначают Виферон 150 тыс. МЕ ежедневно по 1 суппозиторию 2 раза/сут с интервалом 12 ч. Курс лечения — 5 суток. Недоношенным новорожденным детям с гестационным возрастом менее 34 недель назначают Виферон 150 тыс. МЕ ежедневно по 1 суппозиторию 3 раза/сут с интервалом 8 ч. Курс лечения — 5 суток. Рекомендуемое количество курсов препарата Виферон при различных инфекционно-воспалительных заболеваниях у детей, в т.ч. новорожденных и недоношенных: ОРВИ, включая грипп, в т.ч. осложненные бактериальной инфекцией — 1-2 курса; пневмония (бактериальная, вирусная, хламидийная) — 1-2 курса; сепсис — 2-3 курса; менингит — 1-2 курса; герпетическая инфекция — 2 курса; энтеровирусная инфекция — 1-2 курса; цитомегаловирусная инфекция — 2-3 курса; микоплазмоз, кандидоз, в т.ч. висцеральный — 2-3 курса. Перерыв между курсами составляет 5 суток. По клиническим показаниям терапия может быть продолжена.
- Ацикловир (противовирусный препарат). Режим дозирования: при локализованных формах заболевания ацикловир применяют в суточной дозе 45 мг/кг/сут, при генерализованной инфекции и менингоэнцефалите — в дозе 60 мг/кг/сут. Препарат вводится в три приема внутривенной инфузией. Длительность лечения ацикловиром зависит от формы неонатального герпеса: локализованная форма требует проведения терапии в течение 10–14 дней, генерализованная форма и менингоэнцефалит — не менее 21 дня.
- Пириметамин (Тиндурин) — противопротозойное средство. Режим дозирования: суточная доза тиндурина внутрь — 1 мг/кг (в два приема).
- Ко-тримазол (Бисептол) — антибактериальный сульфаниламидный препарат. Режим дозирования: суспензию бисептола назначают детям 3–6 мес. по 2,5 мл 2 раза в день, а детям 7 мес. — 3 лет — по 2,5–5 мл 2 раза в день в течение 5–7 дней. Бисептол в таблетках (120 мг) — доза рассчитывается соответственно возрасту ребенка.
Содержание
Как радуются родители, когда роды проходят спокойно, без всяких осложнений и маленький человечек рождается здоровым. И, кажется, что больше ничего не сможет омрачить радость от рождения. Но проходит каких-то пару дней и состояние здоровья новорожденного резко ухудшается. Малыш частенько срыгивает пищу, он вял, пропадает аппетит, и нет увеличения в весе. Все это может являться последствием так называемых внутриутробных инфекций у новорожденных. Что же это такое?
Понятие внутриутробной инфекции у новорожденных

Как показывает врачебная практика, в человеческом теле всегда имеются микроорганизмы, являющиеся возбудителями всевозможных болезней. И если мужчина заразившись ими отвечает только за самого себя, то с представительницей прекрасного пола сложнее. К тому же если она в момент заражения находится в интересном положении. В этом случае существует реальный риск заразить свое дитя еще во время нахождения его в утробе. Возможными путями заражения являются: общий кровоток мамы с ребенком, случайное проглатывание плодом околоплодных вод. Нередко инфицирование происходит во время процесса родов.
От того, какой возбудитель явится причиной заражения материнского организма, таким и будет заболевание малыша. По словам врачей, недуг вызывают:
- Вирусы герпеса, краснухи, гриппа, цитомегалия;
- Бактерии – стрептококки, палочка кишечная, трепонема бледная, хламидии;
- Простейшие (токсоплазма);
- Грибы.
Наличие у будущей мамочки следующих факторов приведет к увеличению риска заражения новорожденного:
- Здоровье женщины подорвано различными недугами с хроническим характером;
- На женский организм влияют множества негативных факторов типа перебора с курением и алкоголем и занятость на вредном производстве;
- Постоянные стрессы на протяжении всей беременности;
- Мамочка страдает хроническими недугами мочеполовой системы.
В медицинской среде заболевания новорожденного полученные им во время нахождения в утробе родительницы свели в одну группу и дали им общее название – TORCH. Этому послужило то обстоятельство, что, несмотря на то, что возбудители разные, проявление болезней имеют одинаковые характеристики. Сия абракадабра расшифровывается довольно просто:
О – others. Под этим имеются в виду практически все недомогания инфекционного характера;
R – это краснуха. На латыни rubella;
С – цитомегаловирусная инфекция новорожденного;
От того, на каком сроке произошло заражение, проявится степень влияния инфекции на дальнейшее развитие малыша;
- До двенадцати недель – заражение на таком раннем сроке часто приводит к тому, что происходит самопроизвольное прерывание или же в дальнейшем развитие маленького пройдет с большими пороками;
- Инфицирование произошло в срок между 12 и 28 неделями – обычно на таком сроке заражение приведет к задержке развития. Последствием этого будет то, что новорожденный родится с недостатком веса;
- Инфицирование после 28 недель опасно тем, что оно оказывает свое негативное влияние на вполне сформированные органы дитя. Под удар попадают в первую очередь головной мозг, сердце, печень и легкие. То есть все жизненно необходимые органы.
Наиболее частые внутриутробные инфекции
Статистика показывает, что в этот список входят следующие инфекции по мере убывания:
- Токсоплазмоз;
- Цитомегаловирус;
- Стафилококковая инфекция.

Рассмотрим их более подробно:
- Токсоплазмоз принято считать самой неприятной из списка. По сути это паразиты из простейших и их разносчиками являются всем знакомые и родные кошки, грызуны и птицы. Заражение происходит следующим образом – человек употребляет инфицированную пищу или же зараза попадает внутрь через царапины и укусы животных. Последствия довольно тяжелы: рождение мертвого ребенка, выкидыш. Врожденные менингит, энцефалит, желтуха. Также могут быть проблемы со зрением и головным мозгом (гидро- и микроцефалия). Благо, что современные меры по профилактике и лечению токсоплазмоза более чем на 60 % уменьшают риск;
- При цитомегаловирусной инфекции заражение происходит в основном во время нахождения маленького внутри матери, реже во время родового процесса. Заражение для самой женщины проходит практически бесследно, но вот у новорожденного проявление заражения достаточно яркое. Всему виной является слабость иммунной системы матери. Именно это позволяет вирусу поразить плод. Радует только одно – данная инфекция мало влияет на итоговое развитие детского организма. И только потому использование медикаментов рекомендуется только в одном случае – жизнь маленького находится под угрозой. Более опасным признано заражение плода и мамы родственным цитомегаловирусу вирусом герпеса. Если заражение им было обнаружено еще на стадии беременности, то беременную ожидает кесарево сечение, никаких самостоятельных родов. Если при этом вирус успел поразить плод, то после рождения ребенка ожидает специализированная терапия,целью которой будет являться минимализация негативного воздействия герпеса на нервную систему малыша;
- Стафилококковая инфекция это не просто какая-то отдельная инфекция. Это целая группа гнойно-воспалительных заболеваний. Причем в зону поражения попадает все: от слизистых до систем ЦНС и внутренних органов. Заражение происходит как внутри утробы,так и во время процесса родов. Немалая часть инфицирования происходит и после родов через контакты с грязным бельем, предметами обихода, от рук мамочки и больничных работников. Мать может заразить ребенка и в процессе кормления через молочко (если у нее сосочки покрыты трещинками или имеется мастит).
Стафилококковую инфекцию специалисты в свою очередь делят на два типа:
- Гнойно-воспалительные процессы с локальным характером;
- Инфекция генерализованная или сепсис.
Наиболее опасным для ребенка является золотистый стафилококк. О том, что его возбудитель имеется в детском организме можно узнать по гнойничкам на коже. Сюда же можно отнести и гнойное воспаление пупочной ранки. Последствия стафилококковой инфекции довольно тяжелы, вплоть до токсикологического шока. Поэтому, как только появятся первые признаки, необходимо сразу обратиться в медучреждение.
Кто входит в группу риска

Детскими врачами давно уже составлен список тех, кто входит в так называемую группу риска. В этот же список кроме живых лиц медики включили и субъективные причины. Вот список:
- Мамочки с ранее рожденными детишками. Учащиеся школ и воспитанники дошкольных учреждений;
- Работники садиков и школ;
- Медработники, работающие непосредственно с детьми;
- Беременные дамы, у которых имеются воспалительные заболевания с хроническим течением болезни;
- Те женщины, у которых были неоднократные аборты по медицинским показателям;
- Женщины, у которых уже рождались инфицированные дети;
- Те женщины, у которых в прошлом были дети или беременность с пороком развития плода и гибелью плода внутриутробно;
- Околоплодные воды отошли задолго до родов.
Беременная должна обратиться к медикам, как только почувствует у себя следующие симптомы:
- Резкий подъем температуры;
- Лимфоузлы увеличились и стали болезненными на ощупь;
- Кожные покровы внезапно покрылась сыпью;
- Появилсякашель, одышка;
- Сопливость, слезотечение;
- Суставы опухли и болят при движении.
Необязательно, что все эти признаки опасны для маленького. Но они обязательны для обращения к медикам. Лучше перестраховаться, чем потом долго и трудно лечиться.
Профилактические меры
Давно уже известно, что любой недуг лучше всего предотвратить, чем потом заниматься лечением. TORCH инфекции не являются исключением. Профилактические меры делятся на два типа: до зачатия и беременность.
В первую очередь это сдача всех анализов на наличие иммунитета к заболеваниям, входящим в список внутриутробных. Если анализы покажут, что в титрах имеется такой показатель как IqG, то это скажет о том, что организм женщины обладает необходимыми антителами. Если же такого не имеется, то это означает только одно – организм женщины открыт для инфицирования. Поэтому если планируется беременность, то ей необходимо предварительно привиться от краснухи. Дабы избежать токсоплазмоза, можно временно до родов удалить из дома всех животных и обследоваться вместе с партнером на предмет заражения герпесом и цитомегаловирусом. Если же показатель IqG очень высок, то это говорит о том, что в женском организме имеется острая инфекция. И перед тем как запланировать рождение малыша, нужно полностью пролечиться.
А вот если в анализах беременной окажется титр IqG, то здесь уже однозначно указывает на инфицирование женского организма. В теории это означает: будущий малыш также находится в опасности. И чтобы исключить это, будущей маме необходимо сдать некоторые дополнительные анализы, по которым можно определить состояние плода и выработать свои действия далее.
И следить за своими контактами.
Процесс лечения
Одновременно с ними активно применяются антимикробные препараты. Их использование часто спасает жизнь ребенка, к тому же ослабляет негативные последствия.
При вирусном поражении лечение довольно таки трудный процесс, но если приступить к нему своевременно, то последствия можно предупредить. Но если они уже сформировались, то противовирусные препараты бесполезны. В таком случае часто на помощь приходят оперативные методы. В случаях катаракты или ВПС ребенок получит шанс прожить дальнейшую жизнь самостоятельно, с минимум посторонней помощью. Нередко возникает ситуация, когда таким детям много лет спустя понадобятся слуховые приборы.
Уже говорилось выше, острый герпес с высыпаниями на половых губах матери однозначно является показанием к кесареву сечению. В остальных случаях естественным родам ничего не мешает.
Читайте также:


