Все инфекции мышцы глаз
Большой раздел Заболевания глаз
Человеческая система зрения – поистине уникальное явление, реализуемое посредством совокупного взаимодействия многочисленных элементов глаз.
Пожалуй, одни из важнейших функций ложатся на мышечный аппарат зрительных органов. Патологии данной составляющей глаз встречаются не столь часто, однако в офтальмологической практике имеют место быть.
Конечно, проблемы с остротой зрения или конъюнктивиты встречаются в разы чаще, но актуальность рассмотрения заболеваний мышечного аппарата глаз от этого не падает.
Зная о желании читателей нашего ресурса рассмотреть патологии мышц глазной системы более подробно, командой сайта было принято решение посвятить данной тематике отдельную рубрику. Именно в ней и вводной статье к разделу, представленной ниже, каждый желающий сможет найти интересующую его информацию о болезнях мышечного аппарата глаз.
Пару слов о патологиях глазных мышц
Мышечная структура глаз – это поперечнополосатые мышечные волокна, которые обеспечивают необходимое движение органов внутри глазницы для реализации обширного виденья окружающей среды.
В системе зрительных мышц выделяют:
- верхние косые;
- верхние прямые;
- нижние косые;
- нижние прямые;
- латеральные;
- и медиальные волокна.
Пожалуй, уже судя по их названию, каждый читатель сумел понять их расположение относительно глазного органа и основные функции.
Отметим, что управление мышечным аппаратом глаз осуществляют три черепных нерва:
Как правило, именно неправильная работа нервных окончаний провоцирует развитие проблем мышечного аппарата зрительной системы.
Непосредственно патологические дефекты самих мышц случаются нечасто.
В любом случае, неправильная работа мышц глаза способна спровоцировать ряд неприятных проявлений, а именно:
- частичную или полную блокировку движения зрительных органов в конкретных направлениях;
- нарушение фокусировки зрения;
- снижение его остроты и объективности.
В итоге, патологии мышц провоцируют развитие зрительных дисфункций, которые могут не просто снизить качество жизни больного, но и сделать из него инвалида.
Для общей информации отметим, что среди наиболее встречающихся патологий глазных мышц выделяют миастению (слабость волокон), паралич (неправильность работы двигательных нервов), спазм (нарушенная сократительная способность мышцы) и разного рода врожденные аномалии (отсутствие или поражение конкретных волокон).
Принципы лечения недугов
Заболевания мышечного аппарата глаз, как правило, лечению поддаются, однако для его организации требуется проведение качественной диагностики.
Последняя обязательно включает в себя:
- Анализ проявляемой симптоматики у больного. При патологиях мышечных структур зрительной системы наблюдаются диплопия, нистагм и боли глаз, отдающие в голову.
- Детальный осмотр пораженных глаз и проверка их физиологических функций (подача света на зрачок, слежение за предметом и т.п.).
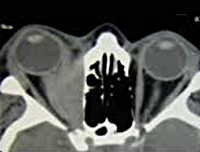
- Проведение инструментальных диагностик. В случае с поражением мышечных волокон чаще всего прибегают страбометрии (определяет косоглазие), УЗИ, КТ глаз (выявляют дефекты тканей) и электронейромиографии (используется для проверки нервных волокон).
По итогу проведенных обследований пациенту назначается оптимальный курс терапии конкретно для особенностей его клинического случая. Болезни мышечного аппарата глаз в равном числе случаев поддаются как медикаментозной, так и оперативной терапии.
В определении методики лечения немаловажную роль играет клиническая картина проявления патологии и степень ее развития. Естественно, чем сильней и опасней будет недуг – тем больше шансов, что для его терапии будут использоваться хирургические методики лечения.
Как видите, патологии мышечного аппарата глаз – явление не столь страшное, нежели могло показаться на первый взгляд.
К счастью, частота подобных заболеваний в современной офтальмологии не высока, однако пока встречаются даже единичные случаи поражений, вопрос их рассмотрения будет актуален.
На страницах данного раздела сайта каждый читатель сможет найти абсолютно всю информацию о течении болезней мышц глаз и их особенностях. Представленные в рубрике статьи создаются исключительно профессиональными копирайтерами, которые работают совместно с практикующими офтальмологами.
В итоге, представителям своих сфер деятельности удается создать материал, помогающий ответить на множество вопросов относительно патологии мышечного аппарата зрительных органов. К примеру, такова их незначительная часть:
- Какова сущность данных патологий?
- Насколько они опасны?
- Почему могут развиться?
- Стоит ли их бояться и как правильно лечить?
- Допустимо ли самолечение?
Естественно, представленная информация не станет заменой профессиональному офтальмологу, однако предоставить базовый набор знаний по патологиям мышц глаза сможет вполне абсолютно каждому желающему.
Уверяем, представленный материал носит исключительно достоверный характер и поможет в разрешении многих тематических вопросов. Надеемся, статьи из данного раздела сайта найдут своих читателей и будут максимально полезны каждому из них.
Мышцы глаза устроены достаточно просто, всего их шесть:
- Наружная и внутренняя прямая мышцы идут по бокам от глазного яблока и обеспечивают его движения по горизонтали. Сокращается наружная мышца – глаз поворачивается к виску, сокращается внутренняя – к носу.
- Нижняя и верхняя прямые мышцы идут соответственно, сверху и снизу, и регулируют движения вверх и вниз, а также внутрь. Можно заметить – если поднимать глаз вверх, рано или поздно он начнёт закатываться. Это из-за особенностей крепления верхней прямой мышцы.
- Верхняя косая мышца двигает глаз также вверх, но заворачивает его наружу. Нижняя косая – наоборот. Закреплены они под углом, за что и получили своё название.

Регулирует работу мышц зрительный нерв – электронным импульсом он передаёт им команды от мозга.
Физиологическая роль мышечной системы глаз
Основное назначение мышц – двигать глаз. Пока они работают слаженно, глаза движутся синхронно, поднимаются, опускаются, могут обвести взглядом всё вокруг. Но стоит чему-то разладиться, и человек начинает страдать от косоглазия или от падения зрения.
Второе вызвано тем, что здоровые мышцы дополнительно влияют и на аккомодацию глаза. Если они перестают сокращаться, глаз перестает нормально фокусироваться.
Болезни, затрагивающие мышцы глаза
Среди патологий, которые затрагивают мышцы глаза, самые распространённые это:
- Косоглазие – если мышцы одного глаза двигаются неслаженно со вторым или не двигаются вовсе, возникает косоглазие.
- Птоз – мышцы не двигаются, причём настолько долго и выражено, что начинает отвисать внешнее веко. Это видно со стороны, один глаз у человека как будто ползёт вниз, находясь ниже другого.
- Воспаление мышц. Сопровождается болями, возникает в результате попадания инфекции вместе с кровью. Очень неприятное состояние.
- Спазм мышц. В этом случае человек страдает от сильной боли и, хуже того, не может двигать глазом без того, чтобы она усилилась.
- Миопия. Она же близорукость – мышцы просто перестают двигаться так, чтобы глаз мог настроиться на ближние объекты. Противоположность её – гиперметропия, она же дальнозоркость. Мышцы фиксируются так, что глаз не может сфокусироваться на объектах вблизи.

Своеобразный плюс болезней мышц – большинство из них сопровождается или болью, или внешними проявлениями. Следовательно, их можно увидеть на самой ранней стадии и успеть к врачу до того, как они начнут прогрессировать.
Симптоматика патологий мышц
Симптомы, которые указывают на наличие патологий мышц глазного яблока, обычно следующие:
- Снижение зрения. Появляется практически при любой из болезней, прогрессирует обычно медленно, может оставлять у больного ощущение, что ничего не меняется, если он не привык отслеживать остроту и посещать окулиста.
- Сложности с фокусировкой – они же нистагм. Объекты расплываются, на них не получается зафиксировать взгляд. Это результат проблем с аккомодацией.
- Нарушение слаженного движения глаз, если мышцы поражены только на одном глазу. Лучше всего это видно со стороны, изнутри больной ощущает по большей части странный дискомфорт и неспособность сфокусироваться.
- Боль. Основное её отличие от любой другой боли – она усиливается, если пытаться двигать глазами.
Если при болезнях сетчатки на поле зрения появляются маленькие точки, то при проблемах с мышцами падает острота – медленно, но неумолимо.
Методы диагностики
Диагностика заболеваний глаз, которые возникают из-за проблем с мышечной системой, может включать:
- Визуальное исследование – врач водит перед глазами у пациента маленьким шариком и смотрит, насколько качественно и быстро они фокусируются (и, конечно, фокусируются ли вообще).
- Страбометрия – врач оценивает, есть ли у больного косоглазие.
- УЗИ – врач проверяет, как выглядят на экране глазные мышцы. Если с ними есть проблемы, это обычно можно увидеть, особенно если у врача достаточно опыта.
- МРТ – томография позволяет получить максимально подробные результаты и составить о том, что происходит, полное представление.
А начинают, конечно, со стандартного осмотра офтальмоскопом и проверки по таблице. Они показывают, что у человека проблемы со зрением, а вот то, что дело именно в мышцах, выясняется обычно уже после того, как диагностика была проведена и были сделаны исследования.
Иногда болезнь видно невооружённым глазом – как, например, с косоглазием.
Как тренировать мышечную систему глаз
Зарядка для глазодвигательных мышц это лучший способ сохранить их в тонусе и не страдать ни от близорукости, ни от спазмов. Занимает зарядка около пятнадцати минут в день, никакого специального оборудования не требует. Выполнять её можно утром, в обеденный перерыв или перед сном. Упражнения легко запомнить, особенно если повторить их несколько раз:

Хорошим дополнением к зарядке станет некоторое изменение образа жизни. Нужно:
- Включить в рацион цитрусовые, морскую рыбу, чернику, морковь, дачную зелень – всё это богато витаминами, полезными для глаз, укрепляющими мышцы и улучшающими состояние сосудов.
- Проводить по вечерам самомассаж шеи – достаточно просто положить на шею ладонь и несколько раз сжать и разжать её, а потом помять стороны кончиками пальцев. Ощущение должно быть такое, словно под кожей разливается тепло. Тем, кто страдает от шейного остеохондроза, полезно будет также крутить головой в разные стороны, прижиматься подбородком к груди и откидываться затылком к спине – это полезно с точки зрения кровообращения.
- Играть в игры, в которых нужно следить за быстро движущимся небольшим объектом. Идеально – игры в мяч. Можно выбрать классические теннис, волейбол, баскетбол или бадминтон, можно просто перекидываться мячом с партнёром, а можно бросать его в стену и ловить. Главное, чтобы взгляд быстро двигался и мышцы напрягались и расслаблялись.
В целом поддерживать мышцы глаза в тонусе очень полезно как взрослым, так и детям. Это профилактика близорукости, возможность снять напряжение и улучшить кровообращение.
Если же при зарядке – или при игре в мяч – возникают трудности с фокусировкой, боль, зуд или любые другие неприятные ощущения, стоит обратиться к окулисту и выяснить, в чём проблема.
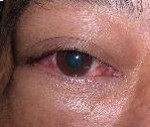
Миозит орбиты – острое или хроническое воспаление глазодвигательных мышц. Основные симптомы заболевания – распирающая боль в периорбитальной области, мышечная слабость, диплопия, ограничение подвижности глазного яблока. Глазная щель сужена, веки отечны. Для постановки диагноза применяется офтальмоскопия, биомикроскопия, УЗИ, тонометрия, гониоскопия, КТ орбит и головного мозга. Тактика лечения сводится к назначению антибиотиков, ангиопротекторов, НПВС, антигистаминных средств, гормональных препаратов и радиотерапии. После купирования острого процесса применяется электрофорез.
МКБ-10


Общие сведения
Миозит орбиты – заболевание, при котором поражается одна или несколько наружных мышц глаза. Впервые патология была описана в 1903 году американским ученым Г. Глизоном. Согласно статистическим данным, первичный идиопатический вариант встречается у 33% больных, страдающих миозитом. На долю вторичной формы приходится 67% случаев. Часто патологию рассматривают в общей структуре псевдотумора орбиты. Развитие современных методов диагностики в офтальмологии позволило сократить частоту проведения энуклеаций на 27%. Идиопатический вариант болезни чаще диагностируют у лиц мужского пола после 40 лет. Вторичное поражение мышц глазницы встречается во всех возрастных группах.

Причины
Этиология данного заболевания до конца не изучена. Ученые полагают, что в основе первичной формы лежит аутоиммунный процесс, при котором повреждается скелетная мускулатура. В тоже время, остается неизвестным, почему в этот процесс вовлекаются именно наружные мышцы глазного яблока. Основными причинами вторичного воспаления глазодвигательных мышц являются:
- Травматические повреждения. Непосредственное травмирование мышц или костных стенок орбиты осложняется вторичным миозитом, что обусловлено локальным повреждением мышечных волокон. Патология может возникать на фоне контузии глаза.
- Инфекционные заболевания. Пусковым фактором становится грипп, ангина, ревматизм. Тропностью к миоцитам обладают токсины или продукты распада, образующиеся при сифилисе и токсоплазмозе глаза. После проведения этиотропного лечения все симптомы патологии исчезают.
- Воздействие физических факторов. Возникновению симптомов миозита часто предшествует переохлаждение или ожог. При формировании послеожоговых рубцов устранить симптомы не удается.
- Интоксикация организма. Преходящий миозит – это одно из частых проявлений наркотического или алкогольного отравления. Интоксикация ядохимикатами в условиях производства (пары ртути, свинца) также потенцирует развитие болезни.
- Несоблюдение правил гигиены. Пренебрежение гигиеной глаз способствует проникновению патологических агентов в глазничную полость. Косметические средства, остающиеся на коже при несвоевременном снятии макияжа, токсически воздействуют на структуры глазного яблока.
- Ятрогенное воздействие. Клиническая картина развивается в раннем или отдаленном послеоперационном периоде. Хирургическое вмешательство по поводу коррекции страбизма нередко осложняется воспалением глазодвигательных мышц.
Патогенез
Механизм развития первичного идиопатического миозита не выяснен. В патогенезе вторичной формы тип пускового фактора напрямую зависит от этиологии. При травмах или интраоперационном повреждении мышц патологический процесс запускают провоспалительные агенты (интерлейкины 1, 2, 6, 8, гамма-интерферон, фактор некроза опухолей а). Наружные мышцы глаза при инфекционном генезе болезни поражаются токсинами возбудителя и продуктами распада окружающих тканей. Острая интоксикация этанолом и наркотическими веществами приводит к снижению тонуса скелетной мускулатуры. Со временем атония сменяется спазмом, судорожными подергиваниями, которые потенцируют развитие миозита. В основе воспаления мышц глазницы при переохлаждении лежит нейрогенный механизм.
Классификация
С учетом причины развития различают первичный идиопатический и вторичный миозит. Этиология первичной формы остается неизвестной, вторичный вариант возникает на фоне других патологических состояний и заболеваний внутриорбитальной локализации. Согласно клинической классификации выделяют следующие разновидности заболевания:
- Острая. Отличается внезапным началом и положительной динамикой при своевременном назначении лечения. Клиническая симптоматика нивелируется самостоятельно на протяжении 6 недель. Рецидивы не наблюдаются.
- Хроническая. Длительность течения более 2 месяцев. Пациенты часто утверждают, что симптомы присутствуют в течение многих лет. Периоды обострений чередуются с кратковременными ремиссиями. Хроническое течение наиболее характерно для идиопатической формы болезни.

Симптомы миозита орбиты
При идиопатической форме первые проявления возникают на фоне полного благополучия. Пациенты предъявляют жалобы на острую боль в области глазницы, чувство выраженной мышечной слабости. Визуально определяется отечность век. Глазничная щель сужается за счет вторичного птоза. Подвижность век и глазного яблока резко ограничена или невозможна. При одностороннем поражении больные отмечают двоение перед глазами. Болевой синдром нарастает при движении глаз в сторону поражения. Очень быстро прогрессирует явление экзофтальма. Увеличение глазных мышц в объеме сопровождается чувством распирающей боли в глазнице.
На стороне поражения появляется головная боль, которая усиливается при попытке совершать движения глазными яблоками. Конъюнктива гиперемирована. Линия перехода орбитальной конъюнктивы в пальпебральную сглажена за счет отека. Ухудшение зрения возникает только при компрессии ДЗН у пациентов с высокой степенью экзофтальма. Клинические проявления нарастают при общем переохлаждении организма, эмоциональном перенапряжении. При тяжелом течении возможно незначительное повышение температуры тела, отечность всей периорбитальной зоны.
При вторичном миозите орбиты прослеживается четкая взаимосвязь между развитием симптомов болезни и действием определенных факторов (переохлаждение, коррекция страбизма, интоксикация). При травматическом или ятрогенном генезе патологии репозиция глаза практически невозможна. У больных с интоксикацией симптомы носят временный характер, а устранение действия этиологического фактора позволяет добиться стойкой клинической ремиссии. Для вторичного миозита, возникающего на фоне переохлаждения, часто характерно рецидивирующее течение.
Осложнения
При отсутствии своевременного лечения возникают рубцово-атрофические изменения, которые практически не подвергаются обратному развитию. У большинства пациентов развивается офтальмогипертензия, резистентная к гипотензивной терапии. При высокой степени тяжести наблюдаются признаки застоя диска зрительного нерва, возможен последующий переход в тотальную атрофию. Прогрессирующее снижение остроты зрения становится причиной амавроза. Хроническая форма осложняется рестриктивной миопатией. Ретробульбарная клетчатка может замещаться фиброзной или хрящевой тканью.
Диагностика
На первом этапе диагностики проводится физикальное обследование пациента. Визуально определяется экзофтальм в сочетании с отечностью окологлазничной зоны. Для измерения степени выстояния глазного яблока может применяться экзофтальмометрия. При инфекционном миозите осуществляется выявление возбудителя патологии при помощи серологических методик. Специфические методы исследования включают в себя:
Дифференциальная диагностика проводится с новообразованиями орбиты и эндокринной офтальмопатией. При прогрессирующей опухоли глазницы болевой синдром менее выражен, взаимосвязь с движениями глаз практически не прослеживается. При миозите мышцы поражаются по всей длине, в то время как при эндокринной офтальмопатии это происходит только на ограниченных участках.

Лечение миозита орбиты
Терапевтическая тактика зависит от причин развития заболевания. Этиотропная терапия применяется только при возникновении миозита на фоне инфекционной патологии. При травматическом генезе проводится оперативное вмешательство, направленное на восстановление целостности пораженной мышцы. Консервативная терапия болезни включает:
- Антибиотики. В лечении миозита используются антибактериальные препараты широкого спектра действия. Лекарственные средства вводятся ретробульбарно. Рекомендован короткий курс антибиотикотерапии длительностью 5-7 дней.
- Нестероидные противовоспалительные средства. Медикаменты данной группы высокоэффективны при легкой степени выраженности патологии. НПВС назначаются при остром течении или в период обострений.
- Гормональные препараты. Показаны при тяжелом или осложненном течении и склонности к частым рецидивам. Глюкокортикостероиды часто применяются в лечении идиопатического миозита при отсутствии эффекта от НПВС.
- Ангиопротекторы. Сосудоукрепляющие средства препятствует чрезмерной экссудации и нарастанию отека. Укрепление сосудистой стенки позволяет избежать развития осложнений со стороны сетчатки.
- Радиотерапию . Используется для лечения резистентных форм болезни и для профилактики рецидивов в случае недостаточной эффективности классической схемы терапии. Проводится облучение дозой 20 Гр на латеральную стенку орбиты.
После устранения острого воспалительного процесса назначается физиотерапевтическое лечение. Поочерёдно применяется электрофорез антибактериальных препаратов в комбинации с антигистаминными средствами и глюкокортикостероидами. Параллельно осуществляется осмотерапия. Гипотензивные средства неэффективны.
Прогноз и профилактика
Прогноз при остром орбитальном миозите благоприятный. При хроническом течении возможны рецидивы заболевания. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к соблюдению техники безопасности (использование очков, маски) при работе в производственных условиях, своевременному снятию декоративной косметики. Пациент должен находиться под динамическим наблюдением у офтальмолога в течение трёх месяцев после купирования симптоматики. Развитие повторных приступов требует назначения противорецидивной терапии радиоволновыми методами.
Под влиянием различных внешних и внутренних факторов мышечные волокна зрительного аппарата могут воспалиться. Миозит глазных мышц проявляется болью в зоне орбиты, отеком на веках, выпячиванием глазных яблок. В запущенных случаях развивается атрофия зрительного нерва и слепота. Лечение включает в себя медикаменты, физиотерапию, а при необходимости и хирургическую операцию.
Этиология и патогенез болезни
Глазодвигательная мускулатура воспаляется по причине воздействия разнообразных токсических веществ и других неблагоприятных факторов. Чаще всего поражение одностороннее, но встречаются и случаи воспаления на обоих глазах. Болеют в основном мужчины старше 30 лет, которые ведут малоподвижный образ жизни, имеют сидячую работу и подолгу засиживаются за монитором компьютера.
Выделяется первичный миозит, возникающий при аутоиммунных заболеваниях, когда иммунные клетки организма атакуют не только вредоносных агентов, но и собственные ткани. Возникает воспаление мышц глазного яблока, они увеличиваются в размерах и утолщаются, а веки отекают. Механизм развития вторичной формы патологии определяется ее этиологией. Причины воспаления глазодвигательной мускулатуры:
- травмы или ожог глаза;
- постоянное перенапряжение мышц при долгом сидении за компьютером;
- инфицирование бактериями, вирусами, паразитарные вторжения;
- переохлаждение;
- попадание в глаз посторонних предметов и химических веществ;
- интоксикация алкоголем, наркотиками, производственными ядами;
- неосторожность во время операций на глазах.
При инфекционной либо травматической этиологии воспаления мышц глазного яблока симптомы проявляются резко и ярко, спустя некоторое время после повреждения, а болезнь стремительно прогрессирует. Если поражение глазодвигательной мускулатуры спровоцировано переохлаждением, избытком напряжения или аутоиммунным нарушением, признаки проявлены не так интенсивно, как при острой форме, но течение патологии затяжное, с частыми обострениями. Глазной миозит проявляется следующими симптомами:
- сильная распирающая боль в глазах, которая усиливается при попытке двигать ими;
- ощущение слабости мышц;
- отечные веки и конъюнктива;
- сужение глазной щели;
- слезотечение;
- светобоязнь;
- смещение глазных яблок наружу — экзофтальм;
- плохая подвижность глаз;
- головная боль со стороны пораженной зоны;
- повышение температуры.
Длительность проявлений острой формы патологии — около 6 недель, а хронической — более 2 месяцев.
Осложнения
Невнимание к проявлениям миозита мышц глаз и отсутствие своевременной терапии грозит опасными последствиями. Воспаленные ткани необратимо заменяются рубцами, что приводит к потере мышцей своей функциональности. У многих пациентов повышается внутриглазное давление и сбить его лекарственными средствами удается с трудом. Воспалительный процесс может переходить на близлежащие ткани глаза. Хроническая форма приводит к возникновению миопатии, которая проявляется ослаблением мышц и замещением их фиброзной тканью. Самые опасные осложнения — атрофия зрительного нерва и прогрессирующее падение зрения. Оба состояния заканчиваются полной слепотой.
Диагностика патологии
При появлении дискомфортных ощущений в глазах нужно обратиться за консультацией к офтальмологу. Врач побеседует с больным, осмотрит пораженный глаз и проверит остроту зрения. После этого, больной направляется на дополнительное обследование, включающее в себя ряд следующих процедур:
- серологические исследования, которые проводятся при инфекционной природе заболевания;
- УЗИ;
- КТ или МРТ;
- измерение внутриглазного давления;
- гониоскопия — осмотр передней камеры глаз;
- биомикроскопия — исследование структур зрительного аппарата с помощью микроскопа;
- офтальмоскопия;
- электромиография.
Как проходит лечение миозита глаз?
После того как диагностика выявляет причины воспаления глазных мышц, назначаются терапевтические мероприятия. Этиотропное лечение показано лишь в случаях инфекционного происхождения заболевания, а в остальных ситуациях применяется симптоматическое. Консервативная терапия включает в себя различные лекарства, а при травматических повреждениях проводится хирургическая операция, восстанавливающая структуру поврежденных мышечных волокон. Чтобы лечить миозит глаза применяются следующие методы:
- Антибиотики с широким спектром действия в виде подкожных уколов в область нижнего века.
- НПВС для снятия боли и воспаления.
- Ангиопротекторы, которые укрепляют стенки сосудов и предупреждают развитие патологий сетчатки.
- Гормональные средства. Используются при тяжелом течении болезни и отсутствии положительного результата от приема НПВС.
- Радиотерапия. Применяется при недостаточной эффективности классических методик лечения и для профилактики повторного заболевания.
- Физиотерапия, включающая электрофорез с лекарственными средствами, тепловые процедуры, массаж.
- Осмотерапия — введение гипертонических растворов для изменения давления внутренней среды.
На протяжении 3 месяцев после завершения лечебного курса пациент должен регулярно наблюдаться у офтальмолога.
Прогнозы и профилактика
При своевременном начале терапии функциональность мышц глаза удается восстановить полностью. Если заболевание перешло в хроническую форму, больному необходимо регулярно проходить профилактические курсы лечения, чтобы избежать рецидивов и осложнений. При тяжелом течении и запущенной патологии прогноз неблагоприятный. Чаще всего больные полностью теряют зрение или мышцы их глаз атрофируются.
Для профилактики миозита орбиты нужно соблюдать правила гигиены зрения при длительной работе за компьютером, избегать сквозняков и сильных охлаждений. Во время работы на производстве следует обязательно носить защитные средства для глаз — очки, маски. Женщинам рекомендуется ежедневно аккуратно и тщательно снимать декоративную косметику, а также не допускать ее попадания в глаза при нанесении. Все офтальмологические патологии необходимо лечить безотлагательно.
Зрительный аппарат – это важный сенсорный орган, который позволяет человеку видеть окружающий мир в красках. Поэтому при развитии офтальмологических заболеваний возникают серьезные проблемы, отрицательно сказывающиеся на привычном образе жизни. Мышцы глаз отвечают за согласованный поворот и слаженную работу левого и правого ока. Это позволяет картинке проецироваться на идентичные области сетчатой оболочки, что обеспечивает высокую остроту зрения и ощущение объемности предмета.
Строение мышц глаза

Мускулатура зрительного аппарата состоит из поперечно-полосатых волокон. Ее основное предназначение – обеспечение согласованного движения глазного яблока. Выделяют несколько типов двигательных мышц:
- верхние и нижние косые;
- латеральные и медиальные прямые;
- верхние и нижние прямые.
Из названия каждой группы понятно в какой области они располагаются. Чтобы волокна работали согласованно, происходит их иннервация из центральных отделов головного мозга. В процессе участвуют три черепных нерва: блоковый, отводящий и глазодвигательный.
Далее движение продолжают только прямые мышцы, косые меняют направление и проходят через костный блок. Снаружи пучки волокон мускулатуры покрыты теноновой оболочкой, состоящей из соединительной материи. Частично ткань проникает в склеру, благодаря чему орган зрения может перемещаться в разные стороны.
Физиологическая роль мышц глаза
Основная задача мускулатуры зрительного аппарата – двигательная. Она позволяет глазам настроиться на разглядывание определенного объекта. Чтобы световые потоки четко сконцентрировались на ретине, а мозг попали данные об объемном изображении, волокна мышц синхронно сокращаются, помогаю получать сведения об окружающем мире.
Чтобы аппарат работал без сбоев, требуется соблюсти всего два условия:
- Нормальное строение мышечных волокон.
- Нервные окончания, подходящие к глазной мускулатуре также должны бесперебойно функционировать.
После передачи нервного импульса из центральных отделов головного мозга, он проходит по соответствующим волокнам и вызывает сокращение необходимой мускулатуры и расслабление остальных. В результате происходит движение глазного яблока.
Симптоматика заболеваний

При повреждении мышц зрительного аппарата пациенты сталкиваются со следующими проявлениями:
- Диплопия (раздвоение изображения). Связана со сбоем биполярного зрения.
- Нистагм (непроизвольное движение глазных яблок). В результате нарушается способность фокусировка взора в одной точке.
- Болезненные ощущения в области глазницы. Причина скрывается в постоянном спазме мускулатуры.
Методы диагностики
При подозрении на повреждение мышечного аппарата, доктор назначает проведение детального обследования, которое включает в себя ряд процедур:
- Анализ подвижности органа зрения. Помогает оценить полноту передвижений глаза при слежении за движущимся объектом.
- Страбометрия. Анализ угла или степени отклонения яблока от средней линии. Позволяет выявить косоглазие.
- Тестирование с прикрыванием. Его суть заключается в том, что пациент по очереди закрывает то один, то другой глаз. Помогает определить скрытый страбизм, при явном отклонении угла выявляется тип патологии.
- Ультразвуковое обследование. Направлено на определение трансформаций в мускулатуре зрительного аппарата, расположенных рядом с глазным яблоком.
- Компьютерная томография или МРТ позволяет выявить отклонения в мускулах по всей их длине.
| Стоит помнить о том, что глазные мышцы работают слаженно благодаря идеальной интервенции. При малейших отклонениях в процессе происходит сбой в оптической функции. Чтобы правильно подобрать лечение требуется проведение тщательной диагностики. |
Патологии
Только при правильной работе мышцы глаза человека будут полноценно выполнять возложенные на них функции. Любое отклонение чревато развитием тяжелых патологий.
Наружная мускулатура глазного яблока может одновременно подвергнуться воспалительному процессу. При миозите аномалия затрагивает только одно око. Чаще всего ее диагностируют у мужчин молодого и среднего возраста. В группу риска входят люди, чья профессиональная деятельность связана с длительным нахождением в сидячем положении.
Основные факторы, влияющие на развитие недуга:
- отравление организма;
- травмирование зрительного аппарата;
- длительные оптические нагрузки;
- переохлаждение;
- инфекционные патологии;
- неправильное положение тела во время работы;
- стресс.
| Патология сопровождается болевыми ощущениями и мышечной слабостью. Усиление неприятных проявлений происходит ночью и при изменении погоды. В некоторых случаях наблюдается отечность и покраснение кожных покровов, непереносимость яркого света и усиленное слезотечение. |
Чем больше волокон затронуто патологическим процессом, тем толще становятся мышцы, вовлеченные в воспаление. Это сопровождается развитием пучеглазия. При миозите глаза ограничены в движении и постоянно болят. Терапия патологии включает комплекс мероприятий: прием лекарственных средств, массаж, диетическое питание, физические упражнения.
В основе заболевания лежит нервно-мышечное истощение. Чаще всего миастению диагностируют у парней в возрасте от двадцати до сорока лет. Слабость мускулатуры зрительного аппарата относится к аутоиммунным патологиям. Иными словами, защитная система организма синтезирует антитела к собственным материям.
Симптоматика свойственная для болезни усиливается после физических нагрузок и снижается после отдыха. Для миастении характерно рецидивирующее или вялотекущее течение. Точные причины появления недуга до сих пор неизвестны. Есть предположение, что болезнь носит наследственный характер. Собирая анамнез, врачи часто выясняют, что кто-то из кровной родни также страдал от миастении.

Основные проявления аномалии:
- развитие диплопии;
- размытый контур объектов;
- птоз;
- сбой в двигательной и вращательной функции мускулатуры.
Для устранения дискомфорта рекомендуется носить затемненные очки при выходе на улицу и ярком освещении. Чтобы удержать веки при птозе можно воспользоваться специальной клейкой лентой. Для устранения раздвоения картинки один глаз следует прикрыть повязкой.
Вернуться к оглавлению
При отсутствии отклонений зрительный аппарат способен одинаково четко рассмотреть объект на ближних и дальних расстояниях. За фокусировку отвечает цилиарная мышца. При нарушении ее функциональности начинается спазм аккомодации. Патология характеризуется невозможностью разглядеть предметы на разной дистанции.
| Второе название недуга ложная близорукость. Чтобы рассмотреть удаленную картинку хрусталик расслабляется, для четкой визуализации ближнего изображения – напрягается. При спазме расслабления не происходит, от этого страдает дальнее зрение. |
Основная причина развития недуга – переутомление, которое проявляется под воздействием нескольких факторов:
- регулярное чтение журналов и книг при слабом уровне освещения;
- отсутствие перерыва при затяжной работе за ПК или с мелкими элементами;
- недостаток сна;
- длительная деятельность, связанная с максимальной концентрацией зрения.
Патология сопровождается миопией, болевыми ощущениями, сильной утомляемостью. Пациенты страдают от жжения и рези в глазах, головокружения. По мере развития недуга орган зрения начинает уставать даже при незначительных нагрузках. Постепенно падает острота глаз.
Дополнительно стоит пропить курс витаминов и периодически проводить массаж шейной зоны.

Патология характеризуется отклонением одного или обоих глаз от точки фиксации. Диагностируют у детей и взрослых. Страбизм не просто косметический недостаток, он влечет за собой нарушение бинокулярного зрения. Проще говоря, человек теряет возможность нормально ориентироваться в пространстве и определять место расположение предметов. Недуг отрицательно сказывается на уровне жизни пациента.
В норме картинка проецируется на центральный участок сетчатки, потом передается на обработку в головной мозг. Там полученные сведения объединяются и человек получает достоверную картинку окружающего мира.
Причины развития страбизма:
- замутнение хрусталика;
- черепно-мозговая травма;
- сильный испуг;
- патологии, затрагивающие главный орган ЦНС;
- бельмо на роговой оболочке;
- переутомление зрительного аппарата;
- инфекционные недуги ЛОР-органов;
- отслоение ретины.
| Косоглазие приводит к ограничению движения органа зрения, пациент не способен получать объемную картинку. Чаще всего объекты раздваиваются, что провоцирует головокружение. Болезнь сопровождается характерным наклоном головы в сторону пораженного глаза. |
Исправить дефект помогут специально подобранные линзы или очки. Призматическая оптика снимет напряжение с мускулатуры и восстановит качественное зрение. При ортопедическом лечении врачи назначают ношение специальной повязки, которой прикрывают здоровый глаз. Методика направлена на стимуляцию пораженного органа. В тяжелых ситуациях проводят хирургическое вмешательство.
Вернуться к оглавлению
Упражнения для укрепления
Если болят глаза, возможно у вас развиваются офтальмологические аномалии либо имеются проблемы с мускулатурой. Неприятные ощущения при попытке подвигать зрительным аппаратом сигнализируют о перенапряжении мышц. Избавиться от спазма помогут простые упражнения. Выполнять гимнастику разрешено в любое время, поскольку она направлена на общее укрепление мышечного аппарата.
Для тренировки наружной мускулатуры выполните следующие упражнения:
- В сидячем положении переводите взор с потолка на пол, затем выполните прием в обратном направлении. Каждый подход сделайте по десять раз.
- Оставайтесь в прежнем положении и двигайте глазными яблоками слева направо и обратно. Повторите по десять раз.
- Нарисуйте в воображении циферблат и перемещайте вор по часовой стрелке. Выполните пять раз и смените направление.
- В завершении гимнастики интенсивно поморгайте на протяжении трех секунд.

Чтобы тренировать внутреннюю мускулатуру предварительно подготовьте круг черного цвета диаметром пять миллиметров. На уровне органа зрения приклейте его на окно. Встаньте от стекла на расстоянии тридцати сантиметров. Сфокусируйте взор на круге, затем взгляните на предмет среднего размера, расположенный за окном.
Главное условие, объект должен быть неподвижным. Например, дерево или автомобиль. На близком и удаленном предмете задерживайтесь на пятнадцать секунд. Выполните пять раз.
Слабые мышцы можно укрепить, используя пальминг. Потрите ладошки, чтобы они согрелись. Приложите руки к закрытым глазам и посидите так несколько минут. Постарайтесь максимально расслабиться и ни о чем не думать. После процедуры сразу отмечается ясность зрения.
Результат гимнастики на 100% зависит от того, насколько правильно и регулярно вы делаете упражнения. При ежедневных занятиях по два раза в сутки, улучшение заметно спустя пару недель.
Профилактика мышечной усталости

Рацион человека напрямую связан с работоспособностью зрительного аппарата. В меню обязательно должна входить морковь. Этот овощ содержит в большом количестве витамин А, положительно воздействующий на остроту зрения и сумеречное видение. В твороге имеется не менее полезный витамин В, обеспечивающий хорошее кровообращение и метаболизм.
| Народная медицина также дает несколько дельных советов для снятия напряжения с глаз. Возьмите ½ стакана свежей кожуры огурца и залейте водой (сто грамм), добавьте соль. Спустя пятнадцать минут кожура даст сок, применяйте его для примочек. |
Чтобы избавиться от боли в мышцах, воспользуйтесь несколькими дельными советами:
- Никогда не читайте в положении лежа. Волокна мускулатуры в подобных ситуация располагаются неестественно и растягиваются. Это приводит к болевым ощущениям и падению остроты зрения.
- Позаботьтесь о достаточной освещённости рабочей зоны, которая требует визуальной концентрации.
- Если, работая за компьютером, отмечаете, что глаза быстро устают, то используйте специальные очки.
- Своевременно устраняйте офтальмологические недуги. Игнорирование болезней отрицательно сказывается на мышечном аппарате.
Заключение
Глазодвигательная мускулатура играет центральную роль в качественном восприятии окружающего мира. Нарушение их функциональности влечет за собой развитие тяжелых патологий. Лучшее лечение – это профилактические мероприятия. Чтобы свести к минимуму риск перенапряжения мышц регулярно выполняйте простые упражнения. Если уберечься от аномалии не удалось, то обратитесь за медицинской помощью. Для ускорения восстановления придерживайтесь всех рекомендаций лечащего врача.
Из видеоролика вы узнаете полезные сведения о глазодвигательной мускулатуре.
Читайте также:


