Вторичная лимфедема верхних конечностей лечение
Лимфедема – это скопление лишней жидкости между тканями. Чаще всего заболевание поражает конечности (верхние и нижние). Лимфедема связана с нарушением работы и целостности лимфатических узлов и сосудов, которые играют роль фильтра в организме и являются важной частью иммунной системы. Лимфедема приводит к сильным отекам рук и ног, что вызывает множество неприятностей: возникают затруднения при движении, а пораженные ткани в большей степени подвержены рису воспаления и инфицирования с тяжелым течением. Терапию заболевания необходимо начинать при первых признаках. В этом случае вероятность торможения и устранения патологического процесса значительно увеличивается. Распознать лимфедему и назначить адекватное лечение может только специалист.
Лечение лимфедемы в Москве выполняют в Юсуповской больнице. Здесь работают врачи, которые имеют большой опыт устранения подобного недуга. В Юсуповской больнице лечение лимфедемы проводят с использованием результативных методов терапии, которые способствуют улучшению состояния пациента и восстанавливают работу систем организма.
Причины лимфедемы
Лимфедема возникает в результате повреждения или удаления лимфатических узлов и сосудов. Это достаточно распространенное заболевание, дебют которого чаще встречают в молодом возрасте. Выделяют два типа лимфедемы:
- первичная (врожденная). Встречается в 6% случаев. Вызвана врожденным повреждением сосудов лимфатической системы;
- вторичная (приобретенная). Возникает в результате разрыва, блокировки или удаления лимфатических сосудов.
Вторичная лимфедема встречается в более чем 90% случаев. Ее развитие провоцируют хирургические вмешательства, травмы, злокачественные новообразования, тромбоз вен, лучевая терапия.
В группу риска развития лимфедемы попадают пациенты, которые перенесли следующие процедуры:
- мастэктомия с удалением лимфатических узлов;
- люмпэктомия с удалением лимфатических узлов;
- объединенная хирургия рака;
- хирургическое лечение рака яичек и предстательной железы;
- лучевая терапия в области лимфатических узлов;
- липосакция.
Лимфедема может проявиться через несколько месяцев после хирургического вмешательства или даже через несколько лет. Поэтому важно вовремя проходить профилактические осмотры, особенно пациентам, перенесшим лечение онкологических заболеваний.
Достаточно часто лимфедема встречается у женщин после мастэктомии. Однако, данное заболевание также поражает мужчин. Выделяют такую разновидность патологии, как мошоночная лимфедема. Она формируется вследствие воспалительного заболевания лимфатических узлов паховой области. В результате патологии в области мошонки появляются плотные образования, деформирующие орган и нарушающие его функции.
Лимфедема нижних конечностей
Перед началом терапии необходимо убедиться, что причина отеков именно лимфедема нижних конечностей. Лечение начинают с дифференциальной диагностики. Заболевание отличают от отеков, связанных с варикозной болезнью, а также поражением почек и сердца. Для этого врач оценивает анамнез пациента и назначает обследование.
Лимфедема верхних конечностей
Лимфедема руки после удаления молочной железы достаточно часто наблюдается у женщин, перенесших подобную операцию. Лимфедема после мастэктомии развивается в результате нарушения целостности каналов, по которым проходит жидкость. После хирургического вмешательства пациентке показано обязательное обследование с определенными промежутками времени для своевременной диагностики лимфедемы. Покраснение кожи или боль в руке может свидетельствовать о начале развития воспаления, поэтому врач должен предложить адекватное лечение в ближайшее время.
Симптомами лимфедемы верхних конечностей могут быть:
- отек пальцев руки, предплечья, плеч, груди;
- ощущение тяжести в руках;
- изменение тонуса кожи;
- скованность движений в суставах, утрата гибкости;
- плотно надевающаяся одежда или украшения (кольца, часы) в определенном месте руки (при этом вещь подходящего размера).
Лечение лимфедемы
Лечение патологии обычно имеет схожий сценарий, вне зависимости от того, первичная или вторичная лимфедема нижних конечностей. Лечение данной патологии будет состоять из комплекса мероприятий, которые позволяют улучшить ток жидкостей в организме и повысить его защитные функции.
Консервативное лечение лимфедемы руки и ноги буде включать следующие элементы:
- лимфодренажный массаж;
- диета;
- лечебная физкультура;
- ношение специальных компрессионных чулок или бандажа.
Бандажирование при лимфедеме верхних конечностей рекомендуют выполнять в течение дня, во время прогулок и передвижений. На ночь следует подкладывать по ноги подушку или приобрести кровать с поднимаемым ножным концом.
В медицине еще не разработан полноценный метод лечения лимфедемы. Указанные выше методы являются способами остановить развитие процесса, но не дают гарантии полного выздоровления. Для сохранения своего здоровья необходимо своевременно посещать специалистов для исключения прогрессирования патологий, особенно, пациентам, которые находятся в группе риска развития лимфедемы.
Где лечат лимфедему в Москве
Лечение лимфедемы качественно выполняют в Юсуповской больнице. Здесь работают квалифицированные специалисты, которые подберут наиболее оптимальный метод терапии заболевания. Лечение лимфедемы в Юсуповской больнице позволяет остановить развитие патологии и улучшить состояние пациента. В больнице созданы клиники онкологического лечения и реабилитации, где выполняют эффективное лечение заболеваний различной сложности и последующее восстановление утраченных функций.
В случае развития онкологического заболевания в Юсуповской больнице можно пройти диагностику и лечение у опытных специалистов. Дальнейшее ведение пациента выполняют врачи клиники онкологии и реабилитации. В реабилитационном центре пациенту оказывают все необходимые услуги для нормализации его состояния. С пациентами работают профессиональные инструкторы ЛФК, массажисты, диетологи и другие специалисты, которые помогут вылечить лимфедему. Пациентам составляется индивидуальный план лечения в зависимости от нюансов его состояния и вида лимфедемы.
В Юсуповской больнице осуществляют лечение лимфедемы любой сложности. Врачи берутся за самые сложные случаи и добиваются максимальных результатов.
Записаться на прием к реабилитологам и другим специалистам клиники реабилитации, уточнить информацию о работе центра реабилитации и другой интересующий вопрос можно по телефону Юсуповской больницы.
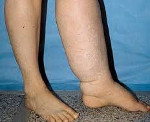
Лимфедема – это патологическое состояние, сопровождающееся нарастающим отеком мягких тканей пораженной области (чаще всего – нижних конечностей). Проявляется увеличением объема пораженной части тела, ощущением распирания и тяжести, трофическими нарушениями. Лимфедема диагностируется при помощи УЗС сосудов, лимфангиографии, лимфосцинтиграфии. Лечение в начальных стадиях консервативное (бандажирование, массаж, пневмокомпрессия), при его неффективности применяются хирургические методики.
МКБ-10
- Причины
- Симптомы лимфедемы
- Осложнения
- Диагностика
- Лечение лимфедемы
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Лимфедема – врожденное или приобретенное состояние, в основе которого лежит лимфостаз и лимфатический отек пораженной части тела. Отек при лимфедеме развивается из-за нарушения оттока жидкости по лимфатическим сосудам. Заболевание широко распространено. Нарушение оттока лимфы различной степени наблюдается у каждого десятого жителя Земли. Более 10 миллионов людей во всем мире страдают от лимфедемы, развившейся на фоне хронической инфекции. Больные лимфедемой составляют 2,5-7% всех пациентов с поражением периферических сосудов.
Причины
В зависимости от этиологических предпосылок выделяют два типа лимфедемы:
- Первичная (врожденная) лимфедема. Обусловлена врожденной патологией лимфатических сосудов. Как правило, развивается в детстве и юности (80% больных – девочки в возрасте до 18 лет). Чаще поражает нижние конечности, реже – верхние. Обычно бывает двусторонней. В 6% случаев имеет место наследственная лимфедема (синдром Нонне-Милроя, синдром Мейжа). У остальных 94% больных первичная лимфедема развивается из-за врожденной аплазии или гипоплазии лимфатических сосудов. Компенсированная первичная лимфедема нередко быстро прогрессирует после беременности или травмы.
- Вторичная (приобретенная) лимфедема. Поражение лимфатической системы обусловлено инфекцией (например, рожистым воспалением), травмой, ожогом, хирургическим вмешательством, связанным с удалением или повреждением лимфатических узлов. Наиболее ярко выражена, если затруднение оттока лимфы сочетается с нарушением венозного оттока (при облучении или экстирпации паховых и подмышечных лимфатических узлов). Вторичная лимфедема встречается чаще первичной.
Симптомы лимфедемы
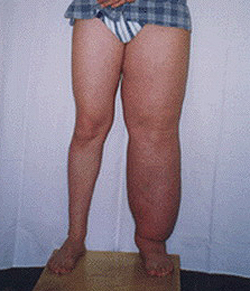
Пациенты с лимфедемой предъявляют жалобы на боли, слабость, ощущение распирания, тяжесть в пораженной конечности, ограничение подвижности суставов. Кожные покровы в пораженной области бледные, рисунок сети подкожных вен не определяется, кожная складка утолщена.
Врожденная лимфедема вначале поражает дистальные отделы конечностей (стопы или кисти). У пациентов появляется безболезненный плотный отек пальцев, распространяющийся на стопу и голеностопный сустав (при поражении верхней конечности – на кисть и лучезапястный сустав). По мере прогрессирования лимфедемы отеки распространяются на голень и бедро. Ноги больного становятся похожими на колонны. В области суставов со временем образуются складки из отечных мягких тканей. Складки на тыле стопы не выражены. Кожа напоминает апельсиновую корку.
При приобретенной лимфедеме в первую очередь поражаются проксимальные отделы конечностей, чуть ниже уровня поврежденных лимфатических узлов на бедре или плече. В последующем отек распространяется на дистальные отделы конечностей. При сборе анамнеза следует учитывать, что лимфедема может развиться в отдаленные сроки после поражения или удаления лимфатических узлов. Иногда первые признаки заболевания появляются спустя 10-15 лет после операции, травмы или облучения.
Осложнения
При лимфедеме нарушается питание тканей. Возникают участки гиперкератоза. Измененная кожа трескается, появляются язвы. Иногда развиваются лимфатические свищи между пальцами. Лимфедемы любого генеза часто осложняются рожистым воспалением, которое может стать причиной флегмоны, вызывает облитерацию сохранных лимфатических сосудов и приводит к быстрому прогрессированию заболевания. При длительном течении болезни (особенно – в случае вторичной лимфедемы) может развиться лимфоангиосаркома.
Диагностика
Диагноз выставляется хирургом-флебологом на основании внешнего осмотра, измерения объема конечностей и данных анамнеза. Для оценки состояния лимфангионов (мелких лимфатических сосудов) применяется лимфангиография. При обнаружении на лимфограмме сосудов, имеющих форму бус или веретена, можно говорить о сохранности моторики. Если сосуд равномерно заполнен контрастным веществом, а его диаметр одинаков на всем протяжении, это свидетельствует о нормальной проходимости при повреждении сократительного аппарата и нарушении транспорта лимфы. При первичной лимфедеме выявляется гипоплазия лимфангионов, при вторичной – изменение формы сосудов, экстравазация, заполнение кожной лимфатической сети.
Для изучения динамики заболевания применяется лимфосцинтиграфия. Характер распространения изотопов позволяет оценить магистральный, диффузный, коллатеральный лимфоток и выявить полный лимфостаз. В последние годы лимфоангиография постепенно вытесняется новыми методами исследования. Для оценки лимфооттока и состояния лимфатической системы все чаще используется МРТ, компьютерная томография и дуплексное сканирование.
Лимфедему необходимо дифференцировать с отеками, обусловленными посттромбофлебитическим синдромом, заболеваниями почек и сердца. При подозрении на первичную лимфедему проводится дифференциальная диагностика с липедемой (синдромом болезненного ожирения ног). В отличие от лимфедемы, для липедемы характерно симметричное поражение голеней. Стопы при липедеме остаются интактными.
Лечение лимфедемы
Консервативная терапия возможна при отсутствии органических изменений мягких тканей. Пациентам назначается специальная диета, курсы лечебной физкультуры, бальнеологические и физиотерапевтические процедуры. Для уменьшения объема пораженной конечности показаны: ношение бандажа, лимфодренажный массаж, переменная аппаратная пневмокомпрессия. Комплексные методы лечения, применяющиеся в современной флебологии, позволяют замедлить развитие лимфедемы, а в ряде случаев – даже добиться регресса симптомов заболевания.
Для создания обходных путей лимфооттока проводятся операции на лимфатических путях. Лимфатические сосуды предварительно окрашивают. В ходе операции выделяют максимальное количество сосудов в области подколенной ямки или треугольника Скарпы на бедре. Сосуды пересекают, после чего их центральные концы коагулируют. Затем создают анастомозы между периферическими концами сосудов и ближайшими ветвями подкожных вен. Операция, проведенная на ранних стадиях, позволяет полностью нормализовать отток лимфы. При длительном течении заболевания после оперативного вмешательства удается добиться существенного уменьшения отека кожи и подкожной клетчатки.
Прогноз и профилактика
При выявлении лимфедемы на начальных стадиях в большинстве случаев можно не только остановить развитие заболевания, но и устранить уже имеющиеся проблемы, поэтому при первых признаках лимфедемы следует обращаться к врачу. Пациентам с нарушением оттока лимфы и повышенным риском развития лимфедемы рекомендуют не создавать дополнительных препятствий лимфооттоку (не следует носить сумочку на больной руке, скрещивать ноги при сидении или измерять АД на пораженной руке). Необходимо содержать пораженную конечность в чистоте. Не рекомендуется ходить босиком или готовить пищу без защитных перчаток.
Лимфедема - это скопление в тканях лимфатической жидкости из-за нарушения ее транспортировки
Что вызывает лимфедему?
Лимфатическая система вместе с сердечно-сосудистой системой составляет циркулятоную систему организма и выполняет ряд важных функций. Она играет решающую роль в иммунной системе, поэтому у здорового человека вряд ли есть основания задумываться о лимфатической системе. Мы вспоминаем о ней только тогда, когда происходят сбои в ее работе, например, в случае развития лимфедемы.
Что это такое? Лимфедема возникает, когда лимфатическая жидкость не может отводиться от тканей и накапливается в них. Руки и ноги увеличиваются в объеме и формируются хронические отеки.
Тем не менее, при правильном лечении и позитивном настрое пациент может вести обычную повседневную жизнь. Одно можно сказать наверняка: способы остановить развитие лимфедемы -ЕСТЬ.
Служба "утилизации опасных отходов" организма
Каждый день лимфатическая система транспортирует до четырех литров очищенной лимфы обратно в кровоток. Лимфедема может развиться, если отток жидкости от тканей нарушается. При помощи современных вариантов лечения пациент с лимфедемой может вести обычную жизнь.
Формы лимфедемы
Существует две формы лимфедемы: первичная и вторичная лимфедема:
Первичная лимфедема:
Первичная лимфедема - это врожденное заболевание. Как правило она развивается из-за нарушения развития лимфатических узлов и сосудов.
Вторичная лимфедема:
Вторичная лимфедема - это отек, который не является врожденным и развивается в течение жизни пациента. Причинами могут быть, например, операции, инфекции, травмы и т.д.
Признаки и симптомы
Это признак лимфедемы. Кроме того, углубление естественные кожных складок над суставами, отеки на тыльной стороне кистей рук и ног, а также туго натянутая кожа указывают на наличие лимфедемы.
Стадии лимфедемы
- Стадия 0: Лимфатические сосуды повреждены, но видимых отеков еще нет.
- Стадия 1: Отек развивается в течение дня, но частично или полностью исчезает, когда конечность находится в приподнятом положении. При надавливании на ткани пальцем образуется ямка, которая сохраняется в течение некоторого времени.
- Стадия 2: Подъем конечности больше не помогает. Отек сохраняется даже при длительном отдыхе. Кожа начинает уплотняться. Трудно или даже невозможно сделать ямку на коже при надавливании.
- Стадия 3: Характеризуется выраженным отеком и изменениями кожи (например, в виде отверстий, из которых подтекает лимфатическая жидкость). Другое название этой стадии развития лимфедемы - слоновость или элефантиаз.
Рекомендуется проконсультироваться с врачом на как можно более ранней стадии (в идеале - уже на первой стадии). Врач порекомендует подходящее лечение и проконтролирует, что отек не увеличивается, а начинает уменьшаться или, по крайней мере, стабилизировался. Таким образом возможно предотвратить дальнейшее развитие отека до Стадии 3.
Лимфедема после операции при лечении рака молочной железы
Рак молочной железы - это одна из наиболее часто встречающихся форм рака у женщин. Ежегодно диагностируется более 70 000 новых случаев.
В среднем от 20 до 30% пациенток страдают от лимфедемы, связанной с операцией по поводу рака молочной железы с удалением подмышечных лимфатических узлов и адъювантной лучевой терапии.
Факторы риска
Онкологическим пациенткам часто приходится проводить лучевую терапию лимфатических узлов или удалять их полностью. Разумеется, это влияет на всю лимфатическую систему, поэтому могут начать развиваться отеки. Другие факторы, такие как возраст или женский пол, также могут способствовать развитию лимфедемы.
Зачастую лимфедема также может развиться в связи с предшествующим венозным расстройством в сочетании с недостаточными физическими нагрузками. Причин развития лимфедемы существует много, но хорошей новостью на данный момент является наличие эффективных вариантов лечения, которые могут вернуть пациентам качество жизни.
Профилактика
У вас лимфедема? Уделяйте внимание мелочам в повседневной жизни, которые помогут контролировать отек. Например, носите удобную одежду, которая не давит и не стесняет движения. Для ухода за кожей используйте только средства с нейтральным pH. У вас избыточный вес? Постарайтесь его снизить. Например, узнайте у врача о группах лечебной гимнастики и упражнений для устранения застойных явлений в конечностях. Избегайте травмирования кожи. Избегайте стрессов и переохлаждений, так как это приводит к сужению сосудов. Также не рекомендуются занятия, которые могут привести к устойчивому расширению сосудов, такие как солнечные ванны, посещение сауны или горячие ванны. Важно: хотя мануальный лимфодренаж положительно влияет на лимфатическую систему, грубого массажа, который может привести к перенапряжению пораженной части тела, следует избегать. И последний, но не менее важный совет: при физической нагрузке (например, во время занятий спортом) обязательно используйте компрессионный трикотаж.
Жизнь с лимфедемой - информирование, лечение, качество жизни
Как можно лечить лимфедему?
Лимфедема - это хроническое заболевание. Тем не менее правильное и, прежде всего, непрерывное лечение дает очень хорошие результаты. Комплексная физическая противоотечная терапия отеков (КФТО) оказалась особенно успешной. Цель состоит в том, чтобы сначала убрать отеки с пораженных конечностей, как следует из названия.
Первоначально основное внимание уделяется уходу за кожей и гигиене. Тщательно очищайте и ухаживайте за пораженными участками. Затем терапевт выполняет ручной лимфодренаж, а затем сразу же накладывает компрессионную повязку. Это стимулирует возврат жидкости лимфы во время этой фазы. Без перевязки отек вернется примерно через два часа. Важно в процессе избавления от отеков двигаться, желательно сразу после ручного лимфодренажа и с перевязкой.
Как только фаза удаления отека завершена, начинается вторая фаза: фаза поддержки в актуальном состоянии. Четыре компонента, такие же, как при отечности: гигиена, лимфодренаж, компрессия и физическая активность. Но теперь компрессионная повязка заменяется компрессионным трикотажем. Для этого обычно используются компрессионные чулки плоской вязки. Это швейные изделия, которые сделаны из менее растяжимого, более жесткого материала, чем изделия круговой вязки. Компрессионные изделия круговой вязки используются чаще при венозных заболеваниях, таких как варикозное расширение вен.
Фаза 1 – Фаза уменьшения отека
Цель состоит в том, чтобы уменьшить окружность пораженных конечностей. Таким образом, на первой стадии комплексной физической терапии отёчности (КФТО) один или два раза в день выполняется ручной лимфодренаж всего тела, чтобы способствовать возвратному переносу жидкости из тканей. Компрессионный трикотаж применяется после каждого сеанса лечения. Терапия отечности также поддерживается специальными упражнениями. В начале лечения интенсивно лечатся такие кожные заболевания, как трещины или атлетическая стопа, поскольку воспаление может привести к дополнительному повреждению. Последовательная гигиена кожи и уход также имеют важное значение. Можно использовать только чистящие средства и кремы с нейтральным pH.
Первая фаза комплексной физической терапии отечности длится от трех до шести недель. Индивидуальная продолжительность зависит от того, насколько успешно уменьшаются отеки. Как только окружность пораженных участков тела больше не может быть уменьшена, мы переходим к Фазе поддерживающего лечения актуального состояния.
Фаза 2 – Фаза поддерживающего лечения
Целью второй стадии комплексной физической терапии отечности (КФТО) является сохранение успехов и результатов, полученных на Стадии 1. Во время этой фазы лечения необходимо проводить ручной лимфодренаж не реже одного раза в неделю зимой и двух раз в неделю летом. Компрессионная терапия по-прежнему поддерживается компрессионной изделиями для верхних и нижних конечностей. На этой стадии нельзя пренебрегать дополнительными лечебными мерами, такими как специальный уход за кожей и упражнения.
Ручной лимфодренаж - это особая форма массажа, предназначенная для увеличения транспортной способности лимфатической системы. Он применяется не только к пораженной части тела, но и ко всему телу.
Массаж начинается в области шеи, где крупные лимфатические сосуды переходят в вены за ключицами. Это стимулирует отток лимфы в большие лимфатические сосуды для облегчения транспортировки в более мелких сосудах. Затем массируют туловище и конечности.
Компрессионные изделия плоской вязки для поддерживающего лечения

Компрессионные изделия плоской вязки оказывает постоянное давление на верхние или нижние конечности на Стадии поддерживающего лечения. Она не врезается в кожные складки, что может привести к стеснению движений. Компрессионный трикотаж можно приобрести по рецепту в ортопедическом салоне и изготовить на заказ по индивидуальным меркам.
Мерки снимут прямо в салоне. Компрессионный трикотаж очень важно носить регулярно. Только тогда результат сохранится, а отек не распространится дальше. Лекарства можно принимать в качестве дополнения для лечения отеков - ваш врач решит, нужны ли они.
Таким образом, можно сказать, что лимфедема не полностью излечима. Тем не менее, очень хорошие результаты достигаются с помощью КФТО. Компрессионная одежда в наши дни доступна даже в модных цветах и узорах, поэтому пациентам гораздо удобнее их носить, чем раньше.
Тело человека

Как происходит отток крови к сердцу
Мы рекомендуем

Идеальный компрессионный трикотаж при лечении лимфатических отеков
М.О. Мясникова
Кафедра хирургии СПбГМУ им. академика И.П.Павлова, Санкт-Петербург
Постмастэктомический отек конечности (ПМОК) является составной частью так называемого постмастэктомического синдрома, комплекса функциональных и косметических нарушений, возникающих в результате радикального хирургического лечения рака молочной железы (РМЖ).
Несмотря на успехи современной онкологии, внедрение в клиническую практику новейших средств диагностики и лечения, РМЖ сохраняет лидирующее положение среди всех злокачественных опухолей у женщин. К 2010 г. прогнозируется рост заболевания до 1,45 млн человек [1]. В России ежедневно РМЖ заболевает 106 женщин [2]. Так, в 2001 г. в России зарегистрировано 45 257 пациенток со злокачественными новообразованиями молочных желез.
По разным статистическим данным, независимо от выбранных методов лечения, у 10-80% больных РМЖ после курса терапии разовьется ПМОК 4. Значительно ухудшающий качество жизни пациентов, более 90?ь из которых находятся в трудоспособном возрасте, ПМОК является не только медицинской, но и социально-экономической проблемой.
Причины его возникновения связаны с особенностью всех радикальных операций на молочной железе, выполняющихся с обязательной подмышечной лимфодиссекцией, при которой неизбежно пересекаются коллекторные лимфатические сосуды, осуществляющие лимфатический отток от верхней конечности.
Появлению ПМОК в ряде случаев может способствовать также лучевая терапия, вызывающая фиброзные дегенеративные изменения в мягких тканях конечности, приводящие к нарушению лимфотока. Длительный застой лимфы, являющейся благоприятной питательной средой для бактериальных агентов, создает условия для развития рожистого воспаления. Последнее в свою очередь ухудшает лимфообращение конечности и приводит к развитию грубых Рубцовых изменений кожи, подкожной клетчатки и фасции. Прогрессирование заболевания приводит к обезображиванию конечности и развитию "слоновости".
Дополнительными факторами, влияющими на частоту развития ПМОК, являются индивидуальные особенности больных с РМЖ. При этом важнейшей из них следует считать индивидуальную вариантную характеристику лимфотока конечности. По нашим данным, примерно 20% людей обладают врожденными анатомическими компенсаторными механизмами, позволяющими сохранить достаточный лимфатический дренаж конечности даже после пересечения коллекторных лимфатических сосудов. Этому способствуют так называемые вставочные лимфатические узлы, не функционирующие в норме. Эта группа пациентов обычно переносит лечение РМЖ без формирования ПМОК. У остальных пациентов развитие ПМОК прогнозируемо. У 20% больных процесс развивается особенно быстро и носит выраженный фиброзный характер. Как правило, это пациенты с диффузным типом лимфотока, у которых отсутствуют хорошо выраженные коллекторные лимфатические сосуды.
Таким образом, ранняя диагностика нарушений лимфотока верхней конечности и раннее начало его лечения являются принципиальным для каждой второй пациентки, перенесшей радикальное противоопухолевое лечение РМЖ.
Клиническое обследование больных с ПМОК традиционно начинается с определения степени увеличения объема конечности. При этом тяжесть процесса ранее, как правило, определяли по величине окружности руки, измеренной на стандартных уровнях. Однако имеющийся опыт свидетельствует о том, что подобный подход не позволяет сделать правильный тактический выбор, так как значительные размеры отека не всегда отражают далеко зашедший процесс. В связи с этим в течение 18 лет мы пользуемся клинико-хирургической классификацией ПМОК, учитывающей степень напряжения и гидрофильность мягких тканей конечности, а также наличие или отсутствие стеноза подключичной вены и венозной гипертензии. Выделенные нами стадии "доклиническая", "преходящего", "мягкого", "плотного" и "деформирующего" отека легко определяются клинически и, по нашему мнению, обусловливают тактику лечения.
Клиническое обследование дополняется специальными методами исследования, важнейшими из которых являются динамическая лимфосцинтиграфия, позволяющая получить прижизненное контрастирование функционально полноценных лимфатических сосудов и узлов, флеботонометрия (измерение интравенозного давления в поверхностных венах конечности), а также флебография, ультразвуковое исследование мягких тканей конечности и в ряде случаев компьютерная томография.
Лечение ПМОК остается довольно сложной задачей. Наличие многих методов, используемых для коррекции объема конечности, свидетельствует об отсутствии единого подхода к этой проблеме, а конечные результаты лечения не всегда удовлетворяют.
Важное место при лечении ПМОК играет консервативная терапия, которая может использоваться как самостоятельный метод лечения или дополнять оперативное вмешательство. Ее цель, учитывая особенности патогенеза отека верхней конечности, - повышение тонуса и мышечной активности лимфатических сосудов, раскрытие не функционирующих в норме лимфовенозных (ЛВА) и лимфо-лимфатических анастомозов и формирование коллатеральных путей лимфотока. Следует отметить, что важным условием успешного консервативного лечения является формирование у больных с отеком конечности правильных психологических установок, ориентирующих пациенток на продолжительное лечение с постоянно повторяющимися курсами, а также на правильную оценку его результатов. Неоправданное ожидание быстрого эффекта от любого из применяемых методов лечения ПМОК может привести к полному отказу больной от его продолжения и значительному ухудшению косметического и функционального состояния конечности.
Как самостоятельный метод лечения консервативная терапия показана прежде всего больным с начальными проявлениями ПМОК (в доклинической и I стадии заболевания), особенно у пациенток с прогностически неблагоприятным диффузным типом лимфотока конечности (по данным лимфосцинтиграфии). Во II и III стадиях заболевания ее можно использовать в качестве альтернативного хирургическому вмешательству метода, если выполнение лимфодренирующей операции невозможно (отсутствие коллекторных лимфатических сосудов, дистальный уровень блока лимфотока) или пациентка отказывается от ее проведения. У больных с выраженными фиброзными изменениями кожи и подкожной клетчатки консервативное лечение в качестве монотерапии показано для стабилизации или улучшения функционального состояния конечности.
При сочетании с хирургическими методами лечения комплексную консервативную терапию можно применять в до- и послеоперационном периоде. При этом ее используют в качестве предоперационной подготовки, так как это способствует успешной послеоперационной реабилитации больных.
Задачами консервативной терапии при лечении ПМОК являются:
- стимуляция сократительной способности мышечных элементов стенки лимфатических коллекторов,
- механическое вытеснение застойной лимфы из мягких тканей конечности,
- улучшение реологических свойств лимфы и крови, а также метаболизма отечных тканей конечности,
- противовоспалительное действие.
Ее основными патогенетически обоснованными методами являются компрессионное лечение (чередующаяся пневматическая компрессия и эластическая компрессия с помощью специальных бинтов и лечебного трикотажа) и фармакотерапия.
Мы использовали два метода компрессионной терапии: 1) чередующуюся пневмокомпрессию, 2) лечение компрессионными бинтами и компрессионным трикотажем.
Чередующаяся пневмокомпрессия. Чередующуюся пневмокомпрессию выполняли больным с помощью отечественного аппарата "АПКУ-5". Перед процедурой проводили кратковременный (10-15 мин) ручной массаж конечности приемами поглаживания и легкого растягивания. Воздействие проводили в режиме "нарастающей волны", характеризующемся последовательным нагнетанием воздуха в секции манжет в направлении от дистальных отделов конечности к проксимальным. Рабочее давление составило 40-60 мм рт. ст., а в первые 2-3 процедуры в послеоперационном периоде - 30-40 мм рт. ст. Время нагнетания воздуха в каждую секцию составило 15-20 с, пауза - 10-15 с. Средняя продолжительность процедуры - 30-40 мин. После процедуры проводили кратковременное (5-10 мин) занятие гимнастикой, сжатие и разжатие кулака, медленное сильное сгибание и разгибание запястья, подъем руки вверх и отведение ее за голову.
Курс лечения определяли индивидуально для каждой больной (обычно от 10 до 14 процедур).
Дозированную чередующуюся пневмокомпрессию назначали 240 больным, в том числе 90 в разных сочетаниях с микрохирургическими и резекционными операциями. Накопленный опыт убедил нас в необходимости дифференцированного подхода к этим сочетаниям. Оказалось, что пневмокомпрессия наиболее эффективна в послеоперационном периоде наложения JIBA, а ее использование в виде предоперационного курса несколько ухудшает гемодинамические условия, в которых оказывается вновь сформированный ЛВА (см. таблицу).
Результаты сочетания микрохирургического наложения ЛВА и пневматической компрессии верхней конечности
| Метод лечения | Хороший результат | Удовлетворительный результат | Плохой результат | Всего | ||||
|---|---|---|---|---|---|---|---|---|
| абс. | % | абс. | % | абс. | % | абс. | % | |
| Пневматическая компрессия и ЛВА | 9 | 30 | 17 | 56,7 | 4 | 13,3 | 30 | 100 |
| ЛВА и пневматическая компрессия | 12 | 40 | 17 | 56,7 | 1 | 3,3 | 30 | 100 |
| ЛВА | 11 | 36,7 | 17 | 56,7 | 2 | 6,6 | 30 | 100 |
Компрессионные бинты и компрессионный трикотаж. Этот вид лечения традиционно применяют практически при лечении всех больных с постмастэктомической лимфедемой. Бинтование конечности эластичными бинтами производится ежедневно. Уровень наложения компрессионного бандажа и продолжительность лечения определяют индивидуально в каждом конкретном случае.
Медикаментозная терапия является обязательной составной частью консервативной терапии ПМОК и включает несколько групп препаратов. Основными из них являются лекарственные средства, стимулирующие лимфодренажную функцию конечности и воздействующие одновременно на венозный тонус, улучшая лимфатический отток. Кроме того, по показаниям используют антибиотики, десенсибилизирующие препараты, иммуномодуляторы.
В течение продолжительного времени препаратами выбора группы лимфотоников являются медикаментозные средства на основе биофлавоноида диосмина, обладающего поливалентным действием, что определяет высокую эффективность препарата при лимфатических отеках конечности.
Потенцируя физиологический эффект норадреналина, диосмин способствует повышению частоты и амплитуды перистальтики лимфатических сосудов, повышает онкотическое давление лимфы и способствует усилению лимфотока, в целом снижает проницаемость капилляров и оказывает прямое защитное действие на микроциркуляторное русло, и, кроме того, обладает выраженным противовоспалительным эффектом, блокируя синтез медиаторов воспаления (простагландины PGE-2, PGE-2a, тромбоксан В2) и снижает вязкость крови.
В настоящее время круг флеботоников на основе диосмина расширяется. В России появился новый оригинальный препарат Флебодиа 600 ("Лаборатория Иннотек Интернасиональ" Франция), ангиопротектор, содержащий гранулированный высокоочищенный диосмин. Фармакологические свойства препарата практически соответствуют свойствам диосмина. В то же время его применение, как показывает клиническая практика, более удобно для пациентов, так как суточная потребность ограничивается 1 таблеткой. Это же обстоятельство делает препарат более экономичным (его курсовая стоимость ниже таковой других венотоников).
В течение 2 лет мы применяем препарат Флебодиа 600 для лечения пациенток с ПМОК в I и II стадии заболевания (по 1 таблетке 1 раз в сутки в течение 2 мес). Период наблюдения в среднем составляет 12 мес. Получены хорошие клинические результаты: уменьшение отека, улучшение функции конечности. Побочных действий не зарегистрировано.
Большое значение в комплексной консервативной терапии играет профилактика рецидивирующего рожистого воспален™. В этом отношении незаменима антибактериальная, десенсибилизирующая и иммунокорригирующая терапия, которую проводят циклами 1-2 раза в год.
Таким образом, комплексная консервативная терапия является важнейшей составной частью лечения постмастэктомической лимфедемы конечности. Она позволяет добиться хороших результатов у больных с ранними формами ПМОК и является необходимым дополнением к хирургическому лечению.
Литература
- Parkin D, Pisani Р, Ferley J et al. Global cancer statistics. CA Cancer J Clin 1999; 49:33-642. Возный ЭК, Добровольская НЮ., Гончарова ИМ. Лечение метастазов рака молочной железы в печень без использования препаратов таксанового ряда.Вопр. онкал. 1999; 45 (2): 189-91.
- Егоров Ю.С. Современные аспекты хирургического лечения постмастэктомического синдрома. Автореф. дис.. д-ра. мед. наук.М, 2000.
- Мельников РА., Шабаиюва НЯ., Семиглазов В.Ф. и др. О медицинской реабилитации больныхракам молочной железы. Вопр. онкал. 1981; 7: 77-82.
- Пронин ВИ„ Розанов ЮЛ., ВельшерЛЗ. Мастэктомия и ее последствия. М.: Медицина, 1985.
- РамоноваЛЛ. Ранние осложнения радикальной мастэктомии и их предупреждение. Автореф. . дис. _ канд.мед. наук.М, 1991.
- ШпехтЛЕ. Условия возникновения отека верхней конечности после мастэктомии. Современные проблемы онкологии.Л.: Медицина, 1966; 94-102.
- Casley -Smith Judith Casley-Smith JRR. Lymphaticovenous insufficiency and its conservative treatment. Phlebolympholog\> 1995; 6:9-13.
- GoltnerE, Gass P, HassJP. The impotance ofvolumetry, lymphoscintigraphy and computer tomography in the diagnosis of brachial edema after mastectomy. Lymphology 1988; 21: 134-4310. Petrek JA, Senie RT, Peters M, Rosen PP. Lymphedema in a cohort of breast carcinoma survivors 20years after diagnosis. Cancer2001; 92 (6): 1368-77
Читайте также:


