Заболевание глаз при заболевании соединительной ткани


К настоящему времени описано множество глазных изменений при различных видах нарушений обмена веществ. Необходима- отметить, что иногда именно глазные симптомы являются наиболее ранними признаками патологии обменных процессов в организме.
Своевременное выявление этих симптомов позволяет рано начать лечение и правильно выбрать метод для его осуществления. В связи с этим знание и умение обнаружить первые офтальмологические признаки является насущной необходимостью. Эта тем более важно, что диагностика болезней обмена у детей трудна ввиду их исключительного полиморфизма.
Изменения органа зрения при нарушениях обмена веществ обусловлены сложным процессом обмена в тканях глаза. Несовершество и незрелость ферментативных процессов у детей, отсутствие и недостаточность некоторых элементов, а также их накопление вызывают необратимые изменения в прозрачных средах глаза, сетчатке и других отделах глазного яблока.
Так, структура хрусталика и сетчатки, их метаболизм обусловливаются одновременным воздействием по крайней мере нескольких тысяч химических реакций, катализируемых различными ферментами. Основным источником энергии является глюкоза.
Нарушение обмена глюкозы приводит к накоплению органических кислот и других продуктов метаболизма, которые вызывают грубые изменения в тканях. Вследствие этого, например, при непереносимости галактозы отмечается катарактогенный эффект и появляются дегенеративные изменения в сетчатке.
Белки хрусталика органоспецифичны. Они синтезируются из аминокислот, которые проникают в него через капсулу хрусталика из влаги камеры.
Химическая энергия в виде АТФ в сетчатке образуется в основном за счет гликолиза и дыхания. Сетчатка, так же как и мозг, содержит большое количество глютаминовой кислоты, глютамина и микроэлементов, которые являются компонентом окислительных ферментов.
БОЛЕЗНИ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Наиболее часто морфологической основой развития ряда наследственных болезней является поражение соединительной тканей. Наследственные болезни соединительной ткани мало изучены, дифференциальная диагностика их сложна, особенно у детей раннего возраста при приобретенных клинически сходных (фенотипические) заболеваниях. Для наследственных нарушений метаболизма соединительной ткани характерно поражение органа зрения.
Глазные симптомы могут быть ранними и единственными признаками наследственной патологии соединительной ткани, поэтому наряду с генеалогическими и биохимическими исследованиями при этих заболеваниях важное значение имеют офтальмологические методы диагностики.
Принято различать две основные группы болезней соединительной ткани: к первой группе относятся генетически обусловленные заболевания — мукополисахаридозы, синдром Марфана, гомоцистинурия и др., ко второй — болезни, в развитии которых определенную роль играют такие наследственные факторы, ревматизм, инфекционный неспецифический полиартрит, красная волчанка.
При патологических состояниях соединительной ткани первыми и самыми ранними признаками являются изменения в обмене кислых гликозаминогликанов, что свидетельствует о большой чувствительности этой ткани, в частности межуточного основного вещества, к обменным нарушениям в организме.
Особенно значительные изменения глаз отмечаются при наиболее тяжелой форме наследственного поражения соединительной ткани мукополисахаридозе. Заболевание называют также множественным дизостозом, липохондродистрофией, номедистрофией, остеохондродистрофией.
Наиболее тяжелым заболеванием является мукополисахаридоз I типа — синдром Гурлер, прототип всех мукополисахаридозов, характеризующийся прогрессирующим течением, а также тем, что больные умирают в ранние сроки (до 10—12 лет). Остальные шесть типов мукополисахаридоз а существенно отличаются от первого.
Мукополисахаридоз II типа - синдром Гунтера протекает менее тяжело. Ведущими симптомами являются изменения в костно- суставной системе, но менее выраженные, чем при I типе, а также снижение слуха.
Значительно отличается от первых двух типов мукополисахаридозов III тип - синдром Санфилиппо. Заболевание характеризуется наличием умственной отсталости на фоне незначительных изменений скелета и соматических нарушений.
В клинической картине мукополисахаридоза IV типа — синдрома Моркио на первое место выступают поражения костно-суставной системы деформации грудной клетки и черепа.
Мукополисахаридоз V типа — синдром Шейе — характеризуется почти полной сохранностью интеллекта, преимущественным поражением мелких суставов и умеренно выраженными соматическими изменениями.
Для мукополисахаридоза VI типа — синдрома Марото - Лами характерны грубые деформации скелета при сохранении нормального интеллекта.
Мукополисахаридозы всех типов, кроме синдрома Гунтера, наследуются по аутосомно-рецессивному типу. При синдроме Гунтера тип наследования рецессивный, сцепленный с полом, нередки семейные случаи заболевания.
Мукополисахаридоз VII типа обусловлен дефектом р-глюкуронидазы и по клиническим проявлениям напоминает мукополисахаридоз I типа, но без помутнения роговицы; тип наследования неизвестен.
Наиболее типичным симптомом поражения глаз при мукополисахаридозах является дистрофия роговицы. Наиболее рано помутнение роговицы развивается при синдроме Марото — Лами. Большинство исследователей не обнаруживают изменений глаз при синдроме Санфилиппо. Синдром Моркио также протекает с дистрофией роговицы, но она нередко появляется поздно, чаще у детей старше 10 лет. Дистрофию роговицы обнаруживают у 75— 90% больных мукополисахаридозами.
Из других симптомов при мукополисахаридозах описаны мегалокорнеа, гидрофтальм, атрофия и застой соска зрительного нерва, а также дегенерация сетчатки и глаукома.
При мукополисахаридозах проводят полное исследование глаза и его функций. Неврологические и генетические исследования выполняют по классической схеме.

Дифференциальную диагностику форм заболевания следует проводить на основе тяжести поражения органа зрения и соматических проявлений (табл. 31). У обследованных больных были выявлены следующие характерные общеклинические симптомы: увеличение и изменение формы головы, костно-суставные деформации.
Необходимо особо отметить, что мукополисахаридозы в начальных стадиях необходимо дифференцировать от рахита, гипотиреоза, инфекционного неспецифического полиартрита, полигландулярной недостаточности, липоидоза. Следует подчеркнуть также, что эти дети часто болеют простудными заболеваниями.
В дальнейшем у них выявляются грубые черты лица, и все больные отстают в росте. У них отмечаются пупочные и паховые грыжи, гепатоспленомегалия, пороки сердца. При всех формах мукополисахаридозов ранними признаками являются изменения глаз различной степени выраженности.
В процессе наблюдения за больными детьми выявлено, что наиболее ранние (у новорожденных и в первые месяцы после рождения) и тяжелые поражения глаз выявляются при мукополисахаридозе I типа. Они наблюдаются у всех больных.
У детей уже в первые месяцы жизни отмечаются длинные и густые ресницы, латеральный проптоз, пастозносгь век, особенно нижних. Конъюнктива век и глазного яблока отечная, цианотичная.
Стенки сосудов утолщены. У всех больных выявляются макрокорнеа (12—13,5 мм) без расширения лимба и дистрофия роговицы различной степени выраженности. Помутнение роговицы, от нежного облаковидного до грубого диффузного, захватывает глубокие слои роговицы и более интенсивно в лимбальной зоне.
Строма роговицы всегда утолщена. Может наблюдаться застойный сосок зрительного нерва, а затем и его атрофия. Сетчатка и особенно парапапиллярная зона отечны, сосуды глазного дна расширены, стенки их утолщены. Переднезадняя ось глазного яблока увеличена у всех больных по сравнению с нормой на 2 -2,5 мм. Ни у одного больного не было выявлено повышения внутриглазного давления.
Синдром Гунтера выявляется преимущественно у мальчиков в возрасте 3 лет и старше. Ранние изменения скелета в виде увеличения размера черепа расценивают как признаки рахита. Тугоподвижность и изменения формы суставов становятся заметными к 3 годам, а иногда в более старшем возрасте. Изменения скелета в виде деформации грудной клетки и позвоночника выражены умеренно.
Изменения органа зрения при синдроме Гунтера характеризуются ранним увеличением роговицы и глазного яблока, но менее выраженным, чем при синдроме Гурлер. Помутнение роговицы выявляется к 4 - 6 годам, а иногда и позже. При биомикроскопическом исследовании выявляют, что наиболее интенсивное помутнение отмечается на 3 и 9 часах у лимба в глубоких слоях роговицы, строма которой утолщена.
В строме радужки, преимущественно на 3 и 9 часах, определяются новообразованные кровеносные сосуды. На глазном дне при офтальмоскопии обнаруживают расширенные кровеносные сосуды с утолщенной стенкой, а также застойные соски или частичную атрофию дисков зрительных нервов. Глазные симптомы предшествуют изменениям скелета и внутренних органов.
Синдром Санфилиппо характеризуется в первую очередь снижением интеллекта. Отмечается слабовыраженная гепатоспленомегалия. Отставания в росте не замечено. Имеются тугоподвижность суставов и изменение их формы.
Из глазных симптомов при синдроме Санфилиппо наблюдаются: гипертелоризм и небольшой латеральный проптоз. Роговица прозрачна, размер ее в норме. На глазном дне выявляют некоторое расширение калибра вен, т. е. картина синдрома отличается от таковой при мукополисахаридозах I и II типов.
Синдром Моркио отличается значительными деформациями скелета.
Синдром Шейе внешне имеет много общего с инфекционным неспецифическим полиартритом. Основными характерными симптомами заболевания являются изменения формы мелких и средних суставов, их болезненность и тугоподвижность.
Изменения глаз при синдроме Шейе характеризуются признаками врожденной глаукомы, возникающими уже в ранних стадиях заболевания. Позднее, когда присоединяются боли и происходит деформация мелких суставов, появляются такие же изменения глаз, как при коллагенозном увейте, с выраженной дистрофией роговицы, которая сопровождается буллезным перерождением. В начальной стадии помутнение локализуется в зоне передней пограничной пластинки, причем более интенсивное оно у лимба, а затем распространяется на все слои роговицы.
Наличие у больных тотального помутнения увеличенной роговицы с утолщенной стромой на фоне выраженного отека конъюнктивы свидетельствует о мукополисахаридозе. Диагноз подтверждают результаты определения содержания КГАГ в моче больных. Необходимо отметить, что наряду с резко выраженными клиническими формами заболевания встречаются стертые формы мукополисахаридозов, при которых ведущими признаками являются только поражения глаз.
В заключение необходимо указать, что результаты офтальмологических исследований в сочетании с общими симптомами заболевания позволяют диагностировать мукополисахаридоз и уточнить его тип. При определении экскреции КГАГ с мочой у больных мукополисахаридозом выявляют их увеличение в десятки раз по сравнению с нормой.
В то же время суточная экскреция оксипролина у всех этих больных оказывается сниженной. Особенно высокое содержание КГАГ в моче наблюдается у больных с синдромом Гурлер. Биохимическое изучение фракционного состава КГАГ показывает, что наряду с различиями имеется много общего в качественном составе КГАГ при всех типах мукополисахаридозов. У больных с синдромом Гурлер и Гунтера увеличено также выделение гепарансульфата. Особенно высокая гепарансульфатурия наблюдается при синдроме Санфилиппо.
Кроме описанных синдромов, характеризующихся поражением соединительной ткани, в офтальмологической, педиатрической и неврологической практике особое место занимают синдромы Марфана, Маркезани, гомоцистинурии и др.
Синдром Марфана (долихостеномиелия) - врожденное заболевание, характерными признаками которого являются высокий рост, необычная длина конечностей, тонкие длинные паукообразные пальцы, слабое развитие мышечной ткани. В последующие годы заболевание было названо арахнодактилией.
Тип наследования синдрома Марфана аутосомно-доминантный. Характерным симптомом заболевания является эктопия хрусталиков. Описаны пороки развития и других органов при синдроме Марфана, однако большинство исследователей считают наиболее типичными признаками заболевания поражение глаз, деформацию скелета и нарушения деятельности сердечно-сосудистой системы.
Из поражений глаз, кроме эктопии хрусталика, наблюдаются мегалокорнеа, кератоконус, голубые склеры, высокая близорукость, отслойка сетчатки. Нередко при синдроме Марфана развивается глаукома.
Для объективизации диагноза синдрома Марфана применяют исследование КГАГ. При синдроме Марфана экскреция КГАГ с мочой увеличена в 2—3 раза по сравнению с нормой.
Наиболее ранним глазным проявлением синдрома Марфана можно считать гипоплазию стромы радужки, особенно ее пигментной зрачковой каймы.

Из других глазных симптомов встречаются эпикантус, эмбриотоксон, кератоконус, косоглазие, катаракта, микро- и сферофакия, врожденная глаукома (табл. 32). Изменения на глазном дне отмечаются у детей старшего возраста.
Миопическая рефракция, о наличии которой свидетельствуют результаты эхобиометрии толщины хрусталика (на 1—2 мм больше по сравнению с нормой), обусловлена более высокой преломляющей способностью хрусталика вследствие изменения его сферичности под влиянием разрыва волокон ресничного пояска. Сагиттальная ось глаза нормальная. Не исключено развитие и усиление близорукости вследствие образования кератоконуса. Иначе говоря, имеются основания утверждать, что близорукость при синдроме Марфана имеет чисто рефракционную, но не осевую природу.
Результаты биохимических исследований свидетельствуют о том, что изменения органа зрения при синдроме Марфана связаны в основном с увеличением содержания коллагена, о чем свидетельствует оксинупролинурия. Увеличение экскреции КГАГ, особенно гиалуроновой кислоты, отягощает течение основного заболевания.
В клинико-офтальмологических исследованиях установлено, что очень сходная картина глазных изменений обнаруживается и при других заболеваниях, в частности при гомоцистинурии (табл. 33).

Эктопия в сочетании с другими симптомами были выявлены у больных с синдромом Маркезани. Эти больные маленького роста, череп у них имеет брахицефалическую форму, туловище, шея и конечности короткие. Мышцы и подкожная жировая клетчатка хорошо выражены. Тип наследования доминантный и аутосомно-рецессивный.
Поражения глаз при синдроме Маркезани характеризуются тем, что передняя камера в центре мелкая, а на периферии глубокая, а также дрожанием радужки по периферии. Отдельные участки радужки атрофичны.
Редко наблюдается аниридия. Хрусталик имеет шаровидную форму, уменьшен в размере. Хорошо видны волокна ресничного пояска. В некоторых случаях хрусталик смещен книзу. Наблюдаются случаи вывиха хрусталика в переднюю камеру или стекловидное тело.
Глазные изменения в виде истончения и повышенной прозрачности склер наблюдаются при синдроме В а н-д е р-Х е в е. Для заболевания характерна тугоухость. Синдром голубых склер относится к конституциональным особенностям соединительной ткани, обусловленным множественными генными дефектами; наследуется по аутосомно-доминантному типу.
Заболевание связано с изменением эластических и коллагеновых волокон. У 60% больных склеры имеют голубую окраску. Причиной изменения окраски склер является тонкая наружная оболочка глаза, через которую просвечивается сосудистая оболочка.
Серовато-синяя окраска склер наблюдается уже у новорожденных. Наблюдающаяся в норме у новорожденных голубоватая окраска склер к 6 мес постепенно, исчезает, и у здоровых детей они становятся белесоватыми.
У больных наблюдаются утолщение мелких суставов конечностей и позвоночника, их деформация и ограничение подвижности. Выражен остеопороз. Отмечаются задержка закрытия родничка и развития зубов, черты лица, характерные для больного гаргоилизмом, большой язык, кифосколиоз, изменения ЭЭГ.
Умственное развитие детей не страдает. Клиническая картина сходна с проявлениями мукополисахаридоза. Однако содержание КГАГ в моче у таких больных в норме. При гистохимическом исследовании в коже выявляются высокое содержание уроновой кислоты и метахромазия культуры фибробластов.
Прогноз в отношении зрения малоблагоприятный, но отмечен эффект от применения больших доз ретинола (витамина А).
Таким образом, глазные поражения при болезнях соединительной ткани характеризуются полиморфизмом.
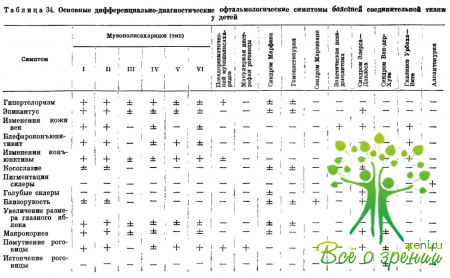
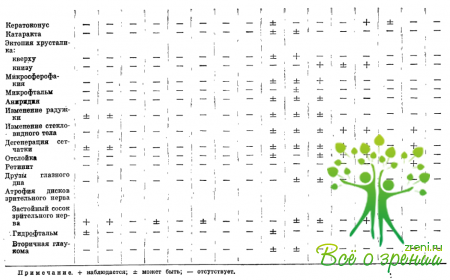
Изучение ранних офтальмологических симптомов позволяет дифференцировать отдельные формы заболеваний (табл. 34). Офтальмологические исследования помогают понять важные стороны патогенеза изучаемых заболеваний, уточнить роль изменений коллагена и основного вещества соединительной ткани в их развитии.
Изучение обмена КГАГ и оксипролина позволяет уточнить механизмы развития офтальмологических симптомов при болезнях соединительной ткани, а следовательно, принять соответствующие меры для предупреждения их возникновения и лечения.
ЗАБОЛЕВАНИЯ СОЕДИНИТЕЛЬНОЙ ТКАНИ
При различных заболеваниях соединительной ткани (системной красной волчанке, склеродермии, дерматомиозите, ревматоидном артрите и др.) могут поражаться все оболочки глаза, его содержимое, а также защитный и придаточный аппараты глаза.
Данный текст является ознакомительным фрагментом.
Читать книгу целиком
Похожие главы из других книг:
Очищение соединительной ткани организма Шлаки бывают самые разнообразные и образуются практически во всем организме, в каждом органе и клетке. В подавляющем большинстве шлаки – это недоокисленные продукты обмена веществ. Если активизировать окислительные процессы в
1. Опухоли соединительной ткани Опухоли из соединительной ткани бывают:1) доброкачественные – фибромы – могут встречаются везде, где имеется соединительная ткань. Наиболее частая локализация – дерма. Фиброма представляет собой четко выраженный узел. На разрезе она
12. Патология соединительной ткани Может сопровождать наследственно обусловленную патологию соединительной ткани (синдром Марфана, синдром Элерса-Данлоса, недостаточность а1 —антитрипсина).Клиническая картина. Внезапная резкая колющая боль в груди, усиливающаяся при
ЛЕКЦИЯ № 13. Диффузные заболевания соединительной ткани. Системная красная волчанка. Дерматомиозит. Системная склеродермия 1. Системная красная волчанка Системная красная волчанка – это хроническое полисиндромное заболевание соединительной ткани и сосудов,
Системные заболевания соединительной ткани Больные системной красной волчанкой, склеродермией, узелковым периартериитом, дерматомиозитом подлежат лечению по принципам современной ревматологии. В отдельных случаях в комплексное лечение могут включаться и
Системные поражения соединительной ткани Поражение соединительной ткани – группа заболеваний, характеризующихся аутоиммунным и иммунокомплексным воспалением соединительной ткани или повышенным фиброзообразованием.Причина развития поражений соединительной ткани
ФУНКЦИЯ СОЕДИНИТЕЛЬНОЙ ТКАНИ Соединительная ткань характеризуется способностью к синтезу коллагена, эластина и др. (7, 9, 13, 14, 21). Секреция этих веществ в межклеточное пространство и образование из них матрикса, который затем соединяется с ионами кальция, заканчивается
ЗАБОЛЕВАНИЯ СОЕДИНИТЕЛЬНОЙ ТКАНИ При различных заболеваниях соединительной ткани (системной красной волчанке, склеродермии, дерматомиозите, ревматоидном артрите и др.) могут поражаться все оболочки глаза, его содержимое, а также защитный и придаточный аппараты
Реакция соединительной ткани на массаж Зоны соединительных тканей при острых, подострых и хронических заболеваниях достаточно выражены. Под влиянием типичной методики массажа напряжение в соединительных тканях уменьшается. Реакция соединительных тканей является
Выявление изменений в соединительной ткани В соединительной ткани рефлекторно появляются мягкие и грубые выбухания, полосовидные лентообразные или распространенные вдавления. Эти изменения выявляют при осмотре (видны складки, плоские лентообразные углубления и
Очищение соединительной ткани организма Соединительная ткань составляет более 85 % массы тела, образует опорный каркас (скелет) и наружные покровы (дерму), является составной частью всех органов и тканей, формирует вместе с кровью и лимфой внутреннюю среду организма. К
Очищение соединительной ткани Шлаки бывают самые разные и образуются практически во всем организме, в каждом органе и клетке. В подавляющем большинстве шлаки – это недоокисленные продукты метаболизма. Если активизировать окислительные процессы, то их можно довести до
Очищение соединительной ткани Соединительная ткань составляет более 85 % массы тела, образует опорный каркас (скелет) и наружные покровы (дерму), является составной частью всех органов и тканей, формирует вместе с кровью и лимфой внутреннюю среду организма. К
НЕДИФФЕРЕНЦИРОВАННАЯ ДИСПЛАЗИЯ СОЕДИНИТЕЛЬНОЙ ТКАНИ При описании такой патологии, как недифференцированная дисплазия соединительной ткани, возникает ряд сложностей; во-первых, потому, что до сих пор среди различных специалистов ведутся споры о существовании самого
Самостоятельное восстановление зрения
- Восстановление зрения главная
- Словарь терминов
- —>> Восстановление зрения
- Диффузные воспалительные заболевания соединительной ткани и сосудов | Часть 1.
- Воспалительные заболевания глаз + Клинические изображения
- Заболевания хиазмы при аневризмах сосудов основания мозга
- Воспалительные заболевания
Диффузные воспалительные заболевания соединительной ткани и сосудов | Часть 2.
Встречается реже других коллагенозов. При дерматомиозите наряду с поражением кожи и мышц в патологический процесс вовлекаются внутренние органы. Этиология заболевания окончательно не выяснена, но предполагают вирусную его природу. В эндотелии сосудов пораженных мышц и кожи обнаружены включения, напоминающие пикорнавирусы. Инсоляция, беременность, травмы, различные медикаменты, по-видимому, являются провоцирующими факторами. Дерматомиозит — аутоиммунное заболевание. Характерно сочетание дерматомиозита со злокачественными опухолями яичников, матки, грудной железы, легких, печени, в связи с чем высказывается предположение о роли в развитии заболевания опухолевых антигенов. Иммунологический механизм развития дерматомиозита подтверждается наличием иммуноглобулинов и комплемента в сосудистой стенке пораженных мышц.
Болеют преимущественно женщины. Заболевание начинается остро или постепенно с мышечного синдрома, болей в суставах, лихорадки. В выраженных случаях наблюдается тяжелое диффузное поражение мышц и кожи. Мышцы становятся плотными, болезненными. Резко нарастает мышечная слабость, активные движения резко ограничены или больные полностью обездвижены. Наиболее часто поражаются мышцы шеи и плечевого пояса, но процесс может стать генерализованным, с вовлечением мимической мускулатуры, глоточных мышц, диафрагмы.
Поражения кожи при дерматомиозите бывают крайне разнообразными: отек, эритема, папулезные, буллезные и геморрагические высыпания, телеангиэктазии, гиперкератоз и пр.
Иногда наблюдаются артралгии, реже развивается артрит. Ограничение подвижности суставов вплоть до развития анкилоза связано с первичным поражением мышц.
При дерматомиозите поражаются сердце и сосуды (диффузный миокардит, дистрофия, синдром Рейно), легкие (острые и хронические пневмонии), желудочно-кишечный тракт (гастрит, энтерит, кровотечения).
Глазные проявления дерматомиозита встречаются нередко и иногда имеют определенное диагностическое значение. По данным W. F. Walsh и W. Hoyt (1969), для дерматомиозита особенно характерны отеки век и периорбитальных тканей, R. Hollenhorst и J. Henderson (1951) считают наиболее частым глазным проявлением полимиозита ретинопатию. Могут поражаться также мышцы век и экстраокулярные мышцы глаза с развитием диплопии страбизма, двустороннего птоза век. В отдельных случаях наблюдались конъюнктивиты, ириты.
Лечение включает использование нестероидных противовоспалительных медикаментов, кортикостероидов, иммунодепрессивных препаратов.
Ревматоидный артрит — частая форма воспалительного поражения суставов. Этиология заболевания окончательно не установлена. Предполагают, что причиной заболевания могут быть стрептококки группы В, микоплазмы, вирусы и др. Подобно другим коллагенозам, в развитии заболевания существенную роль играют аутоиммунные процессы, связанные с выработкой плазматическими клетками синовиальных оболочек суставов измененных Y-глобулинов, образующих иммунные комплексы. Последние фагоцитируются с освобождением лизосомальных ферментов, которые и вызывают воспаление. В процессе воспаления появляются новые антигены, которые обусловливают прогрессирование болезни. Постепенно процесс генерализуется: поражаются хрящи; суставные поверхности эпифизов и околосуставные ткани, что ведет к деформации суставов и развитию анкилоза.
Различают преимущественно суставную и суставно-висцеральную формы ревматоидного артрита. Первая встречается значительно чаще. Ревматоидный артрит может сочетаться с деформирующим остеоартрозом; особыми вариантами ревматоидного артрита являются синдром Фелти (протекает более тяжело, с увеличением селезенки и лимфатических узлов, анемией, лейкопенией и др.) и синдром Каплана (силикоартрит). Заболевание может возникнуть в любом возрасте, но чаще страдают женщины в возрасте от 20 до 50 лет. Заболевание обычно начинается постепенно, иногда сопровождаясь субфебрильной температурой. Вначале поражаются мелкие суставы кистей и стоп. Затем в патологический процесc вовлекаются крупные суставы: лучезапястные, голеностопные и коленные. Редко заболевание начинается с поражения крупных суставов. Характерными симптомами ревматоидного артрита являются утренняя скованность суставов, наличие ревматоидных узелков (локализуются обычно на разгибательной поверхности предплечий, на наружной поверхности локтевых суставов), гипертрофия мышц вблизи пораженных суставов.
Наряду с поражением суставов в патологический процесс могут вовлекаться другие органы и системы, а именно сердечно-сосудистая система (миокардит, перикардит, васкулит), почки (амилоидоз, реже — нефрит), легкие (плеврит, хроническая пневмония), нервная система (полиневриты).
В крови определяются высокие титры ревматоидного фактора, снижение содержания комплемента в синовиальной жидкости, анемия, лейкоцитоз, увеличение СОЭ.
Глазные проявления ревматоидных артритов включают в себя склериты и сухой кератоконъюнктивит (болезнь Сьегрена). Значительно реже встречаются эписклериты и увеиты.
Склериты при ревматоидном артрите обычно начинается незаметно, часто поражают оба глаза и имеют рецидивирующее течение.
В воспалительный процесс могут вовлекаться передний отдел сосудистой оболочки и роговица (склерозирующий кератит). В результате истончения склеры в переднем отделе глаза вокруг роговицы появляются синеватые с аспидным оттенком пятна, которые позволяют на расстоянии ставить диагноз перенесенного рецидивирующего склерита (рис. 30).
Рис. 30. Сероватые пятна на склере после перенесенного склерита.
В тяжелых случаях в результате поражения дренажной области склеры и угла передней камеры развивается вторичная глаукома.
Лечение склеритов при ревматоидном артрите включает в себя применение кортикостероидов, противовоспалительных препаратов нестероидного действия и мидриатиков.
Впервые сухой синдром был описан Е. Gourgerat (1925), но наиболее полное описание дано Сьегреном [Sjogren, 1935].
Подобно другим коллагенозам, синдром Сьегрена относится к хроническим воспалительным заболеваниям аутоиммунной природы. Этот синдром может сочетаться с другими аутоиммунными заболеваниями, что свидетельствует об общности этиологических и патогенетических механизмов в развитии заболеваний. Особенно часто синдром Сьегрена сочетается с ревматоидным артритом.
Синдром Сьегрена характеризуется системным поражением экзокринных желез (слюнных, верхних дыхательных путей, желудочно-кишечного тракта и гениталий), в связи с чем у больных часто развиваются воспалительные процессы в легких, хронический ахилический гастрит, паротит и др. Нередко увеличивается селезенка и развивается синдром Рейно. В крови — анемия, лейкопения, повышенная СОЭ, гипопротеинемия, гипер-гамма-глобулинемия и повышение титров ревматоидного фактора. Наиболее заметным проявлением синдрома Сьегрена является сухой кератоконъюнктивит (keratoconjunctivitis sicca), вызванный гипофункцией слезных желез. Полагают, что причиной функциональной недостаточности слезных желез служит хронический воспалительный процесс, который обычно захватывает также слюнные железы.
Около 15% всех больных ревматоидным артритом страдают в той или иной степени сухим кератоконъюнктивитом [Jones В.г Coop Н., 1965], и примерно в 75% случаев синдром Сьегрена бывает связан с ревматоидным артритом.
Диагностика сухого кератоконъюнктивита не представляет трудностей. Больные жалуются на чувство сухости и песка в глазах, отсутствие слез при плаче. Из-за поражения слюнных желез и мелких желез глотки и носа типичными являются также жалобы на сухость в полости рта, глотке и носу.
При осмотре конъюнктивы обнаруживается вязкий секрет, состоящий из слизи и эпителиальных клеток. При попытке удалить этот секрет он тянется в виде нитей. Роговая оболочка из-за сухости теряет блеск и в нижней половине становится тусклой с шероховатой, истыканной поверхностью (рис. 31).
Рис. 31. Синдром Сьегрена, нитчатый креатит.
И слезные, и слюнные железы могут быть временно увеличенными. Нередко наблюдаются сухая кожа, гастрит, панкреатит холецистит, интерстициальный нефрит, васкулиты.
С диагностической целью можно использовать тест Ширмера, который указывает на пониженную секрецию слезы, и пробу с бенгальским розовым. Однопроцентный раствор краски инсталлируют в глаз, и затем конъюнктивальную полость промывают изотоническим раствором хлорида натрия.
При сухом кератоконъюнктивите по обе стороны от роговицы в пределах открытой глазной щели появляются два красных треугольника (рис. 32).
Рис. 32. Синдром Сьегрена. Вид переднего отдели глаза после окраски бенгалротом.
Следует иметь в виду, что бенгальский розовый вызывает сильные болевые ощущения.
Лечение симптоматическое. Оно включает увлажнение глаза, причем разные больные чувствуют облегчение от применения различных капель. Наилучшие результаты дает так называемая искусственная слеза. У части больных окклюзия слезных точек с помощью каутера уменьшает симптомы сухого кератоконъюнктивита.
Ювенильный ревматоидный артрит
Ювенильный ревматоидный артрит может возникнуть на первом году жизни ребенка, но особенно часто он встречается в возрасте от 2 до 10 лет.
Различают системную (с поражением многих органов, анемией, лейкопенией, увеличением селезенки), полиартритную и моноартритную формы болезни. В последнем случае чаще поражается коленный сустав.
Глазные проявления при первой форме ювенильного ревматоидного артрита весьма редки, при полиартритной форме их частота у больных детей составляет около 2% и при моноартритной форме достигает 29% [Schaller J., Kupfer С., Wedgewood R., 1969]. Описанная Стиллом триада включает в себя иридоциклит, кератопатию и катаракту (рис. 33).
Рис. 33. Передний отдел глаза при болезни Стилла (ранние изменения). Дистрофические участки на роговице на 3 и 9 часах, задние синехии, помутнение хрусталика.
Иридоциклит может иметь острое и постепенное незаметное начало. В последнем случае диагноз нередко ставится поздно, поэтому детей, страдающих ювенильным ревматоидным артритом, должны периодически осматривать офтальмологи.
В большинстве случаев хронический иридоциклит осложняется лентовидной кератопатией. Помутнение роговицы располагается по горизонтальному меридиану в пределах открытой глазной щели. Оно возникает с двух сторон на периферии роговой оболочки (но всегда отделено от роговичного лимба) и, распространяясь к центру, соединяется в сплошную полосу. Помутнение носит неравномерный, ноздреватый характер (симптом швейцарского
Читайте также:


