Занесла инфекцию в ранку на лице
Специалисты, как дерматологи, так и косметологи, не советуют выдавливать прыщи. Но если это всё же случилось, после этого ранку необходимо обязательно обработать. И лучше всего здесь использовать асептическое средство, например, спирт. Но салицилово-цинковая паста также станет хорошим вариантом для того, чтобы намазать место выдавливания прыща.
Чем намазать прыщ после выдавливания
Процедура выдавливания прыща довольно проста. Но здесь есть большой риск того. Что в ранку попадёт инфекция. Поэтому перед тем, как начинать выдавливать прыщи руки следует обязательно помыть с мылом. Также необходимо ополоснуть лицо и использовать для этого не простую воду, а отвар ромашки, который обладает не только антисептическим свойством, но и помогает заживлять небольшие ранки.
Если отвара ромашки не оказалось, то его можно заменить косметическим средством – гелем или лосьоном для умывания.
Перед тем, как приступать к процедуре, следует сделать ещё одно важное и обязательное дело – смазать прыщ салициловой кислотой. Это поможет избавиться от омертвевших клеток кожи, которые расположены в этом месте.
Смазывать салициловой кислотой прыщ следует на протяжении 2 минут. А чтобы кожа на руках не получила ожог, желать это желательно в перчатках.
После того, как прыщ будет выдавлен это место нужно смазать антисептиком. Это опять же, может быть спирт, отвар или настой ромашки, календулы. В экстренных случаях, когда под рукой ничего нет, можно воспользоваться и духами.
Затем это место для устранения покраснения рекомендуется намазать мазью, и одной из них как раз и будет салицилово-цинковая.
Если прыщ после выдавливания воспалился
Чем помазать прыщ после выдавливания, если он воспалился? Такое случается по трём довольно распространённым причинам:
- Занесение инфекции. Такое случается, если вы не помыли перед процедурой руки или не использовали антисептик. Микроорганизмы, которые всегда обитают на коже без труда проникнут в ранку и вызовут воспалительный процесс. В этом случае также подойдёт салицилово-цинковая паста, а также другие гели и мази, которые в своём составе имеют антибиотик.
- Вторая причина – это выход гнойника не наружу, а в окружающие ткани. Если такое случится, то нередко приводит к формированию абсцесса или флегмоны. Вылечить это можно только с помощью хирургического удаления гнойного образования. После операции на места гнойника обязательно останется шрам.
- Но самый опасный вариант развивается тогда, когда по сосудам, которые располагаются на лице близко к коже, микробы из гнойника попадают прямиком в головной мозг. Особенно это касается прыщей, которые располагаются в районе глаз, носа и подбородка.
Поэтому если после выдавливания прыща на этом месте появилась краснота, которая не проходит на протяжении суток, необходимо обратиться к врачу. Сначала это может быть дерматолог, который при необходимости выпишет направление к хирургу.
После выдавливания произошло покраснение
Чем намазать прыщ после выдавливания на лице, если вдруг на этом месте появилась краснота? Любое покраснение и появление отёчности говорит о начале воспалительного процесса. То есть после выдавливания прыща произошло инфицирование окружающих тканей. Действовать в этом случае следует быстро, а желательно немедленно. Это поможет избавиться от дальнейшего распространения воспалительного процесса вглубь кожи.
Первое, что нужно сделать – обработать место воспаления раствором, который содержит спирт. Это может быть спирт салициловый, левомицетиновый, либо спиртовая настойка календулы.
Затем на это место необходимо наложить мазь с антибиотиком. Таких мазей довольно много, включая тетрациклиновую, левомеколь, а также салицилово-цинковая паста.
Обрабатывать кожу таким образом следует несколько раз в день. Если делать всё правильно, то уже на следующий день воспаление заметно уменьшится, а потом и совсем исчезнет.
После выдавливания появилась опухоль
Чем намазать выдавленный прыщ, если вдруг развился отёк? Отёк может развиться по двум причинам. В первом случае это повышенная чувствительность кожных покровов. То есть даже простое надавливание на кожу может вызвать вот такую вот реакцию. Происходит это из-за обильного прилива крови.
Справиться с этим поможет холодный компресс или смазывание зубной пастой с мятой.
То же самое может случиться и при начале развития воспалительного процесса. Если к тому же отёк сопровождается болевыми ощущениями, мышечными спазмами, а также присутствует повышенная температура тела, следует немедленно обратиться к врачу.
Если же отёк не сопровождается симптомами, которые были перечислены выше, тогда можно воспользоваться одним из следующих способов:
- Йодная сетка на месте отёка, которая быстро впитается и в некоторых случаях помогает побороть описываемое нами явление.
- Содовый компресс. Для этого смешать воду и соду в точном соотношении 10 к 1. Смочить в этом растворе ватный диск и на несколько часов приложить к месту отёка.
- Сок алоэ. Этот сок помогает быстро справиться с самыми разными кожными проблемами, к тому же он является прекрасным антисептиком.
После выдавливания осталась шишка
Чем намазать прыщ после выдавливания его содержимого, если на его месте появилась шишка? В первую очередь следует разобраться, почему она может появиться. Такое случается тогда, если вы попытаетесь выдавить гной из ещё не созревшего прыща.
Прыщи – это неприятно, но вовсе не смертельно. Сегодня существует немало лекарств, которые могут вам помочь:
В результате этого появляется шишка. Она располагается в глубинных слоях кожи, может быть болезненной, либо абсолютно не болеть. Кожа над этим местом никак не меняется.
Такие глубинные образования ни в коем случае нельзя выдавливать. При этом можно повредить капсулу, а это уже настоящая киста, и гной попадёт в окружающие здоровые ткани и вызвать заражение. При обнаружении таких прыщей лучше всего обратиться к врачу.
Такие месте рекомендуется смазывать салициловым спиртом или спиртовым раствором календулы.
Второй метод – использования мази Вишневского в виде компресса. Его следует накладывать раз в день на 6 часов. Через несколько дней гной может быть вытянут из такого подкожного образования.
Мазь Вишневского можно заменить левомеколью. Использовать её можно так же – компрессом.
И, наконец, гипертонический раствор помогает избавиться от глубинных гнойников. Сделать его просто – 1 часть воды смешать с 10 частями соли. Всё перемешать и делать примочки на протяжении нескольких дней.
Помните, что прыщи ни в коем случае нельзя греть. От этого воспалительный процесс только усилится, отёк увеличится и начнутся сильные болевые ощущения.
Теперь вы точно знаете, что делать после того как случайно или намеренно выдавите прыщ. А чтобы прыщ быстрее прошёл, процедуру выдавливания следует выполнять только чистыми руками, обработанными спиртом.
Видео: как правильно выдавливать прыщи
Клетки эпителия выполняют защитную функцию, однако, при снижении иммунной системы могут произойти внутренние изменения в организме, вследствие чего проявляются первичные признаки нарушения. Как правило, проблемы с иммунитетом сопровождаются разными видами дерматитов. В этой статье мы расскажем о мокнущей болячке, разберем симптомы и способы лечения.
Основные причины развития заболевания
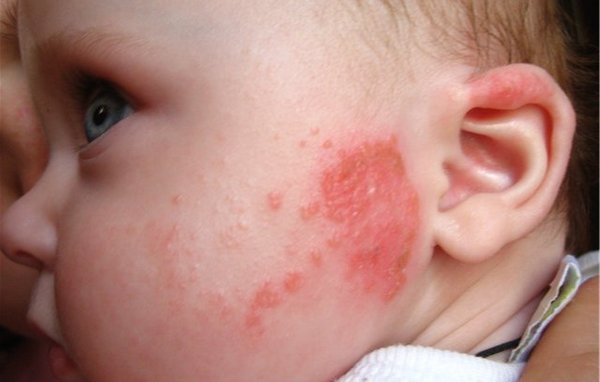
Мокнущий дерматит может возникнуть вследствие образования различных заболеваний, связанных с внутренними системами и органами. К основным причинам заболевания относят:
- депрессии, стрессы, нервные потрясения и расстройства;
- реакции организма на длительное медикаментозное лечение;
- аллергия, вызванная продуктами питания;
- аллергическая реакция при контакте с химическими и бытовыми средствами;
- нарушения и заболевания ЖКТ;
- дисфункция иммунной системы;
- наследственная предрасположенность;
- сахарный диабет;
- Вич-инфекция.
Для информации! Мокнущие болячки на лице могут начинаться с острой формы, возможны рецидивы. Несвоевременное лечение может привести к хронической форме заболевания.
На лице образование язвочек объясняется тем, что структура эпидермиса может повредиться. Несоблюдение элементарных правил личной гигиены, а также использование косметических средств, способных вызвать ссадины, ранки, могут спровоцировать образование мокрой болезни.
Диагностирование заболевания

Подобные высыпания на кожном покрове проявляются не сразу, как правило, все начинается с шелушения кожи. В месте шелушения начинают появляться небольшие ранки, в месте которых образуются корочки. В завершении, пораженный участок краснеет и появляется отечность. Через несколько дней появляется сыпь, которая представляет собой мелкие пузырьки с прозрачной, кровяной или гнойной жидкостью. Со временем пузырьки лопаются, и на их месте возникает мокнущая болячка. В некоторых случаях больной может ощущать слабость, повышенную температуру и озноб.
Для информации! Отсутствие лечения может привести к образованию кишечных расстройств и анемии. Стоит отметить, язвочки могут распространиться по всему телу, ухудшить общее состояние и перерасти в хроническую форму заболевания.
При обнаружении первичных симптомов и признаков болезни рекомендуется обратиться к дерматологу. Специалист проведет осмотр и поставит точный диагноз. Как правило, диагноз может быть следующий:
- дерматит — заболевание способно охватить и поразить общую систему организма и глубокие участки кожного покрова;
- экзема — поражает участок кожного покрова, внутри которого образуется воспалительный процесс.
Осмотр специалиста необходим для подтверждения либо опровержения наличия:
- венерических заболеваний;
- аллергической реакции на химические вещества;
- наличие проблем с ЖКТ.
Для получения точного диагноза проводят клиническое исследование путем взятия соскоба пораженного участка эпидермиса.
Лечение мокнущей болячки
Лечение заболевания назначается после выявления причины образования мокрой болячки. Если раны образовались вследствие аллергической реакции, лечение состоит в ограничении контакта с аллергенами и приеме противовоспалительных лекарственных средств. При гормональном либо эндокринном сбое назначается общеукрепляющая терапия, которая включает в себя прием:
- витаминного комплекса;
- противоаллергических средств;
- препаратов укрепляющих иммунную систему.
Для информации! Заживление язвочек достигается при помощи регенерирующих средств, например, для подсушивания используют цинковую мазь и раствор йода. После подсушивания рекомендуется наносить на корочку крем с эффектом регенерации.
При грибковом поражении кожного покрова рекомендуется применять противогрибковые средства, успокоительные препараты, средства укрепляющие иммунитет, а также витамины. Стоит отметить, в комплексе с основной медикаментозной терапией применяют физиотерапию. Наиболее эффективными и популярными являются:
- электрофорез;
- лечебные ванны;
- магнитотерапия;
- грязевые терапии;
- лазерная терапия.
Каждый вид физиотерапии назначается индивидуально для каждого пациента исходя из поставленного диагноза.
Важно! Самостоятельное вскрытие везикулов и пустулов категорически запрещено. Такая процедура проводится исключительно специалистами с обязательным соблюдением всех антисептических правил.
В период прохождения лечения рекомендуется избегать стрессовых ситуаций, если же у пациента наблюдается повышенное чувство тревоги, моно принимать настойку пустырника либо валериану.
Как правильно обрабатывать раны?
Во время обработки язвочек и ранок следует быть особо аккуратным, т.к. в данный момент существует большой риск занесения других бактерий и инфекций в пораженное место. Исключите самостоятельное вскрытие прыщей и их расчесывание, такие действия могут вызвать дальнейшее распространение инфекции на лице.
Правила обработки мокрой болезни включают в себя:
- перед проведением обработки ранок руки необходимо тщательно вымыть и продезинфицировать;
- для перевязок использовать стерильный бинт (по необходимости);
- исключить вскрытие ранок или язвочек;
- если повязка прилипла к поврежденной коже, намочите ее в растворе хлоргексидина и легко снимите.
Основой быстрого лечения мокрого дерматита является соблюдение правил личной гигиены и прием антигистаминных лекарственных средств.
Чаще всего мокрые болячки возникают на фоне патологий, связанных с пищеварительной или нервной системой. В таком случае лечащий врач назначает лечение для исключения основного заболевания с обязательным приемом антибактериальных, противовирусных средств и препаратов, восстанавливающих микрофлору. Когда основное заболевание нейтрализовано, приступают к лечению дерматита, однако, как правило, на данном этапе кожные повреждения пропадают. Своевременное диагностирование и назначенное лечение мокнущей болячки позволит предотвратить развитие острой формы в хроническую.
Появление уплотнения на кожной поверхности в виде опухоли сразу же после выдавливания воспаленного прыща — это результат некачественно выполненной процедуры удаления содержимого воспалительного новообразования. Внутри прыща происходят метаболические процессы, в результате которых образуется биологическая жидкость, состоящая из лимфы, сукровицы и гнойных выделений. Во время выдавливания угревой сыпи все наполнение прыщей должно быть тщательно удалено из подкожного слоя. Если действия выполнены неправильно и внутри прыща остается небольшая часть гноя, то возникает риск попадания во внутрь него инфекции из окружающей среды, либо застывания содержимого без возможности извлечь его естественным путем. Тогда человек ощущает, что на месте угря появилось уплотнение, напоминающее небольшую опухоль.
Почему может образоваться опухоль или уплотнение после выдавливания прыща?
Образование опухоли под кожей после проведения процедуры выдавливания прыща чаще всего возникает по следующим причинам, а именно:

Прорыв гнойника. Каждое воспалительное образование на теле имеет подкожную капсулу. В ней скапливается гнойное содержимое прыща и по мере его дозревания оно выходит наружу. Во время механического воздействия на угревую сыпь пустула может лопнуть и все наполнение прыща выйдет не на поверхность кожного покрова, а проникнет в более плотные слои эпидермальных тканей. Если иммунная система не отреагирует агрессивной реакцией отторжения посторонних веществ, то тогда биологическая жидкость гнойника застывает и формирует самостоятельно уплотнение. Такое образование может периодически воспаляться и болеть.- Инфицирование. В случае отсутствия должной антисептической обработки прыща во время выдавливания его содержимого, во внутрь попадает инфекция и запускает процесс повторного воспаления. Из-за продолжительного патологического процесса в подкожном слое эпидермиса, гнойник уплотняется и его естественное удаление из кожи становится уже невозможным. Больной участок кожи приобретает синюшний оттенок и может периодически воспаляться. Инфекционное уплотнение требует хирургического удаления. Само по себе оно не рассосется.
- Сосудистый фактор. Слишком близкое расположение пустулы прыща к мельчайшим сосудам капиллярам чревато образованием опухолевых уплотнений. Причина заключается в том, что во время надавливания на поверхность прыща происходит травмирование кровеносных сосудов, они разрушаются и появляются кровоподтеки. В дальнейшем они формируются в плотные сгустки. Со временем подобные уплотнения имеют свойство рассасываться сами собой.
Для того, чтобы избежать появления опухолей после механического удаления угревой сыпи, следует воздержаться от проведения данных процедур. По крайней мере не выполнять их самостоятельно в домашних условиях, вооружившись подручными средствами. Если уже возникла такая необходимость извлечения гнойного содержимого прыща на поверхность кожного покрова.
Лучше обратиться к дерматологу, который в случае отсутствия медицинских противопоказаний проведет санацию угря и выполнит профессиональную чистку его пустулы, что исключит возможность попадания в кожу вторичной инфекции и развития прочих осложнений.
Что делать с шишкой, как ее убрать?
Удаление шишки, образовавшейся после выдавливания прыща может проводиться в условиях учреждения здравоохранения, где врач хирург вырежет новообразование, почистит эпителиальную сумку, в которой была опухоль наложит косметические швы. Шрам после такого вида оперативного вмешательства будет практически незаметным.
Если шишка образовалась на лице и все же есть страх перед хирургическим методом удаления новообразования, чтобы не осталось рубца, то можно использовать следующие виды терапии:

Мазь Вишневского. Это универсальный лекарственный препарат, позволяющий удалять подкожные образования и уплотнения инфекционной этиологии, которые возникли в результате гнойно-воспалительного процесса. Данное средство обладает отличным дренажным свойством. Достаточно всего лишь нанести небольшое количество мази на ватку, приложить ее к месту локализации опухоли и зафиксировать вату медицинским пластырем. С такой лекарственной повязкой человек должен ходить не менее 6 часов. Рекомендуется применять медикамент 2 раза в день — утром и вечером. Всего за 3-4 дня мазь способна вытянуть все застывшие гнойные уплотнения даже из самых глубоких слоев эпидермальных тканей. Единственный минус лекарственного средства заключается в том, что мазь Вишневского обладает специфическим запахом, молекулы которого очень летучи и быстро заполняют закрытое помещение.- Компресс из соды и соли. Для его приготовления потребуется взять 1 чайную ложку пищевой соды и 10 чайных ложек поваренной соли. После этого компоненты будущего лекарства растворяются в стакане теплой воды. В полученную жидкость необходимо положить марлевую ткань или кусок ваты, чтобы он напитался раствором. Затем марлю прикладывают к больному участку кожи в качестве теплого компресса. Перед нанесением повязки на кожный покров марлевую ткань тщательно отжимают. Лучше всего подобные компрессы делать на ночь, чтобы обеспечить максимальный согревающий эффект и ограничить передвижение. Сода, входящая в состав лечебного раствора, улучшает местное кровообращение и расширяет поры, чтобы выход содержимого уплотнения был более динамичным. Соль выступает в качестве натурального антисептика, исключающего развитие в коже болезнетворных микроорганизмов любого вида.
- Левомеколь. По своему типу действия лекарство очень похоже на мазь Вишневского. В составе Левомеколя находится антибиотик, который подавляет активность патогенных микроорганизмов, снимает воспаление, способствует рассасыванию подкожного уплотнения и выведит его за пределы организма естественным путем. Мазь наносится ровным слоем сверху на медицинский пластырь, который в дальнейшем крепится на кожную поверхность, где сосредоточена шишка. Ориентировочные сроки лечения составляют от 3 до 6 дней. За этот период активные компоненты Левомеколя сделают плотную структуру опухоли более мягкой, ускорят кровообращение и вытянут застывшее содержимое наружу.
Несмотря на простоту и безопасность применения данных методов терапии, рекомендуется не заниматься самолечением, а посетить врача дерматолога, получить консультацию специалиста и лишь после этого приступать к лечению шишки, образовавшейся после выдавливания прыща.
Нужно ли обращаться к врачу и к какому?
К врачу обращаться конечно же нужно и желательно в первые дни после обнаружения у себя уплотнения под кожей. Опасность такого рода образований заключается в том, что внутри их все время происходит вялотекущее воспаление. Они подсаживают местный иммунитет, являются источником хронической инфекции, которая вместе с кровью мигрирует по всему организму и может провоцировать воспаление в любом органе человека. Первый специалист, который должен увидеть шишку после выдавливания прыща — это врач дерматолог.

Он проведет первичный осмотр новообразования и в случае необходимости выпишет направление к хирургу. Также может быть подобран консервативный метод терапии. Все зависит от того, насколько глубоко в эпидермальных тканях расположилась опухоль и возможно ли ее удаление без механического воздействия на кожу. Разрабатывается индивидуальный курс лечения. Плотные образования данной категории крайне редко становятся причиной формирования злокачественных раковых опухолей, но все же риск развития этого заболевания всегда существует. Поэтому лечить шишку необходимо, как можно раньше.
Лечение народными средствами
Альтернативой медикаментозной терапии являются рецепты нетрадиционной медицины. Наибольшей популярностью лечения уплотнений на коже, появившихся после выдавливания прыща, пользуются следующие народные средства:
- Компресс из алоэ. Для приготовления домашнего лекарства потребуется взять 1 листочек этого комнатного растения, тщательно вымыть его и пропустить через мясорубку. Полученная кашица станет целебной основой для вытяжки подкожного уплотнения. Измельченный лист алоэ аккуратно выкладывается на плотную марлевую ткань, а затем прикладывают к месту локализации шишки. Алоэ снимает воспаление под кожей и вытягивает наружу все вещества, которые ранее были содержимым угревой сыпи. В большинстве случаев достаточно 3-4 раза провести подобную процедуру, чтобы от шишки не осталось и следа.
- Ромашковые ванны. Чтобы избавиться от уплотнения под кожей, следует приготовить отвар из аптечной ромашки, а затем использовать его для омывания больного участка кожи. Нужно взять 25-30 грамм сухой ромашки, залить ее 2 литрами холодной воды и кипятить на слабом огне в течение последующих 20 минут. По завершению процесса приготовления емкость с отваром снимают с плиты и дают ему возможность остыть до оптимальной температуры. После этого теплую ромашковую воду используют для отпаривания подкожной опухоли. Часть тела, где находится шишка помещают в отвар и держат в нем 10-15 минут. Эту процедуру нужно выполнять утром и вечером на протяжении 10 дней.
- Настойка прополиса. Данный продукт пчеловодства обладает массой положительных терапевтических свойств. Прополис настоянный на спирту снимает воспаление в подкожной опухоли, разжижает ее структуру, подавляет инфекцию и вытягивает гнойное уплотнение на поверхность эпителиальных тканей. Наносится лекарство на вату и фиксируется на кожу с помощью пластыря. Лечение длится от 5 до 10 дней. Положительный терапевтический эффект может наступить гораздо раньше указанных сроков. Приобрести настойку прополиса можно в розничных аптечных сетях, либо же приготовить ее самому. Для этого потребуется взять 50 грамм пчелиного прополиса, залить его 0,5 литра этилового спирта или водки, а затем настаивать в темном месте на протяжении 15 дней.
Средства народной медицины могут использоваться в лечении шишки, образовавшейся после выдавливания прыща, как самостоятельные лекарственные средства нетрадиционной медицины, либо входить в состав комплексной медикаментозной терапии.
Инфекция раневой поверхности – это осложнение процесса заживления. Инфицирование раны происходит в результате проникновения и размножения патогенных микроорганизмов в полости травмы.
Принято считать, что все первичные травмы загрязнены, как случайные, так и операционные, так как некоторое количество микроорганизмов попадает на поверхность из воздуха.
Причины инфицированных ран
Источником инфекции для случайных ран выступает первичное загрязнение микробами. Операционные раневые поверхности чаще загрязняются эндогенным путем (микробами внутренней среды человеческого организма) или же инфицируются вторично внутрибольничной инфекцией.
Если пациент находится в стационаре, то через некоторое время микрофлора поверхности изменяется, в ней появляются грамотрицательные бактерии, которые преобладают над другими видами. Они имеют устойчивость к антибиотикам и являются причиной вторичного инфицирования любых травм (случайных и хирургических).
Факторы, которые предрасполагают инфицированию:
- Инородные тела;
- Наличие кровяных сгустков и тромбов;
- Некрозные очаги;
- Значительность повреждения по глубине;
- Наличие дополнительных боковых ходов или же слепых карманов.

Влияние на распространение инфекции оказывает неграмотная транспортировка и плохая иммобилизация. Это становится дополнительным источником травмирования мягких тканей, ухудшается состояние повреждения, нарушается микроциркуляция, вследствие чего гематома увеличивается в размере и расширяется некрозная зона.
Большое значение для развития инфицирования имеет общее самочувствие пострадавшего. При снижении иммунитета, физическом и психическом истощении, при поражении радиацией увеличивается риск развития раневой инфекции.
Некоторые хронические соматические болезни, такие как диабет, ожирение, цирроз, злокачественные опухоли снижает сопротивляемость организма. Кроме этого наблюдается ослабление защитных сил организма при приеме больших доз иммунодепрессантов, стероидных гормонов, антибиотиков.
Признаки заражения
Основным признаком наличия раневой инфекции является ее нагноение, чаще это происходит на 3-7 день после травмирования или операции. Нагноение места повреждения характеризуется локальными и общими признаками.
Местные симптомы зараженной раны:
- Боль в зоне повреждения и возле неё;
- В области очага появляется покраснение, отек;
- Края поверхности расходятся;
- Появляется серозное или гнойное содержимое;
- Местно повышается температура.
Болевые ощущения в области травмирования постоянные, сначала боль давящая, потом начинает пульсировать и дергать.
Болезненные ощущения значительно снижаются после обработки травмы, дренирования или в ситуациях, когда самопроизвольно происходит прорыв гнойного экссудата.
Общие симптомы инфицирования:
- Общая слабость, снижение аппетита;
- Озноб, тахикардия;
- Разбитость, боль в мышцах, сухость во рту;
- Повышается температура тела.
В анализе крови наблюдаются воспалительные изменения: нарастает СОЭ, увеличивается количество лейкоцитов, лейкоцитарная формула сдвигается влево.
Если местные изменения не соответствуют тяжелому общему состоянию, предполагают наличие гнойного очага в другом месте, либо генерализованную инфекцию в виде сепсиса.
Лечение инфицированных ран
Лечебные мероприятия при раневой инфекции должны быть направлены на то, чтобы очистить поверхность от нежизнеспособных и некрозных тканей, устранить отёк, восстановить микроциркуляцию, подавить возбудителя. Для этого применяются способы хирургического и консервативного лечения.

Хирургическое лечение состоит из вторичной хирургической обработки, дренирования, наложения швов.
Обработка инфицированной раны производится на 4-5 сутки, так как в этот период заканчивает формирование вторичный некроз.
Хирургическая обработка состоит из рассечения травмы, иссечение некрозных тканей. Во время хирургической обработки ран рекомендуется применять общее обезболивание, особенно при обширных гнойных повреждениях, так как местной анестезии бывает недостаточно, чтобы удалить все нежизнеспособные ткани, произвести дренаж или наложить швы.
Дренаж делается для обеспечения оттока серозного экссудата и гноя. Дренирование помогает очищать рану, а также лишает патогенную флору питательной среды.
Лечение мокнущей поверхности заключается в следующем:
- Смена повязки по мере намокания, через 5-6 часов;
- Обработка раны фурацилином, спреем Фуразоль;
- Применение 10 % раствора натрия хлорида, 4% гидрокарбоната натрия, 3 % борной кислоты;
- Использование жидких антисептиков: Мирамистин, Мирамидез, Бетадин, Октенисепт, Йодинол.
Под повязку применяется гель Фудизин, стрептоцидовая, цинковая мазь, сульфаниламидные противомикробные мази (Мафенид, Стрептонитол), гель Солкосерил.
Порядок действий при гнойной ране:
- Не допускать скопления гнойного экссудата, регулярно его удалять;
- Использовать порошки Трипсин, Террилитин, Химопсин, суспензию Профезим;
- Порошки смешивают с новокаином и хлоридом натрия, пропитывают им стерильные салфетки, которые накладывают в полость раны;
- При глубоких ранах порошки применяются в сухом виде;
- Для борьбы с патогенными бактериями используют антибиотики внутрь, в/м или в/в;
- Используют мази, которые действуют на бактерии.
Мази используют под повязку, наносят линименты на водной основе, такие как Левосин, Левомиколь, Синтомицин, Банеоцин, Нитацид, Солкосерил.
Мази на масляной основе или вазелине используется редко. В условиях стационара пациентам проводят дезинтоксикационную и иммунотерапию, а также применяют жидкий азот, ультразвук или ГБО. О том, как можно лечить инфицированную рану дома вы узнаете далее.
Народные средства терапии
Если потерпевший находится дома, то лечение сводится к регулярной очистке раневой поверхности от загрязнения и гноя, а также обработке краев раны. Продезинфицировать и очистить рану можно с помощью отвара или настойки.
При обработке места повреждения следует очищать только ее края, отмывать гной, засохшую кровь, сукровицу, кусочки грязи.
Средства для обработки раны в жидком виде:
- Смешать в равных количествах сок алоэ и клюквы;
- Сок из листьев молодой сирени;
- Настойка крапивы, календулы, ромашки, сирени, подорожника;
- Отвар и настой ромашки, череды, чистотела.
Для лечения инфицированных ран используют бинтование с применением следующих средств:

Масло расторопши или шиповника;- Облепиховое масло;
- Листья алоэ;
- Настойка из корня аира;
- Сок жгучей крапивы, подорожника.
Если рана долго не заживает, но не имеет гноя можно приложить чистую свинцовую бумагу (в которую упаковывают чай) и перебинтовать, поверхность быстро затягивается.
Инфицированные раны на коже можно непосредственно засыпать мелким крапивным порошком. До этого надо стебли с листьями настоять 5 дней на спирту или водке, затем вынуть из спиртового раствора, высушить и смолоть в порошок. Этим средством можно ежедневно обрабатывать травму не применяя бинтования.
Чем опасна зараженная травма?
Порой рана заражается гноеродными бактериями, которые приводят к гнойному воспалению. Микроорганизмы могут проникать в лимфоузлы, они становятся болезненными, увеличивают свой размер.
Если в рану попадают анаэробные микроорганизмы, развивается газовая инфекция. Это заболевание характеризуется омертвением тканей, не только в самой ране, но и здоровых окружающих тканей. Состояние пациентов ухудшается, травма высушивается, кожа покрывается пузырьками с кровянистым экссудатом, мышцы становятся серого оттенка, конечность бледнеет, позднее приобретает синюшный оттенок. Пациентам в таком случае требуется срочная операция.
В рану может попасть другой тип анаэробов в виде столбняка. В этом случае через несколько дней после травмирования у пациента наблюдаются судорожное сокращение сначала жевательных, а затем затылочных и спинных мышц. Вскоре судороги переходят на все мышцы, в том числе и на дыхательные. Летальный исход наступает от паралича дыхательного центра.
В качестве профилактических мер большое значение имеет правильно оказанная доврачебная помощь и первичная хирургическая обработка раны с удалением кровяных сгустков, некрозных участков, чужеродных тел. Для предупреждения развития гнойной инфекции используют антибиотики.
Виктор Системов - эксперт сайта 1Travmpunkt
Читайте также:


