Злокачественные образования мягких тканей при узи
Размер и форма образований на УЗИ мягких тканей. Размер сам по себе не является дискриминирующим фактором, но только 5% доброкачественных опухолей на УЗИ мягких тканей превышают 5 см в диаметре. Крупные очаги с увеличением индекса роста подозрительны на злокачественность. Саркомы, как правило, растут с центростремительной скоростью и обычно округлые или яйцевидные. Некоторые липомы, которые растут внутри интрафасциального слоя могут иметь линзовидную морфологию и достигать достаточно больших поперечных размеров, проникая не более чем на несколько миллиметров в глубину. Размер и форма масса на УЗИ мягких тканей должна быть документально подтверждены, так как клиническая оценка может быть трудной при глубоких поражениях или при наличии выдающихся подкожного жира.
Расположение образований на ультразвуковом исследовании мягких тканей
Расположение образования очень важно, поскольку это напрямую влияет на дифференциальный диагноз, стадирование опухоли и хирургическое лечение. Масса может быть подкожной, внутримышечной, межмышечной, она может возникнуть от нервов, кровеносных сосудов, суставов, синовиальных сумок и сухожилий. Образование, которые пересекают границу более чем одной ткани, как правило, злокачественные или воспалительные, хотя многие саркомах занимают только одну область ткани до поздней стадии заболевания. Вовлечение кости или сосудисто-нервного пучка является предиктором злокачественности. Некоторые опухоли имеют тенденцию возникать в определенных местах, например, маленькая, круглая массы во втором или третьем межметатарзальном пространстве на УЗИ стопы может быть невромой Мортона.
Образования, исходящие из сухожилий или сухожильных влагалищ на ультразвуковом исследовании это:
- Ганглии
- Ревматоидные узелки
- Ксантомы
- Гигантоклеточная опухоль сухожильного влагалища
- Хондроматоз синовиальной оболочки
- Липома сухожильной оболочки
Границы образования на УЗИ мягких тканей
Как доброкачественные, так и злокачественные опухоли мягких тканей обычно имеют гладкую четко определенную границу, с ясным переходом от нормальной к аномальной ткани. По мере роста саркомы возникает инвазивный рост, и она проникает в соседние ткани, создавая фиброзную псевдокапсулу, который виден в виде ободка с низким уровнем эхо, однако на периферии образования могут быть определены отеки.
- Ранняя стадия гематомы
- Абсцесс мягких тканей
- Пиомиозит
- Агрессивный фиброматоз
- Гемангиома
- Инфильтрирующая внутримышечная липома
- Эндометриоз мягких тканей
- Лимфома или метастазы в мягкие ткани
Образования мягких тканей на УЗИ варьируют от анэхогенных до ярких очагов. Обычно анэхогенное образование с акустическим усилением по задней стенке - это признак кисты или заполненных жидкостью поражений. Липомы часто яркие по интенсивности и похожи на эхо узор в прилегающей подкожной жировой клетчатке. Многие образования мягких тканей хорошо контрастируют по сравнению с соседними структурами.
Доброкачественные и злокачественные опухоли могут состоять из более чем одного типа мезенхимальной ткани, что проявляется разнородной картиной на УЗИ. Неоднородность из-за кровотечения или центрального некроза чаще всего можно увидеть при саркоме и лимфоме. Отличить некроза опухолей от простых гематом и абсцессов на ультразвуковом исследовании бывает очень сложно.
Минерализация опухоли может присутствовать и меняться от полного окостенения до очагов обызвествления различных размеров, вида и расположения в образовании. Зрелый оссифицирующий миозит может производить криволинейные эхо-яркие линии, без заметных границ образования за счет обширных акустических теней. Микрокальцификации не показывают никаких акустических теней, если участки обызвествления меньше, чем ширина ультразвукового луча. И доброкачественные, и злокачественные образования мягких тканей могут обизвествляться или окостеневает. Многие другие причины кальцификации мягких тканей бывают не связаны проблемами образования опухоли.
Сонопальпация (давление с помощью ультразвукового зонда для сжатия образования) может отличить твердое образование от кистозного. Бурса, наполненная утолщенной синовиальной оболочкой или хондромными телами может имитировать сплошную массу, но часто легко сжимаемо. Движение гиперэхогенных хондромных тел в бурсе или содержимого в абсцессе при сонопальпации также помогает подтвердить характер поражения. Не все кистозные структуры сжимаемы. Многие ганглии довольно плотные и не деформируются при сонопальпации.
Эластографией, новая технологией, идентифицирует ткани с аномальными упругими свойствами и основные различия в жесткости мягких тканей. Пока не подтверждена роль для использования эластографии в оценке образований мягких тканей. Маловероятно, что она будет надежно отличать доброкачественные от злокачественных новообразований, однако она может увеличить видимость опухолей путем усиления контраста между нормальной и анормальной тканью.
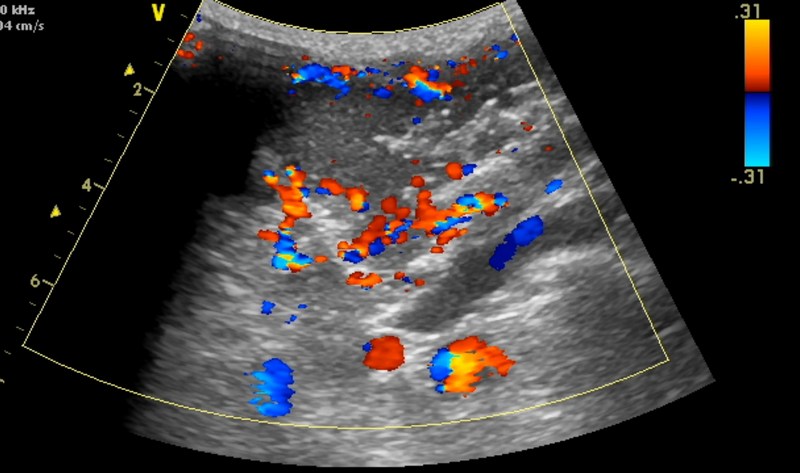
Все опухоли мягких тканей должны оцениваться по цветному или энергетическому допплеровскому картированию. Наличие кровоснабжения подтверждает тканевой характер образования. Иногда характерной картины не видно, но УЗИ может иметь решающее значение в диагностике сосудистых поражений, таких как аневризмы и артериовенозные мальформации, или отличить подтипы гемангиом. Энергетический допплер при ультразвуковом исследовании может определить гиперемию вокруг воспалительных очагов. Наоборот кровоснабжение доброкачественных и злокачественных опухолей часто пересекаются и допплерография, может добавить небольшое практическое диагностическое значение, например, доброкачественные шванномы являются сосудистыми, в то время как некоторые саркомы, такие как низкодифференцированные липосаркомы, могут быть относительно аваскулярными. Не подтверждена роль для использования ультразвуковых контрастных препаратов в установлении характера опухолей.
По заключению исследования, врач УЗИ должен обобщить результаты с конкретной диагностической картиной или дифференциальным рядом. Ультразвуковое заключение должно, в случае необходимости, содержать рекомендации для последующего действия, например, консультация специалиста или дополнительные методы исследования.
Доброкачественные
- Оссифицирующий миозит
- Гемангиомы
- Жировой некроз
- Хондромы мягких тканей
- Лейомиомы
Злокачественные
- Лейомисаркомы
- Синовиальная саркома
- Внескелетная остеосаркома
- Внескелетная хондросаркома
Читать начало статьи: УЗИ мягких тканей (часть 1)
Причины опухолей мягких тканей
Причины их до конца не выяснены и сегодня. Известны некоторые провоцирующие факторы развития опухоли мягких тканей. Это может быть:
- неблагополучная наследственность (например, туберозный склероз вызывает саркому);
- химические канцерогены любого происхождения;
- не исключены и генные нарушения;
- присутствие в организме вирусов герпеса и ВИЧ;
- ионизирующее излучение, сниженный иммунитет;
- травмы мягких тканей (они больше чем в половине случаев приводят к онкологии);
- наличие рубцовой ткани;
- патологии костей могут предшествовать опухолям;
- некоторые заболевания, например болезнь Реклингаузена.

Часто доброкачественные опухоли могут озлокачествляться. По статистическим данным, злокачественные опухоли мягких тканей в общей онкопатологии занимают около 1 %. Половых и возрастных деградаций нет, но чаще всего данные новообразования возникают после 25 лет. А после 80 лет этот показатель уже превышает 8 %. Излюбленная локализация – нижние конечности, шея, живот и пр.
Классификация
Систематизация опухолей мягких тканей очень сложная, с учетом самых разных показателей. В статье она представлена самыми простыми делениями. Виды опухолей мягких тканей можно разделить на мезенхимальные (опухоли внутренних органов - саркомы, лейомиомы) и опухоли ПНС. Вид зависит от этиологии возникновения новообразования.
На практике ВОЗ применяется классификация - опухоли мягких тканей разделены по виду тканей:
- из фиброзной ткани;
- жировой;
- мышечных;
- сосудистых;
- синовиальных и серозных оболочек, клеток периферической нервной системы (ПНС);
- хрящевой ткани.

Все опухоли объединены в 4 большие подразделения: доброкачественные, злокачественные, или пограничные, локально агрессивные и редко метастазирующие. Доброкачественные опухоли мягких тканей не имеют клеточного атипизма, метастазов не дают и редко рецидивируют. Злокачественные имеют совершенно противоположные свойства, приводя к смерти больного. Пограничные опухоли (локально агрессивные) рецидивируют без метастазов; редко метастазирующие проявляют себя с этой стороны меньше, чем в 2 % случаев.
По метастазам опухоли оцениваются количественно:
- 1 балл - 0-9 метастазов;
- 2 балла - 10-19;
- 3 балла - более 20 метастазов.
Доброкачественные опухоли мягких тканей
- Липома ‒ в основе жировая ткань, локализуется в участках тела с наличием липидной ткани. Пальпируется как безболезненная припухлость мягко-эластичной консистенции, может расти несколько лет.
- Ангиолипома – формируется на кровеносных сосудах, чаще диагностируется у детей. Локализована в глубине мышц. Если не доставляет беспокойств, рекомендовано только наблюдение.
- Гемангиома ‒ очень частая опухоль сосудов. Больше распространена у детей. Если нет проявлений, лечения не нужно.
- Фиброма и фиброматоз ‒ состоит из фиброзной ткани. Яркими представителями являются фибромы и фибробластомы. Фибромы содержат клетки зрелой соединительной волокнистой ткани; фибробластомы в основе содержат коллагеновые волокна. Они образуют т. н. фиброматоз, среди которого чаще других встречается такая опухоль мягких тканей шеи, как фиброматоз шеи. Данная опухоль возникает у новорожденных на грудинно-ключично-сосцевидной мышце в виде плотного зерна до 20 мм в величину. Фиброматоз очень агрессивен и может прорастать в соседние мышцы. Поэтому требуется обязательное удаление.
- Нейрофиброма и нейрофиброматоз ‒ формируется из клеток нервной ткани в оболочке нерва или вокруг него. Патология наследственная, при росте может пережать спинной мозг, тогда появляется неврологическая симптоматика. Склонна к перерождению.
- Пигментный нодулярный синовит ‒ опухоль из синовиальной ткани (выстилает внутреннюю поверхность суставов). Нередко выходит за пределы сустава и приводит к дегенерации окружающих тканей, что требует оперативного лечения. Частая локализация – колено и тазобедренный сустав. Развивается после 40 лет.
Доброкачественные опухоли мышечной ткани
Доброкачественный характер имеют следующие опухоли:
- Лейомиома – опухоль гладких мышц. Не имеет возрастных ограничений и носит множественный характер. Имеет тенденцию к перерождению.
- Рабдомиома – опухоль поперечно-полосатых мышц на ногах, спине, шее. По структуре в виде узелка или инфильтрата.
В целом симптоматика доброкачественных образований очень скудна, проявления могут возникнуть только при росте опухоли со сдавливанием нервного ствола или сосуда.
Злокачественные опухоли мягких тканей
Почти все они относятся к саркомам, которые занимают 1 % среди всех онкологий. Самый распространенный возраст появления – 20-50 лет. Саркома развивается из клеток соединительной ткани, которая еще находится в стадии развития и является незрелой. Это может быть хрящевая, мышечная, жировая, сосудистая ткань и пр. Иначе говоря, саркома может возникать практические везде и строгой привязанности к одному органу не имеет. На разрезе саркома напоминает рыбье мясо розовато-белого цвета. Она более агрессивна, чем рак, и ей присущи:
- инфильтрирующий рост в соседние ткани;
- после удаления у половины больных она рецидивирует;
- рано дает метастазы (в легкие чаще всего), только при саркоме брюшной полости – в печень;
- имеет взрывной рост, по числу летальности стоит на 2-м месте.
Виды сарком мягких тканей и их проявления
Липосаркома – возникает везде, где есть ткань с содержанием большого количества жира, чаще всего на бедре. Четких границ не имеет, пальпируется легко. Рост медленный, метастазы дает редко.
Рабдомиосаркома, или РМС – опухоль, поражающая поперечно-полосатую мышечную ткань. Чаще поражает мужчин после 40 лет. Опухоль в виде плотного неподвижного узла находится в середине мышц, боли не вызывает, пальпируется. Излюбленная локализация – шея, голова, таз и ноги.
Лейомиосаркома – опухоль, поражающая гладкую мышечную ткань. Возникает редко, обычно в матке. Считается немой опухолью и проявляет себя только на поздних стадиях. Обнаруживается случайно при других исследованиях.
Гемангиосаркома – опухоль кровеносных сосудов. Локализуется в глубине мышц, мягкая по структуре, безболезненная. К ним относятся саркома Капоши, гемангиоперицитома и гемангиоэндотелиома. Наиболее известна саркома Капоши (формируется из незрелых сосудистых клеток при воздействии вируса герпеса 8-го типа; характерна для СПИДа).
Лимфангиосаркома – формируется из лимфососудов.
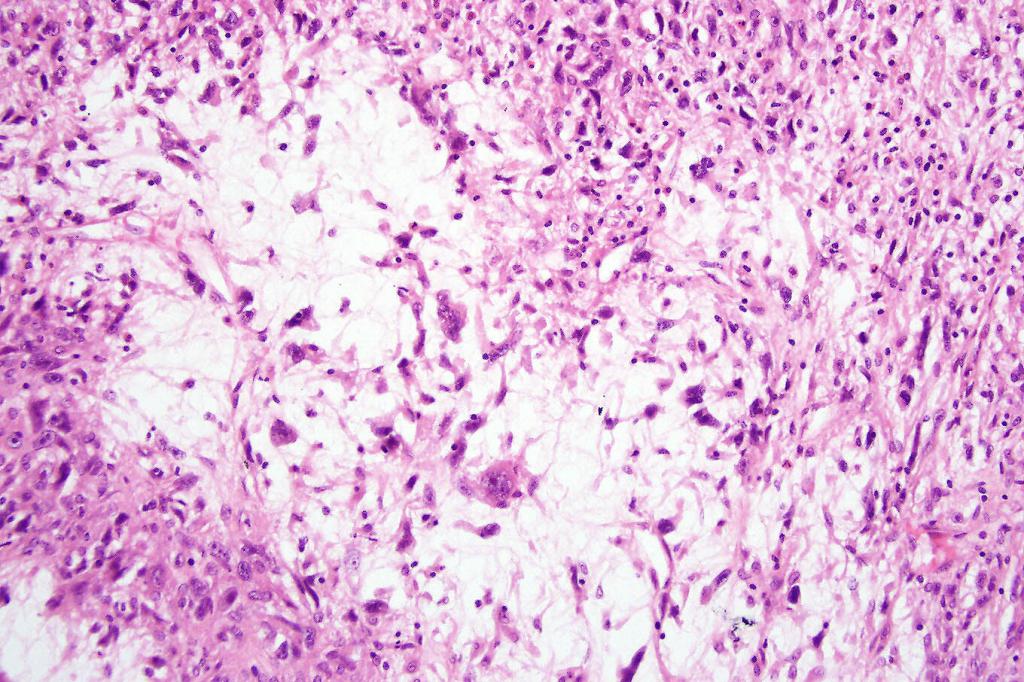
Фибросаркома – возникает из соединительной ткани, локализуется часто в мышцах ног и туловища. При пальпации относительно подвижна, имеет вид бугра круглой или овальной формы. Может расти до больших размеров. Чаще возникает у женщин.
Синовиальная саркома – может диагностироваться в любом возрасте. Болезненна при пальпации, ввиду плохой всасываемости мембраны в суставе легко скапливается гной или кровь. Если внутри опухоли имеется киста, она эластична при прощупывании. Если же в ней есть соли кальция, она твердая.
Саркомы из нервной ткани – нейрогенные саркомы, невриномы, симпатобластомы и пр. Поскольку речь идет о нервной ткани, у половины больных формирование опухоли сопровождается болями и неврологической симптоматикой. Рост опухолей медленный, излюбленное место появления – голень и бедро. Данная опухоль редкая, возникает у мужчин среднего возраста. Опухоль обычно крупнобугристая, в капсуле; иногда может состоять из нескольких узлов, расположенных по ходу нервного ствола. Пальпаторно она определяется как "мягко-эластичной консистенции", но с четкими границами, может содержать известковые включения и тогда становится твердой. Боль и другие симптомы бывают редко. При близком соседстве с кожей может прорастать в нее, с костью – прорастать и туда. Метастазы бывают редко, в основном в легкие. Рецидивы бывают часто. Резюмируя сказанное, следует напомнить: в большинстве своем опухоли имеют эластичную или твердую консистенцию. Если же обнаруживаются участки размягчения, они говорят о распаде опухоли.
Пограничные опухоли
По своему поведению они напоминают доброкачественные образования, но вдруг по неясным причинам начинают метастазировать:
- Выбухающая дерматофибросаркома – опухоль в виде крупного узла над кожей. Растет очень медленно. При ее удалении у половины больных дает рецидивы, метастазов не бывает.
- Атипичная фиброксантома – может возникать при избытке УФО у пожилых пациентов. Локализована на открытых местах тела. По виду напоминает четко ограниченный узел, который может покрываться язвами. Может метастазировать.
Клиническая картина
Злокачественные опухоли мягких тканей на начальных этапах растут незаметно, себя не проявляя. У 70 % больных они обнаруживаются при других исследованиях случайно и становятся единственным симптомом. Если образование соседствует с крупным нервным стволом, сформировалось из оболочек чувствительного нерва или прорастает в кость, характерен симптом боли. Чаще опухоль имеет ограниченную подвижность в поперечном смещении, выглядит одиночным узлом. Она не прорастает в нервные стволы, а сдвигает их в сторону. При прорастании в кость становится неподвижной.
Кожа над опухолью мягких тканей уже в поздних стадиях становится багрово-синюшной, отечной, прорастает в окружающие ткани. Поверхность может изъязвляться. Подкожные вены расширяются в виде подкожной сетки. Имеется локальная гипертермия. Кроме того, заболевание уже не ограничивается местной клиникой, присоединяются общие симптомы интоксикации в виде кахексии, лихорадки, слабости всего организма.
Метастазирование по кровеносным сосудам – гематогенное, в 80 % случаев происходит в легкие. Среди доброкачественных опухолей мягких тканей неясного гистогенеза можно назвать миксому, которая характеризуется неправильной формой, содержит желеобразное вещество и чаще всего локализована в камере сердца. Поэтому ее называют еще полостной опухолью. У 80 % больных она возникает в левом предсердии. Такие опухоли инвазивны, т. е. быстро прорастают в соседние ткани. Обычно требуется ее удаление и проведение при необходимости пластики.
Диагностика
Диагностика опухолей мягких тканей достаточно сложна из-за скудности клинических проявлений. При подозрении на саркому обследование должно начинаться с биопсии. Это важный момент исследования, поскольку в последующем биопсия даст полную информацию о характере патологии.
Рентген целесообразен и информативен только при плотных опухолях. Он может показать зависимость опухоли от соседних костей скелета.
Если имеется локализация образования на ногах, брюшной полости – значение приобретает артериальная ангиография. Она дает возможность точного определения расположения опухоли, выявляет сеть неососудов, расположенных беспорядочно. Ангиография нужна и для выбора вида операции.
МРТ и КТ покажут распространенность патологии, что определяет ход лечения. УЗИ опухоли мягких тканей используют в качестве средства первичной диагностики или для подтверждения предварительного диагноза. УЗИ мягких тканей широко используется и незаменимо для проведения диффдиагностики.
Лечение опухолей
Лечение опухоли мягких тканей базируется на 3-х основных способах – это радикальная операция, радио- и химиотерапия в качестве дополняющих. Тогда такое лечение будет комбинированным и более эффективным. Но основным остается операция.
Современные методы удаления доброкачественных опухолей
Сегодня применяют 3 способа удаления доброкачественных опухолей мягких тканей:
- посредством скальпеля;
- CO2-лазер;
- радиоволновой метод.
Скальпель используют только при высокодифференцированных опухолях, которые имеют лучший прогноз в плане выздоровления.
СО2-лазер – при удалении опухолей мягких тканей доброкачественного характера дает возможность удалять их качественно и современно. Лазерное лечение имеет массу преимуществ перед другими методами и дает гораздо лучшие эстетические результаты. Кроме того, имеет точную направленность, при которой не повреждаются соседние окружающие ткани. Метод бескровный, сокращен период реабилитации, не бывает осложнений. Возможно удаление труднодоступных опухолей.
При радиоволновом методе (на аппарате "Сургитрон") разрез мягких тканей осуществляется воздействием волн высокой частоты. Данный метод не дает боли. "Сургитроном" можно удалить фибромы и любые другие доброкачественные опухоли на груди, руках, шее.
Основным методом лечения всех злокачественных опухолей является хирургический. Оперативное удаление опухолей мягких тканей проводят 2-мя методами: широким иссечением или ампутацией конечности. Иссечение применяют при средних и малых размерах опухолей, сохранивших подвижность и расположенных на небольшой глубине. Кроме того, не должно быть прорастания их в сосуды, кость и нервы. Рецидивы после иссечения составляют не меньше 30 %, они удваивают риск смерти больного.
Показания к ампутации:
- нет возможности широкого иссечения;
- иссечение возможно, но сохраненная конечность работать не будет из-за нарушения иннервации и кровообращения;
- другие операции не дали результата;
- проводимые до этого паллиативные ампутации привели к нестерпимым болям, зловонию из-за распада тканей.
Ампутацию конечности производят выше уровня опухоли.
Лучевая терапия как способ монолечения при саркоме не дает никаких результатов. Поэтому ее используют как дополнение перед и после операции. До операции она влияет на образование таким образом, что оно уменьшается в размерах и его легче оперировать. Также она может помочь неоперабельную опухоль сделать операбельной (70 % случаев дают положительный эффект при таком подходе). Применение ее после операции уменьшает возможность рецидивов. Это же самое можно сказать и о химиотерапии – использование комбинированного метода наиболее эффективно.

Прогноз на 5-летнюю выживаемость при саркомах имеет очень низкий процент ввиду их повышенной агрессивности. Многое зависит от стадии, вида опухоли, возраста больного и общего статуса организма.
Самый плохой прогноз имеет синовиальная саркома, выживаемость при данном заболевании составляет не более 35 %. Остальные опухоли при ранней диагностике, успешности операции и адекватного периода восстановления имеют больше возможности на 5-летнее выживание.


Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
В последние годы во всем мире отмечается стремительный рост заболеваемости злокачественными новообразованиями кожи, каждый год регистрируется до 3 млн новых случаев рака кожи.
Злокачественные опухоли кожи среди всех злокачественных новообразований человека занимают третье место, уступая раку желудка и легкого. Как и при другой онкологической патологии, вероятность развития заболевания повышается с возрастом: пожилые люди в возрасте старше 70 лет в 7 раз чаще болеют злокачественными опухолями кожи по сравнению с лицами в возрасте от 40 до 49 лет и в 230 раз чаще, чем в возрасте до 40 лет [1].
Злокачественные опухоли кожи по гистологическому строению можно разделить на 3 основные группы: рак (базальноклеточный, карцинома), меланома, саркома. Если рак и меланома возникают из элементов эпителия, то саркома - из соединительнотканных образований кожного покрова.
Рак достигает наибольшей частоты среди всех прочих злокачественных опухолей кожи - 12-14% (3-5 место); поражает почти одинаково часто мужчин и женщин. Показатели заболеваемости колеблются от 50 до 60, а у пожилых 140-145 на 100 тыс. жителей, пик заболеваемости приходится на возраст 60-70 лет [2].
Саркомы встречаются редко (менее 1% от всех злокачественных опухолей), развиваются в возрасте 35-50 лет, локализуются чаще на коже туловища и конечностей. Саркомы возникают на месте многократных травм, рубцов, на фоне туберкулезной волчанки, после лучевой терапии, а также в предшествующих фибромах, ангиофибромах, липомах (трансформация в саркому отмечается в 3-12% случаев).
В структуре злокачественных новообразований кожи на меланому приходится около 10%, причем заболеваемость этой опухолью во всем мире имеет тенденцию к росту на 2,6-11,7% в год, увеличиваясь приблизительно в 2 раза каждые 10-15 лет в первую очередь за счет лиц молодого трудоспособного возраста [3].
До недавних пор меланому кожи относили к заболеваниям с непременным фатальным исходом, однако внедрение в последние годы в практику новых химиои иммунопрепаратов позволило добиться улучшения результатов лечения и в настоящее время меланома кожи считается потенциально излечимым заболеванием при условии раннего выявления и назначения адекватной терапии [4].
Основными прогностическими факторами при меланоме кожи являются такие характеристики первичной опухоли, как ее толщина по Бреслоу (Breslow) и уровень инвазии по Силвен-Кларк (Sylven and Clark) (рис. 1), а также состояние регионарных лимфатических узлов как зоны возможного метастазирования [5].
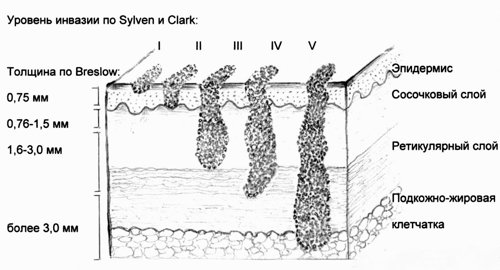
Уровни инвазии по Силвен и Кларк, толщина по Бреслоу.
В настоящее время хирургический метод является основным в лечении первичной меланомы кожи, причем с целью снижения вероятности метастазирования объем иссечения должен определяться толщиной опухоли. Так, при индексе Бреслоу 1,0 мм или меньше требуется отступить от края опухоли на 1,0 см; от 1,0 до 4,0 мм - 2,0 см; более 4,0 мм - более 2,0 см 7.
По общепринятой методике толщину первичной меланомы кожи определяют после ее удаления при гистологическом исследовании. Как следствие, либо возникает необходимость выполнения реэксцизии в соответствии со значением индекса Бреслоу, либо, во избежание повторной операции, планируется заведомо избыточный объем иссечения, что нежелательно с косметической точки зрения, особенно при расположении опухоли на открытых участках тела и лице.
Своевременная оценка местного распространения (толщины и уровня инвазии) опухоли и состояния регионарных лимфатических узлов до начала лечения имеет принципиальное значение, так как не только влияет на выбор адекватного объема операции, но и позволяет планировать адъювантную химио- и иммунотерапию еще на дооперационном этапе.
Такой неинвазивный метод прижизненного исследования тканей, как ультразвуковое исследование (УЗИ) выгодно отличается возможностью количественной оценки структур кожи и в последние 10-15 лет стал активно развиваться благодаря появлению высокочастотных датчиков - 17,5 МГц и более [9], хотя использование избыточного слоя геля позволяет получить детальное изображение слоев кожи и при рабочих частотах от 7,5 до 13,0 МГц. Таким образом, внедрение УЗИ кожи и стандартизация измерений является актуальной задачей.
Целью настоящей работы явилось уточнение возможности дифференциации слоев кожи и дооперационного определения распространенности первичной опухоли по критериям Бреслоу и Силвен-Кларка при исследовании обычными датчиками для поверхностных органов с частотой от 7,5 до 13,0 МГц.
Проанализированы результаты УЗИ 52 пигментных образований кожи у 21 мужчины и 31 женщины в возрасте от 24 до 89 лет (средний возраст 64,5±3,6 года).
Первичная опухоль располагалась на коже головы и шеи в 7 случаях, туловища - в 25, рук - в 14, ног - в 6. Исследования проводились за 8-60 дней до дня операции (в среднем за 26 дней).
При исследовании пользовались методикой, предложенной Г.С. Аллахвердян [10] заключающейся в применении в качестве акустического окна наполненного гелем колечка, накладываемого на кожу в зоне исследуемого образования. Применение колечка вместо стандартной гелевой насадки на датчик полностью исключает фактор сдавливания и без того часто крайне тонкого образования, что приводит к улучшению визуализации и к отсутствию искажений в измерениях.
УЗИ проводили на современных ультразвуковых аппаратах линейными датчиками с частотой от 7,5 до 13,0 МГц в режиме сканирования Small Parts Superficial. С целью оптимизации изображения в серой шкале применяли тканевую гармонику, режим HI ZOOM. Измеряли толщину опухоли в миллиметрах от наиболее поверхностной до наиболее глубокой границы опухоли, анализировали размеры, форму, эхогенность, структуру, контуры, локализацию образования относительно слоев кожи и подкожной жировой клетчатки, наличие дополнительных акустических эффектов, таких как тенеобразование или дистальное усиление эхосигнала. В режиме цветового допплеровского картирования оценивали наличие и характер васкуляризации, в режиме компрессионной эластографии (у 11 пациентов) - жесткость образования.
Эпидермис при УЗИ визуализировался в виде узкой гиперэхогенной полоски с несколько неровным наружным контуром толщиной от 0,03 до 1,0 мм. Минимальная толщина эпидермиса отмечалась на внутренней поверхности плеча и бедра, максимальная - в области крупных суставов и верхней части спины, что согласуется с литературными данными о зависимости толщины эпидермиса человека от локализации.
Описанная в литературе слоистость эпидермиса при исследовании с частотой 17,5 МГц, при частотах 7,5-10,0 МГц не прослеживалась. При частоте 13,0 МГц слоистость эпидермиса определялась нечетко и лишь при большом увеличении в режиме HI ZOOM (рис. 2).
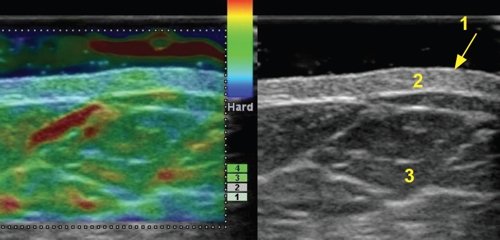
1 - эпидермис, 2 - дерма, 3 - подкожно-жировая клетчатка.
Дерма визуализировалась в виде полоски повышенной или средней эхогенности однородной структуры толщиной от 0,5 до 4,0 мм (также в зависимости от зоны исследования). Эхогенность дермы обусловлена наличием коллагеновых и эластических волокон. Сосуды в дерме и эпидермисе на неизмененных участках кожи не визуализировались, что объясняется их малым диаметром и низкой скоростью кровотока.
При осмотре в режиме эластографии гелевая прослойка внутри кольца между поверхностью датчика и кожей окрашивалась трехслойно (красный-зеленыйсиний), неизмененный эпидермис - равномерно в голубой цвет. Дерма окрашивалась по смешанному типу с преобладанием голубого цвета и участками зеленого цветов.
Отчетливо дифференцировать слои дермы - сосочковый и ретикулярный, и тем более поверхностную и глубокую зоны сосочкового слоя при исследовании датчиками 7,5-13,0 МГц ни в режиме серой шкалы, ни при эластографии не представлялось возможным.
Подкожно-жировая клетчатка визуализировалась в виде зоны пониженной эхогенности с наличием тонких гиперэхогенных перегородок, являющихся отражением пучков соединительной ткани, переплетающихся и образующих крупнопетлистую сеть, в ячейках которой находится жировая ткань в виде долек. В перегородках находятся коллагеновые волокна, кровеносные и лимфатические сосуды и нервы. В прилегающих к дерме участках подкожно-жировой клетчатки при осмотре в режиме ЦДК визуализировались мелкие артериальные и венозные сосуды. При осмотре в режиме эластографии подкожно-жировая клетчатка окрашивалась мозаично с равным количеством голубого, зеленого и красного цвета. Полученные данные согласуются с представлением о том, что эпидермис и дерма плотнее, чем подкожно-жировой слой.
При УЗИ получено 51 изображение из 52 пигментных образований кожи. В 1 случае пигментное образование не визуализировалось и никаких дополнительных акустических эффектов, утолщения слоев кожи или изменений васкуляризации или жесткости, не отмечалось.
Морфологически исследованные пигментные образования оказались в 22 наблюдениях - базалиомой, в 8 - раком кожи, в 18 - меланомой, в 4 - пигментным невусом.
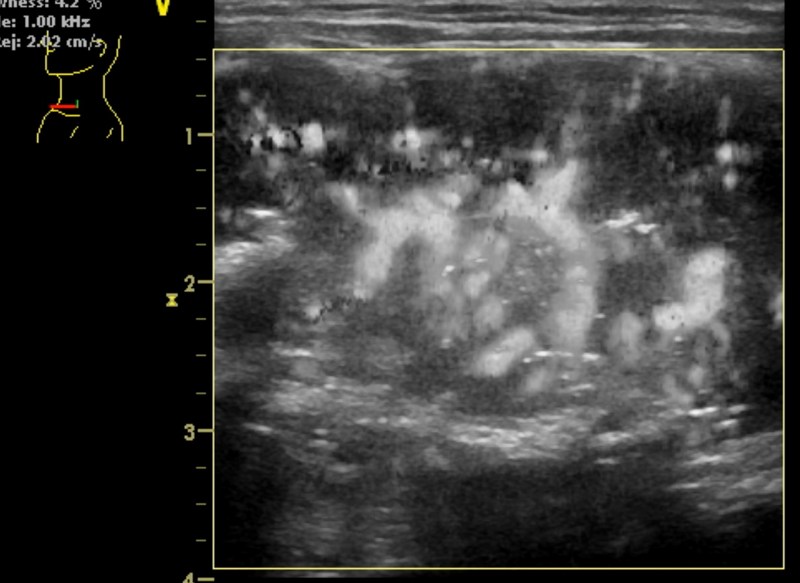
Базалиома и рак кожи (рис. 3, 4) визуализировались как гипоэхогенные образования, чаще неправильной формы (реже - веретенообразные), имели преимущественно умеренно неоднородную структуру, контур чаще неровный, акустическая тень не определялась, в 1 случае отмечалось дорсальное усиление эхосигнала (при аденокистозной базалиоме вульвы). Толщина базалиомы составляла в среднем 4,9 мм (от 2,3 до 7,0 мм), толщина рака - в среднем 6,1 мм (от 2,1 до 10,0 мм). Во всех образованиях регистрировался кровоток в виде единичных питающих сосудов преимущественно с венозным спектром. При осмотре в режиме эластографии базалиома окрашивалась мозаично, рак кожи в режиме эластографии не исследован.
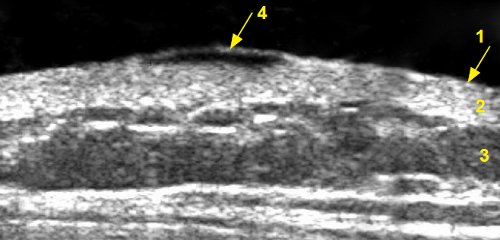
1 - эпидермис, 2 - дерма, 3 - подкожно-жировая клетчатка, 4 - базалиома толщиной 1,0 мм.
Читайте также:


