Беседы на тему туляремия
Туляремия — это природноочаговое, острое инфекционное заболевание, характеризующееся явлениями лихорадки, поражением лимфатических узлов и других органов, в зависимости от входных ворот инфекции (глаза, легкие, кожа, желудочно-кишечный тракт и др.).
Возбудитель ее длительно сохраняется во внешней среде: в воде, влажной земле, зерне, соломе, продуктах питания. Микроб легко уничтожается обычными дезинфицирующими растворами и гибнет в кипящей воде, неустойчив к высыханию и действию прямых солнечных лучей.
Источники инфекции:Грызуны: Водяная крыса, ондатра, зайцы, все виды полевок и мышей. Большую роль, как хранители и переносчики туляремийной инфекции, играют иксодовые клещи. Грызуны выделяют возбудителя с испражнениями, мочой и загрязняют воду открытых водоемов и колодцев, продукты питания, зерно, сено, солому, фураж. В организм человека возбудитель туляремии проникает через поврежднную кожу и слизистые оболочки глаз, пищеварительного и дыхательного тракта. Отличительной особенностью туляремии является многообразие механизмов и путей заражения человека, так как выделения грызунов, их разлагающиеся трупы загрязняют солому, зерно, водоемы, пищевые продукты.
Пути заражения людей:
1. При вдыхании инфицированной пыли при работе с сеном, соломой, зерном, фуражом, овощами, уборке помещений, заселенных больными туляремией грызунами и др.
2. Водный — при употреблении для питья воды из случайных водоемов; купание в инфицированном водоеме или умывание из него.
3. Контактный — через кожу и слизистые оболочки, отлов больных грызунов, снятие с них шкурок, разделка тушек больных зайцев, занесение инфекции грязными руками на слизистые глаза, укол инфицированной соломой и др.
4. Пищевой — при употреблении инфицированных продуктов питания, непроверенного мяса зайца и др.
5. Трансмиссивный — через укусы инфицированных клещей, слепней, комаров вблизи водоемов, в речных поймах во время охоты, покоса и др.
Основные признаки заболевания:
От момента заражения до появления первых признаков заболевания чаще всего проходит от 3 до 7 дней с колебаниями до 2- 3 недель. Болезнь начинается остро с повышения температуры до 38 — 40 градусов, озноба, сильной головной боли, слабости, мышечных боле, через укусы клещей, слепней, комаров вблизи водоемов, в речных поймах во время рыбной ловлей (чаще в поясничной области и икроножных мышцах). На 2-3 день увеличиваются лимфатические узлы вблизи того места, где микробы проникли в организм (в области шеи, ушей, подмышечной впадины, в паху, или в других местах). Часто наблюдаются ангины, заболевания глаз, в зимний период затяжные пневмонии. 2 Заболевание обычно продолжается 2 — 3 недели (иногда дольше, в редких случаях может рецидивировать. Переболевший туляремией сохраняет невосприимчивость к этому заболеванию на всю жизнь.
Меры профилактики:
1. Самая эффективная мера — это проведение профилактических прививок против туляремии. Прививка безболезненна, проводят ее в лечебно- профилактических учреждениях методом нанесения царапины в области плеча, защищает от болезни в течение 5 лет. Прививки против туляремии проводятся населению, проживающему в зоне природных очагов или лицам из групп риска, связанными с профессиональным риском заражения (охотники, рыболовы, пастухи, полеводы, работники зерно и овощехранилищ, элеваторов, мясокомбинатов, предприятий по переработке сельскохозяйственных продуктов и сырья животноводческих и птицеводческих ферм, работающих с фуражом, зерном, сахарной свклой и др.).
2.Кроме прививок должны проводиться следующие мероприятия: - защита от грызунов колодцев, родников, пищевых продуктов; - исключать употребление для питья сырой воды из случайных водоисточников; - борьба с грызунами на предприятиях, в жилых помещениях и хозяйственных постройках, на садово —огородных участках (использование капканов, отравленных приманок, недоступность для грызунов жилых, складских, производственных помещений, дач, погребов, гаражей и др. построек); -уничтожение зарослей бурьяна возле жилых зданий и в населенных пунктах; -ликвидация самопроизвольных свалок на территории садово-огородных кооперативов, вокруг населенных пунктов; - использование репеллентов (средств защиты от укусов комаров, слепней, присасывания клещей) во время рыбной ловли, отдыха на природе, особенно в поймах рек. При посещении леса, сборе ягод, грибов и т. п. следует проводить само и взаимоосмотры, удаляя и уничтожая (но не раздавливанием) прикрепившихся иксодовых клещей. В случае присасывания клеща не пытаться его вытащить, на него следует нанести растительное масло и через 10 — 15 минут снять, осторожно поворачивая то в одну, то в другую сторону. Место их присасывания обработать настойкой йода или бриллиантовой зелени. Это же необходимо сделать при обнаружении ссадин на коже и других повреждениях. При попадании инфекции в глаз следует промыть его кипячёной водой, а затем закапать в глаз раствор протаргола. После снятия клеща в случае повышения температуры и появлении других симптомов (недомогание, увеличение лимфатических узлов) необходимо обратиться к врачу — инфекционисту.
Консультация для родителей. Профилактика гриппа и ОРВИ Как будет протекать болезнь у ребенка, предугадать никогда нельзя. Поэтому лучше принять меры профилактики гриппа у детей, чтобы постараться.
Памятка для родителей Памятка 1. На отдыхе используйте время для разговоров с ребёнком, для пополнения его словарного и интеллектуального багажа. 2. Расскажите.

Памятка для родителей. Памятка для родителей. Развиваем умение пересказывать. Пересказ – связное выразительное воспроизведение прослушанного художественного произведения.

Туляремия – природно-очаговое зоонозное инфекционное заболевание бактериальной этиологии с разнообразными механизмами передачи возбудителя, характеризующееся общей интоксикацией, лихорадкой и в зависимости от механизма передачи возбудителя поражением лимфатических узлов, дыхательных путей, пищеварительного тракта, наружных покровов и других органов и систем.
Болезнь распространена на всей территории Российской Федерации, и ей в большей степени подвержено население сельской местности. Ежегодно в России регистрируется от 100 до 400 случаев заболевания туляремией, 75% которых приходится на Северный, Центральный и Западно-Сибирский регионы страны.
Природные очаги туляремии в Приморском крае являются локальными и вялотекущими. В 2015 году произошла активизация природного очага туляремии, расположенного в Спасском районе, в результате чего возникли спорадические случаи заболевания у местного населения, занятого промыслом ондатры (в 2015 и 2016 гг. зарегистрировано по 1 случаю туляремии, заражения, предположительно, произошли в окрестностях села Новосельское).
В крае ведется мониторинг за циркуляцией возбудителя туляремии в объектах внешней среды. Стационарные места исследования на туляремию грызунов, насекомых, воды открытых проточных водоемов находятся на 14 административных территориях Приморского края.
Положительные результаты исследования грызунов на туляремию в 2016г. были выявлены в: окрестноси п. Приисковый, оз. Лебединое (Находкинский ГО), окрестности с. Глуховка, р. Раздольная, с. Утесное (Уссурийский ГО), окрестности с. Луговое, с. Новосельское, с. Спасское, с. Лебединое, с. Степное (Спасский МР).
Впервые туляремия была обнаружена в 1910г. G. McCoy, при обследовании природного очага чумы в местности Туляре (Калифорния), описал у сусликов чумоподобную болезнь. В 1911г. вместе с С. Chapin они выделили возбудителя, который получил название туляремийной палочки. В 1921г. Е. Francis впервые описал клинику этой болезни у людей и дал ей название туляремии.
У человека туляремия – это острое инфекционное заболевание токсико-аллергического, реже септического характера; инкубационный период, как правило, составляет 3-7 дней; заболевание продолжается 2-3 недели (иногда дольше), в ряде случаев может рецидивировать.
Основные симптомы характерные для туляремии:
- общие проявления болезни: повышение температуры тела (до 38-400С), сильная головная боль, слабость;
- воспаление лимфатических узлов и прилежащей к ним ткани (образование бубона), возникающих регионарно к месту проникновения в организм возбудителя;
- мышечные боли, особенно в поясничной области и икроножных мышцах;
- нарушение сна, повышенная потливость, особенно в ночные часы.
После перенесенной болезни формируется стойкий иммунитет.
Резервуаром и источником инфекции при туляремии являются различные виды диких и синантропных грызунов (ондатры, зайцы, водяные крысы, полевки, хомяки, мыши и др.), а также домашние животные (свиньи, овцы, крупный рогатый скот). Среди животных болезнь распространяется в основном через кровососущих насекомых.
Для туляремии характерно множественность механизмов заражения и путей передачи возбудителя инфекции, практически 100%-ная восприимчивость к ней людей, без различия пола и возраста, отсутствие передачи инфекции от человека к человеку. Заражение людей происходит в природных (или во вторичных синантропных) очагах этой инфекции.
Заражение человека возможно следующими путями:
• контактным при контакте с больными животными и их выделениями
• алиментарным при употреблении инфицированных продуктов питания и воды
• воздушно-пылевым (аспирационным) во время обмолота зерновых, обработки фуража и т.д.
• трансмиссивным через укусы комаров, клещей, овода, мухи-жигалки и др.
Болезнь чаще регистрируется в виде спорадических случаев, хотя наблюдаются эпидемические вспышки. Сезонность летне-осенняя.
Для профилактики туляремии проводятся следующие мероприятия:
1. Борьба с грызунами на предприятиях, в жилых помещениях и хозяйственных постройках, на садово-огородных участках (использование капканов, отравленных приманок, недоступность для грызунов жилых, складских, производственных помещений, дач, погребов, гаражей и др. построек)
при проведении уборки в помещениях, где имеются грызуны необходимо применять маску или респиратор, защищающие органы дыхания;
при уборке мертвых грызунов нужно обязательно использовать перчатки.
2. Необходимо применять репелленты против укусов комаров, слепней, клещей переносчиков туляремии во время рыбной ловли, отдыха на природе. При посещении леса, сборе ягод, грибов и т.п. следует проводить само и взаимоосмотры, удаляя и уничтожая (но не раздавливая!) прикрепившихся иксодовых клещей;
3. Охотникам и членам их семей, принимающих участие в разделке ондатр, зайцев, рекомендуется соблюдать меры безопасности для исключения контакта открытых участков кожи с тушками животных, мясом и при их разделке использовать средства индивидуальной защиты – перчатки. На охоте рекомендуется дезинфицировать руки после снятия шкурок и потрошения пушных зверьков. Необходима тщательная термическая обработка их мяса перед употреблением его в пищу.
Для профилактики заражения не рекомендуется:
-пить воду из открытых водоёмов или неблагоустроенных колодцев на дачных участках;
-располагаться на отдыхе в стогах сена (соломы), излюбленного места обитания грызунов;
-ловить диких зверьков и брать в руки трупы мелких млекопитающих;
-купаться в непроточных водоёмах на неизвестной территории, где возможно нахождение природного очага туляремии.
Туляремию можно предупредить!
Для этого надо сделать профилактическую прививку, которая надёжно предохранит от заражения.
Прививка делается накожно, легко переносима и действует в течение 5-6 лет.
Вакцинацию населения в эндемичных районах проводят в плановом порядке (среди населения, проживающего в природных очагах туляремии, и контингентов, подвергающихся риску заражения) и по эпидемиологическим показаниям (внеплановая) при ухудшении эпидемиологической и эпизоотологической ситуации и возникновении угрозы заражения определённых групп населения.

Как уберечь себя от заболевания туляремией.
Скачать:
| Вложение | Размер |
|---|---|
| pamyatka_tulyaremiya.docx | 27.99 КБ |
Предварительный просмотр:
Туляремия. Памятка для населения
В августе текущего года наблюдается ухудшение эпидемиологической ситуации по туляремии в г. Ханты-Мансийске. В течение августа зарегистрировано 9 случаев заболеваний среди взрослого населения.
Болезнь начинается остро с внезапного подъёма температуры до 39—40°С. Появляется резкая головная боль , головокружение , боли в мышцах ног, спины и поясничной области, потеря аппетита. В тяжелых случаях может быть рвота, носовые кровотечения. Характерный признак — увеличение лимфатических узлов, размеры которых могут быть от горошины до грецкого ореха.
В настоящее время туляремия является редкостью для Ханты-Мансийского автономного округа, хотя несколько десятилетий назад заболевание было довольно распространено.
Крупная вспышка туляремии в автономном округе произошла в начале 80-х годов, когда заболело несколько тысяч человек, только благодаря поголовной вакцинации населения эпидемия была приостановлена. Последний случай групповой заболеваемости произошел в 2007 году в Березовском районе, когда в течение 2-х недель пострадало 22 человека, и только благодаря своевременно проведенным противоэпидемическим мероприятиям удалось обойтись сравнительно небольшим числом пострадавших.
Заболеваемость туляремией связана с тем, что вся территория Ханты-Мансийского автономного округа за исключением Советского района расположена в природном очаге туляремии пойменно-болотного типа. Природные очаги туляремии отличает необыкновенная стойкость, они могут существовать веками, проявляя себя периодическим эпизоотиями среди диких животных и вспышками заболеваемости среди людей. К сожалению, с прекращением заболеваемости людей не перестает существовать природный очаг туляремии, и с уменьшением числа прививок возрастает угроза новой вспышки.
ГДЕ И КАК МОЖНО ЗАРАЗИТЬСЯ ТУЛЯРЕМИЕЙ?
В природе туляремией болеют в основном мыши, водяные крысы, ондатры, бобры, хомяки; менее чувствительны кошки и собаки; очень чувствителен человек.
Отличительной особенностью туляремии является множественность путей (механизмов) передачи инфекции при практически 100 % - ной восприимчивости человека.
Человек может заразиться через кожные покровы или слизистую оболочку; при укусе млекопитающего или членистоногого (клещи, блохи, комары, слепни и др.); через пищеварительный тракт; через дыхательные пути. Для Ханты-Мансийского автономного округа наиболее актуальным является трансмиссивный путь передачи - через укус комара или мошки.
Заражение может произойти также при употреблении некипяченой воды из колодцев и природных водоемов, при хозяйственных работах (с сеном, комбикормом, уборке мусора и т.д.); при употреблении в пищу продуктов питания, загрязненными испражнениями грызунов. Часто заражение происходит на дачных участках. Для охотников большую опасность представляют больные животные, т.к. при разделке тушек и снятии шкурки, через повреждения кожного покрова возбудитель может попасть в организм человека.
КАК УБЕРЕЧЬ СЕБЯ ОТ ЗАБОЛЕВАНИЯ ТУЛЯРЕМИЕЙ
Самым действенным методом специфической профилактики туляремии является ИММУНИЗАЦИЯ. Прививки проводятся лицам, старше 7 лет и не имеющим медицинских противопоказаний один раз в 5 лет.
Для защиты от кровососущих насекомых и клещей использовать индивидуальные средства защиты (накомарники, репелленты и т.д.).
При появлении в помещении ГРЫЗУНОВ следует предпринимать меры, направленные на их уничтожение с помощью ловушек или химических препаратов. Строго следить за чистотой во дворах и на садовых участках, не допускать захламленности, мусор и пищевые отходы хранить в строго отведенных местах, в мусоросборниках с плотно прилегающими крышками.
Продукты следует хранить в местах не доступных для грызунов, воду в закрытых емкостях. Не употреблять продукты питания со следами деятельности грызунов, а также не собирать грибы, поврежденные грызунами (погрызы, помет). Для питья, мытья овощей и фруктов, приготовления пищи следует использовать только кипяченую воду.
Для того, чтобы избежать заражения воздушно-пылевым путем, работы, сопровождающиеся пылеобразованием, необходимо проводить с применением средств личной защиты (ватно-марлевая повязка или респиратор, перчатки).
Начальник отдела эпидемиологического надзора Управления Роспотребнадзора по ХМАО-Югре
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
Цель занятия:изучить систему профилактических и оздоровительных мероприятий при туляремии.
Материалы и оборудование:действующие Правила по профилактике и ликвидации туляремии, биопрепараты, дезсредства.
Место проведения занятия:аудитория кафедры эпизоотологии.
Туляремия – природноочаговое инфекционное заболевание, распространенное преимущественно в ландшафтах умеренного климатического пояса Северного полушария. У человека - это острое инфекционное заболевание токсикоаллергического, реже септического характера.
Отличительной особенностью туляремии является множественность путей (механизмов) передачи инфекции при практически 100%-ной восприимчивости человека без различия пола и возраста, а также отсутствие контагиозности. Многообразие механизмов и путей заражения: контактный (через кожные покровы или слизистую оболочку глаза), инокулятивный (через кожные покровы при укусе членистоногого или млекопитающего), алиментарный (через пищеварительный тракт) и аспирационный (через дыхательные пути) обусловливают полиморфизм клинических проявлений туляремии. По локализации первичных поражений различают следующие клинические формы туляремии: язвенно-бубонную, бубонную, ангинозно-бубонную, глазно-бубонную, абдоминальную и торакальную (легочную).
Возбудителем туляремии является мелкая грамотрицательная коккобактерия Francisella tularensis. В пределах вида F. tularensis четко выделяются три подвида: неарктический, среднеазиатский и голарктический, а последний включает три биологических варианта: японский биовар, биовар I Ery s (эритромициночувствительный) и биовар П Ery R (эритромицинорезистентный).
Диагностика и дифференциальная диагностика.Подозрение на туляремию возникает при наличии этой болезни у грызунов (массовый падеж), заболеваниях сельскохозяйственных и домашних животных, а также человека. Диагноз ставят на основании анализа эпизоотологических, клинических, патологоанатомических данных с учетом результатов бактериологического, серологического (РА, РП, РИГА, РН) и аллергического (внутрикожное введение тулярина) исследований. Для определения антигена в трупах животных применяют антительный эритроцитарный диагностикум.
Для бактериологического исследования в ветеринарную лабораторию направляют трупы грызунов и мелких животных целиком, а от трупов крупных животных - печень, почки, селезенку, сердце, пораженные лимфатические узлы. В ветеринарной лаборатории проводят бактериоскопию, делают высевы из патматериала с последующей идентификацией выделенных культур по культурально-морфологическим, биохимическим и антигенным свойствам.
При биопробе выделенной культурой, суспензией из кусочков органов и лимфатических узлов заражают морских свинок или белых мышей и в случае необходимости исследуют материал в реакции преципитации. У экспериментально зараженных при биопробе морских свинок (гибель которых отмечают через 2-3 сут) патогномоничными изменениями считают воспаление и образование язв в месте введения биоматериала (или культуры возбудителя), нагноение регионарных лимфатических узлов, увеличение селезенки и печени, узелковые и очаговые поражения в легких. Белые мыши погибают на 3-4 - й день после заражения. Диагностическими признаками у них являются глинистый цвет печени, увеличение селезенки с узелками серо-белого цвета.
По результатам лабораторных исследований диагноз считается установленным:
при выделении культуры F. tularensis из присланного патологического материала;
при положительной биопробе с характерными для туляремии изменениями в органах и последующим выделением из них чистой культуры.
При дифференциальной диагностике туляремию следует отличать от анаплазмоза, псевдотуберкулеза, туберкулеза, паратуберкулеза, бруцеллеза и кокцидиоза (эймериоза) путем проведения бактериологических, серологических и аллергических исследований.
Профилактика.Всистеме профилактических мероприятий одно из первых мест занимают меры по обезвреживанию источника возбудителя инфекции, факторов передачи и переносчиков возбудителя. Снижению численности иксодовых клещей способствуют изменение сроков (позднее начало) весеннего выпаса скота, сокращение площади естественных лугов, выпас скота на искусственных и культурных пастбищах, плановые или экстренные обработки заклещеванного скота.
Снижение численности грызунов достигается прессованием сена и соломы в тюки; качественной обработкой стогов сена и ометов соломы аммиаком, перевозкой кормов сразу после уборки урожая в хорошо оборудованные хранилища, в которые не могут проникнуть грызуны. Не рекомендуется устанавливать стога сена и ометы соломы по краям оврагов или опушкам леса.
Меры борьбы.Больных животных изолируют и лечат. Убой больных и подозрительных по заболеванию животных на мясо, а также снятие с них шкур запрещены.
Лечение.Специфические средства лечения не разработаны. Больным животным применяют антибиотики (стрептомицин, левомицетин, дигидрострептомицин, олететрин, тетрациклин, хлортетрациклин), сульфаниламидные и нитрофурановые препараты.
В случае убоя больных животных туши вместе с органами и шкурой уничтожают. Продукты убоя, полученные от здоровых животных неблагополучного стада и загрязненные пометом грызунов, зачищают и направляют на изготовление вареных колбасных изделий (на местном предприятии).
Вэнзоотических природных очагах туляремии необходимо осуществлять постоянное наблюдение за размножением мышевидных грызунов; в антропоургическом очаге уничтожение грызунов нужно проводить комплексно: в жилых помещениях, в зерноскладах, в пище - и кормоблоках, в животноводческих помещениях и т. п.
Трупы сельскохозяйственных животных и грызунов, павших от туляремии, следует закапывать на скотомогильниках в ямы глубиной не менее 2 м, заливать известковым молоком (1-2 кг негашеной извести на одно ведро воды), засыпать землей и утрамбовывать. Кожи от павших животных просушивают в течение 60 дней, после чего разрешают использовать в производстве.
Из хозяйств, неблагополучных по туляремии, при условии, что не было падежа животных от этого заболевания, можно вывозить овец, кроликов и птиц, если они клинически здоровы, не реагируют при исследовании на туляремию (серологически или аллергически) и свободны от эктопаразитов. Доставлять кроликов на сельскохозяйственные выставки из хозяйств, неблагополучных по туляремии, не разрешается. Мясо кроликов средней или хорошей упитанности, переболевших туляремией, при отсутствии патологических изменений во внутренних органах, используют непосредственно в хозяйстве. Мясо истощенных кроликов, переболевших туляремией, уничтожают. Мясо зайцев, у которых установлена туляремия, нельзя использовать в пищу.
Меры по охране здоровья людей.Мероприятия по профилактике заболеваний людей на территории эпизоотического очага в соответствии с санитарными правилами предусматривают эпизоотолого-эпидемиологическое обследование очага; порядок госпитализации и диспансерного наблюдения; иммунопрофилактику; контроль за состоянием противотуляремийного иммунитета и ознакомление местного населения с мерами профилактики инфекции при разных видах работ.
Острое инфекционное заболевание, признаками которого являются повышение температуры тела, симптомы общей интоксикации, поражение лимфатической системы, кожи, слизистых оболочек, а при аэрогенном заражении – легочной ткани. Туляремия относится к зоонозам с природной очаговостью. Распространенность наблюдается во многих районах России, источником инфекции служат многие виды грызунов.
Этиология. Возбудители – мелкие коккоподобные палочки, имеющие тонкую капсулу, грамотрицательные, не образующие спор. Содержат два антигенных комплекса: оболочечный и соматический. Устойчивы во внешней среде, малоустойчивы к высушиванию, ультрафиолетовым лучам, дезинфицирующим средствам.
Эпидемиология. У туляремии существует множество ворот инфекции. Человеку возбудитель передается трансмиссивным, контактным, аспирационным путями. Различают следующие пути заражения: через кожу (контакт с инфицированными грызунами), трансмиссивный механизм осуществляется через клещей, пре-имущественно иксодовых, кроме того, имеется путь передачи через слизистые оболочки пищеварительного тракта при употреблении инфицированной воды и пищи и респираторного тракта (вдыхание инфицированной пыли). Клинические формы болезни тесно связаны с воротами инфекции. При контактном и трансмиссивном механизме инфицирования проявляются бубонные и кожно– бубонные формы болезни, при аспирационном – пневмониче-ские, при алиментарном – кишечные и ангинозно-бубонные формы этой инфекции. При инфицировании посредством конъюнктивы развивается глазобубонная форма. После перенесения болезни образуется иммунитет.
Патогенез. Возбудитель туляремии проникает в организм человека через поврежденную кожу, слизистые оболочки глаз, дыхательные пути, ЖКТ, и происходит его лимфогенное распрост-ранение. Попадание бактерий в регионарные лимфатические узлы и их размножение вызывают картину воспалительных изменений. При гибели бактерий высвобождается эндотоксин, усиливающий местный патологический процесс, а при попадании в кровь – вызывающий симптомы интоксикации. В лимфоузлах пораженных внутренних органов образуются специфические туляремийные гранулемы. При микроскопии в центре их видны участки некроза, окруженные эпителиоидными клетками и валом лимфоидных элементов с небольшим количеством лейкоцитов. При нагнаивании и вскрытии бубонов на коже появляется длительно незаживающая язва.
Клиника. Инкубационный период длится от нескольких часов до 14 дней (чаще 3—7 дней). Заболевание имеет острое начало и проявляется ознобом, быстрым повышением температуры тела до фебрильных цифр. Больные жалуются на сильную головную боль, слабость, боль в мышцах, бессонницу, может быть рвота. Кожа лица и шеи гиперемирована, сосуды склер инъецированы. У некоторых больных с 3-го дня болезни появ-ляется сыпь, нередко эритематозного характера. При бубонных формах значительно увеличиваются регионарные лимфатиче-ские узлы, особенно шейные и подмышечные. При абдоминальных формах могут возникнуть симптомы острого мезаденита. При туляремийных бубонах наблюдается отсутствие периаденита, бубоны нагнаиваются редко и в поздние сроки (в конце 3-й недели болезни). Длительность лихорадки колеблется от 5 до 30 суток (чаще 2—3 недели.). В периоде реконвалесценции может сохраняться длительный субфебрилитет. Для глазобубонной формы, кроме типичного поражения лимфатического узла, характерен резко выраженный конъюнктивит с отеком век, язвами на конъюнктиве. Поражается обычно один глаз. Процесс длится до нескольких месяцев, зрение восстанавливается полностью. При ангинозно-бубонной форме, кроме наличия типичных бубонов, наблюдается специфический тонзиллит в виде болезненности при глотании с некротическими изменениями на миндалинах, небных дужках, появлением на пораженных участках фибринозного налета, напоминающего дифтерийный. Язвы заживают очень медленно. Абдоминальная форма характеризуется болью в животе, метеоризмом, запорами, болезненностью в области мезентериальных лимфатических узлов при пальпации. Для легочной формы туляремии типична длительная лихорадка неправильного типа с повторным ознобом и обильным потоотделением. Больные испытывают боль в области груди, жалуются на кашель, вначале сухой, затем с наличием слизисто-гнойной, а иногда и кровянистой мокроты. Рентгенологически опреде-ляется очаговая или долевая инфильтрация легочной ткани. Пневмония имеет вялое затяжное течение (до 2 месяцев и более) и склонность к рецидивированию.
Диагностика туляремии в начале болезни до появления бубонов достаточна трудна. При появлении бубонов диагностика становится более легкой. Для подтверждения диагноза используют серологические методы – реакцию агглютинации, РНГА и специфические кожные пробы с тулярином.
Дифференциальный диагноз проводится с бубонной формой чумы, с болезнью кошачьих царапин и гнойных лимфаденитов.
Лечение. Назначают антибиотики: стрептомицин в/м по 0,5 г 2 раза в сутки, тетрациклин по 0,4 г через 6 ч или левомицетин по 0,5 г через 6 ч. Антибиотикотерапию проводят до 5—7-го дня нормальной температуры. При затяжном течении болезни используют убитую туляремийную вакцину (в дозе от 1 до 15 млн микробных тел с интервалами 3—5 дней, всего 6—10 сеансов). При появлении симптома флуктуации при пальпации бубонов показано их вскрытие и очищение от гноя.
Профилактика. Борьба с грызунами, защита пищевых продуктов и воды от них. По эпидемиологическим показаниям проводится в ряде случаев специфическая профилактика.
Данный текст является ознакомительным фрагментом.
Что такое туляремия?
Очаги туляремии встречаются во многих странах северного полушария; в России они располагаются преимущественно на территории Европейской части и Западной Сибири.
Причины туляремии
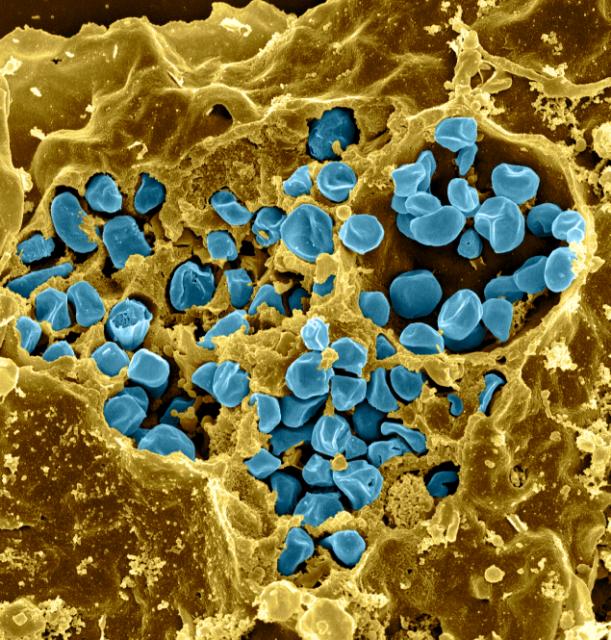
Возбудитель заболевания — неподвижные грамотрицательные аэробные капсулированные бактерии F. tularensis рода Francisella семейства Brucellaceae. Проявляют выраженный полиморфизм; наиболее часто имеют форму мелких коккобацилл.
У бактерий выделяют три подвида:
- неарктический (африканский);
- среднеазиатский;
- голарктический (европейско-азиатский).
Последний, голарктический включает три биологических варианта:
- японский биовар;
- эритромицин-чувствительный;
- эритромицин-устойчивый.
Внутривидовая дифференциация возбудителя туляремии основывается на различиях подвидов и биоваров по ряду фенотипических признаков:
- биохимической активности;
- составу высших жирных кислот;
- степени патогенности для человека и животных;
- чувствительности к определённым антибиотикам, а также особенностям экологии и ареалу возбудителя.
У бактерий обнаружены О- и Vi-антигены. Бактерии растут на желточных или агаровых средах с добавлением кроличьей крови или других питательных веществ. Из лабораторных животных к заражению чувствительны белые мыши и морские свинки. Вне организма хозяина возбудитель сохраняется долго. Так, в воде при 4°С он сохраняет жизнеспособность 1 мес, на соломе и зерне при температуре ниже О°С — до 6 мес, при 20-30°С — до 20 дней, в шкурах животных, павших от туляремии, при 8-12°С — более 1 мес.
Бактерии неустойчивы к высокой температуре и дезинфицирующим средствам. Для дезинфекции применяют 5% раствор фенола, раствор сулемы 1:1000 (убивает бактерии в течение 2-5 мин), 1-2% раствор формалина (уничтожает бактерии за 2 ч), 70° этиловый спирт и др. Для полного обеззараживания трупов инфицированных животных их следует выдерживать не менее 1 сут в дезинфицирующем растворе, после чего подвергать автоклавированию и сжиганию.
Эпидемиология

Резервуар и источник инфекции — многочисленные виды диких грызунов, зайцевидные, птицы, собаки и др. Бактерии выделены от 82 видов диких, а также от домашних животных (овцы, собаки, парнокопытные). Основная роль в поддержании инфекции в природе принадлежит грызунам (водяная крыса, обыкновенная полёвка, ондатра и др.). Больной человек не опасен для окружающих.
Человек заражается туляремией в результате прямого контакта с животными (снятие шкур, сбор павших грызунов и др.), а также алиментарным путём через инфицированные грызунами пищевые продукты и воду. Часто заражение происходит через кровососущих переносчиков (клещи, комары, блохи, слепни и другие членистоногие). Возможно заражение и респираторным путём (при вдыхании инфицированной пыли от зерна, соломы, овощей).
Естественная восприимчивость людей высокая (практически 100%).
Туляремия — распространённое природно-очаговое заболевание, встречающееся преимущественно в ландшафтах умеренного климатического пояса Северного полушария.
Широкое распространение возбудителя в природе, вовлечение в его циркуляцию большого числа теплокровных животных и членистоногих, обсеменённость различных объектов окружающей среды (воды, пищевых продуктов) определяют и характеристику эпидемического процесса.
Выделяют различные типы очагов (лесной, степной, лугово-полевой, поименно-болотный, в долине рек и др.). Каждому типу очагов соответствуют свои виды животных и кровососущих членистоногих, принимающих участие в передаче возбудителя.
Среди заболевших преобладают взрослые; часто заболеваемость связана с профессией (охотники, рыбаки, сельскохозяйственные рабочие и др.). Мужчины болеют в 2-3 раза чаще, чем женщины.
Антропургические очаги туляремии возникают при миграции заражённых грызунов из мест обитания в населённые пункты, где они контактируют с синантропными грызунами.
Туляремия остаётся болезнью сельской местности, однако в настоящее время отмечают устойчивое нарастание заболеваемости городского населения. Туляремию регистрируют на протяжении всего года, но более 80% случаев приходится на лето и осень. В последние годы заболеваемость спорадическая. В отдельные годы отмечают локальные трансмиссивные, промысловые, сельскохозяйственные, водные вспышки, реже вспышки других типов.
Трансмиссивные вспышки обусловлены передачей возбудителя инфекции кровососущими двукрылыми и возникают в очагах эпизоотии туляремии среди грызунов. Трансмиссивные вспышки обычно начинаются в июле или июне, достигают максимума в августе и прекращаются в сентябре-октябре; подъёму заболеваемости способствуют сенокос и уборочные работы.
Промышленный тип вспышек обычно связан с отловом водяной крысы и ондатры. Промысловые вспышки возникают весной или в начале лета в период половодья, и длительность их зависит от периода заготовки. Заражение происходит при контакте с животными или шкурами; возбудитель проникает через повреждения на коже, в связи с чем чаще возникают подмышечные бубоны, часто без язв в месте внедрения.
Водные вспышки определяет попадание возбудителей в открытые водоёмы. Основным загрязнителем воды являются водяные полёвки, обитающие по берегам. Заболевания обычно возникают летом с подъёмом в июле. Заболевания связаны с полевыми работами и использованием для питья воды из случайных водоёмов, колодцев и др. В 1989-1999 гг. доля изолятов возбудителя туляремии из образцов воды достигла 46% и более, что свидетельствует о важном эпидемиологическом значении водоёмов как длительных резервуаров инфекции.
Сельскохозяйственные вспышки возникают при вдыхании воздушно-пылевого аэрозоля при работе с соломой, сеном, зерном, кормами, контаминированными мочой больных грызунов. Преобладают лёгочная, реже абдоминальная и ангинозно-бубонная формы. Бытовой тип вспышек характеризует заражение в быту (дома, на усадьбе). Заражение также возможно во время подметания пола, переборке и сушке сельскохозяйственных продуктов, раздаче корма домашним животным, употреблении в пищу контаминированных продуктов.
Патогенез (что происходит?) во время туляремии
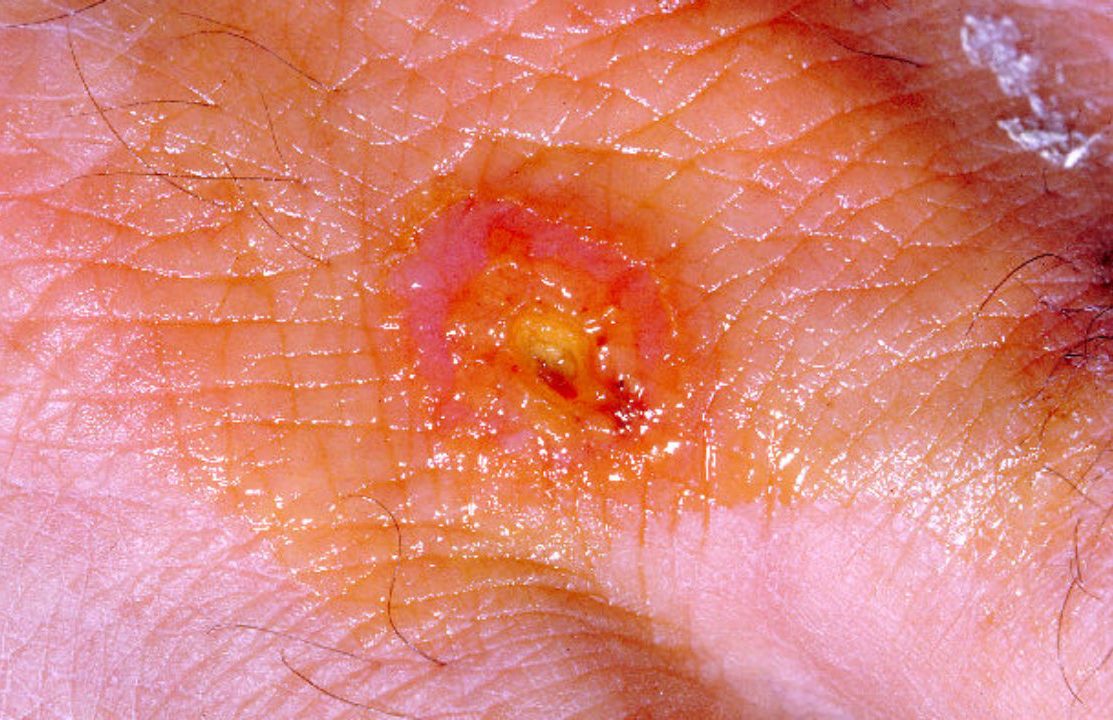
Бактерии проникают в организм человека через кожу (даже неповреждённую), слизистые оболочки глаз, дыхательных путей и желудочно-кишечный тракт. В области входных ворот, локализация которых во многом определяет клиническую форму заболевания, нередко развивается первичный аффект в виде последовательно сменяющих друг друга пятна, папулы, везикулы, пустулы и язвы.
В дальнейшем туляремийные палочки попадают в регионарные лимфатические узлы, где происходят их размножение и развитие воспалительного процесса с формированием так называемого первичного бубона (воспалённого лимфатического узла). При гибели бактерий F. tularensis высвобождается липополисахаридный комплекс (эндотоксин), усиливающий местный воспалительный процесс и при поступлении в кровь вызывающий развитие интоксикации.
Бактериемия при заболевании возникает не всегда. В случае гематогенного диссеминирования развиваются генерализованные формы инфекции с токсико-аллергическими реакциями, появлением вторичных бубонов, поражением различных органов и систем (прежде всего лёгких, печени и селезёнки).
В лимфатических узлах и поражённых внутренних органах образуются специфические гранулёмы с центральными участками некроза, скоплением гранулоцитов, эпителиальных и лимфоидных элементов. Формированию гранулём способствует незавершённость фагоцитоза, обусловленная свойствами возбудителя (наличием факторов, препятствующих внутриклеточному киллингу). Образование гранулём в первичных бубонах зачастую приводит к их нагноению и самопроизвольному вскрытию с последующим длительным заживлением язвы. Вторичные бубоны, как правило, не нагнаиваются. В случае замещения некротизированных участков в лимфатических узлах соединительной тканью нагноение не происходит, бубоны рассасываются или склерозируются.
Симптомы туляремии
В соответствии с клинической классификацией, выделяют следующие формы туляремии:
- по локализации местного процесса: бубонная, язвенно-бубонная, глазо-бубонная, ангинозно-бубонная, лёгочная, абдоминальная, генерализованная;
- по длительности течения: острая, затяжная, рецидивирующая;
- по степени тяжести: лёгкая, среднетяжёлая, тяжёлая.
Инкубационный период. Длится от 1 до 30 дней, чаще всего он равен 3-7 сут.
Признаки заболевания, общие для всех клинических форм, выражаются в повышении температуры тела до 38-40°С с развитием других симптомов интоксикации:
Лихорадка может быть ремиттирующей (наиболее часто), постоянной, интермиттирующей, волнообразной (в виде двух-трёх волн). Длительность лихорадки различна, от 1 нед до 2-3 мес, чаще всего она продолжается 2-3 нед.
При осмотре больных отмечают гиперемию и пастозность лица, а также слизистой оболочки рта и носоглотки, инъекцию склер, гиперемию конъюнктивы. В ряде случаев появляется экзантема различного характера: эритематозная, макуло-папулёзная, розеолёзная, везикулярная или петехиальная. Пульс урежен (относительная брадикардия), артериальное давление снижено. Через несколько дней от начала заболевания развивается гепатолиенальный синдром (сочетанное увеличение печени (гепатомегалия) и увеличение селезенки (спленомегалия)).
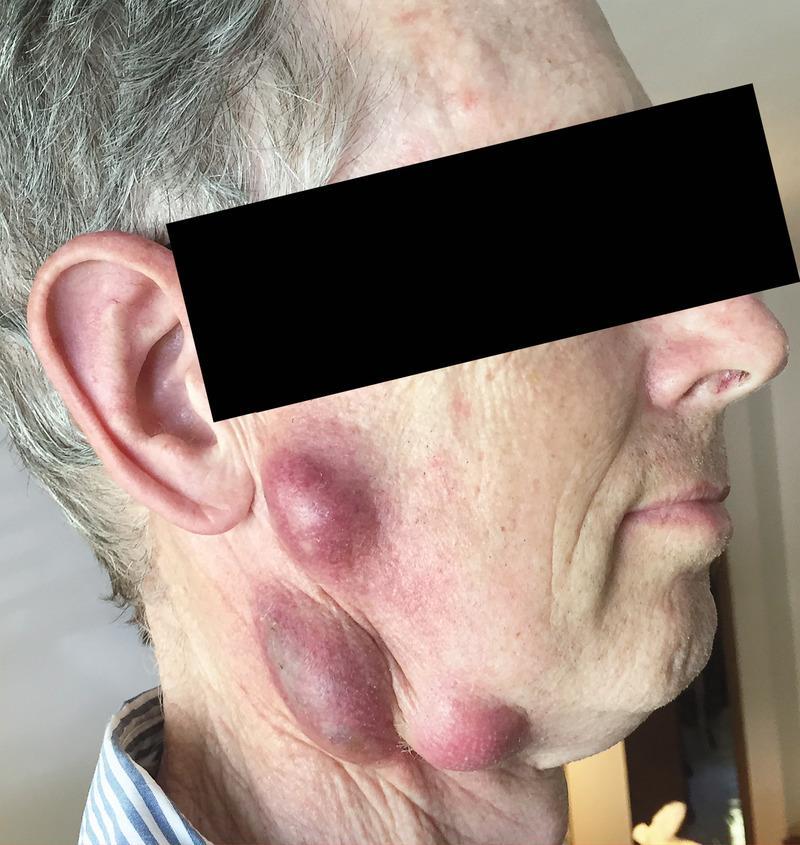
Развитие различных клинических форм заболевания связано с механизмом заражения и входными воротами инфекции, определяющими локализацию местного процесса. После проникновении возбудителя через кожу развивается бубонная форма в виде регионарного по отношению к воротам инфекции лимфаденита (бубона). Возможно изолированное или сочетанное поражение различных групп лимфатических узлов — подмышечных, паховых, бедренных.
Кроме того, при гематогенной диссеминации возбудителей могут формироваться вторичные бубоны. Возникают болезненность, а затем увеличение лимфатических узлов до размеров лесного ореха или мелкого куриного яйца. При этом болевые реакции постепенно уменьшаются и исчезают. Контуры бубона остаются отчётливыми, явления периаденита незначительны. В динамике заболевания бубоны медленно (иногда в течение нескольких месяцев) рассасываются, нагнаиваются с образованием свища и выделением сливкообразного гноя или склерозируются.
Формы заболевания
В зависимости от способа заражения и последующих симптомов заболевания, существуют различные клинические формы туляремии.
Осложнения
Осложнения в большинстве случаев развиваются при генерализованной форме. Наиболее часты вторичные туляремийные пневмонии. Возможен инфекционно-токсический шок. В редких случаях наблюдают менингит и менингоэнцефалит, миокардит, полиартрит и пр. осложнения.
Диагностика
У врача возникает подозрение на туляремию у пациентов, у которых внезапно возникает жар, опухают лимфатические узлы и появляются характерные язвы после контакта с клещами, оленьими мухами или даже малейшего контакта с дикими млекопитающими (особенно кроликами).
Врач берет на анализ образец инфицированного материала, например, кровь, жидкости из лимфатических узлов, гной из язв или мокроту. Они направляются в лабораторию для бактериологического исследования (посев на флору) и идентификации возбудителя, если таковой присутствует. Также выполняется анализ крови на антитела к бактериям.
Врачи могут использовать метод полимеразной цепной реакции(ПЦР) для увеличения количества ДНК бактерии для их скорейшего распознавания.
Лечение туляремии
Больных туляремией не требуется изолировать.
Обычно лечение туляремии включает внутримышечные инъекции стрептомицина в течение 7–10 дней. Альтернативными вариантами антибиотиков могут быть:
- гентамицин;
- хлорамфеникол;
- ципрофлоксацин;
- доксициклин.
В редких случаях большие абсцессы могут требовать хирургического дренирования.
Прикладывание теплого компресса к воспаленному глазу, ношение темных очков и применение рецептурных глазных капель может помочь справиться с симптомами.
Сильные головные боли обычно купируют болеутоляющими средствами.
Прогноз
При надлежащем лечении выздоравливают практически все заболевшие. При отсутствии лечения показатели смертности варьируются от 6% у людей с язвенно-железистой туляремией до 33% у заболевших тифоидной, легочной или септической формами. Смерть обычно наступает из-за тяжелой инфекции, пневмонии, менингита или перитонита.
Рецидивы случаются редко, но все же случаются в случае ненадлежащего лечения. Люди, болевшие туляремией, обладают иммунитетом против повторного заражения.
Профилактика туляремии
Эпизоотолого-эпидемиологический надзор.
Включает постоянное отслеживание заболеваемости людей и животных в природных очагах туляремии, циркуляции возбудителя среди животных и кровососущих членистоногих, контроль за состоянием иммунитета у людей. Его результаты составляют основу для планирования и осуществления комплекса профилактических и противоэпидемических мероприятий.
Эпидемиологический надзор предусматривает эпизоотологическое и эпидемиологическое обследование природных очагов туляремии, обобщение и анализ полученных при этом данных, обусловливающих эпидемические проявления в природных очагах туляремии в виде спорадической, групповой и вспышечной заболеваемости людей.
Профилактические мероприятия.
Основу профилактики туляремии составляют мероприятия по обезвреживанию источников возбудителя инфекции, нейтрализации факторов передачи и переносчиков возбудителя, а также вакцинация угрожаемых контингентов населения. Устранение условий заражения людей (общие санитарные и гигиенические мероприятия, включая санитарно-просветительную работу) имеет свои особенности при различных типах заболеваемости.
При трансмиссивных заражениях через кровососущих применяют репелленты, защитную одежду, ограничивают доступ непривитого населения на неблагополучные территории.
Большое значение имеет борьба с грызунами и членистоногими (дератизационные и дезинсекционные мероприятия).
Для профилактики алиментарного заражения следует избегать купания в открытых водоёмах, а для хозяйственно-питьевых целей еледует применять только кипячёную воду. На охоте необходимо дезинфицировать руки после снятия шкурок и потрошения зайцев, ондатр, кротов и водяных крыс.
Вакцинацию проводят в плановом порядке (среди населения, проживающего в природных очагах туляремии, и контингентов, подвергающихся риску заражения) и по эпидемиологическим показаниям (внеплановая) при ухудшении эпидемиологической и эпизоотологической ситуации и возникновении угрозы заражения определённых групп населения. Для иммунопрофилактики применяют живую аттенуированную вакцину. Вакцинация обеспечивает формирование стойкого и длительного иммунитета у привитых (5-7 лет и более). Ревакцинацию проводят через 5 лет контингентам, подлежащим плановой вакцинации.
Мероприятия в эпидемическом очаге.
Каждый случай заболевания человека туляремией требует подробного эпизо-отолого-эпидемиологического обследования очага с выяснением пути заражения. Вопрос о госпитализации больного туляремией, сроках выписки из стационара решает лечащий врач сугубо индивидуально. Больных с абдоминальной, лёгочной, глазо-бубонной и ангинозно-бубонной, а также средней тяжести или тяжело протекающие случаи язвенно-бубонной и бубонной форм необходимо госпитализировать по клиническим показаниям.
Больных выписывают из стационара после клинического выздоровления. Длительно не рассасывающиеся и склерозированные бубоны не являются противопоказанием для выписки. Диспансерное наблюдение за переболевшим осуществляют в течение 6-12 мес при наличии остаточных явлений. Разобщение других лиц в очаге не проводят.
В качестве меры экстренной профилактики можно провести антибиотикопрофилактику назначением рифампицина по 0,3 г 2 раза в сутки, доксициклина по 0,2 г 1 раз в сутки, тетрациклина по 0,5 г 3 раза в сутки. В жилище больного проводят дезинфекцию. Обеззараживанию подлежат только вещи, загрязнённые выделениями больных.
Читайте также:


