Какие клинические признаки свидетельствуют о сепсисе
Сепсис – это тяжелое инфекционное заболевание, при котором болезнетворные бактерии, их токсины и воспалительные вещества, вырабатывающиеся в организме, преодолевают иммунную защиту и распространяются по всему телу.
Факты о сепсисе:
- В США ежегодно регистрируется около 500 000 случаев сепсиса.
- Сепсис характеризуется высокой летальностью. В Соединенных Штатах Америки каждый год около 100 000 пациентов погибают от этого заболевания.
- Каждый час в США сепсис уносит жизни 25 человек.
- Две трети пациентов изначально обращаются к врачам по поводу других заболеваний, и лишь впоследствии у них возникает сепсис.
- Здравоохранение развитых стран тратит большие средства на лечение сепсиса. Например, в США – 17 миллиардов долларов в год.
- Распространенность сепсиса растет в большинстве развитых стран. Это связано с тем, что увеличивается доля пожилого населения, повышается продолжительность жизни у людей с хроническими заболеваниями, ВИЧ-инфекцией. Эти люди относятся к категории повышенного риска.
Причины сепсиса
Сепсис – это инфекция. Для ее развития необходимо, чтобы в организм человека попали возбудители.
Основные возбудители сепсиса:
- Бактерии: стрептококки, стафилококки, протей, синегнойная палочка, ацинетобактер, кишечная палочка, энтеробактер, цитробактер, клебсиелла, энтерококк, фузобактерии, пептококки, бактероиды.
- Грибки. В основном – дрожжеподобные грибы рода Кандида.
- Вирусы. Сепсис развивается в том случае, когда тяжелая вирусная инфекция осложняется бактериальной. При многих вирусных инфекциях наблюдается общая интоксикация, возбудитель разносится с кровью по всему организму, но признаки таких заболеваний отличаются от сепсиса.
Для возникновения сепсиса необходимо проникновение в организм человека болезнетворных микроорганизмов. Но по большей части не они вызывают тяжелые нарушения, которыми сопровождается заболевание. Начинают работать защитные механизмы, которые в данной ситуации оказываются избыточными, чрезмерными, приводят к поражению собственных тканей.
Всякая инфекция сопровождается воспалительным процессом. Особые клетки выделяют биологически активные вещества, которые вызывают нарушение кровотока, повреждение сосудов, нарушение работы внутренних органов.
Эти биологически активные вещества называют медиаторами воспаления.
Таким образом, под сепсисом правильнее всего понимать патологическую воспалительную реакцию самого организма, которая развивается в ответ на внедрение инфекционных агентов. У разных людей она выражена в разной степени, в зависимости от индивидуальных особенностей защитных реакций.
Часто причиной развития сепсиса становятся условно-патогенные бактерии, - те, которые не способны причинять вреда в норме, но при определенных условиях могут становиться возбудителями инфекций.
- Раны и гнойные процессы в коже.
- Остеомиелит – гнойный процесс в костях и красном костном мозге.
- Тяжелая ангина.
- Гнойный отит (воспаление уха).
- Инфицирование во время родов, абортов.
- Онкологические заболевания, особенно на поздних стадиях, рак крови.
- ВИЧ-инфекция на стадии СПИД.
- Обширные травмы, ожоги.
- Различные инфекции.
- Инфекционно-воспалительные заболевания органов мочевыделительной системы.
- Инфекционно-воспалительные заболевания живота, перитонит (воспаление брюшины – тонкой пленки, которая выстилает изнутри брюшную полость).
- Врожденные нарушения работы иммунной системы.
- Инфекционно-воспалительные осложнения после операции.
- Пневмония, гнойные процессы в легких.
- Внутрибольничная инфекция. Часто в стационарах циркулируют особые микроорганизмы, которые стали в ходе эволюции более устойчивыми к антибиотикам, различным негативным воздействиям.
Этот список можно существенно дополнить. Сепсис способен осложнить практически любое инфекционно-воспалительное заболевание.
Иногда первоначальное заболевание, повлекшее за собой сепсис, выявить не удается. Во время лабораторных исследований в организме больного не обнаруживают никаких возбудителей. Такой сепсис называется криптогенным.
Также сепсис может быть не связан с инфекцией – в этом случае он возникает в результате проникновения бактерий из кишечника (которые в норме в нем обитают) в кровь.
Виды сепсиса
Что является сепсисом, и что им не является?
Симптомы сепсиса
Осложнения сепсиса
| Осложнение | Описание |
| Септический шок | Наиболее тяжелое осложнение сепсиса. Нарушается работа всех органов, обмен веществ, кровоток. Наиболее высок риск развития септического шока у пожилых лиц, больных с ослабленным иммунитетом. До половины всех пациентов с этим осложнением погибает. Симптомы септического шока:
|
| Снижение массы тела, истощение | Статистика показывает, что каждый четвертый больной сепсисом теряет около 20% массы. |
| Кровотечения | В результате поражения сосудов при сепсисе могут развиваться внутренние кровотечения в разных органах, например, в желудке. Состояние больного ухудшается, появляется бледность, слабость. |
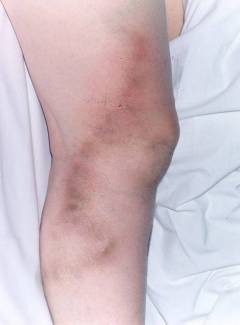
| Тромбофлебит | Тромбофлебит – это воспаление венозной стенки с образованием на ней тромбов. Симптомы:
 |
| Тромбоэмболия легочной артерии | Чаще всего является осложнением тромбофлебита. При тромбоэмболии кусок тромба отрывается, попадает с током крови в сердце, а затем в легочные сосуды. Достигая достаточно мелкого сосуда, тромб перекрывает его. Симптомы:
 |
| Тромбоэмболия сосудов головного мозга | Является, как правило, осложнением тромбофлебита. Часто происходит по ночам. Симптомы:
 |
Обследование при сепсисе
| Название исследования | Описание | Как проводится? |
| Общий анализ крови | Изменения при сепсисе:
| Кровь берут обычным способом из пальца или из вены. |
| Биохимический анализ крови | Оценивают содержание различных веществ в крови, это помогает выявить нарушения с стороны различных внутренних органов. | Кровь на анализ собирают из вены натощак. |
| Посев крови на стерильность (синонимы: посев крови на микрофлору, гемокультура). | Исследование помогает обнаружить возбудителей сепсиса, определить их чувствительность к антибактериальным препаратам. | Кровь сбирают из вены и отправляют в лабораторию. Исследование дает наиболее точные результаты до того, как начато лечение антибиотиками. |
| Бактериологические исследования | Дают возможность выявить возбудителей из разных очагов, оценить их чувствительность к антибактериальным препаратам. | На анализ можно брать мочу, кал, мазки, гной, мокроту и другой материал. Обычно при сепсисе в крови и во всех органах выявляют один и тот же вид микроорганизмов. |
| Дополнительные методы исследования | Помогают оценить нарушение состояния и функции внутренних органов, выявить в них гнойные очаги. | Чаще всего проводятся:
|
| Исследование свертываемости крови | Проводится в том случае, когда сепсис сопровождается образованием тромбов, кровотечениями. | Кровь для анализа берут из вены. |
Лечение сепсиса
Сепсис – тяжелое заболевание, которое сопровождается нарушением работы всех органов, представляет угрозу для жизни больного. Поэтому госпитализация проводится в обязательном порядке. Чаще всего лечение осуществляется в хирургическом отделении или палате интенсивной терапии.
Нередко пациента кладут в больницу с другим заболеванием, а в последующем в качестве осложнения у него развивается сепсис.

У больного с сепсисом снижен иммунитет. Организм не в состоянии адекватно сопротивляться инфекции. Для коррекции этого состояния используются специальные лекарственные препараты – иммуностимуляторы.
Иммуностимуляторы, которые применяются при сепсисе и других инфекционных заболеваниях:
- тималин;
- тактивин;
- тимоптин;
- тимактид;
- вилозен;
- миелопид;
- тимоген;
- иммунофан;
- нуклеинат натрия;
- рибомунил;
- бронхо-мунал;
- биостим;
- левамизол и др.
Многие больные с сепсисом находятся в тяжелом состоянии и не могут принимать пищу самостоятельно. При этом их организм должен ежедневно получать 1,5-2 г белка на каждый килограмм массы тела и 40-50 ккал на каждый килограмм массы тела.
Способы кормления больных сепсисом, не способных принимать пищу самостоятельно:
- Через желудочный зонд, который представляет собой трубку, обычно введенную через нос.
- Внутривенно, при помощи специальных растворов.
Пока в организме больного сохраняется очаг инфекции, лечение антибиотиками и другими препаратами не принесет нужного эффекта. Поэтому хирургическое лечение должно быть проведено как можно раньше.
Хирург проводит:
- вскрытие гнойника;
- его очищение от гноя;
- удаление всех нежизнеспособных тканей, которые отравляют организм своими продуктами распада;
- промывание антисептиками, обеспечение оттока содержимого.
Часто общее состояние пациента с сепсисом напрямую зависит от состояния гнойника. Как только он удален, больной начинает чувствовать себя намного лучше.



Что такое сепсис?
Наиболее частые возбудители, которые приводят к заражению, это бактерии стафилококки, стрептококки, кишечная палочка, а также различные грибы.
Причины сепсиса у взрослых
Наиболее частая причина сепсиса – это попадание в кровь вредных микроорганизмов – бактерий, грибков и вирусов. И чем сильнее заражается организм, тем тяжелее протекает заболевание. Особенно это касается тех случаев, когда инфицирование происходит сразу несколькими видами возбудителей.
Сепсис часто может развиваться на фоне ослабленной иммунной системы. Это происходит при онкологических заболеваний, при ВИЧ, при приеме препаратов, ослабляющих иммунную систему, при лучевой терапии и других факторах.
В ряде случаев сепсис может развиваться при распространении бактерий, которые полезны для организма. Например, кишечных бактерий, которые помогают переваривать пищу. При ослабленном иммунитете эти бактерии становятся опасными. При их попадании в кровь развивается интоксикация.
Виды сепсиса у взрослых
Сепсис может развиваться на фоне различных инфекционных заболеваний. Например:
- Тяжелая ангина;
- Пневмония;
- Онкологические заболевания;
- СПИД;
- Перитонит;
- Воспаление среднего уха (отит);
- Другие тяжелые раны и инфекции.
Различают три фазы развития сепсиса:
-
Токсемия – начальная фаза заболевания, при которой возбудитель выходит из первичного очага инфекции. Сопровождается активизацией иммунной системы в ответ инфицирование;
-
Септицемия – ухудшение общего состояния пациента, в результате проникновения в кровь микроорганизмов или их токсинов;
Септикопиемия – при этой форме сепсиса вместе с общей интоксикацией в организме образуются метастатические абсцессы (гнойные очаги). Они могут находится в различных тканях и органах.
- Молниеносный сепсис с быстрым развитием септического шока и летальным исходом через 1-2 дня;
- Острый сепсис с острой воспалительной реакцией в течение 5-28 суток;
- Подострый – заболевание длится около 3-4 месяцев;
- Хронический – может продолжаться до нескольких лет.
Симптомы сепсиса у взрослых
Симптомы заболевания могут различаться в зависимости от расположения первичного очага инфекции. Однако имеются и общие симптомы, которые встречаются у всех типов заболевания. Обычно это резкое повышение температуры, жар может периодически сменяться ознобом.
Когда заболевание начинает прогрессировать, меняется внешний вид пациента, заостряются черты и меняется цвет лица, на коже появляются высыпания (гнойники). Если заболевание протекает остро у больного может развиться истощение, обезвоживание организма и пролежни. К другим симптомам сепсиса относят:
- Вялость, заторможенность сознания;
- Слабый пульс, аритмию;
- Дыхательную недостаточность;
- Чередующиеся запоры и понос;
- Нарушение мочеиспускания из-за развития токсического нефрита;
- Мутные выделения из ран.
Диагностика сепсиса у взрослых
Лечение сепсиса у взрослых
Возможен ли благополучный исход такой грозного заболевания как сепсис? Согласно статистике, около 50% случаев сепсиса заканчиваются летальным исходом. Однако вылечить заболевание все же можно, если вовремя поставить диагноз и начать лечение.
Обычно таких больных помещают в палату интенсивной терапии, где под контролем специалистов проводят антибактериальную, дезинтоксикационную, симптоматическую терапию. При необходимости поддерживают работу важных органов, назначают иммуностимулирующие средства.
Удалить очаг инфекции можно только хирургическим способом, полностью удалив гнойник. В наиболее тяжелых случаях приходится удалять целиком орган.
Для того, чтобы уничтожить возбудителя инфекции внутривенно вводят антибиотики, к которым наиболее чувствительны микроорганизмы, вызвавшие заболевание.
Длительность лечения сепсиса составляет около 2 недель. Больного можно считать выздоровевшим после полной нормализации температуры и отсутствии возбудителей в двух посевах крови.
Патогномоничных признаков сепсис не имеет. При обследовании больного особое внимание обращают на повышение температуры тела, ее изменения в течение суток, озноб, его продолжительность и повторяемость. Обращает на себя внимание усталый, иногда безучастный взгляд больного. Лицо в начале заболевания нередко гиперемировано, щеки пылают, но, спустя несколько дней, лицо становится бледным, особенно при ознобе. В далеко зашедших случаях бледность сочетается с впалостью щек, западением глазных яблок (ввалившиеся глаза).
Нередко при остром сепсисе появляется иктеричность склер, а затем кожи и видимых слизистых оболочек. Кожа становится сухой, иногда покрывается липким потом. Пот после потрясающего озноба может бьпь весьма обильным: больные вынуждены в течение суток несколько раз менять белье. В ряде случаев на коже внутренней поверхности предплечий и голеней можно определить петехиальные кровоизлияния, иногда в виде пятен и полос, на губах — герпес.
Иногда на коже появляются уплотнения (инфильтраты) с гиперемией над ними, что свидетельствует о метастазах гнойной инфекции при септикопиемии. В местах сдавления кожи (область крестца, лопаток, остистых отростков позвонков, седалищных бугров) определяются выраженная гиперемия, побледнение или некроз кожи. Это признак начинающихся или развивающихся пролежней, которые появляются у больных сепсисом довольно рано.
Высокая лихорадка относится к постоянным симптомам сепсиса. Лихорадка может быть ремитирующей, постоянной или волнообразной. При затянувшемся сепсисе температура тела становится иррегулярной, без каких-либо закономерностей.
По мере развития заболевания нарастает тахикардия, достигая 120—140 в минуту, которая сохраняется при снижении температуры тела до нормальной или субфебрильной. Уровень АД и ЦВД понижается, особенно резко при септическом шоке, осложняющем течение сепсиса.
При септикопиемии встречаются метастазы гнойной инфекции в легкие с быстрым абсцедированием, бронхит и гипостатическая (вследствие нарушения вентиляции легких) пневмония. При обследовании больных обычно отмечаются учащение дыхания (иногда до 30-50 в минуту), кашель с небольшим количеством слизистой или слизисто-гнойной мокроты, а при абсцедирующей пневмонии — с обильной мокротой. При перкуссии над легкими определяется укорочение перкуторного звука, при аускультации — ослабление дыхания, появление крепитации и мелкопузырчатых влажных хрипов соответственно развитию пневмонии.
Больные сепсисом страдают бессонницей, часто бывают некритическое отношение к своему состоянию, безразличие и подавленность, иногда эйфория, беспокойство, возбуждение, бред, спутанность сознания, острый психоз.
При исследовании желудочно-кишечного тракта выявляются потеря аппетита, тошнота, отрыжка, иногда изнуряющий понос, связанный с развитием ахилии, снижением функции поджелудочной железы, энтеритом или колитом. Возможны желудочные или кишечные кровотечения с кровавой рвотой или дегтеобразным калом.
Язык сухой, иногда малинового цвета, покрыт коричневым или серым налетом, десны в ряде случаев кровоточат. При длительном заболевании обнаруживают трещины по краям языка.
Желтушность кожи и склер при сепсисе встречается непостоянно (у каждого 4-го больного), но уровень билирубина в крови повышен нередко.
Порой определяется увеличение печени, ее край выступает из-под реберной дуги, болезненный, умеренно плотный при гепатите и дряблый, мягкий при жировой дистрофии. Часто обнаруживают увеличенную, болезненную, неплотную селезенку, которая по мере развития заболевания становится плотной.
При раневом сепсисе грануляции в ране из ярких, красных и плотных превращаются в бледные, вялые, водянистые, легко кровоточат при прикосновении. Эпителизация раны прекращается. Быстро нарастает отек окружающих рану тканей: края уплотнены, бледно-синюшного цвета. Довольно часто присоединяются лимфангит, лимфаденит, тромбофлебит.
Изменения в составе крови проявляются прогрессирующей анемией. Через несколько дней после начала заболевания содержание гемоглобина снижается до 70-80 г/л, одновременно уменьшается число эритроцитов до 3,0 х 1012/л. Отмечается выраженный нейтрофильный лейкоцитоз. Содержание лимфоцитов и эозинофилов уменьшается вплоть до анэозинофилии. В лейкоцитарной формуле появляются юные формы и миелоциты при одновременном увеличении токсической зернистости нейтрофилов. СОЭ достигает 60 и даже 80 мм/ч. Быстро нарастают гипопротеинемия, ацидоз.
Бактериемия при сепсисе определяется часто (около 90 % случаев). При соответствующей клинической картине отсутствие бактериемии не исключает диагноз сепсиса.
Переход местного гнойного процесса в септический не всегда удается установить сразу. Начало сепсиса может быть различным: инкубационный период очень короткий (1—2 дня) или длится 1—2 нед. Началу острого сепсиса предшествуют общая слабость (разбитость), головная боль, боли в мышцах и суставах в течение 2—3 дней. Повышение температуры тела бывает постоянным или резким, сопровождается ознобом.
При молниеносной форме сепсиса симптомы заболевания быстро нарастают. Часто первичным очагом при этой форме сепсиса являются фурункулы и карбункулы лица. У больных быстро развивается отек лица, глаз закрыт вследствие отека клетчатки на стороне гнойного очага. Отмечаются выраженный озноб, повышение температуры тела до 39—40 0С, лейкоцитоз со сдвигом формулы крови влево. Больные находятся в состоянии возбуждения, которое сменяется апатией, на 2—3-й день сознание утрачивается, развивается выраженная тахикардия (частота сердечных сокращений до 120—140 в минуту).
При остром сепсисе, протекающем как септицемия, есть первичный очаг; заболевание начинается остро. У больных резко повышается температура тела, появляются озноб, проливной пот, часто желтушность кожи и склер, быстро нарастающая анемия, лейкоцитоз, увеличение печени и селезенки. Из крови выделяют микроорганизмы.
При первичном гнойном очаге и остром, как при септицемии, начале заболевания появление в некоторых органах (чаще в коже или подкожной клетчатке, в легких) метастатических (вторичных) гнойных очагов свидетельствует о септикопиемии.
Для установления диагноза сепсиса необходимо учитывать:
• острое или подострое развитие заболевания при первичном очаге (гнойные заболевания, нагноившиеся раны, гнойные осложнения хирургических операций);
• высокую температуру тела, гектическую или постоянную лихорадку, с ознобом и проливным потом;
• прогрессирующее ухудшение общего состояния больного, большую выраженность общих явлений по сравнению с местными изменениями в первичном очаге (рана, мастит и др.), несмотря на активное лечение (удаление очага инфекции, вскрытие, дренирование гнойника и др.);
• нарушения функций сердечно-сосудистой системы (слабый пульс, тахикардия, падение АД); расхождение частоты пульса и температуры тела (частый пульс при незначительном повышении температуры);
• прогрессирующее похудание, быстро развивающуюся анемию;
• иктеричность кожи, склер; увеличение печени, селезенки;
• характерные изменения в ране (септическая рана);
• высокий лейкоцитоз с резким сдвигом лейкоцитарной формулы влево, лимфопению;
• нарушение функции почек (низкая относительная плотность мочи, белок, цилиндры, форменные элементы), олигурию;
• раннее появление трофических нарушений (пролежни);
• бактериемию;
• появление метастазов гнойной инфекции.
Выявление полиорганной недостаточности — один из важных компонентов диагностики сепсиса с очагом гнойной инфекции.
Основные критерии органной недостаточности:
• почки — олигурия: выделение мочи менее 30 мл/ч; суточный диурез менее 480 мл/сут; уровень креатинина выше 250 мкмоль/л;
• печень — уровень билирубина выше 34 мкмоль/л; уровень ACT и АЛТ выше нормы в 2 раза;
• сердечно-сосудистая система: АД ниже 90 мм рт. ст., требуются симпатомиметики; тахикардия, Ра С02 менее 49 мм рт. ст.;
• легкие — необходимы ИВЛ или инсуффляция кислорода для поддержания Р02 выше 60 мм рт. ст. и Ра С02 выше 50 мм рт. ст.;
• ЦНС — заторможенность, сопорозное состояние; сумма баллов по шкале Глазго меньше или равна 6 (без седативной терапии);
• система крови — лейкоцитов более 10 х 109/л; показатель гематокрита меньше или равен 20 %;
• система гемокоагуляции — тромбоцитов менее 10 х 109/л; фибринолиз более 18 %;
• желудочно-кишечный тракт — динамическая кишечная непроходимость, устойчивая к терапии в течение более 8 ч.
Дифференциальную диагностику сепсиса необходимо проводить с гифом, милиарным туберкулезом, бруцеллезом, тяжелыми формами малярии и др. Отличить сепсис с острой гнойной интоксикацией от ССВР (при абсцессе, флегмоне, мастите, гнойном плеврите, гнойном перитоните и др.) помогает то, что интоксикация полностью зависит от местного очага.
Его удаление или вскрытие обычно приводит к быстрой ликвидации общих симптомов, а при сепсисе вскрытие гнойников хотя и улучшает общее состояние больного, но не ликвидирует полностью симптомы заболевания. Присоединение к ССВР полиорганной недостаточности, септического шока, метастазов гнойной инфекции делает диагноз сепсиса бесспорным.
Эндогенная интоксикация при гнойном воспалении обусловлена резорбцией бактериальных токсинов, продуктов распада тканей при гнойном воспалении, оказывающих токсическое действие (гнойно-резорбтивная лихорадка по И. В. Давыдовскому).
Токсикоз сопровождает все виды гнойного воспаления, в его основе лежит резорбция из гнойного очага продуктов гнойно-гнилостного распада тканей. Возникновению токсикоза способствуют некротические ткани, размозженные сухожилия, фасции, мышцы, костные секвестры в очаге, инородные тела — пули, осколки снарядов, обрывки одежды и др. При этих состояниях наиболее выражена резорбция, так как вследствие значительного скопления гноя в тканевых пространствах грануляционный вал не успевает ограничить его распространение. Резорбция происходит лимфогенным и гематогенным путем.
Между выраженностью эндогенного токсикоза при гнойном воспалении и тяжестью нагноительного процесса существует тесная и прямая зависимость: если в организме не произошли необратимые изменения с ликвидацией гнойного очага, ликвидируются и общие явления токсикоза. Это позволяет отличать эндогенный токсикоз от сепсиса. Основные клинические проявления токсикоза: лихорадка (ее характер и выраженность различны и не специфичны), лейкоцитоз, сдвиг лейкоцитарной формулы влево, тахикардия, учащенное дыхание, что соответствует инфекционному ССВР.
У больных сепсисом могут наблюдаться осложнения, которые значительно отягощают течение и исход основного заболевания. Это бактериально-токсический шок; пневмония; септический эндокардит (поражается преимущественно двустворчатый клапан); септические тромбы на створках клапанов, способные вызвать тромбоэмболию с развитием гангрены конечности или инфаркта внутренних органов; септические кровотечения, обусловленные нарушением проницаемости сосудов (диапедезные кровотечения) или разрушением (аррозия) стенки сосуда с развитием поздних вторичных кровотечений, пролежни.
Инфекционно-токсический шок, вызванный грамотрицательной микрофлорой, тяжелее шока, обусловленного грамположительной флорой. Среди всех видов шока септический шок наиболее тяжелый и заканчивается смертью в 80—90 % случаев.
Начальными признаками бактериально-токсического шока являются высокая лихорадка (до 40-41 °С) с потрясающим ознобом, который сменяется проливным потом с падением температуры до нормальной или субфебрильной. Изменения в психическом состоянии (беспокойство, двигательное возбуждение, иногда психоз) появляются одновременно с падением АД и олигурией или даже предшествуют им.
Основным признаком бактериально-токсического шока (как и любого шока) является острая сосудистая недостаточность: частый пульс (до 120-150 в минуту) слабого наполнения, нередко аритмичный, падение АД. Кожные покровы бледные, отмечаются акроцианоз, одышка, число дыханий до 30-40 в минуту. Быстро нарушается мочеотделение — прогрессирует олигурия.
Инфекционно-токсический шок значительно усугубляет тяжесть состояния больных сепсисом и осложняет прогноз заболевания.
Читайте также:


