Какие методы диагностики подтверждают дифтерию
Некоторые считают дифтерию проблемой из прошлого, болезнью-рудиментом, с которой повсеместно удалось успешно справиться. Но расслабляться еще рано. До сих пор регистрируются случаи этого заболевания, среди детей и взрослых циркулируют бактерии дифтерии. Поэтому о том, когда и какие анализы нужно сдавать на дифтерию, должен знать каждый.
Характеристика заболевания и особенности диагностики дифтерии
Дифтерия — это инфекционная болезнь, которой можно заразиться только от человека. Однако опасным может быть не только заболевший, но и носитель токсигенного (то есть производящего токсины) штамма. Такое носительство протекает без каких-либо признаков, и его можно обнаружить только с помощью лабораторного обследования.
Бактерии дифтерии — бациллы Леффлера — могут передаваться по воздуху с мельчайшими частичками влаги или пыли. Также бактерии могут передаваться при контакте с зараженными предметами обихода и изредка через зараженную еду.
При контакте с заболевшим или с носителем токсичного штамма вероятность заболеть примерно 15–20% [1] . Первые симптомы появляются через 2–10 дней. Повышается температура до 38–39°С, появляется боль в горле, становится сложно глотать. Признаки дифтерии сходны с ангиной, но при этом возникают и специфические симптомы.
Главная отличительная особенность — это тип поражения миндалин. На них образуется налет в виде плотных пленок. Свежие пленки снимаются достаточно легко, но они быстро утолщаются и становятся плотными. Если такую пленку с силой снять с миндалины, то под ней чаще всего образуется кровоточащая эрозия.
Такая типичная клиническая картина с высокой температурой, выраженной интоксикацией, ознобами, головной болью и бледностью кожи развивается у непривитых и имеющих слабый противодифтерийный иммунитет людей. При более высоком уровне иммунитета вместо пленок может образовываться рыхлый налет, а само заболевание протекает менее остро. Поэтому атипичные формы дифтерии легко можно спутать с обычной ангиной [2] .
Однако дифтерия страшна не только сама по себе, но и своими осложнениями.
Среди них выделяют:
- инфекционно-токсический шок;
- миокардит — поражение сердечной мышцы;
- полинейропатию — поражение периферических нервов;
- нефрозы — дистрофические процессы в почках;
- ДВС-синдром — нарушение свертываемости крови;
- круп — осложненное стенозом гортани воспаление дыхательных путей [3] .
Еще в середине XX века дифтерия была распространенной проблемой, вызывавшей осложнения, связанные с риском для жизни, у каждого пятого взрослого пациента и у каждого десятого заболевшего ребенка [4] .
В 1955 году в СССР было официально зарегистрировано около 321 000 случаев дифтерии [5] . В 2015 году, 60 лет спустя, на всей территории России было зарегистрировано только 2 заболевших [6] . То есть заболеваемость снизилась практически в 160 000 раз.
Так как в России регистрируются только единичные случаи дифтерии, далеко не все молодые врачи за свою практику сталкивались с этим заболеванием. Тем более что она может протекать в стертой или бессимптомной форме, маскируясь под ангину и менее опасные заболевания. Поэтому своевременная лабораторная диагностика играет значительную роль в выявлении этого заболевания.
Кроме обследования пациентов с подозрением на дифтерию проводится регулярный серомониторинг — определение уровня иммунитета среди группы населения. Например, среди детей 3–4 лет, 16–17 лет и взрослых. Это помогает оценить коллективный иммунитет, вероятность возникновения вспышек и распространения заболевания [7] .
Для диагностики дифтерии используются несколько методов — бактериологический, серологический и ПЦР-анализ, а также клинический анализ крови.
Основным методом, который позволяет установить диагноз, является микробиологическая диагностика дифтерии. Ее проводят при ангине с характерным выпотом на миндалинах, при подозрении на инфекционный мононуклеоз, паратонзиллярный абсцесс или ларинготрахеит. Это позволяет на самом раннем этапе исключить дифтерию.
С профилактической целью бактериологическое исследование проводят для поступающих на лечение или на работу в психоневрологические стационары, противотуберкулезные учреждения, дома ребенка. Такое обследование проводится, чтобы предотвратить вспышки инфекции в закрытом учреждении [9] .
Для проведения бактериологического исследования с пораженной поверхности забирают мазок и помещают его в транспортную питательную среду. Примерно через 5–7 дней из лаборатории приходит ответ, есть ли в биоматериале рост дифтерийной палочки и обнаружены ли у нее токсигенные свойства. В норме роста быть не должно. Если в результатах исследования указан нетоксигенный штамм, это тоже в большинстве случаев не страшно. Достаточно провести профилактику по назначенной врачом схеме. А вот если выявлен токсигенный штамм, придется пройти полный курс лечения и обследовать всех контактировавших с пациентом лиц.
Как дополнение к бактериологическому методу могут использовать ПЦР-диагностику . Показания к ее проведению те же, что и для бактериологического метода. Но для установления диагноза она уже не является обязательной. Материал для ПЦР-исследования забирают из очага поражения и помещают в специальную среду. В лаборатории выделяют гены дифтерийной бактерии, в том числе отвечающие за ее токсичность. Интерпретируют результат так же, как и при бактериологическом методе: в лучшем случае следы присутствия бактерии не должны обнаружить. Если же выявлен токсигенный штамм, придется срочно проходить лечение.
Еще один вспомогательный метод — клинический анализ крови. С его помощью нельзя отличить, например, дифтерию от ангины, но можно сказать, что воспаление вызвано бактериальной инфекцией. Для проведения этого анализа также берут кровь из вены. Этот анализ занимает всего 1–2 рабочих дня. При бактериальной инфекции повышается уровень СОЭ, количество лейкоцитов и нейтрофилов.
Анализы на дифтерию можно сдать как в государственных клиниках, так и в частных лабораториях. Анализ крови можно сдать в любой лаборатории и, чаще всего, для этого даже не нужно будет направление врача. А вот специфические анализы на дифтерию проводят уже не все, поэтому лучше заранее уточнить этот момент.
Забор материала лучше сдавать в клинике с собственной лабораторией, особенно это касается бактериологического и ПЦР-исследования. Результаты этих анализов во многом зависят от того, насколько точно соблюдали правила забора мазков, хранения и транспортировки материала. При нарушении на любом из этих этапов можно получить ложный отрицательный результат.
В государственном учреждении по направлению все эти исследования можно пройти бесплатно. В частной лаборатории придется заплатить как за само исследование, так и за взятие биоматериала. Но и уровень сервиса при этом обычно выше. Например, некоторые лаборатории высылают результаты исследований на электронный адрес или публикуют их в личном электронном кабинете пациента, так что возвращаться за бланками уже не нужно. Их можно распечатать самостоятельно в любой момент.
Дифтерию вызывают токсигенные штаммы Corynebacterium diphtheriae или палочки Леффлера, не токсигенные штаммы заболевания не вызывают. Дифтерийный токсин по своим свойствам относится к сильнодействующим ядам, уступая лишь ботулитическому и столбнячному. Под воздействием токсина нарушается синтез белков во внутренних органах больного, что приводит к структурным и функциональным нарушениям, демиелинизация нервных волокон – к параличам и парезам. Способность к токсинообразованию проявляют лишь лизогенные штаммы C.diphtheriae, инфицированные бактериофагом (р-фаг), несущим ген tox, кодирующий структуру токсина дифтерии. Передача бактериофагом гена tox нетоксигенным штаммам C.diphtheriae, обитающим в носоглотке и накопление их в популяции, может сопровождаться развитием вспышки дифтерии.
Наиболее таксономически близкими к виду C.diphtheriae являются C.ulcerans и C.рseudotuberculosis, природные патогены крупного и мелкого рогатого скота, лошадей. Кроме того, на слизистой ротоглотки и носа часто встречается палочка Гофмана (C.pseudodiphtheriticum), не обладающая патогенностью и токсигенностью для человека. Поэтому основной задачей лабораторной диагностики дифтерии является выявление токсигенных штаммов дифтерии и дифференцировка возбудителя дифтерии от других коринебактерий, нормальных обитателей носо- и ротоглотки. Все микроорганизмы рода Corynebacterium – грамположительные полиморфные палочки, не образующие спор, хорошо растущие в аэробных условиях при 37°С. При окраске метиленовым синим в клетках C.diphtheriae отмечается внутриклеточная исчерченность, что объясняется наличием зерен волютина. Окраска по Граму не используется из-за вариабельности окрашивания клеток. По форме колоний и некоторым биохимическим свойствам C.diphtheriae подразделяются на культурально-биохимические варианты – gravis, mitis, intermedius, однако все они обладают способностью вырабатывать дифтерийный токсин. Тяжесть течения заболевания не связана с биохимическим вариантом C.diphtheriae. Токсигенные штаммы дифтерии более чувствительны к антибиотикам, чем не токсигенные.
Показания к обследованию
- Профилактическое обследование – выявление источников инфекции, группы населения с повышенным риском заболевания; наблюдение за циркуляцией токсигенных штаммов в популяции; лица, поступающие в детские дома, школы интернаты, специализированные учреждения для детей и взрослых;
- обследования по эпидемическим показаниям – лица с подтвержденным контактом с больным дифтерией или при эпидемии дифтерии в данной местности;
- диагностические исследования – при подозрении на заболевание дифтерией (тонзиллит, назофарингит или ларингит который протекает с налетами псевдомембранозного характера).
Дифференциальная диагностика. Заболевания, сопровождающиеся тонзиллитом (инфекционный мононуклеоз, ангины стрептококковой, стафилококковой этиологии и др.).
При культуральных исследованиях возбудитель C.diphtheriae дифференцируется от других коринебактерий, в первую очередь C.pseudodiphtheriticum, C.ulcerans, C.pseudotuberculosis.
Материал для исследований
- Мазок из ротоглотки и носа, при подозрении на дифтерию редких локализаций (глаз, рана, ухо и т.д.) – материал с пораженных участков, а также с миндалин и носа – культуральные исследования, обнаружение специфического фрагмента гена tox;
- сыворотка крови – выявление АТ.
Этиологическая лабораторная диагностика включает посев клинического материала с изучением токсигенных свойств на среде для определения токсигенности и биохимической идентификацией возбудителя, обнаружение АГ (дифтерийного токсина), выявление специфических АТ к дифтерийному токсину, обнаружение специфического фрагмента гена tox.
Сравнительная характеристика методов лабораторной диагностики и особенности интерпретации их результатов. Микроскопические исследования выполняют только для идентификации выделенной культуры. Микроскопия биологического материала не проводится.
Для посева используют материал соответствующих локализаций. Изучение токсигенных свойств на среде для определения токсигенности выполняют при использовании метода встречной иммунодиффузии токсина и антитоксических АТ в плотной питательной среде. При отсутствии линий преципитации на среде для определения токсигенности через 48 ч инкубации культура признается не токсигенной. Для биохимической идентификации используется тест с цистиназой (среда Пизу), определение уреазной и сахаролитической (сахароза, глюкоза, крахмал) активности.
- при обнаружении специфических линий преципитации на среде для определения токсигенности через 24–48 ч, положительной пробе на цистиназу, отрицательной пробе на уреазу, характерных культуральных и биохимических свойств дается заключение о выделении токсигенного штамма C.diphtheriae принадлежащего к культурально-биохимическому варианту gravis, mitis;
- при отсутствии специфических линий преципитации на среде для определения токсигенности через 48 ч, положительной пробе на цистиназу, отрицательной пробе на уреазу, характерных культуральных и биохимических свойств дается заключение о выделении не токсигенного штамма C.diphtheriae принадлежащего к соответствующему культурально-биохимическому варианту;
- при наличии линий преципитации на среде для определения токсигенности, идентичных линиям контрольного штамма дифтерии, положительных проб на цистиназу, уреазу, ферментации глюкозы и крахмала, отсутствие ферментации сахарозы, отсутствие редукции нитратов в нитриты, культуру относят к виду C.ulcerans, токсигенный вариант;
- при выделении дифтероидов ответ выдается отрицательный.
При посеве возбудитель C.diphtheriae дифференцируется от других коринебактерий, в первую очередь C.pseudodiphtheriticum, C.ulcerans, C.pseudotuberculosis. Для выявления дифтерийного токсина используют методы РНГА или ИФА. Это исследование не является обязательным в практических бактериологических лабораториях, однако может использоваться как дополнительное для выдачи предварительного ответа. Метод также позволяет определить относительное (условное) количественное содержание токсина в исследуемой пробе.
Для выявления специфических АТ используют методы РПГА и РНГА. Метод РПГА используется для изучения напряженности противодифтерийного иммунитета. Условно-защитным титром АТ принят титр 1:20.
У больных определение титра АТ к АГ дифтерийной палочки в сыворотке крови методом РНГА проводится в двух пробах крови, собранных в начале заболевания и через 7–10 дней. Нарастание титра АТ в 3–4 раза во второй сыворотке относительно первой свидетельствует о перенесенной инфекции. Исследование используется преимущественно для ретроспективной диагностики дифтерии.
Обнаружение гена токсигенности (tox) методом ПЦР – наиболее быстрый и надежный метод лабораторной диагностики, однако он не дает информацию о способности микроорганизма к экспрессии дифтерийного токсина. Описаны случаи нетоксигенных штаммов дифтерии, несущих в себе
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 - 2020

! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дифтерия: причины, симптомы, диагностика и способы лечения.
Дифтерия – одна из самых грозных инфекций, представляющая высокий риск для жизни пациента. Не случайно первая Нобелевская премия по физиологии и медицине была присуждена в 1901 г. Э.А. Берингу за разработку лечебной сыворотки против этого заболевания.
Источником инфекции является больной или бактерионоситель, возбудитель передается воздушно-капельным, контактно-бытовым и пищевым путями.
Дифтерия – бактериальная инфекция, возбудителем которой является Corynebacterium diphtheriae (дифтерийная палочка, или бацилла Леффлера).
Отрицательное воздействие на С. diphtheriae оказывают прямые солнечные лучи, высокая температура и некоторые химические вещества (дезинфектанты).
Характерным признаком болезни является образование плотных серовато-белых фибриновых пленок на слизистых ротоглотки. Дифтерийный налет покрывает миндалины, а также глотку и гортань, что вызывает сужение их просвета и нарушает прохождение воздуха в нижележащие дыхательные пути. Закупорка дыхательных путей пленкой и отек могут привести к развитию крупа, особенно у детей раннего возраста.
Классификация форм заболевания
Проявления заболевания могут быть связаны с местом проникновения бактерий в организм: дифтерия ротоглотки, гортани, носа, глаз, половых органов, ран и т. д. В зависимости от распространенности поражения выделяют локализованную, распространенную, комбинированную, а также токсическую формы болезни. Токсическая форма протекает тяжелее остальных и характеризуется поражением внутренних органов.
Дифтерия различается по степени тяжести: легкая, среднетяжелая и тяжелая, которая, в свою очередь, также подразделяется на три степени. Для этого заболевания, особенно при тяжелом течеении, характерно развитие осложнений, присоединение вторичной инфекции, а также обострение хронических заболеваний.
Наиболее часто встречается дифтерия ротоглотки и гортани. Большинство форм дифтерии сопровождаются лихорадкой (повышением температуры тела с ознобом), отеком и некрозом слизистой оболочки миндалин, увеличением лимфоузлов.
Ощущается болезненность во время глотания. При попытке снять пленки обнажается кровоточащая слизистая. Для дифтерии ротоглотки, особенно у непривитых пациентов, характерно развитие осложнений.
В отличие от дифтерии ротоглотки, при дифтерии гортани (истинном крупе) токсическое поражение внутренних органов нетипично. Опасность в данном случае представляют легко отслаивающиеся от слизистой фибриновые пленки, которые приводят к сужению дыхательных путей вплоть до полной их закупорки и развития асфиксии (удушья).
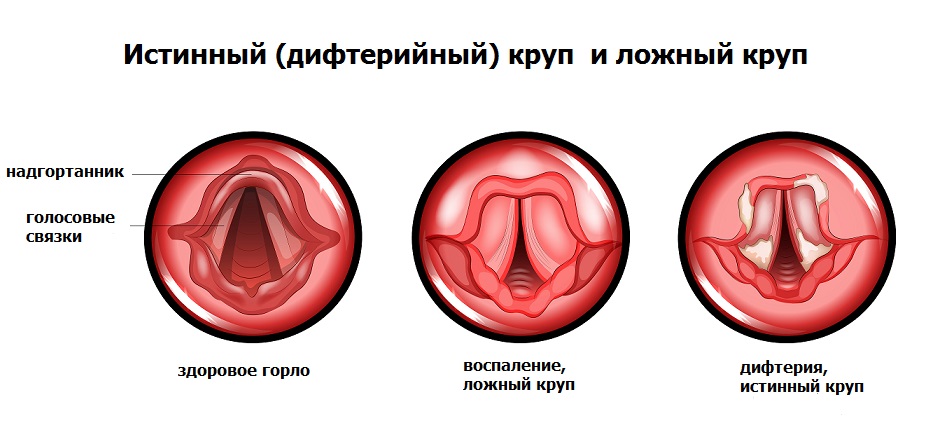
Для истинного крупа характерно постепенное ухудшение состояния больного, появление лающего кашля с изменением голоса иногда до полной афонии. Приступы ложного крупа можно облегчить ингаляциями с глюкокортикостероидными препаратами, что, к сожалению, не действенно при дифтерийном крупе.
Диагностика дифтерии начинается со сбора жалоб, истории заболевания, клинического осмотра пациента.
Подтверждение диагноза дифтерии. Дифтерия вызывается Corynebacterium diphtheridae. Это грамположительная, аэробная неподвижная бактерия. У непривитых детей и взрослых возникает сильная интоксикация организма, воспаление горла и дыхательных путей. Возможны тяжёлые осложнения: отёк горла, нар.
Такое исследование с целью исключения дифтерии показано при тонзиллите (ангине).
Существуют также серологические методы, направленные на выявление специфических антител класса IgG к дифтерийному анатоксину.
Дифтерия - острая инфекционная болезнь, вызываемая токсигенными коринебактериями дифтерии (Corynebacterium diphtheriae); передается от человека к человеку воздушно-капельным путем, характеризуется местным фибринозным воспалением (преимущественно слизистых оболочек рото- и носоглотки), а также явлени.
Они используются с целью оценки напряженности поствакцинального иммунитета, от которого во многом зависит тяжесть течения болезни.
К неспецифической диагностике относится клинический анализ крови с подсчетом лейкоцитарной формулы.
Кровь - это жидкая ткань, выполняющая различные функции, в том числе, транспорта кислорода и питательных веществ к органам и тканям и выведения из них шлаковых продуктов. Состоит из плазмы и форменных элементов: эритроцитов, лейкоцитов и тромбоцитов. Общий анализ крови в лаборатории ИНВИТРО вклю.
ЭКГ представляет собой исследование, в основе которого - регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
При полинейропатии, как осложнения дифтерии, показана электронейромиография.
Дифтерия дыхательных путей может привести к пневмонии, диагностика которой требует проведения рентгенографии органов грудной клетки.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
К каким врачам обращаться
При появлении у ребенка или взрослого симптомов дифтерии необходимо обратиться к врачу-педиатру или врачу-терапевту . Больного госпитализируют в инфекционный стационар, где пациент находится под наблюдением врача-инфекциониста, по показаниям могут консультировать кардиолог , невролог и другие специалисты.
Лечение направлено на уничтожение патогенного микроорганизма и профилактику токсических осложнений дифтерии.
Для ослабления действия бактериальных токсинов больному вводят лечебную сыворотку.
При прогрессирующем нарушении дыхательной функции врачами проводится кислородотерапия, в тяжелых случаях может потребоваться интубация трахеи, по показаниям может быть выполнена трахеотомия (искусственное создание отверстия в трахее с целью обеспечения поступления воздуха в нижние дыхательные пути и легкие).
Нарушение работы сердца приводит к развитию сердечной недостаточности, внутрисердечных блокад, аритмии (изменение ритма сердца). При поражении нервной системы в первую очередь повреждаются периферические нервы, что сопровождается нарушением двигательной функции в виде парезов и параличей – неспособности выполнять движения или резкого уменьшения объема выполняемых движений. Также возможно нарушение функционирования вегетативной нервной системы со сбоем в работе внутренних органов.
Надпочечниковая недостаточность при токсической дифтерии может вызвать развитие инфекционно-токсического шока, который проявляется падением артериального давления, нарушением свертывающей системы крови и кровоснабжения. Это состояние требует экстренной терапии в условиях реанимационного отделения.
Носители токсигенных штаммов Corynebacterium diphtheriae, выявленные при профилактическом обследовании или обследовании в очаге дифтерии, должны пройти обязательную антибиотикотерапию, направленную на уничтожение микроорганизма, чтобы не стать источником инфекции для окружающих.
Благодаря вышеперечисленным мерам, особенно своевременной профилактике, распространенность дифтерии удалось значительно сократить и спасти множество жизней и детей, и взрослых.
- Клинические рекомендации оказания медицинской помощи детям, больным дифтерией. 2015.
- Инфекционные болезни. Национальное руководство. Под ред. Н.Д. Ющука, Ю.Я. Венгерова. 2015.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

Диагностика
С целью снижения заболеваемости дифтерией, для уменьшения количества летальных исходов, а также для предупреждения всевозможных осложнений необходима грамотная и своевременная клиническая диагностика заболевания. Так, согласно рекомендации ВОЗ, случаи заболевания дифтерией должны классифицироваться в качестве подозрительных, вероятных и подтвержденных.
Подозрительные случаи – это клинические ситуации, при которых наблюдается тонзиллит, назофарингит (насморк) либо ларингит с налетами, так называемого, псевдомембранозного характера.
Вероятные случаи – это подозрительные случаи, при которых произошло присоединение одного либо нескольких ниже приведенных симптомов:
- контакт с больным дифтерий на протяжении последних двух недель,
- эпидемиологическая ситуация в данной местности,
- образование и развитие крупа, при котором насморк отсутствует,
- припухание и отечность в области шеи,
- образование подслизистых либо петехиальных кровоизлияний кожи,
- формирование токсического циркулярного коллапса вследствие острого отравления веществами общетоксического действия,
- острая почечная недостаточность,
- диагностирование миокардита либо паралича моторного нерва,
- смерть.
Подтвержденные случаи – это вероятные случаи с выделением токсигенного штамма из носа, зева и других мест, в которых могут быть налеты, возникающие при дифтерии. При этом выделение токсина самой дифтерийной палочкой – это необязательное условие при типичной клинике заболевания.
В ходе клинического обследования случаев, похожих на дифтерию, следует детально составить как эпидемиологический, так и клинический анамнезы, не забыв при этом тщательно осмотреть больного. Так, при фарингоскопии зева особенное внимание обращается на характер налетов, зафиксированных в ротоглотке, которая осматривается при максимальной освещенности. Кроме того, определяется реакция лимфатических узлов, отсутствие либо наличие отечности шейной клетчатки. В обязательном порядке проводится осмотр слизистой носа, особенно носовая перегородка и кожа, расположенная вокруг носа.
Крайне важным в процессе клинической диагностике дифтерии считается выявление динамики налетов. Так, если не ввести противодифтерийную сыворотку, то налет увеличится в размерах, станет толще, при этом возникнет отек ткани. При токсических формах заболевания после введения сыворотки как налет, так и отек могут продолжать увеличиваться на протяжении нескольких дней.
При диагностировании дифтерии гортани важно правильно оценить степень звучности голоса, а также характер кашля и присутствие шумного дыхания с большим количеством хрипов. Больные, у которых подозревают дифтерию, обязательно осматриваются лор-врачом, невропатологом. Мало того, при необходимости больной осматривается кардиологом и гинекологом.
Лабораторное и инструментальное обследование больных с подозрением на данное заболевание включает следующие методы и инструментарий:
- Общий анализ крови. При наличии дифтерийной палочки наблюдается лейкоцитоз и нейтрофилез, а также увеличенное СОЭ, что дает возможность дифференцировать дифтерию с инфекционным мононуклеозом, лейкозом и даже паротитной инфекцией.
- Общий анализ мочи. При токсических формах заболевания в анализе выявляется белок и лейкоциты, эритроциты и цилиндры.
- Троекратное бактериологическое обследование на наличие дифтерии. Так, первый забор делается в поликлинике, второй - в приемном покое (используется посев на чашку со средой), а третий – спустя два часа после госпитализации непосредственно в отделении.
- Забор крови с целью определения титра до момента введения противодифтерийной сыворотки антитоксина. Кроме того, цель этого анализа – выявление антибактериальных антител непосредственно в динамике заболевания.
- Биохимический анализ крови, выявляющий количество К, Nа, мочевины, общего белка, билирубина и пр.
- ЭКГ в динамике заболевания.
- УЗИ сердца.

Лабораторные способы исследования
Следует отметить, что из лабораторных способов подтверждения диагноза дифтерии основополагающее значение принадлежит именно бактериологическому обследованию больных. Мазок из зева, а также носа забирается отдельными сухими тампонами, при этом анализ делается натощак либо через два часа после еды.
Если зафиксирован налет, то забор анализа производится в том месте, где он граничит с визуально неизмененной слизистой. Тампон вводится под налет с целью выделения сукровичной жидкости, в которой содержится определенное количество дифтерийных палочек. Важно производить забор с остальных участков слизистых, а также кожных покровов, на которых имеются налеты.
Взятые мазки на протяжении двух – трех часов должны доставляться в лабораторию, где через двое суток дается предварительный результат анализа. Через трое суток выдается окончательный ответ, основанный на определении токсигенности. Если подозрительные колонии не растут в течение двух суток, то пациенту выдается отрицательный ответ. А вот отсутствие выделения токсигенных штаммов либо выделение нетоксигенной дифтерийной палочки при типичной симптоматике или же возникновении характерных осложнений – это не основание для отмены диагноза.
Прямая бактериоскопия мазков либо налета, который тщательно растерт между предметными стеклами, дает возможность в течение нескольких часов выявить палочки, которые морфологически схожи с дифтерийными. Данный метод считается ориентировочным, поэтому не может заменить бактериологическое обследование. Но при этом он является дополнительным фактором, помогающим диагностировать дифтерию. Непосредственная бактериоскопия позволяет осуществлять дифференциальную диагностику с различными грибковыми ангинами, а также ангиной Симановского-Венсана.
Немаловажно и количественное определение титров антитоксина в крови. Так, забор крови производится до момента введения противодифтерийной сыворотки. В том случае, если содержание антитоксина меньше 0,03 МЕ/мл, это говорит о незащищенности больного от воздействия дифтерийного токсина. В свою очередь, защитный уровень антител составляет 1:40 (или больше 0,03 МЕ/мл).
Можно прибегнуть к РНГА (или реакции непрямой гемагглютинации) с целью определения титра антител, воздействующих против антигена разрушительной дифтерийной палочки. В этом случае обследование больных проводится в динамике болезни, причем нарастание титра антител непосредственно к палочке дифтерии именно во второй сыворотке подтверждает переносимость больным инфекции. Этот метод исследования применяется для ретроспективной диагностики заболевания. РНГА – это довольно быстрый тест (предварительный учет реакции можно получить через один час), который отличается высокой чувствительностью.
Нельзя не сказать и про иммуноферментный анализ (либо ИФА), позволяющий выявлять специфические противодифтерийные антитела, входящие в состав фракции иммуноглобулинов. На сегодняшний день по этическим соображениям не проводится изучение дермонекротических свойств токсина: так, ранее на людях проводилась реакция Шика, тогда как на животных - реакция Иенсена. Кстати, при постановке реакции Шика нет необходимости в больших материальных затратах, тогда как ее результаты взаимосвязаны с титрами антитоксических антител.
Реакция нейтрализации токсина дифтерии в микрокультурах клеток ткани (речь идет про культуры Vero либо Hela в определенной питательной среде) – это высокочувствительный метод, посредством которого можно определить антитоксические антитела, при этом для ее постановки необходимо иметь специальное лабораторное оборудование, не говоря уже про навыки работы.
Присутствие типичных клинических проявлений заболевания после перенесенной ангины – это основание для клинического диагностирования дифтерии даже в случае отрицательных результатах обследования на данную болезнь.
Типичные клинические проявления:
- псевдомембранозный характер налета,
- перенос налета за пределы миндалин,
- отечность в зоне шеи и лица,
- свистящий звук, который возникает при затрудненном дыхании,
- развитие характерных осложнений в виде миокардита, полирадикулоневрита, нефроза).
Клиническая формулировка диагноза, прежде всего, должна указывать на места локализации процесса, распространенность налета, тяжесть течения болезни, а также вызванные ней осложнения.

Профилактика

Главное значение в профилактике этого заболевания отводится активной иммунизации. Для этого используют дифтерийный анатоксин, который представляет собой дифтерийный токсин, полностью лишенный токсических свойств. Данный токсин (АД-анатоксин) адсорбирован на гидроксиде алюминия.
Следует отметить, что на практике АД-анатоксин в своем чистом (или изолированном) виде почти не используется, поскольку он входит в состав комплексных вакцин, которые и рассмотрим ниже.
- АКДС-вакцина – это смесь корпускулярной коклюшной вакцины с дифтерийным и столбнячным анатоксинами. В одной вакцине (0,5 мл) присутствует не меньше тридцати международных иммунизирующих единиц полностью очищенного дифтерийного анатоксина (либо 15 ЛФ), не меньше 60 МИЕ (либо 5 ЕС) чистого столбнячного анатоксина, не говоря уже про 10 млрд. мертвых коклюшных микробных клеток. Консервантом является мертиолят, взятый в соотношении 1:10 000. Вакцина может содержать, во-первых, следовые количества формальдегида, во-вторых, гидроксид алюминия.
- АДС-анатоксин – это очищенные, а, главное, адсорбированные дифтерийный и, соответственно, столбнячный анатоксины. Одна доза вакцины содержит не меньше 3 МИЕ дифтерийного анатоксина, а также не меньше 40 МИЕ действенного столбнячного анатоксина. Остальные компоненты аналогичны тем, которые содержатся в АКДС.
- АДС-М-анатоксин – это вакцина, отличающаяся от предыдущей более меньшим содержанием антигенов: так, в одной дозе (в 0,5 мл) содержится ровно 5 ЛФ дифтерийного анатоксина, а также 5 ЕС столбнячного.
Противопоказаний к вакцинации против этого заболевания практически не существует. Дети, у которых наблюдаются легкие проявления ОРВИ, подлежат вакцинации сразу, после того как нормализуется температура тела, тогда как при инфекционных болезнях средней и острой форм вакцинация проводится через две недели после полного выздоровления. В остальных случаях (не исключение люди, страдающие хроническими заболеваниями, гемобластозами, а также иммунодефицитами) вакцинация проводится в периоде ремиссии, но под строгим контролем врача, при этом врачом разрабатываются индивидуальные схемы для каждого больного.
Среди остальных средств профилактики хотелось бы отметить противоэпидемические мероприятия:
- своевременную госпитализацию больных,
- санацию носителей бактерий,
- различные карантинные мероприятия,
- дезинфекцию в очаге.
В свою очередь, эпидемиологический надзор включает грамотный контроль за состоянием специфического иммунитета населения, не говоря уже про контроль источников заражения и выявление носителей дифтерийной палочки.
Что касается вопросов лечения лиц без иммунитета, которые контактировали с больными дифтерией, то здесь мнения расходятся. Согласно одному из подходов, таким людям рекомендуется назначать по 3000 ЕД эффективной лошадиной противодифтерийной сыворотки, которая вводится внутримышечно (перед вводом сыворотки необходимо произвести конъюнктивальную и кожную пробы).
В некоторых странах (США - исключение) используют человеческий дифтерийный иммуноглобулин, обеспечивающий пассивный иммунитет лишь при бессимптомном носительстве. Но при лечении больных с клиническими симптомами дифтерии эффективность этого иммуноглобулина недостаточна. После его введения активная иммунизация производится через шесть недель.
Возможен еще один вариант, при котором проводится посев дифтерийной палочки, а также проводится первая серия прививок. Далее ведется тщательное наблюдение за лицами, которые контактируют с больным, чтобы выявить симптомы острого заболевания. При проявлении клинической картины, необходимо незамедлительно ввести противодифтерийную сыворотку. 
Читайте также:


