Может ли скарлатина протекать без температуры и без сыпи
Скарлатина — инфекционное заболевание, возбудителем которого является стрептококк. Чаще всего оно бывает у детей в возрасте от 2-х до 10 лет, но может поражать и людей старшего возраста. До года дети болеют редко, так как мало контактируют с окружающими и их защищает иммунитет матери. Именно поэтому так важно кормить ребенка грудью, он будет меньше болеть.

Особенности течения заболевания
Чаще всего болезнь имеет симптомы, которые явно указывают на проявления скарлатины, но иногда при отклонении от нормы они могут видоизменяться:
- Быстрое развитие недомогания с высокой температурой. В первый день можно подумать, то это грипп или ангина;
- Рвота, слабость, головная боль, как при всех вирусных заболеваниях, хотя это бактериальная инфекция;
- Красное горло, гиперемия миндалин, налет на них и на языке;
- Постепенно язык становится малиновым;
- На 2-3-й день появляется сыпь;
- Воспаление лимфоузлов.
Необходимо понимать, что если сыпи нет и температуры тоже, то болезнь похожа на орви, орз, ангину, но никак на скарлатину. По сути, температура при скарлатине должна быть, но в некоторых случаях она может быть небольшой. Именно по температуре можно понять, когда наступил переломный момент в болезни, а если ее практически нет, то остается ориентироваться на другие симптомы и самочувствие ребенка.
Жар говорит о том, что организм борется, и он вырабатывает антитела к микроорганизмам, а вот если отмечается субфебрилитет, то значит, иммунитет у малыша понижен. Обычно инкубационный период заболевания длится от 1 до 10 дней, и повышение температуры говорит о том, что начался острый период, и нужно быть внимательнее.

Болезнь можно определить по диагностике:
- Анамнез;
- Мазок из зева на стрептококк;
- Лейкоцитоз, повышенное СОЭ.
Обязательным является карантин, если он имеется в садике или школе, запрет на контакт с больными детьми на улице или в гостях. Если такой контакт был, об этом нужно сообщать врачу, т.к. это поможет поставить правильный диагноз.
Формы скарлатины
Чем раньше будут применены антибиотики, тем лучше. Поэтому не зависимо от того, какая форма заболевания поставлена, в первую очередь выписывают пенициллины, если на них организм не реагирует, то эритромицин, тетрациклин.
Скарлатина делится на следующие формы:
Легкая характеризуется:
- невысокой температурой,
- легким покраснением горла,
- отсутствием гноя на миндалинах,
- ярко-выраженной сыпью.

Основной симптом боль в горле и интоксикация. Малиновый язык — яркий симптом болезни. Через 10 дней больной может чувствовать себя неплохо, однако соблюдать карантин все равно придется, ребенок заразен. Однако даже после скарлатины легкой формы могут быть осложнения. Ребенок слаб, и любая инфекция может присоединиться.
Средняя форма. Для нее характерна высокая температура, больше 39, сильная интоксикация, рвота, бред, мышечная боль. Гнойный налет на миндалинах. Увеличиваются лимфоузлы, сыпь быстро проявляется на фоне ангины. Учащенный пульс. Осложнения — отиты, лимфадениты.
Тяжелая форма в свою очередь подразделяется на токсическую, септическую и смешанную. Она бывает редко, но наступает молниеносно. Чаще всего высокая температура больше 40 градусов, рвота и диарея не прекращаются 2-3 дня. Покраснение глаз, помутнение сознания. Частый пульс, очень низкое давление, руки и ноги становятся ледяными. Небольшие катаральные проявления в горле. Токсическая форма отличается ярким цветом сыпи на фоне синюшного оттенка эпидермиса. При неоказании помощи пациент может погибнуть.
Септическая форма характерна некротической ангиной, средней температурой 39 градусов и увеличенными лимфатическими узлами. Через пару дней после начала проявлений температура резко повышается, может возникнуть отек гортани из-за сильного некротического процесса в носоглотке. Осложнения: периаденит, аденофлегмона, заболевания сердца, почек, плевриты гнойные и другие заболевания.

Смешанная форма начинается с токсического воздействия и переходит в септический вариант. По температуре часто удается узнать о тяжести заболевания, поэтому, когда ее нет, либо она невысокая, можно пропустить сложную форму и получить осложнения впоследствии.
Особенно опасны осложнения для детей, иммунитет которых изначально ослаблен. Так как инфекция дремлет внутри и может нанести повторный удар.
- Отит. Он может появиться как сразу после болезни, так и после нее. Если не лечить, то он может перейти в гнойный и потом привести к снижению слуха.
- Синусит. Чаще всего одностороннего характера. Возникает после болезни.
- Поражение сердечной мышцы токсинами стрептококка. Одышка, боли в сердце, усталость, снижение давления. На эти симптомы стоит обратить внимание, ведь пролеченные вовремя они пройдут без последствий.
- Поражение почек и сосудов по принципу геморрагического. Хрупкость сосудов может привести к внутреннему кровотечению, что очень опасно. Одним из самых опасных считается мозговое кровоизлияние.
- Абсцесс горла, пневмония.
- Стоматит проявляется при наличии сыпи и приводит к проблемам с питанием. Язвочки плохо заживают, и ребенку трудно жевать и глотать пищу.
Может развиваться гнойный артрит, диффузный миокардит и другие заболевания, которые часто абсолютно не связывают со скарлатиной, перенесенной в детстве.
Из поздних осложнений, которые может вызвать скарлатина без температуры можно отметить:
- Суставной ревматизм. Проявляется на фоне болезни через 2 недели после ее начала. Боли, гиперемия крупных и мелких суставов. При своевременном лечении удается пролечить ревматизм без последствий.
- Нефрит, острый гломерулонефрит. Проявляется через 20-30 дней, появляется интоксикация, отеки, высокая температура. Лечится только в стационаре.
- Поражение клапанов сердца. Лечится только операцией. Если операцию не делать, впоследствии развивается сердечная недостаточность.
- Хорея. Забывчивость, рассеянность, беспокойное поведение, лабильность нервной системы. Ребенок то плачет без причины, то смеется. Нарушение координации движений. При выявленном вовремя заболевании есть шанс вылечиться.
- Повторный рецидив скарлатины. Может возникнуть через 21 день — месяц, с повтором всех симптомов заболевания. Происходит потому, что иммунитет еще слаб и не сформировался к стрептококковой инфекции.
Самым часто встречающимся осложнением скарлатины можно считать лимфаденит. Поднимается высокая температура, лимфатические узлы становятся плотными, горячими. Они болят и увеличиваются в размерах. Может появиться абсцесс. Кроме этого нередко бывает воспаление среднего уха. Может развиваться в период заболевания, так и после. Есть риск развития некроза уха, что ведет к частичной или полной глухоте. Остальные заболевания в виде осложнений встречаются реже.

Профилактика осложнений
- Можно выделить ряд обязательных мероприятий при лечении:
- Обязательный прием антибиотиков по схеме, указанной врачом.
- Обработка горла антисептиками, прием витаминов, жаропонижающих и антигистаминных препаратов.
- Соблюдение постельного режима.
- Давать больному как можно больше морсов, воды. Попытаться вывести инфекцию при помощи почек.
- Проветривание комнаты и влажная уборка.
- Мытье рук, соблюдение гигиены, ношение марлевой повязки в местах скопления людей при эпидемиях.
Как быть с ребенком после болезни
Обязательно нужно постараться не допустить пневмонии и других осложнений. Одевать ребенка по погоде, не простужать, временно исключить посещение мест с большим количеством людей до укрепления иммунитета. В качестве профилактики использовать промывания носоглотки, ингаляции. Обязательно стоит посоветоваться с врачом на предмет приема иммуномодуляторов, так как иммунитет ослаблен. Сделать диагностику на стрептококк в лаборатории, ведь только отсутствие бактерий может говорить о полном выздоровлении. Контролировать анализы мочи и крови на протяжении 2-х месяцев после инфекции. Стоит сводить ребенка к кардиологу, прослушать сердце, чтобы в случае проявлении осложнений они могли быть замечены вовремя. Обязательный прием витаминов в осенне-зимний период.
Если все делать правильно, то заболевание может пройти и без последствий. Не стоит накручивать себя напрасно, если у ребенка все хорошо. Можно пройти дополнительную диспансеризацию через полгода, чтобы убедиться в отсутствии осложнений.
Скарлатина — инфекционное заболевание, возбудителем которого является стрептококк. Чаще всего оно бывает у детей в возрасте от 2-х до 10 лет, но может поражать и людей старшего возраста. До года дети болеют редко, так как мало контактируют с окружающими и их защищает иммунитет матери. Именно поэтому так важно кормить ребенка грудью, он будет меньше болеть.

Особенности течения заболевания
Чаще всего болезнь имеет симптомы, которые явно указывают на проявления скарлатины, но иногда при отклонении от нормы они могут видоизменяться:
- Быстрое развитие недомогания с высокой температурой. В первый день можно подумать, то это грипп или ангина;
- Рвота, слабость, головная боль, как при всех вирусных заболеваниях, хотя это бактериальная инфекция;
- Красное горло, гиперемия миндалин, налет на них и на языке;
- Постепенно язык становится малиновым;
- На 2-3-й день появляется сыпь;
- Воспаление лимфоузлов.
Необходимо понимать, что если сыпи нет и температуры тоже, то болезнь похожа на орви, орз, ангину, но никак на скарлатину. По сути, температура при скарлатине должна быть, но в некоторых случаях она может быть небольшой. Именно по температуре можно понять, когда наступил переломный момент в болезни, а если ее практически нет, то остается ориентироваться на другие симптомы и самочувствие ребенка.
Жар говорит о том, что организм борется, и он вырабатывает антитела к микроорганизмам, а вот если отмечается субфебрилитет, то значит, иммунитет у малыша понижен. Обычно инкубационный период заболевания длится от 1 до 10 дней, и повышение температуры говорит о том, что начался острый период, и нужно быть внимательнее.

Болезнь можно определить по диагностике:
- Анамнез;
- Мазок из зева на стрептококк;
- Лейкоцитоз, повышенное СОЭ.
Обязательным является карантин, если он имеется в садике или школе, запрет на контакт с больными детьми на улице или в гостях. Если такой контакт был, об этом нужно сообщать врачу, т.к. это поможет поставить правильный диагноз.
Формы скарлатины
Чем раньше будут применены антибиотики, тем лучше. Поэтому не зависимо от того, какая форма заболевания поставлена, в первую очередь выписывают пенициллины, если на них организм не реагирует, то эритромицин, тетрациклин.
Скарлатина делится на следующие формы:
Легкая характеризуется:
- невысокой температурой,
- легким покраснением горла,
- отсутствием гноя на миндалинах,
- ярко-выраженной сыпью.

Основной симптом боль в горле и интоксикация. Малиновый язык — яркий симптом болезни. Через 10 дней больной может чувствовать себя неплохо, однако соблюдать карантин все равно придется, ребенок заразен. Однако даже после скарлатины легкой формы могут быть осложнения. Ребенок слаб, и любая инфекция может присоединиться.
Средняя форма. Для нее характерна высокая температура, больше 39, сильная интоксикация, рвота, бред, мышечная боль. Гнойный налет на миндалинах. Увеличиваются лимфоузлы, сыпь быстро проявляется на фоне ангины. Учащенный пульс. Осложнения — отиты, лимфадениты.
Тяжелая форма в свою очередь подразделяется на токсическую, септическую и смешанную. Она бывает редко, но наступает молниеносно. Чаще всего высокая температура больше 40 градусов, рвота и диарея не прекращаются 2-3 дня. Покраснение глаз, помутнение сознания. Частый пульс, очень низкое давление, руки и ноги становятся ледяными. Небольшие катаральные проявления в горле. Токсическая форма отличается ярким цветом сыпи на фоне синюшного оттенка эпидермиса. При неоказании помощи пациент может погибнуть.
Септическая форма характерна некротической ангиной, средней температурой 39 градусов и увеличенными лимфатическими узлами. Через пару дней после начала проявлений температура резко повышается, может возникнуть отек гортани из-за сильного некротического процесса в носоглотке. Осложнения: периаденит, аденофлегмона, заболевания сердца, почек, плевриты гнойные и другие заболевания.

Смешанная форма начинается с токсического воздействия и переходит в септический вариант. По температуре часто удается узнать о тяжести заболевания, поэтому, когда ее нет, либо она невысокая, можно пропустить сложную форму и получить осложнения впоследствии.
Особенно опасны осложнения для детей, иммунитет которых изначально ослаблен. Так как инфекция дремлет внутри и может нанести повторный удар.
- Отит. Он может появиться как сразу после болезни, так и после нее. Если не лечить, то он может перейти в гнойный и потом привести к снижению слуха.
- Синусит. Чаще всего одностороннего характера. Возникает после болезни.
- Поражение сердечной мышцы токсинами стрептококка. Одышка, боли в сердце, усталость, снижение давления. На эти симптомы стоит обратить внимание, ведь пролеченные вовремя они пройдут без последствий.
- Поражение почек и сосудов по принципу геморрагического. Хрупкость сосудов может привести к внутреннему кровотечению, что очень опасно. Одним из самых опасных считается мозговое кровоизлияние.
- Абсцесс горла, пневмония.
- Стоматит проявляется при наличии сыпи и приводит к проблемам с питанием. Язвочки плохо заживают, и ребенку трудно жевать и глотать пищу.
Может развиваться гнойный артрит, диффузный миокардит и другие заболевания, которые часто абсолютно не связывают со скарлатиной, перенесенной в детстве.
Из поздних осложнений, которые может вызвать скарлатина без температуры можно отметить:
- Суставной ревматизм. Проявляется на фоне болезни через 2 недели после ее начала. Боли, гиперемия крупных и мелких суставов. При своевременном лечении удается пролечить ревматизм без последствий.
- Нефрит, острый гломерулонефрит. Проявляется через 20-30 дней, появляется интоксикация, отеки, высокая температура. Лечится только в стационаре.
- Поражение клапанов сердца. Лечится только операцией. Если операцию не делать, впоследствии развивается сердечная недостаточность.
- Хорея. Забывчивость, рассеянность, беспокойное поведение, лабильность нервной системы. Ребенок то плачет без причины, то смеется. Нарушение координации движений. При выявленном вовремя заболевании есть шанс вылечиться.
- Повторный рецидив скарлатины. Может возникнуть через 21 день — месяц, с повтором всех симптомов заболевания. Происходит потому, что иммунитет еще слаб и не сформировался к стрептококковой инфекции.
Самым часто встречающимся осложнением скарлатины можно считать лимфаденит. Поднимается высокая температура, лимфатические узлы становятся плотными, горячими. Они болят и увеличиваются в размерах. Может появиться абсцесс. Кроме этого нередко бывает воспаление среднего уха. Может развиваться в период заболевания, так и после. Есть риск развития некроза уха, что ведет к частичной или полной глухоте. Остальные заболевания в виде осложнений встречаются реже.

Профилактика осложнений
- Можно выделить ряд обязательных мероприятий при лечении:
- Обязательный прием антибиотиков по схеме, указанной врачом.
- Обработка горла антисептиками, прием витаминов, жаропонижающих и антигистаминных препаратов.
- Соблюдение постельного режима.
- Давать больному как можно больше морсов, воды. Попытаться вывести инфекцию при помощи почек.
- Проветривание комнаты и влажная уборка.
- Мытье рук, соблюдение гигиены, ношение марлевой повязки в местах скопления людей при эпидемиях.
Как быть с ребенком после болезни
Обязательно нужно постараться не допустить пневмонии и других осложнений. Одевать ребенка по погоде, не простужать, временно исключить посещение мест с большим количеством людей до укрепления иммунитета. В качестве профилактики использовать промывания носоглотки, ингаляции. Обязательно стоит посоветоваться с врачом на предмет приема иммуномодуляторов, так как иммунитет ослаблен. Сделать диагностику на стрептококк в лаборатории, ведь только отсутствие бактерий может говорить о полном выздоровлении. Контролировать анализы мочи и крови на протяжении 2-х месяцев после инфекции. Стоит сводить ребенка к кардиологу, прослушать сердце, чтобы в случае проявлении осложнений они могли быть замечены вовремя. Обязательный прием витаминов в осенне-зимний период.
Если все делать правильно, то заболевание может пройти и без последствий. Не стоит накручивать себя напрасно, если у ребенка все хорошо. Можно пройти дополнительную диспансеризацию через полгода, чтобы убедиться в отсутствии осложнений.
Скарлатина – это высокозаразное инфекционное заболевание, одна из форм стрептококковой инфекции. Скарлатина вызывается бактериями – гемолитическим стрептококком группы А и поэтому болезнь лечится антибиотиками. Болеют в основном дети в возрасте 2-8 лет.
Как можно заразиться скарлатиной
Источником инфекции является человек, больной ангиной, скарлатиной или другими формами респираторной и кожной стрептококковой инфекции, а также бактерионосители стрептококка группы А. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания.
Скарлатина – это стрептококковая ангина, но сопровождающаяся сыпью.
Путь передачи стрептококка – воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Возбудитель чаще всего выделяется во внешнюю среду при кашле, чихании, активном разговоре. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению скарлатиной.
Возможен пищевой и контактно-бытовой пути инфицирования (через загрязненные руки и предметы обихода). Попадая в определенные пищевые продукты, стрептококки способны размножаться и длительно находиться в них в вирулентном состоянии (то есть в состоянии, способном вызывать заболевание).
Дополнительными факторами, способствующими передаче возбудителя скарлатины являются низкая температура и высокая влажность воздуха в помещении. Скарлатина, ОРЗ и ангина имеют сезонный рост заболеваемости в сентябре–декабре с максимумом в ноябре.
Скарлатиной болеют один раз в жизни, но другими стрептококковыми инфекциями (например, стрептококковой ангиной) можно болеть сколько угодно много.
Симптомы скарлатины
Инкубационный период скарлатины (то есть период времени от заражения до появления первых симптомов болезни) составляет от 1 до 7 дней, чаще всего он составляет 3 дня.
Первыми симптомами скарлатины являются признаки острой интоксикации организма:
- резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- сонливость, вялость, слабость, разбитость, раздражительность;
- жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Диагностика скарлатины
Постановка достоверного диагноза стрептококковых инфекций во всех случаях, кроме скарлатины, требует проведения микробиологических исследований – мазок из носа и зева на гемолитический стрептококк.
В общем анализе крови отмечаются признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови повышается уровень АСЛ-О (антистрептолизина-O) .
Каждый случай заболевания скарлатиной медицинские работники в обязательном порядке передают в территориальный центр госсанэпиднадзора
Лечение скарлатины
Все детки с осложненным течением скарлатины подлежат госпитализации в инфекционное отделение. Обязательной госпитализации при скарлатине подлежат также больные из семей, где имеются дети в возрасте до 10 лет, не болевшие скарлатиной; больные из семей, где имеются лица, работающие в дошкольных детских учреждениях, детских больницах и поликлиниках, молочных кухнях - при невозможности изоляции их от заболевшего ребенка. Во всех остальных случаях лечение проводят на дому.
При легкой форме скарлатины ребенка изолируют, и лечение проводится дома: постельный режим в течение 7 дней, диета с ограничением соли и раздражающих продуктов (стол №15), полоскание горла раствором фурацилина, отварами антисептических трав (календула, ромашка, шалфей). При повышенной температуре необходимо обеспечить ребенку обильное питье и при необходимости дать жаропонижающие средства.
Во время скарлатины основным лечением является назначение антибиотиков для предотвращения развития ранних и поздних осложнений. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Для лечения скарлатины у детей используют антибиотики пенициллиновой группы – феноксиметилпенициллин – (Оспен 750, Стар-Пен). Комбинации пенициллинов (амоксициллин + клавулановая кислота - Амоксиклав). Или цефалоспорины I поколения (Цефалексин). При непереносимости пенициллина или цефалоспорина назначаются макролиды – эритромицин или азитромицин (Сумамед). Курс лечения антибиотиками составляет 10 дней.
При неблагоприятном аллергическом статусе ребенка проводится противоаллергическая (гипосенсибилизирующая) терапия.
Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Чем опасна скарлатина. Какие возможны осложнения?
Скарлатина – это заболевание довольно серьезное, так как оставляет после себя осложнения в виде поражений различных органов: сердца, почек, ушей, суставов. Осложнение скарлатины у детей бывает:
- гнойным. Гнойно-воспалительные процессы (отиты, менингиты, лимфадениты, сепсис)
- аллергическим. Осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, ревматизм, васкулиты, нефриты).
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Карантин при скарлатине
Выписка больного скарлатиной из стационара осуществляется после его клинического выздоровления, не ранее 10 дней от начала заболевания.
Дети, посещающие детские дошкольные учреждения и первые 2 класса школ, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления.
Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
Дети, ранее болевшие скарлатиной и общавшиеся с больным в течение всей болезни, допускаются в детские учреждения. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара. Через 7-10 дней проводится клиническое обследование и контрольные анализы мочи и крови, по показаниям - электрокардиограмма. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. При наличии патологии, в зависимости от ее характера, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).
При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного. В течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения. В карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день. Дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции).
Сыпь. Инфекционные заболевания у детей.
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, "пузырьками"; или "бляшками" — она всегда одинаково пугает родителей, ведь найти причину "высыпаний" порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!

Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром "рука-нога-рот"
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
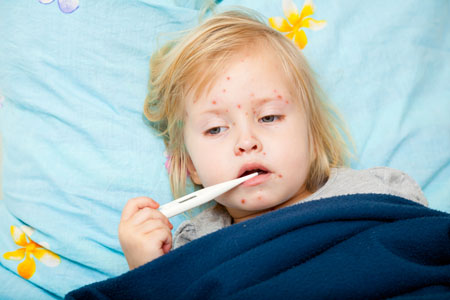
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему "поправиться", как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют "гирлянды" на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Читайте также:


