Скарлатина в сао 2020
Доктор Комаровский: скарлатина у детей (Апрель 2020).
- Алая лихорадка (иногда называемая scarlatina) является инфекционным заболеванием, характеризующимся
Изображение сыпь скарлатины
Алая лихорадка вызвана заражением экзотоксин-продуцирующей бета-гемолитической стрептококкой группы А (GABHS), в частности стрептококками . Выделение определенного токсина отвечает за характерную сыпь алого цвета, замеченную скарлатиной (давая название болезни). В большинстве случаев скарлатина возникает в результате глоточной стрептококковой инфекции (стрептококковая инфекция), хотя она чаще встречается в результате стрептококковых инфекций в других местах, таких как кожа. По оценкам, скарлатина развивается у 10% людей, у которых развивается стрептококковый фарингит.
Алая лихорадка может возникать в любое время года, хотя она чаще встречается в течение зимы и весны. Стрептококковая бактерия обычно распространяется через воздушные респираторные капли, передаваемые инфицированными индивидуумами или лицами, которые несут бактерии, но не испытывают никаких симптомов (бессимптомные носители). Стрептококковые инфекции также могут передаваться при непосредственном контакте с зараженными секретами и редко при вспышках пищевого происхождения. Передача усиливается в переполненных средах, в которых люди находятся в тесном контакте друг с другом (например, в школах или детских садах).
Симптомы и признаки скарлатины обычно начинаются через 1-4 дня после контакта со стрептококковой инфекцией (инкубационный период). Как упоминалось ранее, скарлатина обычно возникает в связи с глоточной стрептококковой инфекцией, поэтому многие из симптомов и признаков первоначально будут подобны таковой у стрептококкового горла и могут включать в себя любое из следующего:
- Больное горло
- Горло может выглядеть покрасневшим и опухшим, и могут быть белые пятна на миндалинах или на задней части горла (тонзиллярный экссудат).
Примерно через один-четыре дня после наступления болезни характерная сыпь на коже проявится со следующими свойствами.
- Сыпь обычно начинается на сундук, шею и область подмышки, а затем распространяется на другие участки тела.
- Сыпь часто более выражена и покраснела в областях сгибов кожи, таких как подмышечная впадина, шея, паховая область, а также в складках локтя (антекубитальная ямка) и колена (подколенная ямка). Разорванные капилляры в этих областях могут привести к появлению сыпи в виде линий (называемых линиями пастии).
- Сыпь описывается как тонкая и грубо-текстурированная (например, наждачная бумага), состоящая из красных красных точечных повреждений. Сыпь налетает при нажатии.
- Лицо может выглядеть покрасневшим, а область вокруг рта может казаться бледной (оборванная бледность).
- Сыпь может длиться от двух до семи дней. После того, как сыпь исчезла, кожа начинает шелушиться (шелушение), и это может продолжаться до нескольких недель. Степень и продолжительность пилинга кожи напрямую связаны с начальной степенью сыпи. Области, которые обычно затрагиваются, включают пальцы, пальцы ног, пальмы, подмышку и пах.
- В течение первого-двух дней болезни язык может иметь белое покрытие с выступающими, опухшими и красными папиллами на поверхности. Примерно через четыре-пять дней белое покрытие отходит от красноцветного языка с видными сосочками (клубничный язык).

Проблемы с детской кожей
Диагноз скарлатины может быть сделан вашим лечащим врачом, используя информацию, полученную из вашей истории болезни, физического осмотра и лабораторных испытаний.
Поскольку большинство случаев скарлатины связаны со стрептококковым горлом, ваш медицинский работник может осторожно протирать спину горла и миндалин с помощью ватного тампона, чтобы оценить эту болезнь. Быстрое испытание на выявление антигена, иногда называемое быстрым тестом стрептококка, может давать результаты в течение нескольких минут, тогда как культура горла (которая более чувствительна) может потребовать 24-48 часов до того, как результаты будут доступны. В некоторых случаях ваш врач может выбрать получение крови. Полный анализ крови может свидетельствовать о наличии инфекции, а тестирование стрептококкового антитела (например, тест антирептолизина O) может служить доказательством предшествующей стрептококковой инфекции, хотя этот тест не является полезным в острой фазе болезни. Наконец, в необычном сценарии, что стрептококковая инфекция возникает из альтернативного участка, необходимо провести соответствующую оценку и тестирование этих областей для подтверждения стрептококковой инфекции.
После диагностирования скарлатины есть различные меры, которые могут помочь облегчить симптомы и ускорить выздоровление дома. Подавляющее большинство случаев скарлатины можно управлять дома, если не возникнут редкие серьезные осложнения заболевания.
- Лица с скарлатиной могут принимать внебиржевые лекарства, такие как ацетаминофен (тиленол) или ибупрофен (Advil или Motrin) для лечения боли и снижения лихорадки.
- Адекватный отдых и увеличение потребления жидкости также важны для содействия более быстрому выздоровлению.
- Если присутствует фарингит, различные горловые лепешки могут обеспечить временное облегчение при незначительном воспалении горла. Также может оказаться полезным полоскание с теплой морской водой.
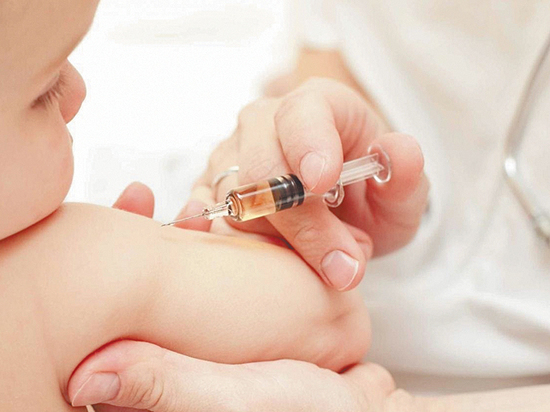
Антибиотики являются краеугольным камнем лечения скарлатины, и они, как правило, целебные. Антибиотики не только предотвращают потенциальные осложнения, связанные со стрептококковой инфекцией (например, острая ревматическая лихорадка), но также сокращают продолжительность симптомов (до одного дня) и уменьшают заразность. В целом, люди с скарлатиной не заражаются после приема антибиотиков не менее 24 часов.
Наиболее часто используемые антибиотики включают либо пероральный пенициллин ВК в течение 10 дней, либо введение однократной внутримышечной инъекции пенициллина G-бензатина. Альтернативные антибиотики включают класс цефалоспорина первого поколения. Для тех людей, страдающих аллергией на пенициллин, рекомендуется эритромицин (EES Granules, EES-200, EES-400, EES-400 Filmtab, EryPed, EryPed 200, EryPed 400, Ery-Tab, Erythrocin Stearate Filmtab, PCE Dispertab).
Очень важно завершить полный курс антибиотиков, предписанный вам, поскольку раннее прекращение применения антибиотиков может привести к неадекватно обработанной инфекции, что увеличивает риск развития возможных осложнений.
Последующий визит с вашим лечащим врачом рекомендуется сделать так, чтобы ваше выздоровление было полным и без осложнений. Если у вас диагностирована скарлатина и вы не улучшаетесь, или если ваши симптомы ухудшаются, вы должны незамедлительно проконсультироваться со своим врачом.
Немедленное лечение антибиотиком после положительного быстрого теста стрептококка может не всегда делать вас намного быстрее. но это сократит время, когда вы сможете распространить болезнь на других. Антибиотики также снижают риск распространения инфекции на другие части вашего тела. Нет вреда в отсрочке лечения лекарств от 1 до 2 дней, чтобы дождаться результатов культуры горла. Антибиотики предотвратят ревматическую лихорадку, даже если она начнется до 9 дней после начала симптомов
Лучшей профилактической мерой борьбы с скарлатиной является раннее и соответствующее лечение антибиотиками для стрептококковой инфекции группы А. Это значительно уменьшит или исключит шансы человека на развитие скарлатины. Введение и широкое использование антибиотиков было самым важным фактором в уменьшении случаев скарлатины.
Минимизация риска передачи стрептококковой инфекции группы А также важна. Старайтесь избегать тесного контакта с людьми, у которых был диагностирован горло стрептококка, и избегать отправки детей в школу или дневной уход, пока они не будут лечиться антибиотиками не менее 24 часов. Те люди, у которых диагностировано стрептококковое горло, должны стараться избегать распространения болезни другим, поддерживая хорошие методы гигиены (часто мыть руки, использовать отдельную посуду и чашки, закрывать рот и нос при кашле или чихании).
Вообще говоря, прогноз для людей с диагнозом скарлатины является превосходным при правильном лечении. Как правило, нет длительных осложнений в неосложненных случаях скарлатины. Лица обычно начинают улучшаться через несколько дней. Исторически, скарлатина приводила к смертности от 15 до 20%, однако с появлением антибиотиков уровень смертности в настоящее время составляет менее 1%.
Редко, некоторые серьезные осложнения могут возникнуть в результате скарлатины и стрептококковой инфекции. Возможное осложнение может включать следующее:
- Средний отит
- Цервикальный аденит
- Перитонсилярный абсцесс
- Синусит
- Пневмония
- Менингит
- сепсис
- гепатит
- Острая ревматическая лихорадка
- Постстрептококковый гломерулонефрит (повреждение почек)
Скарлатина — это острое инфекционное заболевание группы стрептококковых инфекций.
Для него характерны поражение ротоглотки, общая интоксикация организма и мелкая сыпь.
Переносчиком инфекции является больной человек или предмет, которым он пользовался. Инкубационный период заболевания составляет от одних до 10 суток. Оно встречается довольно часто, в основном распространено среди детей.
В 2019 году в Самаре зафиксировали 427 случаев скарлатины. Среди заболевших были 422 ребенка в возрасте до 14 лет. В детсадах зарегистрировали 311 малышей со скарлатиной, в школах — 78 учеников. Показатели ниже среднего многолетнего значения на 7,1%. Об этом сообщила заместитель руководителя управления Роспотребнадзора по Самарской области Римма Галимова.
— По сравнению с аналогичным периодом прошлого года число заболевших скарлатиной снизилось на 76 случаев, а среди детей — на 79. Скарлатина как любое инфекционное заболевание может иметь эпидемическое распространение, — рассказала она. — Но сейчас осложнения эпидемиологической ситуации нет.
До XVI века скарлатину путали с другими видами заболеваний, например с кожными. До того, как ученые открыли бактерии, недуг считали результатом воздействия на организм ядовитых испарений из продуктов гниения.
В XIX веке болезнь была очень распространена. Из-за недостаточной информированности населения возникали эпидемии. В 1923 году чета ученых Джордж и Глэдис Дик определили стрептококковую бактерию, ответственную за возникновение скарлатины. Вскоре после этого они определили токсин, из-за которого возникает характерная сыпь. Это привело к разработке теста для определения иммунитета и вакцины.

pixabay.com
Сейчас частота заболеваемости и смертности низкая. Это стало возможным благодаря внедрению новых лекарств. Вакцина больше не используется, поскольку ее заменили антибиотики. Медики установили, что за 1996 — 2007 годы в России скарлатиной переболели более 700 тысяч человек.
За последние десятилетия вспышки скарлатины стали большой редкостью. Последняя была зафиксирована в 2018 году в Англии. Еще очаги скарлатины наблюдались во Вьетнаме, Гонконге и Китае.
Скарлатина может передаваться от зараженного человека к здоровому через прикосновения, при кашле и чихании, а также при использовании общей посуды или вещей, например игрушек. Стрептококк способен вызывать не только скарлатину, но также ангину и рожистое воспаление кожи.
Важно обратить внимание на первые признаки пурпурной лихорадки. Например, типичным является наличие сыпи из-за токсина в крови. Она проявляется в виде крошечных красных точек, которые возвышаются над кожей. Эти места становятся шершавыми на ощупь. Сначала сыпь появляется на шее, груди и животе, а затем распространяется по всему телу. Она не затрагивает только носогубный треугольник.
Высыпания могут быть мелкими, но плотными. При этом кожа издалека выглядит красной, как при ожоге. Подобное состояние длится в течение шести дней, после чего раздражение проходит. Затем у больного начинается шелушение на теле — размер чешуек кожи не превышает 3 мм. А на кончиках пальцев рук и ног кожа может слезать крупными пластами.

pixabay.com
Также возникают: яркие красные линии под мышками и в паху, лихорадка с ознобом, головная боль, ломота во всем теле, тошнота или рвота, резкая боль в горле, распухший ярко-красный язык, на котором образуется налет.
Одним из постоянных симптомов скарлатины является развитие ангины. При этом у больного происходит поражение мягкого неба, увеличиваются миндалины, на поверхности которых появляется налет белого или желтого цвета.
На фоне скарлатины могут возникнуть другие заболевания или патологии. Например, у ребенка может развиться обезвоживание из-за высокой температуры. При неправильном лечении скарлатина может привести к воспалению придаточных пазух носа или инфекции среднего уха.
Если заболевание совсем не лечить, то у пациента могут возникнуть пневмония или менингит. Одним из самых неприятных и тяжелых осложнений скарлатины является ревматический артрит — поражение крупных суставов. К ним же относится постстрептококковый эндокардит — воспаление внутренней оболочки сердца, которое может спровоцировать приобретенный порок.
Своевременная терапия с помощью антибиотиков уменьшает риск осложнений скарлатины практически до нуля. Принимать лекарства необходимо не позднее девятого дня болезни. Перед этим следует обязательно обратиться к врачу, который после обследования назначит подходящие препараты. Обычно эффект от антибиотиков наступает уже в первые 12-48 часов, и через тричетыре дня пациент выглядит совершенно здоровым.
Обычно больным детям назначают постельный режим на неделю, а также специальную витаминную диету и обильное питье. Медики предлагают родителям соблюдать некоторые рекомендации. Например как можно чаще давать ребенку теплые жидкости (суп, чай, какао или молоко). Иногда, наоборот, прохладные напитки приносят облегчение боли в горле.

pixabay.com
В комнате ребенка можно включить увлажнитель воздуха. Это уменьшит сухость в глотке и облегчит боль. Строгий постельный режим можно не соблюдать, если ребенок хорошо себя чувствует.
Согласно международным рекомендациям, дети, которые перенесли скарлатину, могут вернуться в школу или детский сад сразу после нормализации температуры, то есть на второй или третий день. При этом они должны продолжать прием антибиотика. Однако российский педиатр будет руководствоваться правилом 21 дня и выпишет ребенка не ранее трех недель от начала болезни.
Так как скарлатина может передаваться различными путями, не следует пренебрегать простыми правилами профилактики. Например, врачи советуют избегать контактов с родственниками или знакомыми заболевших, чаще мыть руки ребенка после детского сада или школы. Не допускайте, чтобы ваш ребенок ел чужой ложкой или пил из чужой кружки.
Чтобы не заразиться в общественных местах, необходимо носить защитные медицинские маски и желательно промывать нос антисептическими растворами.
Если же больной находится у вас дома, то необходимо выделить ему отдельную посуду, полотенце, зубную щетку. Их нужно хранить и мыть отдельно от вещей остальных членов семьи. Следует проводить влажную уборку помещений и ежедневную дезинфекцию, в день выздоровления — заключительную дезинфекцию.
В детсаду и в первых двух классах школы при выявлении больного скарлатиной объявляют карантин.
В живой природе ничто не остается неизменным. Изменяются и болезни. Удивительные превращения произошли, например, со скарлатиной. Испокон веков и до 30-х годов 20-го столетия эта болезнь считалась тяжелой, опасной, часто сопровождалась осложнениями, оставлявшими последствия на всю жизнь.
Затем характер ее начал меняться. Легкие формы, раньше редкие, стали преобладающими. Значительно возросло число "стертых", очень слабо выраженных форм, протекающих почти без ухудшения общего состояния. Резко сократилось количество осложнений. Скарлатина в основном теперь - легкая болезнь. Но по-прежнему коварная.
Источники заражения
Основной путь заражения скарлатиной - воздушно-капельный. Когда больной кашляет, чихает, разговаривает, то вместе с мельчайшими капелькамиего слюны и слизи в окружающем воздухе рассеивается и возбудитель болезни.Если он попадает в зев здорового ребенка, происходит заражение. Носителем заразного начала могут стать и вещи, которыми пользовался больной.
Человек становится источником инфекции с первых часов заболевания и до полного излечения. Заразность не зависит от тяжести болезни, легкие формы так же заразны, как и тяжелые. Более того, именно легкие и "стертые" формы представляют в этом отношении наибольшую опасность, так как их не сразу распознают и принимают необходимые меры.
Проследим историю вспышки скарлатины в одном из детских садов.
В субботу здесь был День Урожая, вся старшая группа в костюмах фруктов и цветов участвовала в представлении. Зина вернулась домой немного бледная, не стала ужинать, рано захотела спать. "Устала",- решила мама.
Утром девочка пожаловалась на головную боль, после завтрака у нее была рвота, температура оказалась слегка повышенной - 37,2 градуса.
Все это тоже приписали празднику. И поскольку назавтра девочка чувствовала себя хорошо, ее повели в сад. О том же, что было с ней в воскресенье, мама решила умолчать. Расплачиваться за это нарушение общепринятых противоэпидемических правил пришлось детям.
Зина играла, спала, ела, как обычно, и никто бы, может быть, и не догадался, что девочка заболела скарлатиной, если бы не выдал один поздний признак заболевания - шелушение. На восьмой день у Зины стала шелушиться кожа на пальчиках рук, и только тогда был поставлен диагноз и приняты меры. Через несколько дней один за другим заболели еще шестеро ребят: пятеро - легко, а вот шестой долго пролежал в больнице - у него развилось осложнение.
Большинство больных скарлатиной выздоравливает на десятый-одиннадцатый день, и, если нет осложнений, их к этому сроку выписывают из больницы, установив домашний карантин еще на 12 дней. В этот период им нельзя посещать ясли, детский сад, школу, гулять вместе со здоровыми детьми. Их нельзя водить в поликлинику, ездить с ними городским транспортом.
У некоторых детей, часто болеющих ангинами, страдающих хроническим тонзиллитом, возбудители скарлатины сохраняются в носоглотке более длительно - для них карантин устанавливается на две недели. Родителям надо помнить, что нарушение карантина опасно не только для окружающих детей, но и для ребенка, переболевшего скарлатиной. Ослабленный этим заболеванием, он становится чрезвычайно восприимчивым к другим инфекциям.
Первые признаки
Первые признаки скарлатины появляются через 1-7, реже через 12 дней после заражения.
Как правило, температура поднимается не выше 38 градусов, ребенок становится несколько вялым, капризным. К этому присоединяются головная боль, однократная рвота. Спустя 2 часа ребенок начинает жаловаться на боль в горле.
К вечеру первого или утру второго дня на теле начинает появляться сыпь - мелкие точки, расположенные на розовом фоне кожи. В отличие от коревой сыпи, которая прежде всего поражает лицо, скарлатинозная вначале появляется на шее, плечах, груди, распространяясь затем дальше.
Прежде одним из типичных признаков этой инфекции считался так называемый "белый скарлатинозный треугольник"- так выглядят свободные от сыпи нос, губы и подбородок на фоне ярко-красных, пылающих щек. Сейчас, когда сыпь чаще всего бывает скудной, температура - невысокой, признак этот далеко не всегда удается уловить. На лице сыпи может и вовсе не быть, она хорошо заметна лишь на сгибах рук и ног, держится недолго.
Исключением становятся тяжелые формы, при которых в первые же часы температура поднимается очень высоко, возникает расстройство нервной системы: бред, потеря сознания, частая рвота, иногда возбуждение, судороги. Но такие проявления болезни отходят в область истории.
Главная опасность
К сожалению, даже легкие формы заболевания пока еще не исключают осложнений, возникающих обычно после снижения температуры и исчезновения сыпи. В это время организм ребенка наиболее ослаблен и восприимчив ко всяким микробам. В домашних условиях чем меньше общается ребенок с окружающими, тем быстрее наступает полное выздоровление.
Частота и характер осложнений зависят от возраста. Чаще возникают и тяжелее протекают они у маленьких детей.
На второй-третьей неделе от начала заболевания может снова повыситься температура, появляется яркая краснота в горле, однако общее состояние нарушается мало. Так выглядит самое характерное осложнение - повторная ангина. Держится она 2-4 дня. У некоторых детей одновременно с ангиной появляется лимфаденит - припухают и становятся болезненными шейные лимфатические железы. Третье, также возникающее главным образом у детей раннего возраста,- воспаление среднего уха (отит).
Воспаление почек и поражение сердца сейчас стали, к счастью, редкими.
У некоторых детей, перенесших скарлатину, возникают временные нарушения сердечной деятельности - "инфекционное сердце". Как правило, они исчезают в течение 2-3 недель, однако иногда затягиваются на несколько месяцев. Такие дети должны находиться под наблюдением врача.
Скарлатина часто вызывает обострение ревматизма, а иногда и служит толчком для его развития.
Как видим, даже после всех благоприятных изменений, которые с годами претерпела скарлатина, она не стала вполне безобидной. Поэтому важно предупреждать это заболевание.
Тщательное, добросовестное соблюдение противоэпидемических правил способно снизить распространение скарлатины, а разумное воспитание и закаливание детей - усилить их сопротивляемость возбудителю болезни. Это меры профилактики - меры реальные и могучие, если о них будут помнить все.
Правила ухода за больными
• Оставаясь дома, ребенок должен с первого дня болезни находиться под наблюдением врача. Педиатр решит вопрос о применении антибиотиков, определит их дозу, длительность курса. Все его советы надо аккуратно выполнять. Не меньшее значение, чем лекарства, имеет правильный уход. Больной скарлатиной нуждается в свежем воздухе, правильном, полноценном питании, покое и тишине.
• Из его комнаты желательно унести мягкую мебель, ковры, портьеры и другие предметы, плохо поддающиеся очистке и обеззараживанию. Полы надо протирать влажной тряпкой, лучше смоченной слабым - однопроцентным-раствором хлорамина. Летом окно можно держать открытым постоянно, зимой через 2-3 часа открывать форточку, предварительно укрыв ребенка.
• Ухаживая за больным, надо надевать специально для этого предназначенную одежду, например, хлопчатобумажный халат, который потом легко будет постирать и прокипятить. Выходя из комнаты, его снимают.
• Кормить ребенка нужно в определенные часы, 4-5 раз в день. Необходимо считаться и с его аппетитом. Насильное кормление недопустимо - оно вызывает рвоту. В первые дни болезни рекомендуется преимущественно молочно-овощная пища - кисели, компоты, каши, кефир, чай с лимоном, яблоки. Затем, когда состояние улучшается, добавляют мясные блюда (паровые котлеты, рубленое вареное мясо), свежую рыбу. Полезно давать фрукты, овощные и фруктовые соки - они насыщают организм витаминами.
• Посуду больного моют отдельно и кипятят; игрушки и книги, которыми он пользовался во время болезни, придется сжечь, так как на них долгое время сохраняется возбудитель скарлатины.
• Даже если ребенок чувствует себя хорошо, родители не имеют права разрешить ему встать с постели - это может сделать только врач.
К СЛОВУ
Название "скарлатина" происходит от латинского scarlatium, что означает ярко-красный, пурпурный. Такой цвет имеет классическая скарлатинозная сыпь.
Скарлатина чаще поражает детей в возрасте от 3 до 10 лет. После 10 лет восприимчивость к ней снижается, но не исчезает полностью. Заболеть скарлатиной может и взрослый.
Легкие формы скарлатины составляют около 80% всех случаев заболевания, тяжелые - менее 1%.
За 10 месяцев корью заболели более тысячи человек
05.12.2019 в 18:24, просмотров: 9870
В чем причина? И как при схожих симптомах (высокая температура, сыпь на коже, головная боль — они возможны при кори, краснухе, ветрянке, скарлатине) различить эти опасные патологии, от которых в прошлом веке умирали десятки и тысячи пациентов? А главное — как защитить себя и своих детей от смертельной опасности, если взрослых прививки многолетней давности от этих инфекций уже не спасают, а у некоторых детей их просто нет — родители отказались от прививок? Насколько опасно оставлять детей незащищенными в столь агрессивное в смысле наседающих все новых инфекций время?
На вопросы редакции и наших читателей в режиме онлайн-конференции ответила главный детский инфекционист Людмила Мазанкова.

— Людмила Николаевна, подзабытые детские инфекции (скарлатина, корь, ветрянка, свинка, коклюш и др.), похоже, возвращаются. Старшее поколение хорошо помнит об опасных и во многих случаях смертельных заболеваниях детей в прошлом веке. У вас стаж педиатра-инфекциониста — более 30 лет. Почему инфекции (та же корь) возвращаются?
— Что касается кори, то вспышка ее в Европе (она наблюдается с 2017 года) и завоз ее в Россию, в частности в Москву, привели к резкому ухудшению эпидемиологической ситуации в нашей стране по этому заболеванию как у детей, так и у взрослых. В 2018 году уже зарегистрировано почти 900 случаев кори, из них более 400 у детей. И в 2019 году она продолжила расти: только за 10 месяцев в Москве корью переболело более тысячи человек, в том числе 520 детей. К счастью, нет летальных случаев, но заболевание не безобидное — дети болеют в средней и тяжелой форме, взрослые еще тяжелее.
— О симптомах кори, наверное, мало кто из взрослых сегодня помнит, и какие при ней возможны осложнения. Но об этом надо бы знать, в первую очередь — родителям, кто оставляет детей без иммунной защиты.
— Начало заболевания корью острое. В первый же день — подъем температуры до 38–40°C, сухой кашель, насморк, чихание, осиплость голоса, головная боль, отек век и покраснение конъюнктивы, гиперемия зева и коревые красные пятна на твердом и мягком нёбе. На второй день на слизистой щек появляются мелкие белесые пятнышки, окруженные узкой красной каймой. На 4–5-й — коревая сыпь, сначала на лице, шее, за ушами, затем на туловище. Позже высыпания покрывают разгибательные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул (узелковых образований), окруженных пятном и склонных к слиянию (в этом ее характерное отличие от краснухи, при которой сыпь не сливается). Инкубационный период 8–14 дней (редко до 17 дней).
Осложнения при кори очень серьезные, связаны с работой центральной нервной и дыхательной систем, желудочно-кишечного тракта. Возможны ларингит, ложный круп (стеноз гортани), трахеит, отит, синусит. И более серьезные: бронхит, первичная коревая пневмония, вторичная бактериальная пневмония, коревой энцефалит, гепатит, лимфаденит.
Корью обычно болеют невакцинированные дети в возрасте от 2 до 5 лет и взрослые, не переболевшие в детском возрасте или невакцинированные. Но у привитых детей болезнь протекает значительно легче. Поэтому, как и все врачи-инфекционисты, отрицательно отношусь к отказам родителей от прививок и призываю их помнить, что они в ответе за жизнь своих детей. Малыши сами себя защитить не могут.
— И тем не менее некоторые родители отказываются прививать своих детей от опасных инфекций, аргументируя это возможными осложнениями. Ваше отношение? К чему это может привести?
— Хочу еще раз подчеркнуть: болеют не привитые. У взрослых молодых людей, как правило, не привитых и не переболевших корью раньше, заболевание протекает тяжело, часто с пневмонией и бактериальными осложнениями.
Проверить наличие иммунитета против кори сегодня просто: достаточно сдать анализ крови на антитела (исследование выполняется повсеместно).
— Скарлатиной тоже преимущественно болеют дети. Вырабатывается ли пожизненный иммунитет к этой инфекции? Как уберечься родителям в случае, если скарлатиной заболел их ребенок?
Внешне это проявляется бледным носогубным треугольником. Заболевание длится 10–14 дней. Наиболее контагиозным (заразным) периодом являются первые 7–10 дней: инфекция передается воздушно-капельным путем. Перенесенное заболевание, как правило, формирует пожизненный иммунитет. Повторные случаи крайне редки и вызываются другим штаммом стрептококка.
Взрослые болеют скарлатиной реже, но тоже тяжело. А вакцины против скарлатины не существует. Поэтому уберечься от заболевшего можно только изолировав его от здоровых. Близким — носить маски, чаще проветривать помещение.
— Грипп — тоже опасная инфекция. Но многие привыкли к тому, что вспышки гриппа случаются каждый год, и особенно не переживают, если заболели. В народе даже прижилась шутка: если грипп лечить, потребуется 7 дней, не лечить — само пройдет за неделю. Как грамотно вести себя при этом?
— Ответ не может быть однозначным, все зависит от того, какую форму гриппа по степени тяжести перенес больной. Если это была легкая или не очень тяжелая форма гриппа, то да, в среднем человек выздоровеет через 5–7 дней. А если тяжелая да с осложнениями (пневмония и др.), тогда потребуются 2 и 3 недели. Грипп — это одно из самых тяжелых заболеваний, которое приводит к осложнениям. В последние годы, с 2009-го, заболеваемость стабильно вызывается штаммами гриппа А и B.
— Если кто-то дома заболел гриппом или в транспорте кто-то чихает, кашляет, можно ли предотвратить заражение?
— Принимать меры предосторожности. Если заболевший гриппом находится дома — носить маску, ограничить контакт с больным, пить больше жидкости и много-много раз в день мыть руки. Если речь идет о контакте с другими инфекциями, будут другими и меры профилактики.
— Что делать при первых симптомах кишечного гриппа, чтобы не разболеться (интересуется читатель)?
— В народе кишечным гриппом называют группу кишечных инфекций, которые вызываются ротавирусом и норовирусом. Ротавирусу подвержены в основном дети до 5 лет. Передается через грязные руки, пищевые продукты, предметы обихода. Подхватить его можно и воздушно-капельным путем. Болезнь развивается быстро. Норовирус относится к семейству энтеровирусов (кишечная инфекция, одна из самых распространенных в России). У нее более длительный инкубационный период. Тоже передается через немытые фрукты, овощи и контактно-бытовым путем. Но, в отличие от ротавируса, еще и водным.
Симптомы этих болезней — тошнота, рвота, высокая температура, признаки ОРЗ. Какой-то специальной терапии не требуется, необходимо лишь восстановление кислотно-щелочного баланса.
Клиническая картина в начале болезни очень похожа на грипп (температура 39–40, озноб, вялость, отсутствие аппетита). Первые симптомы — рвота, боли в животе, жидкий стул. При этом надо сразу предотвратить обезвоживание, которое является самым серьезным из осложнений вирусных кишечных инфекций. После приема жаропонижающего средства восполнять потерю жидкости с помощью глюкозо-солевых и гипоосмолярных растворов, энтеросорбентов. И обратиться к врачу для оценки тяжести состояния и назначения лечения.
Снова рыбий жир
— Людмила Николаевна, как укреплять иммунитет ребенка, если он ходит в детский сад или в школу? Есть ли смысл принимать специальные лекарства, витамины?
— В растущем организме ребенка становление иммунной системы происходит медленно и формируется лишь к 4 годам. Поэтому маленькие дети часто заражаются различными инфекциями, особенно респираторными. С одной стороны, это кажется неблагополучным фактором, с другой — благодаря встрече с инфекционными агентами в иммунной системе ребенка идет образование антител и формирование адекватных иммунных реакций. При повторной встрече с этими возбудителями такие дети переносят инфекции легче.
— Запирать ребенка в четырех стенах при легком насморке я бы не советовала. Но обязательно надо укреплять здоровье детей — организовать правильный режим питания с витаминизированной пищей, закалять, гулять на свежем воздухе. Также всегда было актуально давать детям витамин D. Повышение иммунитета у детей всегда было сопряжено и с использованием рыбьего жира. И сегодня он необходим растущему организму. Но и его дозу, и дозу витамина D, а также длительность приема должен определить педиатр.
Заголовок в газете: Опасные инфекции возвращаются
Опубликован в газете "Московский комсомолец" №28144 от 6 декабря 2019 Тэги: Дети , Здравоохранение, Грипп, Школа, Лекарства, Анализы Организации: Министерство здравоохранения Места: Москва
Читайте также:


