Стрептококк в околоплодных водах
Внутриутробная бактериальная инфекция плода может быть вызвана как патогенными (стафилококк, стрептококк и др.), так и условно-патогенными (энтеробактерии, клебсиеллы, протей и др.) микроорганизмами, а также микоплазмами. Возбудители инфекции могут проникать в организм плода трансплацентарно при наличии в организме матери очагов фокальной инфекции (тонзиллит, гайморит, кариес зубов, пиелонефрит и др.) и восходящим путем, главным образом при дородовом или раннем излитии околоплодных вод. Помимо нарушения целости плодного пузыря, развитию восходящей инфекции способствуют наличие кольпитов, цервицитов, применение некоторых инвазивных методов оценки состояния плода (амниоскопия, амниоцентез, кордоцентез и др.), многочисленные влагалищные исследования, проводимые во время родов, истмико-цервикальная недостаточность. При инфицировании плодного яйца в ранние сроки беременности эмбрион обычно погибает и беременность заканчивается самопроизвольным абортом. Тератогенного действия не наблюдается. В поздние сроки беременности развитию восходящей инфекции способствует разрыв плодных оболочек, однако в ряде случаев инфекция возникает и при целом плодном пузыре. Решающее значение в генерализации внутриматочной инфекции имеет микробное обсеменение околоплодных вод, которые обладают слабой антимикробной активностью, особенно в отношении кишечной палочки, клебсиеллы, золотистого стафилококка и кандид. Активность околоплодных вод проявляется кратковременным невыраженным бактериостатическим эффектом.
Аспирация инфицированных вод плодом приводит к его внутриутробному заражению (инфекционная фетопатия). Одновременно происходит инфицирование плодных оболочек (хориоамнионит).
Клиническая картина внутриутробной бактериальной инфекции складывается из симптомов хориоамнионита (повышение температуры тела, озноб, тахикардия, гноевидные выделения из половых путей, лейкоцитоз и др.) и нарушений состояния плода (тахи- и брадикардия), изменений КТГ плода при мониторном контроле. Если при явлениях хориоамнионита не возникает самостоятельная родовая деятельность, то необходимо приступить к медикаментозному родовозбуждению с помощью простагландинов или окситоцина. Одновременно начинают интенсивную антибактериальную терапию (сочетание оксациллина с канамицином, ампициллин, цепорин и др.). Важнейшим принципом успешной терапии внутриутробной бактериальной инфекции является создание в крови плода и амниотической жидкости эффективных антимикробных концентраций препаратов, поэтому дозы антибиотиков должны быть относительно высокими: оксациллин по 4—6 г и канамицин по 1 г внутримышечно, ампициллин по 4—6 г, цепорин по 2—3 г внутримышечно и внутривенно.
Ребенку, рожденному матерью, у которой отмечаются клинические проявления внутриутробной инфекции, назначают антибактериальную терапию первоначально теми же антибиотиками, а затем их можно заменить в зависимости от характера выделенной микробной флоры и ее чувствительности к антибиотикам.
Урогенитальный хламидиоз (УГХ). Это заболевание привлекает к себе пристальное внимание в связи со значительным числом акушерских и перинатальных осложнений. УГХ диагностируют у 3—12 % беременных, при хронических заболеваниях урогенитального тракта частота его достигает 51—70 %. Неблагоприятное влияние УГХ на рост и развитие плода проявляется в виде хламидийной фетопатии (хроническая гипоксия и задержка роста плода). У 40—50 % новорожденных выявляют клинически выраженную ВУИ — конъюнктивит (у 35—50%) и пневмонию (у 11—20%). Так называемые отсроченные конъюнктивиты развиваются в инкубационном периоде, продолжительность которого 5—14 дней. Одновременно могут проявляться и другие признаки врожденного хламидиоза: фарингит, отит, вульвовагинит, уретрит, пневмония. У недоношенных детей после пневмонии возможно развитие генерализованной инфекции и специфического миокардита, описаны случаи хламидийного менингита и энцефалита.
Лечение беременных заключается в проведении 10—14-дневных курсов этиотропной антибактериальной терапии, количество которых зависит от выраженности инфекционного процесса и течения беременности. Антибиотиком выбора является эритромицин. Низкий индекс плацентарной проницаемости является недостатком этого препарата при лечении ВУИ, в связи с чем его назначают по 2 г в сутки в перерывах между приемом пищи. Эффективны также аналоги эритромицина — эригексал, эрик, эрацин, эритран. Джозамицин (вильпрафен) по спектру антимикробного действия близок к эритромицину, практически не дает побочных эффектов, не разрушается в кислой среде желудка, а по эффективности воздействия на хламидии приравнивается к доксициклину. Препарат назначают по 2 г в сутки в 2—3 приема в течение 10—14 дней. При индивидуальной непереносимости природных макролидов допустимо назначение клиндамицина по 0,3—0,45 г 4 раза в день внутрь или по 0,3—0,6 г в сутки внутримышечно. В клинике доказана эффективность амоксициллина. Препарат применяют внутрь или внутримышечно по 0,5—1 г в сутки. С учетом способности хламидии образовывать L-формы при использовании полусинтетических пенициллинов широкое применение амоксициллина нецелесообразно.
Урогенитальные микоплазмозы . Заболевания, вызываемые M.hominis и Ur.urealyticum, диагностируют у 2—8 % беременных, а у больных с хроническими урогенитальными заболеваниями и отягощенным акушерским анамнезом частота их достигает 16—40 %. У каждой четвертой больной во время беременности инфекция протекает в виде бактерионосительства. С персистенцией этой инфекции связывают такие акушерские осложнения, как невынашивание беременности, задержка роста плода, хориоамнионит, возникающий при интактных плодных оболочках. Плацентиты выявляют у 23 % беременных с микоплазмозом, причем у подавляющего большинства из них воспалительные изменения в плаценте сочетаются с многоводием. Инфицирование микоплазмами и уреаплазмами диагностируют у 1—3 % новорожденных.
Наиболее частым клиническим проявлением ВУИ является пневмония. Отмечается склонность к гематогенной диссеминации инфекции, обусловливающей тяжелое течение заболевания (неврологическая симптоматика, геморрагический и гепатолиенальный синдромы, острая гидроцефалия). У недоношенных новорожденных микоплазмы вызывают развитие пневмонии, менингита, генерализованной инфекции. При запоздалых диагностике и лечении ВУИ осложнения возникают у 37—51 % новорожденных, а при своевременно проведенной этиотропной терапии они наблюдаются в 6 раз реже. Лечение беременных существенно не отличается от такового при УГХ. Достаточно эффективными антибиотиками в отношении микоплазменной инфекции являются гентамицин и линкомицин.
Гонорея . Во время беременности гонорея характеризуется стертой клинической картиной. У 70—80 % больных очаги поражения локализуются в области уретры и цервикального канала. Беременность и роды на фоне гонореи протекают неблагоприятно. Инфицирование плода происходит преимущественно восходящим путем, чаще интранатально. Основным проявлением гонореи новорожденных является гонобленнорея с симптомами гнойного конъюнктивита. Нелеченая гонобленнорея нередко приводит к слепоте, составляя 24 % от всех причин, обусловливающих эту патологию. Часто наблюдаются внутриутробная задержка роста плода, патологическое уменьшение массы тела в раннем неонатальном периоде, нарушение адаптационных реакций, затянувшееся течение конъюгационной желтухи. У ослабленных и недоношенных новорожденных может развиться генерализованная гонококковая инфекция. Лечение гонореи антибиотиками пенициллинового ряда проводят при любом сроке беременности. В случае неэффективности последних применяют эритромицин, цефалоспорины второго и третьего поколений, аминогликозиды.
Стрептококковая инфекция . Стрептококк группы В выделяют из родовых путей у 5—35 % беременных, большинство которых являются бактерионосителями. Доказан половой путь передачи этой инфекции. Механизм развития ВУИ — восходящий. Инфицирование плода, преимущественно интра-натальное, происходит в 65—72 % случаев. Несмотря на то что тяжелые формы ВУИ — пневмония, менингит, сепсис развиваются только у 1—2 % новорожденных, при этих заболеваниях отмечается высокая летальность (до 5 %) даже при условии своевременно начатой этиотропной терапии. Антенатальный курс антибиотикотерапии препаратами из группы пенициллинов и продолжение ее в родах позволяют предотвратить развитие тяжелых форм ВУИ, вызванных стрептококком группы В.
Листериоз . Типичной внутриутробной инфекцией является листериоз. Организм беременной обладает повышенной чувствительностью к этой инфекции. Инфицирование плода происходит трансплацентарно после васкуляризации плаценты (на III месяце внутриутробной жизни). Листерии, циркулирующие в лакунах межворсинчатого пространства, поражают ткани плаценты, где развивается воспалительный процесс с образованием специфических гранулем. Отсюда паразиты проникают в артериальный кровоток плода и разносятся по органам и тканям. Сравнительно быстро возбудители инфекции начинают выделяться с мочой и меконием в амниотическую жидкость, откуда они попадают в легкие и желудочно-кишечный тракт плода, усиливая внутриутробную бактериемию. Антенатальное заражение листериозом в ранние сроки беременности быстро приводит к гибели плода, и беременность заканчивается самопроизвольным абортом. В более поздних стадиях внутриутробного развития инфекция проявляет себя в виде сепсиса с возникновением специфических гранулем в органах и тканях. У новорожденных клиническая картина врожденного листериоза проявляется аспирационной пневмонией и нарушением мозгового кровообращения. Часто поражаются орган слуха (отит), ЦНС (менингеальные явления) и печень. Нередко выявляются характерные кожные высыпания: папулы величиной с булавочную головку или просяное зерно с красным ободком по периферии, локализующиеся на спине, ягодицах и конечностях. Подобные высыпания при осмотре можно увидеть на слизистой оболочке глотки, зева, конъюнктиве. При бактериологическом исследовании возбудителя инфекции удается получить из содержимого кожных папул, мекония, мочи и цереброспинальной жидкости. Важное значение в диагностике имеет обнаружение специфических антител в крови матери и плода.
Лечение проводят антибиотиками. Ампициллин применяют в дозе 2—3 г/сут в течение недели с повторением курса через 2—4 нед. Детям, у которых при рождении отмечались симптомы врожденного листериоза, также показано лечение этим антибиотиком.
Врожденный токсоплазмоз . Заболевание может возникнуть только при заражении матери во время беременности. Токсоплазмоз чаще возникает у женщин, тесно контактирующих с животными (овцами, кошками). Характерны разнообразные клинические проявления: увеличение лимфатических узлов, печени и селезенки, миокардит, пневмония и др. Токсоплазмоз может сопровождаться эндометритом, поражением плаценты, угрозой прерывания беременности, задержкой внутриутробного роста плода. Передача инфекции происходит трансплацентарно. Исход внутриутробной инфекции зависит от сроков инфицирования беременной. В ранние сроки беременности инфицирование эмбриона нередко заканчивается его гибелью. В других случаях возможны аномалии развития: анэнцефалия, анофтальмия, микроцефалия, расщепление верхней губы, челюсти и неба (волчья пасть) и др. При заражении в более поздних стадиях развития плода при его рождении может быть выявлена характерная триада симптомов: гидроцефалия, хориоретинит и менингоэнцефалит с внутримозговыми петрификатами. Если заражение произошло незадолго до родов, то у плода возникают симптомы висцерального генерализованного токсоплазмоза: гепатоспленомегалия, интерстициальная пневмония, миокардит и энцефалит. Внутриутробное поражение фетоплацентарного комплекса устанавливают при УЗИ: большая толщина плаценты или развитие отечного синдрома, гепатоспленомегалия.
Врожденный токсоплазмоз
Помимо тяжелых острых форм врожденного токсоплазмоза, могут наблюдаться легкие и даже первично-латентные формы, при которых возможны обострения заболевания спустя несколько месяцев и лет после первичного инфицирования.
Диагностика токсоплазмоза у беременных сопряжена со значительными трудностями. Заболевание диагностируют на основании обнаружения возбудителей в тканях и жидкостях больной и результатов серологических исследований, из которых наибольшее значение имеет иммунофлюоресценция специфических антител.
Профилактика и лечение врожденного токсоплазмоза заключаются в назначении беременной сульфаниламидных препаратов и антипротозойных средств. Наиболее часто используют сульфадимезин и хлоридин. Каждый курс состоит из двух циклов. Первый курс проводят с 6-й по 12-ю неделю беременности только сульфадимезином, так как хлоридин в ранние сроки беременности противопоказан в связи с опасностью тератогенного воздействия на плод (первый цикл: сульфадимезин по 0,5 г 3 раза в день в течение 7 дней, после 10-дневного перерыва — такой же второй цикл). Второй курс лечения проводят между 12-й и 26-й неделей беременности (первый цикл: хлоридин по 0,025 г 2 раза в день в первые 5 дней, затем сульфадимезин по 0,5 г 3 раза в день в течение 7 дней; после 10-дневного перерыва необходим аналогичный второй цикл лечения). Третий курс лечения — с 26-й по 39-ю неделю беременности (см. схему второго курса).
Врожденный сифилис . При заболевании матери сифилисом до беременности поражение плода возникает только во второй ее половине, когда бледные трепонемы начинают проникать через эпителий ворсин в вену пуповины. Большинство детей при рождении выглядят здоровыми, у некоторых имеются везикулезно-буллезные высыпания на ладонях и подошвах. Однако спустя 4 дня — 3 нед после рождения могут появляться различные симптомы заболевания:
1. Синдром, сходный с гриппом: менингеальные симптомы; слезотечение (воспаление радужки); отделяемое из носа; слизистые оболочки гиперемированные, отечные, эрозированные, изобилуют бледными трепонемами — ангина; из-за болей отсутствуют активные движения в конечностях — псевдопаралич Парро; на рентгенограмме видны явления остеохондрита, часто отмечается периостит, в частности больших берцовых костей (саблевидные голени).
2. Увеличение лимфатических узлов всех групп (шейные, локтевые, паховые, подмышечные, подколенные); гепатоспленомегалия, в тяжелых случаях — анемия, пурпура, желтуха, отеки, гипоальбуминемия.
3. Высыпания: пятнисто-папулезные; слияние папулезных поражений с образованием широких кондилом.
Врожденный сифилис
Лечение сифилиса во время беременности проводят в соответствии с общими принципами и методами.
Стрептококки группы B (Strept. Agalactiae) — это бактерии, которые обнаруживаются в нижних отделах кишечника 10-35% здоровых мужчин и во влагалище и/или нижних отделах кишечника 10-35% здоровых женщин. Стрептококки группы B не нужно путать со стрептококками группы A, которые вызывают воспаление горла. Лица, у которых стрептококки группы B обнаруживаются в организме, но не вызывают никаких симптомов, называются носителями этих бактерий. Носительство стрептококков группы B не контагиозно, т. е. не передается при контакте от человека к человеку. Эти микробы являются нормальной частью микрофлоры организма. В большинстве случаев они не вызывают никаких проблем. Однако при определенных условиях стрептококки группы B могут вызывать тяжелые инфекции. Такое состояние называется Б-стрептококковой болезнью (БСБ).
Кто может заболеть Б-стрептококковой болезнью?
- В США ежегодно от 15 до 18 тысяч новорожденных и взрослых заболевает тяжелой БСБ, вызывая сепсис, воспаление дыхательных путей и другие опасные инфекции.
- Около половины всех случаев БСБ поражает новорожденных, попадая в их организм во время родов из организма матери-носительницы.
- Стрептококки группы B вызывают септические инфекции у беременных женщин, попадая в полость матки, в околоплодные воды, в разрезы матки после кесарева сечения, в мочевые пути. Ежегодно в США регистрируется более 50 тысяч случаев таких инфекций у беременных.
- 35-40% БСБ поражает пожилых людей или хронически больных.

Стрептококки группы B и Ваш малыш
Около 8000 новорожденных заболевает тяжелой БСБ ежегодно. До 800 их этих детей умирает, а до 20% из тех кто выживает после Б-стрептококкового менингита остаются инвалидами.
У новорожденных БСБ является самой частой причиной сепсиса (заражения крови) и менингита (инфекции оболочек мозга и спиномозговой жидкости) и одной из частых причин пневмонии новорожденных. БСБ является более частой причиной заболеваний, чем такие общеизвестные инфекции как краснуха, врожденный сифилис и spina bifida. Многие из тех, кто выживает, особенно после менингита, впоследствии страдают такими осложнениями как потеря слуха или зрения, различные степени умственной отсталости и церебральный паралич.
В подавляющем большинстве случаев дети вступают в контакт со стрептококками группы B во время родов; кроме того микробы могут попасть в полость матки при преждевременном разрыве оболочек (подтекание вод). Младенцы вступают в контакт с микробами в случае перехода бактерий из влагалища в полость матки. Кроме того, заражение может произойти в процессе прохождения ребенка через родовые пути. Младенцы заражаются, заглатывая околоплодные воды, зараженные микробами, или вдыхая бактерии. Существует предположение, что стрептококки группы Б могут переходить через целые оболочки и поражать внутриутробного плода. В таких случаях они могут быть причиной преждевременных родов, мертворождений и выкидышей.
Фактором риска БСБ является недоношенность, в связи с общей слабостью организма и незрелостью иммунной системы. Недоношенные дети, заболевающие БСБ имеют больший риск стойких осложнений и/или смерти. Однако, поскольку большинство детей рождается в срок, 70% случаев БСБ возникает у доношенных новорожденных.
Большинство (80%) случаев БСБ новорожденных возникает в течение первой недели жизни. Большинство детей заболевает в течение нескольких часов после рождения. При раннем начале заболевания у детей возникают следующие симптомы: нарушения терморегуляции, хрипы, судороги, нарушения дыхания, необычные поведенческие отклонения, гипертонус или выраженный мышечный гипотонус.
Кроме того БСБ может развиться у младенцев в сроки от недели до нескольких месяцев после рождения (позднее начало БСБ). Менингит чаще развивается при позднем начале БСБ. Около половины случаев позднего начала БСБ связано с матерью-носительницей стрептококков группы B. У остальных детей источник инфицирования остается неизвестен. Для позднего начала БСБ характерны следующие симптомы: мышечный гипертонус или гипотонус, постоянный плач, лихорадка, отказ от кормления.
Для уточнения причины заболевания проводятся посевы крови, рентгеновское обследование и другие тесты.
Стрептококки группы B у беременных
Стрептококки группы B являются частью нормальной микрофлоры влагалища и не являются заболеванием, передающимся половым путем. Носительство стрептококков группы B не связано с повышенной сексуальной активностью.
Центр иммунологии и репродукции рекомендует проведение обследование на стрептококк группы B всем беременным женщинам. Первое обследование желательно сделать в первом триместре беременности, особенно если в прошлом были выкидыши или преждевременные роды. Повторное обследование желательно сделать в 35-37 недель беременности. Данное обследование может помочь спасти жизнь Вашему ребенку.
Положительный результат тестов означает, что мать является носительницей стрептококка группы B. Это не означает, что мать болеет стрептококковой болезнью, или что ее ребенок обязательно заболеет. Положительный результат теста поможет врачу и беременной женщине правильно спланировать дальнейшее ведение беременности и родов (профилактическое применение антибиотиков). Результаты обследования должны быть готовы к моменту поступления в роддом.
- Положительные результаты обследования на стрептококки группы B;
- БСБ у ребенка после предыдущих родов;
- стрептококки группы B в моче (симптомная или бессимптомная бактериурия);
- разрыв оболочек (подтекание вод) в сроки ранее 18 часов до родов;
- схватки или разрыв оболочек в сроки беременности менее 37 недель;
- лихорадка в родах;
- возраст младше 20 лет.
Профилактика БСБ
Для снижения риска развития БСБ у новорожденных наиболее эффективным оказалось профилактическое назначение антибиотиков роженице. Лучше, если введение антибиотиков начнется не позднее 4-6 часов до родоразрешения. Если женщина относится к группе риска, то чем раньше начнется введение антибиотиков в родах, тем ниже риск развития БСБ.
Для снижения риска развития БСБ рекомендуется профилактическое назначение антибиотиков всем женщином у которых роды начинаются или воды изливаются ранее 37 недель беременности.
Поскольку антибиотики могут оказывать побочное действие, которое в большинстве случаев достаточно слабо выражено, но в редких случаях может быть достаточно серьезным, решение о назначении антибиотиков принимает врач, учитывая баланс положительных и отрицательных факторов применения этих препаратов. Роженица обязательно должна сообщить врачам об аллергических реакциях на антибиотики в прошлом.
Кесарево сечение не снижает риск развития БСБ.
К сожалению, ни одна схема профилактики не эффективна на 100%.
Некоторые женщины, у которых в последствии развивается БСБ не имеют факторов риска. Поэтому мы настоятельно рекомендуем тестировать всех беременных на носительство стрептококков группы B.
Существует ли вакцина против БСБ?
В настоящее время во многих лабораториях проводится работа над созданием вакцины против стрептококков группы B. Можно надеятся, что внедрение такой вакцины в практику поможет спасти многих новорожденных и снизить риск преждевременных родов.
Женщины, у которых в прошлом были проблемы, связанные со стрептококками группы B, должны сообщить об этом врачам женской консультации и роддома. Профилактика БСБ может предотвратить развитие БСБ при последующих беременностях, и дети будут рождаться здоровыми и свободными от стрептококков.
Кормление грудью не является фактором риска передачи стрептококка от матери к ребенку. Женщины-носительницы могут кормить своих детей грудью. Конечно, руки и соски должны быть чистыми.
Профилактика антибиотиками может предотвратить развитие БСБ у 95% женщин-носительниц. Помните об этом!

Описание возбудителя
Это условно-патогенные микроорганизмы шаровидной формы. Они содержатся в организме здорового человека в носоглотке, ротовой полости, ЖКТ. И когда их количество становится чрезмерным, развивается заболевание.
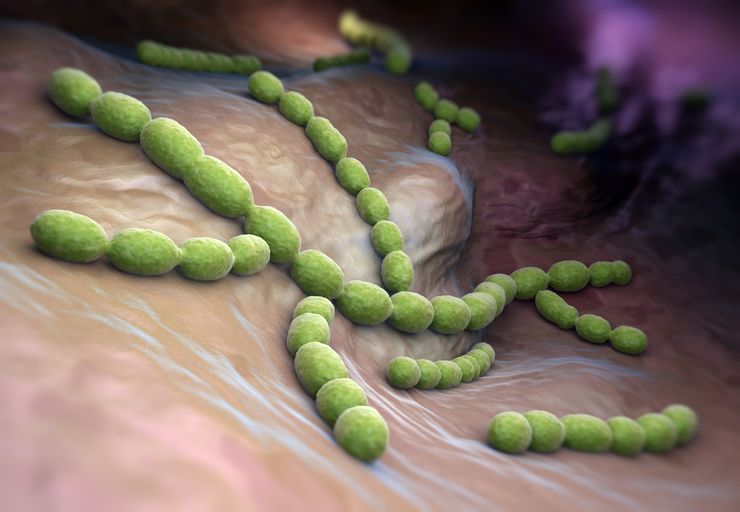
Стрептококк - возбудитель стрептококковой инфекции у детей
Микроорганизм бывает трех видов:
- альфа – вызывает частичное разрушение эритроцитов;
- бета - вызывает полное разрушение эритроцитов;
- негемолитический стрептококк.
У каждого организма на клеточной стенке есть особый антиген. В зависимости от разновидности этого антигена разные группы бактерий имеют свой определенный знак – от A до U.
Для людей являются опасными Streptococcus pyogenes и Streptococcus pneumoniae. Первый может вызвать скарлатину, рожу, тонзиллит. А второй микроорганизм приводит к возникновению пневмонии.
Причины стрептококковой инфекции у детей
Источником инфекции является больной человек. Основной путь передачи – через воздух. Поэтому чаще всего инфекция передается от людей с заболеваниями верхних дыхательных путей и горла – скарлатиной, ангиной. Заражение происходит при близком контакте, а на расстояние более 3 метров инфекция не передается.
Также возможны и другие пути инфицирования. Стрептококк группы A может передаваться с пищей – при попадании в яйца, молоко, мясо и прочие продукты животного происхождения микроорганизм начинает размножаться. Но при температуре выше 60 градусов он погибает, поэтому такие продукты нужно употреблять только в готовом виде.
Иногда инфекция передается контактно-бытовым путем. Она может попасть в организм, если пользоваться одним полотенцем, посудой, зубной щеткой с больным человеком.
Стрептококк группы B вызывает заболевания мочеполовой сферы. У взрослых он передается при половых контактах, а ребенок может быть инфицирован во время внутриутробного развития по причине попадания микроорганизма в околоплодные воды. Если до момента родов мать не пролечится, при прохождении через родовые пути малыш может заразиться. Также причины присоединения стрептококковых инфекций группы B могут быть следующими: послеродовые эндометриты, циститы, проведение кесарева сечения.
В группу риска входят не только дети, но и все люди с ослабленным иммунитетом. Заболевания могут появиться у людей с хроническими патологиями, синдромом иммунодефицита, онкологией.
Симптомы развития стрептококковой инфекции
Симптомы зависят от того, где локализуется инфекция. Стрептококк может вызывать появление таких заболеваний:
- рожистое воспаление. Начинается остро, резко повышается температура тела, наблюдаются признаки интоксикации. Через несколько часов после возникновения первых признаков на коже появляется покраснение. В этом месте она становится отечной, горячей и болезненной при касании. Иногда в области покраснения появляются пузырьки с жидкостью. Они могут лопаться, приводя к образованию болезненных ранок. Это называется буллезной формой рожи. Она характерна для взрослых, а у детей появляется на фоне сниженного иммунитета. Покраснение на поверхности кожи может не проходить до 5-15 дней;
- стрептококковая ангина. Наблюдается повышение температуры тела, озноб, слабость, увеличение шейных лимфоузлов. Имеет место выраженный дискомфорт в горле, который усиливается при глотании. Миндалины отекают, краснеют, на их поверхности появляется гнойный налет. Стрептококковое поражение горла требует проведения немедленной терапии, иначе оно может привести к опасным осложнениям – эндокардиту, ревматизму и прочим;
- скарлатина. Начинается резко с повышения температуры до высоких значений – 38-39 градусов. Через 1-3 сутки появляется мелкая сыпь, которая в основном локализуется на лице, в области паха и живота. Высыпания никогда не появляются в пределах носогубного треугольника. При возникновении таких симптомов ребенка нужно срочно показать педиатру;
- пневмония и бронхит. Заболевание может быть первичным, когда микроорганизм попадает непосредственно в легкие и бронхи. Но иногда он распространяется сюда из горла, если его вовремя не пролечить. Стрептококковая пневмония и бронхит сопровождаются повышением температуры тела, сильным кашлем, снижением работоспособности, вялостью.
Особенно опасны эти заболевания у новорожденных по причине того, что их иммунная система еще очень слаба и не способна бороться с инфекцией. Поэтому стрептококк у них может привести к сепсису и даже летальному исходу.
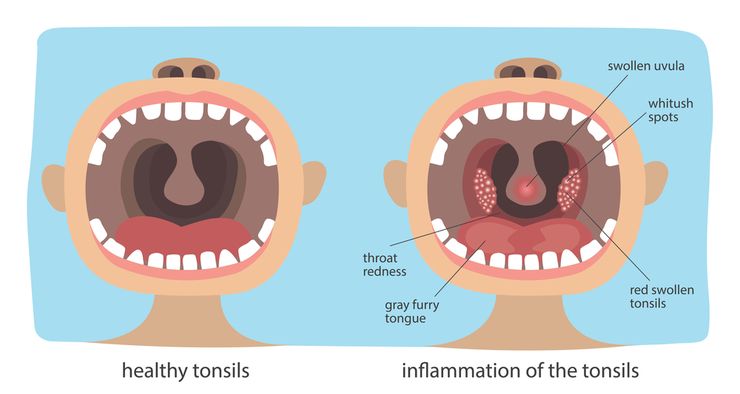
Стрептококковая инфекция в горле
Лечение стрептококковых инфекций
Перед назначением лечения доктор проводит диагностику. Сначала он выслушивает жалобы матери, затем измеряет температуру, осматривает кожу, глотку ребенка. Лабораторная диагностика заключается в исследовании крови, мочи, мазка из носоглотки с целью обнаружения возбудителя инфекции.
После получения результатов анализов будет назначено лечение антибиотиками. Используются препараты группы пенициллинов и цефалоспоринов. Если микроорганизм будет устойчивым к таким антибиотикам или появится аллергия на них, могут быть назначены макролиды и линкозамиды. При инфекции в области носоглотки могут использовать местные антибиотики в форме леденцов для рассасывания, спреев и капель.
Во время лечения нужно соблюдать дозировку. Нельзя прекращать принимать антибиотики сразу после улучшения самочувствия. Курс терапии нужно довести до конца, он должен составлять 5-10 дней.
При температуре выше 38 градусов назначаются жаропонижающие средства. Если она ниже, использовать такие лекарства не нужно, организм справится с ней самостоятельно.
Начинать терапию нужно незамедлительно, сразу после возникновения неприятных симптомов. Иначе могут развиться серьезные осложнения – вторичные поражения органов и систем. Также из-за снижения иммунитета повысится вероятность появления хронических заболеваний.
Профилактические мероприятия
Для профилактики возникновения стрептококковых инфекций необходимо придерживаться таких рекомендаций:
- соблюдать личную гигиену, мыть руки после посещения людных мест, туалета, после контакта с животными и больными людьми;
- при заболевании взрослых членов семьи детям нужно надевать маску на лицо;
- необходимо хорошо мыть посуду, из которой ел больной;
- проходить все плановые осмотры у педиатра;
- следить за питанием ребенка. В рацион необходимо включить свежие фрукты и овощи, нежирные каши и супы. Продукты животного происхождения обязательно подвергать термической обработке;
- в зимнее время рекомендуется давать ребенку витаминные комплексы из аптеки для повышения иммунитета. Перед их покупкой нужно проконсультироваться с педиатром. Также полезно гулять с ребенком;
- одевать малыша по погоде, чтобы избежать переохлаждений или перегревов организма. Они могут привести к снижению иммунитета.
Также необходимо проводить профилактику осложнений, которые могут возникнуть при стрептококковом заражении. Чтобы не развилась хроническая патология и осложнения, курс терапии антибиотиками нужно доводить до конца. Нельзя делать перерывы, а принимать все препараты нужно строго в назначенной дозировке.
Стрептококковые инфекции очень опасны в любом возрасте, но особенно в детском. Они могут привести к серьезным осложнениям. Поэтому нужно своевременно принимать антибактериальные препараты. А для предупреждения заболеваний проводить ряд профилактических мер.
Читайте также:


