Амелобластическая фиброма. Кальцинирующаяся одонтогенная киста.
Добавил пользователь Alex Обновлено: 29.01.2026
Среди них различают доброкачественные и злокачественные опухоли, опухолеподобные поражения и одонтогенные кисты. К доброкачественным относятся амелобластома, амелобластическая фиброма, дентинома, составная и сложная одонтома, фиброма (одонтогенная фиброма), миксома (миксофиброма), цементомы и другие редковстречающиеся опухоли; к злокачественным -- одонтогенная карцинома, одонтогенная саркома. Кроме того, выделяют одонтогенные кисты челюстей.
Амелобластома. Доброкачественная одонтогенная эпителиальная опухоль, способная к инвазивному росту. Развивается внутри кости и по микроструктуре напоминает стадию развития эмалевого органа. Наблюдается преимущественно у лиц среднего возраста, в 80 % случаев поражает нижнюю челюсть в области больших коренных зубов, угла и ветви.
Клинические проявления малохарактерны. Заболевание протекает медленно, в течение нескольких лет, длительное время бессимптомно, иногда выявляется случайно на рентгенограмме или при присоединении воспаления. Постепенно нарастает безболезненная деформация челюсти в виде вздутия. Кожные покровы не изменяются. Со стороны преддверия полости рта определяется сглаженность или выбухание переходной складки, передний край ветви челюсти значительно расширен. Слизистая оболочка в области поражения не отличается по цвету от окружающей. При пальпации выбухающего участка кортикальная пластинка челюсти прогибается, иногда отмечается симптом "пергаментного" хруста, а также флюктуация вследствие отсутствия кости. В некоторых случаях опухоль выходит за пределы челюсти и прорастает в мягкие ткани. Возможно злокачественное перерождение ее, имеется злокачественный аналог.
Рентгенологическая картина характеризуется деструкцией в виде множественных очагов разрежения с четкими границами (поликистозный характер разрежения). Полости различных размеров разделены между собой костными перегородками. Иногда наблюдается монокистозное разрежение. При значительном поражении кортикальная пластинка истончена и в некоторых участках отсутствует. Периостальная реакция не выражена. Иногда в полости находится непрорезавшийся зуб или коронка. Корни зубов в границах опухоли нередко резорбированы.
Диагностика амелобластомы клинико-рентгенологически затруднена вследствие сходства с зубосодержащей и первичной одонтогенными кистами, гигантоклеточной опухолью и амелобластической фибромой.
Для постановки окончательного диагноза требуется морфологическая верификация опухоли. При амелобластоме пунктат, полученный для цитологического исследования, часто, как при одонтогенной кисте, представляет собой прозрачную желтоватого цвета опалесцирующую жидкость с кристаллами холестерина, свободно поступающую в шприц, но отличающуюся от пунктата гигантоклеточной опухоли, в котором обнаруживается кровянистое содержимое (в игле).
Для дифференциальной диагностики амелобластомы от кисты требуется морфологическое исследование биопсийного материала. Проводится, как правило, открытая биопсия с ушиванием раны. При этом материал должен включать не только оболочку опухоли, но и прилегающую костную ткань.
Макроскопически различают кистозную и редко встречающуюся солидную форму амелобластомы. Солидная форма характеризуется разрастанием соединительнотканной стромы опухоли, в которой располагаются мелкие кисты. При кистозной форме в полости амелобластомы обнаруживается жидкость с кристаллами холестерина; оболочка опухоли беловатого цвета, сравнительно плотная, толщиной до 3--4 мм, от кости отделяется труднее, чем при кисте.
Микроскопически опухолевая ткань представлена островками, состоящими из массы звездчатых клеток, окруженных слоем кубических и цилиндрических клеток, и напоминает строение эмалевого органа. В островках довольно часто формируются кисты. Опухолевые клетки вегетируют в подлежащую костную ткань. Различают более 5 вариантов микроструктуры опухоли.
Лечение. Производят резекцию челюсти и, если возможно, осуществляют одномоментную костную пластику. При выскабливании опухоли часто наблюдаются рецидивы.
Прогноз для жизни благоприятный. Удаление опухоли ведет к выздоровлению, однако возможна послеоперационная деформация лица.
Амелобластическая фиброма. Это доброкачественная опухоль, состоящая из пролиферирующего одонтогенного эпителия, окруженного мезодермальной тканью, и по строению напоминающая зубной сосочек, но без одонтобластов. Наблюдается редко, склонна к рецидиву и озлокачествлению с развитием амелобластической фибросаркомы. Опухоль выявляется чаще у молодых людей. Локализуется в основном в нижней челюсти соответственно малым коренным зубам.
Клиническое течение сходно с таковым амелобластомы. Рентгенологически проявляется в виде хорошо ограниченного деструктивного очага, напоминающего кистозное образование, в котором содержатся элементы зубных тканей и даже формирующегося зуба.
Дифференцируют амелобластическую фиброму от амелобластомы, гигантоклеточной опухоли и миксомы.
Для установления диагноза решающее значение имеет морфологическое (цитологическое) исследование пунктата. При затруднениях в диагностике проводят биопсию.
Микроскопически соединительнотканный компонент более клеточный, чем при амелобластоме, эпителиальный компонент сходен с таковым амелобластомы, кисты в нем не образуются.
Лечение заключается в резекции челюсти.
Сложная и составная одонтомы. Одонтомы являются пороком развития зубных тканей. Их деление на сложную и составную чисто условное. В сложной одонтоме обызвествленные зубные ткани расположены хаотично и образуют плотный конгломерат. Составная одонтома содержит отдельные зубоподобные структуры, в которых правильно представлены, как в нормальном зубе, все ткани.
Одонтомы встречаются чаще у лиц молодого возраста и проявляются в период прорезывания зубов. У взрослых они нередко обнаруживаются случайно или при присоединении воспаления. Рост одонтом самоограничен, связан с окончанием формирования и прорезывания зубов.
Клиническая картина. Обычно одонтома проявляется при достижении больших размеров. Происходит деформация челюсти вследствие истончения кости. При дальнейшем росте опухоли перфорируются надкостница и слизистая оболочка над ней, одонтома как бы "прорезается". Нередко такая картина развивается у лиц, пользующихся съемным протезом. При зондировании через дефект слизистой оболочки инструмент упирается в плотную зубоподобную ткань. В месте локализации одонтомы, как правило, отмечается задержка прорезывания зуба. В случае присоединения инфекции заболевание иногда неправильно диагностируют как хронический остеомиелит.
Рентгенограмма одонтомы характерна. Определяется ограниченная гомогенная тень, по плотности напоминающая тень коронки зуба с неровными краями и полоской просветления вокруг нее (капсула). При составной одонтоме тень неоднородна вследствие наличия участков разрежения, соответствующего фиброзным прослойкам между отдельными зубоподобными включениями -- одонтома, как правило, связана с коронкой непрорезавшегося зуба.
Диагностика одонтомы, как правило, не представляет затруднений.
Лечение заключается в удалении одонтомы с капсулой. Операция показана при клинических проявлениях (деформация челюсти, свищи и др.). Небольшая одонтома, бессимптомно протекающая и являющаяся случайной рентгенологической находкой, лечения не требует.
Цементомы развиваются из одонтогенной соединительной ткани, дифференцирующейся в цементную, и интимно связаны с корнем одного или нескольких зубов.
Среди цементом различают доброкачественную цементобластому (истинную цементому), цементирующуюся фиброму, периапикальную цементную дисплазию (периапикальную фиброзную дисплазию) и гигантоформную цементому (семейные множественные цементомы).
Доброкачественная цементобластома (истинная цементома). Эта доброкачественная опухоль характеризуется образованием цементоподобной ткани, в которой определяются различные стадии минерализации. Новообразование чаще локализуется на нижней челюсти в области больших или малых коренных зубов и интимно спаяно с их корнями. Удаление таких зубов ведет к перелому корня, и только при рентгенологическом обследовании выявляется цементома.
Течение опухоли, как правило, бессимптомное. В случае разрушения кортикальной пластинки отмечаются нерезкая болезненность при пальпации и деформация челюсти. Рентгенологически выявляется деструкция костной ткани округлой формы с четкими границами за счет чередования участков разрежения и уплотнения вследствие неравномерной минерализации, окруженная капсулой в виде зоны просветления. Образование как бы исходит из корня зуба, который полностью не сформирован, периододонтальная щель его в области опухоли не определяется.
Макроскопически опухоль представляет собой ткань желто-белого цвета, которая в зависимости от степени минерализации может быть плотной или мягкой, наподобие сыра. Микроскопически опухоль состоит из разной степени минерализованной цементоподобной ткани. Мягкотканный компонент представлен сосудистой плотной фиброзной тканью с наличием остеокластов и больших сильно окрашивающихся клеток с одним ядром.
Лечение хирургическое, заключается в удалении опухоли с капсулой.
Периапикальная цементная дисплазия -- опухолеподобное поражение, при котором нарушается образование цементной ткани, по сущности своей сходное с фиброзной дисплазией кости. Это заболевание встречается редко, поражает диффузно челюсти, вовлекая в процесс не только костную ткань, но и корни групп зубов. Протекает бессимптомно. Часто выявляется случайно при рентгенографическом исследовании либо удалении зуба, осложнившемся переломом корня. На рентгенограмме обнаруживают диффузные деструктивные изменения в виде чередования крупных плотных теней, связанных непосредственно с корнями зубов и по интенсивности соответствующих им, с участками разрежения различной формы и размеров. Корни зубов, расположенных в зоне поражения, не имеют периодонтальной щели. Часть плотных участков, сливаясь между собой, образует конгломераты, некоторые из них располагаются изолированно. Границы плотных очагов не всегда четкие, наблюдается постепенный переход патологической ткани в нормальную костную.
Микроструктура сходна с цементирующейся фибромой. Хирургическое лечение не проводится, рекомендуют наблюдение.
Миксома (миксофиброма). Одонтогенная миксома - доброкачественная опухоль, обладающая местным инвазивным ростом. Она не имеет капсулы и, разрушая кость, прорастает в мягкие ткани. Наблюдается сравнительно быстрый рост опухоли за счет накопления слизистого вещества. Часто рецидивирует, не метастазирует. Наблюдается преимущественно у лиц молодого и среднего возраста.
Клинические проявления нехарактерны. Отмечается безболезненное выбухание челюсти в месте локализации опухоли. Зубы в границах новообразования могут быть подвижными и смещаться, корни могут рассасываться. Кожные покровы и слизистая оболочка не изменяются. На рентгенограмме определяется деструкция кости в виде мелких ячеистых образований, разделенных костными перегородками (вид "мыльных пузырей").
Дифференциальная диагностика осуществляется с амелобластомой, гигантоклеточной опухолью. Диагноз подтверждается морфологическим исследованием.
Макроскопически опухолевая ткань сероватого цвета, мягкой консистенции со слизеподобным компонентом. Микроскопически она состоит из округлых и угловатых клеток, лежащих в миксоидной строме. Часто в миксоме присутствуют другие соединительнотканные компоненты, в таких случаях опухоль носит название миксофибромы, миксохондромы и др.
Органоспецифические одонтогенные опухоли
Гистогенез опухолей этой группы связан с одонтогенным аппаратом: эмалевым органом (эктодермального происхождения) и зубным сосочком (мезенхимального происхождения). Как известно, из эмалевого органа формируется эмаль зуба, из сосочка - одонтобласты, дентин, цемент, пульпа зуба. Одонтогенные опухоли являются редкими, но чрезвычайно разнообразными по своей структуре. Это внутричелюстные опухоли. Развитие их сопровождается деформацией и деструкцией костной ткани даже в случае доброкачественных вариантов, которые составляют основную массу опухолей этой группы. Опухоли могут прорастать в полость рта, сопровождаться спонтанными переломами челюстей. Гистологически выделяют группы опухолей, связанных с одонтогенным эпителием, одонтогенной мезенхимой и имеющих смешанный генез.
К опухолям, гистогенетически связанным с одонтогенным эпителием, относятся амелобластома, аденоматоидная опухоль и одонтогенные карциномы.
Амелобластома (адамантинома, многокамерная кистома, пролиферирующая челюстная киста, центральная парадентарная кистома, кистоаденома адамантинум и др) - доброкачественная опухоль с выраженным местным деструирующим ростом. Это самая частая форма одонтогенной опухоли. Для нее типичным является многоочаговая деструкция кости челюсти.
Локализация. Более чем в 80 % случаев опухоль локализуется в нижней челюсти, в области ее угла или моляров. Не более 10 % опухолей может локализоваться в области резцов.
Эпидемиология. Мужчины и женщины поражаются с одинаковой частотой. Опухоль чаще всего проявляется в возрасте 40 - 50 лет, но иногда бывает в более молодом возрасте, у детей и у стариков.
Патогенез. Гистологическое разнообразие адамантином, нахождение в них эмали свидетельствует, с одной стороны, об их происхождении из эпителиальных остатков (островков) Маляссе в периодонте и кости челюстей, с другой стороны, - из эпителия эмалевого органа зубного зачатка.
Характер роста. Растет опухоль безболезненно, медленно, в течение нескольких лет. При нагноении у них появляются признаки воспалительного процесса, что нередко приводит к ошибочной диагностике абсцесса или флегмоны. По мере роста опухоли могут смещаться и расшатываться зубы, что ведет к нарушению акта жевания.
Макроскопическая характеристика. В ранних стадиях опухоль имеет гладкую или слегка неровную, бугристую поверхность, плотную консистенцию, на разрезе - белесоватого цвета, иногда с буроватыми включениями. Позднее появляются признаки кистообразования (флуктуация, очаги пергаментного хруста), истончение и побледнение кожи над опухолью и даже изъязвление над местами наиболее выраженных костных выпячиваний.
Микроскопическая характеристика. Гистологически выделяют 5 типов опухоли: фолликулярная, плексиформная (сетевидная), акантоматозная, базально-клеточная и гранулярно-клеточная. Наиболее частыми встречается фолликулярная и плексиформная амелобластома.
Фолликулярная амелобластома -- состоит из центральной части, состоящей из полигональных, звездчатых овальных клеток, образующих сеть, и островков округлой или неправильной формы, окруженных одонтогенным цилиндрическим или кубическим эпителием. В результате дистрофических процессов в пределах островков нередко образуются кисты. Гистологическая структура этой формы амелобластомы напоминает строение эмалевого органа.
Плексиформная форма состоит из сети тяжей одонтогенного эпителия с причудливым ветвлением. Довольно часто в одной опухоли могут встречаться различные гистологические варианты строения.
При акантоматозной форме в пределах островков опухолевых клеток отмечается эпидермоидная метаплазия с образованием кератина. Базально-клеточная форма амелобластомы напоминает базально-клеточный рак. При гранулярно-клеточной форме эпителий содержит большое число ацидофильных гранул.
Диагностика. В диагностике огромное значение придают рентгенографии. Для амелобластомы характерно наличие округлых полостей различной величины, разделенных тонкими костными перегородками. Полости могут соприкасаться, накладываться и сливаться одна с другой. Амелобластому следует дифференцировать с одонтогенной кистой, остеобластокластомой, внутрикостной гемангиомой, саркомой, раком.
Амелобластическая фиброма состоит из островков пролиферирующего одонтогенного эпителия и рыхлой, напоминающей ткань зубного сосочка, соединительной ткани. Эта опухоль встречается в детском и молодом возрасте и локализуется в области премоляров.
Аденоматоидная одонтогенная опухоль (аденоамелобластома) выделена в самостоятельную форму из амелобластом и составляет около 4% всех одонтогенных опухолей
Эпидемиология. Встречается преимущественно во второй декаде жизни одинаково часто у лиц женского и мужского пола.
Локализация. Чаще всего развивается в верхней челюсти в области клыков и премоляров. Нижняя челюсть поражается в 2 раза реже.
Патогенез. Развитие опухоли часто связано с непрорезавшимся зубом и может как рентгенологически, так и макроскопически напоминать кисту прорезывания.
Макроскопическая характеристика. Выглядит как многокамерная киста с утолщенными стенками и перегородками, с включениями твердых тканей.
Микроскопическая характеристика. Состоит железисто-подобных структур, образованных кубическим эпителием. Эпителий кое-где формирует тяжи, кольцевидные структуры или лежит солидными островками.
В просвете части железисто- подобных структур обнаруживается оксифильный материал, напоминающий дентин и дающий ШИК- положительную реакцию. В части случаев наблюдается обызвествление.
Кальцинирующая одонтогенная киста - опухолеподобное поражение одонтогенной природы, развивающееся, как полагают из редуцированного эмалевого органа.
Эпидемиология. Встречается преимущественно у лиц (одинаково часто женского и мужского пола) в возрасте 30- 40 лет.
Локализация. Как правило, локализуется в области премоляров, часто связана с непрорезавшимся зубом.
Характер роста. Способна к местно-деструирующему росту.
Макроскопическая характеристика. Представляет собой полость с неравномерно утолщенной оболочкой, на которой обнаруживаются наложения бугристых буроватых масс.
Микроскопическая характеристика. Оболочка кисты выстлана многослойным плоским эпителием, базальный слой которого представлен цилиндрическими клетками. Характерной чертой кальцинирующей одонтотогенной кисты является скопление в эпителии клеток- «теней», которые часто подвергаются обызвествлению. Иногда под эителием располагается слой диспластического дентина.
Дифференциальная диагностика должна проводиться со сложной одонтомой и амелобластической фиброодонтомой.
Дентинома - очень редкая доброкачественная одонтогенная опухоль, состоящая из тяжей одонтогенного эпителия, располагающихся в незрелой соединительной ткани с признаками образования диспластического дентина. На рентгенограммах представляет собой хорошо ограниченное разрежение костной ткани.
Амелобластическая фиброодонтома - опухоль из группы сложных одонтом, возникающая в молодом возрасте. Гистологически имеет сходство с амелобластической фибромой, но содержит дентин и эмаль.Эпителий не образует типичных комплексов амелобластомы; мезенхимный компонент напоминает ткань зубного сосочка.
Одонтоамелобластома - весьма редкое новообразование, имеющее в своем составе островки одонтогенного эпителия как в амелобластоме, но, кроме этого, островки эмали и дентина, которые иногда напоминают зачаток зуба. Как и амелобластома, обладает местно-деструирующим ростом.
Одонтома - новообразование в челюстных костях, рассматривающееся как порок развития - гамартома. Клинически различают мягкие и твердые одонтомы. Мягкие одонтомы встречаются редко и являются ранней стадией образования твердой одонтомы.
Эпидемиология. Встречаются одонтомы приблизительно одинаково часто как у мужчин, так и у женщин. Появляются обычно в молодом возрасте, хотя иногда описываются случаи позднего выявления.
Локализация. Мягкие одонтомы локализуются на обеих челюстях, обычно в области больших коренных зубов. Твердые одонтомы чаще возникают в области угла и прилежащих к нему участках ветви и тела нижней челюсти. Часто развитие одонтом связано с отсутствием зубов и деформацией челюсти.
Характер роста. Наиболее часто развивается в период формирования постоянных зубов. Растет медленно. Для мягких одонтом нередко характерен инфильтрирующий рост. Твердые одонтомы - доброкачественные образования с медленным экспансивным ростом.
Макроскопическая характеристика. мягкие одонтомы на разрезе представляют собой мягкую, почти гомогенную ткань сероватого цвета, с отчетливо определяющимися более плотными прослойками и тяжами белого цвета, иногда могут наблюдаться мелкие плотные петрифицированные очаги или зачатки зуба.
Размеры и макроскопическая картина одонтом разнообразная: от небольших образований, напоминающих недоразвитый или деформированный зуб, до массивных конгломератов, состоящих из нескольких зубоподобных образований, легко разделяющихся или плотно спаянных. Как правило, опухоли имеют толстую фиброзную капсулу. Иногда содержат кисты, заполненные светлой жидкостью.
Микроскопическая характеристика. В мягких одонтомах микроскопически среди нежной ретикулярной, иногда мезенхимоподобной ткани, напоминающей ткань зубного сосочка на ранних стадиях развития зуба, определяются эпителиальные образования различной формы и строения (тяжи из однородных или полигональных эпителиальных клеток, или с вытянутыми цилиндрическими клетками). Эпителиальные тяжи иногда граничат с узкой гомогенной полосой остеоподобной белковой субстанции, похожей на предентин. Иногда в мягкой одонтоме может наблюдаться относительно высокая степень дифференциации клеточных элементов и образование дентиноподобной, цементоподобной и эмалеподобной субстанций.
В зависимости от структуры среди твердых одонтом различают сложную (комплексную), простую, кистозную одонтомы. В свою очередь сложные одонтомы бывают смешанными и составными.
Простая твердая одонтома представлена тканями одного зуба, смешанными в различных сочетаниях.
Сложная смешанная одонтома состоит из зубных тканей: эмали, дентина, пульпы, хаотично расположенных относительно друг друга. Небольшие островки эмали могут быть включены в обширные зоны дентина или цемента. Среди обызвествленных масс встречаются участки соединительной ткани с островками одонтогенного эпителия. Отдельные зубы сформированы правильно и содержат полость с пульпой.
Сложная составная одонтома представляет собой большое количество (иногда до 200) спаянных между собой мелких зубоподобных образований (деформированных зубов, где эмаль, дентин и пульпа по топографии напоминают строение обычных зубов.
Прогноз. Присутствие в мягких одонтомах низкодифференцированных соединительно-тканных клеток определяет возможность малигнизации и развития злокачественных опухолей типа одонтосарком. Для твердых одонтом прогноз благоприятный.
Фиброма (одонтогенная фиброма) в отличие от амелобластической построена из островков неактивного одонтогенного эпителия и зрелой соединительной ткани.
Эпидемиология. Составляет около 3% всех одонтогенных опухолей. Встречается чаще у детей.
Патогенез. У детей источником фибромы может служить дифференцированная соединительная ткань, происходящая из эмбриональной мезенхимы зубного бугорка, или ткань фолликула зуба. У взрослых опухоль развивается из периодонтальных тканей. Опухоль часто связана с непрорезавшимся зубом.
Локализация. Типично развитие опухоли в нижней челюсти.
Макроскопическая характеристика. Характерно вздутие челюсти. На разрезе обнаруживается серовато-белая плотноэластическая ткань с мелкими полостями и участками миксоматозного вида, встречаются сформированные зубы или их конгломераты.
Микроскопическая характеристика. В соединительнотканной массе определяются включения одонтогенного эпителия в виде редких тяжей, мелких островков, состоящих из одонородных овально-круглых клеток. Эти включения могут быть в форме небольших гроздеподобных одиночных комплексов, в центре которых заметно разрежение клеточных элементов. Иногда строение одонтогенных фибром имеет некоторое сходство со строением ткани пульпы зуба.
Миксома (миксофиброма) - опухоль, гистогенетически связанная с одонтогенной фибромой.
Эпидемиология. Обычно обнаруживается в возрасте 10- 30 лет
Локализация. Значительно чаще выявляется в нижней, чем в верхней, челюсти.
Характер роста. Рост опухоли - местный деструирующий, может быть быстрым, что зависит, вероятно, от увеличения основного мукоидного вещества.
Макроскопическая характеристика. Имеет вид узла без четких границ, состоящего из желтовато-белой слизистой ткани, не всегда имеет капсулу.
Микроскопическая характеристика. В отличие от миксомы другой локализации содержит в мукоидной строме тяжи неактивного одонтогенного эпителия - клеток звездчатой формы с анастомозирующими отростками; кое-где встречаются пучки коллагеновых волокон, иногда с явлениями гиалиноза. Изредка в опухоли выявляются мелкие островки одонтогенного эпителия, местами окруженного гиалинизированной стромой.
Прогноз. Возможно рецидивирование, что обусловлено неполным удалением опухоли при операции кюретажа в связи с отсутствием в ней капсулы.
Цементома - это большая группа доброкачественных опухолей с плохо разграниченными характеристиками, основной чертой которых является наличие цементоподобной ткани с большей или меньшей степенью минерализации. В эту группу входят доброкачественная цементобластома, цементирующая фиброма, периапикальная цементодисплазия и гигантоформная цементома (семейные множественные цементомы).
Эпидемиология. Встречаются чаще в возрасте 10- 20 лет, реже - на 4-ом десятилетии.
Локализация. Цементомы почти всегда связаны с зубами. Локализуются преимущественно в нижней челюсти, в области премоляров и нижних резцов.
Характер роста. Растут медленно.
Макроскопическая характеристика. На разрезе опухоли определяется дольчатая плотная эластическая ткань с мелкими кальцинатами, либо ткань, соответствующая слабоминерализованной ткани; встречаются и более плотные участки.
Микроскопическая характеристика. Доброкачественная цементобластома образована цементоподобной тканью в виде причудливо переплетающихся комплексов со следами перестройки и линий склеивани. Опухоль часто обнаруживается около корня премоляра или моляра обычно на нижней челюсти. Ткань опухоли может быть спаяна с корнями зуба.
Цементирующая фиброма - опухоль, в которой среди фиброзной ткани имеются округлые и дольчатые, интенсивно базофильные массы цементоподобной ткани. В начальных стадиях эти образования мелкие, лежат изолированно, в последующем они могут сливаться в довольно крупные конгломераты.
Периапикальная цементодисплазия развивается, как правило, в области верхушек корней нижних резцов. На ранних стадиях гистологически сходна с цементирующей фибромой, в последующем в ней образуются более плотные участки грубоволокнистой ткани.
Редко встречается гигантоформная цементома, которая может носить множественный характер и является наследственным страданием. Характеризуется образованием в различных отделах челюстей масс интенсивно обезыствленного почти бесклеточного цементоподобного вещества.
Прогноз. За исключением доброкачественной цементобластомы цементомы часто рецидивируют.
Амелобластическая фиброма. Кальцинирующаяся одонтогенная киста.
Амелобластическая фиброма. Кальцинирующаяся одонтогенная киста.
Амелобластическая фиброма выделена в самостоятельную форму одонтогенных опухолей из группы новообразований, обозначавшихся до недавнего времени как «мягкая одонтома». Из той же группы выделена и одонтогеиная фиброма. Опухоль наиболее часто встречается у детей, очень редко выявляется у лиц старше 21 года. Преимущественная локализация — нижняя челюсть, особенно область премоляров к моляров. Несколько чаще наблюдается у мальчиков.
Рентгенологически опухоль неотличима от однокамерной амелобластомы — обнаруживается разрежение костной ткани с четкими границами.
Макроскопически челюсть деформирована, часто отсутствует несколько зубов. На разрезе в очаге поражения видна мягкоэластическая ткань серовато-белого цвета.
Микроскопически опухоль представлена островками и тяжами одонтогенного эпителия, располагающегося в клеточно-волокнистой ткани, напоминающей ткань зубного сосочка в зачатке. Эпителиальные островки могут быть разной величины, иногда в центре комплексов отмечается ретикулироваиие эпителия, но кисты встречаются очень редко. По периферии комплексы ограничены цилиндрическими или кубическими клетками либо эпителий образует переплетающиеся между собой тяжи из двух рядов клеток кубической формы. Соединительнотканный компонент опухоли содержит большее количество клеток, чем в амелобластоме. Клетки округлые или удлиненные, лежат между нежными пучками коллагена. Иногда вокруг эпителиальных комплексов определяется нередко гиалинизированная бесклеточная гомогенная зона. Однако элементы твердых тканей зубов не обнаруживаются.

Амелобластическая фиброма
Аденоматоидная одонтогенная опухоль (аденоамелобластома) выделена в самостоятельную форму из амелобластом и составляет около 4% всех одонтогенных опухолей. Встречается преимущественно на втором десятилетии жизни одинаково часто у лиц женского и мужского пола. Излюбленная локализация — область клыков н премоляров верхней челюсти. Нижняя челюсть поражается в 2 раза реже. Часто связана с непрорезавшимся зубом и может как рентгенологически, так и макроскопически напоминать кнсту прорезывания. Диагностически важной особенностью является наличие в опухоли кальцинированных твердых тканей зуба.
Макроскопически выглядит как многокамерная киста с утолщенными стенками к перегородками, с включениями твердых тканей.
Микроскопически построена из железисто-подобных структур, образованных кубическим эпителием. Эпителий кое-где формирует тяжи, кольцевидные структуры нли лежит солидными островками. В просвете части железисто-подобных структур обнаруживается оксифильный материал, напоминающий дентин и дающий ШИК-положительную реакцию. В части случаев отмечается выраженное обызвествление.
Кальцинирующаяся одонтогенная киста. Опухолеподобное поражение одонтогенной природы, выделено впервые J. J. Pindborg (1958). Считают, что кальцинирующаяся одонтогеиная киста возникает из редуцированного эмалевого органа. Типична для 4-го десятилетия жизни. Локализуется в области премоляров, часто связана с непрорезавшнмся зубом; способна к местно-деструирующему росту, в связи с чем описывается в разделе опухолей.
Рентгенологически просветление с четкими контурами, на фоне которою видны участки интенсивною затемнения кальцинаты. Макроскопически выявляется полость с неравномерно утолщенной оболочкой, на которой обнаруживаются наложения бугристых буроватых масс.
Микроскопически киста выстлана пластом многослойного плоского эпигелия с четко определяемым базальным слоем из цилиндрических клеток. В эпителиальном пласте иногда намечается регикулирование, что напоминает ачелобластому в связи с этим кисту ранее рассматривали как атипичную амелобластому. Наиболее характерной чертой новообразования являются скопления в эпителии клеток-теней, напоминающих таковые в обызвествляющейся эпителиоме Малерба, часто клетки тени подвергаются обызвествлению. Иногда под эпителием располагается слой диспластического дентина. Весь комплекс описанных изменений может наблюдаться и при сложной одонтоме или напоминать ткани амелобластической фиброодонтомы. Для дифференцирования клеток-теней от других оксифильиых масс могут быть испальзованы окраска по Ван-Гизону или флуоресценция с родамином, которые позволяют установить, что эти клетки относятся к ороговевающим. Очень редко в эпителии кисты содержится меланинонодобное вещество.
Дентинома очень редкая доброкачественная одонтогенная опухоль, состоящая из тяжей одонтогенного эпителия, располагающихся в незрелой со единительной ткани с признаками образования диспластического дентина.
Амелобластическая фиброодонтома опухоль из группы сложных одонтом, которая состоит из участков, имеющих строение амелобластическои фибромы и отложений дентина и эмали. Эпителий не образует типичных комплексов амелобластомы. Мезенхимный компонент напоминает ткань зубною сосочка.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Амелобластная фиброма с кальцифицирующей кистой у ребенка 8 лет
Амелобластные фибромы (АФ) являются новообразованиями одонтогенного эпителия и мезенхимальных тканей, и классифицируются как смешанные одонтогенные опухоли. Другие смешанные одонтогенные поражения, такие как амелобластные фибродонтомы и одонтомы, имеют некоторые клинические, рентгенологические и гистологические сходства с АФ. Данное новообразование встречается редко и составляет примерно 1,5–4,5% всех одонтогенных опухолей [Regezi с соавт., 1978; Cohen и Bhattacharya, 2004; Philipsen с соавт., 1997; Cargini, 2012].
Эти поражения считаются опухолями детского и подросткового возраста и практически всегда возникают в первом и втором десятилетиях жизни [Slootweg, 1981]. Было отмечено небольшое преобладание пациентов мужского пола [Philipsen с соавт., 1997; Slootweg, 1981]. Наиболее распространенным местом для опухоли является дистальный отдел нижней челюсти, за ним следует дистальный отдел верхней челюсти. Пораженный зуб может быть связан с опухолью примерно в 75% случаев [Cohen и Bhattacharya, 2004; Philipsen с соавт., 1997; Trodahl, 1972; Nasim, 2015].
Поскольку АФ может потенциально содержать различные типы тканей, которые могут повлиять на окончательный диагноз, необходимо удалить опухоль, сохранив ее целостность для точного гистологического исследования. Этим принципом следует руководствоваться также в том случае, если рентгенологически очаг поражения имеет большую протяженность. Клинический случай, приведенный ниже, показывает правильный терапевтический подход, в соответствии с принципами онкологического лечения этой редкой патологии у детей.
Клинический случай
Пациентка, 8 лет, в декабре 2015 года была госпитализирована в Отделение челюстно-лицевой хирургии Университета Л’Акуила при Городской больнице Сан-Сальваторе, из-за отека в области преддверья на верхней челюсти справа. Клиническое обследование выявило отсутствие постоянного верхнего правого первого моляра. Рентгенограмма показала контрастную область в правой верхнечелюстной пазухе и смещение первого моляра в дистальном отделе верхней челюсти (рис. 1) .
Первоначально пациентка была направлена к нам для ортодонтического лечения с проведением небного расширения, с целью вытянуть ретенированный зуб [Tecco с соавт., 2007]. Но пациентка указала на боль в дистальном отделе нижней челюсти, которая первоначально трактовалась как боль в височно-нижнечелюстном суставе [Cianetti с соавт., 2017]. Затем была назначена компьютерная томография. КТ-срезы показали образование на верхней челюсти, которое в значительной степени занимало правую верхнечелюстную пазуху, и простиралось в крыловидно-верхнечелюстную ямку с серьезной деформацией стенок верхней челюсти (рис. 2) . Первоначально предполагалось, что это образование является воспалительной гранулемой [Tecco с соавт., 2018].
Пациентка была прооперирована под общим наркозом. Поражение энуклеировали пероральным доступом с помощью оптических инструментов. Образец был отправлен на гистопатологическое исследование. Макроскопическое исследование показало плотно-кистозное образование размером 3х1,7х1,2 см (рис. 3) . Твердая часть образования была белой, в то время как кистозная часть была коричнево-белой. Твердая часть размером 1,5х0,6х0,3 см содержала коричневатое полиповидное образование. Постоянный первый моляр также был удален (рис. 4, 5) .
Гистологическая характеристика
Гистологические срезы ткани, погруженной в парафин, имели толщину 4 мкм. Они были окрашены гематоксилином и эозином, а также Конго красным.
В твердой части поражения обнаружена клеточная миксоидная строма, напоминающая примитивный зубной сосочек, смешанная с многочисленными островками амелобластного эпителия, состоящего из взаимосвязанных нитей, островков и тяжей пролиферирующего одонтогенного эпителия, внутри плотной коллагеновой стромы. Тяжи в основном имели столбчатые или кубовидные клетки, расположенные по две. Периферический слой клеток показал обратную ядерную полярность и отчетливую базальную мембрану, характерную для АФ.
Были также отложения дентиноидной ткани, прилегающие к эпителиальной выстилке. В пределах примитивного зубного сосочка наблюдались эмалевые органоподобные эпителиальные островки, которые характеризуются как амелобластная фибродонтома (АФД).
Массы мертвых клеток (МК) также наблюдались в пределах амелобластного эпителия, в области АФ. Мертвые клетки — это бледные энуклеированные клетки, с однородной эозинофильной цитоплазмой и с очень четкой центральной областью, вместо базофильного ядра. Кальцификация, по-видимому, происходит в задней части МК. Только несколько одонтогенных и неодонтогенных опухолей демонстрируют присутствие этих МК в качестве характерной черты. МК типичны для кальцифицирующих одонтогенных кист (КОК), которые обычно связаны с другими одонтогенными опухолями, в основном одонтомой, и редко с АФ. Микроскопически КОК состоит из многочисленных многогранных масс эпителиальных клеток, с четко выраженным слоем столбчатых клеток, с характерной круговой кальцификацией.
Окончательный микроскопический диагноз представлял собой смешанную одонтогенную опухоль, большую часть которой можно охарактеризовать как амелобластную фиброму, с наличием участков представленных мертвыми клетками и следами амелобластной фибродонтомы. Часть гистологических срезов содержали только ткань АФ с участками КОК.
Иммуногистохимическая характеристика
Иммуногистохимическое исследование проводили с использованием системы обнаружения EnVision FLEX и Dako, с автостейнером Link 48 и иммуностейнером Dako (Agilent Technologies). Срезы обезвоживали и обрабатывали при рН6 или 9, температуре 97°С, в течение 15 минут в термостатической ванне (PT Link Dako). Наконец, срезы охлаждали в Tris (EnVision FLEX Wash Buffer) и вводили в иммуностайнер, а затем подвергали компьютеризированному циклу обработки. Затем они были окрашены гематоксилином Карацци, промыты в воде и обезвожены.
Для подтверждения гистологического диагноза использовали следующие маркеры: CK14, CK19, CD138, Ki67, S-100, GFAP, CK5-6, коллаген IV, p63, EGFR и p53. Результаты иммуногистохимического окрашивания были следующими:
- CK14: сильное окрашивание наблюдалось в эпителии АФ, а также в элементах КОК (рис. 6) ;
- CK19: окрашивание наблюдалось в эпителиальных элементах АФ, но CK19 был более сильно выражен в элементах КОК (рис. 7) ;
- CD138: этот маркер также известен как Синдекан-1. Сильное окрашивание наблюдалось в эпителиальных элементах АФ, а также в элементах КОК;
- Ki67: экспрессия этого маркера была положительной примерно в 1% амелобластных клеток и элементов КОК. Слабая экспрессия этого маркера указывала на низкую пролиферативную скорость, дополнительно обосновывая доброкачественный характер;
- S-100: сильное окрашивание этого маркера обычно наблюдается в клетках Лангерганса и Шванна. В очаге поражения было несколько S-100 положительных клеток в очагах эпителиальных компонентов, как в области АФД, так и в области АФ;
- GFAP (глиальный фибриллярный кислый белок): окрашивание не выявлено (отрицательная экспрессия);
- CK5-6: сильное окрашивание было в эпителиальных элементах АФ, а также в элементах КОК (рис. 8) ;
- Collagen IV: положительное окрашивание;
- p63: чрезвычайно сильное окрашивание было в эпителиальных элементах АФ, меньшее окрашивание было в элементах КОК;
- EGFR: сильное окрашивание наблюдается в эпителиальных элементах и элементах КОК;
- p53: окрашивание не выявлено (отрицательная экспрессия).
В данной статье представлен правильный терапевтический подход в соответствии с принципами онкологического лечения редкой патологии у пациентов детского возраста и данными гистологической и иммуногистохимической характеристик.
АФ обычно считается истинной смешанной одонтогенной опухолью, в которой как эпителиальные, так и эктомезенхимальные компоненты являются неопластическими. Действительно, эти образования показывают истинные неопластические особенности по отношению к другим смешанным одонтогенным опухолям, которые лучше классифицируются как гамартомы и, в отличие от АФ, имеют мало шансов на рецидив или злокачественную трансформацию [Slootweg, 1981; Nelson и Folk, 2009].
В пределах наших знаний, появление мертвых клеток в АФ, как и в КОК, является еще более редким событием: в международной литературе есть только семь случаев, в которых мертвые клетки встречаются в АФ, но все эти ранее сообщенные случаи были связаны с типичными КОК [Arora с соавт., 2015]. В данном случае очаговые зоны дифференцировки МК наблюдаются в пределах неопластического эпителия, в зоне АФ. Очаг поражения, описанный в нашем случае, был в основном солидным, с характерными признаками АФ. Кроме того, в нескольких областях был обнаружен амелобластный эпителий с признаками мертвых клеток и кальцификатами.
В литературе сообщается об уникальном случае у ребенка, 3,5 года, с солидным поражением, которое включало одонтогенные нити эпителия, островки и миксоидную эктомезенхиму, с очаговыми областями дифференцировки МК и кальцификации, связанными с неопластическим эпителием [Arora с соавт., 2015]. Сравнение иммуноистохимического окрашивания зон АФ и КОК показало, что маркер p63 вызывал чрезвычайно сильное окрашивание в эпителиальных элементах АФ, а более низкая степень окрашивания была в элементах КОК. В слизистой оболочке полости рта человека р63 в основном ограничивается базальным и пара-базальным слоями нормального эпителия [Gonçalves с соавт., 2012]. Поскольку одонтогенные кистозные поражения в основном имеют эпителиальное происхождение, белок p63 может быть сильно выражен во время их роста и прогрессирования, что указывает на сохранение и целостность кистозной одонтогенной эпителиальной выстилки и, таким образом, способствует сохранению поражения.
Ближайшие события
Остается неизвестным, развиваются ли вторично те КОК, которые имеют признаки других одонтогенных опухолей, или они сами являются вторичными явлениями в ранее существовавших одонтогенных опухолях [Arora с соавт., 2015]. В нашем случае более низкое окрашивание маркера p63 в элементах КОК, по-видимому, указывает на то, что это вторичное явление по отношению к ранее существовавшей одонтогенной опухоли.
Для того, чтобы в дальнейшем охарактеризовать поражения, следующие маркеры были использованы для иммуногистохимического исследования: CK14, CK19, CD138, Ki67, S-100, GFAP, CK5-6, Collagen IV, EGFR и p53. Цитокератин 14 и 19 окрашивают одонтогенный эпителий на всех стадиях развития зубов, включая фазы зубной пластинки и звездчатого ретикулума, хотя Цитокератин 19 более заметен на поздней стадии развития зубов [Crivelini с соавт., 2003; Домингес с соавт., 2000]. Таким образом, сильная экспрессия, которую мы обнаружили для CK14 и CK19 в эпителиальных клетках, подтвердила одонтогенную природу поражения. Маркер CD138 (также известный как Синдекан-1) в нашем случае показал сильное окрашивание эпителиальных элементов АФ, а также элементов КОК. Положительная экспрессия Синдекана-1 часто встречается в эпителии эмали во время созревания, и является общей чертой как стромальных клеток, так и внеклеточного матрикса, в то время как отсутствие экспрессии Синдекана-1 в стромальных клетках и внеклеточном матриксе можно рассматривать как критический фактор для канцерогенеза и локальной инвазивности внутрикостных амелобластом [Leocata с соавт., 2007].
Слабая экспрессия Ki67 в нашем поражении указывала на низкую скорость пролиферации этой опухоли, что подтверждает ее доброкачественную природу [Sano с соавт., 1998]. В очагах эпителиальных компонентов как в области АФД, так и в области АФ было несколько маркер-положительных клеток S-100, в то время как мезенхимальные клетки, характеризующиеся дендритной или веретенообразной формой, были положительными для белка S-100, как в области АФД, так и в области АФ [Takeda с соавт., 2000]. Сильное окрашивание этого маркера обычно наблюдается в клетках Лангерганса и Шванна. Положительное окрашивание для маркера GFAP наблюдалось только в эпителиальной мезенхимальной ткани, что свидетельствует о формировании незрелого дентина. Это наблюдалось в различном количестве оххваченных клеток в АФД. В АФ не было обнаружено GFAP-положительных клеток [Heikinheimo с соавт., 1992].
Однако окрашивание GFAP было отрицательным в других мезенхимальных и эпителиальных тканях. В нашем поражении положительное окрашивание было выражено для Collagen IV. Коллаген IV типа — один из компонентов базальной мембраны, которая является организованным внеклеточным матриксом, разделяющим эпителий и смежную строму соединительной ткани. Отсутствие или разрыв базальной мембраны коррелирует с агрессивным поведением опухолей. Согласно Heikinheimo с соавт. [1992], отсутствие ламинина и коллагена IV типа в базальной мембране и присутствие фибронектина, содержащего онкофетальный домен во внеклеточном матриксе амелобластомы, может коррелировать с их агрессивным поведением.
Рецептор эпидермального фактора роста (маркер EGFR) локализован на поверхностных мембранах многих типов клеток и в основном участвует в пролиферации клеток [Vered с соавт., 2003]. EGFR часто присутствует в эпителиальных элементах зародыша зуба человека, а также в кистозных одонтогенных поражениях и одонтогенных опухолях, что предполагает его участие в нормальном одонтогенезе и развитии этих поражений [Li с соавт., 1997; Tanikawa и соавт., 1999].
В нашем случае окрашивание для маркера р53 не было выявлено. Некоторые исследования связывали инфекцию высокого риска ВПЧ-16 (HR-HPV16) с чрезмерной экспрессией или мутацией гена p53 при раке полости рта [Cutilli с соавт. 2016; Cutilli и соавт., 2016(б)]. Опухоль КОК, также известная как опухоль Пиндборга, характеризующаяся наличием амилоидной ткани, в нашем случае не была обнаружена. Клиническое, патологическое и биологическое поведение АФ требует особого внимания, особенно когда это касается детей. Радикальное хирургическое иссечение с удалением пораженных зубов является методом выбора.
Частота повторения варьируется среди источников, но считается низкой [Leider с соавт., 1992; Altini и соавт., 1985]. Однако, возможность злокачественной трансформации АФ в амелобластную фибросаркому хорошо документирована [Leider с соавт., 1992; Altini и соавт., 1985]. По этой причине регулярное наблюдение является обязательным. Очаг поражения может быть удален путем радикальной энуклеации, энуклеации со стерилизацией костных краев с помощью химических веществ (жидкий азот и др.) или механически (бор).
Томмазо Кутилли, Отделение челюстно-лицевой хирургии, Городская больница Сан-Сальваторе, Л’Акуила, Италия
T. Cutilli, Maxillofacial Surgery Operative Unit, San Salvatore City Hospital, L’Aquila, Italy
Джино Колетти Патологоанатомическое отделение, Городская больница Сан-Сальваторе, Л’Акуила, Италия
G. Coletti, Pathology Operative Unit, San Salvatore City Hospital, L’Aquila, Italy
Мохаммад Валид А. Фатер, Патологоанатомическое отделение, Городская больница Сан-Сальваторе, Л’Акуила, Италия
M. Walid A. Fatayer, Pathology Operative Unit, San Salvatore City Hospital, L’Aquila, Italy
Сильвия Карузо, Школа стоматологии Университета Л’Акуила, Италия
S. Caruso, Dental School, Department of Life, Health and Environmental Sciences, University of L’Aquila, Italy
Симона Текко, Школа стоматологии, Университет Vita-Salute San Raffaele, Милан, Италия
S. Tecco, Dental School, Vita-Salute San Raffaele University, Milan, Italy
Рoберто Гатто, Школа стоматологии Университета Л’Акуила, Италия
R. Gatto, Dental School, Department of Life, Health and Environmental Sciences, University of L’Aquila, Italy
Пьетро Леоката, Патологоанатомическое отделение, Городская больница Сан-Сальваторе, Л’Акуила, Италия
P. Leocata, Pathology Operative Unit, San Salvatore City Hospital, L’Aquila, Italy
Аннотация. Амелобластная фиброма (АФ) является редкой одонтогенной опухолью, которая может показывать агрессивное поведение и иметь потенциал для злокачественной трансформации. Дифференцировка мертвых клеток (МК) в пределах АФ встречается крайне редко. В международной литературе есть только семь случаев, в которых мертвые клетки встречаются в АФ. В этом исследовании мы сообщаем о случае пациентки, 8 лет, с плотно-кистозным новообразованием, размерами 3х1,7х1,2 см, охарактеризованным как смешанная одонтогенная опухоль, большую часть которой можно охарактеризовать как амелобластную фиброму, с наличием участков представленных мертвыми клетками и следами амелобластной фибродонтомы. Часть гистологических срезов содержали только ткань АФ с участками кальцифицирующей одонтогенной кисты. Также было проведено иммуногистохимическое исследование опухоли.
Ключевые слова: Амелобластная фиброма; кальцификация; КОК; мертвые клетки.
Keyword: Ameloblastic fibroma; calcification; COC; ghost cells.
Лечение кисты зуба
Киста — образование, расположенное в области корня зуба. Оно представляет полость с плотной оболочкой, заполненную гнойным содержимым. Это проявление хронического воспаления. Образование увеличивается в диаметре, сдавливает расположенные рядом структуры, способно разорваться или образовывать свищевой ход. Лечение кисты зуба должно быть своевременным, это позволяет предотвратить осложнения.
Причины
Киста — результат воспаления, вызванного инфекцией в области корня. Микроорганизмы обычно проникают в периодонтальную область через канал, в котором расположен сосудисто-нервный пучок. В большинстве случаев кистозное образование — осложнение кариеса. При отсутствии лечения кариозного зуба развивается пульпит, инфекция проникает в канал, а через него достигает области верхушки, вызывая периодонтит. Формирование кисты долгий процесс, который длится несколько месяцев или лет.
Заболевание может развиться вследствие некачественного эндодонтического лечения. Плохо запломбированный канал служит входными воротами для инфекции. Организм пытается бороться с инфекцией, формируя вокруг воспалительного очага плотную капсулу, препятствующую распространению инфекции. Это и есть оболочка кисты.
Образования могут формироваться при неудачной имплантации или протезировании. Неграмотное распределение нагрузки, нарушение правил асептики и антисептики во время процедуры ведут к развитию гнойного процесса, ограниченного капсулой.
Кистозное образование может сформироваться при неправильном прорезывании восьмерок, гнойном процессе в гайморовых пазухах, неграмотном ортодонтическом лечении.
Различают следующие виды кист:
- корневая;
- резидуальная;
- примордиальная;
- боковая периодонтальная;
- кальцинирующая одонтогенная;
- фолликулярная;
- киста прорезывания.
Корневые кисты — осложнение пульпита. Они формируются в апикальной области. Образования могут достигать 2-3 сантиметров в диаметре. При отсутствии острого воспаления клинические признаки отсутствуют, а киста обнаруживается случайно.
Остаточная, или резидуальная киста остается после экстракции больного зуба. Это остатки очага инфекции, сформировавшегося вследствие пульпита либо периодонтита.
Для непрорезавшихся восьмерок характерны фолликулярные кисты. Оболочка с гнойным содержимым окружает зуб. Образование характеризуется стремительным ростом, смещением соседних зубов, разрушением кортикальной зоны.
При медленном прорезывании зубов могут образовываться кистозные образования, заполненные кровянистым содержимым. Образование выпуклое, голубоватого либо синего оттенка. В большинстве случаев оболочка разрывается самостоятельно, содержимое выходит наружу. Если этого не происходит, необходима операция.
Примордиальные кисты формируются из зачатков зубов до их минерализации. Чаще поражаются премоляры. Заболевание имеет рецидивирующее течение, после лечения пациент должен находиться под наблюдением.
Образования, формирующиеся без видимой причины — боковые периодонтальные кисты. Зубы, к корням которых прилегают эти структуры, интактны, без признаков поражения пульпы либо периодонта. Механизм развития заболевания не изучен. Почему образуются кальцинирующие одонтогенные кисты, также неизвестно. Они могут локализоваться в любом месте альвеолярных отростков верхней либо нижней челюсти.
Симптомы
В большинстве случаев кисты развиваются бессимптомно. Пациента ничего не беспокоит, поэтому он не обращается в стоматологическую клинику. Образование доктор может обнаружить случайно при рентгенологическом обследовании соседних зубов.
При увеличении образования в размерах может формироваться свищевой ход, открывающийся на десне возле пораженного зуба. На мягких тканях появляется объемное образование округлой формы белого цвета. При его прорыве из хода выделяется гнойный экссудат.
При обострении заболевания возникает острая боль, повышается температура, ухудшается общее состояние, увеличиваются лимфоузлы, с пораженной стороны появляется выраженный отек. Жевательная функция нарушается. Состояние требует срочного обращения к стоматологу.
Глубокий кариес, дискомфорт при надавливании на зуб — повод для визита к врачу и рентгенологического обследования. Эти состояния могут свидетельствовать о наличии кисты. При необходимости эндодонтического лечения обращайтесь к опытному, ответственному доктору. После пломбирования канала необходимо сделать рентгеновский снимок, чтобы убедиться, что манипуляция выполнена качественно. Незначительный дефект приведет к периодонтиту, образованию гранулем.
Лечение
Раньше диагноз “киста” звучал как приговор, основным методом лечения была экстракция пораженного зуба. Современная стоматология располагает методиками, позволяющими не удалять пораженную единицу.
Выбор тактики лечения зависит от клинической ситуации, локализации образования, особенностей пациента. Во многих случаях кисты можно лечить консервативно. Для этого канал очищается от пломбировочного материала, гноя, продуктов жизнедеятельности микроорганизмов. При этом содержимое образования выходит наружу. Полость промывается, в нее вводятся антибиотики, препараты, редуцирующие оболочку кисты. Канал заполняется пастой, восстанавливающей разрушенную костную ткань челюсти, затем пломбируется. Методика позволяет добиться результата в 70-75% случаев. Если в течение полугода заболевание не рецидивирует, лечение можно считать успешным.
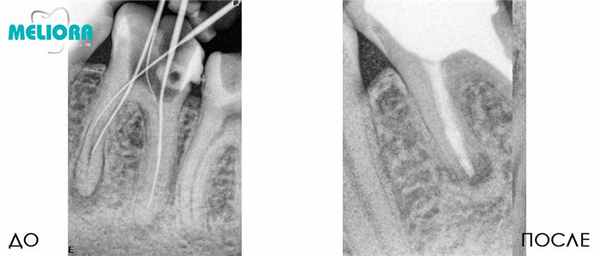
Лечение кисты зуба и одновременная пломбировка канала.
Современный безоперационный метод терапии — депофорез. Воздействие электрического тока и специальных препаратов, проникающих в область периодонта, позволяют уничтожить очаг инфекции. Эффективность терапии приближается к 100%.
Удаление лазером — современный, эффективный метод лечения. Процедура малоинвазивна, безболезненна, не требует фрагментации зуба. Лазер обладает антибактериальным свойством, что снижает риск рецидива и послеоперационных осложнений. Также луч склерозирует сосуды, предотвращая вероятность кровотечения. Цена такой терапии выше, чем традиционных методик, но безопасность, результативность процедуры оправдывают затраченные средства. В ведущих клиниках Москвы успешно используют эту методику.
Положительного эффекта, отсутствия рецидивов удается добиться хирургическими методами. Зубосохраняющие операции позволяют удалить очаг воспаления, сохранив зуб. Цистэктомия — удаление полостного образования и верхушки корня, задействованного в процессе. Вмешательство эффективное, но сложное, его техникой владеет не каждый хирург. Если зуб имеет несколько корней, один из которых разрушен, удаляют часть пораженного моляра вместе с кистой. Операция называется гемисекцией. После вмешательства проводят реставрацию с помощью фотополимеров, керамических вкладок либо коронок. Цистотомия — удаление передней стенки кисты. Методика актуальна при образованиях больших размеров, разрушении костной ткани альвеолярного отростка.
Если зуб сильно разрушен либо расположен внутри кисты, придется его удалить. В современных клиниках стараются избегать такого радикального вмешательства, но в сложных случаях альтернативы нет.
При выборе метода лечения стоматолог учитывает размеры кисты, состояние корней, коронки. Небольшие образования успешно лечатся консервативно, крупные и рецидивирующие служат показанием к хирургическому вмешательству. Операцию также приводят при значительном разрушении пораженной единицы, наличии искусственной коронки, установленном штифте в корневом канале.
Результат
После лечения в течение 6 месяцев необходимо наблюдаться у стоматолога, проводить рентгенологический контроль. При успешном исходе киста не обнаруживается, поврежденная костная ткань восстанавливается. Если образование появилось повторно, необходимо радикальное хирургическое лечение.
Сегодня кисты в большинстве случаев успешно лечатся, пораженные зубы реставрируются и больше не беспокоят пациента. Но проще предотвратить развитие воспаления, чем бороться с его последствиями. Для этого нужно своевременно лечить кариес, доверять эндодонтическое лечение только опытному стоматологу, регулярно посещать стоматологическую клинику для проведения профилактического осмотра.
Читайте также:
