Аномалия Арнольда Киари: причины, симптомы и лечение
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Синдром хронической усталости, головокружения и боль в шее могут быть следствием мальформации (аномалии) Арнольда — Киари. После начала широкого использования МРТ стало понятно, что болезнь встречается у 14–30 % популяции
Мальформация Арнольда — Киари (МАК) — это патология развития ромбовидного мозга: продолговатого и заднего мозга, в последний входит Варолиев мост и мозжечок. При МАК задняя черепная ямка не соответствует мозговым структурам, расположенным в этой области: мозжечок и продолговатый мозг из‑за небольших размеров опускаются ниже большого затылочного отверстия, что приводит к их ущемлению и нарушению ликвородинамики. МАК относят к группе кранио-вертебральных (черепно-позвоночных) мальформаций.
В эпоху до МРТ частота МАК оценивалась от 3,3 до 8,2 наблюдений на 100 000 населения, а у новорожденных — 1 на 4–6 тысяч. Сегодня понятно, что распространенность синдрома Арнольда — Киари значительно больше. Из-за бессимптомного течения и в результате учета разных типов МАК цифры очень разнятся — от 14 до 30 %.
Все первые описания мальформации были посмертными. В 1883 году шотландский анатом Джон Клеланд (J. Cleland, 1835–1925 гг.) впервые описал удлинение ствола и опущение миндалин мозжечка в большое затылочное отверстие у 9 умерших новорожденных. В 1891 году австрийский патолог Ганс фон Киари (H. Chiari, 1851–1916 гг.) подробно охарактеризовал 3 типа мальформации у детей и взрослых. А в 1894 году немецкий патолог Юлиус Арнольд (J. Аrnold, 1835–1915 гг.) подробно описал синдром Киари 2 типа, в сочетании со спинномозговой грыжей (spina bifida). В 1896 году Киари дополнил свою классификацию четвертым типом. В 1907 году ученики Арнольда использовали термин «мальформация Арнольда — Киари» по отношению к аномалии 2 типа. Теперь это название распространилось на все типы. Некоторые врачи справедливо отмечают, что вклад Арнольда несколько преувеличен и верным будет термин «мальформация Киари».
Версии о причинах
Этиология и патогенез синдрома Арнольда — Киари остаются неуточненными. Киари предположил, что смещение мозжечка и продолговатого мозга происходит из‑за внутриэмбриональной гидроцефалии, которая возникает как следствие стеноза сильвиева водопровода — узкого канала длиной 2 см, который соединяет III и IV желудочки мозга.
Гидроцефалия — патологическое состояние, характеризующееся избыточным накоплением спинномозговой жидкости (ликвора) в ликворных пространствах головного мозга.
Клеланд полагал, что аномалия связана с первичным недоразвитием ствола головного мозга. В 1938 г. канадский нейрохирург Уайлдер Пенфилд (W. G. Penfield, 1891–1976 гг.) и его коллега предложили «теорию тяги»: в процессе роста фиксированный спинной мозг втягивает в полость позвоночного канала расположенные выше отделы. В «унифицированной» теории Дэвид Маклон (D. G. McLone) и Пол Неппер (P. A. Knepper) в 1989 году предположили, что первично возникает дефект нервной трубки с истечением ликвора и недостаточным расширением желудочковой системы, что приводит к формированию уменьшенной задней черепной ямки. Однако последующие исследования говорят о том, что существуют разные варианты патологии Арнольда — Киари: с уменьшением задней черепной ямки и без такового, с нарушением ликворооттока и без. Описаны семейные случаи МАК 2 типа, однако роль генетических факторов еще недостаточно изучена.
Типы мальформаций
1 тип — опущение миндалин мозжечка в позвоночный канал ниже уровня большого затылочного отверстия с отсутствием спинномозговой грыжи. У 15–20 % пациентов этот тип сочетается с гидроцефалией, а у 50 % больных — с сирингомиелией — заболеванием, при котором в спинном и продолговатом мозге образуются полости. В 1991 году было предложено подразделить аномалии Арнольда — Киари 1 типа на тип А — с сирингомиелией и тип В — без сирингомиелии.
Сирингомиелии при Арнольде — Киари 1 степени.
Энцефаломенингоцеле — врожденная грыжа головного мозга и его оболочек, содержащая цереброспинальную жидкость.
Спинальная дизрафия — порок развития, заключающийся в отсутствии слияния по средней линии парных закладок кожи, мускулатуры, позвонков, спинного мозга
2 тип — опущение нижних отделов червя мозжечка, продолговатого мозга и IV желудочка. Отличительным признаком данного типа является сочетание со спинномозговой грыжей (spina bifida) в поясничном отделе, отмечается прогрессирующая гидроцефалия, часто — стеноз водопровода мозга. Среди детей с менингомиелоцеле до 90 % случаев сопровождается аномалией Арнольда — Киари 2 степени.
Менингомиелоцеле — грыжа спинномозгового канала, при которой происходит выпячивание тканей и вещества спинного мозга через костный дефект позвоночного столба
0, 1 и 2 степени синдрома Арнольда — Киари наиболее распространены в популяции. III и IV типы обычно несовместимы с жизнью.
Симптоматика
Неврологические симптомы 0 и 1 типов аномалии Арнольда-Киари наиболее часто начинают беспокоить в возрасте 20–40 лет. Степень дислокации миндалин мозжечка может нарастать под влиянием неблагоприятных факторов. Чаще всего жалобами при МАК 0 типа являются головная боль, преимущественно шейно-затылочной локализации, а также боль в шее. Аномалия Арнольда — Киари 1 типа у взрослых чаще проявляется жалобами на нистагм, дизартрию, атаксию, интенционный тремор (тремор при произвольных движениях), головную боль, головокружение, нарушение чувствительности, парезы, нарушение функции тазовых органов, нарушения частоты и ритма пульса, ритма дыхания, лабильность артериального давления, симптомы поражения каудальной группы черепных нервов (IX, X, XI, XII пары) — нарушение чувствительности лица и бульбарные расстройства (расстройства глотания и речи).
Синдром Арнольда-Киари 2 степени впервые проявляется не у взрослых, а у новорожденных или в раннем детском возрасте. МАК 2 типа протекает более тяжело, дети с такой патологией уже рождаются с гидроцефальной формой черепа. Гидроцефалия препятствует нормальному развитию. Кроме того, такие дети страдают нарушениями дыхания, сердцебиения и глотания. Часто заболевание сопровождается судорожными припадками. У детей развивается нистагм, апноэ, стридор, парез голосовых связок, дисфагия с регургитацией, нарушение тонуса в конечностях. Выраженность неврологической симптоматики в первую очередь зависит от выраженности нарушений ликвородинамики, а не от степени эктопии миндалин мозжечка.
Терапия
Лечение аномалий Арнольда — Киари зависит от выраженности неврологической симптоматики. Консервативная терапия включает в себя нестероидные противовоспалительные препараты и миорелаксанты. Если в течение 2–3 месяцев консервативная терапия безрезультатна или у пациента имеется выраженный неврологический дефицит, показано оперативное вмешательство. В процессе операции устраняется сдавление нервных структур и нормализуется ликвороток путем увеличения объема (декомпрессии) задней черепной ямки и установки шунта. Оперативное лечение эффективно, по разным источникам, в 50–85 % случаев, в оставшихся случаях симптоматика регрессирует не полностью. Операцию рекомендуется выполнять до развития тяжелого неврологического дефицита, поскольку восстановление происходит лучше при минимальных изменениях неврологического статуса. Подобное оперативное лечение выполняется почти в каждом федеральном нейрохирургическом центре России и проводится в рамках высокотехнологичной медицинской помощи по системе ОМС.
Пациенты, имеющие мальформацию Арнольда-Киари 0 и 1 типа, могут даже не знать о наличии у себя этого заболевания в течение всей жизни. Вследствие пренатальной диагностики МАК II, III и IV типа дети с данной патологией рождаются всё реже, а современные технологии выхаживания позволяют значительно увеличить продолжительность жизни таких детей.
Аномалия Арнольда-Киари
Аномалия Арнольда-Киари (ААК) – это врожденное состояние, характеризующееся смещением миндалин мозжечка, а в ряде случаев ствола и IV желудочка головного мозга ниже уровня большого затылочного отверстия
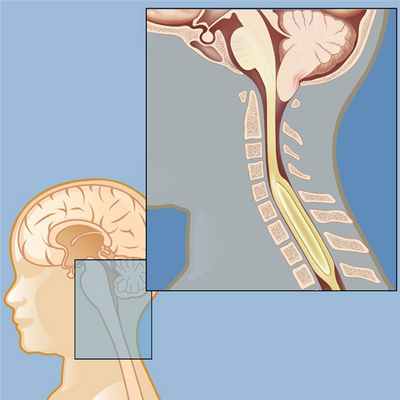
Схематическое изображение ААК I типа в сочетании с сирингомиелической кистой
Существуют три типа патологических изменений:
- аномалия I типа характеризуется грыжевидным выпячиванием миндалин мозжечка в позвоночный канал ниже уровня большого затылочного отверстия. При этом IV желудочек лишь иногда слегка опущен, а продолговатый мозг в ряде случаев принимает уплощенную форму;
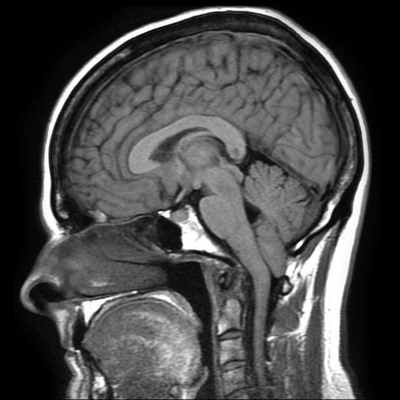
МРТ головного пациента с ААК I типа – смещение миндалин мозжечка в позвоночный канал
ниже уровня большого затылочного отверстия (более 6 мм)
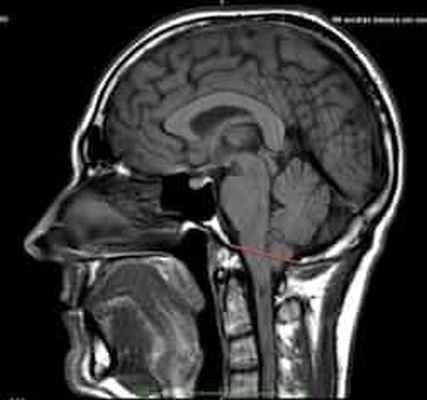
- аномалия II типа характеризуется более грубыми изменениями заднего мозга, которые заключаются в каудальном смещении нижних отделов червя мозжечка, продолговатого мозга, IV желудочка. Эти изменения почти всегда сочетаются с пояснично-крестцовым миеломенингоцеле и прогрессирующей гидроцефалией;
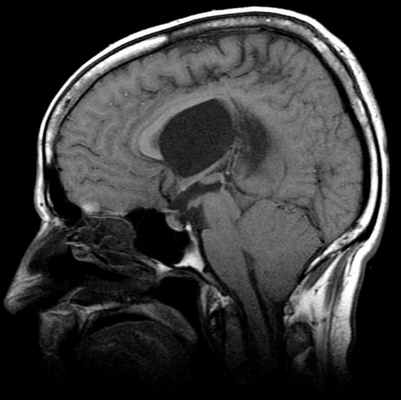
МР-картина ААК II типа – четко визуализируется каудальное смещении нижних отделов червя мозжечка,
продолговатого мозга, а также гидроцефалия
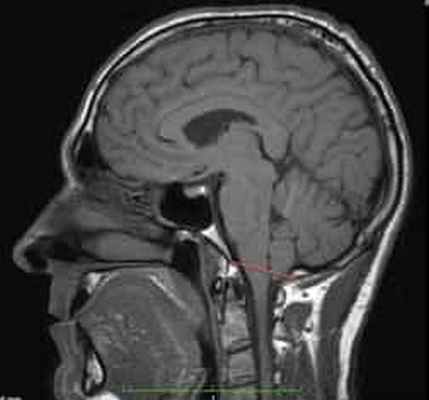
- аномалия III типа встречается редко и проявляется грубым смещением заднего мозга в позвоночный канал, а также высоким цервикальным или субокципитальным энцефаломенингоцеле. Эти изменения обычно не совместимы с жизнью.
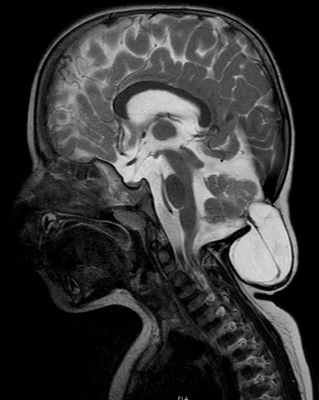
МРТ головного мозга при ААК III типа (энцефаломенингоцеле)
Клинические проявления ААК многообразы
Обычно первым симптомом является головная боль, усиливающаяся при кашле, чихании и физическом напряжении. Чаще всего она появляется у пациентов в подростковом и юношеском возрасте, когда они начинают активно заниматься физическими упражнениями (посещение атлетических залов, секций и т. д.) с целью увеличения мышечной массы или снижения веса.
Также характерен нистагм (позиционный, «бьющий вниз»), дизартрия, нарушение координации движений. Могут встречаться расстройства чувствительности, нарушение функции тазовых органов.
Диагностика
В настоящий момент методом выбора при дифференциальной диагностике данной патологии является МРТ головного мозга, шейного и грудного отделов спинного мозга (для исключения сирингомиелии).
Лечение
Подход к терапии ААК зависит от степени тяжести заболевания. В случае случайного выявления ААК в ходе нейровизуализационного обследования при отсутствии жалоб и симптомов заболевания пациент нуждается лишь в регулярном наблюдении врачом-неврологом. При необходимости назначается симптоматическая терапия. Если первичными симптомами патологии является головная боль, рекомендован прием нестероидных противовоспалительных препаратов. Для профилактики головокружения рекомендуется избегать экстремальных физических нагрузок. Показаны препараты, обладающие анксиолитическим эффектом. Основным действенным лечением клинически значимой ААК, значительно снижающей качество жизни пациентов, в настоящее время является оперативное вмешательство – декомпрессивная краниоэктомия задней черепной ямки и пластика твёрдой мозговой оболочки.
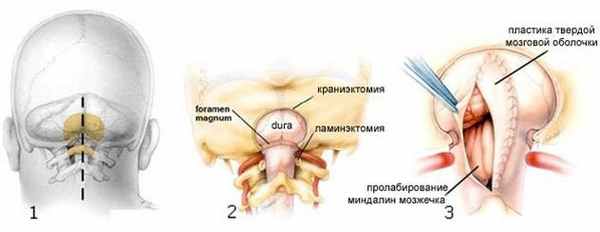
Схематическое изображение классической субокципитальной краниэктомии при ААК
1 – после обработки кожи раствором антисептика производится разрез кожи и мышц шеи по средней линии: обнажаются кости черепа и первый шейный позвонок.
2 – производится удаление небольшого участка затылочной кости (краниэктомия) и дужки первого шейного позвонка (ламинэктомия).
3 – вскрывается твердая мозговая оболочка, осматривается зона компрессии миндалин мозжечка (при необходимости проводится их субпиальная резекция). Выполняется пластика твердой мозговой оболочки различными трансплантатами.
Лечение аномалии Арнольда Киари
Аномалия Арнольда Киари – патология, характеризующаяся опущением мозжечка с уменьшением его основных функций. Первичная форма заболевания не имеет явно выраженных симптомов, а вот наступающая вслед за ней острая форма чревата гидроцефалией, увеличением размера желудочков и объема головного мозга. Это, в свою очередь, ведет к дисплазии костной ткани краниовертебрального перехода, разграничивающего верхний отдел позвоночника от основания черепа.
Удар головой с получением легкой черепно-мозговой травмы запускает процесс перехода мозжечковых миндалин в затылочную среду, что приводит к манифестации болезни.
Настораживающие симптомы
Для аномалии первой степени характерны частые боли в затылочной части головы и шейном отделе, усиливающиеся при напряжении, кашле. У пациентов наблюдается тошнота, проявляются признаки атаксии, возникают нистагмы, страдает речевой аппарат. Если поражено ядро черепно-мозгового нерва, у человека падает зрение, появляются мушки, двоение в глазах, люди плохо слышат, у них часто кружится голова, шумит в ушах. Некоторые страдают ночным апноэ.
Аномалия второго и третьего уровней сопровождается симптоматикой, угрожающей жизни. Болезнь встречается у детей до тринадцати лет и взрослых от 14 до 21 года.
Функциональная диагностика
Определяет заболевание врач-невролог с помощью МРТ и других методов диагностики:
- дуплексного сканирования сосудов шеи и головы;
- электронейромиографии;
- лабораторных исследований.
Лечение
Эффективность лечения патологии зависит от яркости неврологических признаков. Если пациент ощущает боли, иррадиирущие в шею или затылок, врач назначает нестероидные противовоспалительные препараты и миорелаксанты.
Остеопатическое воздействие, применяемое врачами нашей клиники, действует на пациента благотворно и уменьшает опасную симптоматику. В случае недостаточной эффективности консервативных мер может потребоваться неврологическая операция – декомпрессия краниовертебрального перехода.
Преимущества лечения в клинике «Долголетие»
Обращение к нашим специалистам – это выбор в пользу профессионалов: в клинике «Долголетие» работают врачи неврологи и остеопаты с 20-летним стажем профильной деятельности, за плечами которых – внушительный багаж знаний и мастерства, тысячи пациентов, получивших за эти годы точные диагнозы и качественное лечение.
В силе других преимуществ нашей клиники:
- больше 150 лабораторных анализов, гарантирующих быстрый и достоверный результат;
- ультразвуковое оборудование всемирно известных производителей;
- комплексный подход к лечению, включающий сбор консилиума врачей;
- работа без праздничных и выходных дней.
Позвоните нам и запишитесь на прием к ведущим специалистам города: 8 (812) 561-49-82.
Руководитель отделения неврологии. Занимается диагностикой, терапией и профилактикой заболеваний центральной и периферической нервной системы. Практикует мануальную терапию, остеопатию с 2002 года.
Синдром Арнольда Киари (мальформация или аномалия Арнольда Киари)
Синдром Арнольда Киари (мальформация или аномалия Арнольда Киари)
Последнее редактирование: 11/02/2019, Доктор Мигель Б. Ройо Сальвадор, Номер в коллегии: 10389. Нейрохирурга и Невролога.
Определение
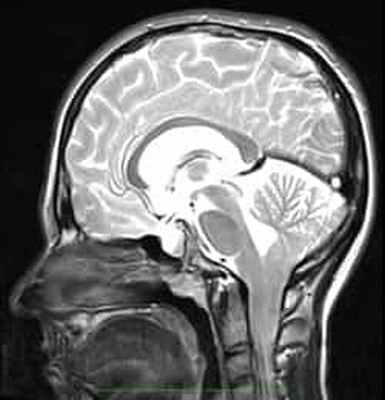
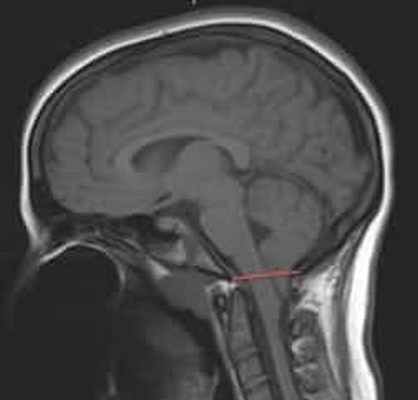
Синдром Арнольда Киари I типа состоит в опущении нижней части мозжечка – миндалин мозжечка – в затылочное отверстие и позвоночный канал при отсутствии других мальформаций, связанных со спинным мозгом. Иногда считают, что опущение миндалин мозжечка должно быть более 5мм, иногда – больше 3мм, для других опущение начинается с 0мм, когда миндалины находятся на уровне границы затылочного отверстия, при наличии соответствующей клинической картины.
Рисунок 1.- На схеме показано опущение миндалин мозжечка и увеличение надмозжечкового пространства из-за смещения всего мозжечка к затылочному отверстию. Синдром Арнольда Киари I.
Симптомы
Клиническая картина при синдроме Арнольда Киари I может быть разнообразной, наиболее частые симптомы (от более частых к более редким): головные боли, боли в шейном отделе позвоночника, парез в конечностях, нарушения зрения, боль в конечностях, парестезии, нарушения чувствительности, головокружения, нарушения глотания, боли в пояснице, ухудшение памяти, нарушение походки, боли в грудном отделе позвоночника, нарушение равновесия, дисестезия, трудности с выражением мысли и подбором слов, нарушения сфинктера, бессонница, рвота, потери сознания, дрожь.
Типы Арнольда Киари
Существует 4 классических типа (I, II, III, IV) и два типа, описанных недавно (“0”, “1,5”):
I тип. Опущение миндалин мозжечка без какой-либо иной мальформации нервной системы.
II тип. Опущение миндалин мозжечка с нейропозвоночной мальформацией, при которой спинной мозг прикреплен к позвоночному каналу.
III тип. Опущение миндалин мозжечка с затылочной энцефалоцеле и мозговыми аномалиями при Синдроме Арнольда Киари II.
IV тип. Опущение миндалин мозжечка, аплазия или гипоплазия мозжечка, связанные с аплазией намёта мозжечка.
“1,5” тип. Недавно описан Синдром Арнольда Киари 1,5 с опущением миндалин мозжечка и опущением ствола головного мозга в затылочное отверстие.
Теории о причине опущения миндалин мозжечка
Опущение миндалин мозжечка может быть результатом натяжения, которое оказывает на спинной мозг та или иная мальформация, за исключением синдрома Арнольда Киари I типа, при котором опущение миндалин мозжечка – единственное нарушение, и о причине появления этого нарушения существуют разные теории:
– Традиционные теории:
- Гидродинамическая: опущение миндалин мозжечка – это последствие нарушения циркуляции спинно-мозговой жидкости.
- Мальформация: Теория о маленьком размере затылочного отверстия, которое провоцирует опущение миндалин в позвоночный канал.
– Теория натяжения спинного мозга по Filum System ® :
Теория доктора Мигеля Б. Ройо Сальвадор рассматривает опущение миндалин мозжечка при Синдрома Арнольда Киари I, как результат анормального натяжения спинного мозга из-за анормальной и натянутой связки, которая называется концевая нить. Концевая нить не видна на снимках.
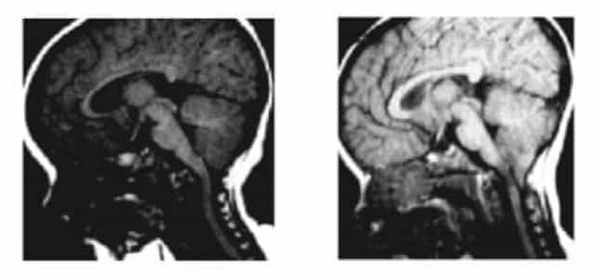
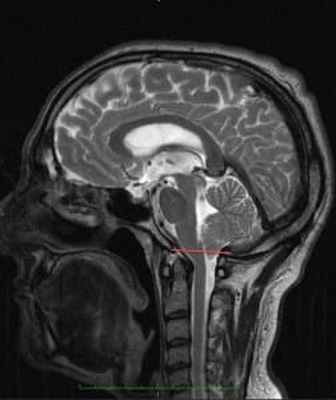
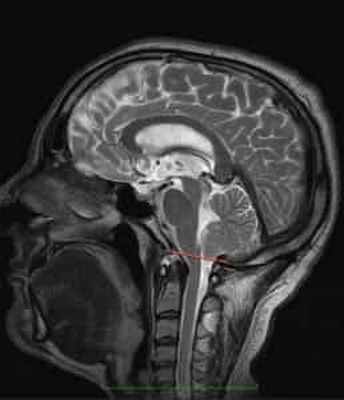
Рисунок 2.- МРТ пациента в 8 и 20 месяцев, на втором снимке можно наблюдать опущение миндалин мозжечка, которое появилось уже после первого МРТ. Huang P. “Adquired” Chiari I malformation. J. Neurosurg 1994. Это указывает на то, что, помимо наследственного и генетического фактора, существует фактор приобретенного заболевания.
Факторы, влияющие на развитие Синдрома Арнольда Киари I
Основные факторы, участвующие в развитии Синдрома Арнольда Киари I, следующие:
- Семейная предрасположенность: Натяжение нервной системы из-за анормально напряженной концевой нити, которое мы называем заболеванием концевой нити, приводит к опущению миндалин мозжечка. Эта патология является генетической и может передаваться по наследству.
- Внезапное усиление натяжения спинного мозга: После падения или травмы позвоночника уже существующее натяжение спинного мозга – заболевание концевой нити – может усилиться. В этих случаях из-за более сильного натяжения может увеличиться опущение миндалин мозжечка или компрессия в затылочном отверстии, что отразится на росте симптомов. Травма, в данном случае, не является причиной развития синдрома Арнольда Киари, это лишь пусковой механизм для внезапного ухудшения состояния из-за увеличения силы натяжения.
Осложнения при Синдроме Арнольда Киари I
Осложнения при пролабировании миндалин мозжечка могут зависеть от степени натяжения или от компрессии тканей в затылочном отделе (компрессия тканей миндалин мозжечка и ствола спинного мозга из-за ограниченности пространства в затылочном пространстве).
- Ухудшение качества жизни: при синдроме Арнольда Киари I головные боли, головокружения, боли в спине и конечностях, парезия, нарушения глотания или чувствительности, когнитивные нарушения, нарушения зрения или походки могут стать хроническими, увеличивать интенсивность, ухудшая с каждым разом состояние больного, ограничивая его нормальный образ жизни.
- Хронические боли: Пациентам может понадобиться лечение в отделении терапии боли, потому что привычные противовоспалительные и обезболивающие медикаменты могут быть неэффективными для лечения приступов головной боли и других симптомов.
- Внезапная смерть: в стволе спинного мозга находится контроль за сердечно-дыхательными функциями, если миндалины мозжечка давят на него, то во время сна могут возникать нарушения дыхания (апноэ, остановки дыхания и даже внезапная смерть пациента). Поэтому так важен своевременный диагноз и раннее лечение.
Лечение Синдрома Арнольда Киари I
Обычно при Синдроме Арнольда Киари I с/без сирингомиелии применяется нейрохирургическое лечение.
В настоящее время декомпрессия или краниотомия затылочного отверстия является стандартным лечением для этого диагноза в большинстве медицинских центров в мире. Обычно ее назначают в случаях, когда симптомы провоцируют больше ущерба и смертности, чем естественное развитие патологии.
Однако с 1993 года, после публикации докторской диссертации доктора Ройо Сальвадор, который связал натяжение всей нервной системы с концевой нитью, натяжение которой провоцирует, среди прочих заболеваний, опущение миндалин мозжечка, было разработано новое лечение, этиологическое, то есть, устраняющее причину заболевания при помощи хирургического рассечения концевой нити, которое убирает патологический механизм натяжения.
Наша техника рассечения концевой нити является минимально инвазивной, и ее назначают во всех случаях заболевания концевой нити, как симптоматического, так и протекающего без симптомов, и как можно раньше, поскольку риски минимальны и намного ниже, чем от самой патологии, к тому же, данное лечение останавливает дальнейшее развитие заболевания.
Рассечение концевой нити с техникой Filum System®:
Преимущества
1. Устраняет причину Синдрома Арнольда Киари I и связанных с ним патологий.
2. Устраняет давление в затылочном отверстии и вместе с ним риск внезапной смерти.
3. 0% смертности, без последствий у более чем 1500 прооперированных по методу Filum System® пациентов.
4. С минимально инвазивной техникой, хирургическое время: 45 минут. Короткие сроки пребывания в клинике. Местная анестезия. Короткий период постоперационного восстановления без ограничений.
5. Улучшает симптомы, останавливает опущение миндалин мозжечка.
6. Устраняет риск появления гидроцефалии из-за опущения миндалин.
7. Улучшает кровоснабжение всей нервной системы и, вместе с этим, когнитивные возможности, которые могут страдать из-за натяжения спинного мозга.
Недостатки
1. Небольшой шов в зоне копчика, возможны осложнения в виде инфекции шва и гематомы в зоне операции.
2. Улучшение спастичности иногда ошибочно принимают за снижение силы в конечностях.
3.Во время процесса восстановления и улучшения чувствительности могут появиться неприятные ощущения, которые обычно принимают за нежелательные последствия.
4. При улучшении кровоснабжения головного мозга может увеличиться мозговая активность и могут наблюдаться перепады в настроении в течение начального пост-оперативного периода.
Затылочная краниоктомия:
(Декомпрессия большого затылочного отверстия)
Преимущества
1. Избежание риска внезапной смерти.
2. Состояние некоторых пациентов улучшается.
Недостатки
1. Не устраняет причину заболевания.
2. Смертность от 0,7 до 12%, бóльший процент, чем внезапная смерть при спонтанном развитии заболевания.
3. Агрессивная операция, калечит и возможны последствия.
4. Малый процент улучшения и на короткий срок.
5. Неврологический дефицит: зависит от местонахождения увечья: Эмипарезия (паралич половины тела от 0,5 до 2,1%. Изменения в зрительном пространстве от 0,2 до 1,4%. Изменения в речи от 0,4 до 1%. Недостаток в чувствительности от 0,3 до 1%. Отстутствие равновесия, трудности с ходьбой от 10 до 30%.
6. Послеоперационное внутримозговое кровоизлияние в оперируемой области, эпидуральная гематома, интрааксиальное кровоизлияние, которые могут вызвать неврологический дефицит или ухудшение ранее существовашего дефицита (от 0,1 до 5%).
7. Отек мозга, в зависимости от процесса и ситуации, риск достигает 5%.
8. Поверхностная, глубокая или внутричерепная инфекция, риск от 0,1 до 6,8%, с формированием мозгового абсцесса, асептического-септического менингита.
9. Гемодинамические изменения из-за манипуляций с нарушениями в стволе мозга.
10. Газовая эмболия (у больных в сидячей позиции).
11. Выход спинномозговой жидкости от 3 до 14% (фистула СПЖ).
12. Послеоперационная гидроцефалия.
14. Тетрапарез (потеря силы во всех конечностях)
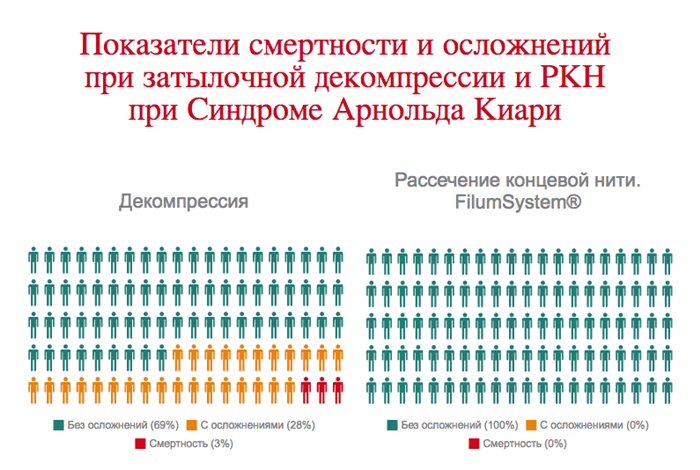

В связи с осложнениями и смертностью при затылочной декомпрессии, которые в процентном соотношении превышают смертность от спонтанного развития синдрома Арнольда Киари I, мы считаем, что данное лечение противопоказано.
Результаты лечения по методу Filum System
С помощью метода Filum System® уже прооперировалось более 1500 пациентов с Синдромом Арнольда Киари I, с/без сирингомиелией и/или сколиозом.
Цель операции: остановить развитие заболевания (как анатомическое (увеличение опущения миндалин), так и симптоматическое (дальнейшее развитие симптомов)). В большинстве случаев отмечается симптоматическое улучшение состояния, и в некоторых случаях миндалины мозжечка поднимаются.
BIBLIOGRAFÍA
- Dr. Miguel B. Royo Salvador (1996), Siringomielia, escoliosis y malformación de Arnold-Chiari idiopáticas, etiología común (PDF). REV NEUROL (Barc); 24 (132): 937-959.
- Dr. Miguel B. Royo Salvador (1996), Platibasia, impresión basilar, retroceso odontoideo y kinking del tronco cerebral, etiología común con la siringomielia, escoliosis y malformación de Arnold-Chiari idiopáticas (PDF). REV NEUROL (Barc); 24 (134): 1241-1250
- Dr. Miguel B. Royo Salvador (1997), Nuevo tratamiento quirúrgico para la siringomielia, la escoliosis, la malformación de Arnold-Chiari, el kinking del tronco cerebral, el retroceso odontoideo, la impresión basilar y la platibasia idiopáticas (PDF). REV NEUROL; 25 (140): 523-530
- M. B. Royo-Salvador, J. Solé-Llenas, J. M. Doménech, and R. González-Adrio, (2005) “Results of the section of the filum terminale in 20 patients with syringomyelia, scoliosis and Chiari malformation“.(PDF). Acta Neurochir (Wien) 147: 515–523.
- M. B. Royo-Salvador (2014), “Filum System ® Bibliography” (PDF).
- M. B. Royo-Salvador (2014), “Краткое Введение в Filum System ® “.
Синдром Арнольда Киари I
Описан: В 1883 году хирургом-анатомом Джоном Клеланд (1835-1925) из Пертшира, Шотландия. Он описал удлинение червя мозжечка, опущение мозжечка и IV желудочка у мальчика с гидроцефалией, энцефалоселе, спина бифида. В 1891 и 1896 годах Ганс Киари описал новые случаи и классифицировал их. В 1894 году Жюль Арнольд внес вклад в распространение знаний об этом заболевании.
Назван: Швальбе и Гредиг в 1907 году, как “мальформация Арнольда-Киари”. Официальная современная номенклатура в кодификации и классификации заболеваний Всемирной организации здравоохранения называет это заболевание термином “Синдром или заболевание Арнольда-Киари I” (Q07.0, CIE-10). (ВОЗ, (International Statistical Classification of Diseases and Related Health Problems, 10th Revision (c) Geneva, OMS, 1992)).
Частота: Один случай на тысячу новорожденных, другие авторы указывают менее 1% населения. В обоих случаях речь идет об опущении миндалин мозжечка более 3 или 5мм.
Заболевание концевой нити
После исследований доктора Ройо Сальвадор и его докторской диссертации (1992г.) было установлено, что несколько заболеваний, чья причина появления ранее была неизвестна, такие как: синдром Арнольда Киари I, идиопатические Сирингомиелия и Сколиоз, Платибазия, Базиллярная Импрессия, Смещение зуба осевого позвонка, Углообразный перегиб на уровне дуги атланта, – входят в состав новой патологии – Заболевания концевой нити – и возникают по одной и той же причине: натяжения спинного мозга и всей нервной системы.
Сила натяжения всей нервной системы при заболевании концевой нити присутствует при формировании всех человеческих эмбрионов, в большей или меньшей степени все страдают от ее последствий и разных форм проявлений и интенсивности.
С заболеванием концевой нити могут быть связаны такие заболевания как: межпозвонковые грыжи, некоторые синдромы сосудистой недостаточности головного мозга, фасеточный синдром, синдром Бострупа, фибромиалгия, хроническая усталость, ночной энурез, недержание мочеиспускания и острый парапарез.
Для точной диагностики, подбора лечения и наблюдения пациента с заболеванием концевой нити был создан метод Filum System ® .
Свяжитесь с нами

Меня зовут Нина, я буду ассистентом в Вашей консультации.
Все консультации, полученные через этот формуляр или по электронной почте Барселонского Института Киари & Сирингомиелии & Сколиоза, передаются медицинскому отделу, и ответы проверяются доктором М. Б. Ройо Сальвадор.
Аномалия Арнольда-Киари
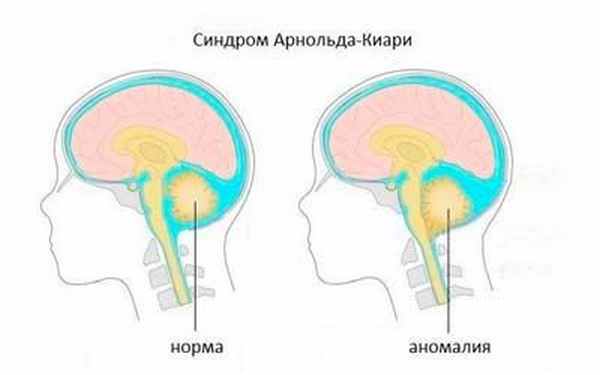
Аномалия Арнольда-Киари — патологическое состояние, характеризующееся аномальным опусканием мозжечковых миндалин в большое затылочное отверстие с компрессией продолговатого мозга. В нормальном состоянии миндалины находятся выше большого затылочного отверстия. У больных синдромом Киари, они смещены до уровня 1-го, иногда — 2-го шейного позвонка, перекрывая ток цереброспинальной жидкости.
Пройти диагностику и лечение аномалии Киари в Москве приглашает отделение неврологии ЦЭЛТ. Наша клиника успешно работает на столичном рынке платных медицинских услуг уже почти три десятилетия, а наши специалисты получают положительные отзывы. В их арсенале имеются современные щадящие методики лечения, позволяющие помочь всем, кто хочет чувствовать себя здоровым.
Наши врачи


Этиология аномалии Арнольда-Киари
В соответствии с медицинской статистикой на каждые 100000 человек приходится от трёх до восьми случаев синдрома Киари. Его диагностируют у новорождённых, в первые дни их жизни, а также у уже взрослых пациентов в возрасте от 25-ти до 40-ка лет. Несмотря на проводимые исследования, заболевание до сих остаётся таким, о происхождении которого не имеется единого мнения.
Ранее учёные предполагали, что оно носит врождённый характер, но сегодня выдвигают теории о том, что у многих больных смещение мозжечковых миндалин происходит в период активного роста мозга при медленно растущих черепных костях. Лишь небольшой процент случаев заболеваемости можно отнести к врождённым. Ещё одна теория гласит о том, что синдром Киари развивается при увеличенных размерах мозга, который выталкивает миндалины с места их нормального расположения.
Помимо этого, принято выделять ряд патологических состояний, способных спровоцировать смещение мозжечковых миндалин:
- Платибазия — уплощение основания черепа;
- Гидроцефалия — скопление ликвора в желудочках головного мозга;
- Синдром Денди-Уокера — нарушения развития мозжечка.
Классификация синдрома Киари
| Тип | Чем отличается? |
|---|---|
| Аномалия Киари I | Мозжечковые миндалины опускаются ниже большого затылочного отверстия. Диагностируют во взрослом возрасте, иногда у пациентов подросткового возраста. |
| Аномалия Киари II | Характеризуется опусканием не только миндалин, но и червь мозжечка, четвёртый желудочек и продолговатый мозг. Выявляют у новорождённых. |
| Аномалия Киари III | Проявляется опусканием мозжечка и продолговатого мозга в менингоцеле, расположенное в шейно-затылочной области. |
| Аномалия Киари IV | Характеризуется недоразвитием мозжечка, который не смещается в большое затылочное отверстие. |
Клинические проявления синдрома Киари
Самым распространённым типом заболевания Киари является первый. Он проявляется следующей клиникой:
- в затылочной и шейной области, которые становятся сильнее при натуживании или кашле;
- Тошнота и рвота, возникающая независимо от приёма пищи;
- Расстройства речевой функции;
- Непроизвольные колебательные движения глаз;
- Координаторные нарушения моторики;
- Сильные головокружения и шум в ушах при поворотах головы, вплоть до обморочных состояний;
- Могут быть выявлены нарушения двигательной активности мышц гортани, атрофия половины языка.

Диагностика аномалии Арнольда-Киари
Перед тем как приступить к разработке тактики лечения болезни Киари, специалисты ЦЭЛТ проводят комплексные диагностические исследования для того, чтобы правильно поставить диагноз. Для этого они назначают пациенту:
- Осмотр у невролога;
- Рентгенографию черепа; мозга; мозга и позвоночника.
Современные методики дают наиболее полную картину и позволяют выявить не только аномалию Киари, но и заболевания, спровоцировавшие её.
Лечение аномалии Арнольда-Киари
Разработка тактики лечения больных синдромом Киари осуществляется на основании результатов диагностики и индивидуальных показаний пациента. Оно не проводится в том случае, если заболевание протекает без клинических проявлений. Если пациент жалуется на болевые ощущения в области шеи и затылка, ему назначают приём обезболивающих, миорелаксирующих и противовоспалительных фармакологических препаратов.
Наличие неврологических нарушений при болезни Киари требует более серьёзных мер, равно как и боли, не поддающиеся консервативному лечению — проводится хирургическое вмешательство. Чаще всего прибегают к краниовертебральной декомпрессии, направленной на иссечение нижней части затылочной кости размером от 25-ти до 20-ти мм. В процессе также хирургически удаляют заднюю дугу первого шейного позвонка, что позволяет исключить компрессию мозговых структур и устранить скопление ликвора.
Важно понимать, что операция не устраняет причины заболевания Киари, но позволяет избавить пациента от неприятной симптоматики. Нередко снижение давления в затылочном отверстии позволяет добиться временных улучшений в период реабилитации. Реже прибегают к шунтирующим операциям, предусматривающим применение специальных шунтирующих систем. Они обеспечивают отток излишком ликвора в грудную или брюшную полость или наружу.
Читайте также:
