Атрезия пищевода и пищеводно-трахеальный свищ
Добавил пользователь Валентин П. Обновлено: 27.01.2026
При атрезии пищевод сужается или заканчивается слепым концом; он не соединяется с желудком, как в норме. Часто новорожденные с атрезией пищевода имеют трахеоэзофагеальный свищ – патологическое соединение между пищеводом и трахеей.
Симптомы атрезии пищевода появляются почти сразу после рождения. Характерно обильное и непрерывное выделение изо рта и носа новорожденного пенистой вязкой слизи – ложная гиперсаливация (слюнотечение).
Часть слизи попадает в дыхательные пути, ребенок задыхается, что проявляется приступами цианоза.
При первом же кормлении пища сразу же (после одного-двух глотков) либо выделяется обратно (при полной атрезии), либо попадает в дыхательные пути (при пищеводно-трахеальном свище) – это проявляется сильным приступом кашля, цианозом, нарушением дыхания: одышкой, нарушением ритма дыхания, в легких появляются влажные хрипы.
При наличии нижнего пищеводно-трахеального свища в дыхательные пути попадает содержимое желудка, что приводит к развитию синдрома дыхательной недостаточности.
При осмотре ребенка можно отметить западение или уплощение верхней половины живота либо ее выбухание, если есть пищеводно-трахеальный свищ.
Без вмешательства через 2-3 суток состояние ребенка резко ухудшается, развивается аспирационная пневмония, обусловленная попаданием пищи и слизи в дыхательные пути. Осложняет состояние и нарастающее обезвоживание и истощение.
Частота возникновения атрезии пищевода – 1 на 3000-4000 новорожденных. Мальчики и девочки встречаются одинаково часто.
Трахея и пищевод образуются из одного зачатка – головного конца передней кишки, и на ранних стадиях развития они сообщаются друг с другом. Если на 4-5 неделе эмбриогенеза не произойдет их разделения, образуется трахеопищеводный свищ и верхний конец пищевода не соединяется с нижним – формируется атрезия пищевода.
Замечено, что для беременности, заканчивающейся рождением ребенка с атрезией пищевода, характерно многоводие и угроза выкидыша в первом триместре.
Если соответствующие симптомы появляются у новорожденного, необходимо сразу проверить проходимость пищевода. Для этого делают катетеризацию пищевода. Если катетер не удается ввести глубже 10-12 см от края десен, это указывает на атрезию пищевода. При пищеводно-трахеальном свище катетер не удается провести в желудок.
Также проводится воздушная проба: в катетер, находящийся в пищеводе, с помощью шприца вводят воздух. Если вдуваемый воздух тут же с шумом выходит обратно через рот и нос ребенка – это указывает на атрезию и пищеводно-трахеальный свищ.
Подтверждает диагноз рентгенологическое исследование: с контрастом и без. При наличии нижнего пищеводно-трахеального свища в желудке и кишечнике обнаруживается воздух. А также эзофагоскопия и трахеобронхоскопия.
При выявлении атрезии пищевода показано срочное хирургическое вмешательство.
Подготовка к операции заключается в аспирации содержимого рото- и носоглотки каждые 15-20 минут, подачу кислорода. Проводится инфузионная, антибактериальная, симптоматическая терапия для коррекции метаболических нарушений.
Операция заключается в разделении трахеи и пищевода и соединении (наложение анастомоза) верхнего и нижнего конца пищевода.
Атрезия пищевода и пищеводно-трахеальный свищ
Атрезия пищевода относится к тяжелым порокам развития. Эта патология часто сочетается с другими пороками: врожденными пороками сердца, желудочно-кишечного тракта, мочеполовой системы и другими. В данной статье приводится результат опыта лечения 123 новорожденных с атрезией пищевода. Атрезия пищевода с нижним трахеопищеводным свищом диагностирована у 109 детей (88,6 %), атрезия с нижним и верхним свищами-3 (2,4 %), бессвищевая форма атрезии выявлена у 11 (9 %). В 42 наблюдениях атрезия пищевода сочеталась с другими пороками. Хирургическое вмешательство выполнено у 115 новорожденных (93,5 %). Всем детям проводилась сопутствующая поддерживающая терапия. 8 детей умерло от тяжелой сопутствующей патологии без оперативного лечения. Из числа оперированных новорожденных умерло 12 детей (9,8 %).
2. Атлас детской оперативной детской хирургии под редакцией П. Пури, М. Говарта. Пер. проф. Т.К. Немиловой. – Москва: МЕДпресс-информ, 2009. – С.43-62.
3. Детская хирургия. Учебник под редакцией Ю.Ф. Исакова, А.Ю. Разумовского. –Москва: ГЭОТАР-Медиа, 2014. – С.216-221.
4. Пренатальная эхография / под редакцией М.В. Медведева. Реальное время. – Москва, 2005. – С.439-442.
5. Разумовский А.Ю., Мокрушина О.Г., Ханвердиев Р.А. Торакоскопическая коррекция атрезии пищевода и трахеопищеводного свища из внеплеврального доступа // Детская хирургия. – 2011. – № 2. – С. 4-6.
6. Разумовский А.Ю., Мокрушина О.Г., Ханвердиев Р.А. и др. Эволюция метода торакоскопической коррекции атрезии пищевода у новорожденных // Российский вестник детской хирургии, анестезиологии и реаниматологии. – 2012. – № 1. – С. 92-98.
7. Фокер Дж., Козлов Ю.А. Процедура Foker – стратегия индукции роста пищевода путем его вытяжения. // Российский вестник детской хирургии, анестезиологии и реаниматологии. – 2016. – № 1. – С. 51-57.
Атрезия пищевода относится к тяжелым порокам развития. Эта патология часто сочетается с другими пороками: врожденными пороками сердца, желудочно-кишечного тракта, мочеполовой системы и другими. Атрезия пищевода входит в ассоциации VATER, VACTER и VACTERL. Ассоциации образованы из первых букв соответствующих английских терминов (Vertebraldefects, Analatresia, Tracheoesophagealfistula, Esophagealatresia, Rendysplasy, Radialdysplasy, Cardiacmalformations, Limbanomalies – врожденные пороки развития позвонков, атрезия ануса, трахеопищеводный свищ, или атрезия пищевода, пороки развития почек или дефекты лучевой кости, пороки сердца, аномалии конечностей). Если у новорожденного диагностирована одна из перечисленных аномалий, входящая в названные ассоциации, следует искать и другие пороки [3].
Несмотря на то, что благодаря совершенствованию оперативной техники и внедрению новых технологий достигнуты определенные успехи в лечении атрезии пищевода [5, 6], хирургическое лечение новорожденных с данным пороком по-прежнему остается сложной задачей [2,4]. Летальность при атрезии пищевода даже при оптимальной организации перинатальной помощи остается около 10 %, а при сочетании с другими аномалиями, особенно при пороках сердца, летальность может быть значительно выше [1].
Цель исследования – проведение анализа результатов лечения новорожденных с атрезией пищевода.
Материалы и методы исследования
В исследование были включены новорожденные с атрезией пищевода и сопутствующей патологией (123 ребенка), находившиеся на лечении в ГБУЗ СО ДГКБ № 1 им. Н.Н. Ивановой за период с 1996 по 2015 год.
В программу исследования входило: анализ пренатальной диагностики порока, первичный осмотр детей в родильном доме, клиническое исследование в специализированном лечебно-профилактическом учреждении, диагностика атрезии пищевода и сопутствующей патологии, определение длительности и качества предоперационной подготовки, определение объема оперативного вмешательства при коррекции порока, оценка результатов лечения, в том числе и отдаленных. В работе использовались клинические, рентгенологические, эндоскопические, ультразвуковые и лабораторные методы исследования.
Результаты исследования и их обсуждения
Все новорожденные с атрезией пищевода (123) поступали в отделение реанимации новорожденных ДГКБ № 1 им. Н.Н. Ивановой г. Самары из родильных домов и родильных отделений города и области в сроки от нескольких часов после рождения до 3-х суток. Следует отметить, что в Самарской области хирургическая помощь новорожденным с врожденной и приобретенной патологией оказывается только в этом лечебно-профилактическом учреждении.
По данным М.В. Медведева (2005), пренатальная диагностика атрезии пищевода основывается на таких косвенных признаках, как многоводие, связанное со снижением оборота околоплодных вод вследствие непроходимости пищевода, отсутствие эхографического изображения желудка или микрогастрия. При этом чувствительность эхографии в диагностике этого порока не превышает 40–50 %. В наших наблюдениях вышеназванные признаки атрезии пищевода выявлены пренатально лишь в 40 % при скрининговом обследовании беременных, родивших детей с атрезией пищевода. При выявлении пренатально косвенных признаков атрезии пищевода у плодов родоразрешение беременных, проживающих в г. Самаре и Самарской области, проводилось только в родильных домах г. Самары, что способствовало сокращению времени транспортировки новорожденных с атрезией пищевода в специализированное ЛПУ (ДГКБ № 1 им. Н.Н. Ивановой г. Самары).
При выявлении в родильном доме в первые часы после рождения ребенка признаков атрезии пищевода (появление обильных пенистых выделений изо рта и носовых ходов) проводилась аспирация содержимого рото- и носоглотки, которая повторялась каждые 15–20 минут, полностью исключалось кормление через рот, начиналась оксигенотерапия. Транспортировка новорожденного с атрезией пищевода в ДГКБ № 1 им. Н.Н. Ивановой г. Самары осуществлялась реаниматологом-неонатологом специализированным автотранспортом. Дети транспортировались в кювезе, во время транспортировки проводилась аспирация слизи из рото- и носоглотки.
Новорожденных доставляли в отделение реанимации новорожденных, где наряду с диагностическими методами, направленными на подтверждение диагноза атрезии пищевода и выявление сопутствующих пороков, начиналась предоперационная подготовка.
Для уточнения диагноза атрезии пищевода проводилась катетеризация пищевода рентгенконтрастным катетером с закругленным концом (уретральным катетером). Катетер вводили через нос на глубину до 8 см. Катетер или упирался в слепой конец пищевода или выходил через рот новорожденного. Через катетер отсасывали слизь, а затем проводили пробу Элефанта (при введении воздуха в слепой конец пищевода из носоглотки с шумом выделяется воздух). В некоторых наблюдениях выполнялась эзофагография с водорастворимым контрастом, который вводился в слепой конец пищевода в количестве не более 1 мл.
Атрезия с нижним трахеопищеводным свищом диагностирована в 112 (91 %) наблюдениях, бессвищевая форма – в 11 (9 %).
Из сопутствующих аномалий развития у 18 (14,6 %) новорожденных диагностирована атрезия двенадцатиперстной кишки, у 12 (9,8 %) – врожденные пороки сердца, у 12 (9,8 %) – атрезия прямой кишки, у 13 (10,6 %) – патология мочевыводящей системы. В 9 (7,3 %) наблюдениях диагностирован синдром Дауна.
Предоперационная подготовка проводилась длительностью от одних до четырех суток в зависимости от состояния ребенка, сроков поступления, наличия сопутствующей патологии. Ребенок обязательно помещался в кювез. В предоперационном периоде выполнялась аспирация слизи изо рта и носа ребенка, оксигенотерапия. При имеющемся нарушении дыхания, пневмонии, ателектазах, вызванных аспирацией слизи, проводилась ларингоскопия для санации дыхательных путей. Если предпринятые меры оказывались неэффективными, обязательным являлось выполнение бронхоскопии с тщательной аспирацией содержимого трахеи и бронхов. При состояниях, требующих респираторной поддержки, проводилась интубация трахеи и искусственная вентиляция легких. При этом эндотрахеальную трубку проводили ниже трахеопищеводного свища, что позволяло избежать такого тяжелого осложнения, как разрыв желудка за счет инсуффляции воздуха в желудок.
Всем детям назначалась инфузионная, антибактериальная и симптоматическая терапия.
Из 123 новорожденных с атрезией пищевода оперативное вмешательство выполнено у 115 пациентов. 8 неоперированных детей умерли в связи с наличием у них тяжелой сопутствующей патологии.
Метод хирургической коррекции атрезии пищевода зависел от формы порока. У пациентов с наиболее частой формой атрезии, при которой имелся дистальный трахеопищеводный свищ, с диастазом между отрезками пищевода не более 2,5 см, ликвидировался свищ и накладывался прямой анастомоз.
При большом диастазе прямой анастомоз наложить сложно. Для осуществления этой цели используются такие хирургические подходы, как циркулярная или спиральная миотомия, расширение отверстия в диафрагме и перемещение части желудка в грудную клетку. Кроме того, в настоящее время появились работы, в которых описывается опыт применения процедуры Фокера, индуцирующей рост пищевода путем вытяжения отрезков пищевода [7]. Но все же чаще всего при большом диастазе между отрезками пищевода накладывается шейная эзофагостома и гастростома. При бессвищевой форме порока, сопровождающейся большим диастазом, также первым этапом выполняется наложение шейной эзофагостомы и гастростомы [3, 5].
В наших наблюдениях прямой анастомоз наложен у 112 пациентов с атрезией пищевода при наличии нижнего трахеопищеводного свища. При этом у двух новорожденных при диастазе между отрезками пищевода от 2,5 до 3,5 см использовано удлинение проксимального отрезка пищевода в виде циркулярной миотомии по Livaditis [2].
Перед операцией проводилась периоперационная антибиотикопрофилактика. Оперативное вмешательство выполнялось под интубационным наркозом с вентиляцией мануально низким давлением на вдохе и небольшими объемами. Это позволяло избежать гипервентиляции, раздувания желудка, а также способствовало стабилизации трахеи. Для облегчения поиска хирургом верхнего отрезка пищевода в последний обязательно вводился зонд. Доступ – правосторонняя экстраплевральная торакотомия. Полунепарная вена по возможности не пересекалась. Выделение отрезков пищевода проводилось тщательно, чтобы избегать даже малейшей травмы его стенки и сохранить все волокна блуждающего нерва, сопровождающие нижний сегмент пищевода. После отведения трахеи обнаруживался трахеопищеводный свищ. После наложения швов-держалок на трахеальный и эзофагеальный концы свища свищ отсекался от трахеи, и дефект трахеи ушивался отдельными швами в один ряд мононитью 6/0. На верхний сегмент пищевода накладывалось два тракционных шва, служащих для облегчения его мобилизации. Далее трахея отделялась от пищевода. После мобилизации верхнего отрезка пищевода сегменты органа сближались и накладывался анастомоз конец-в-конец. Наложению анастомоза предшествовало рассечение верхушки верхнего отрезка точно над концом продвинутого в сегмент зонда. Анастомоз формировался отдельными рассасывающимися швами мононитью 6/0. Во всех наблюдениях проводился назогастральный зонд и выполнялось дренирование средостения.
У двух детей с большим диастазом сегментов, как уже было сказано, применена циркулярная миотомия по Livaditis, которая позволила удлинить проксимальный отрезок пищевода и наложить анастомоз конец-в-конец.
После операции продолжалась интенсивная терапия. При благоприятном течении послеоперационного периода кормление через зонд начиналось через 3–5 суток после операции. На 8–9 сутки проводилась эзофагография с целью определения состоятельности анастомоза. Для этого под контролем рентгеновского экрана через рот ребенку вводилось 1–2 мл водорастворимого контрастного вещества. Оценивалась проходимость анастомоза пищевода, исключались затеки контрастного вещества в средостение. При отсутствии осложнений ребенок начинал кормиться через рот.
Несостоятельность анастомоза выявлена у 6 детей (4,9 %). Ранним диагностическим признаком несостоятельности анастомоза являлось появление слюны по плевральному дренажу. У 3 новорожденных несостоятельность была частичной. На фоне консервативной терапии на 16–20 день наступило заживление зоны несостоятельности, что было подтверждено рентгенконтрастным исследованием пищевода. В этой группе больных в последующем сформировались стенозы пищевода с явлениями дисфагии, что потребовало бужирования пищевода. В трех наблюдениях отмечена несостоятельность анастомоза, при которой пришлось накладывать верхнюю эзофагостому и гастростому.
У 26 детей в послеоперационном периоде отмечались явления дисфагии, обусловленные мобилизацией сегментов пищевода. При рентгенологическом и эндоскопическом исследованиях анастомоза не выявлено сужения зоны. На фоне проведенной консервативной терапии явления дисфагии полностью купировались.
7-ми новорожденным с бессвищевыми формами атрезии пищевода (из 11 детей с бессвищевыми формами 4 умерли без операции в связи с тяжелой сочетанной патологией) выполнены шейная эзофагостомия и гастростомия. Этим детям через 10–12 месяцев была произведена загрудинная эзофагопластика левой половиной толстой кишки на левой ободочной артерии. Трансплантат располагали в изоперистальтической позиции. Операция завершалась дренированием средостения. После операции дети получали интенсивную терапию в отделении реанимации. Дренаж из плевральной полости удалялся через 2–3 дня. Через 7–10 дней проводилось рентгенконтрастное исследование для исключения несостоятельности анастомозов, и при отсутствии осложнений назначалось кормление через гастростому. Гастростомическая трубка удалялась через 3 месяца. Один ребенок оперирован повторно в связи с выявлением избыточных петель трансплантата.
Данный вид пластики пищевода был выполнен и у 3 пациентов, которым были наложены эзофаго- и гастростома в связи с полной несостоятельностью пищеводного анастомоза.
После операции по поводу атрезии пищевода умерло 12 детей. Следует отметить, что у всех умерших новорожденных отмечались сочетанные аномалии.
Таким образом, летальность составила 9,8 %. Стенозы пищевода, потребовавшие длительного бужирования, выявлены у 11 пациентов.
Атрезия пищевода и пищеводно-трахеальный свищ
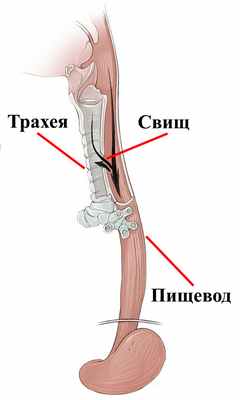
По происхождению пищеводно-респираторные свищи разделяют на врождённые и приобретенные. Врождённые свищи наблюдаются в 1-4% всех заболеваний пищевода у детей и более чем в 2-3% случаев сочетаются с атрезией пищевода (рис. 2).
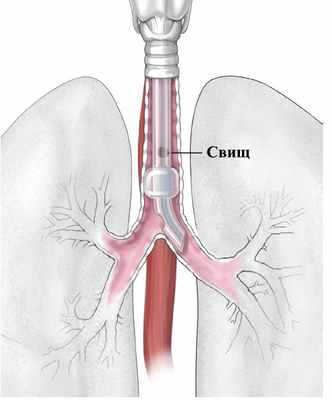
Приобретенные пищеводно-респираторные свищи возникают вследствие травматического повреждения пищевода, трахеи и бронхов при закрытой травме и ранении груди, операциях и инструментальных исследованиях, после длительной искусственной вентиляции лёгких или трахеостомии (рис. 3), воспалительных процессов (прорыв воспаленного дивертикула пищевода в трахею или бронх, деструкции лимфоузлов, расположенных в области бифуркации трахеи), опухолевых процессов в пищеводе, трахее и бронхах.
По анатомическим характеристикам свищи делят на одиночные и множественные; широкие (диаметр более 1 мм) и узкие (диаметр менее 1 мм); короткие (длиной до 10 мм) и длинные (длиной более 10 мм); клапанные (устье или свищевой канал закрыты грануляционной тканью, реже – распадающейся опухолью, что делает свищ проходимым в направлении от пищевода к трахеобронхиальным путям).
У большинства больных с пищеводно-респираторными свищами развиваются различные гнойно-воспалительные осложнения: трахеобронхит, пневмония, абсцессы и гангрена лёгкого, плеврит, медиастинит. Эти осложнения протекают тяжело и нередко представляют большую опасность для жизни больных.
Единственным радикальным методом лечения пищеводного свища является хирургический. Свищевой ход выделяют и иссекают. Дефекты стенки пищевода и другого органа поочередно ушивают. Линию швов дополнительно укрепляют местными тканями (плеврой, перикардом, мышцей, диафрагмой, сальником и т.п.) (рис. 4).
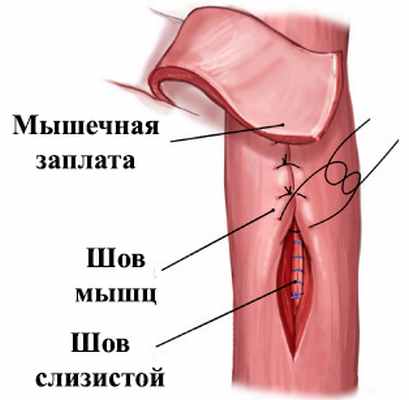
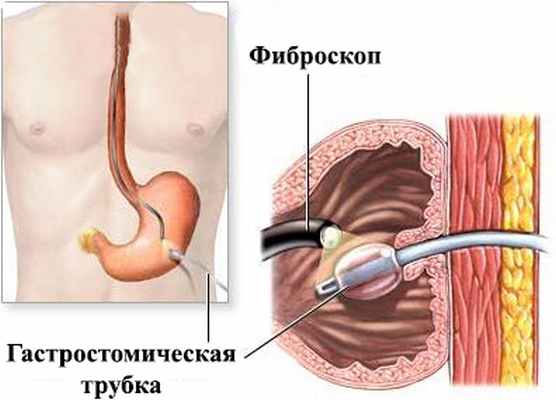
В отдельных случаях пищеводные свищи могут закрыться самостоятельно при исключении питания через рот и проведении антибактериальной терапии, для чего используется назогастральный зонд или накладывается гастростома (рис. 5). В некоторых случаях применяется пломбировка свищевого хода жидкими легко затвердевающими пластическими массами, прижигание свищевого хода через эндоскоп.
Консервативная терапия показана только больным с тяжёлыми сопутствующими заболеваниями и при тяжёлом состоянии больных, когда операция представляет серьёзную опасность или невозможна из-за распространённости опухолевого процесса.
В зависимости от локализации свища выбирают хирургический доступ – со стороны шеи или чрез грудную клетку, используя классические открытые доступы (рис. 6, 7). Однако в некоторых ситуациях возможно использование миниинвазивных вмешательств – торакоскопии (рис. 8).
Атрезия пищевода и пищеводно-трахеальный свищ
Атрезия пищевода — это врожденный порок Общие сведения о врожденных пороках Врожденные пороки, которые также называются врожденными аномалиями — это физические аномалии, которые возникают до рождения ребенка. Обычно их выявляют в течение первого года жизни. Причина. Прочитайте дополнительные сведения при котором пищевод сужается или заканчивается слепо. Большинство новорожденных с атрезией пищевода также имеют аномальное соединение между пищеводом и дыхательным горлом (трахеей), так называемый пищеводно-трахеальный свищ.
Пищевод Глотка и пищевод Горло (глотка — Горло) расположено позади и ниже ротовой полости. Когда пища и жидкости перемещаются из ротовой полости, они проходят через горло. Акт глотания пищи и жидкостей начинается произвольно. Прочитайте дополнительные сведения представляет собой длинный трубкообразный орган, который соединяет рот с желудком. При атрезии пищевода пищевод сужается или развивается как две отдельные секции, которые не соединяются (атрезия). Из-за дефекта пища и жидкость задерживаются или не могут попасть из пищевода в желудок.
Дыхательное горло Общие сведения о дыхательной системе Для поддержания жизни организм должен вырабатывать достаточное количество энергии. Энергия вырабатывается посредством сжигания содержащихся в пище молекул, которое происходит путем окисления. Прочитайте дополнительные сведения (трахея) — это основной дыхательный путь в легкие. В нормальных условиях пищевод и трахея разделены. Однако при пищеводно-трахеальном свище между пищеводом и дыхательным горлом формируется патологическое соединение (свищ). Из-за дефекта пища и жидкость попадают в дыхательное горло и легкие.
Атрезия пищевода и пищеводно-трахеальный свищ часто возникают вместе.
Врачи не знают, что является причиной атрезии пищевода и пищеводно-трахеального свища, но у многих детей с этими врожденными пороками имеются другие нарушения, такие как дефекты позвоночника Общие сведения о врожденных пороках головного и спинного мозга Врожденные дефекты головного и спинного мозга могут возникать в начале или в конце внутриутробного развития. Типичные симптомы включают умственную отсталость, паралич, недержание мочи или потерю. Прочитайте дополнительные сведения , пороки сердца Общие сведения о пороках сердца Примерно один из 100 младенцев рождается с пороком сердца. Некоторые пороки тяжелые, но многие — нет. Пороки могут быть связаны с аномальным формированием стенок или клапанов сердца или кровеносных. Прочитайте дополнительные сведения , почек Пороки развития почек Существует несколько разных врожденных пороков, затрагивающих почки (парный орган, который выводит продуты жизнедеятельности из крови с образованием мочи). Эти пороки развития обычно не выявляются. Прочитайте дополнительные сведения , половых органов Врожденные пороки половых органов Пороки развития половых органов могут затрагивать пенис, мошонку или яички у мальчиков, влагалище и половые губы у девочек. Иногда половые органы не являются четко мужскими или женскими (двойные). Прочитайте дополнительные сведения и конечностей Отсутствующие или не полностью сформированные конечности Конечности при рождении могут отсутствовать, быть деформированными или развитыми не полностью. Конечности могут формироваться неправильно. Например, кости кисти и предплечья могут отсутствовать. Прочитайте дополнительные сведенияАтрезия и свищ: Дефекты пищевода
При атрезии пищевода пищевод сужается или заканчивается слепо. Он не соединяется с желудком, как это обычно должно происходить. Пищеводно-трахеальный свищ — это аномальное соединение между пищеводом и трахеей (которое ведет к легким).
Симптомы
Новорожденный с атрезией пищевода кашляет, задыхается и у него течет слюна после попытки сглотнуть во время кормления.
Диагностика
До рождения — пренатальное ультразвуковое исследование
После рождения — введение трубки вниз по пищеводу и рентгенологические исследования
Если врачи заподозрили наличие этих дефектов после рождения, они пытаются провести трубку по пищеводу младенца. Если прохождение трубки заблокировано, они делают рентгенографию, чтобы подтвердить диагноз и определить, где находится проблема.
Лечение
Перед хирургическим вмешательством по устранению дефектов проводят подготовку для предотвращения осложнений, таких как аспирационная пневмония. Во-первых, прекращают кормление через рот и размещают трубку в верхней части пищевода для беспрерывного отсасывания слюны, прежде чем она достигнет легких. Затем питание вводится младенцу в вену (внутривенно).
Чтобы создать нормальное соединение между пищеводом и желудком и закрыть свищ, хирургическое вмешательство необходимо провести вскоре после рождения.
После хирургического вмешательства могут развиться некоторые осложнения. Наиболее распространенными проблемами являются протечки и рубцовая ткань в месте повторного соединения пищевода. Многие дети испытывают трудности с кормлением. Примерно у половины детей, испытывающих трудности с кормлением, развивается гастроэзофагеальный рефлюкс Гастроэзофагеальный рефлюкс у детей Гастроэзофагеальный рефлюкс — это обратное движение пищи и желудочного сока из желудка в пищевод, а иногда и в рот. Рефлюкс может быть вызван положением младенца во время кормления, перекармливанием. Прочитайте дополнительные сведения (обратное движение пищи и желудочного сока из желудка в пищевод), поэтому новорожденным, страдающим атрезией пищевода, врачи могут назначать препараты, подавляющие выработку желудочного сока. Если препараты не контролируют рефлюкс, выполняется процедура под названием «фундопликация». При фундопликации хирург оборачивает верхнюю часть желудка вокруг нижней части пищевода, чтобы сделать желудочно-пищеводное соединение более тугим и тем самым уменьшить рефлюкс.
ПРИМЕЧАНИЕ: Это — пользовательская версия ВРАЧИ: Нажмите здесь, чтобы перейти к профессиональной версии
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Атрезия пищевода
Атрезия пищевода – неполное формирование пищевода, часто ассоциированное с трахео-пищеводным свищем. Диагноз подозревается при невозможности постановки назогастрального или орогастрального зонда. Лечение подразумевает проведение восстановительной операции.
Атрезия пищевода – наиболее распространенная желудочно-кишечная атрезия. Частота составляет приблизительно 1 случай на 3500 живорожденных. Другие врожденные аномалии составляют до 50% случаев. Два синдрома специфически связаны с атрезией пищевода:
VACTERL (от англ Vertebral anomalies, Anal аtresia, Cardiovascular malformations, Tracheoesophageal fistula, Esophageal atresia, Renal anomalies, Radial aplasia, Limb anomalies – аномалии позвоночника, атрезия ануса, пороки сердца, трахеопищеводный свищ с атрезией пищевода, аномалии почек, гипоплазия лучевой кости, дефекты конечностей)
Симптомокомплекс CHARGE (от англ Coloboma – колобома, Heart defects – пороки сердца, Atresia of the choanae – атрезия хоан, Retardation of mental and/or physical development – задержка роста и развития, Genital hypoplasia – гипоплазия наружных половых органов, Ear abnormalities – аномалии ушей)
Приблизительно у 19% детей с атрезией пищевода наблюдаются симптомы VACTERL.
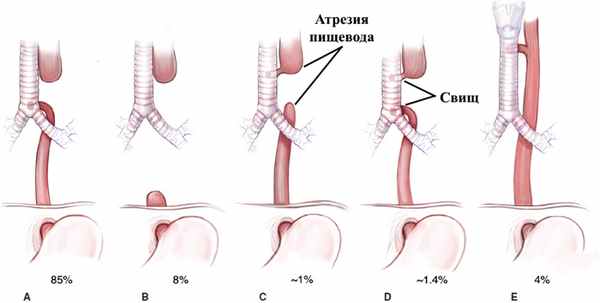
Выделяют 5 основных типов атрезии пищевода ( Типы и относительные частоты атрезии пищевода и трахеопищеводного свища Типы и относительные частоты атрезии пищевода и трахеопищеводного свища ). Большинство типов также ассоциировано со свищом между трахеей и пищеводом.
У большинства младенцев симптомы проявляются в неонатальном периоде, однако у детей с трахеопищеводной фистулой Н-типа симптомы могут проявляться значительно позже.
Характерными признаками избыточной секреции являются кашель и цианоз после попыток кормления, аспирационная пневмония. Эзофагальная атрезия с дистальным свищом приводит к вздутию живота, поскольку во время плача ребенка, воздух из трахеи нагнетается через фистулу в нижние отделы пищевода и желудка.
Типы и относительные частоты атрезии пищевода и трахеопищеводного свища
Относительные частоты основаны на компиляции из различных источников.
Диагностика атрезии пищевода
Постнатальная: установка назогастрального или орогастрального зонда и рентгенография
Рутинное пренатальное УЗИ может предположить наличие атрезии пищевода. Многоводие может присутствовать, но не является диагностическим признаком, поскольку может развиваться при многих других заболеваниях. Желудочный пузырь у плода может отсутствовать, но только в < 50% случаев. Реже встречается дилятированный верхний мешок пищевода, но обычно пободное характерно для плодов с многоводием и отсутствием желудочного пузыря.
После родов, при подозрении на атрезию пищевода, заподозренную при проведении пренатального ультразвукового исследования, или при наличии клинических показаний, вводится назогастральный или орогастральный зонд; на диагноз атрезии пищевода наталкивает невозможность продвижения зонда в желудок. Рентгеноконтрастный катетер определяет местоположение атрезии на рентгеновском снимке. В атипичных случаях небольшое количество водорастворимого контрастного вещества может быть необходимо для определения анатомии при рентгеноскопии. Контрастное вещество должно быть быстро аспирировано обратно, поскольку может вызвать химический пневмонит при попадании в легкие. Эту процедуру должен выполнять только опытный рентгенолог в центре, где новорожденному будет проведена операция.
Лечение атрезии пищевода
Цель предоперационного ведения – привести младенца в оптимальное состояние для операции и предотвратить аспирационную пневмонию, которая делает хирургическую коррекцию более опасной. Отказ от перорального кормления. Непрерывное отсасывание через назогастральный зонд из верхнего отдела пищевода предотвращает аспирацию проглоченной слюны. Ребенок должен находиться с приподнятой на 30–40 ° головой и на правом боку для облегчения опорожнения желудка и минимизации риска аспирации желудочного секрета через свищ. Если окончательная коррекция откладывается из-за глубокой недоношенности, аспирационной пневмонии или других врожденных пороков развития, то для декомпрессии желудка проводят наложение гастростомической трубки. Кормление через гастростому уменьшает риск заброса содержимого желудка через фистулу в трахео-бронхиальное дерево.
Восстановительная операция
При стабильном состоянии ребенка возможно проведение экстраплевральной хирургической коррекции атрезии пищевода и закрытие трахео-пищеводного свища. Замеченный свищ нуждается в лигировании. В приблизительно 90% случаев может быть выполнен первичный анастомоз пищевода. В оставшихся случаях, при существовании чрезвычайно длинного разрыва, существуют варианты выполнения операции по транспозиции желудка или толстокишечной интерпозиции.
Некоторые детские хирурги выполняют операцию по Фокеру. При этой операции вытяжные швы расположены на концах пищеводных мешков, выведенных чрескожно, и зафиксированных силиконовыми кнопками. Вытяжение постепенно воздействует на швы, что стимулирует удлинение пищевода от 1 до 2 мм/день. После того, как концы пищевода сходятся или максимально сближаются, выполняется первичный анастомоз ( 1 Справочные материалы по лечению Атрезия пищевода – неполное формирование пищевода, часто ассоциированное с трахео-пищеводным свищем. Диагноз подозревается при невозможности постановки назогастрального или орогастрального зонда. Прочитайте дополнительные сведения Наиболее распространенные острые осложнения – подтекание в месте анастомоза и формирование стриктуры. Сложности с кормлением после успешного хирургического вмешательства в 85% случаев возникают из-за плохой подвижности дистального сегмента пищевода. Этот дефект обусловливает желудочно-пищеводный рефлюкс примерно у 50% детей. Всем новорожденным с атрезией пищевода рекомендуется: лечение рефлюкса кислотно-супрессивной терапией Медикаментозное лечение Гастроэзофагеальный рефлюкс - это перемещение желудочного содержимого в пищевод. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) - это рефлюкс, который вызывает осложнения, такие как раздражительность. Прочитайте дополнительные сведения ( 2 Справочные материалы по лечению Атрезия пищевода – неполное формирование пищевода, часто ассоциированное с трахео-пищеводным свищем. Диагноз подозревается при невозможности постановки назогастрального или орогастрального зонда. Прочитайте дополнительные сведенияСправочные материалы по лечению
1. Shieh HF, Jennings RW: Long-gap esophageal atresia. Semin Pediatr Surg 26(2):72–77, 2017. doi: 10.1053/j.sempedsurg.2017.02.009
2. Krishnan U, Mousa H, Dall’Oglio L, et al: ESPGHAN-NASPGHAN guidelines for the evaluation and treatment of gastrointestinal and nutritional complications in children with esophageal atresia-tracheoesophageal fistula. J Pediatr Gastroenterol Nutr 63(5):550–570, 2016. doi: 10.1097/MPG.0000000000001401
Основные положения
Выделяют 5 видов атрезии пищевода; все из них, кроме одного, сопровождаются трахео-пищеводным свищом.
Иногда диагноз предполагают на основании данных пренатального УЗИ.
Клинические проявления включают избыточную секрецию, кашель и цианоз после попыток кормления и аспирационную пневмонию.
Диагностику проводят с помощью назогастрального или орогастрального зонда.
Лечится проводится путём хирургического вмешательства или кислотоподавляющей терапии.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:
