Герпетический панариций
Добавил пользователь Alex Обновлено: 27.01.2026
Герпесвирусные инфекции - группа инфекционных заболеваний, которые вызываются вирусами из семейства Herpesviridae, могут протекать в виде локализованных, генерализованных, рецидивирующих форм болезни, имеют способность к персистированию (постоянному нахождению вируса) в организме человека.
Герпесвирусные инфекции (ГВИ) относятся к наиболее распространенным вирусным болезням человека. Инфицированность и заболеваемость ими каждый год возрастает. Во всех странах мира 60-90% населения инфицированы тем или иным герпесвирусом.
Этиология
Герпесвирусы в своем составе содержат двунитчатую ДНК, имеют глико-липопротеиновую оболочку. Размеры вирусных частиц от 120 до 220 нм.
На сегодня описано 8 типов герпесвирусов, которые выявлены у человека:
- два типа вируса простого герпеса (HSV-1, HSV-2),
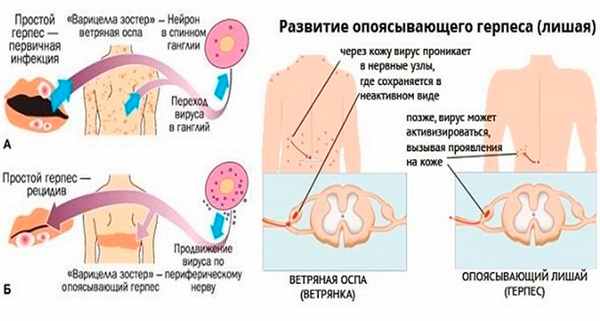
- вирус ветряной оспы и опоясывающего герпеса (VZV или HHV-3),
- вирус Эпштейн-Барр (ЕBV или HHV-4),
- цитомегаловирус (CMV или HHV-5), HHV-6, HHV-7, HHV-8.
На основе биологических свойств вирусов сформированы 3 подсемейства герпесвирусов: (альфа-герпесвирусы, бетта-герпесвирусы и гамма-герпесвирусы). К a-герпесвирусам относятся HSV-1, HSV-2, VZV.
К бета-герпесвирусам относятся CMV, HHV-6, HHV-7. Они, как правило, медленно размножаются в клетках, вызывают увеличение пораженных клеток (цитомегалия), способны к персистенции, преимущественно в слюнных железах и почках, могут вызывать врожденные инфекции. К гамма-герпесвирусам относятся ЕBV и HHV-8.
Вирус простого герпеса 1 и 2 типов
Термин "герпетическая инфекция" (ГИ) обычно употребляется относительно заболеваний, которые вызываются HSV-1 и HSV-2. Источником HSV-инфекции являются больные люди различными формами заболевания, в том числе и латентной, а также вирусоносители.
HSV-1 передается воздушно-капельным и контактным путем. Попавший на кожу во время кашля, чихания вирус, находящийся в капельках слюны, выживает в течение часа. На влажных поверхностях (умывальник, ванна и прочее) он сохраняет жизнеспособность в течение 3-4 часов, что нередко является причиной вспышек заболеваний в детских дошкольных учреждениях. Заражение может осуществляться при поцелуях, а также через предметы обихода, которые инфицированы слюной больного или вирусоносителя. HSV-2 передается половым или вертикальным путем. При последнем инфицирование происходит во время родов (контакт с родовыми путями матери), трансплацентарно или через цервикальный канал в полости матки. В связи с тем, что при генерализации инфекции имеет место вирусемия, возможен также трансфузионный или парентеральный путь передачи HSV-2 инфекции. HSV-2 вызывает, как правило, генитальный и неонатальный герпес.
Наибольшая восприимчивость у детей к ГИ в возрасте от 5 месяцев до 3 лет. В зависимости от механизма заражения различают приобретенную и врожденную форму ГИ. Приобретенная ГИ может быть первичной и вторичной (рецидивирующая), локализованной и генерализованной. Также выделяют латентную форму ГИ.
Ни одна инфекция не имеет такого многообразия клинических проявлений, как герпесвирусная. Она может вызывать поражение глаз, нервной системы, внутренних органов, слизистой оболочки желудочно-кишечного тракта, полости рта, гениталий, может являться причиной онкологических заболеваний, имеет определенное значение в неонатальной патологии и возникновении гипертонии. Распространение вируса в организме происходит гематогенным, лимфогенным, нейрогенным путем.
Частота первичной герпесвирусной инфекции возрастает у детей после 6 месяцев жизни, когда полученные от матери антитела исчезают. Пик заболеваемости приходится на возраст 2—3 года. Нередко ГИ встречается и у новорожденных детей, по данным ряда авторов диагностируется у 8% новорожденных с общесоматической патологией и у 11% недоношенных детей.
По данным ВОЗ, заболевания, обусловленные вирусом простого герпеса (HSV), занимают второе место после гриппа среди причин смертности от вирусных инфекций. Решение проблемы диагностики и лечения герпесвирусной инфекции с проявлениями на слизистой оболочке полости рта — одна из важнейших задач практической медицины.
В последнее десятилетие во всем мире значение герпесвирусных заболеваний как проблемы общественного здравоохранения постоянно растет. Представители семейства герпесвирусов человека поражают до 95% населения мира.
К первичным формам ГИ относятся: инфекция новорожденных (генерализованный герпес, энцефалиты, герпес кожи и слизистых), энцефалиты, гингивостоматиты, герпетиформная экзема Капоши, первичный герпес кожи, глаз, герпетический панариций, кератиты. Первичная ГИ возникает вследствие первичного контакта человека с HSV. Как правило, это происходит в раннем детском возрасте (до 5 лет). У взрослых в возрасте 16-25 лет, которые не имеют противовирусного иммунитета, первичная ГИ чаще может быть обусловлена HSV-2. Латентно переносят заболевание 80-90% первично инфицированных детей, и только в 10-20% случаев наблюдаются клинические проявления болезни.
Вторичными, рецидивирующими формами ГИ является герпес кожи и слизистых оболочек, офтальмогерпес, герпес половых органов.
Эпштейн-Барр-вирусная инфекция
Инфекционное заболевание, которое вызывается вирусом Эпштейн-Барр (ЕBV) и характеризуется системным лимфопролиферативным процессом с доброкачественным или злокачественным течением.
ЕBV выделяется из организма больного или вирусоносителя с орофарингеальным секретом. Передача инфекции происходит воздушно-капельным путем через слюну, часто во время поцелуев матерью своего ребенка, поэтому иногда ЕBV-инфекцию называют "болезнью поцелуев". Дети нередко заражаются ЭБВ через игрушки, загрязненные слюной больного ребенка или вирусоносителя, при пользовании общей посудой, бельем. Возможен гемотрансфузионный путь передачи инфекции, а также половой. Описаны случаи вертикальной передачи ЕBV от матери к плоду, предполагают, что вирус может быть причиной внутриутробных аномалий развития. Контагиозность при ЕBV-инфекции умеренная, что, вероятно, связано с низкой концентрацией вируса в слюне. На активацию инфекции влияют факторы, снижающие общий и местный иммунитет. Возбудитель ЕBV-инфекции имеет тропизм к лимфоидно-ретикулярной системе. Вирус проникает в В-лимфоидные ткани ротоглотки, а затем распространяется по всей лимфатической системе организма. Происходит инфицирование циркулирующих В-лимфоцитов. ДНК-вируса проникает в ядра клеток, при этом белки вируса придают инфицированным В-лимфоцитам способность беспрерывно размножаться, вызывая так называемое "бессмертие" В-лимфоцитов. Этот процесс является характерным признаком всех форм ЕBV-инфекции.
ЕBV может вызывать: инфекционный мононуклеоз, лимфому Беркитта, назофарингеальную карциному, хроническую активную ЕBV-инфекцию, лейомиосаркому, лимфоидную интерстициальную пневмонию, "волосатую" лейкоплакию, неходжкинскую лимфому, врожденную ЕBV-инфекцию.
Варицелла-зостер-инфекция
Varicella-zoster вирус вызывает ветряную оспу и опоясывающий герпес. Источником инфекции при ветряной оспе может быть только человек, больной ветряной оспой или опоясывающим герпесом, включая последние 24-48 часов инкубационного периода. Реконвалесценты ветряной оспы остаются заразными на протяжении 3-5 дней после прекращения высыпаний на коже. Через третье лицо заболевание не передается. Возможно внутриутробное заражение ветряной оспой в случае заболевания беременной. Ветряная оспа может встречаться в любом возрасте, но в современных условиях максимальное количество больных приходится на детей в возрасте от 2 до 7 лет. Опоясывающий герпес развивается после первичного инфицирования вирусом Varicella-zoster, после перехода инфекции в латентную форму, при которой вирус локализуется в спинальных, тройничном, сакральном и других нервных ганглиях. Возможна эндогенная реактивация инфекции.
Цитомегаловирусная инфекция
Инфекционное заболевание, которое вызывается цитомегаловирусом (CMV) и характеризуется разнообразными клиническими формами (от бессимптомной до тяжелой генерализованной с поражением многих органов) и течением (острым или хроническим). Факторами передачи CMV могут быть практически все биологические субстраты и выделения человека, в которых содержится вирус: кровь, слюна, моча, ликвор, вагинальный секрет, сперма, амниотическая жидкость, грудное молоко. Потенциальным источником инфекции являются органы и ткани в трансплантологии, а также кровь и ее продукты в трансфузиологии. Пути передачи CMV-инфекции: воздушно-капельный, половой, вертикальный и парентеральный.
Различают врожденную и приобретенную формы CMV-инфекции. Врожденная CMV-инфекция. При антенатальном инфицировании плода заражение происходит преимущественно трансплацентарно. При интранатальном инфицировании CMV поступает в организм при аспирации инфицированных околоплодных вод или секретов родовых путей матери.
У детей более старшего возраста приобретенная CMV-инфекция в 99% случаев протекает в субклинической форме. Наиболее частым проявлением такой формы CMV-инфекции у детей в возрасте старше года является мононуклеозоподобный синдром. Как правило, наблюдается клиника острого респираторного заболевания в виде фарингита, ларингита, бронхита.
Инфекции, вызванные шестым, седьмым и восьмым типами герпесвирусов Герпесвирусы шестого типа (HHV-6) могут явиться причиной эритематозной и розеолезной сыпи (внезапная экзантема), поражений ЦНС и костного мозга у иммуноскомпроментированных детей. Герпесвирусы седьмого типа (HHV-7) вызывают экзантему новорожденных
Для диагностики герпетической инфекции ценным являются цитологический, иммунофлюоресцентный, серологический и ПЦР методы.
Вирусологическое исследование при герпетической инфекции выявляет комплементсвязывающие антитела к ВПГ-1 или -2 в крови матери, пуповинной крови плода и амниотической жидкости.
ПЦР-метод. Материалом для исследования на герпес являются кровь, мазки из глотки, содержимое пузырьков, язв, моча.
Важное значение имеет исследование специфических антител различных подклассов: IgM, IgG1-2, IgG3 и IgG4 к герпес-вирусам. Выявление в сыворотке крови детей специфических иммуноглобулинов М, IgG3, IgG1-2 в титре > 1:20, вирусного антигена и специфических иммунных комплексов с антигеном свидетельствует об остроте инфекционного процесса (активная фаза), а определение только специфических IgG4 расценивается как латентная фаза инфекции или носительство материнских антител.
Лечение
Герпетической инфекции проходит в 3 этапа:
- 1 этап – в активной стадии или при обострении хронического течения заболевания;
- 2 этап – пролонгированное лечение поддерживающими дозами в период ремиссии;
- 3 этап – выявление и санация хронических очагов инфекции, обследование членов семьи для выявления источника инфицирования.
Во всех случаях препараты, их комбинация и длительность подбираются индивидуально с учетом проявлений заболевания, особенности иммунной системы ребенка, возраста, течения заболевания.
Автор материала: врач-педиатр клиники на Родионовской Телицына Е. В.
Что нужно знать о герпетическом панариции
Мы привыкли считать, что герпес располагается на коже лица и слизистой рта, красной кайме губ, а при заражении вирусом простого герпеса 2 типа область поражения будет охватывать половые органы. Но существуют и другие, менее известные, а поэтому менее замечаемые герпесвирусные поражения. Их появление связано с попаданием вируса простого герпеса из очага заражения, расположенного на коже и слизистых оболочках. При этом не важно какой вирус простого герпеса – 1 или 2 типа – стал причиной поражения.
Речь идет о герпетическом поражении пальцев рук, которое называется герпетическим панарицием, когда на кожу дистальные фаланг попадает вирус герпеса и вызывает типичное воспаление в этом месте.
Как вирус герпеса попадает на кожу пальцев?
Например, при прикосновении голыми руками к зонам герпесвирусного воспаления на коже лица, красной каймы губ, при контакте с поврежденными герпетическими пузырями, а также нанесении пальцами рук на открытые раневые поверхности мазей и других средств. Каждый раз в вышеперечисленных ситуациях человек заведомо подвергает себя опасности переноса вирусных частиц на новый для них участок тела.
Кто в группе риска по развитию герпетического панариция?
Традиционно группой риска по развитию герпетического панариция считаются медицинские работники, профессиональная деятельность которых связана с контактом с биологическими жидкостями человека (слюна, выделения из половых путей) или слизистыми оболочками, если они не всегда строго соблюдают правила противоинфекционной защиты и не используют перчатки. К данной категории относятся врачи-стоматологи, гинекологи, урологи, дерматовенерологи. Однако это не единственная категория, рискующая заразиться герпесом.
В особенной зоне риска оказываются малыши, которые очень любят все тянуть в рот и сосать пальцы. Если у такого ребенка есть проявления герпетического стоматита, то с открытых язвенных дефектов вирус простого герпеса 1 типа может перейти на кожу пальца и вызывать ее повреждение.
У взрослых герпетический панариций может стать следствием контакта с инфицированными генитальным герпесом половыми органами.
Заболевание часто встречается у борцов, которые соприкасаются с телом другого человека и таким образом могут проконтактировать с пораженным вирусом простого герпеса участком кожи и заразиться им.
Основные проявления заболевания
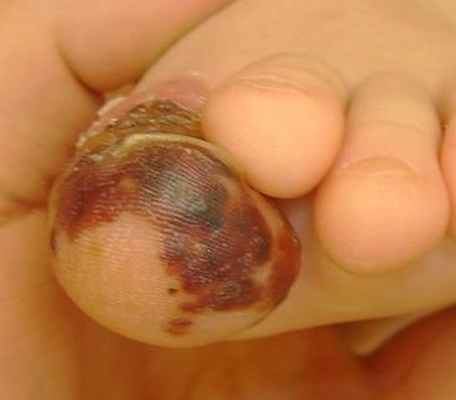
Герпесвирусное поражение мягких тканей пальцев может вызывать покалывание или интенсивную боль, которая на начальных этапах развития заболевания может быть единственным симптомом и напоминать бактериальную инфекцию. Спустя 2-3 дня на тыльной вокруг ногтевого ложа или ладонной поверхности дистальной фаланги пальца появляются герпетические пузырьки, наполненные прозрачной жидкостью, а кожа под ними воспаляется и отекает. Через 5-6 дней одиночно расположенные пузырьки могут сливаться в более крупные, а содержащаяся в них жидкость мутнеет. Поражение может захватывать кутикулу ногтя и распространяться на другие фаланги пальцев. На фоне местных проявлений у человека может повышаться температура тела и увеличиваться в размерах подмышечные лимфатические узлы. Заживление герпетического панариция может длиться 2-3 недели, а ушедший в подмышечные нервные узлы вирус простого герпеса 1 или 2 типа может периодически напоминать о себе появлением повторных высыпаний.
Как предотвратить развитие герпетического панариция?
Очень просто. Достаточно не прикасаться руками к герпетическим высыпаниям, а если необходимо обработать пораженную поверхность – пользоваться ватными палочками или спонжами и сразу выбрасывать их после использования. Если случайно прикоснулись руками – хорошо вымыть руки с мылом. Гораздо сложнее уследить за маленькими детьми, у которых потребность все тянуть в рот заложена природой, но родителям нужно запастить терпением и обрабатывать игрушки и предметы, которые исследует малыш. В такой ситуации взрослый, у которого есть герпес, должен быть внимательным и следить за тем, чтобы не стать источником заражения для маленького члена семьи.
Для исключения передачи герпетической инфекции вскрывшиеся пузырьки и открытые раневые поверхности необходимо закрыть повязкой или использовать перчатки. Это связано с тем, что выделение герпесвируса происходит до тех пор, пока полностью не заживет кожа в зоне вирусного поражения, а на это уходит, как правило, 2-4 недели.
Почему при герпетическом панариции требуется медицинская помощь?
Герпетический панариций на может возникнуть на дистальной фаланге не только пальцев рук, но и ног, куда вирус простого герпеса может быть занесен, например, во время вследствие случайного травмирования мягких тканей при обрезании ногтей, если на ножницы попали вирусные частицы от заболевшего. Это еще раз подчеркивает важность соблюдения вышеупомянутых рекомендаций зараженным герпесом взрослого, чтобы не допустить передачу вируса герпеса близким и маленьким детям.
Герпес – інфекційне захворювання, яке викликається вірусом родини Herpesviridae. Своєчасне діагностування допоможе запобігти ускладненням у майбутньому.
Герпес - инфекционное заболевание, вызываемое вирусом семейства Herpesviridae. Своевременное диагностирование поможет предотвратить осложнения в будущем.
Герпетический панариций. Case report.
Герпес на губах (простой герпес). Информация для пациентов
Герпес на губах. Симптомы, диагностика, лечение, профилактик.
Общие сведения о герпетическом панариции. Причиной герпетического панариция являются вирусы простого герпеса 1-го и 2-го типов. Первичная инфекция развивается через прямое проникновение вируса через поврежденную кожу (инокуляция).
Рецидивирующая инфекция: у пациента может развиться герпетический панариций в результате реактивации латентного вируса через несколько месяцев или лет после первичной инфекции.
Анамнез болезни: Считает ребенка больным с 4 октября, когда впервые заметила у него недомогание, капризность и вялость. 5 октября (в субботу) у ребенка впервые поднялась температура, мать заметила, что дочь часто трогает 1й палец левой стопы, на пальце было "покраснение". Она привязала к пальцу лист алоэ на несколько часов. 6 октября (в воскресенье) утром обнаружила на 1 пальце левой стопы пузырь, в области тыла пальца, сразу за ногтем. Пузырь был напряженным, имел прозрачное содержимое, размерами был с ноготь того же пальца. Кроме того, у ребенка поднялась температура до 39, усилилась капризность, упал аппетит. Мать самотеком обратилась в приемное отделение детской хирургии областной больницы, ребенок был осмотрен детским хирургом, пузырь вскрыт. Выставлен диагноз "Аллергическая реакция на алоэ", назначено: асептические повязки, примочки с димексидом (1:10 с раствором фурациллина 1:5000), супрастин 1/4 таблетки 3 раза в сутки. Лечение амбулаторно, осмотр в динамике районным хирургом.
Патогенез, анамнез, особенности течения. После заражения вирус простого герпеса первого или второго типов начинает реплицироваться в клетках дермы, в процесс может вовлекаться сенсорный ганглий. Клинические симптомы проявляются через 2-20 дней после заражения.
Герпетический панариций - клинический диагноз. В анамнезе может быть травма околоногтевой области, хотя чаще пациенты отрицают физическое воздействие. При опросе можно выявить аутогенный или экзогенный контакт с herpes labialis или генитальным герпесом. Сосуществующие первичные очаги в полости рта или на половых органах подтверждают аутоинокуляцию
Анамнез жизни: Здоровый ребенок, благополучная семья; воспитание, гигиена и уход в семье удовлетворительные. Росла и развивалась соответственно возрасту. Вакцинирована по Национальному календарю профилактических прививок. Из перенесенных заболеваний только нечастые ОРВИ и внезапная экзантема ("шестая болезнь"). До сих пор активно получает грудное вскармливание.
Эпидемиологический анамнез: В доме все здоровы, сыпей, повышения температуры, гнойничковых заболеваний нет. У матери накануне (3 октября) был пик очередного обострения лабиального герпеса, на момент осмотра ВОПом у матери заметен лишь мелкий "бугорок" на красной кайме верхней губы. Отмечает также травму кожи 1го пальца: несколько дней назад (дату назвать затрудняется) стригла ногти ребенку, и "прищипнула" кожу вместе с ногтем; при этом ребенок от боли одернул ногу, но кровотечения не было.
Эпидемиология. Герпетический панариций встречается в любом возрасте. Чаще всего эта патология наблюдается у детей, сосущих пальцы, и у медицинских работников, контактирующих со слизистой оболочкой полости рта пациентов без перчаток (например, стоматологи, пульмонологи). Другие группы риска включают спортсменов-борцов, подростков после заражения генитальным герпесом. Заболеваемость герпетическим панарицием оценивается в 2,4 случая на 100 000 населения.
При осмотре: Общее состояние средней тяжести. Ребенок контактен, общителен, на осмотр врача плачем или протестом не реагирует, доверчив, легко увлекается предложенными игрушками. Температура 38,2 , по органам и системам без отклонений.
Распространенность и передача инфекции. Вирус простого герпеса (ВПГ) широко распространен и чаще всего передается при прямом физическом контакте. Наиболее частая локализация инфекции - слизистая оболочка рта (ВПГ-1) или слизистая оболочка половых органов (ВПГ-2). В редких случаях инфекция может распространяться на дистальную фалангу через прямую инокуляцию и вызывать боль, отек, эритему и образование пузырьков, что составляет клиническую картину герпетического панариция. Этот диагноз имеет особое значение, учитывая его близкое сходство с паронихией и резко отличающееся лечение.
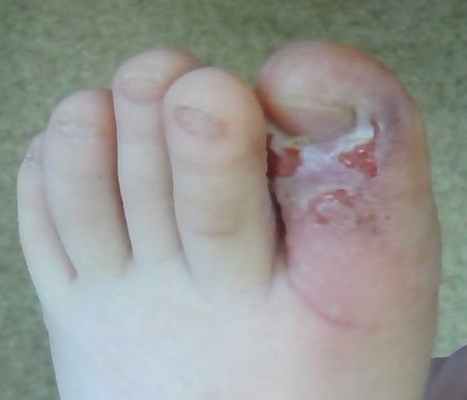
Местно: гиперемия и умеренный отек первого пальца левой стопы. На тыльной стороне дистальной фаланги остатки эпидермиса от вскрытого пузыря, выраженная экссудация: практически весь 1й палец, и прилегающая часть второго пальца - мацерированы. При пальпации боль умеренная. По боковым и тыльным поверхностям первого пальца - располагаются множественные, едва заметные везикулы с толстой покрышкой (ввиду физиологического утолщения эпидермиса на этой части тела), по-видимому - с прозрачным содержимым. Везикулы трудноотличимы от папул, однако в самых крупных все же виден бесцветный экссудат. Фото (для просмотра в полном формате кликните на фотографию, для возврата в статью, можно воспользоваться кнопкой "назад" Вашего браузера)
Клиника герпетического панариция. Пациенты часто испытывают боль и покалывание в пальце перед кожными изменениями (продромальная фаза). Затем возникают местная болезненность, эритема и отек с появлением первых пузырьков, которые наиболее часто встречаются вдоль поверхности пальца и вокруг ногтя. Инфекция обычно поражает только один палец, но в редких случаях возможно поражение нескольких пальцев. Пузырьки обычно сливаются в большие буллы, похожие на соты. Они могут распространяться проксимально и затрагивать ногтевое ложе, где могут отмечаться геморрагические поражения. Пациенты часто сообщают о непропорциональной интенсивности боли, особенно, при поражении ногтевого ложа. Могут наблюдаться лихорадка, лимфаденит и подмышечная лимфаденопатия. В редких случаях может возникнуть лимфедема кисти и предплечья. В большинстве описанных случаев речь идёт уже о бактериальной суперинфекции.
Везикулярная жидкость становится прозрачной на ранней стадии, но по мере прогрессирования может стать мутной, серозно-гнойной или геморрагической. Откровенного гноя никогда не будет, если не будет бактериальной суперинфекции. У пациентов с ослабленным иммунитетом (особенно у больных СПИДом с CD4 менее 50) могут наблюдаться изъязвления и некроз.
На основании клинических данных и данных эпиданамнеза - выставлен диагноз: Панариций, вызванный вирусом простого герпеса. Код по МКБ B00.8 Ввиду удаленности лабораторий и очевидной клинической картины - лабораторное подтверждение диагноза (ПЦР содержимого пузырьков, ИФА крови на IgM к gerpes simplex) не проводилось.
Диагностика. Как было замечено выше, герпетический панариций - клинический диагноз. Яркая клиническая картина панариция без классического, типичного гноя и эпидемический анамнез позволяют уточнить диагноз. В сложных случаях доступны следующие дополнительные методы исследования:
Вирусная культура: прямое вирусологическое исследование везикул и везикулярной жидкости. Чувствительность метода - 50%. Самая высокая концентрация вирусов в везикулах - в первые 24-48 часов их появления.Полимеразная цепная реакция (ПЦР) гораздо более чувствительное исследование.
Тест Цанга - соскабливание герпетического пузырька, окрашивание по Гимзе и выявлением многоядерных «баллонных» гигантских клеток. Чувствительность метода примерно 70% с высокой специфичностью к заболеванию.
Дифференциальный диагноз включает прежде всего паронихию и классический бактериальный панариций. Бледно-желтый цвет пузырьков может указывать на гнойную инфекцию, но разрез или пункционная аспирация не выявляют явного гноя.
Герпес-вирусные инфекции
Информация для пациентов. Типы герпесной инфекции. Вирусы .
- ацикловир 100 мг - 5 р в сутки, 5 суток.
- зовиракс крем местно 3 раза в сутки
- примочки с мирамистином, асептика
- водные процедуры запретить.
- обезболивание: нурофен 7 мл * 3-4 раза в сутки регулярно до исчезновения болевого синдрома
Лечение. Симптоматическое лечение и предотвращение вторичной инфекции являются основой терапии герпетического панариция. Естественное течение инфекции у иммунокомпетентного пациента - спонтанное исчезновение симптомов в течение 2–4 недель.
Разрез и дренирование проводить не следует, так как это не дает симптоматического облегчения и может вызвать виремию и бактериальную суперинфекцию. Сообщалось о значительном облегчении боли после иссечения ногтевого сегмента с целью декомпрессии пузырьков вдоль ногтевого ложа.
Несмотря на то, что исследований, посвященных герпетическому панарицию, мало, в одном исследовании было показано, что противовирусные препараты сокращают продолжительность симптомов на 4 дня и сокращают количество дней с выделением вируса.
Лечение более эффективно, если противовирусную терапию начинают в течение 48 часов после появления симптомов.
При рецидивирующем герпетическом поражении может помочь подавляющая терапия противовирусными препаратами. Сравнительных исследований эффективности противовирусных препаратов (ацикловира, фамцикловира или валацикловира) не проводилось.
Следует рассматривать необходимость антибиотикотерапии при наличии вторичной бактериальной инфекции
Выделение вирусов происходит до тех пор, пока пораженный эпидермис не заживет, поэтому пациенты должны быть проинформированы о важности ношения перчаток или использования иных мер барьерной защиты. Пациента следует информировать, что вероятность рецидива составляет от 30% до 50%.
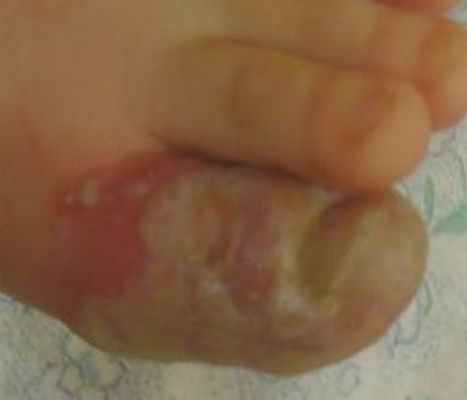
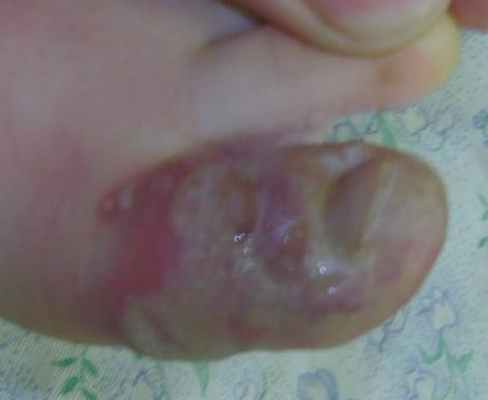
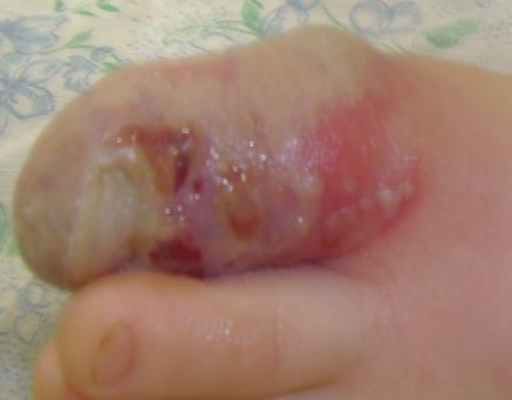
Жалобы на боль при ходьбе, при одевании носка; на повышение температуры до 38 градусов, плаксивость ребенка.
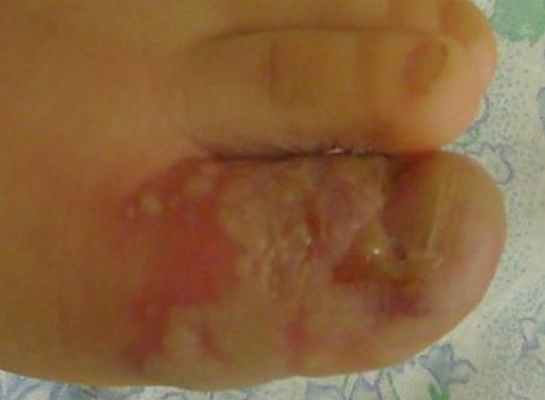
Местно: обильное мокнутие, признаков бактериальной инфекции нет; от сильной мацерации везикулы стали очевидны, более выступают над поверхностью кожи и весьма заметны, особенно из-за появившейся гиперемии неповрежденной кожи. Отек нарастает. Содержимое всех везикул - прозрачное. Лечение: продолжить без изменений


Энтеровирусные экзантемы и энантемы. Болезнь рука-нога-рот и герпангина
Информация для пациентов. Энтеровирусные экзантемы и энантем.
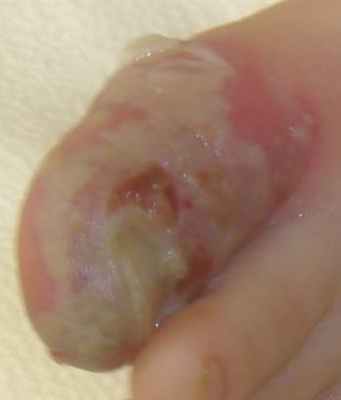
Жалобы на боль при ходьбе, при одевании носка - в динамике нарастает; на повышение температуры до 39 градусов, плаксивость, заметное ухудшение общего состояния ребенка.
Местно: обильное мокнутие, характер экссудата - гнойный (светло-белый жидкий обильный гной), гиперемия интактной кожи нарастает, отек нарастает. Содержимое всех везикул - помутнело. Очевидно присоединение бактериальной флоры. Новых элементов сыпи (везикул) нет, а значит герпетическая составляющая болезни уходит на второй план, на первый план выступает вторичная бактериальная инфекция. Флюктуации нет. Палец - горячий на ощупь. Отек распространился до середины тыла стопы.
- аугментин 125 мг 3 раза в день
- банеоцин мазь местно 3 раза в день
- прием ацикловира внутрь продолжить еще сутки
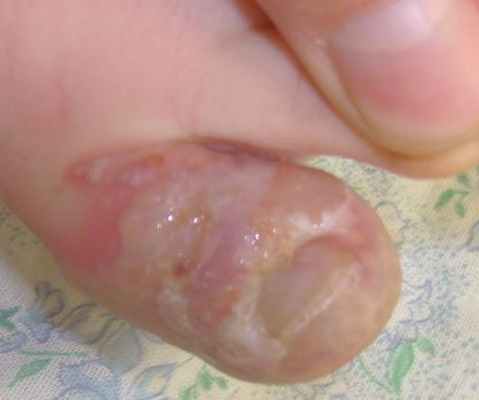
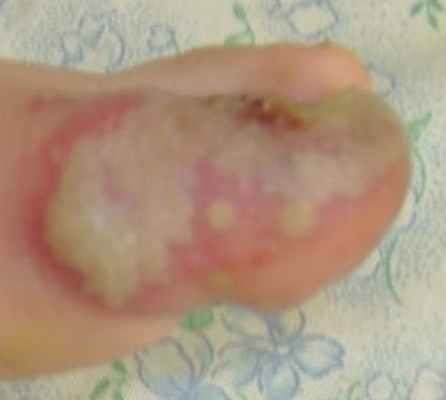
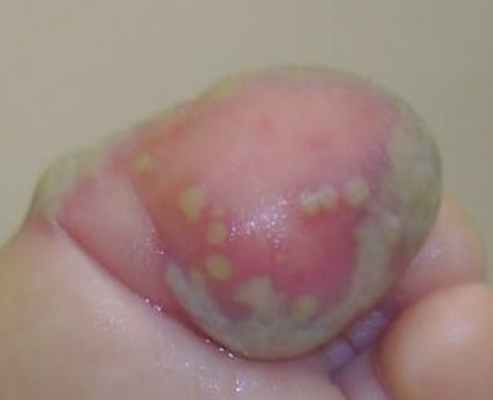
Жалобы на боль при ходьбе, при одевании носка - в динамике нарастает; на повышение температуры до 39 градусов, плаксивость, ухудшение общего состояния ребенка, отсутствие аппетита. Ребенок пьет только грудное молоко матери. Мать сообщила, что после первого приема аугментина - ребенка обильно вырвало. Через 6 часов она дала ребенку вторую дозу аугментина - и ребенка повторно обильно вырвало. Третью, вечернюю дозу аугментина мать давать побоялась.
Местно: все пузырьки туго и обильно заполнены белым гноем. В тех местах, где везикулы располагались особенно плотно - они слились в буллы, содержащие довольно большое количество гноя. Отек выраженный. Палец - горячий на ощупь. Отек распространился до середины тыла стопы.
- ацикловир отменить
- вскрытие пузырей, создание условий для оттока гноя
- цефтриаксон внутримышечно по 500 000 Ед на 1% лидокаине, раз в сутки, 5 дней.
- антибактериальную мазь отменить, вести раневую поверхность сухим методом, трижды в день накладывать асептическую повязку, перед снятием старую повязку - отмачивать мирамистином.


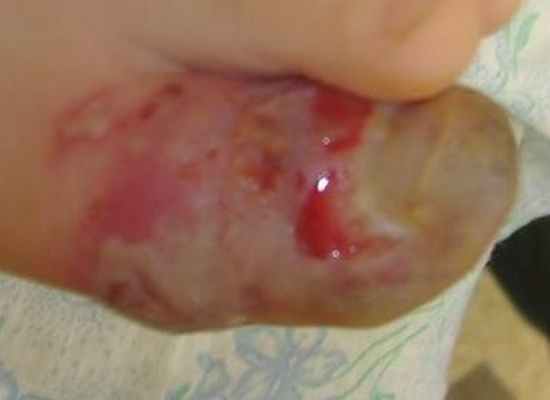
Буллы вскрыты стерильной иглой от шприца, Y-образными разрезами, края разведены, раны промыты 3% перекисью водорода, струей.
О распространенности опоясывающего герпеса у детей
Распространенность опоясывающего герпеса (Herpes Zoster, HZ).
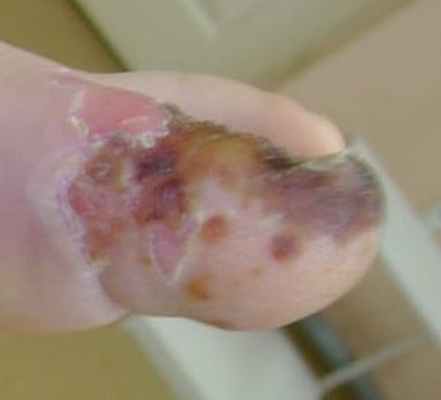
Жалобы значительно уменьшились, мать отмечает выраженную положительную динамику. Температура тела вернулась к нормальным значениям, появился небольшой аппетит, стали уменьшаться боль и отек.
Местно: вскрытые буллы еще источают скудное количество гноя, однако заметно снижение выраженности экссудации и мацерации. Отек спадает.
- назначенное лечение продолжить
- вскрытие самых крупных из отдельных везикул, заполненных гноем.

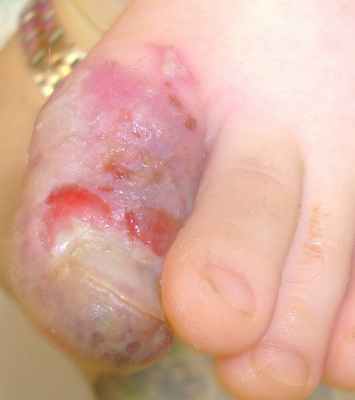
Жалобы выраженная положительная динамика. Истечение гноя прекратилось. Раны подсыхают, зудят. Ребенок не реагирует болью на пальпацию пальца, одергивает ногу скорее из привычки, чем от боли. Температура более не поднималась, аппетит вернулся, ребенок весел и игрив.
Местно: места максимальной мацерации покрыты легкими золотисто-геморрагическими корочками, отек спадает, диапедезные кровоизлияния во все буллы и везикулы, палец приобретает бардово-фиолетовые тона.
- последнее введение цефтриаксона (пятая инъекция)
- местное лечение полностью прекратить
- разрешить водные процедуры, кроме длительного распаривания в горячей воде пораженных участков
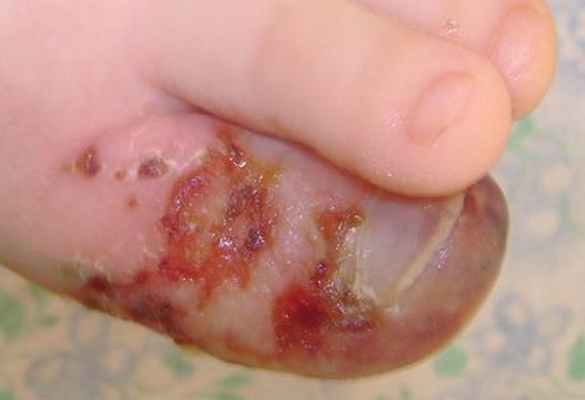
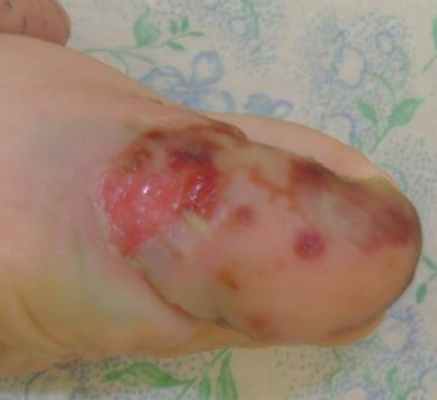
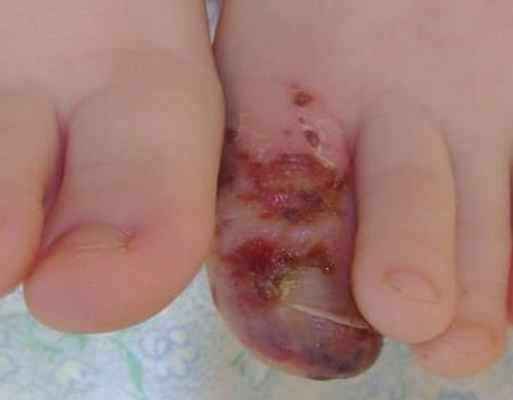
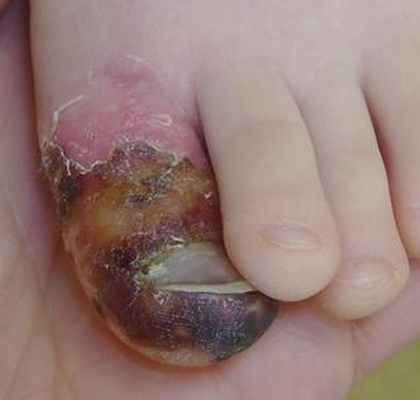
Местно: отек медленно, но неизменно уменьшается, геморрагии в полости бывших везикул и булл - стали еще заметнее и придают пальцу местами сине-черную окраску. Идет активная эпителизация пораженных участков.
Лечение: более не требуется. Мать предупреждена о длительном времени рассасывания геморрагий; рекомендован контрольный осмотр врачом общей практики через неделю, в день здорового ребенка.
USPSTF о скрининге на генитальный герпес
Эксперты Рабочей группы по профилактике США (USPSTF) выпусти.
Все лечение проведено в условиях сельского отделения общей врачебной практики, врачом общей практики. Госпитализация или сторонние консультации "узких" специалистов не проводились, дополнительные лабораторные обследования - тоже.
Случай является весьма наглядным примером типичного течения герпетического панариция, осложненного бактериальной инфекцией.
Случай профессионального заражения врача-стоматолога. Герпетический панариций
Герпетическая инфекция — одна из самых распространенных и плохо контролируемых вирусных инфекций человека и представляет серьезную медико-социальную проблему. На территории России различные формы герпетической инфекции на коже и слизистых оболочках ежегодно поражают более 20 млн человек. Проведенные за последние 12 лет сероэпидемиологические исследования показали, что к 15-летнему возрасту вирусом простого герпеса (ВПГ) инфицировано около 83 % населения, а в возрасте 30 лет и старше более 90 % населения имеют антитела к ВПГ.
По данным ВОЗ, заболевания, обусловленные ВПГ, как причина летального исхода занимают второе (15,8 %) место после гриппа (35,8 %).
Возбудителем заболевания является вирус простого герпеса.
Некоторые вирионы после выхода из клетки прикрепляются к нервным рецепторам и по аксонам нервов проникают в тела нервных клеток симпатических ганглиев Гассерова узла. Здесь вирус не реплицируется, а переходит в неактивное состояние, находясь в цитоплазме в виде эписомы в течение многих лет. Реактивация вируса, причины которой до сих пор не выяснены, приводит к развитию рецидивирующей герпетической инфекции. Предположительно, рецидив заболевания может возникнуть на фоне снижения защитных сил организма.
Источником заражения ВПГ являются больные люди и вирусоносители. ВПГ передается только от человека к человеку контактным путем (прямой контакт, контактно-бытовой), воздушно-капельным путем и через поврежденные кожные покровы.
В связи с выраженным клиническим полиморфизмом острых и рецидивирующих герпес-вирусных заболеваний больные могут обращаться к врачам различных специальностей, вследствие чего в клинической практике диагноз герпес-вирусного заболевания зачастую носит топический характер, этиология заболевания игнорируется и программное этиопатогенетическое лечение не проводится. Это одна из самых распространенных врачебных ошибок в проблеме герпес-вирусных заболеваний человека.
Медицинские работники, в частности врачи-стоматологи, имеют непосредственный контакт с инфицированными ВПГ больными.
Мы наблюдали случай заражения врача-стоматолога во время приема пациента вирусом герпеса с развитием герпетического панариция (рис. 1–4).
В клинику обратился пациент с острой болью. Был поставлен диагноз «26-й: обострение хронического фиброзного пульпита». Сопутствующей патологией был острый герпетический стоматит. Несмотря на клинические проявления герпетической инфекции, пациенту была оказана терапевтическая стоматологическая помощь по поводу обострения хронического фиброзного пульпита. Во время приема пациента врач-стоматолог уколола себе 4-й палец левой руки зондом (рис. 1). Место укола было обработано согласно правилам санитарно-эпидемиологического режима.
Рис. 1. Место укола через 2 дня. Мелкие пузырьки, слившиеся в один пузырек, заполненный мутноватым серозным содержимым.
Спустя 2 дня на месте укола на коже дистальной фаланги безымянного пальца левой руки на фоне гиперемии и отека кожных покровов появились мелкие пузырьки, заполненные серозным содержимым, которые слились в один большой пузырек, заполненный мутноватым серозным содержимым (рис. 1). Герпетический пузырек через несколько дней вскрылся. Покрышка пузырька сохранена (рис. 2). Спустя неделю пузырьки подсохли, образуя корочку, после обнажения которой обнажилась эпителизирующаяся поверхность кожи (рис. 3).
Рис. 2. Через несколько дней герпетический пузырек вскрылся. покрышка пузырька сохранена.
Первоначально был поставлен диагноз «подкожный панариций 4-го пальца левой кисти». Герпетическая этиология заболевания не была выявлена. Рецидив заболевания возник через 1 год. Был поставлен диагноз «герпетический панариций 4-го пальца левой кисти». Назначена и этиотропная терапия: «Ацикловир» в таблетках внутрь по 200 мг 5 раз в день; «Ацикловир», 5%-ная мазь, местно 3–4 раза в день; «Циклоферон» внутримышечно 1 раз в день 10 инъекций (по схеме) в межрецидивный период. Несмотря на проведенную терапию, наблюдаются ежегодные (1 раз в год) обострения заболевания в осенне-зимний период уже в течение 12 лет. Фактор, способствующий обострению, четко не определен; предположительно, этому способствует снижение защитных сил организма.
Рис. 3. Спустя неделю пузырек подсох и образовалась корочка. Произошла эпителизация.
Рецидивирующая герпетическая инфекция обычно проявляется в зоне иннервации одного нерва. У нашей пациентки хронический рецидивирующий герпес поочередно проявляется на этом же пальце в месте первичного проникновения вируса и на ладони одной и той же руки (рис. 4).
В среднем длительность периода обострения составляет 7–10 дней. Во время обострения врач-стоматолог не ведет прием пациентов по причине высокого риска их инфицирования.
Рис. 4. Очередной рецидив герпетической инфекции с локализацией на ладони той же руки.
Прием пациентов с проявлениями герпетической инфекции врачам-стоматологам необходимо отсрочить до полной эпителизации элементов поражения, за исключением пациентов с острой болью. Жидкость из пузырьков может служить источником заражения медицинского персонала и других пациентов. Заражение может произойти, помимо трансмиссионного и контактно-бытового пути, и воздушно-капельным путем во время приема пациентов путем распыления аэрозольного облака турбинного наконечника. В этом случае вирус герпеса может попасть на слизистую оболочку глаз (офтальмогерпес), слизистую оболочку верхних дыхательных путей (интерстициальная герпетическая пневмония: летальность составляет 80 %); также возможно инфицирование при оседании частиц вируса на поврежденных кожных покровах.
Для профилактики заболевания герпесом, как в вышеописанном случае, необходимо соблюдать правила санитарно-эпидемиологического режима: применение членами стоматологической команды (врач, медсестра, санитарка) средств индивидуальной защиты (защитная одежда, очки, лицевые экраны, маски, перчатки). Необходимо соблюдать правила работы с колющими инструментами, в том числе с инъекционными иглами, снимать и закрывать колпачки на карпульных иглах с помощью пинцета; в противном случае, при уколе, это может привести к заражению не только вирусом герпеса человека, но и вирусом иммунодефицита человека.
Медицинскому персоналу, имеющему герпетические высыпания на руках или пальцах, необходимо обратиться за квалифицированной помощью с последующим оформлением больничного листа по причине высокого риска передачи и дальнейшего распространения инфекции.
Среди наиболее распространенных бактериальных инфекций кисти можно выделить герпетический панариций. Это бактериальная инфекция, вызванная стафилококком или стрептококком, которая обычно поражает конечности пальцев рук.
Среди причин этой инфекции мы можем указать на вредные привычки, такие как обкусывание ногтей и шелушение: эти отношения могут создавать небольшие повреждения, которые облегчают проникновение бактерий, живущих в коже, в подкожные ткани.
На что это похоже?
При герпетическом панариции кончики пальцев у ногтевого комплекса краснеют и вызывают сильную боль, особенно при прикосновении к пораженному участку.
В некоторых случаях ноготь может казаться стертым, или рядом с ногтем могут образоваться небольшие абсцессы.
Герпетический панариций: заразен ли он?
Стоит повторить, что панариций является инфекцией, и, как и все инфекции, он может заразить другие пальцы, если есть продолжающиеся поражения, например, в случаях, когда есть привычка грызть ногти.
Как лечить герпетический панариций?
Первое, что нужно сделать при радикулите, это обратиться к специалисту, который сможет назначить правильную антибактериальную терапию, возможно, в сочетании со специфическими препаратами.
Бывают случаи, когда может возникнуть необходимость слить любые доступы.
Герпетический панариций: мази с антибиотиками
Мази с антибиотиками, если их не подберет специалист, могут размножить самые опасные бактерии и ухудшить симптомы.
Поэтому, когда симптомы не исчезают в течение нескольких дней, лучше всего обратиться к специалисту.
Как слить герпетический панариций?
Дренирование герпетического панариция представляет собой небольшую операцию, осложненную наличием большого количества бактериального материала в этой области, и всегда должна выполняться специалистом в защищенной и соответствующей среде.
Герпетический панариций: когда обращаться к специалисту?
К специалисту следует также обратиться, когда лучевая кость развивается и не рассасывается в течение 2-3 дней.
Для лечения «сделай сам» риск заключается в использовании антибиотических кремов или мазей, не предназначенных для данного типа бактерий, что может способствовать развитию более серьезных инфекций.
источник:
Emergency Live - единственный многоязычный журнал, посвященный людям, участвующим в спасательных и аварийных ситуациях. Таким образом, это идеальная среда с точки зрения скорости и стоимости для торговых компаний для достижения большого числа целевых пользователей; например, все компании, которые каким-то образом участвуют в оснащении специализированных транспортных средств. От производителей автомобилей до компаний, участвующих в оснащении этих транспортных средств, любому поставщику спасательного и спасательного оборудования и вспомогательных средств.
Аварийная жизнь
Piazzale Badalocchio 9/b, 43126 Парма (PR) – Италия
Телефон: + 39 340 2246247
Номер НДС: IT02277610347
Пишите нам: перейти на Форма письма
Этот веб-сайт не предназначен для предоставления медицинских консультаций. Вся информация, контент и материалы предназначены для информационных и образовательных целей и не предназначены для замены консультации, диагностики и/или лечения у квалифицированного врача или поставщика медицинских услуг.
Все содержимое этого веб-сайта адресовано специалистам службы неотложной помощи, службы спасения и медицины. Вся информация на следующих страницах сосредоточена на секторе здравоохранения, медицинских устройствах, фармацевтических продуктах или продуктах этих категорий, и они требуют использования профессионала сектора здравоохранения.
Читайте также:
