Бронхография через бронхоскоп. Сочетание бронхоскопии и бронхографии
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Бронхоэктазы — это сегментарные расширения просветов бронхов, обусловленные деструкцией или нарушением нервно-мышечного тонуса их стенок вследствие воспаления, дистрофии, склероза или гипоплазии структурных элементов бронхов (И. К. Есипова, 1976). Важно
Бронхоэктазы — это сегментарные расширения просветов бронхов, обусловленные деструкцией или нарушением нервно-мышечного тонуса их стенок вследствие воспаления, дистрофии, склероза или гипоплазии структурных элементов бронхов (И. К. Есипова, 1976).
Важно разграничивать бронхоэктатическую болезнь и вторичные бронхоэктазы вследствие абсцесса легкого, туберкулезной каверны, пневмонии, инородных тел, бронхита. Наиболее обоснованным можно считать взгляд на бронхоэктатическую болезнь как на регионарное расширение бронхов обычно IV—VI порядков, превышающее просвет нормального в 2 раза и более, возникающее, как правило, в возрасте от 3 до 18 лет и проявляющееся хроническим, преимущественно эндобронхиальным нагноением.
В первые десятилетия ХХ в. было распространено мнение о преимущественно врожденной природе бронхоэктазов (F. Sauerbruch, 1927). Однако впоследствии было доказано (А. И. Струков, И. М. Кодолова, 1970), что в большинстве случаев отмечается постнатальное нарушение дифференцировки бронхиального дерева под влиянием бронхолегочной инфекции, после перенесенных в раннем детском возрасте кори, коклюша, гриппа, острых пневмоний. Подтверждением тому послужил факт расположения бронхоэктазов в тех же сегментах, что при острых пневмониях у детей.
Установлена последовательность патологического процесса — от катарального бронхита к панбронхиту, далее к перибронхиту с перибронхиальной пневмонией, затем — к деформирующему бронхиту с разрушением эластических и мышечных волокон и, наконец, к бронхоэктазам.
На основании классификации В. Р. Ермолаева (1965) различают следующие стадии заболевания: 1) легкую; 2) выраженную; 3) тяжелую; 4) осложненную. По распространенности процесса выделяют одно- и двусторонние бронхоэктазии с указанием точной локализации по сегментам. В зависимости от состояния больного, в момент обследования должна указываться фаза процесса: обострения или ремиссии. В зависимости от формы расширения бронхов, различают бронхоэктазии: а) цилиндрические; б) мешотчатые; в) веретенообразные; г) смешанные. Между ними существует много переходных форм. Кроме того, бронхоэктазии делят на ателектатические и не связанные с ателектазом, что, несомненно, удобно в практическом отношении.
Основным симптомом бронхоэктатической болезни является кашель с выделением мокроты, наиболее выраженный в утренние часы. При цилиндрических бронхоэктазах мокрота обычно отходит без затруднений, тогда как при мешотчатых и веретенообразных — нередко с трудом. При сухих бронхоэктазах, описанных С. А. Рейнбергом (1924), кашель и мокрота отсутствуют (эти бронхоэктазы проявляются лишь кровотечением, иногда угрожающим).
В период ремиссии количество слизисто-гнойной мокроты не превышает в среднем 30 мл/сут. При обострении заболевания в связи с острыми респираторными инфекциями или после переохлаждения кашель усиливается, количество мокроты увеличивается до 300 мл/сут и более, иногда достигая 1 л, она приобретает гнойный характер. Гнилостный запах мокроты не характерен для бронхоэктатической болезни и появляется лишь при абсцедировании.
Кровохарканье, по данным различных авторов, встречается у 25—34% больных. Чаще всего отмечаются прожилки крови в мокроте, но иногда возникает профузное легочное кровотечение. Считают, что источником кровохарканья и кровотечения становятся бронхиальные артерии (особенно артерии среднедолевого бронха). Кровохарканье наблюдается главным образом весной и осенью, что связывают с обострением воспалительного процесса (Д. Д. Яблоков, 1971). Обильные кровотечения могут начаться после тяжелой физической нагрузки или перегрева (А. Я. Цигельник, 1968).
Одышка и синдром бронхиальной обструкции отмечаются у 40% больных. Эти симптомы обусловлены сопутствующим хроническим обструктивным бронхитом, предшествующим образованию бронхоэктазов или возникающим вследствие нагноившихся первичных бронхоэктазов (Ю. В. Маликов и соавт., 1979). Боли в грудной клетке на стороне поражения отмечаются обычно при обострении заболевания, развитии перифокальной пневмонии и парапневмонического плеврита.
В период обострения и при тяжелом течении заболевания состояние больных значительно ухудшается. Наряду с увеличением количества гнойной мокроты, появляются признаки интоксикации: продолжительное повышение температуры тела (обычно до 38°С), потливость, слабость, недомогание. Нередко эти симптомы обусловлены перифокальной пневмонией.
При длительном течении бронхоэктатической болезни нередко наблюдаются изменения концевых фаланг пальцев рук — форма «барабанных палочек» и ногтей — форма «часовых стекол». Грудная клетка может быть деформирована вследствие пневмофиброза и эмфиземы легких.
Несмотря на яркую клиническую картину бронхоэктатической болезни, диагностировать ее удается, как правило, через много лет от начала заболевания. Больных продолжительное время лечат по поводу туберкулезной интоксикации, туберкулезного бронхоаденита и туберкулеза легких, хронической пневмонии, хронического бронхита.
Стандартное рентгенологическое исследование, дополненное иногда бронхографией, позволяет поставить правильный диагноз. В отличие от хронического бронхита, бронхоэктазы в значительной части случаев видны на обзорных рентгенограммах и томограммах. Наиболее часто бронхоэктазы встречаются в нижней доле слева и в средней доле справа.
При поражении нижней доли слева возникает характерная рентгенологическая картина (М. Г. Виннер и соавт., 1969): смещение левого корня книзу; разрежение легочного рисунка из-за вздувшейся верхней доли (компенсаторное вздутие); смещение сердца влево, сужение нижнего легочного поля; смещение книзу и кзади главной междолевой щели, что лучше видно на боковых рентгенограммах и томограммах; затемнение и уменьшение размеров самой нижней доли. При этом срединная тень сердца приобретает двойные контуры: латерально проецируется контур тени сердца, а медиально — контур уменьшенной нижней доли. Величина треугольной тени нижней доли зависит от степени ее спадения. Пятнисто-тяжистое затемнение у верхушки левого желудочка свидетельствует о наличии воспалительного процесса в нижней доле слева и язычке. При резко уменьшенной нижней доле, которая в таких случаях прячется за тенью сердца, эти патологические тени образуются воспалительным процессом в язычке. При изолированном поражении нижней доли или нижней зоны и их резком спадении, когда изображение пораженного отдела полностью располагается за тенью сердца, этих патологических изменений не видно. Также характерно затемнение в области заднего реберно-диафрагмального синуса, что видно на боковых томограммах и рентгенограммах. Этот признак является одним из самых постоянных и часто встречающихся.
При бронхографии обнаруживается, что бронхи нижней зоны или доли расширены и сближены между собой. Бронхи язычка и остальных сегментов верхней доли смещены и раздвинуты. При вовлечении в воспалительный процесс язычковых бронхов они также цилиндрически расширены и сближены между собой и с бронхами нижней доли. Бронхи верхней зоны веерообразно раздвинуты.
При поражении средней доли на обзорных рентгенограммах отчетливо определяются лишь кистовидные бронхоэктазы; другие формы отображаются в виде более или менее выраженного усиления и деформации легочного рисунка.
На томограммах в боковой или косой проекции пораженная доля бывает неоднородно затемнена, в ней наблюдаются множественные, округлые или линейные просветления, являющиеся отображением просвета расширенных бронхов в продольном, поперечном и косом сечениях.
На томограммах мешотчатые и кистовидные бронхоэктазы верхней доли отображаются в виде множественных округлых и овальных полостей с более или менее тонкими стенками, которые располагаются своей длинной осью по ходу соответствующих бронхов. В части случаев их контуры нечеткие, что обусловлено склеротическими изменениями. Иногда кистовидные бронхоэктазы сочетаются с воздушными бронхиальными кистами. Томографическая картина у них неотличима. Ценным методом, делающим возможным их распознавание, является бронхография. В отличие от воздушных бронхиальных кист, кистовидные и мешотчатые бронхоэктазы хорошо контрастируются.
При бронхоэктатической болезни важно определить истинный объем поражения, особенно при намечающейся операции. При этом бронхография обязательно должна быть двусторонней. У взрослых пациентов сделать это лучше последовательно, а у детей — одновременно, под общим обезболиванием.
Мешотчатые бронхоэктазы на бронхограммах видны в виде слепо заканчивающихся, резко расширенных бронхов IV—VI порядков, сближенных между собой и лишенных боковых ветвей (рис. 1).
Часто встречаются смешанные бронхоэктазы, когда обнаруживаются цилиндрические и мешотчатые деформации. Расположенные в верхних долях кистовидные бронхоэктазы нередко имеют туберкулезный генез и возникают в результате посттуберкулезного сужения бронха.
Бронхография, особенно в сочетании с кинематографией, позволяет выявить функциональные изменения бронхов. Нередко при этом наблюдаются парадоксальные картины: при небольших цилиндрических бронхоэктазах в части случаев видна потеря дренажной функции бронхов и, наоборот, мешотчатые полости хорошо опорожняются (Л. С. Розенштраух и соавт., 1987). Кроме того, отмечаются ригидность бронхиальных стенок, изменение углов деления и другие функциональные признаки, встречающиеся и при хроническом деформирующем бронхите, но резче выраженные.
Во время бронхоскопического исследования бронхоэктазы не видны. Бронхоскопия позволяет оценить протяженность бронхита, степень интенсивности воспаления слизистой оболочки бронхов в зависимости от стадии обострения или ремиссии бронхоэктатической болезни.
Во время бронхоскопии можно заподозрить наличие бронхоэктазов на основании признака Суля, который указывает на дистальное расширение бронхов: появление опалесцирующих пузырьков воздуха в окружности заполненных гноем устьев (рис. 2).
Для бронхоэктатической болезни в стадии ремиссии характерен частично диффузный (верхнедолевой бронх и его более мелкие ветви интактны) или строго ограниченный одно- или двусторонний бронхит I степени интенсивности воспаления (слизистая оболочка бронхов умеренно гиперемирована, отечна, секрет слизистый, жидкий или вязкий, в большом количестве).
Бронхоэктатическая болезнь в стадии обострения проявляется частично диффузным или строго ограниченным одно- или двусторонним бронхитом III степени интенсивности воспаления (слизистая оболочка бронхов ярко гиперемирована, отечна, устья сегментарных бронхов сужены до точечных, секрет гнойный, вязкий или жидкий, в очень большом количестве).
Наличие бронхоэктазов следует заподозрить на основании анамнестических сведений (кашель с выделением мокроты с детства, частые пневмонии) и выявления стойко сохраняющихся влажных хрипов в период ремиссии болезни. Однако аналогичные симптомы могут быть вызваны распространенным гнойным бронхитом или хронической пневмонией. Дифференциальная диагностика кистозных бронхоэктазов (кистозная гипоплазия) с приобретенными (мешотчатыми) бронхоэктазами, развивающимися обычно в детском возрасте, затруднительна. Обычно выделяют 3 основные группы признаков (клинико-анамнестические, рентгенологические и патоморфологические), по которым можно дифференцировать кистозную гипоплазию от сходных с нею приобретенных бронхоэктазов (Ю. Н. Левашов и соавт., 1975). О наличии ателектатических бронхоэктазов можно думать при сужении межреберных промежутков, понижении прозрачности пораженной части легкого, изменении уровня стояния диафрагмы, смещения средостения, изменения топографии междолевых щелей (Д. Л. Бронштейн, 1975). Бесспорные доказательства существования бронхоэктазов представляет, однако, лишь бронхография. При возникновении кровохарканья необходимо исключить прежде всего туберкулезный процесс, абсцесс легкого и рак бронха.
При ограниченных в пределах отдельных сегментов или даже долей бронхоэктазах без выраженного хронического обструктивного бронхита показано хирургическое лечение. Резекция легкого позволяет устранить очаг хронической инфекции, что, в свою очередь, способствует стиханию или полному разрешению хронического бронхита. Значительное улучшение состояния или выздоровление констатируют после резекции легкого у 97% больных (I. Deslauriers и соавт., 1985). Оперативное вмешательство противопоказано при хроническом обструктивном бронхите с эмфиземой легких, выраженной дыхательной и сердечной недостаточностью. Рецидивы бронхоэктазов возникают, по данным S. A. Adebonojo, O. Osinowo (1979), у 20% оперированных.
Достаточно интенсивное и своевременно начатое (особенно у детей) консервативное лечение позволяет добиться длительной ремиссии.
Методы санации бронхиального дерева принято делить на пассивные (постуральный дренаж с применением отхаркивающих средств) и активные (санационная бронхоскопия).
Обязательным считают позиционный дренаж в строгом соответствии с локализацией бронхоэктазов. При базальных бронхоэктазах секрет из бронхов удаляют путем перевешивания туловища через край кровати или значительного поднятия нижнего конца кровати. При локализации бронхоэктазов в IV и V сегментах — лежа на спине с опущенным головным концом кровати и с подложенной под больной бок подушкой.
Постуральный дренаж больным бронхоэктатической болезнью обязательно проводят по крайней мере 2 раза в день (утром после сна и вечером перед сном). При обострении болезни дренаж следует использовать многократно. Выделение мокроты значительно возрастает при сочетании перкуссии грудной клетки с постуральным дренажом. Эффект постурального дренажа может быть усилен назначением отхаркивающих средств и муколитических препаратов.
Решающее значение, однако, имеют активные методы санации бронхиального дерева. Наиболее эффективны санационные бронхоскопии.
Важное место занимает антибактериальная терапия (обязательно после бактериологического исследования с идентификацией возбудителя). Для лечения этой группы больных используют обычно полусинтетические препараты группы пенициллина, тетрациклины и цефалоспорины. Существенное значение при этом имеет путь введения антибиотика, антибактериальных средств. Принимаемые внутрь и даже вводимые парентерально препараты могут оказаться весьма эффективными при лечении перифокальной пневмонии, менее эффективными — при бронхите и вовсе неэффективными — при лечении бронхоэктазов. При бронхоэктатической болезни даже внутрибронхиальное введение антибиотика через бронхоскоп неэффективно, так как пациент откашливает его вместе с содержимым бронхиального дерева в первые же минуты после окончания бронхоскопии. В связи с этим заслуживает внимания методика интрабронхиального лимфотропного введения антибактериальных препаратов.
При двустороннем поражении на одну санацию расходуется 80—120 мл санирующего раствора, при одностороннем процессе — 60—80 мл санирующей смеси. Готовят 0,1-0,2% раствор диоксидина на 2% растворе гидрокарбоната натрия или 0,1% раствор фурагина калиевой соли на изотоническом растворе хлорида натрия. Так как у пациентов бронхоэктатической болезнью мокрота обычно очень вязкая, в санирующий раствор добавляют муколитики.
В числе первых лекарственных препаратов, влияющих на реологические свойства бронхиального секрета, применяли ферментные препараты — трипсин, химотрипсин, рибонуклеазу. В настоящее время использование протеолитических ферментов, особенно в лечении больных с хронической бронхиальной обструкцией, представляется нецелесообразным вследствие возможного развития бронхоспазма вплоть до астматического статуса, увеличения склонности к кровохарканью, аллергическим реакциям и усилению деструкции межальвеолярных перегородок при дефиците α-1-антитрипсина.
В настоящее время при заболеваниях органов дыхания, сопровождающихся образованием очень вязкой, трудно отделяемой мокроты, применяются лекарственные средства, известные как муколитики или бронхосекретолитические препараты.
Одним из наиболее распространенных препаратов этой группы является N-ацетилцистеин (флуимуцил) (Zambon Group, Италия). Свободные сульфгидрильные группы ацетилцистеина разрывают дисульфидные связи кислых мукополисахаридов мокроты. При этом происходит деполимеризация макромолекул и мокрота становится менее вязкой и адгезивной. Ацетилцистеин оказывает стимулирующее действие на мукозные клетки, секрет которых способен лизировать фибрин и кровяные сгустки.
Ацетилцистеин увеличивает синтез глутатиона, принимающего участие в процессах детоксикации. Известно, что препарат обладает определенными защитными свойствами, направленными против свободных радикалов, реактивных кислородных метаболитов, ответственных за развитие острого и хронического воспаления в легочной ткани и воздухоносных путях.
При лечебной бронхоскопии применяют 3–6 мл 5–10% раствора флуимуцила, который вводят в бронхиальное дерево в конце санации. Санационные бронхоскопии выполняют через день, 8–10 санаций на курс лечения. Желательно в год проводить 2-3 курса лечебных бронхоскопий, но уже более коротких.
Прогноз заболевания зависит от выраженности и распространенности бронхоэктазов, тяжести течения болезни и ее осложнений. Прогноз резко ухудшается при развитии у больных дыхательной недостаточности, легочной артериальной гипертензии, легочных кровотечений и особенно амилоидоза печени или почек.
Н. Е. Чернеховская, доктор медицинских наук, профессор
РМАПО, Москва
Бронхография через бронхоскоп. Сочетание бронхоскопии и бронхографии
Бронхография через бронхоскоп. Сочетание бронхоскопии и бронхографии
Основной недостаток бронхографии через бронхоскоп — невозможность получения боковой бронхограммы на обычном рентгеновском аппарате. Поворачивать больного с введенным в бронхи металлическим тубусом бронхоскопа под местной анестезией весьма нежелательно, а под наркозом должно быть категорически запрещено.
Выходом из положения остается использование рентгеновского аппарата с двумя трубками, но, к сожалению, таковыми снабжено слишком малое число торакальных хирургических отделений.
Г. И. Лукомский (1963) для выполнения бронхограмм в двух проекциях предлагает использовать комбинацию обычного рентгеновского аппарата с передвижным. Применение передвижного аппарата имеет тот недостаток, что качество боковой бронхограммы снижено и отсутствует защита от излучения.
При бронхографии через бронхоскоп боковую бронхограмму предлагают заменять выполнением снимка в косой проекции, но эта замена по своей диагностической ценности не вполне адекватна.
Второй вариант комплексного исследования представляет собой последовательное сочетание бронхоскопии и бронхографии. При этом диагностическая бронхоскопия выполняется в бронхологическом кабинете. Катетер вводится через бронхоскоп в соответствующий бронх, после чего последний удаляется. Больной доставляется в рентгеновский кабинет, и далее бронхография производится так же, как и по обычной методике.
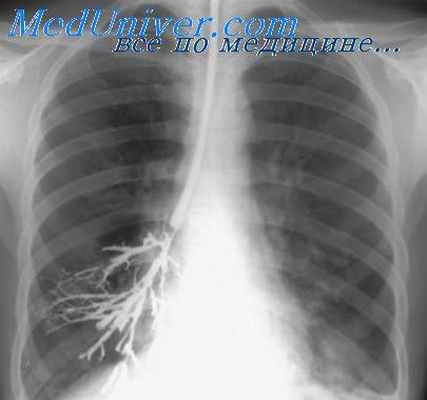
Комплексное исследование по подобной методике применяли под местной анестезией Л. В. Залюбовский (1964), А. Г. Стецюк и П. В. Власов (1964) и другие, под наркозом — Styblo, Tomanek, Vecko (1960), вводившие контрастное вещество через катетеры Метра. Следует согласиться с Г. Л. Феофиловым, что последний вариант наименее удобен, так как проведение управляемого дыхания и поддержание наркоза через маску препятствуют управлению катетером.
При последовательном сочетании бронхоскопии с бронхографией перед удалением бронхоскопа следует удлинить катетер, присоединив к нему отрезок резиновой трубки. Это обеспечивает устойчивость его положения в бронхах в момент извлечения тубуса бронхоскопа.
Выполнение боковых бронхограмм при этом варианте приводит, однако, в то же время к утере возможности визуального зондирования бронхов и главное — аспирации контрастного вещества.
Одним из важных преимуществ сочетания бронхоскопии с бронхографией является возможность санации бронхиального дерева, непосредственно предваряющей введение контрастного вещества, что особенно важно у больных легочными нагноениями, выделяющих большое количество мокроты.
Однако данное сочетание в обоих вариантах имеет одну уязвимую сторону: выполнение бронхоскопической биопсии перед введением контрастного вещества может привести к получению неправильных сведений. Даже незначительное кровотечение после биопсии может исказить истинную картину бронхиального дерева, тем более, что кровь скапливается именно в пораженном бронхе. Прижатие места биопсии тампоном или смазывание его раствором адреналина, обычно рекомендуемые авторами, применявшими подобное исследование, способствует остановке кровотечения, но не может гарантировать от небольшого подсачивания крови, которое в большинстве случаев имеет место. Продолжению подтекания крови способствует также прикосновение к месту взятия биопсии бронхографического катетера.
Возможна другая последовательность манипуляций: введение бронхоскопа — эндоскопия — контрастирование бронхов — аспирация контрастного вещества — биопсия. Взятие биопсии после введения контраста возможно лишь в случаях, когда участок стенки бронха, подлежащий биопсии, доступен прямому осмотру. Необходима хорошая предварительная ориентация, так как после введения контрастного вещества вид слизистой изменяется.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Бронхоскопия – техника проведения
Бронхоскопия – эндоскопический метод исследования дыхательных путей: гортани, трахеи и бронхов с целью выявления заболеваний слизистых оболочек этих органов. Процедура осуществляется при помощи бронхоскопа – гибкой или жесткой трубки диаметром 3-6 мм, оснащенной осветительной лампой и фото-видеокамерой. Современные приборы созданы на основе оптоволоконных технологий, что обеспечивает высокую диагностическую эффективность. Изображение выводится на монитор компьютера, благодаря чему его можно увеличить в десятки раз и сохранить запись для последующего динамического наблюдения. Оптическая система прибора позволяет произвести осмотр дыхательных путей до второго ответвления бронхов и в 97 процентах случаев поставить точный диагноз. Бронхоскопии применяется при диагностике хронических бронхитов, рецидивирующих пневмоний, рака легких. При необходимости в процессе проведения бронхоскопии возможно взятие образцов ткани на биопсию.
Техника проведения бронхоскопии обеспечивает возможность использования процедуры и в лечебных целях - для:
- удаления инородных тел из бронхов;
- очищения трахеи и бронхов от гноя и слизи;
- промывания и введения лекарственных растворов (антибиотиков, глюкокортикоидов, муколитиков, нитрофуранов);
- расширения суженного просвета бронхов;
- удаления небольших опухолей.
Для лечения заболеваний дыхательных путей и взятия материала для гистологического исследования бронхоскоп оснащается необходимыми хирургическими инструментами.
В случае необходимости проводятся совместно два исследования - бронхоскопия и бронхография. Бронхография – рентгенографический метод, при котором в дыхательные пути через катетер или фибробронхоскоп вводится контрастное вещество. Исследование позволяет подробно изучить строение бронхиального дерева (особенно тех его отделов, которые недоступны для эндоскопического исследования) и оценить его двигательную функцию при дыхании.
Виды бронхоскопии
В зависимости от целей исследования используются два вида процедуры:
- Гибкая бронхоскопия – ее проводят при помощи гибких трубок (фибробронхоскопа). Благодаря небольшому диаметру фибробронхоскоп может продвигаться в нижние отделы бронхов, практически не травмируя их оболочку. Гибкая бронхоскопия используется для диагностики заболеваний дыхательных путей, в том числе их нижних отделов. Качественная визуализация слизистых оболочек позволяет не только диагностировать патологии, но и удалять инородные тела небольшого размера. Этот вид исследования может применяться в педиатрии. Общая анестезия при гибкой бронхоскопии не требуется.
- Жесткая бронхоскопия – для ее осуществления используется прибор с системой жестких полых трубок. Их диаметр не позволяет осматривать мелкие бронхи, в отличие от фиброброхосопа. Жесткий бронхоскоп имеет больший спектр лечебных возможностей и применяется для:
- борьбы с кровотечением,
- расширения просвета бронхов,
- удаления крупных инородных предметов из дыхательных путей,
- удаления слизи и жидкости из легких,
- промывания бронхов и введения растворов лекарств,
- удаления опухолей и рубцов.
Общая анестезия при жесткой бронхоскопии проводится, благодаря чему пациент не ощущает никакого дискомфорта.
Показания к прохождению бронхоскопии
Бронхоскопия применяется с диагностической целью при наличии:
- немотивированного мучительного кашля;
- одышки непонятного происхождения;
- кровохаркания;
- частых бронхитов и пневмоний;
- подозрений на инородное тело в бронхах или опухоли;
- муковисцидоза и туберкулеза;
- кровотечения из дыхательных путей.
В лечебных целях бронхоскопия проводится в следующих случаях:
- попадание инородного тела в трахею или бронхи;
- кома и другие состояния отключения дыхания;
- кровотечение – для его остановки;
- наличие вязкой мокроты, гноя или крови;
- опухоли, перекрывшей один из бронхов;
- необходимость введения антибиотиков и других лекарственных препаратов непосредственно в дыхательные пути.
Бронхоскопия при пневмонии может быть назначена как с диагностической, так и с лечебной целью.
Как проводится бронхоскопия
Техника выполнения бронхоскопии требует ее проведения в условиях стационара – в специально оборудованном кабинете и с полным соблюдением правил стерильности. В проведении процедуры участвуют врач-пульмонолог (или эндоскопист), ассистент врача и анестезиолог.
Пациента предварительно готовят к проведению бронхоскопии, чтобы избежать возможных осложнений (подробнее о подготовке к процедуре см. статью:
Заключение специалистов
Техника бронхоскопии позволяет внимательно изучить слизистую оболочку дыхательных путей и обнаружить признаки различных патологий:
- воспалительные заболевания (эндобронхит, пневмонию);
- туберкулез;
- нарушение тонуса бронхиального дерева (гипотоническую дискинезию);
- сужение просвета бронхов из-за воспалительных изменений или из-за разрастания опухоли;
- муковисцидоз;
- опухоли – доброкачественные и злокачественные;
- бронхиальную астму.
Результатом бронхоскопии может стать проведение лечебных процедур – как следствие диагностирования определенных патологий.
Противопоказания к проведению бронхоскопии
По причине того, что техника бронхоскопии представляет собой оперативное вмешательство, эта процедура имеет ряд противопоказаний.
В качестве абсолютных противопоказаний выделяют следующие:
- Аллергические реакции на анестезию;
- Гипертония;
- Недавно перенесенный инфаркт или инсульт (менее 6 месяцев);
- Хроническая легочная или сердечная недостаточность;
- Аритмия в тяжелой форме;
- Нарушения психики (эпилепсия, шизофрения и др.);
- Аневризма аорты;
- Сужение гортани (стеноз).
В некоторых ситуациях бронхоскопия должна быть отложена:
- Во время беременности (после 20-й недели);
- В период менструации;
- При обострении бронхиальной астмы;
- При повышении сахара в крови у пациентов с сахарным диабетом.
Необходимость бронхоскопии и возможность ее проведения может определить только врач – пульмонолог или терапевт.
Возможные осложнения
Бронхоскопия хорошо переносится большинством пациентов, в редких случаях могут возникнуть осложнения:
Фибробронхоскопия (фбс)
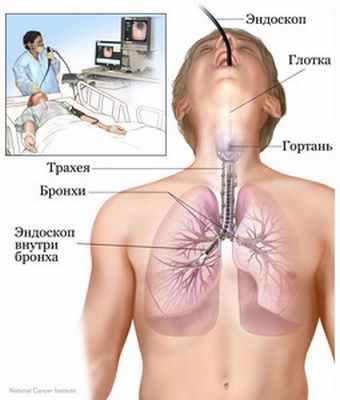
Исследование выполняется эндоскопом − гибкая пластиковая или металлическая трубка с осветительной и оптической системой.
Показания к проведению бронхоскопии
- диагностика воспалительных и рубцовых процессов в трахее и бронхах;
- диагностика опухолей трахеи, центральных и периферических опухолей легких (доброкачественных и злокачественных), выявленных на Rg-граммах, со взятием материала для цитологического или гистологического исследования с целью проведения дифференциальной диагностики между злокачественным и доброкачественным образованием, определения морфологической структуры и распространенности злокачественного процесса, а также сопутствующего заболевания при установленном диагнозе рака;
- бронхостенозы и бронхоэктазы неясной этиологии - осмотр значительно искривленных бронхов;
- воспалительные процессы, сопровождающиеся сегментарными и субсегментарными аттелектазами либо инфильтратами;
- хронические неспецифические заболевания бронхов;
- хронические нагноительные заболевания легких (поиск бронхов, дренирующих абсцессы легкого);
- кровохарканье;
- мелкие инородные тела, внедрившиеся в субсегментарные или более дистальные бронхи;
- диссеминированные заболевания легких,
- подозрение на туберкулез;
- опухоли средостения;
- заболевания плевры;
- оценка состояния культи бронха после операции;
- контроль состояния трахеи и бронхов при оротрахеальной интубации и трахеостомии;
- планирование и выполнение различных эндоскопических операций;
- изменение характера кашля у курильщика + кашель больше 1 мес., на фоне интенсивной терапии.
Противопоказания и возможные осложнения процедуры бронхоскопии
- агональное состояние;
- острая стадия инфаркта миокарда;
- острая стадия инсульта;
- астматический статус;
- лихорадка, несвязанная с легочным процессом, рекомендуется перенести процедуру на несколько дней;
- состояние больного, когда бронхоскопия ничего не решает;
- стеноз гортани (не является противопоказанием для фибробронхоскопии через интубационную трубку, трахеостому);
- непереносимость анестетиков (исследование производится под наркозом);
- крайне тяжелое общее состояние больного;
- отсутствие подписанного информированного согласия пациента на процедуру (исследование);
- местные изменения (значительная деформация трахеобронхиального дерева).
Осложнения
- аллергическая реакция на антисептик, лекарственные препараты применяемые для обезболивания
- гипоксические, т.е. механическая обструкция дыхательных путей,
- кровотечение,
- пневмоторакс,
- перфорация стенки бронха,
- лихорадочное состояние больного,
- обострение легочного процесса,
- бактериэмия.
- рефлекторные реакции в виде ларинго-бронхоспазма, кардиальных проявлений.
Во избежание осложнений в нашем центре перед исследованием обязательно проводится консультация врача.
Подготовка к процедуре
Как правило, процедуру проводят в первой половине дня. Прием пищи разрешен не менее чем за 8 часов до процедуры, так как бронхоскопия проводится натощак. Это необходимо, чтобы избежать попадания остатков пищи в дыхательные пути.
Если пациент принимает лекарства, за день до исследования необходимо проконсультироваться с врачом о расписании приема препаратов. В день, когда проводится бронхоскопия легких, нельзя пить воду и курить.
Анестезия при эндоскопических исследованиях
При эндоскопических исследованиях верхних дыхательных путей (назофарингоскопия, ларингоскопия, бронхоскопия) используется местная анестезия. При необходимости и по желанию пациента возможно прохождение всех эндоскопических исследований в состоянии медикаментозного сна (под наркозом).*
*Только после консультации врача.
Как выполняется бронхоскопия
Процедура проводится в положении пациента сидя или лежа. Врач распыляет анестетик на слизистую оболочку носовой полости, ротоглотки, гортани. Анестезия не только поможет максимально снизить болевые ощущения, но и поможет подавить кашель. Когда препараты начинают действовать, у пациента происходит онемение горла и языка.После чего через носовую или ротовую полость эндоскоп вводится в респираторные пути. Процедура проходит безболезненно. Поскольку просвет бронхов значительно больше, чем диаметр бронхоскопа, во время процедуры не наблюдается дискомфорта при дыхании. Далее врач осматривает состояние бронхов. При необходимости производится забор ткани для исследования (биопсия).
В условиях центра «ЭВИМЕД» врач во время бронхоскопии может выполнить:
- лаваж, санацию бронхиального дерева
- биопсию
- восстановление просвета бронхов
- стентирование просвета бронхов
Данные манипуляции проводятся после предварительной консультации с врачом.
По окончании процедуры пациенту предоставляется видеоматериал проведенной манипуляции и проводится консультация специалиста с рекомендациями и планированием дальнейшей тактики лечения или наблюдения.
В случае забора материала на гистологическое или цитологическое исследование заключение выдается через 5-7 рабочих дней.
Последующее восстановление после бронхоскопии
После обычной диагностической процедуры следует переждать некоторое время перед началом приема пищи до полного исчезновения обезболивающего действия местного анестетика в горле (30-40 минут). После общего наркоза восстановление нервной деятельности происходит в течение суток и в это время не рекомендуется садиться за руль автомобиля, управлять сложными процессами, требующими внимания.
Вопрос №4
Бронхография. Используемые рентгеноконтрастные препараты, оценка данных исследования. Бронхография - это рентгенологическое исследование бронхиального дерева, заполняемого peнтгеноконтрастным (веществом, введенным в бронхи через катетер. Применяются следующие рентгеноконтрастные вещества; порошкообразные, масляные, вязкие водные взвеси, вязкие водорастворимые контрастные вещества. Чаще всего используется смесь сульфаниламидного порошка с масляным контрастным веществом - Йодолиполом. В чистом виде йодолипол применяется значительно реже - раздражает слизистую и заполняет мелкие альвеолы в легком. Применяется также масляная суспензия - пропилйодон. Водная суспензия пропилйодона называется бронходиагностин (его основа раствор кровозаменителя: полиглюкин и др.). Различается тугое и контурное контрастирование дыхательных путей. Может быть двусторонняя бронхография, односторонняя, прицельная (селективная). При последней введение катетера в соответствующий бронх производится под контролем бронхоскопа. По данным бронхографии можно судить о форме и величине бронхов (диагностика бронхоэктазий), выявить сужение или обтурацию, определить локализацию дренируемого абсцесса легких, определить наличие бронхиального свища в послеоперационном периоде. Особенно ценна бронхография в тех случаях, когда бронхоскопия невозможна (патологически измененные отделы не доступны осмотру через бронхоскоп). Таким образом, бронхография применяется при хронических пневмониях, бронхоэктазиях, различных бронхиальных свищах, некоторых формах абсцессов легких, при дифференциальной диагностике рака легкого (опухоли, исходящие из мелких бронхов, полостная форма рака).
Илео-феморальный тромбоз. Патогенез, клиника, диагностика, лечение.
Боли по передне-внутренней поверхности бедра, в икроножных мышцах, иногда в паховой области. Конечности увеличиваются в размере, отёк от стопы до паховой складки с переходом на ягодицы. Окраска от бледной до цианотичной. Болезненность по ходу магистральных вен на бедре и паховой области. Через 3-4 дня отёк уменьшается и пявляется усиленный рисунок кожных вен. Иногда заболевание начинается остро, с пульсирующих болей, онемения конечности, быстро нарастает отёк. ограничение движений. Исчезает пульсация артерий стопы.
Диагностика: ультразвуковое дуплексное исследование, флебография, МР-флебография.
Лечение: чаще консервативное: болюсное введение гепарина, активация болного, лечебная гимнастика. Оперативно: тромбоэктомия с помощью катетера Фогарти.
Вопрос №2
Доброкачественные образования ободочной и прямой кишок
Полипы относят к доброкачественным новообразованиям, исходящим из эпителия, однако они склонны к малигнизации. Мужчины заболевают в 2-3 раза чаще, чем женщины. Полипы могут быть одиночными и множественными. Обычно их диаметр составляет 0,5-2,0 см, но изредка они достигают 3-5 см и более. Полипы имеют ножку и свисают в просвет кишки, реже расположены на широком основании. Выделяют ювенильные, гиперпластические, аденоматозные (железистые), ворсинчатые полипы, ворсинчатые опухоли, а также множественный полипоз толстой кишки (истинный и вторичный). Ювенuльные полипы наблюдаются преимущественно у детей. Чаще поражается слизистая оболочка прямой кишки. Макроскопически полипы имеют вид виноградноЙ грозди, обладающей ножкой, поверХНОС Т1 • их гладкая, окраска более интенсивная по сравнению с окружающсii неизмененной слизистой оболочкой. Они являются характерными железисто-кистозными образованиями с преобладанием стромы над железистыми элементами. Гиперпластические полипы - мелкие (2-4 мм) образования, чаще имеют форму конуса. В гиперпластических полипах сохраняется нормальное строение слизистой оболочки кишки с правильными строением и ориентацией желез при значительном увеличении их числа, за счет чего и создается впечатление об утолщении слизистой оболочки в виде полипа. Малигнизируются очень редко.
Аденоматозные (железистые) полипы наблюдаются наиболее часто. Аденоматозный полип имеет вид опухоли округлой формы на ,ножке или без нее, с гладкой поверхностью. Представляет собой участок гиперплазии слизистой оболочки, построен из' разнообразных по форме желез, нередко кистозно расширенных, выстланных цилиндрическим эпителием. Эти полипы часто малигнизируются (чем больше размеры полипа, тем чаще выявляют малигнизацию). Полипы размерами более 2 см малигнизируются в 50% случаев.
Ворсинчатый полип (аденопапuллoма) покрыт тонкими нежными ворсинками. Частота малигнизации достигает 30-35%. Одиночные полипы иногда протекают бессимптомно или являются причиной жалоб больных на выделение крови и слизи из прямой кишки, боли в животе, запор, понос, кишечный дискомфорт. Эти симптомы не являются патогномоничными для полипов, поэтому для выявления их необходимы пальцевое исследование прямой кишки, ректороманоскопия, колоноскопия, ирриroграфия. Биопсия полипов необходима для определения их гистологической структуры, наличия или отсутствия малигнизации. Ворсинчатые полипы имеют дольчатое строение, поверхность их бархатистая, покрыта множеством ворсин. Ворсинчатая опухоль дольчатое новообразование с бархатистой поверхностью, розовато-красного цвета, выступающее в просвет кишки, расположенное на широком основании (узловая форма). Одной из разновидностей ворсинчатых опухолей является стелющаяся, ковровая форма, при которой опухолевого узла нет. В таком случае процесс распространяется по поверхности слизистой оболочки, занимая иногда довольно большую площадь по всей окружности кишки и проявляясь ворсинчатыми или мелкодольчатыми разрастаниями. Размеры ворсинчатых опухолеЙ 1,5-5,0 см. Склонность к малигнизации ворсинчатых опухолей очень большая (до 90 %). Среди всех новообразований толстой кишки они составляют около 5 %. Наиболее часто ворсинчатые опухоли локализуются в прямой и сигмовидной ободочной кишке. Клинически ворсинчатые опухоли толстой кишки проявляются выделением слизи при дефекации, причем количество слизи может быть значительным и достигать 1,0-1,5 л в сутки, что приводит К водноэлектролитным расстройствам. Вследствие легкой ранимости ворсин опухоли почти у всех больных возникает кровотечение. К другим 'симптомам заболевания относят боли в животе, запор, понос, кишечный дискомфорт. Множественный полuпоз толстой кишки бывает врожденным семейным и вторичным (как результат других поражений толстой кишки, например колита). Частота малигнизации при полипозе достигает 70100%, т. е. он является оолигатным предраком.Врожденный семейный полипоз передается по наследству, поражая несколько членов семьи. Заболевание обычно выявляют у детей и людей молодого возраста. Частота малигнизации приближается к 100%. Сочетание полипоза пищеварительного тракта с пигментвыми пятнами на слизистой оболочке щек, вокруг рта и на коже ладоней называют синдромом Пейтца-Джигереа; в детском возрасте он протекает бессимптомно. Для множественного полипоза толстой кишки характерны боли в животе без четкой локализации, понос, выделение крови и слизи с калом, похудание, анемия. Диагностику заболевания проводят на основании клинических симптомов и анамнестических данных, а также ректо- и колоноскопии, ирригографии. Л е ч е н и е. Выбор метода лечения полипов и множественного полипоза толстой кишки должен быть индивидуализирован. Одиноч-, ные полипы удаляют путем электрокоагуляции через ректо- или колоноскоп. Электрокоагуляция допустима и для удаления ворсинчатых опухолей с хорошо выраженной ножкой при отсутствии малигнизации. При малигнизации ворсинчатой опухоли выполняют радикальную операцию, объем которой определяется локализацией опухоли (право'· или левосторонняя гемиколэктомия, резекция сигмовидной ободочной кишки). При клеточной атипии верхушки полипа без инвазии мыlпечной пластинки слизистой оболочки радикальной операцией является клиновидное иссечение стенки кишки в зоне полипа.
Читайте также:
