Дакриоцистит
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
Нарушение проходимости слезного канала задерживает отток слезной жидкости, что способствует развитию патогенной микрофлоры и ведет к воспалению слизистой слезного мешка.
Данное заболевание опасно тем, что может привести к гнойно-септическим осложнениям и даже к возникновению менингита и абсцесса головного мозга.
Причины возникновения дакриоцистита
Пусковой механизм любого дакриоцистита – структура носослезного канала. В случае дакриоцистита грудничков это врожденное нарушение проходимости его дистального отдела. В периоде внутриутробного развития в этом месте находится нежная мембрана, открывающаяся к родам. Если она не рассасывается, то возникает препятствие оттоку слезы и воспаление.
В зрелом возрасте сужение и закрытие канала может быть следствием отека смежных с ним тканей. Это бывает при респираторных инфекциях, хроническом воспалении слизистой носа и пазух, их травматическом повреждении, нарушении целостности слезных точек и канальцев различного происхождения.
Способствовать развитию дакриоцистита могут тяжелые общие заболевания, снижающие защитные силы организма, профессиональные вредности, длительные частые переохлаждения.
Симптомы
Хронический дакриоцистит
проявляется упорным слезотечением, припухлостью в области слезного мешка. При надавливании на область слезного мешка из слезных точек выделяется слизисто-гнойная или гнойная жидкость. При длительном существовании хронического дакриоцистита может наступить сильное растяжение (эктазия) слезного мешка; в этих случаях кожа над слезным мешком истончена и последний просвечивает через нее синеватым цветом.
При остром дакриоцистите наблюдается болезненная припухлость и резкое покраснение кожи в области слезного мешка. Веки отечные, глазная щель сужена или закрыта. Клиническая картина напоминает рожистое воспаление кожи лица, но в отличие от него резкая граница очага воспаления отсутствует. Припухлость в области слезного мешка плотная.Через несколько дней она становится мягче, кожа над ней желтеет, и формируется абсцесс, который может самопроизвольно вскрываться. После этого воспалительные явления стихают.
Диагностика
Распознавание дакриоцистита производится на основании типичной картины заболевания, характерных жалоб, данных наружного осмотра и пальпаторного обследования области слезного мешка. При осмотре пациента с дакриоциститом выявляется слезотечение и припухлость в области газа; при пальпации воспаленного участка определяется болезненность и выделение из слезных точек гнойного секрета.
Исследование проходимости слезных путей при дакриоцистите проводится с помощью цветовой пробы Веста (канальцевой). Для этого в соответствующий носовой ход вводится тампон, а в глаз закапывают раствора колларгола. При проходимых слезных путях в течение 2-х минут на тампоне должны появиться следы красящего вещества. В случае более длительного времени прокрашивания тампона (5-10 мин.) в проходимости слезных путей можно усомниться; если колларгол не выделился в течение 10 мин. проба Веста расценивается как отрицательная, что свидетельствует о непроходимости слезных путей.
Для уточнения уровня и протяженности поражения проводится диагностическое зондирование слезных каналов. Проведение пассивной слезно-носовой пробы при дакриоцистите подтверждает непроходимость слезных путей: в этом случае при попытке промывания слезно-носового канала жидкость в нос не проходит, а струей вытекает через слезные точки.
С целью уточняющей диагностики пациент с дакриоциститом должен быть осмотрен отоларингологом с проведением риноскопии, по показаниям назначаются консультации стоматолога или челюстно-лицевого хирурга.
Лечение
Тактика лечения дакриоцистита зависит от клинических проявлений. Одновременно следует проводить лечение сопутствующей инфекции кожных покровов или иной патологии, которая могла способствовать возникновению заболевания.
Острый дакриоцистит требует госпитализации. Обязательно немедленное назначение эмпирической антибактериальной терапии. Предварительно берутся кровь и отделяемое из слезного мешка на посев. Также необходимо проведение хирургического дренирования гнойных полостей, в частности, рекомендуется провести вскрытие слезного мешка.
Пациенты с хроническим дакриоциститом могут испытывать облегчение от местного лечения стероидами. Данные препараты помогают также в случае, если причиной заболевания является аллергический ринит или легкое воспаление слизистой носослезного канала.
Хронический врожденный дакриоцистит может разрешиться с помощью массажа слезного мешка, теплых компрессов, местных или пероральных антибиотиков.
При безуспешности консервативного лечения проводят зондирование носослезных каналов. В 90% случаев после этого наступает выздоровление, при повторном – в 6% случаев. Необходимо отметить, что в 95% случаев к первому году жизни происходит самопроизвольное восстановление проходимости каналов, в связи с чем проведение вмешательства в более ранние сроки должно быть строго обосновано.
Отсутствие эффекта от зондирования обуславливает необходимость выполнения дакриоцисториностомии (создание альтернативного оттока из слезного мешка в полость носа). Успешность хирургического лечения составляет около 95%. При остром воспалении рекомендовано вначале подавить инфекционный процесс с помощью антибиотиков. Наружную дакриоцисториностомию предпочтительно проводить спустя несколько дней после начала антибактериальной терапии.
В некоторых случаях в лечении дакриоцистита помогают пластика нижней носовой раковины.
Дакриоцистит – причины и лечение
Врожденные сужения каналов получили название «дакриоциститы». Такая непроходимость может спровоцировать целый ряд проблем. Патология характеризуется слезостоянием и выделениями из глаз. Дакриоцистит у грудничка может лечиться как консервативно, так и путем зондирования. Операции проводятся только в том случае, если консервативная терапия не дает желаемых результатов. Оптимальным сроком для вмешательств является возраст малыша.
Дакриоцистит развивается и у взрослых. Терапия также может проводиться как консервативно, так и с применением различных оперативных методик. Подбираются способы исключительно врачом с учетом ряда факторов – возраста больного и др.
Что такое дакриоцисториностомия?
Эта операция направлена на дренирование полости слезного мешка путем соединения его с назальной полостью (полостью, в которой располагаются органы обоняния), минуя носослезный канал. Основным показанием к такому вмешательству является неэффективность лечения путем простого зондирования.
Процедура позволяет восстановить беспрепятственный отток слезной жидкости и патологического отделяемого.
Сегодня для проведения дренирования применяются современные методики и технологии, которые дают возможности для снижения косметических дефектов и риска осложнений, а также сокращения продолжительности периода реабилитации.
Показания к дакриоцистомии
Основным показанием к вмешательству является хроническое воспаление слезного мешка, которое спровоцировано воспалительными процессами в носу и придаточных пазухах на фоне инфекций, аллергических заболеваний, индивидуальными особенностями строения носослезного канала или его спазмом.
Проявляется патология:
- припухлостью в области внутреннего уголка глаза
- раздражением конъюнктивы глаза и ее покраснением
- болезненностью при надавливании на внутренний уголок глаза
- постоянным слезотечением
Заметив любые из этих признаков у своего ребенка или у себя, следует незамедлительно обратиться к офтальмологу.
Сначала в клинике будет проведено консервативное лечение дакриоцистита у грудничков, подросших детей или взрослых, которое включает назначение местных и общих антибактериальных, противовоспалительных и противоаллергических препаратов. Затем применяются местные инструментальные методики. Слезные пути промываются или бужируются (расширяются без операции).
Если данное лечение острого или хронического дакриоцистита не даст результата, придется прибегнуть к хирургическому вмешательству.
Подготовка к операции
Перед проведением вмешательства пациенты обязательно проходят комплексную подготовку.
Она включает:
- Консультацию офтальмолога. Врач проводит не только комплексный осмотр, но и необходимое обследование с применением различных инструментов и современного оборудования
- Консультацию оториноларинголога. Обязательно выполняется полный эндоскопический осмотр. Он позволяет определить точную причину патологии и способ выполнения вмешательства
- Компьютерную томографию слезного мешка и носовых пазух
- Общую лабораторную диагностику. Она включает общий и биохимический анализ крови, анализ мочи, исследования на инфекции, группу крови и , а также показатели свертываемости
- Флюорографию
- ЭКГ
Также пациента в обязательном порядке консультируют анестезиолог и терапевт, который выдает заключение о возможности проведения лечения острого или хронического дакриоцистита у взрослого или ребенка.
Важно! Без обследования больной не допускается к операции, так как только на основании результатов диагностики можно подобрать подходящие препараты для анестезии, разработать тактику выполнения манипуляций и выявить возможные противопоказания.
Как проводится операция при дакриоцистите
Для выполнения вмешательства применяется несколько методов.
Экстраназальный
Такая дакриоцисториностомия подразумевает чрескожный доступ и является достаточно сложной в реализации, характеризуется высокой травматичностью и длительным периодом восстановления. Выполняется преимущественно детям и под общей анестезией. Противопоказаниями к использованию этого метода являются наличие острого гнойного воспаления и другие состояния, о которых расскажет врач.
Эндоназальный
Данный метод является менее инвазивным. При вмешательстве применяются лазерные и эндоскопические технологии. Доступ обеспечивается не через кожу, а непосредственно через полость носа. Это позволяет исключить образование шрамов и рубцов. В ходе операции в нос вводится необходимый инструмент, и все манипуляции осуществляются на внутренней поверхности его слизистой оболочки. Методика может использоваться при флегмоне и иных гнойных поражениях слезного мешка.
Трансканаликулярная лазерная эндоскопическая дакриоцисториностомия (ТЛЭД)
При таком методе проводится временная интубация слезных протоков специальным стентом из силикона. Операция выполняется под общим наркозом. Врач делает небольшой разрез кожи, надкостницы и мягких тканей. После этого формируется костное окно и новый носослезный канал. Для этого и используется силиконовая трубочка. Чтобы проверить ее функционирование уже в ходе процедуры, хирург использует физраствор. Он вводит его в слезный мешок и наблюдает за движением. Если движение обеспечивается, рана обрабатывается и на нее накладываются косметические швы. В дальнейшем разрез быстро заживает. На месте раны не остается крупных шрамов и рубцов. Этот метод получил самое широкое распространение и применяется в том числе и в наших клиниках.
Реабилитация
Выполненное по современным технологиям лечение дакриоцистита глаза (в том числе у новорожденных) не требует длительного восстановления. Вмешательство позволяет устранить симптомы патологии и удалить очаг инфекции в кратчайшие сроки. При этом методика предотвращает риски развития воспалительных заболеваний глаз.
После операции в стационаре придется провести не более суток. На следующий день лечащий врач проведет осмотр, обработку раны и выпишет пациента, назначив необходимые мази и капли. Как правило, применяются лекарственные препараты в течение 2–3 недель. На этот же срок накладываются ограничения:
- на посещение саун, бань и бассейнов
- физические нагрузки
- занятия спортом
Вернуться к привычному образу жизни пациент может после контрольного осмотра.
Преимущества проведения дакриоцистомии в МЕДСИ
- Опытные врачи. Наши специалисты имеют высокий уровень квалификации и располагают всеми необходимыми знаниями и навыками для проведения различных процедур и хирургических вмешательств
- Быстрая диагностика. Обследование перед дакриоцисториностомией можно пройти в течение одного дня. Это позволяет избавиться от неприятных симптомов патологии в кратчайшие сроки
- Быстрый подбор подходящей методики лечения. Врач определяет тактику терапии, ориентируясь на состояние пациента, наличие показаний и противопоказаний к вмешательству
- Возможности для предварительного проведения консервативной терапии. Офтальмологи центра на приеме обучат специальной технике массажа слезного мешка, регулярное проведение которого часто помогает полностью устранить данную патологию. Если консервативное лечение не поможет, будет выполнено зондирование
- Безопасность дакриоцистомии. Операция проводится в стерильных условиях в специальном кабинете под анестезией
- Наличие современного инструмента и использование инновационных методик. Благодаря им сокращаются риски рецидивов, осложнений и сроки реабилитации
Если вас интересуют все особенности выполнения вмешательства, его стоимость и сроки, позвоните . Специалист ответит на все вопросы и запишет на прием к врачу.
Дакриоцистит у новорожденных
Дакриоцистит — это воспаление слезного мешка глаза, обычно хроническое. Дакриоцистит вызывается сужением или закупоркой слезно-носового канала вследствие воспалительных процессов в полости носа, его околоносных пазухах, в костях, окружающих слезный мешок. Закупорка способствует задержке оттока слезной жидкости и развитию патогенных микробов и приводит к воспалению слизистой оболочки слезного мешка.
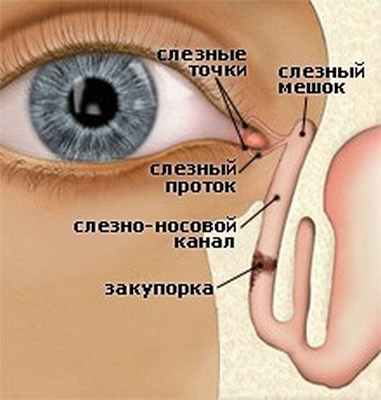
Причины появления дакриоцистита
- врожденная непроходимость слезных путей
- травма
- инфекционные заболевания глаза или его последствия.
Что происходит?
После рождения ребенка все пути оттока слезной жидкости должны быть хорошо проходимы для слезы. Однако бывает так, что в просвете носослезного канала могут оставаться элементы эмбриональной ткани, которая мешает оттоку слезы из слезного мешка. Это приводит к тому что слеза начинает застаиваться. Если слеза застаивается, то она не способна уже выполнять защитную функцию в полной мере, так как не удаляет попавшие в глазную щель микроорганизмы. Возникает гнойное воспаление. Обычно родители начинают лечение самостоятельно — закапывают антибактериальные капли, промывают чаем или отваром ромашки. Такое лечение может улучшить положение или даже полностью убрать гнойное отделяемое. Однако после его отмены все повторяется вновь. Это происходит из-за того, что не ликвидирована основная причина заболевания — застой слезы. В глазную щель попадают новые микроорганизмы и начинают там размножаться.
Как проявляется?
- Покраснение у внутреннего угла глаза
- Возможно слезотечение.
- Процесс может быть односторонним и двусторонним, но чаще воспален один глаз.
Диагноз заболевания
Основывается на обнаружении у детей уже в первые дни или недели жизни слизистого или слизисто-гнойного отделяемого в конъюнктивальной полости одного или обоих глаз. Такую картину часто можно ассоциировать с конъюнктивитом, в связи с чем назначается медикаментозное лечение, но оно дает лишь кратковременный эффект, а затем снова появляется слизистое или слизисто-гнойное отделяемое в конъюнктивальной полости глаза, слезостояние и слезотечение. Диагноз становится очевидным, если при надавливании на область слезного мешка из слезных точек (чаще нижней) в конъюнктивальную полость выделяется слизистое или гнойное содержимое.
У части детей желатинозная пробка самостоятельно рассасывается, воспаление стихает, и заболевание заканчивается без всяких последствий. Но в некоторых случаях этого не происходит, и тогда требуется помощь детского офтальмолога.
Лечение дакриоцистита
Лечение дакриоцистита необходимо начинать сразу же после точно установленного диагноза. В большинстве случаев назначается антибактериальная и медикаментозная терапия, промывание слезных путей и толчкообразный массаж слезного мешка сверху вниз, позволяющий прорвать соединительнотканную преграду носослезного протока.
Техника массажа:
Шаг первый. Ставим свой указательный палец на внутренний уголок глаза ребенка, подушечкой пальца в сторону переносицы. Массаж проводим именно указательным пальцем (но не мизинцем!) и пусть вас не смущает тот факт, что ваш палец кажется больше половины лица новорожденного крохи. Мизинцем правильно провести массаж не получится!
Шаг второй. Слегка надавливаем на эту точку. Слегка — это не значит еле прикасаемся. Имеется в виду именно нажатие, достаточное для того, чтобы пробить пленочку, закрывающую слезный канал.
Шаг третий. Совершаем пальцем движение вниз вдоль переносицы (продолжая нажимать на кожу). Движение должно быть достаточно резким (только не перестарайтесь!) и уверенным. Ни о каком поглаживании переносицы здесь речи быть не может.
Шаг четвертый. Когда ваш палец достигнет низа переносицы — слегка отпускаем нажим, не отрывая палец от кожи, и возвращаем его в исходное положение на уголок глаза.
Шаг пятый. Далее снова нажимаем и повторяем шаги 2 и 3, и так по кругу. За один раз достаточно сделать 10–13 таких движений. Больше не нужно, чтобы не растягивать перегородку в канале.
Если выздоровление ребенка не наступило, врач направляет на процедуру зондирования слезно-носового протока. При отсутствии положительного эффекта через какое-то время зондирование проводится повторно.
Дакриоцистит
Воспаление слезного мешка, или дакриоцистит, считается распространенной патологией в офтальмологической практике. По эпидемиологии заболевать могут как взрослые, так и новорожденные. При дакриоцистите следует немедленно начать рациональное и комплексное лечение, чтобы предупредить развитие осложнений.
Воспаление и гнойное инфицирование слезного мешка у новорожденных следует дифференцировать с конъюнктивитом. Связано это с тем, что тактика лечения двух патологий существенно отличается друг от друга.
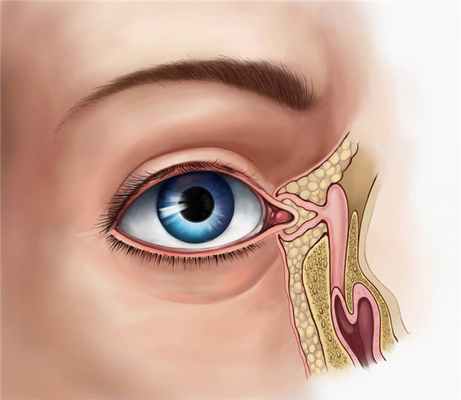
Причины
Слеза продуцируется железами, которые расположены в области верхнего века. Прозрачная жидкость очищает и увлажняет глаз, состоит она из воды и электролитов. Также она защищает конъюнктиву и роговицу от пыли, пересыхания и других внешних факторов. Жидкость попадает в медиальный угол глаза, где находится слезная точка, и проходит через узкие пути. Она поступает в носослезный канал, который выходит в носоглотку.
При воспалении слезного мешка нарушается адекватный отток жидкости. Сначала развивается воспаление слизистой. Заболевание быстро прогрессирует и в полости мешка начинает скапливаться гной.
Врожденный дакриоцистит чаще связан с атрезией слезного мешка. До 8 месяцев внутриутробного развития он закрыт специальной мембраной. Она разрывается при рождении ребенка или в первые дни жизни. Если не происходит разрыва зародышевой пленки, жидкость и слизь скапливается в мешке с развитием воспаления.
У взрослых заболевание связано с хронической патологий ЛОР-органов, инфекционным поражением глаз, а также с травмами головы. Причины дакриоцистита с закупоркой слезного мешка закупорки слезного мешка может стать и аллергическая реакция.
В патологическом процессе принимают участие как вирусы, так и бактерии. К первой группе относят герпес и аденовирус. Среди бактерий чаще всего встречается стафилококк и стрептококк. Воспаление и гнойное поражение могут также вызвать хламидии и грибы.
Клиническая картина
Заболевание имеет специфические признаки, при наличии которых специалист может предположить воспаление слезного мешка. У взрослых ведущим симптомом считается слезотечение. Пациенты могут жаловаться на плохое зрение из-за большого количества жидкости.
Хронический дакриоцистит у взрослых, связанных с аномалиями строения слезного канала, сопровождается обильным выделением гноя. Экссудат имеет неприятный запах и скапливается в области слезного канала. Появляется распирающая боль, неприятные ощущения в глазу.
Среди других клинических признаков выделяют покраснение конъюнктивы. Пораженная область увеличивается в размере из-за отеков. Нередко заболевание сопровождается повышением температуры, пациенты жалуются на слабость и разбитость.
Дакриоцистит у грудничка протекает остро, нередко с присоединением осложнений при позднем обращении родителей за медицинской помощью. Сначала появляется гнойный экссудат, который скапливается в слезном мешке. В патологический процесс вовлекаются веки и конъюнктива, они становятся воспаленными, красными и отечными. Из-за скопления жидкости сужается глазная щель, беспокоят боли во внутреннем уголке.
Заболевание чаще развивается со 2-ой недели жизни новорожденного. Слезостояние может быть как с двух, так и с одной стороны. Патологическое отделяемое из слезного мешка может быть как слизистым, так и гнойным.
Осложнения
При неправильной тактике лечения или поздней диагностике развиваются грозные осложнения. Дакриоцистит новорожденных может привести к воспалению роговицы. Кератит — это серьезная патология, которая в раннем возрасте может привести к потере зрения.
Среди других осложнений выделяют абсцесс. При этой патологии наблюдается гнойное расплавление мягких тканей с формированием плотной капсулы. У новорожденного наблюдается выраженный отек и покраснение кожи в области воспаления.
Грозное осложнение при дакриоцистите — это флегмона слезного мешка. При этом наблюдается распространение гнойного воспаление на жировую клетчатку. Ведущими признаками патологии являются болезненная инфильтрация век и щек. Наблюдается сужение глазной щели. Резко повышается температура, беспокоит сильная головная боль.
Диагностика
Для постановки правильного диагноза врач должен провести наружный осмотр для оценки состояния анатомических структур глаза, функциональные пробы, назначить лабораторные и инструментальные исследования. Для оценки прохождения слезных каналов используют канальцевую и носовую пробы.
Лабораторная диагностика требуется для исследования гнойного отделяемого. Также оценивают чувствительность патогенного микроорганизма к лекарственным препаратам. Среди инструментальных методов для постановки диагноза используют лучевые методы.
Лечение
Для лечения используют как консервативные, так и хирургические методы. Отдельно выделяют массаж слезного мешка, который направлен на очищение полости от скопившегося гноя. Медикаментозная терапия включает в себя использование препаратов из антибактериальной группы. Капли при дакриоцистите помогают создать высокую концентрацию противомикробного средства в тканях.
Если массаж и лекарственные препараты не показали лечебный эффект на протяжении более двух недель, следует использовать хирургические методы. Оперативное лечение дакриоцистита включает в себя зондирование слезных путей. В ходе процедуры полость промывают от скопившейся слизи. Полученное патологическое отделяемое исследуют в лаборатории.
Таким образом, дакриоцистит — это серьезная патология, связанная с нарушением проходимости слезного канала. Встречается чаще всего у новорожденных вследствие наличия зародышевой пленки. Причины дакриоцистита у взрослых — это травма, заболевания ЛОР-органов и аллергия. Лечение направлено на эвакуацию гнойного содержимого и восстановление проходимости слезных путей.
Лечение дакриоцистита у новорожденных

Дакриоцистит новорожденных — одна из самых распространенных проблем в детской офтальмологии: в той или иной степени заболевание проявляется у 6-20% младенцев. Лечением дакриоцистита у новорожденных в нашей клинике занимаются детские врачи-офтальмологи, которые имеют подтвержденные сертификаты и умеют работать не только со взрослыми, но и с детьми. Обращаясь к нам, вы можете быть уверены, что ваших детей будут лечить на современном оборудовании с учетом индивидуальных особенностей организма.
Что такое дакриоцистит у детей?
Это воспаление слезного мешка. Его причиной становится сужение или закупорка носослезного канала, вызванная воспалительным процессом носовой полости и околоносовых пазух. Это мешает оттоку слезной жидкости, что в свою очередь, создает благоприятные условия для патологического размножения микробов. В результате слизистая оболочка воспаляется.
Дакриоцистит может появиться в любом возрасте, но у новорожденных заболевание имеет свою специфику. Оно присутствует с рождения и связано с тем, что в период внутриутробного развития плода носослезные протоки заполнены эпителиальными клетками. В норме к моменту рождения мембрана исчезает или рвется с первым вдохом. Но у 7% новорожденных в слезных протоках остается эпителий, который мешает нормальному оттоку слезы.
Причины заболевания
- родовая травма и связанные с ней патологии носослезного канала: искривленные или узкие носовые ходы;
- инфицирование во время родов хламидиями, стафилококком, стрептококком, гонококком;
- преждевременные роды: у детей, появившихся на свет на 2-3 месяца раньше срока, носослезные пути еще не сформированы и заполнены эпителием.
Основные симптомы дакриоцистита у детей
Если присутствуют врожденные патологии носослезного канала, симптомы дакриоцистита появляются уже на 2 неделе жизни:
- покраснение и отек внутреннего уголка глаза на нижнем веке,
- боль в области воспаления,
- белый гной,
- слезоточивость,
- повышение температуры.
При закупорке носослезного канала отек иногда настолько сильный, что глазная щель сужается. Слезный мешок увеличивается в размерах и становится заметным. Изменяется картина крови: повышается число лейкоцитов, возрастает скорость оседания эритроцитов —типичный признак воспалительного процесса.
Чаще всего поражен только один глаз. Если нет инфекции, то, как правило, к 3—4 неделе жизни симптомы спадают. Если проходы по-прежнему заблокированы, развивается абсцесс, который сопровождается скачком температуры, общей интоксикацией. Когда состояние малыша ухудшается, ребенка нужно срочно госпитализировать.
Диагностика заболевания
Даже если симптомы явно указывают на воспаление слезного мешка, окончательный диагноз ставит только офтальмолог. Кроме визуального осмотра, наши врачи проводят специальные пробы с нейтральными красителями, которые абсолютно безопасны для здоровья малышей. В пораженный глаз капают специальное красящее вещество и наблюдают, с какой скоростью оно проходит весь путь по слезному каналу. В норме краситель должен оказаться в полости носа, но при дакриоцистите он не проходит дальше слезного мешка. Если краска не появляется в носовой полости, носослезный канал закупорен.
Чтобы выявить возбудителя инфекции, исследуют гнойные выделения из слезного мешка. ПЦР-анализ дает наиболее точные результаты. От типа инфекционного агента зависит лекарственный препарат, который выпишет доктор.
Дакриоцистит новорожденных: консервативное лечение
Если процесс не остановить на начальном этапе, может развиться флегмона — острое гнойное воспаление, которое уже угрожает жизни ребенка. Воспалительный процесс может перекинуться на роговицу, гайморовы пазухи, ухо и даже оболочку мозга. Некоторые родители считают, что дакриоцистит у младенцев лечить бессмысленно, он пройдет самостоятельно. Но болезнь грозит синуситами, сепсисом и менингитом. Недолеченный дакриоцистит новорожденных становится хроническим и требует в будущем серьезного хирургического вмешательства.
Как правило, комплекс лечения включает:
- лекарственные капли,
- массаж,
- промывание носослезных каналов.
Если эти средства не помогают за 7-10 дней, окулист назначает зондирование слезных путей, которое в 98% случаев эффективно. Массаж очень важен при лечении дакриоцистита новорожденных: он стимулирует работу слезных желез, уменьшает скопление гноя, помогает удалить пленку, блокирующую канал. Массаж нужно делать после каждого кормления, 5-6 раз в день, поэтому врач обучит этой технике маму больного ребенка. Следует осторожно надавливать кончиками пальцев на уголки глаз движениями вверх-вниз. Прикасаться к глазам ребенка, конечно, нужно только чистыми руками, чтобы не занести дополнительную инфекцию.
Если после массажа выделение гноя усиливается, значит, массаж выполняется правильно. Правильный и регулярный массаж помогает полностью избавиться от заболевания трети младенцев младше 2 месяцев. Вместе с массажем врачи назначают промывание глаз антибактериальными и антисептическими настоями. Если такое лечение дакриоцистита новорожденных массажем в течение недели не дает положительных результатов, проводится зондирование. Не стоит его бояться: процедура безболезненна и безопасна для ребенка.
Зондирование носослезного канала при дакриоцистите
Задача процедуры — удалить блок и восстановить нормальный отток слезы. Перед зондированием нужно сдать анализ на свертываемость крови. Если все в порядке, можно проводить процедуру. До полугода ее делают под местным обезболиванием, особой подготовки не требуется. Врач использует специальный зонд, чтобы расширить слезный канал и пробить гнойную пробку. Зонд вводится через слезную точку в слёзный канал, и далее продвигается по нему до места препятствия. Затем зонд с усилием разрывает это препятствие и проталкивается в нижний носовой ход.
Затем канал промывают дезинфицирующим средством. Зондирование длится не более 5 минут. Во время манипуляции медсестра держит ребенка, чтобы нечаянным движением он не навредил себе. При работе с малышами важно проводить все манипуляции особенно аккуратно, чтобы не допустить кровотечения или распространения инфекции на гайморовы пазухи.

После процедуры сразу наступает улучшение: слезные каналы становятся чистыми, воспаление проходит. Увидеть результат можно на фото до и после зондирования. Однако нельзя забывать, что дакриоцистит может появиться снова. Чтобы этого не допустить, нужно делать профилактический массаж и использовать капли по выбору врача. Окулист может назначить дополнительное промывание спустя 1—3 месяца.
Как отличить дакриоцистит от конъюнктивита
Дакриоцистит у новорожденных часто путают с конъюнктивитом. Они имеют сходные симптомы, но совершенно разные причины. И лечение этих заболеваний проходит по-разному, поэтому не пытайтесь самостоятельно поставить диагноз и начать принимать лекарства. Это должен делать врач. Приходите к нам, если у вашего малыша появились первые признаки заболевания. Записаться на прием можно из дома: по телефону или на нашем сайте.
Популярные вопросы
Слышала, что на Западе не рекомендуют делать зондирование, пока ребенку не исполнится год, так как носослезный канал может внезапно открыться самостоятельно. Так ли это?
У 70-90% детей в течение первого года жизни действительно происходит спонтанное открытие носослезного канала Поэтому большинство западных офтальмологов рекомендуют консервативное лечение, если симптомы слабые. Однако когда признаки воспаления явные, а массаж и промывания не улучшают состояние ребенка, требуется хирургическое расширение носослезного канала.
Любая операция, даже такая простая, как зондирование, всегда сопряжена с определенным риском осложнений. При зондировании это кровотечение, создание ложного прохода, повреждение эпителия слезного канала, увеличивающее риск рубцевания и отрицательного исхода операции. Вероятность таких последствий крайне мала и связана, как правило, с ошибками во время процедуры. Чтобы снизить риск, стоит внимательно подойти к выбору клиники и детского офтальмолога.
Читайте также:
