Десмоид. Соединительнотканные невусы.
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Десмоид- фиброма (Desmoid tumour) – доброкачественное мягкотканное образование, исходящее из фибробластов, имеет склонность к рецидивированию и инфильтративному росту, не метастазирует. Частота встречаемости десмоидной фибромы 0,3% среди опухолей мягких тканей, пиковый возраст – 21 год, женщины болеют в 2 раза чаще, чем мужчины. В зависимости от локализации, различают абдоминальный (в толще передней брюшной стенки) и экстрабдоминальный десмоид. Экстрабдоминальный десмоид наблюдается чаще в молодом возрасте и локализуется в зоне апоневрозов и фасций на конечностях, плечевом поясе, ягодицах. Отличается быстрым агрессивным инфильтративным ростом, может озлокачествляться. Самой характерной клинической чертой является очень плотная консистенция в сочетании с ограниченной смещаемостью узла, не вызывают болезненных симптомов. Однако, инвазия десмоид-фибромы в жизненно важные структуры тела, такие как сосуды и нервы, может вызывать тяжелые осложнения, вплоть до летального исхода.
Клинический случай
Пациент, 8 лет. Жалобы на слабоподвижное безболезненное новообразование левой ягодичной области, плотно-эластической консистенции, занимающее большую ее часть. По данным МРТ, в мягких тканях левой ягодичной области прослеживается объемное образование неоднородной структуры с достаточно четкими неровными контурами, без выраженной инфильтрации прилежащих мягких тканей. При этом прослеживается распространение в полость малого таза через запирательное отверстие. Образование интенсивно неоднородно накапливает контрастное вещество после внутривенного введения.
Соединительнотканные невусы с … Десмоид. Соединительнотканные невусы. Дермальная миксома нервных оболочек и … Эластофиброма. Признаки и диагностика … Поверхностный липоматозный невус … Нейрофиброма. Неврилеммома.
Как и в случае других мягкотканных образований, методом диагностического выбора является МРТ. На КТ десмоидные опухоли представляют собой образования с четкими контурами и однородным содержимым гиперденсивной плотности. Зачастую, при исследовании с контрастным препаратом, отмечается его накопление. МРТ хорошо демонстрирует распространенность опухолевого процесса при десмоидном фиброматозе. Образование имеет гипоинтенсивный МР-сигнал на Т1-, Т2-ВИ, при исследовании с контрастным препаратом может отмечаться как однородное, так и неоднородное накопление контрастного вещества, в некоторых случаях контрастное усиление отсутствует.
Общее описание
Врожденный неопухолевый невус (родимое пятно) — это гамартомоподобные (от греч. hamartia — «ошибка» — избыточно развитый нормальный компонент органа (например, сосуды в гемангиоме, меланоциты в меланоцитарном невусе) пороки развития кожи, которые обычно развиваются из элементов эпидермиса и собственно дермы (соединительной ткани, сосудистых элементов или меланоцитов). Обычно на небольшом участке появляется скопление клеток, так называемых невоцитов, имеющих повышенное содержание пигмента меланина. В свою очередь, невоциты представляют из себя патологически измененные меланоциты — клетки, в нормальных условиях синтезирующие меланин, придающий пигментацию коже.
У людей невусы представлены широким диапазоном форм, числа, морфологического типа, степени пигментации пятен, узелков, бляшек, размера (возможно практически полное поражение поверхности кожи при гигантских невусах). Фактором риска злокачественного перерождения являются крупные врожденные невусы более 20 сантиметров в диаметре или невусы, занимающие 2,5% поверхности тела.
Эпидермальные невусы выявляются уже при рождении ребенка, иногда возникают у детей и чрезвычайно редко — у взрослых.
Считается, что все пигментные невусы, включая те, которые появляются на протяжении жизни человека, являются эмбриональными пороками развития кожи и в подавляющем большинстве не носят злокачественного характера.
Как правило, невусы представляют из себя линейные бляшки большого размера или скопление мелких бугорков. Эпидермальные невусы обычно не беспокоят. Их злокачественное перерождение происходит крайне редко, исключая невусы сальных желез (в 5% случаев).
При невусе сальных желез выявляется значительное количество сальных и апокриновых желез на ограниченном участке. Изменений на клеточном уровне не отмечается.
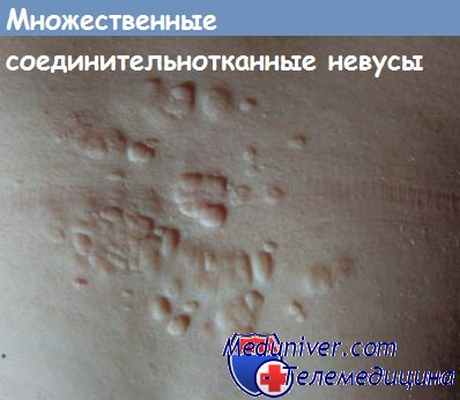
Соединительнотканные невусы тоже по преимуществу носят врожденный характер. Они представляют из себя плотные одиночные узелки или бляшки цвета тела. Число волосяных фолликулов в них увеличено по сравнению с нормальными участками кожи. Эта разновидность невусов обычно не является проявлением каких-то других заболеваний, безопасна в прогностическом плане. Удаляют такие невусы только из косметических соображений.
Сосудистые невусы (гемангиомы) представляют из себя сосудистые образования, как правило, капиллярные, хотя крупные невусы представлены кавернозными структурами. Различают три клинических типа: клубничный, вишневый невус и кавернозная гемангиома. Клубничный невус и кавернозная гемангиома обычно в течении жизни подвергаются самопроизвольному обратному развитию, а вишневый невус увеличивается в размерах на протяжении всей жизни. Хирургическое лечение проводится по косметическим показаниям при нахождении в зоне конъюнктивы, губ или при тромбозе вишневого невуса из-за вероятности злокачественного перерождения.
Особого внимания требуют меланоцитарные невусы. Их необходимо дифференцировать с меланомой. У невуса одно, но очень опасное для жизни, осложнение — это его злокачественное перерождение. В этом случае безобидное прежде пигментное пятно мутирует в меланому — очень агрессивную злокачественную опухоль, самую опасную из известных.
Виды дерматофибромы кожи
В зависимости от клеточного состава дерматофибромы выделяют несколько ее типов:
- клеточная – формируется их рыхлой соединительной ткани, а также коллагена и фибробластов;
- склерозирующая – ее особенность в том, что в ней присутствует большое количество мелких сосудов;
- фиброзная – состоит из фибробластов и коллагена, благодаря чему не склонна к увеличению и росту;
- фиброксантома – образовывается клетками с несколькими ядрами.
Десмоид. Соединительнотканные невусы. 2.5.8.3. Фиброзная гамартома младенцев Узловатый псевдосаркоматозный фасциит … Зернистоклеточная опухоль. Признаки и … Узловатый псевдосаркоматозный фасциит … Презентация на тему: «Гамартома Легких …
При появлении нароста на коже важно как можно быстрее обратиться к врачу. Ни в коем случае нельзя повреждать и пытаться самостоятельно удалить новообразование, ведь установить его вид и вероятность перерождения в злокачественную опухоль может только специалист.
Патогенез (что происходит?) во время Липоматоза:
По распространению липоматоз может быть общим и местным (регионарным), по характеру процесса — диффузным, узловатым и диффузно-узловатым.
Развитие липоматоза связывают с локализованным дефектом липолиза (разрушения жировых отложений). Дискутируется роль заболеваний печени, поджелудочной железы, гипофункции щитовидной железы и гипофиза. Часто липоматоз развивается на фоне алкоголизма, диабета, злокачественных опухолей верхних дыхательных путей. Описываются семейные случаи с аутосомно-доминантным наследованием липоматоза. Липоматоз чаще развивается у мужчин. Основные симптомы развиваются медленно. В одних случаях с самого начала наблюдается формирование в подкожной клетчатке болезненных опухолей. В других — им предшествуют общая слабость, нарушения сна, памяти, головные боли и головокружения, неопределенные боли в разных частях тела. Могут наблюдаться ипохондрия, депрессивное состояние. Лишь в дальнейшем появляются опухоли. Липомы могут быть безболезненными, гистологически они соответствуют нормальной жировой ткани. Адипоциты липом проявляют большую устойчивость по отношению к липолитическим факторам, они не уменьшаются даже у исхудавших лиц. Описаны липомы, развивающиеся в пределах внутренних органов.
Удаление доброкачественных новообразований кожи
Дерматологи убеждены: избавляться от доброкачественных образований необходимо, за исключением мелкой россыпи по всему телу родинок или другого малозначительного дефекта. Особенно актуально это для лица, ведь нарост привлекает внимание, портит общее впечатление и дарит массу неприятных эмоций его обладателю.
Существует несколько методов удаления доброкачественных новообразований кожи:
Под местной анестезией нарост срезается специальным хирургическим коагулятором, который создает ток высокой частоты. Одновременно с удалением ткани спаиваются, что позволяет избежать кровотечения и инфицирования. Корочка на месте обработки отпадает через 7-10 дней, иногда остается слегка заметный рубец. Метод эффективен, если дефект небольшой.
Воздействовать жидким азотом можно только на образование в верхних слоях эпидермиса. Если оно имеет плоский характер, делают аппликации с жидким азотом. В случае более глубокого залегания используют криодеструктор. После процедуры в организме запускается реакция отторжения обработанной дефектной ткани. Образованная корочка отпадает и заживает в течение полутора месяцев.
Презентация на тему: «Гамартома Легких … Содержание КАРДИОЛОГИЯ И РЕВМАТОЛОГИЯ ДЕТСКОГО … Липосаркома — Википедия Липосаркома — Википедия Статьи по дерматонкологии …
Мощный пучок света разрушает клетки новообразования и выпаривает их из кожи. Лазер не затрагивает здоровые соседние ткани. Манипуляция проводится под местной анестезией, она малотравматична и бескровна. Параметры лазерного воздействия подбирают индивидуально. Поврежденные ткани испаряются послойно, пока луч не достигнет здоровой кожи. Образованная корочка самостоятельно отпадает через 1-2 недели.
Радиоволны высокой частоты разрезают и коагулируют ткани. Корочка отпадает через неделю. Метод противопоказан пациентам с кардиостимулятором, герпесом, а также повышенной температурой тела.
- Хирургическое удаление доброкачественных новообразований кожи
Этот метод используют, когда наросты слишком большие и другие технологии не справляются. Образование иссекают скальпелем и удаляют, захватив небольшой участок здоровой кожи. Шрам после операции заживает несколько недель, а рана требует длительного тщательного ухода. Описание этой травматичной технологии не приводит в восторг, поэтому для устранения дефектов на лице лучше выбрать другой способ.
Десмоид. Соединительнотканные невусы.
ОСНОВЫ ДЕРМАТООНКОЛОГИИ Исторический очерк дерматоонкологии 1.1. История вопроса 1.2. Классификации опухолей кожи Система кожных покровов 2.1. Эмбриогенез 2.2. Эпидермальный слой (эпидермис) 2.3. Дерма (собственно кожа) 2.4. Клеточные элементы придатков кожи 2.4.1. Потовые железы 2.4.2. Волосяные фолликулы 2.4.3. Сальные железы 2.4.4. Мышцы, поднимающие волос 2.5. Кровоснабжение кожи 2.6. Рецепторная функция кожи 2.7. Изменения нормальной структуры до неоплазии Экспериментальный канцерогенез кожи 3.1. Краткая история вопроса 3.2. Модель двухстадийного канцерогенеза 3.3. Генотоксические и негенотоксические (эпигенетические) канцерогены 3.4. Цитохром Р-450 в коже 3.5. Метаболизм промоторов опухолевого роста 3.6. Промоторное действие механического повреждения кожи 3.7. Волосяные циклы и их роль в канцерогенезе кожи у грызунов 3.8. Кератины в опухолях кожи 3.9. Инициация - промоция в других органах экспериментальных животных 3.10. Инициация - промоция у человека 3.11. Видовые различия в морфологии экспериментальных опухолей кожи Иммунология опухолей кожи 4.1. Клеточные основы специфического противоопухолевого иммунитета 4.2. Экспериментальные модели противоопухолевого иммунитета 4.3. Антигены опухолевых клеток и способы их идентификации 4.4. Условия индукции специфического противоопухолевого иммунитета 4.5. Современные подходы к иммунотерапии опухолей 4.6. Методические подходы к оценке специфического противоопухолевого иммунитет Ангиогенез 5.1. Ангиогенные факторы роста 5.2. Ингибиторы ангиогенеза 5.3. Модуляторы ангиогенеза Роль цитокинов в канцерогенезе опухолей кожи 6.1. Цитокины в канцерогенезе меланом 6.2. Цитокины в канцерогенезе базальноклеточного рака и плоскоклеточного рака кожи 6.2.1. Роль цитокинов в повреждении кожи и эпидермальной гиперплазии 6.2.2. Цитокины и ультрафиолетовое облучение 6.2.3. Цитокины в канцерогенезе, обусловленном химическими агентами 6.3. Цитокины в канцерогенезе злокачественных лимфом кожи Диагностика опухолей кожи Принципы лечения опухолей кожи ЧАСТНАЯ ДЕРМАТООНКОЛОГИЯ ОПУХОЛИ МЕЛАНОГЕННОЙ СИСТЕМЫ Меланоцитарные невусы 1.1. Меланоцитарные невусы эпидермального меланоцитарного происхождения 1.1.1. Основные типы 1.1.1.1. Пограничный невус 1.1.1.2. Сложный невус 1.1.1.3. Внутридермальный невус 1.1.2. Особые типы невусов 1.1.2.1. Гало-невус 1.1.2.2. Невус из баллонообразных клеток 1.1.2.3. Рецидивирующий меланоцитарный невус 1.1.3. Веретеноклеточный и эпителиоидный невус 1.1.3.1. Spitz невус 1.1.3.2. Невус Рида 1.2. Меланоцитарные невусы дермального меланоцитарного происхождения 1.2.1. Голубой невус 1.2.1.1. Простой голубой невус 1.2.1.2. Клеточный голубой невус 1.2.1.3. Комбинированный невус 1.2.1.4. Глубоко пенетрирующий невус 1.2.2. Доброкачественные дермальные меланозы 1.2.2.1. Монгольское пятно 1.2.2.2. Невус Оты 1.2.2.3. Невус Ито 1.3. Течение и прогноз меланоцитарных невусов эпидермального и дермального меланоцитарного происхождения 1.4. Лечение меланоцитарных невусов эпидермального и дермального меланоцитарного происхождения 1.5. Врожденные меланоцитарные невусы 1.6. Диспластический меланоцитарный невус Меланомы 2.1. Основные клинико-морфологические формы меланом 2.1.1. Первая фаза развития меланомы, или стадия радиального роста 2.1.2. Вторая фаза развития меланомы, или стадия вертикального роста 2.2. Варианты меланомы 2.2.1. Поверхностно распространяющаяся меланома 2.2.2. Злокачественное лентиго и меланома тина злокачественного лентига 2.2.3. Акрально-лентигинозная меланома 2.2.3.1. Меланома слизистых оболочек 2.2.4. Узловая нодулярная меланома 2.3. Необычные и неклассифивдруемые формы меланом 23.1. Десмогшастическая меланома 2.3.2. Нейротропная меланома 2.3.3. Минимально отклоненная меланома 2.3.4. Злокачественный голубой невус 2.3.5. Меланома из баллонообразных клеток 2.3.6. Меланома на стебельке 2.4. Диагностика меланом 2.5. Факторы прогноза 2.6. Течение и прогноз 2.7. Метастазы, безрецидивный период и рецидивы 2.8. Лечение и профилактика Неопухолевые гаимешации 3.1. Веснушки 3.2. Лентиго 3.2.1. Простое, или юношеское, лентиго 3.2.2. Старческое лентиго 3.2.3. Ретикулярное меланотическое лентиго 3.2.4. Лентигиноз слизистых оболочек 3.2.5. ПУВА-лентито 3.3. Лентигиноз, ассоциирующийся с системными заболеваниями 3.3.1. Лентигиноз врожденный системный 3.3.2. Синдром Кейпюта - Римойна-Конигсмарка 3.3.3. LAMB-синдром 3.3.4. Синдром Кронкхайта-Канада 3.3.5. Лентигиноз центролицевой дизрафический 3.3.6. Лентигиноз периорифициальный 3.3.7. Аксиллярные веснушки. 3.3.8. Синдром МакКюне-Олбрайта 3.3.9. Пятна типа «кофе с молоком" 3.4. Лечение, течение и прогноз ЭПИДЕРМАЛЬНЫЕ ОПУХОЛИ КОЖИ Доброкачественные эпидермальные опухоли и опухолевидные образования кожи 1.1. Эпидермальные невусы 1.1.1. Папилломатозный мягкий эпидермальный невус 1.1.2. Бородавчатый эпидермальный невус 1.1.3. Акантолитические эпидермальные невусы 1.1.3.1. Дарье-подобный эпидермальный невус 1.1.3.2. Хейли-Хейли-подобный эпидермальный невус 1.1.3.3. Naevus corniculatus 1.1.4. Воспалительные линейные бородавчатые эпидермальные невусы 1.1.4.1. Дермальный эпидермальный невус 1.1.4.2. Лихеноидный эпидермальный невус 1.1.4.3. Невоидный псориаз 1.1.5. Гиперкератоз невиформный околососкового кружка и соска молочной железы 1.1.6. Лечение эпидермальных невусов 1.2. Доброкачественные эпидермальные опухоли 1.2.1. Себорейный кератоз 1.2.2. Светлоклеточная акантома 1.2.3. Фиброэпителиальный полип 1.2.4. Бородавчатая дискератома 1.2.5. Крутшоклеточная акантома 1.2.6. Кожный poi 1.2.7. Кератоакантома 1.2.8. Доброкачественный лихеноидный кератоз 1.3. Бородавчатые (связанные с вирусом) поражения кожи 1.3.1. Простые бородавки 1.3.2. Подошвенная бородавка 1.3.3. Плоские бородавки 1.3.4. Остроконечные кондиломы 1.3.5. Контагиозный моллюск Предраковые эпителиальные поражения кожи 2.1. Солнечный кератоз 2.2. Пигментная ксеродерма 2.3. Мышьяковый кератоз 2.4. Дегтярный кератоз 2.5. Хронический радиационный дерматит 2.6. Хронический рубцовый кератоз 2.7. Реактивный кератоз 2.8. Карциноидный папилломатоз кожи Готтрона 2.9. Подошвенная веррукозная карцинома 2.10. Вирусные кератозы 2.10.1. Бовеноидный папулез 2.10.2. Гигантская кондилома Бушке-Левенштейна 2.10.3. Верруциформная эпидермодисплазия Левандовского-Лютца 2.11. Лейкоплакия полости рта 2.12. Лейкоплакия вульвы Плоскоклеточный рак кожи 3.1. Патогенез плоскоклеточного рака кожи 3.2. Плоскоклеточный рак in situ 3.2.1. Болезнь Боуэна 3.2.2. Эритроплазия Кейра 3.3. Инфильтрирующий плоскоклеточный рак кожи 3.3.1. Гистологические варианты плоскоклеточного рака кожи 3.4. Лечение плоскоклеточного рака кожи 3.5. Особые формы плоскоклеточного рака наружных локализаций 3.5.1. Плоскоклеточный рак губы 3.5.2. Плоскоклеточный рак полости рта 3.5.3. Плоскоклеточный рак языка 3.5.4. Плоскоклеточный рак полового члена 3.5.5. Плоскоклеточный рак вульвы Базальноклеточный рак 4.1. Патогенез 4.2. Эпидемиология Мужчины Женщины 4.3. Клиническая картина 4.3.1. Нодупярный базальноклеточный рак 4.3.2. Поверхностный базальноклеточный рак 4.3.3. Склеродермоподобный базальноклеточный рак 4.3.4. Фиброэпителиома Пинкуса 4.4. Гистологическая картина 4.4.1. Поверхностный мультифокальный базальноклеточнаый рак 4.4.2 Узловой базальноклеточный рак 4.4.3. Инфильтрирующий базальноклеточный рак 4.4.4. Фиброэпителиома Пинкуса 4.4.5. Базальноклеточный рак с дифференцировкой в сторону придатков 4.4.6. Базосквамозный рак 4.4.7. Ороговевающая базальноклеточная карцинома 4.4.8. Пигментный базальноклеточный рак 4.4.9. Базальноклеточная карцинома при синдроме невоидного базальноклеточного рака 4.4.10. Микронодулярный базальноклеточный рак 4.5. Течение и прогноз 4.6. Лечение 4.7. Профилактика 4.7.1. Активное выявление и вопросы диспансеризации 4.7.2. Первичная профилактика 4.7.3. Вторичная профилактика Метатипический рак кожи 5.1. Историческая справка 5.2. Этиология, патогенез 5.3. Распространенность 5.4. Клиническая картина 5.5. Патогистология 5.6. Течение и прогноз; диагностика и лечение Болезнь Педжета 6.1. Маммарная болезнь Педжета 6.2. Экстрамаммарная болезнь Педжета ОПУХОЛИ ПРИДАТКОВ КОЖИ Опухоли эккринных потовых желез 1.1. Доброкачественные опухоли эккринных потовых желез 1.1.1. Невусы эккринных потовых желез 1.1.1.1. Эккринный ангиоматозный невус 1.1.1.2 Линейный эккринный невус с комедонами 1.1.1.3. Порокератотический невус эккринного протока и волосяного фолликула 1.1.2. Цилиарная киста 1.1.3. Гидрокистома (эккринная цистаденома) 1.1.4. Папиллярная эккринная аденома 1.1.5. Сирингома 1.1.6. Смешанная опухоль кожи (хондроидная сирингома) 1.1.7. Эккринная порома 1.1.8. Сирингофиброаденома 1.1.9. Нодулярная гидроаденома 1.1.10. Эккринная спираденома 1.1.11. Цилиндрома 1.2 Злокачественные опухоли эккринных потовых желез 1.2.1. Склерозирующий рак протоков потовых желез 1.2.2. Злокачественная смешанная опухоль кожи (злокачественная хондроидная сирингома) 1.2.3. Порокарцинома 1.2.4. Злокачественная нодулярная пщроадснома 1.2.5. Злокачественная эккринная спираденома 1.2.6. Муцинозный эккринный рак 1.2.7. Аденоидно-кистозный эккринный рак 1.2.8. Злокачественная цилиндрома 1.2.9. Агрессивная папиллярная аденома/аденокарцинома пальцев Опухоли апокринных потовых желез 2.1. Доброкачественные опухоли апокринных потовых желез 2.1.1. Апокринная цистаденома (гидрокистома) 2.1.2. Гидраденома папиллиформная 2.1.3. Сирингоцистаденома папиллиформная 2.1.4. Апокринная аденома 2.2. Злокачественные опухоли апокринных потовых желез 2.2.1. Апокринная аденокарцинома Опухоли сальных желез 3.1. Доброкачественные опухоли сальных желез 3.1.1. Аденома и эпителиома сальных желез (себоцейная аденома, эпителиома) 3.1.2. Аденома сальных желез при болезни Прингля—Бурневилля 3.1.3. Аденома сальных желез старческая Гиршфельда 3.2. Злокачественные опухоли сальных желез 3.2.1. Себоцейная карцинома Пиюсебоцейные гиперплазии и гамартомы 4.1. Фолликулярные невусы 4.1.1. Истинный волосяной невус 4.1.2. Шерстяной невус 4.1.3. Комедоновый невус 4.1.4. Базальноклеточный невус с комедонами 4.1.5. Волосяная мальформация ладоней и подошв 4.1.6. Монилиформная гамартома 4.1.7. Невус Беккера 4.2. Себоцейный невус 4.2.1. Невус сальных желез Ядассона 4.2.2. Синдром Шиммельпеннинга-Фейерштейна-Мимса Опухоли волосяных фолликулов 5.1. Доброкачественные опухоли волосяных фолликулов 5.1.1. Коническая акантома воронки волосяного фолликула 5.1.2 Акантома волосяного влагалища 5.1.3. Трихолеммома 5.1.4. Опухоль фолликулярной воронки 5.1.5. Трихоэпителиома 5.1.6. Десмопластическая трихоэпителиома 5.1.7. Трихофолликулома 5.1.8. Пиломатриксома 5.1.9. Волосяная опухоль (пролиферирующая трихолеммальная киста) 5.2. Злокачественные опухоли волосяных фолликулов. 5.2.1. Трихолеммокарцинома 5.2.2. Злокачественная пиломатриксома Фолликулярные кисты 6.1. Инфундибулярная киста 6.1.1. Эпидермальная киста мошонки 6.1.2. Вторичная эпидермальная киста 6.1.3. Травматические эпителиальные кисты 6.1.4. Милиум 6.2. Волосяная киста 6.3. Стеатокистомы множественные 6.4. Дермоидная киста 6.5. Эруптивная велюсная волосяная киста Опухоли пилосебоцейной мезенхимы 7.1. Фолликулярная фиброма (триходискома, фиброфолликулома, перифолликулярная фиброма) 7.1.1. Триходискома 7.1.2. Фиброфолликулома 7.1.3. Перифолликулярная фиброма КОЖНЫЕ ЛИМФОПРОЛИФЕРАТИВНЫЕ ОПУХОЛИ Патогенез злокачественных лимфом кожи 1.1. Механизмы патогенеза злокачественных лимфом кожи Классификации злокачественных лимфом кожи Кчинические проявления и диагностика основных нозологических форм злокачественных лимфом кожи 3.1. Общая характеристика злокачественных лимфом кожи, 3.2. Клинико-морфологическая характеристика больных Т-клеточной злокачественной лимфомой кожи. 3.2.1. Грибовидный микоз 3.2.1.1. Классическая форма грибовидного микоза 3.2.1.2. Эритродермическая форма грибовидного микоза 3.2.2. Синдром Сезари 3.2.3. Опухолевые формы Т-клеточной злокачественной лимфомы кожи 3.2.4. Лимфоматоидный папулез 3.2.5. Фолликулярный муциноз 3.2.6. Ангиоцентрическая лимфома кожи 3.2.7. Педжетоидный ретикулез 3.2.8. Гранулематозная складчатая кожа (Granulomatosis slack skin) 3.3. Клинико-морфологическая характеристика В-клеточных злокачественных лимфом кожи. 3.3.1. Лимфома из клеток фолликулярного центра (.мелко- и крупноклеточная) 3.3.2. Иммуноцитома 3.3.3. Плазмоцитома 3.3.4. Лимфома из мантийных (центродитарных) клеток 3.3.5. В-клеточная злокачественная лимфома кожи из клеток маргинальной зоны 3.3.6. Крупноклеточная В-клеточная злокачественная лимфома кожи Псевдолимфомы 4.1. Актинический ретикулоид 4.2. Бляшечный парапсориаз. 4.3. Псевдолимфомы, обусловленные химическими факторами (синдром псевдолимфомы) 4.4. Лимфоцитарная инфильтрация Иесснера—Канофа 4.5. Лимфоцитарная реакция на укусы насекомых 4.6. Доброкачественная лимфоплазия кожи. 4.7. Болезнь Кимуры 4.8. К вопросу о трансформации доброкачественных воспалительных дерматозов в злокачественные лимфомы кожи. Лечение злокачественных лимфом кожи 5.1. Применение кортикостероидных препаратов в терапии больных ЗЛК 5.2. Химиотерапевтическое лечение 5.3. Иммунотропная терапия 5.4. Фотохимиотерапия. 5.5. Ретиноипы 5.6. Лучевая терапия 5.7. Дезинтоксикационная и противовоспалительная терапия 5.8. Тактика диспансерного наблюдения больных ЗЛК Мастоцитоз Поражения кожи при других системных лимфопролиферативных заболеваниях 7.1. Поражения кожи при гистиоцитозе X 7.2. Лимфогранулематоз кожи. 7.3. Поражения кожи при лейкемиях ОПУХОЛИ ДЕРМЫ И ПОДКОЖНОЙ ЖИРОВОЙ КЛЕТЧАТКИ Сосудистые опухоли и пороки развития 1.1. Сосудистые аномалии 1.1.1. Сосудистые мальформации 1.1.1.1. Капиллярные мальформации Невус Унны Пламенеющий невус Синдром Стурджа—Вебера—Краббе Синдром Кобба Синдром Протея Синдром Робертса Синдром тромбоцитопении Синдром Вайберн-Масона Bregeat синдром Болезнь Гиппеля—Линдау Синдром Видеммана—Беквита Анемический (олигемический) невус 1.1.1.2. Смешанные сосудистые мальформации Ретикулярный сосудистый невус Синдром Диври—Ван Богарта Синдром Клиппеля—Тренонея^Вебера 1.1.1.3. Венозные мальформации Голубой пузырчатый невус Синдром Маффуччи Зостериформпые венозные мальформации Болезнь Горхема Синдром Баннайана-Зонана Синдром Райли-Смита 1.1.2. Ангиокератомы Ангиокератома ограниченная Ангиокератома ограниченная невоидная пальцев Мибелли Ангиокератома солитарная папулезная Ангиокератома мошонки (вульвы) Фордайса Ангиокератома Фабри Лимфангиэктазы 1.1.3. Ангиоматозный невус 1.2. Сосудистые гиперплазии 1.2.1. Ангиолимфоидная гиперплазия с эозинофилией 1.2.2. Пиогенная гранулема 1.2.3. Бациллярный ангиоматоз 1.2.4. Внутри сосудистая папиллярная эндотелиапьная гиперплазия 1.2.5. Псевдосаркома Капоши 1.3. Доброкачественные сосудистые опухоли 1.3.1. Ангиома серпигинозная Крокера-Гетчинсона 1.3.2. Ангиома старческая 1.3.3. Акральная артериовенозная гемангиома 1.3.4. Мишенеподобная гемосидеротическая гемангиома 1.3.5. Микровенулярная гемангиома 1.3.6. Приобретенная пучковая ангиома 1.3.7. Клубочковая гемангиома 1.3.8. Капошиформная гемангиоэндотелиома 1.3.9. Синусоидальная гемангиома 1.3.10. Врожденная инфильтрирующая гигантоклеточная ангиобластома 1.3.11. Веретеноклеточная гемангиоэндотелиома 1.3.12. Гломусная опухоль 1.4. Злокачественные сосудистые опухоли 1.4.1. Ангиосаркома 1.4.2. Саркома Капоши 1.4.3. Гемангиоперицитома 1.4.4. Другие злокачественные опухоли сосудов 1.4.4.1. Эпителиоидная гемангиоэндотелиома 1.4.4.2. Опухоль Дабска . 1.4.4.3. Ретиформная гемангиоэндотелиома 1.4.4.4. Злокачественная гломусная опухоль 1.5. Доброкачественные опухоли лимфатических сосудов 1.5.1. Лимфангиома 1.5.2. Доброкачественная лимфангиоэндотелиома 1.6. Злокачественные опухоли лимфатических сосудов 1.6.1. Лимфангиосаркома (злокачественная лимфангиоэндотелиома) Глава 2. Опухоли и опухолевидные образования из волокнистой соединительной ткани 2.1. Доброкачественные фиброгистиоцитарные опухоли 2.1.1. Фиброма 2.1.2. Доброкачественная фиброзная гистиоцитома 2.1.3. Гигантоклеточная ангиогистиоцитома 2.1.4. Дерматомиофиброма 2.1.5. Доброкачественная (ювенильная) ксантогранулема 2.1.6. Ретикулогистиощггома 2.1.7. Ксантома 2.2. Злокачественные фиброгистиоцитарные опухоли 2.2.1. Атипичная фиброксантома 2.2.2. Выбухающая дерматофибросаркома 2.2.3. Гигантоклеточная фибробластома 2.2.4. Злокачественная фиброзная гистиоцитома 2.2.5. Фибросаркома 2.3. Ангиофиброматозные пролиферации 2.3.1. Аденома sebaceum 2.3.2. Фиброзная папула 2.3.3. Перифолликулярная фиброма 2.3.4. Множественные фиброфолликуломы 2.4. Мезенхимальные опухоли пальцев 2.4.1. Фиброма пальцев 2.4.2. Приобретенная (пальцевая) фиброкератома 2.4.3. Синовиальная киста 2.4.4. Кожная метапластическая синовиальная киста 2.5. Плексиформные фиброгистиоцитарные опухоли 2.5.1. Узловатый псевдосаркоматозный фасциит 2.5.2. Гигантоклеточная опухоль влагалища сухожилий 2.5.3. Десмоид Мезенхимальные пороки развития кожи 3.1. Соединительнотканные невусы 3.1.1 Соединительнотканные невусы с увеличением коллагена 3.1.2. Соединительнотканные невусы с увеличением эластина 3.1.3. Соединительнотканные невусы с уменьшением эластина 3.1.4. Соединительнотканные невусы с уменьшением коллагена и эластина 3.1.5. Соединительнотканные невусы с увеличением коллагена и эластина 3.2. Гладкомы шечные гамартомы 3.3. Врожденные поперечнополосатомышечные мезенхимальные гамартомы 3.4. Липомато ные невусы 3.5. Фиброзная гамартома младенцев Опухоли из нервной ткани 4.1. Доброкачественные опухоли из нервной ткани 4.1.1. Нейрофиброма 4.1.2. Неврилеммома 4.1.3. Зернистоклеточная опухоль 4.1.4. Дермальная миксома нервных оболочек и нейротекома 4.1.5. Палисадная инкапсулированная неврома 4.1.6. Пачиниева нейрофиброма 4.2. Злокачественные опухоли из нервной ткани 4.2.1. Злокачественная шваннома 4.2.2. Злокачественная зернистоклеточная опухоль 5.1. Доброкачественные опухоли мышечной ткани 5.1.1. Лейомиомы из мышц, поднимающих полос Опухоли мышечной ткани 5.1.2. Ангиолейомиома 5.2. Злокачественные опухоли мышечной ткани 5.2.1. Поверхностная лейомиосаркома 5.2.2. Лейомиосаркома 5.2.3. Кожная рабдомиосаркома Опухоли жировой ткани 6.1. Доброкачественные опухоли жировой ткани 6.1.1. Липома 6.1.2. Ангиолипома 6.1.3. Кожная ангиомиолипома 6.1.4. Гибернома 6.2. Злокачественные опухоли жировой ткани 6.2.1. Липосаркома Опухоли неясного генеза 7.1. Кожная ангиомиксома 7 2. Меркелиома 7.3. Десмогшастическая мелкоклеточная опухоль детей и молодых людей 7.4. Светлоклеточная саркома (злокачественная меланома мягких тканей) 7.5. Альвеолярная саркома мягких тканей 7.6. Эпителиоидная саркома ОПУХОЛИ КОЖИ ПРИ ГЕНЕТИЧЕСКИХ СИНДРОМАХ. ПАРАНЕОПЛАСТИЧЕСКИЕ ДЕРМАТОЗЫ Опухоли кожи при генетических синдромах 1.1. Первичные иммунодефицитные состояния 1.2. Синдромы, ассоциированные с полипозом желудочно-кишечного тракта 1.3. Синдромы, связанные с хромосомной нестабильностью Паранеопластические дерматозы 2.1. Облигатные паранеопластические дерматозы 2.2. Факультативные паранеопластические дерматозы 2.3. Вероятные паранеопластические дерматозы
Десмоид. Соединительнотканные невусы.
Десмоид. Соединительнотканные невусы.
Десмоид — мышечно-апоневротический фиброматоз. Обладает выраженным оппозиционным ростом и склонностью к рецидивам. Может достигать до 25 см в диаметре. Встречается в молодом возрасте, преимущественно у женщин. Абдоминальный десмоид наиболее часто локализуется в области прямой мышцы живота, исходя из заднего или переднего листков ее влагалища. Экстраабдоминальный десмоид встречается в области плечевого пояса, спины, шеи.
Среди причин возникновения десмоида наиболее распространены беременность и роды, что свидетельствует о гормональной природе его возникновения. Также десмоид может развиваться из рубцов после абдоминальных операций и травм.
Десмоид — обычно медленно растущее образование овальной или неправильной формы, без четких контуров, плотной консистенции Абдоминальные десмоиды, особенного связанные с задним листком влагалища прямой мышцы живота, могут прорастать париетальную брюшину и даже инфильтровать стенку кишки.
Абдоминальный и экстраабдоминальный десмоиды имеют одинаковое гистологическое строение. Образования представлены фиброзной, богатой коллагеновыми волокнами стро-мой в которой расположены зрелые фиброциты и клетки, подобные фибробластам. Ядра клеток умеренно гиперхромные, иногда обнаруживаются единичные митозы, но атипичные — крайне редко. Клетки и волокна образуют беспорядочно переплетающиеся пучки. Количество клеток варьирует в различных опухолях или участках одной опухоли, могут встречаться многоклеточные участки, а может преобладать фиброзно-коллагеновая строма. Местами обнаруживаются скопления сосудов типа артериол и венул и резко деформированных капилляров. В более крупных узлах присутствуют очаги миксоматоза с наличием полиморфных клеток с уродливыми ядрами (результат дистрофических процессов).
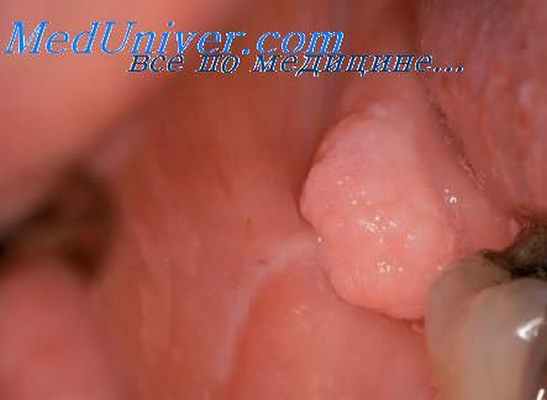
По периферии десмоида обнаруживаются поперечнополосатые мышечные элементы с различной степенью дистрофических изменений, не определяются распространение опухолевых элементов по межмышечным прослойкам, круглоклеточная инфильтрация. Ближе к центру могут быть сохранены лишь единичные дистрофически измененные миоциты и многоядерные мышечные симпласты, окруженные фиброзной тканью.
Лечение десмоида хирургическое — радикальное иссечение с широким краем здоровых тканей. Иногда необходимо удаление вовлеченной в процесс мышцы. Абдоминальный десмоид рецидивирует реже, чем десмоиды других локализаций. Последние могут рецидивировать до шести раз и более. Некоторые авторы не рекомендуют хирургическое лечение рецидивов. Лучевая терапия может быть успешно использована в дополнение к хирургическому методу, а также при крупных рецидивных узлах. В нескольких случаях мышечно-апоневротического фиброматоза было эффективно гормональное лечение, в частности тамоксифеном.
Классификация соединительнотканных невусов
Соединительнотканные невусы
Дермальные мезенхимальные опухоли младенцев и детей — это гетерогенная группа редких пороков развития, проявляющихся в младенчестве и детском возрасте и характеризующихся пролиферацией мезенхимальных элементов. К ним относятся соединительнотканные невусы, младенческий миофиброматоз, фиброзная гамартома младенцев, поверхностный липоматозный невус, ювенильный гиалиновый фиброматоз, гигантоклеточная фибробластома и ряд других образований.
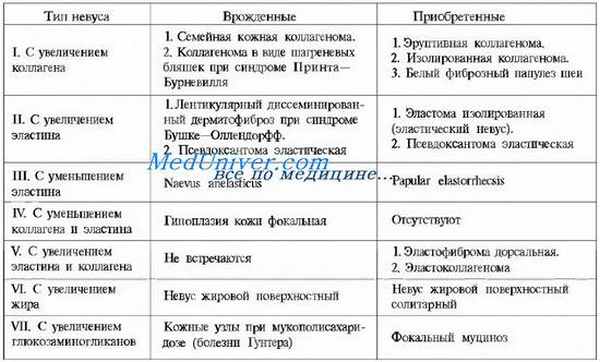
Соединительнотканные невусы отличаются чрезмерным отложением одного или нескольких компонентов волокнистой субстанции соединительной ткани: коллагеновых, эластических волокон или глюкозаминогликанов. Нередко они служат проявлением синдромов Прингла—Бурневилля, Бушке— Оллендорфф или Гренбланд—Страндберга (эластической псевдоксантомы). В таблице приводится классификация соединительнотканных невусов, предложенная Н.К. Koh и Т. Bhawan.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Соединительнотканные опухоли с местно-де-струирующим ростом — фиброматозы.
Микроскопическая картина: опухоль состоит из зрелых адипозоцитов. Часто имеет выраженную фиброзную строму -- фибролипома', может содержать сосудистый компонент — ангиолипома, или миелоидную ткань -миелолипома. Особый вариант -- внутримышечная липома: расположена в мышечной ткани, не имеет капсулы, инфильтрирует прилежащие мышцы.
2. Гибернома. Редко встречающаяся опухоль.
• Возникающая из бурого жира (бурый жир имеется у новорожденных, играет важную роль в термопродукции, поскольку большая часть энергии, генерируемой этими клетками, выделяется в виде тепла).
• Чаще возникает у женщин пожилого и среднего возраста в межлопаточной области.
Макроскопическая картина: узел дольчатого строения, 5 — 6 см в диаметре.
Микроскопическая картина: состоит из к Руглых или полигональных клеток с центрально располо-
Женными ядрами, цитоплазма мелкозернистая или пенистая (мультилокулярные жировые клетки).
Доброкачественные опухоли из гладких мышц.
Лейомиома.
Опухоль из гладкомышечной ткани, встречается в разных органах.
Чаще возникает у женщин 30 — 50 лет в матке (наиболее часто встречающаяся опухоль матки), где может иметь множественный характер.
Опухоль чувствительна к эстрогенам: обычно увеличивается во время беременности и уменьшается в менопаузе.
Макроскопическая картина: узел с четкими границами (экспансивный рост), окружен соединительнотканной капсулой, на разрезе белесовато-розового цвета, волокнистого строения. Может располагаться в миометрии (интраму-рально), под эндометрием (субмукозно) и субсерозно.
Микроскопическая картина: опухоль представлена различной толщины пучками зрелых гладкомышеч-ных клеток, идущих в различных направлениях (тканевый атипизм). Опухоль по строению напоминают фиброму. Для дифференциальной диагностики используют окраску пикро-фуксином по Ван-Гизону: в красный цвет окрашивается только соединительнотканная строма опухоли, пучки же гладко-мышечных клеток становятся желтыми (в отличие от фибромы, в которой пучки коллагеновых волокон — основной компонент опухоли — окрашиваются в красный цвет).
• Интрамуральные и субмукозные лейомиомы могут приводить к маточным кровотечениям (менометроррагии), к прерыванию беременности; большие субсерозные узлы («узлы на ножке») изредка сопровождаются перекрутом, некрозом с развитием острого живота (перитонит).
2. Рабдомиома. Чрезвычайно редкая опухоль.
• Встречается у детей в носоглотке, в толще мышц. Макроскопическая картина: опухоль
Представлена узлом с четкими границами красного цвета.
Микроскопическая картина: опухоль состоит из клеток, напоминающих рабдомиобласты (эмбриональные клетки), распознаваемые по характерной форме и поперечной исчерченности цитоплазмы.
Доброкачественные опухоли из сосудов.
1. Гемангиома. Часто встречающаяся опухоль из кровеносных сосудов.
• Занимает промежуточное положение между гамарто-мой (пороком развития) и истинной опухолью.
• Классифицируется в зависимости от типа сосудов и других особенностей: капиллярная, кавернозная, из крупных сосудов (венозная, артериовенозная и др.), гломангиома, доброкачественная гемангиоперицитома и пр.
а) Капиллярная ангиома. Чаще возникает в коже у новорожденных.
Макроскопическая картина: несколько возвышающееся интенсивно окрашенное образование («земляничный невус»).
Микроскопическая картина: опухоль состоит из многочисленных сосудов капиллярного типа.
С возрастом часто самопроизвольно исчезает.
б) Кавернозная ангиома. Врожденное образование.
• Чаще локализуется в коже, обнаруживается в печени (наиболее часто встречающаяся первичная опухоль печени).
• Увеличивается с ростом организма.
• Спонтанно не исчезает.
• Может сопровождаться тромбозом, изъязвлением, инфицированием.
Макроскопическая картина: на коже имеет вид темно-красных пятен («пятна портвейна») или узла красно-синюшного цвета с четкими границами.
Микроскопическая картина: построена из множества тонкостенных сосудистых полостей, выстланных эндотелиальными клетками без признаков клеточного атипизма. Полости различной формы и величины (тканевой атипизм), заполнены кровью и тромботическими массами.
в) Гломангома (гломусная опухоль). Чаще локализуется на кончиках пальцев (в области ногтевого ложа).
2431 / Патологическая анатомия
Виды доброкачественных мезенхимальных опухолей многообразны (см. табл. 9).
Фиброма - опухоль из соединительной (фиброзной) ткани. Представлена обычно узлом дифференцированной соединительной ткани, пучки волокон и сосудов расположены в разных направлениях (рис. 116). Различают два вида фибром: плотную с преобладанием коллагеновых пучков над клетками и мягкую, состоящую из рыхлой соединительной ткани с большим числом клеток типа фибробластов и фиброцитов.
Локализация опухоли самая разнообразная. Чаще встречается в коже, матке, молочной железе и других органах. На коже фиброма иногда сидит на ножке. При локализации на основании черепа, в спинномозговом канале или в глазнице фиброма может вызвать серьезные последствия.
Десмоид - своеобразная разновидность фибромы, локализуется чаще всего в передней стенке живота. Построена по типу плотной фибромы,
но нередко проявляет наклонность к инфильтрирующему росту. После удаления иногда рецидивирует. Встречается главным образом у женщин, причем рост опухоли увеличивается во время беременности.
Дерматофиброма (гистиоцитома) - опухоль в виде небольшого узла, на разрезе желтого или бурого цвета; встречается чаще на коже ног. Состоит из множества капилляров, между которыми располагается соединительная ткань в виде ритмичных структур, содержащая клетки типа фибробластов, гистиоцитов - макрофагов и фиброцитов. Характерны крупные и многоядерные гигантские клетки, содержащие липиды и гемосидерин (клетки Тутона).
Липома - одиночная или множественная опухоль из жировой ткани. Имеет вид узла (узлов), построена из жировых долек неправильной формы и неодинаковых размеров. Встречается всюду, где имеется жировая ткань. Иногда липома не имеет четких границ и инфильтрирует межмышечную соединительную ткань, вызывая атрофию мышц (внутримышеч- ная, или инфильтрирующая, липома).
Гибернома - редко встречающаяся опухоль типа бурого жира. Имеет вид узла с дольчатым строением; состоит из ячеек и долек, образованных круглыми или полигональными клетками с зернистой или пенистой цитоплазмой из-за наличия жировых вакуолей (мультилокулярные жировые клетки).
Лейомиома - опухоль из гладких мышц. Пучки гладких мышечных клеток расположены хаотично, строма образована прослойками соединительной ткани, в которой проходят кровеносные и лимфатические сосуды. Если строма развита избыточно, опухоль называют фибромиомой. Лейомиома может достигать больших размеров, особенно в матке
(рис. 117). Нередко в ней отмечаются вторичные изменения в виде некроза, образования кист, гиалиноза.
Рабдомиома - опухоль из клеток поперечнополосатых мышц, напоминающих эмбриональные мышечные волокна и миобласты. Часто возникает на почве нарушения развития ткани и сочетается с другими поро-
117. Узел фибромиомы в матке (на разрезе)
ками развития (см. Болезни детского возраста). Это касается, например, рабдомиом миокарда, возникающих обычно при нарушениях развития головного мозга (так называемый туберозный склероз).
Зернисто-клеточная опухоль (опухоль Абрикосова) обычно небольших размеров, имеет капсулу, локализуется в языке, коже, пищеводе. Состоит из компактно расположенных округлой формы клеток, цитоплазма которых мелкозерниста, жира не содержит (рис. 118). А.И. Абрикосов, впервые описавший эту опухоль (1925), полагал, что она развивается из миобластов (миома из миобластов). Однако в последние годы высказывается мнение о ее гистиоцитарном или нейрогенном происхождении.
Гемангиома - собирательное понятие, включающее новообразования дисэмбриопластического и бластоматозного характера. Различают капиллярную, венозную, кавернозную гемангиомы и доброкачественную гемангиоперицитому. Капиллярная гемангиома локализуется в коже, слизистых оболочках желудочно-кишечного тракта, печени; чаще наблюдается у детей. Представлена красным или синюшным узлом с гладкой, бугристой или сосочковой поверхностью; состоит из ветвящихся сосудов капиллярного типа с узкими просветами; характерна многоядерность эндотелиальных клеток. Строма рыхлая или
фиброзная. Венозная гемангиома имеет вид узла, состоит из сосудистых полостей, стенки которых содержат пучки гладких мышц и напоминают вены. Кавернозная гемангиома встречается в печени, коже, губчатых костях, мышцах, желудочно-кишечном тракте, мозге. Имеет вид красно-синего губчатого узла, хорошо отграниченного от окружающей ткани. Состоит из крупных сосудистых тонкостенных полостей (каверн),
выстланных эндотелиальными клетками и выполненных жидкой или свернувшейся кровью
(рис. 119). Доброкачественная гемангиоперицитома - сосудистая опухоль с преимущественной локализацией в коже и межмышечных прослойках конечностей. Построена из хаотично
расположенных капилляров, окруженных муфтами из пролиферирующих перицитов; между клетками - богатая сеть ар-гирофильных волокон.
Гломусная опухоль (гломус-ангиома) локализуется в коже кистей и стоп, преимущественно на пальцах; состоит из щелевидных сосудов, выстланных эндотелием и окруженных муфтами из эпителиоидных (гломусных) клеток; опухоль богата нервами.
Лимфангиома развивается из лимфатических сосудов, разрастающихся в разных направлениях и образующих узел или диффузное утолщение органа (в языке - макроглоссия, в губе - макрохейлия). На разрезе опухоли видны полости разной величины, заполненные лимфой.
Доброкачественная синовиома возникает из синовиальных элементов сухожильных влагалищ и сухожилий. Построена она из полиморфных крупных клеток, располагающихся в виде альвеол и многоядерных гигантских клеток (гигантома). Между клетками проходят пучки соединительнотканных, нередко гиалинизированных, волокон; сосудов мало. В центральной части опухоли иногда встречаются ксантомные клетки.
Доброкачественная мезотелиома - опухоль из мезотелиальной ткани. Обычно представлена плотным узлом в серозных оболочках (плевре) и по строению подобна фиброме (фиброзная мезотелиома).
Среди опухолей костей различают костеобразующие и хрящеобразующие опухоли, гигантоклеточную опухоль и костномозговые опухоли.
Доброкачественными костеобразующими опухолями являются остеома и доброкачественная остеобластома, хрящеобразующими опухолями -
хондрома и доброкачественная хондробластома. Остеома может развиваться как в трубчатых, так и в губчатых костях; чаще в костях черепа. Внекостная остеома встречается в языке и молочной железе. Различают губчатую и компактную остеомы. Губчатая остеома построена из беспорядочно расположенных костных балочек, между которыми разрастается волокнистая соединительная ткань; компактная остеома представляет собой массив костной ткани, лишенной обычной остеоидной структуры.
Доброкачественная остеобластома состоит из анастомозирующих мелких остеоидных и частично обызвествленных костных балок (остеоидостеома), между которыми много сосудов и клеточно-волокнистой ткани с многоядерными остеокластами.
Хондрома - опухоль, возникающая из гиалинового хряща. Она плотная, на разрезе имеет вид гиалинового хряща. Построена из беспорядочно расположенных зрелых клеток гиалинового хряща, заключенных в основное вещество, может достигать больших размеров. Наиболее частая локализация - кисти и стопы, позвонки, грудина, кости таза. Если опухоль локализуется в периферических отделах кости, ее называют экхондромой, в центральных отделах кости -
Доброкачественная хондробластома отличается от хондромы тем, что в ней обнаруживают хондробласты и хондроидное межуточное вещество; более резко выражена реакция остеокластов.
Гигантоклеточная опухоль - см. Болезни зубочелюстной системы и органов полости рта.
Злокачественные мезенхимальные опухоли состоят из незрелых клеток, производных мезенхимы (см. табл. 9). Они отличаются клеточным атипизмом, выраженным иногда в такой степени, что установить истинное происхождение опухоли невозможно.
В таких случаях помогают гистохимия, иммуноморфология, электронная микроскопия и культура ткани.
Злокачественную мезенхимальную опухоль обозначают термином «саркома» (от греч. sarcos - мясо). На разрезе она напоминает рыбье мясо. Метастазирует саркома обычно гематогенным путем.
Фибросаркома - злокачественная опухоль волокнистой (фиброзной) соединительной ткани, обнаруживается чаще на плече, бедре. В одних случаях она отграничена, имеет вид узла, в других - границы ее стерты, опухоль инфильтрирует мягкие ткани. Состоит из незрелых фибробластоподобных клеток и коллагеновых волокон. В зависимости от степени зрелости и взаимоотношения клеточных и волокнистых элементов опухоли различают дифференцированную и низкодифференцированную фибросаркомы. Дифференцированная фибросаркома имеет клеточно-волокнистое строение (клеточно-волокнистая саркома - рис. 120), причем волокнистый компонент преобладает над клеточным. Низкодифференцированная фибросаркома состоит из незрелых полиморфных
клеток с обилием митозов (клеточная саркома - см. рис. 120), она обладает более выраженной
а - дифференцированная (клеточно-волокнистая саркома); б - низкодифференцированная (клеточная саркома)
злокачественностью и чаще дает метастазы. Саркомы из круглых или полиморфных клеток могут иметь невыясненный гистогенез, тогда говорят о неклассифицируемой опухоли.
Выбухающая дерматофиброма (злокачественная гистиоцитома) отличается от дерматофибромы (гистиоцитомы) обилием фибробластоподобных клеток с митозами. Характеризуется медленным инфильтрирующим ростом, рецидивами, но метастазы дает редко.
Липосаркома (липобластическая липома) - злокачественная опухоль из жировой ткани. Встречается сравнительно редко, достигает больших размеров, имеет сальную поверхность на разрезе. Построена из липоцитов разной степени зрелости и липобластов. Различают несколько типов липосарком: преимущественно высокодифференцированную; преимущественно миксоидную (эмбриональную); преимущественно круглоклеточную; преимущественно полиморфно-клеточную.
Липосаркома растет сравнительно медленно и долгое время не дает метастазов.
Злокачественную гиберному от гиберномы отличает крайний полиморфизм клеток, среди которых встречаются гигантские клетки.
Лейомиосаркома - злокачественная опухоль из гладкомышечных клеток (злокачественная лейомиома). Отличается от лейомиомы выраженным клеточным и тканевым атипизмом, большим числом клеток с типичными и атипичными митозами. Иногда атипизм достигает такой степени, что установить гистогенез опухоли невозможно.
Рабдомиосаркома - злокачественная опухоль из поперечнополосатых мышц (злокачественная рабдомиома). Строение крайне полиморфно, клетки теряют сходство
с поперечнополосатой мускулатурой. Однако выявление отдельных клеток с поперечной исчерченностью, а также результаты иммуногисто-химического исследования с использованием специфической сыворотки позволяют верифицировать опухоль.
Злокачественная зернисто-клеточная опухоль - злокачественный аналог миомы из миобластов, или опухоли Абрикосова (злокачественная миобластома), встречается крайне редко. Она подобна злокачественной рабдомиоме, содержит атипичные клетки с зернистой цитоплазмой.
Ангиосаркома - злокачественная опухоль сосудистого происхождения, богатая атипичными клетками либо эндотелиального, либо периоцитарного характера (рис. 121). В первом случае говорят о злокачественной гемангиоэндотелиоме, во втором - о злокачественной гемангиоперицитоме. Опухоль отличается высокой злокачественностью и рано дает метастазы.
Лимфангиосаркома возникает на фоне хронического лимфостаза и представлена лимфатическими щелями с пролиферирующими атипичными эндотелиальными клетками (злокачественная лимфангиоэндотелиома).
Синовиальная саркома (злокачественная синовиома) наблюдается в крупных суставах.
Она имеет полиморфное строение; в одних случаях преобладают светлые полиморфные клетки, псевдоэпителиальные железистые образования и кисты; в других - фибробластоподобные атипичные клетки и коллагеновые волокна, а также структуры, напоминающие сухожилие.
Злокачественная мезотелиома развивается в брюшине, реже - в плевре и сердечной сорочке. Построена из атипичных крупных клеток с вакуолизированной цитоплазмой, часто встречаются тубулярные и сосочковые структуры (эпителиальная мезотелиома).
Остеосаркома (остеогенная саркома) - злокачественная опухоль костей. Построена из остеогенной ткани, богатой крайне атипичными клет-
ками остеобластического типа с большим числом митозов, а также примитивной кости. В зависимости от преобладания костеобразования или костеразрушения выделяют остеобластическую и остеолитическую формы остеосаркомы.
Хондросаркома отличается полиморфизмом клеток с атипичными митозами, хондроидным типом межуточного вещества с очагами остеогенеза, ослизнением, некрозами. Характеризуется медленным ростом, поздними метастазами.
Опухоли меланинобразующей ткани
Меланинобразующие клетки нейрогенного происхождения (меланоциты) могут быть источником опухолеподобных образований, называемых невусами, и истинных опухолей - меланом.
Невусы встречаются в коже, часто на лице, туловище в виде выбухающих образований темного цвета. Различают несколько видов невусов, из которых важнейшими являются: пограничный; внутридермальный; сложный (смешанный); эпителиоидный, или веретеноклеточный (ювенильный); голубой. Пограничный невус представлен гнездами невусных клеток на границе эпидермиса и дермы. Внутридермальный невус, встречающийся наиболее часто, состоит из гнезд и тяжей невусных клеток, которые располагаются только в дерме. Невусные клетки содержат много меланина. Нередко обнаруживаются многоядерные гигантские невусные клетки. Сложный невус имеет черты как пограничного, так и внутридермального (смешанный невус). Эпителиоидный (веретеноклеточный)
невус встречается на лице преимущественно у детей (ювенильный невус), состоит из веретенообразных клеток и эпителиоидных клеток со светлой цитоплазмой. Характерны многоядерные гигантские клетки, напоминающие клетки Пирогова-Лангханса или клетки
Тутона. Меланина в клетках мало или он отсутствует. Невусные клетки образуют гнезда как на границе с эпидермисом, так и в толще дермы. Голубой невус встречается у людей в возрасте 30-40 лет в дерме, чаще в области ягодиц и конечностей. Он имеет вид узелка с голубоватым оттенком, состоит из пролиферирующих меланоцитов, которые могут прорастать в подкожную клетчатку. По строению голубой невус близок к меланоме, но является доброкачественным новообразованием и лишь изредка дает рецидивы.
Меланома (меланобластома, злокачественная меланома) - злокачественная опухоль меланинобразующей ткани, одна из самых злокачественных опухолей с выраженной наклонностью к метастазированию. Она развивается в коже, пигментной оболочке глаза, мозговых оболочках, мозговом слое надпочечников, редко - в слизистых оболочках. Возможно развитие меланомы из невуса. Большинство меланом локализуется в коже лица, конечностей, туловища. Меланома может иметь вид коричневого пятна с розовыми и черными вкраплениями (поверхностнораспространяющаяся меланома), сине-черного мягкого узла или бляшки (узловая форма меланомы). Она состоит из веретенообразных или по-
Рис. 122. Меланома
лиморфных, уродливых клеток (рис. 122). В цитоплазме большинства их обнаруживается меланин желто-бурого цвета. Иногда встречаются беспигментные меланомы. В опухоли много митозов, отмечаются очаги кровоизлияний и некроза. При распаде опухоли в кровь выбрасывается большое количество меланина и промеланина, что может сопровождаться меланинемией и меланинурией. Меланома рано дает гемаготенные и лимфогенные метастазы.
Опухоли нервной системы и оболочек мозга
Опухоли нервной системы отличаются большим разнообразием, так как возникают из разных элементов нервной системы: центральной, вегетативной, периферической, а также входящих в состав этой системы мезенхималышх элементов. Они могут быть более или менее зрелые, т.е. доброкачественные и злокачественные. Однако, локализуясь в головном или спинном мозге, они по существу всегда являются злокачественными, так как даже при медленном
Читайте также:
