Диагностика амебной дизентерии. Лечение амебной дизентерии.
Добавил пользователь Skiper Обновлено: 28.01.2026
Дизентерия представляет собой острую кишечную инфекцию, вызываемую бактериями рода Shigella, характеризующуюся преимущественной локализацией патологического процесса в слизистой оболочке толстого кишечника. Дизентерия передается фекально-оральным путем (пищевым или водным). Клинически у больного дизентерией наблюдается диарея, боли в животе, тенезмы, интоксикационный синдром (слабость, разбитость, тошнота). Диагноз дизентерии устанавливают при выделении возбудителя из испражнений пациента, при дизентерии Григорьева-Шиги – из крови. Лечение проводится преимущественно амбулаторно и заключается в регидратации, антибактериальной и дезинтоксикационной терапии.
Общие сведения
Дизентерия представляет собой острую кишечную инфекцию, вызываемую бактериями рода Shigella, характеризующуюся преимущественной локализацией патологического процесса в слизистой оболочке толстого кишечника.
Характеристика возбудителя
Возбудители дизентерии – шигеллы, в настоящее время представлены четырьмя видами (S. dysenteriae, S.flexneri, S. boydii, S. Sonnei), каждый из которых (за исключением шигеллы Зонне) в свою очередь подразделяется на серовары, которых в настоящее время насчитывается более пятидесяти. Популяция S. Sonnei однородна по антигенному составу, но различается по способности продуцировать различные ферменты. Шигеллы – неподвижные грамотрицательные палочки, спор не образуют, хорошо размножатся на питательных средах, во внешней среде обычно малоустойчивы.
Оптимальная температурная среда для шигелл - 37 °С, палочки Зонне способны к размножению при температуре 10-15 °С, могут образовывать колонии в молоке и молочных продуктах, могут длительно сохранять жизнеспособность в воде (как и шигеллы Флекснера), устойчивы к действию антибактериальных средств. Шигеллы быстро погибают при нагревании: мгновенно - при кипячении, через 10 минут - при температуре более 60 градусов.
Резервуаром и источником дизентерии является человек - больной или бессимптомный носитель. Наибольшее эпидемиологическое значение имеют больные с легкой или стертой формой дизентерии, в особенности, имеющие отношение к пищевой промышленности и учреждениям общественного питания. Шигеллы выделяются из организма зараженного человека, начиная с первых дней клинической симптоматики, заразность сохраняется в течение 7-10 дней, после чего следует период реконвалесценции, в который, однако, также не исключено выделение бактерий (иногда может продолжаться несколько недель и месяцев).
Дизентерия Флекснера наиболее склонна к переходу в хроническую форму, наименьшая тенденция к хронизации отмечается при инфекции, вызванной бактериями Зонне. Дизентерия передается с помощью фекально-орального механизма преимущественно пищевым (дизентерия Зонне) или водным (дизентерия Флекснера) путем. При передаче дизентерии Григорьева-Шиги реализуется преимущественно контактно-бытовой путь передачи.
Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения дизентерии формируется нестойкий типоспецифический иммунитет. Переболевшие дизентерией Флекснера могут сохранять постинфекционный иммунитет, предохраняющий от повторного заболевания в течение нескольких лет.
Патогенез дизентерии
Шигеллы попадают с пищей или водой в пищеварительную систему (частично погибая под воздействием кислого содержимого желудка и нормального биоценоза кишечника) и достигают толстой кишки, частично внедряясь в её слизистую оболочку и вызывая воспалительною реакцию. Пораженная шигеллами слизистая склонна к образованию участков эрозий, язв, кровоизлияний. Выделяемые бактериями токсины нарушают пищеварение, а также присутствие шигелл разрушает естественный биобаланс кишечной флоры.
Классификация
В настоящее время применяется клиническая классификация дизентерии. Выделяют ее острую форму (различается по преимущественной симптоматике на типичную колитическую и атипичную гатроэнтеритическую), хроническую дизентерию (рецидивирующую и непрерывную) и бактериовыделение (реконвалесцентное или субклиническое).
Симптомы дизентерии
Инкубационный период острой дизентерии может длиться от одного дня до недели, чаще всего составляет 2-3 дня. Колитический вариант дизентерии обычно начинается остро, температура тела поднимается до фебрильных значений, проявляется симптоматика интоксикации. Аппетит заметно снижен, может полностью отсутствовать. Иногда отмечается тошнота, рвота. Больные жалуются на интенсивную режущую боль в животе, первоначально разлитые, позднее концентрирующиеся в правой подвздошной области и внизу живота. Боль сопровождается частой (достигает 10 раз в сутки) диареей, испражнения быстро теряют каловую консистенцию, становятся скудными, в них отмечаются патологические примеси - кровь, слизь, иногда гной («ректальный плевок»). Позывы к дефекации мучительно болезненны (тенезмы), иногда – ложные. Общее количество суточных испражнений, как правило, не велико.
При осмотре язык сухой, обложен налетом, тахикардия, иногда артериальная гипотензия. Острая клиническая симптоматика обычно начинает стихать и окончательно угасает к концу первой недели, началу второй, но язвенные дефекты слизистой полностью заживают обычно в течение месяца. Тяжесть течения колитического варианта определяется интенсивностью интоксикационного и болевого синдрома и продолжительностью острого периода. При тяжелом течении отмечаются вызванные выраженной интоксикацией расстройства сознания, частота стула (по типу «ректального плевка» или «мясных помоев») достигает десятков раз в сутки, боли в животе мучительные, отмечаются значительные нарушения гемодинамики.
Острая дизентерия в гастроэнтеритическом варианте характеризуется коротким инкубационным периодом (6-8 часов) и преимущественно энтеральными признаками на фоне общеинтоксикационного синдрома: тошнотой, многократной рвотой. Течение напоминает таковое при сальмонеллезе или токсикоинфекции. Боль при этой форме дизентерии локализуется в эпигастральной области и вокруг пупка, имеет схваткообразный характер, стул жидкий и обильный, патологические примеси отсутствуют, при интенсивной потере жидкости может отмечаться дегидратационный синдром. Симптоматика гастроэнтеритической формы бурная, но кратковременная.
Первоначально гастроэнтероколитическая дизентерия также напоминает по своему течению пищевую токсикоинфекцию, в последующем начинает присоединяться колитическая симптоматика: слизь и кровянистые прожилки в каловых массах. Тяжесть течения гастроэнтероколитической формы определяется выраженностью дегидратации.
Дизентерия стертого течения на сегодняшний день возникает довольно часто. Отмечается дискомфорт, умеренная болезненность в животе, кашицеобразный стул 1-2 раза в день, в основном без примесей, гипертермия и интоксикация отсутствуют (либо крайне незначительна). Дизентерия, продолжающаяся более трех месяцев, признается хронической. В настоящее время случаи хронической дизентерии в развитых странах кране редки. Рецидивирующий вариант представляет собой периодические эпизоды клинической картины острой дизентерии, перемежающиеся периодами ремиссии, когда больные чувствуют себя относительно благополучно.
Непрерывная хроническая дизентерия ведет к развитию тяжелых нарушений пищеварения, органических изменений слизистой оболочки кишечной стенки. Интоксикационная симптоматика при непрерывной хронической дизентерии обычно отсутствует, имеет место постоянная ежедневная диарея, испражнения кашицеобразные, могут иметь зеленоватый оттенок. Хронические нарушения всасывания ведут к снижению массы тела, гиповитаминозам, развитию синдрома мальабсорбции. Реконвалесцентное бактериовыделение обычно наблюдается после перенесения острой инфекции, субклиническое - бывает при перенесении дизентерии в стертой форме.
Осложнения
Осложнения при современном уровне медицинской помощи встречаются крайне редко, преимущественно в случае тяжело протекающей дизентерии Григорьева-Шиги. Эта форма инфекции может осложниться инфекционно-токсическим шоком, перфорацией кишечника, перитонитом. Кроме того, вероятно развитие парезов кишечника.
Дизентерия с интенсивной длительной диареей может осложниться геморроем, анальной трещиной, выпадением прямой кишки. Во многих случаях дизентерия способствует развитию дисбактериоза.
Диагностика
Максимально специфична бактериологическая диагностика. Выделение возбудителя обычно производят из испражнений, а в случае дизентерии Григорьева-Шиги – из крови. Поскольку нарастание титра специфических антител происходит довольно медленно, методы серологической диагностики (РНГА) имеют ретроспективное значение. Все больше в лабораторную практику диагностирования дизентерии входит выявление антигенов шигелл в испражнениях (обычно производят с помощью РКА, РЛА, ИФА и РНГА с антительным диагностикумом), реакция связывания комплимента и агрегатгемаглютинации.
В качестве общих диагностических мер применяют различные лабораторные методики для определения степени тяжести и распространенности процесса, выявления метаболических нарушений. Проводят анализ кала на дисбактериоз и копрограмму. Эндоскопическое исследование (ректороманоскопия) нередко может дать необходимую информацию для дифференциального диагноза в сомнительных случаях. С этой же целью пациентам с дизентерией, в зависимости от ее клинической формы, может понадобиться консультация гастроэнтеролога или проктолога.
Лечение дизентерии
Легкие формы дизентерии лечатся амбулаторно, стационарное лечение показано лицам с тяжело протекающей инфекцией, осложненными формами. Также госпитализируют больных по эпидемиологическим показаниям, в старческом возрасте, имеющих сопутствующие хронические заболевания, и детей первого года жизни. Пациентам назначают постельный режим при лихорадке и интоксикации, диетическое питание (в острый период – диета №4, при стихании диареи – стол №13).
Этиотропная терапия острой дизентерии заключается в назначении 5-7-дневного курса антибактериальных средств (антибиотики фторхинолонового, тетрациклинового ряда, ампициллина, котримоксазола, цефалоспоринов). Антибиотики назначают при тяжелых и среднетяжелых формах. С учетом способности антибактериальных препаратов усугублять дисбактериоз, в комплексе применяют эубиотики курсом в течение 3-4 недель.
При необходимости производится дезинтоксикационная терапия (в зависимости от тяжести дезинтоксикации препараты назначают орально или парентерально). Коррекцию нарушений всасывания производят с помощью ферментных препаратов (панкреатин, липаза, амилаза, протеаза). По показаниям назначают иммуномодуляторы, спазмолитики, вяжущие средства, энтеросорбенты.
Для ускорения регенеративных процессов и улучшения состояния слизистой в период реконвалесценции рекомендованы микроклизмы с настоем эвкалипта и ромашки, маслом шиповника и облепихи, винилина. Хроническая форма дизентерии лечится так же, как и острая, но антибиотикотерапия обычно менее эффективна. Рекомендовано назначение лечебных клизм, физиотерапевтическое лечение, бактериальные средства для восстановления нормальной микрофлоры кишечника.
Прогноз и профилактика
Прогноз преимущественно благоприятный, при своевременном комплексном лечении острых форм дизентерии хронизация процесса крайне редка. В некоторых случаях после перенесения инфекции могут сохраниться остаточные функциональные нарушения работы толстого кишечника (постдизентерийный колит).
Общие меры профилактики дизентерии подразумевают соблюдение санитарно-гигиенических норм в быту, в пищевом производстве и на предприятиях общественного питания, контроль за состоянием водных источников, очистку канализационных отходов (в особенности дезинфекция сточных вод лечебных учреждений).
Больных дизентерией выписывают из стационара не ранее, чем спустя три дня после клинического выздоровления при отрицательном однократном бактериологическом тесте (забор материала для бактериологического исследования производится не ранее 2 дня после окончания лечения). Работники пищевой промышленности и другие лица, приравненные к ним, подлежат выписке после двукратного отрицательного результата бактериологического анализа.
Амебиаз неуточненный (A06.9)

Возбудитель относится к простейшим, тип Sarcomastidophora, подтип Sarcodina.
Вегетативная стадия цикла развития паразита включает в себя 4 формы амёб: тканевую, большую вегетативную, просветную и предцистную.
Тканевая форма дизентерийной амёбы имеет высокую подвижность и инвазионную способность.
Вегетативная форма амёб нестойка во внешней среде и погибает в фекалиях больного через 30 минут.
Стадия покоя существует в виде цист различной степени зрелости .
Цисты отличаются высокой устойчивостью к факторам внешней среды. Выявляются в кале носителей амёб, больных хроническим рецидивирующим амёбиазом в стадии ремиссии и реконвалесцентов Реконвалесцент - больной в стадии выздоровления
острого кишечного амёбиаза.
При попадании цист в тонкую кишку человека происходит разрушение их оболочек и из них выходит четырехъядерная материнская форма амёбы, которая при делении образует 8 одноядерных амёб. При благоприятных условиях они размножаются, превращаясь в вегетативные формы, которые обитают в проксимальных отделах толстой кишки.
Собственные ферменты амёб обладают протеолитической активностью, что обеспечивает их проникновение в стенку кишки. В кишечнике происходят цитолиз эпителия и некроз тканей с образованием язв. При кишечном амёбиазе патологический процесс преимущественно локализуется в слепой и восходящей ободочной кишке. В некоторых случаях наблюдается поражение прямой кишки, реже – других отделов кишечника.
Эпидемиология
Амёбиаз - кишечный антропоноз. Механизм передачи - фекально-оральный. Возможны различные пути передачи: пищевой, водный, контактно-бытовой.
Cвойственна спорадическая заболеваемость (возможность эпидемических вспышек ставится под сомнение). Заболевания регистрируются в течение всего года, пик заболеваемости приходится на жаркие месяцы.
Встречается во всех странах мира, наиболее высокая заболеваемость характерна для районов тропического и субтропического климата, в том числе в Средней Азии и Закавказье. Соотношение между заболеваемостью и носительством в эндемичных районах составляет 1:7, в остальных – от 1:21 до 1:23.
Факторы и группы риска
Особенно восприимчивы к амёбиазу женщины в III триместре беременности и послеродовом периоде (предполагается, что это связано с особенностями клеточного иммунного ответа у беременных), а также лица, получившие иммунодепрессивную терапию.
Клиническая картина
Cимптомы, течение
Самочувствие в течение длительного времени остается удовлетворительным: интоксикация не выражена, температура тела нормальная или субфебрильная. Только у небольшом количестве случаев у больных отмечаются общая слабость, быстрая утомляемость, головные боли, понижение аппетита, чувство тяжести в эпигастрии Эпигастрий - область живота, ограниченная сверху диафрагмой, снизу горизонтальной плоскостью, проходящей через прямую, соединяющую наиболее низкие точки десятых ребер.
, иногда - кратковременные боли в области живота, метеоризм.
Кардинальный симптом кишечного амёбиаза – расстройство стула. В начальный период стул обильный, каловый, с прозрачной слизью, 4-6 раз в сутки, с резким запахом. Позже частота дефекаций увеличивается до 10-20 раз в сутки, стул теряет каловый характер и представляет собой стекловидную слизь. В дальнейшем к испражнениям примешивается кровь и они приобретают вид малинового желе.
В острой форме болезни возможны постоянные или схваткообразные боли в животе различной интенсивности, которые усиливаются при дефекации. При поражении прямой кишки возникают мучительные тенезмы Тенезмы - ложные болезненные позывы к дефекации, например при проктите, дизентерии
.
Живот мягкий или слегка вздут, при пальпации - болезненный по ходу толстой кишки.
Острые симптомы кишечного амёбиаза сохраняются обычно не более 4-6 недель. Затем без специфического лечения, как правило, наблюдаются улучшение самочувствия и купирование колитного синдрома. Длительность ремиссии - от нескольких недель до нескольких месяцев. После ремиссии наступает возврат всех или большинства симптомов амёбиаза.
Эндоскопическое исследование толстой кишки выявляет язвы величиной от 2 до 10-20 мм в диаметре, расположенные чаще всего на вершинах складок. Язвы имеют отечные, набухшие, подрытые края; дно язвы может достигать подслизистой основы, покрыто гноем и некротическими массами. Язва окружена зоной (пояском) гиперемии Гиперемия - увеличенное кровенаполнение какого-либо участка периферической сосудистой системы.
. Свободная от язв слизистая оболочка изменена мало, иногда могут наблюдаться небольшая отечность ее и гиперемия.
Лабораторная диагностика
Наиболее важным для постановки диагноза амёбной дизентерии является выявление большой вегетативной формы амёбы в испражнениях, тканевой формы амёбы в мокроте, содержимом абсцессов и материале из дна язв. Обнаружения просветных форм и цист амёб в кале недостаточно для окончательного диагноза.
Дифференциальный диагноз
Амёбную дизентерию дифференцируют от других протозойных инфекций, дизентерии, неспецифического язвенного колита, рака кишечника.
Лечение
Препараты, действующие на амёб в слизистой оболочке (тканевые амёбоциды):
- эметина гидрохлорид;
- дегидроэметин;
- амбильгар;
- хингамин (делагил);
- метронидазол;
- тинидазол (фазижин);
- фурамид.
Прогноз
При раннем распознавании и правильной терапии амёбиаза прогноз благоприятный.
При отсутствии специфической терапии прогноз серьезный; при несвоевременной диагностике внекишечного амёбиаза – плохой.
Профилактика
Мероприятия, направленные на источник инфекции, включают выявление и лечение цистовыделителей и носителей амёб.
Мероприятия, направленные на перерыв передачи инфекции, совпадают с таковыми при острых кишечных инфекциях.
Дизентерия - симптомы и лечение
Что такое дизентерия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Шигеллёзы, или дизентерия — это группа острых/хронических заболеваний, вызываемых бактериями рода Шигелла, которые поражают желудочно-кишечный тракт (преимущественно дистальный отдел толстой кишки). Манифестные формы (клиническая картина) дизентерии: синдром общей инфекционной интоксикации, синдром поражения желудочно-кишечного тракта (дистальный колит), синдром обезвоживания. При отсутствии адекватного лечения приводит к серьёзным осложнениям и хронизации.
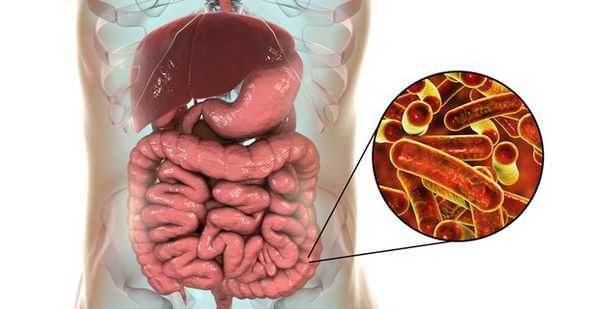
Возбудитель дизентерии
семейство — кишечные бактерии (Enterobacteriaceae)
род — Шигелла (Shigella)
виды — 4 основных:
- Dysenteriae (серовары — шигелла Григорьева-Шига, Штутцера-Шмитца, Ларджа-Сакса);
- Flexneri (Флекснера);
- Boydii (Боудии);
- Sonnei (Зонне).
Являются факультативно-анаэробными (способны существовать как при наличии, так и при отсутствии кислорода), граммотрицательными, неподвижными палочками. Хорошо растут на обычных питательных средах.
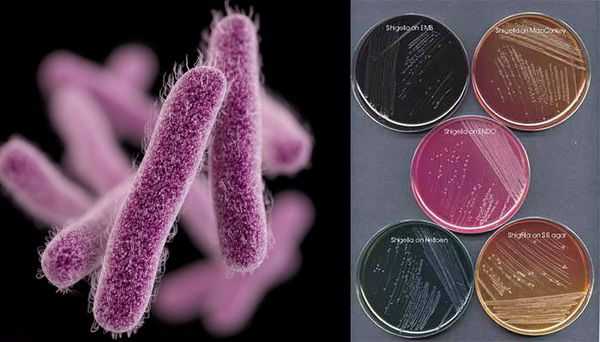
Имеют О-антиген (серологическая специфичность) и К-антиген (оболочечная структура). Клеточная стенка частично состоит из эндотоксина (липополисахарида), высвобождающегося при гибели микроорганизма. Бактерии вида Shigella Dysenteriae серовара Григорьева-Шига продуцируют высокоактивный цитотоксин, который нарушает синтез белка рибосомами клеток кишечного эпителия. Цитотоксин в совокупности с энтеротоксином (усиливающим секрецию жидкости и солей в просвет кишки) и нейротоксином (оказывающим нейротоксическое действие на сплетения Ауэрбаха) образует экзотоксином — токсин, выделяемый в процессе жизнедеятельности шигелл (Цитотоксин + энтеротоксин + нейротоксин = экзотоксин). Также у данной группы микроорганизмов происходит выделение гемолизинов — веществ, разрушающих эндотелий капилляров и вызывающий ишемию в тканях кишечника).
Факторы патогенности шигелл (механизм приспособления бактерий):
- адгезия (прикрепление к слизистой оболочке кишечника);
- инвазия (проникновение в эпителиальные клетки слизистой оболочки толстого кишечника);
- токсинообразование;
- внутриклеточное размножение.
Тинкториальные свойства (особенности микроорганизмов при окрашивании): быстро изменяют чувствительность к антибактериальным препаратам. Характерна высокая выживаемость во внешней среде (в воде, почве и пище при комнатной температуре сохраняются до 14 дней, в канализационных стоках — до 30 дней, при благоприятных условиях могут быть жизнеспособны до 4 месяцев). Способны к размножению в пищевых продуктах. При воздействии УФО (ультрафиолетового облучения) погибают за 10 минут, в 1% феноле — за 30 минут, при кипячении — мгновенно.
Интересная особенность: чем выше ферментативная активность возбудителя дизентерии, тем ниже вирулентность (минимальная доза возбудителя, способная заразить человека) и наоборот. [3] [6]
Эпидемиология
Антропоноз (повсеместное распространение).
Источник инфекции — человек (больной, носитель и лица с субклинической формой заболевания).
Минимальная инфицирующая доза для бактерии Григорьева-Шига — 10 микробных тел в 1 грамме вещества, для Флекснера — 10 2 бактерий, для Зонне — от 10 7 .
Длительное время в РФ превалировали случаи заражения, вызванные шигеллой Флекснера 2а, однако в настоящее время ввиду широкого развития туризма длительного преобладания какой-либо формы нет.
Механизм передачи — фекально-оральный (пищевой, водный, контактно-бытовой), из них преимущественно:
- Григорьева-Шига (контактно-бытовой путь);
- Зонне (с молоком и молочными продуктами);
- Флекснера (водный путь);
- Дизентериа (пищевой путь).
Наибольшую опасность представляют работники питания и водоснабжения. Больные заразны с начала болезни (конца инкубационного периода) и до трёх недель болезни.
Иммунитет непродолжителен и моноспецифичен (вырабатывается только к одному серотипу, который вызвал заболевание). [1] [4] [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Инкубационный период — от 1 до 7 дней.
Начало заболевания острое (развитие основных синдромов наблюдается в первые сутки заболевания), характерна лихорадка постоянного типа.
Амебиаз
Амебиаз – паразитарное заболевание, вызываемое гистолитической амебой и протекающее с кишечными и внекишечными проявлениями. Кишечный амебиаз характеризуется обильным слизистым стулом с примесью крови, болью в животе, тенезмами, похуданием, анемией; внекишечный – формированием абсцессов печени, легких, головного мозга и пр. Диагноз амебиаза основан на данных клинической картины, ректороманоскопии, колоноскопии, микроскопии мазков содержимого абсцессов, серологического исследования, рентгенографии. В лечении амебиаза применяются медикаментозные средства (просветные и системные тканевые амебоциды, антибиотики), хирургические методы (вскрытие и дренирование абсцессов, резекция кишки).
МКБ-10
Амебиаз – протозойная инфекция, проявляющаяся язвенным процессом в толстом кишечнике и поражением внутренних органов с образованием абсцессов. Амебиаз наиболее широко распространен в регионах с тропическим и субтропическим климатом; по уровню смертности среди паразитарных инфекций он занимает второе место в мире после малярии. В последние годы в связи со значительным ростом миграции и зарубежного туризма увеличилось число завозных случаев амебиаза в России. Амебиаз регистрируется в виде спорадических случаев, эпидемические вспышки редки. Амебиазом преимущественно поражаются пациенты среднего возраста.
Причины амебиаза
Возбудитель амебиаза - гистолитическая амеба (Entamoeba histolytica) относится к патогенным простейшим и имеет две стадии жизненного цикла: стадию покоя (цисту) и вегетативную (трофозоит), сменяющие друг друга в зависимости от условий существования. Вегетативные формы амебы (предцистная, просветная, большая вегетативная и тканевая) очень чувствительны к изменению температуры, влажности, рН, поэтому быстро погибают во внешней среде. Цисты проявляют значительную устойчивость вне организма человека (в почве сохраняются до 1 месяца, в воде - до 8 месяцев).
Зрелые цисты, попав в нижние отделы ЖКТ, трансформируются в непатогенную просветную форму, обитающую в просвете толстой кишки, питающуюся детритом и бактериями. Это стадия бессимптомного носительства амеб. В дальнейшем просветная форма либо инцистируется, либо превращается в большую вегетативную форму, которая за счет наличия протеолитических ферментов и специфических протеинов внедряется в эпителий кишечной стенки, переходя в тканевую форму. Большая вегетативная и тканевая формы патогенны, обнаруживаются при остром амебиазе. Тканевая форма паразитирует в слизистом и подслизистом слоях стенки толстой кишки, вызывая разрушение эпителия, нарушение микроциркуляции, образование микроабсцессов с дальнейшим некрозом тканей и множественными язвенными поражениями. Патологический процесс в кишечнике при амебиазе распространяется чаще всего на слепую и восходящую части толстой кишки, реже на сигмовидную и прямую кишку. Гистолитические амебы в результате гематогенной диссеминации способны попадать в печень, легкие, головной мозг, почки, поджелудочную железу с образованием в них абсцессов.
Основной источник заражения амебой - больные хронической формой амебиаза в период ремиссии, а также реконвалесценты и носители цист. Переносчиками цист амеб могут быть мухи. Пациенты с острой формой или с рецидивом хронического амебиаза не представляют эпидемической опасности, так как выделяют нестойкие во внешней среде вегетативные формы амеб. Заражение происходит фекально-оральным путем при попадании в ЖКТ здорового человека инфицированных зрелыми цистами пищевых продуктов и воды, а также бытовым путем через загрязненные руки. Кроме этого, возможна передача амебиаза при анальных половых сношениях, главным образом, среди гомосексуалистов.
Факторами риска заражения амебиазом служат несоблюдение личной гигиены, низкий социально-экономический статус, проживание в районах с жарким климатом. Развитие амебиаза может быть спровоцировано иммунодефицитным состоянием, дисбактериозом, несбалансированным питанием, стрессом.
Симптомы амебиаза
Инкубационный период амебиаза продолжается от 1 недели до 3-х месяцев (обычно 3-6 недель). По выраженности симптомов амебиаз может быть бессимптомным (до 90% случаев) или манифестным; по длительности заболевания - острым и хроническим (непрерывным или рецидивирующим); по тяжести течения - легким, средней тяжести, тяжелым. В зависимости от клинической картины выделяют 2 формы амебиаза: кишечную и внекишечную (амебные абсцессы печени, легких, мозга; мочеполовой и кожный амебиаз). Амебиаз может проявляться в виде микст-инфекции с другими протозойными или бактериальными кишечными инфекциями (например, дизентерией), гельминтозами.
Кишечный амебиаз является основной, наиболее распространенной формой заболевания. Ведущим симптомом кишечного амебиаза становится диарея. Стул обильный, жидкий, сначала калового характера с примесью слизи до 5-6 раз в сутки; затем испражнения приобретают вид желеобразной массы с примесью крови, а частота дефекации увеличивается до 10-20 раз в сутки. Характерны постоянные нарастающие боли в животе, в подвздошной области, больше справа. При поражении прямой кишки беспокоят мучительные тенезмы, при поражении червеобразного отростка – возникают симптомы аппендицита. Может отмечаться умеренное повышение температуры, астеновегетативный синдром. Острота процесса при кишечном амебиазе стихает через 4-6 недель, после чего наступает продолжительная ремиссия (несколько недель или месяцев).
Самопроизвольное выздоровление происходит крайне редко. Без лечения вновь развивается обострение, и кишечный амебиаз приобретает хроническое рецидивирующее или непрерывное течение (длительностью до 10 и более лет). Хронический кишечный амебиаз сопровождается расстройствами всех видов обмена: гиповитаминозом, истощением, вплоть до кахексии, отеками, гипохромной анемией, эндокринопатиями. У ослабленных больных, детей раннего возраста и беременных может развиться молниеносная форма кишечного амебиаза с обширными изъязвлениями толстой кишки, токсическим синдромом и летальным исходом.
Из внекишечных проявлений амебиаза наиболее частым является амебный абсцесс печени. Для него характерны одиночные или множественные гнойники без пиогенной оболочки, локализующиеся чаще всего в правой доле печени. Заболевание начинается остро - с озноба, гектической лихорадки, обильного потоотделения, болей в правом подреберье, усиливающихся при кашле, перемене положения тела. Состояние больных тяжелое, печень резко увеличена и болезненна, кожные покровы землистого оттенка, иногда развивается желтуха. Амебиаз легких протекает в виде плевропневмонии или абсцесса легкого с лихорадкой, болью в грудной клетке, кашлем, кровохарканьем. При амебном абсцессе головного мозга (амебном менингоэнцефалите) наблюдается очаговая и общемозговая неврологическая симптоматика, выраженная интоксикация. Кожный амебиаз возникает вторично у ослабленных больных, проявляется образованием малоболезненных эрозий и язв с неприятным запахом в перианальной области, на ягодицах, в зоне промежности, на животе, вокруг свищевых отверстий и послеоперационных ран.
Кишечный амебиаз может протекать с различными осложнениями: перфорацией кишечной язвы, кровотечением, некротическим колитом, амебным аппендицитом, гнойным перитонитом, стриктурой кишки. При внекишечной локализации не исключается прорыв абсцесса в окружающие ткани с развитием гнойного перитонита, эмпиемы плевры, перикардита или формированием свищей. При хроническом амебиазе в стенке кишки вокруг язвы формируется специфическое опухолевидное образование из грануляционной ткани – амебома, приводящая к обтурационной кишечной непроходимости.
Диагностика амебиаза
При диагностике кишечного амебиаза учитываются клинические признаки, эпидемиологические данные, результаты серологических исследований (РНГА, РИФ, ИФА), ректороманоскопии и колоноскопии. Эндоскопически при амебиазе обнаруживаются характерные язвы слизистой оболочки кишечника на разных стадиях развития, при хронических формах - рубцовые стриктуры толстой кишки. Лабораторным подтверждением кишечного амебиаза служит выявление тканевой и большой вегетативной форм амебы в испражнениях больного и отделяемом дна язв. Присутствие цист, просветных и прецистных форм возбудителя свидетельствует об амебном носительстве. Серологические реакции показывают наличие специфических антител в сыворотке крови больных амебиазом.
Внекишечные амебные абсцессы помогает визуализировать комплексное инструментальное обследование, включающее УЗИ органов брюшной полости, радиоизотопное сканирование, обзорную рентгенографию грудной клетки, КТ головного мозга, лапароскопию. Обнаружение в содержимом абсцессов патогенных форм возбудителя является доказательством его амебного происхождения. Дифференциальную диагностику амебиаза проводят с дизентерией, кампилобактериозом, балантидиазом, шистосомозом, болезнью Крона, неспецифическим язвенным колитом, псевдомембранозным колитом, новообразованиями толстой кишки; у женщин – с эндометриозом толстой кишки. Амебные абсцессы внекишечной локализации дифференцируют от абсцессов другой этиологии (эхинококкоза, лейшманиоза, туберкулеза).
Лечение амебиаза
Лечение амебиаза проводится амбулаторно, госпитализация необходима при тяжелом течении и внекишечных проявлениях. Для лечения бессимптомного носительства и профилактики рецидивов применяются просветные амебоциды прямого действия (этофамид, дилоксанида фуроат, препараты йода, мономицин). В терапии кишечного амебиаза и абсцессов различной локализации эффективны системные тканевые амебоциды (метронидазол, тинидазол, орнидазол). Для купирования колитического синдрома, ускорения репаративных процессов и элиминации патогенных форм амеб назначают йодхлороксихинолин. При непереносимости метронидазола показано использование антибиотиков (доксициклина, эритромицина). Сочетание препаратов, их дозы и длительность терапии определяется формой и тяжестью заболевания.
В отсутствие эффекта от консервативной тактики и угрозе прорыва абсцесса может потребоваться хирургическое вмешательство. При мелких амебных абсцессах возможно проведение пункции под контролем УЗИ с аспирацией содержимого или вскрытие с дренированием абсцесса и последующим введением в его полость антибактериальных и амебоцидных препаратов. При выраженных некротических изменениях вокруг амебной язвы или кишечной непроходимости выполняют резекцию кишки с наложением колостомы.
Прогноз и профилактика амебиаза
При своевременном специфическом лечении в большинстве случаев прогноз кишечного амебиаза благоприятный. В случае поздней диагностики амебных абсцессов других органов имеется риск летального исхода. Профилактика амебиаза включает раннее выявление и полноценное лечение больных и амебоносителей, соблюдение санитарно-гигиенического режима в быту, обеспечение качественного водоснабжения и очистки сточных вод, контроль безопасности пищевых продуктов, санитарное просвещение.
Острая амебная дизентерия (A06.0)
Острая амёбная дизентерия - основная и наиболее частая форма амёбной инвазии, характеризующаяся расстройством стула с язвенным поражением толстой кишки.
Период протекания
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Этиология и патогенез
Читайте также:
- Синдром Меккеля. Диагностика и прогноз при синдроме Меккеля
- Изменения кожи при гемохроматозах
- Лучевая диагностика липомы и жира илеоцекального клапана
- Синоназальный недифференцированный рак - лучевая диагностика
- Патогенез синдрома фето-фетальной трансфузии (СФФТ). Прогноз синдрома фето-фетальной трансфузии
