Диагностика чумы. Микробиологическая диагностика чумы. Выделение возбудителя чумы. Чумной бактериофаг. Биологическая проба при чуме. Аллергическая проба при чуме.
Добавил пользователь Cypher Обновлено: 30.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Чума: причины появления, симптомы, диагностика и способы лечения.
Определение
Чума — особо опасное острое природно-очаговое инфекционное заболевание группы карантинных инфекций. Возбудителем чумы является неподвижная грамотрицательная бактерия Yersinia pestis из семейства энтеробактерий.
Причины появления чумы
Чумой могут болеть волки, лисы, кошки, барсуки и другие животные. Однако чаще всего в качестве главного источника инфекции в природе рассматривают грызунов и зайцеобразных.
Паразитирующие на них блохи обеспечивают постоянную передачу возбудителя от больных зверьков здоровым, поддерживая постоянство природных очагов.
Существует несколько путей передачи возбудителя:
- трансмиссивный (от грызунов через укус зараженной блохи человеку);
- контактный (прямой контакт с инфицированным животным);
- алиментарный (употребление в пищу термически необработанного мяса больных чумой животных);
- воздушно-капельный.
Классификация заболевания
В зависимости от пути проникновения инфекции, выделяют следующие формы чумы:
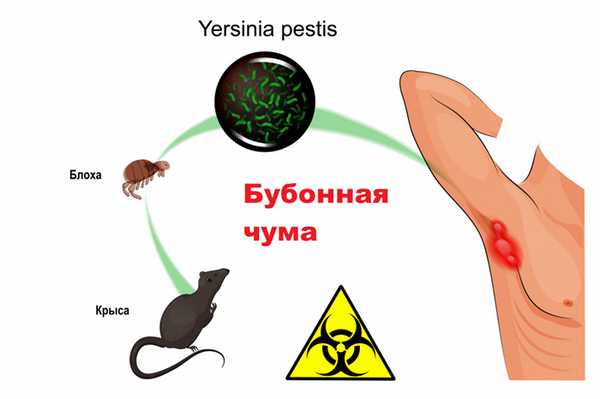
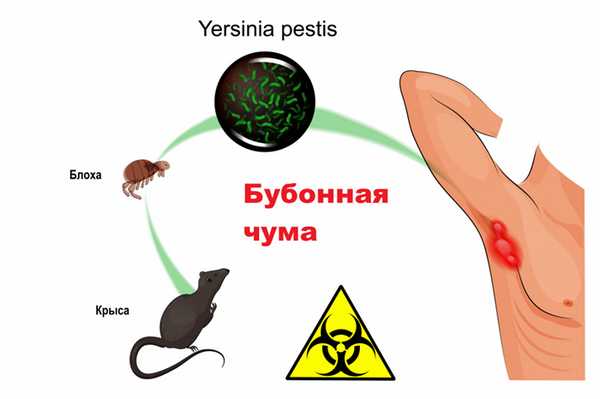
Бубонная – наиболее распространенная форма (70-80% от общего количества случаев). Кожа и слизистые оболочки обладают слабой барьерной функцией в отношении чумной палочки. Заражение происходит в результате укуса инфицированной блохи. Возбудитель чумы попадает в организм человека в месте укуса и движется по лимфатической системе до ближайшего лимфатического узла, где начинает размножаться. Лимфатический узел воспаляется, набухает и создает болезненные ощущения. Такие лимфатические узлы называют «бубонами», величина их колеблется от лесного ореха до куриного яйца. На более поздней стадии заболевания воспаленные лимфоузлы начинают нагнаиваться. Передача бубонной чумы от человека к человеку происходит редко. До тех пор, пока не вскроется бубон, больной не выделяет возбудителя. При определенных условиях возможна трансформация бубонной чумы в легочную и септическую формы.
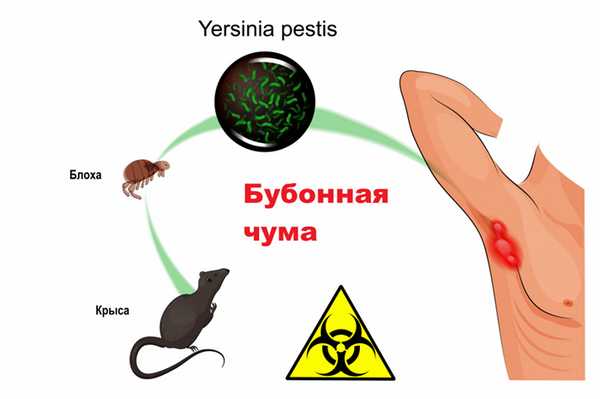
Легочная — наиболее заразная форма заболевания. Человек, больной легочной чумой, является активным источником распространения инфекции, может передавать ее окружающим воздушно-капельным путем.
Септическая — развивается в случае попадания возбудителя в кровоток, где активно размножается. Недостаточная барьерная функция лимфоузлов приводит к развитию первично-септической формы чумы.
Природные очаги инфекции существуют на всех континентах, за исключением Австралии и Антарктиды. На территории России расположены 11 природных очагов чумы.
Бубонная или септическая формы заболевания не опасны для окружающих, если они не осложняются вторичной чумной пневмонией. После перенесенного заболевания остается прочный продолжительный иммунитет.
Современная классификация включает следующие клинические формы чумы:
- локализованная форма (кожная, бубонная, кожно-бубонная);
- генерализованная форма (первично-септическая, вторично-септическая);
- внешне-диссеминированная форма (первично-легочная, вторично-легочная).
Большинство пациентов испытывают мышечные боли, слабость, тошноту и рвоту, головокружение.
Позже могут наблюдаться нарушения со стороны нервной системы и психомоторное возбуждение. Больные становятся беспокойными, а их походка – шаткой, с характерным размахиванием руками, затем появляются галлюцинации, бред, расстройство сознания. Иногда, напротив, отмечают апатию и заторможенность, а из-за слабости больной не в состоянии подняться с постели. При осмотре выявляют тремор, невнятную речь. Лицо становится красным и одутловатым, кожа сухая и жгучая на ощупь. Язык увеличивается в размерах, покрывается известково-белым налетом, напоминающим мел.
Быстро нарастают явления сердечно-сосудистой недостаточности. В тяжелых случаях на коже появляется геморрагическая сыпь. Также отмечают аритмию, тахикардию, артериальное давление постепенно понижается.
Основным признаком бубонной формы чумы считается резко болезненный, плотный, спаянный с окружающей подкожной клетчаткой бубон.
Чаще всего бубоны одиночные, но могут быть и множественными. Пропальпировать лимфатические узлы можно через 1–2 дня после их увеличения - твердая консистенция постепенно меняется на более мягкую. Узлы объединяются в малоподвижный конгломерат. Увеличенные узлы могут рассасываться, изъязвляться или склерозироваться - этому способствует некроз и серозно-геморрагическое воспаление.
Для кожно-бубонной формы характерны изменения в виде некротических язв, фурункулов, геморрагических карбункулов. Различают быстро сменяющиеся стадии: пятно – папула – везикула - пустула. Язвы при чуме на коже заживают медленно, образуя рубцы.
При легочной форме на фоне интоксикации отмечается боль в грудной клетке, одышка, наступает угнетение сознания, бред. Кашель появляется с самого начала заболевания. Мокрота часто бывает пенистой с примесью крови. Характерно несоответствие между данными объективного обследования легких и общим тяжелым состоянием больного.
Легочная чума отличается коротким инкубационным периодом, который может составлять всего несколько часов, максимум – двое суток.
Для септической формы чумы характерны тяжелая ранняя интоксикация, резкое падение кровяного давления, кровоизлияния на слизистых, коже, кровотечение во внутренних органах. Первично-септическая форма появляется после краткого (1–2 дня) инкубационного периода и сопровождается быстрым нарастанием интоксикации, а также геморрагическими проявлениями – желудочно-кишечными или почечными кровотечениями, кровоизлияниями в слизистые и кожу. В кратчайшие сроки развивается некроз тканей и инфекционно-токсический шок.
Диагностика чумы
Диагностика бубонной формы чумы особых трудностей не представляет, тогда как клиническая диагностика первично-легочной формы сомнительна, а первично-септической практически невозможна. По действующим в России правилам, окончательный диагноз может быть сформулирован только после бактериологического подтверждения (выделения и идентификации чистой культуры возбудителя).
Рутинные лабораторные анализы крови и мочи при чуме малоинформативны. В общем анализе крови заслуживает внимания лишь выраженный лейкоцитоз (до 25 000 в мм 3 и более).
Решающую роль в диагностике чумы играют специфические методы исследования, которые проводят в специальных лабораториях Федеральных противочумных учреждений, имеющих разрешение на работу с возбудителями особо опасных инфекций.
Используют бактериоскопический, бактериологический, биологический, серологический и молекулярно-биологический методы исследования. Материалом для исследования может служить любая среда организма (кровь, пунктаты бубонов, мокрота, отделяемое язв, моча, содержимое везикул, пустул, карбункулов). В качестве экспресс-диагностики используют реакцию иммунофлюоресценции, позволяющую поставить предварительный диагноз уже через 2 часа.
При бактериологическом исследовании проводят выделение чистой культуры и ее идентификацию. С этой целью исследуемый материал высевают на питательные среды. Эффективным способом выделения чистой культуры чумного микроба является биопроба на морских свинках и белых мышах. Животные обычно погибают на 3-9-й день после заражения.
Получаемые физикальные данные легких крайне скудные, на рентгенограмме видны признаки долевой или очаговой пневмонии. Увеличивается сердечно-сосудистая недостаточность, которая выражается тахикардией и постепенным понижением артериального давления, развивается цианоз. На терминальной стадии больные впадают в сопорозное состояние, которому сопутствует одышка, геморрагические проявления (обширные кровоизлияния), после чего человек впадает в кому.
К каким врачам обращаться
При появлении симптомов чумы следует срочно обратиться к врачу-инфекционисту. Больной подлежит немедленной госпитализации и изоляции. Больные, перенесшие любую форму чумы, могут быть выписаны из стационара только после полного клинического выздоровления и при отрицательных результатах бактериологического исследования.
Лечение чумы
Все формы чумы поддаются лечению, если выявляются достаточно рано. Чумной микроб обладает чувствительностью ко многим сульфаниламидным препаратам и антибиотикам, но проявляет резистентность к пенициллину. Лечение больного складывается из двух основных направлений:
- этиотропной терапии, которая проводится с использованием антибиотиков следующих групп: аминогликозидов, тетрациклинов, левомицетина. Дозы антибиотиков зависят от формы заболевания;
- патогенетической терапии, которая при чуме сводится к детоксикации, коррекции гемодинамических и метаболических расстройств, что наблюдается при развитии инфекционно-токсического шока.
В случае своевременного обнаружения и проведения терапии (в течение 24 часов после манифестации симптомов) значительная доля пациентов излечивается от заболевания.
Осложнения
Чума у человека может проявить себя как очень тяжелое заболевание. Смертность от бубонной чумы до сих пор достигает 10% и превышает 40% при легочной форме заболевания. Важнейшим условием выживания пациентов и профилактики осложнений является быстрая диагностика и раннее лечение. Если больные легочной чумой не получают адекватной этиотропной терапии, они погибают на 3-4-е сутки от резко выраженной сердечной и дыхательной недостаточности.
В начальный период болезни наиболее частой причиной летальности является молниеносное развитие инфекционно-токсического шока. Не исключено и развитие чумного менингита с тяжелым течением, заканчивающегося неблагоприятным исходом.
Профилактика чумы
Чума – это инфекция, подпадающая под действие Международных медико-санитарных правил и подлежащая международному санитарно-эпидемиологическому надзору.
Профилактические мероприятия, направленные на предотвращение заражения людей в природных очагах чумы в Российской Федерации, осуществляются противочумными станциями совместно с Госсанэпиднадзором.
Меры профилактики предполагают предупреждение завоза инфекции из других стран и возникновения заболевания на неблагополучных по чуме территориях. При обнаружении распространения инфекции в пределах определенного региона противочумные учреждения проводят дератизационные (уничтожение грызунов) и дезинсекционные (уничтожение насекомых) мероприятия. В случае выявления больных бубонной формой чумы в очаге вводятся ограничительные мероприятия, при выявлении больных легочной формой вводится карантин.
В зависимости от эпидемической обстановки принимается решение о профилактической иммунизации населения. Вакцинация по эпидемическим показаниям проводится лицам, проживающим на неблагополучных по чуме территориях, а также людям, работающим с живыми культурами чумы. ВОЗ не рекомендует проводить вакцинацию всего населения, за исключением групп повышенного риска.
- Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание, том 27.
- Руководство по инфекционным болезням / Под ред. акад. РАМН, проф. и быстрая смерть (Ю.В. Лобзина и проф. К.В. Жданова. - СПБ: «Издательство Фолиант», 2011. - 664 с.
- Профилактика чумы. Санитарно-эпидемиологические правила СП 3.1.7.3465-17, утв. постановлением Главного государственного санитарного врача РФ от 29 марта 2017 г. №44.
- Санитарные правила и нормы СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней» от 28 января 2021 г. № 4.
Диагностика чумы. Микробиологическая диагностика чумы. Выделение возбудителя чумы. Чумной бактериофаг. Биологическая проба при чуме. Аллергическая проба при чуме.
Принципы микробиологической диагностики чумы включают бактериоскопические, бактериологические, аллергические и биологические методы. Материалом для исследований служат отделяемое бубонов, содержимое язв или других кожных поражений, мокрота и слизь из зева, кровь, фекалии и СМЖ.
Выделение возбудителя чумы
Все мероприятия проводят в специализированных лабораториях с соблюдением условий предохранения от лабораторного заражения (противочумные костюмы, защитные устройства и т.д.). Материал засевают на твёрдые питательные среды и, при необходимости, па жидкую среду накопления. Затем готовят мазки из изолированных колоний. Для экспресс-диагностики используют метод ускоренного роста на средах обогащения, а также ставят РИФ с мечеными AT (выявляет Y. pestis в различных объектах в течение первых 2 ч исследования).
* Биохимическую идентификацию возбудителя чумы проводят в соответствии с принципами, применяемыми в отношении прочих энтеробактерий. В соответствии со способностью ферментировать глицерин и углевод мелибиозу выделяют биовары antigua (+, -) medievalis (+, +) и orientalis (-, -). Первый биовар выделяют в Центральной Азии и Центральной Африке, второй — в Средней Азии и Иране, третий — повсеместно. Отечественная классификация выделяет подвиды pestis (основной подвид), altaica (алтайский подвид), caucasica (кавказский подвид), hissarica (гиссарский подвид) и udegeica (удэгейский подвид).
* Антигены чумной палочки идентифицируют в РА, РНГА, РП в стандартных агаровых пластинках, РНАТ, ИФА и др.
* Для проведения ускоренной диагностики чумы используют чумной бактериофаг. Его высокая специфичность и вирулентность для чумной палочки позволяют применять его для идентификации чумы путём внесения в исследуемый материал — о положительном результате свидетельствует образование негативных колоний бактериофага либо увеличение титра бактериофага в среде.

Биологическая проба при чуме
Её обычно проводят при сильной контаминации материала посторонней микрофлорой. Для пробы используют морских свинок, заражаемых накожно, подкожно или внутрибрюшинно. Выявление Аг возбудителя в тканях погибших животных проводят при помощи РИГА, ИФА или с использованием AT, меченных флюоресцеинами. При снижении вирулентности или применении малой заражающей дозы перед заражением животным вводят глкжокортикоиды, что позволяет ослабить защитные силы и ускорить получение результата.
Серологические исследования при чуме
AT в крови больных чумой выявляют посредством РНГА, ИФА и др.
Аллергическая проба при чуме
Для ретроспективной диагностики чумы ставят кожные пробы с пестином (белковый аллерген из культур возбудителя чумы).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Микробиологическая диагностика чумы
Возбудитель чумы – Yersinia pestis относится к высокопатогенным микроорганизмам (1 группы патогенности). Взятие, доставка материала при подозрении на чуму и работа с ним производятся в специализированных лабораториях с соблюдением особых правил предосторожности (в противочумном костюме, с применением специальных средств и устройств, предотвращающих попадание микроорганизма на кожу, слизистые оболочки и в дыхательные пути медицинского персонала, а также на различные объекты внешней среды).
В зависимости от способа заражения различают бубонную, легочную, кишечную формы, реже возникает септическая и кожная формы. Материал, подлежащий исследованию на чуму (см. схему 4), помещают в банки, которые герметично закрывают, обрабатывают снаружи 5% раствором лизола, наклеивают этикетку с указанием вида материала, даты и места его взятия, фамилии и инициалов больного, а также диагноза. Банки плотно укладывают в герметичную тару, на крышке которой указывают «Верх»; в банку вкладывают опись направляемых на исследование материалов. Материалы подлежат немедленной отправке в лабораторию на специальном транспорте с сопровождающим лицом. Перед исследованием тара с материалом и другие потенциально зараженные предметы обрабатываются дезинфицирующим раствором.
Лица, контактировавшие с материалом, подозрительным на содержание возбудителя чумы, подвергаются полной санитарной обработке.
Бактериоскопический метод. Мазки, приготовленные из исследуемого материала, фиксируют в смеси Никифорова, окрашивают по Граму и метиленовым синим. С целью экспресс-диагностики мазки обрабатывают также меченой люминесцирующей сывороткой к Y. pestis (прямой ИФМ). Предварительный положительный ответ выдается в случае обнаружения в мазках биполярно окрашенных грамотрицательных овоидных бактерий, окруженных нежной капсулой (рис.7), дающих специфическое свечение в РИФ.
В качестве других методов экспресс-диагностики чумы применяют РНГА с иммуноглобулиновым чумным диагностикумом, ИФА для индикации антигенов возбудителя.
Бактериологическое исследование. Кровь при подозрении на чуму засевают на МПБ во флаконах; содержимое бубона, отделяемое язвы, мокроту и другой материал — на МПА с цельной или гемолизированной кровью кролика или лошади в чашках Петри с антифаговой сывороткой для нейтрализации чумного фага, раствором генцианового фиолетового и сульфита натрия для подавления роста посторонней микрофлоры, находящейся в исследуемом материале. Применяют также селективную среду с антибиотиками — агар CIN. Посевы инкубируют при 25—28 °С. Через 16—20 ч на чашках под малым увеличением микроскопа обнаруживают рост колоний в виде скоплений осколков битого стекла, которые к 48 ч приобретают вид R-формы с компактным приподнятым центром и ажурной полупрозрачной периферией («кружевные платочки» - рис. 8). На поверхности МПБ через 24 ч образуется рыхлая пленка, от которой спускаются тяжи, напоминающие сталактиты.
Схема 4. Микробиологическая диагностика чумы
а б
Рис. 7. Возбудитель чумы(Yersinia pestis). а - чистая культура, окраска метиленовым синим. Палочки овоидной формы, окрашенные биполярно.х 630. б– мазок из материала от больного, окраска по Граму. Грамотрицательные, биполярно окрашенные, капсулообразующие палочки овоидной формы. х1350
Типичные колонии пересевают на скошенный МПА, чистую культуру чумных бактерий идентифицируют по морфологическим, культуральным, ферментативным, антигенным свойствам (РА с использованием диагностических сывороток против высокоспецифичного капсульного и соматического антигенов), фаголизабельности, определяют ее чувствительность к антибиотикам. Возбудитель чумы восстанавливает нитраты в нитриты, ферментирует глюкозу, ксилозу, маннит с образованием кислоты (без газа). В отличие от многих других представителей семейства энтеробактерий имеет более низкий температурный оптимум роста и физиологической активности - 28 °С. В процессе идентификации возбудитель чумы необходимо дифференцировать с другими иерсиниями (табл. 6).
Биологическое исследование. Заражают морских свинок или мышей подкожно, внутрибрюшинно или накожно, материалом от трупов – методом скарификации.
Животные погибают на 2—7-е сутки. Одно из зараженных животных умерщвляют на 2—3-й день с целью выделения культуры иерсиний из крови и внутренних органов. В мазках из внутренних органов, крови, экссудата погибших животных обнаруживают большое количество грамотрицательных, биполярно окрашенных бактерий. После исследования трупы животных погружают в 5% лизол, а затем сжигают.
Рис. 8. Колонии возбудителя чумы(Yersinia pestis). х56
Таблица 6. Биологические свойства иерсиний
Серологическое исследование проводится с целью ретроспективной диагностики чумы. Ставят РНГА с эритроцитами, на которых адсорбирован капсульный антиген возбудителя чумы, реакцию нейтрализации антигена (РНАг), ИФА и непрямую РИФ. Диагностический титр 1:40 и выше.
Генодиагностика. Разработана ПЦР для экспресс-диагностики чумы.
Читайте также:
