Диагностика мекониевого илеуса. Тонкий кишечник у плода при муковисцидозе
Добавил пользователь Алексей Ф. Обновлено: 30.01.2026
Лучевые признаки муковисцидоза у плода
а) Терминология:
• Мультисистемное заболевание с аутосомно-рецессивным типом наследования, вызванное нарушением транспорта ионов хлора через эпителиальные ткани
б) Лучевая диагностика:
• Во II триместре определяется гиперэхогенный кишечник, который к III триместру часто прогрессирует до дилатации кишечника:
о Эхогенность кишечника, превышающая эхогенность костной ткани, считается патологической
• Мекониевый илеус:
о Петли тонкого кишечника расширены, гиперэхогенны
о Может выглядеть неотличимо от атрезии подвздошной кишки
(Слева) УЗИ плода в 17 нед., сагиттальная плоскость. Определяются гиперэхогенные петли кишечника («яркие, как кость»). В случае выявления необходимо исключить все причины гиперэхогенности кишечника, включая муковисцидоз (МВ), анеуплоидию, инфицирование, пороки развития кишечника и кровотечение в анамнезе (заглатывание крови).
(Справа) Препятствием для прохождения контрастного вещества в данном случае является меконий. Определяются микроколон, а также многочисленные дефекты наполнения из-за скопления мекония в дистальном участке подвздошной кишки. Данная картина характерна для мекониевого илеуса при муковисцидозе (МВ). (Слева) УЗИ плода в 33 нед. Расчетный риск муковисцидоза (МВ) - 25%. Определяются незначительный асцит и умеренно гиперэхогенные петли кишечника.
(Справа) Тот же случай. Визуализируются признаки перфорации кишечника с мекониевым перитонитом: петля расширенного кишечника асцит, гиперэхогенный кишечник. В постнатальном периоде подтвержден диагноз муковисцидоза (МВ) и мекониевого перитонита. Несмотря на возможное совпадение ультразвуковой картины с атрезией подвздошной кишки, расширение дистального отдела тонкого кишечника следует всегда рассматривать как диагностический признак муковисцидоза (МВ).
в) Дифференциальная диагностика:
• Другие возможные причины гиперэхогенности кишечника:
о Анеуплоидия, в частности Т21
о Инфицирование
о Заглатывание крови
• Атрезия подвздошной кишки
г) Патологоанатомические особенности:
• Заболевание обусловлено мутациями гена, кодирующего трансмембранный регулятор муковисцидоза (CFTR)
• В настоящее время известно >1700 мутаций
• Аутосомно-рецессивный тип наследования (риск повторного возникновения - 25%)
д) Клинические особенности:
• Тестирование на муковисцидоз (МВ) входит в программу неонатального скрининга
• У многих новорожденных заболевание впервые проявляется в виде задержки отхождения мекония или отсутствия прибавки массы тела
• Чаще всего поражены дыхательные пути и ЖКТ
• Мужское бесплодие
• Медианная продолжительность жизни составляет менее 40 лет
е) Особенности диагностики:
• Обычное УЗИ не позволяет исключить МВ
• Отрицательные результаты генетического скрининга не позволяют полностью исключить носительство заболевания
• Во всех случаях кишечной непроходимости и гиперэхогенности кишечника показано обследование на МВ
Видео этиология, патогенез муковисцидоза
Редактор: Искандер Милевски. Дата обновления публикации: 17.11.2021
Мекониальный илеус
Мекониальный илеус – одна из клинических форм муковисцидоза, характеризующаяся непроходимостью подвздошной кишки на фоне ее обтурации уплотненными мекониальными массами. Проявляется отсутствием отхождения первородного кала, рвотой с примесью желчи и фекалий, вздутием живота, расширением вен передней брюшной стенки, интоксикационным синдромом и эксикозом. Диагностика муковисцидоза подразумевает визуализацию кишечной непроходимости при помощи рентгенографии и лабораторное подтверждение патологии. Лечение заключается в размягчении и эвакуации мекония путем промывания кишечника или хирургического вмешательства.
Общие сведения
Мекониальный илеус – патологическое состояние в педиатрии и неонатологии, возникающее на фоне муковисцидоза и проявляющееся обтурацией дистальных отделов тонкого кишечника уплотненным первородным калом. Заболеваемость составляет порядка 1:2000, страдают 10-20% детей с муковисцидозом. Данная патология является причиной более чем 30% всех кишечных непроходимостей у новорожденных. Впервые клиника мекониального илеуса была описана в 1905 году Ландштейнером. Несмотря на возможность полноценной ликвидации кишечной непроходимости у большинства пациентов (примерно в 85% случаев), полного излечения достигнуть невозможно, поскольку муковисцидоз является неизлечимой генетически детерминированной патологией. Летальность у детей до года составляет более 50%. Причиной смерти чаще всего становятся хронические респираторные заболевания.
Причины мекониального илеуса
Мекониальный илеус является одной из клинических форм аутосомно-рецессивного заболевания – муковисцидоза (кистозного фиброза). Данная патология обусловлена мутацией гена длинного плеча VII хромосомы, кодирующего белок CFTR – муковисцидозный трансмембранный регулятор проводимости. Непосредственно мекониальный илеус развивается на фоне отсутствия фермента поджелудочной железы – трипсина. Дефицит данной гидролазы становится причиной чрезмерной вязкости физиологического секрета желудочно-кишечного тракта, из-за чего секрет «прилипает» к слизистым оболочкам.
В результате на фоне скопления большого количества мекониальных масс в дистальном отделе тонкого кишечника, (подвздошная кишка – лат. ileum) еще в утробе матери возникает непроходимость. Помимо этого наблюдаются и другие патологические изменения этого отдела пищеварительного тракта: выраженная атрофия слизистой оболочки, расширение просвета выводящих протоков слизистых желез, увеличение лимфатических щелей. Петли кишечника, находящиеся дистальнее места обтурации, полностью или практически полностью лишаются первородного кала и уменьшаются в размере. Данное явление носит название микроколон.
Симптомы мекониального илеуса
Клиническая картина мекониального илеуса развивается в первые 24-48 часов после родов. В норме у новорожденного первородные каловые массы отходят на первые, редко – на вторые сутки. При данной форме муковисцидоза отхождения кала не происходит. Примерно через 1-2 дня ухудшается общее состояние ребенка – он становится беспокойным, нарушаются сон и аппетит, возникает необоснованный плач. На 2 день (иногда – с момента рождения) появляется срыгивание, частая рвота желудочным содержимым, нередко – с примесью желчи или фекальных масс. Спустя некоторое время возникают бледность и снижение тургора кожных покровов, расширение вен передней брюшной стенки и вздутие живота. Ребенок постепенно становится апатичным и малоподвижным. Присоединяются синдромы интоксикации и дегидратации: повышение температуры тела, выраженная жажда, сухость кожи, снижение АД, повышение ЧД и ЧСС и т. д. Часто присоединяются интеркуррентные заболевания – пневмонии, бронхиты и другие.
Примерно в 50% случаев мекониальный илеус является причиной атрезии, перфорации или незавершенного поворота кишечника. Это обусловлено заворотом растянутых и ослабленных петель, формированием псевдоклапана и нарушением кровоснабжения стенок пищеварительного канала. При длительной ишемии возникает инфаркт кишечника с последующим заращением просвета (атрезией) или перфорацией кишки, развитием мекониевого перитонита или псевдокисты.
Диагностика мекониального илеуса
Диагностика мекониального илеуса заключается в сборе анамнестических данных, физикальном, лабораторном и инструментальном обследовании ребенка. При сборе анамнеза педиатр обращает внимание на наличие или отсутствие отхождения мекониальных масс и динамику развития заболевания. Обязательно устанавливаются случаи муковисцидоза у родителей или других родственников.
При объективном осмотре у ребенка с мекониальным илеусом выявляются одышка смешанного характера, тахикардия, тахипноэ и усиление перкуторного звука над брюшной полостью. Аускультативно перистальтические шумы не определяются. Пальпаторно часто удается обнаружить расширенные петли проксимальных отделов тонкого кишечника, имеющие тестообразную консистенцию. Ректальное обследование позволяет подтвердить повышенный тонус анального сфинктера и микроколон.
Для подтверждения кишечной непроходимости применяется рентгенография с контрастированием. Данное исследование свидетельствует о множественных растяжениях петель тонкого кишечника, изредка – о наличии горизонтального уровня жидкости. Диагностическим критерием мекониального илеуса является симптом «мыльных пузырей» в правой подвздошной области, обусловленный смешиванием мекониальных масс с пузырьками воздуха. При наличии перитонита обнаруживаются участки обызвествления по всей брюшной полости – от пространства под куполами диафрагмы до полости малого таза.
Проведение ирригографии ребенку позволяет выявить уменьшение размеров дистальных отделов кишечника – микроколон. Широко используется УЗИ-диагностика, которая может указать на патологические изменения кишечника еще в антенатальном периоде. Лабораторные тесты направлены на подтверждение диагноза муковисцидоз. Они включают в себя проведение ВМ-теста с использованием первой полученной порции мекониальных масс, пилокарпиновую потовую пробу на концентрацию хлоридов и исследование ДНК. Дифференциальная диагностика мекониального илеуса проводится с болезнью Гиршпрунга, атрезией кишечника, синдромом мекониевой пробки и синдромом функционального спазма нисходящей части ободочной кишки.
Лечение мекониального илеуса
Тактика лечения мекониального илеуса зависит от тяжести состояния ребенка, наличия или отсутствия осложнений. При неосложненном варианте заболевания проводится промывание кишечника гиперосмолярным раствором (цистографином). Высокое осмотическое давление раствора позволяет «стягивать» в просвет кишечника жидкость из окружающих тканей, тем самым разжижая густые мекониальные массы и способствуя их отхождению. Промывание осуществляется не более 2-3 раз.
При тяжелом общем состоянии ребенка, развитии осложнений или отсутствии эффекта от промывания кишечника гипертоническим раствором выполняют хирургическое вмешательство путем срединной лапаротомии. После вскрытия брюшной полости для упрощения манипуляций уплотненным меконием в просвет подвздошной кишки шприцем вводят цистографин. Далее при помощи эластического катетера, введенного в аппендикс, осуществляют эвакуацию размягченного секрета через анальное отверстие. При неэффективности данной манипуляции показано раскрытие просвета кишки и механическое удаление мекониальных масс с последующим восстановлением целостности пищеварительного тракта. В некоторых случаях формируют проксимальную стому, выводя кишку на переднюю брюшную стенку. При необходимости проводят симптоматическое лечение.
Прогноз и профилактика мекониального илеуса
Прогноз для выздоровления детей с мекониальным илеусом неблагоприятный. Без лечения смерть наступает в первые 3-7 дней жизни ребенка. При эффективном устранении кишечной непроходимости выживаемость составляет порядка 85%. Дальнейший прогноз зависит от течения муковисцидоза и присоединившихся интеркуррентных заболеваний, адекватности и эффективности терапии. Около 50% детей погибают в раннем возрасте от тяжелых инфекционных заболеваний. Средняя продолжительность жизни при муковисцидозе колеблется от 20 до 40 лет.
Специфической профилактики мекониального илеуса и муковисцидоза не разработано. Неспецифические превентивные меры включают в себя медико-генетическое консультирование семейных пар, планирование беременности, регулярное посещение женской консультации, прохождение всех необходимых исследований в период гестации, обследование больных с подозрением на муковисцидоз.
Диагностика мекониевого илеуса. Тонкий кишечник у плода при муковисцидозе
а) Терминология:
1. Сокращения:
• Муковисцидоз (МВ)
2. Определения:
• Мультисистемное заболевание с аутосомно-рецессивным типом наследования, вызванное нарушением транспорта ионов хлора через эпителиальные ткани
б) Лучевая диагностика:
1. Общие сведения:
• Критерии диагностики:
о Во II триместре определяется гиперэхогенный кишечник, который к III триместру часто прогрессирует до дилатации кишечника
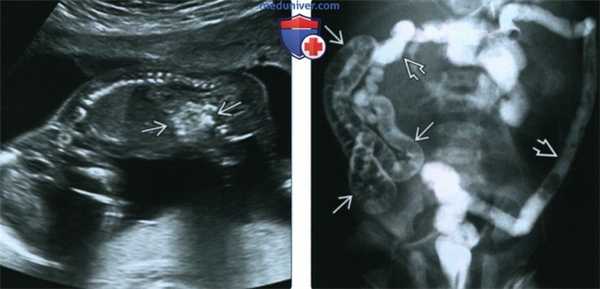
(Слева) УЗИ плода в 17 нед., сагиттальная плоскость. Определяются гиперэхогенные петли кишечника («яркие, как кость»). В случае выявления необходимо исключить все причины гиперэхогенности кишечника, включая муковисцидоз (МВ), анеуплоидию, инфицирование, пороки развития кишечника и кровотечение в анамнезе (заглатывание крови).
(Справа) Препятствием для прохождения контрастного вещества в данном случае является меконий. Определяются микроколон, а также многочисленные дефекты наполнения из-за скопления мекония в дистальном участке подвздошной кишки. Данная картина характерна для мекониевого илеуса при муковисцидозе (МВ).
2. УЗИ при муковисцидозе у плода:
• Гиперэхогенный кишечник во II триместре:
о Эхогенность кишечника превышает эхогенность костной ткани (патология)
о Усиление эхогенности связывают со скоплением слизи в просвете кишечника
о Величина риска МВ у плода с гиперэхогенным кишечником, по данным различных исследований, варьирует:
- По результатам крупного исследования, МВ диагностировали в 9,9% случаев гиперэхогенного кишечника
• Мекониевый илеус:
о Расширенный, гиперэхогенный тонкий кишечник
о Ультразвуковая картина может быть неотличима от таковой при атрезии подвздошной кишки
• Перфорация кишечника с мекониевым перитонитом:
о У 8% плодов с мекониевым перитонитом присутствует МВ
в) Дифференциальная диагностика муковисцидоза у плода:
1. Другие причины гиперэхогенности кишечника:
• Анеуплоидия, в частности Т21:
о Находят сопутствующую патологию, а также «малые» маркеры
• Инфицирование:
о Чаще всего - ЦМВ
• Ишемия кишечника
• Заглатывание крови
2. Атрезия подвздошной кишки:
• Ультразвуковая картина может быть неотличима от таковой при МВ
г) Патологоанатомические особенности. Общие сведения:
• Этиология:
о Мутации гена, кодирующего трансмембранный регулятор MB (CFTR):
- В настоящее время известно >1700 мутаций
- Генетические факторы
о Аутосомно-рецессивный тип наследования (риск повторного возникновения - 25%)
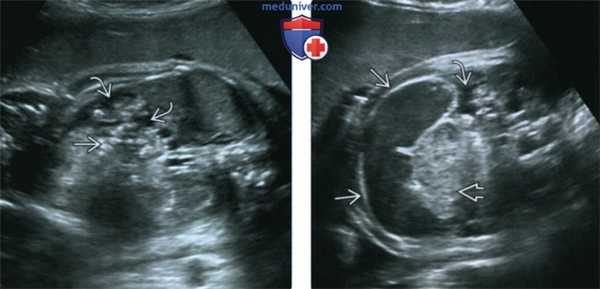
(Слева) УЗИ плода в 33 нед. Расчетный риск муковисцидоза (МВ) - 25%. Определяются незначительный асцит и умеренно гиперэхогенные петли кишечника.
(Справа) Тот же случай. Визуализируются признаки перфорации кишечника с мекониевым перитонитом: петля расширенного кишечника асцит, гиперэхогенный кишечник. В постнатальном периоде подтвержден диагноз муковисцидоза (МВ) и мекониевого перитонита. Несмотря на возможное совпадение ультразвуковой картины с атрезией подвздошной кишки, расширение дистального отдела тонкого кишечника следует всегда рассматривать как диагностический признак муковисцидоза (МВ).
д) Клинические особенности:
1. Клиническая картина:
• Исследование на МВ входит в программу неонатального скрининга:
о Способствует ранней диагностике и своевременному лечению, позволяющему предотвратить развитие тяжелого дефицита питательных веществ
• У новорожденных заболевание может впервые проявиться задержкой отхождения мекония или отсутствием прибавки массы тела
• Преимущественное поражение дыхательной системы:
о Рецидивирующие инфекции, образование слизистых пробок
о Бронхоэктазия, гиперинфляция легких, поликистоз, спонтанный пневмоторакс
о Полипы носа, синуситы
• Поражение ЖКТ:
о Мальабсорбция вследствие недостаточности поджелудочной железы; СД (пожизненный риск - 40-50%)
• Мужское бесплодие вследствие врожденного отсутствия семявыносящих протоков
о Семявыносящие протоки закупорены слизью
2. Демографические особенности:
• 1:2500 родов среди неиспаноязычных белых; МВ страдают 30 000 детей и взрослых в США (в мире - 70 000)
• Уровень носительства: евреи-ашкеназы - 1/24; неиспаноязычные белые - 1/25; американцы азиатского происхождения -1/94
• Заболеваемость достигает максимума среди североевропеоидов:
о Самая частая мутация гена CFTR, delta F508, присутствует у 85% европеоидов с МВ
3. Естественное течение и прогноз:
• Медианная продолжительность жизни в настоящее время составляет 37,4 года, хотя прогнозируемая продолжительность жизни продолжает увеличиваться:
о Ожидаемая продолжительность жизни для нынешних детей составит более 40 лет; при сохранной функции поджелудочной железы она может достигать более 50 лет
4. Лечение муковисцидоза у плода:
• Гиперэхогенный кишечник по УЗИ → скрининг родителей на генетические мутации
• Для обнаружения мутации у плода выполняют амниоцентез:
о Неинвазивные методы диагностики находятся на стадии разработки
• Генетическое консультирование:
о При наличии в анамнезе установленной мутации во время последующих беременностей могут быть предложены биопсия ворсин хориона или преимплантационная генетическая диагностика
о Стандарт медицинской помощи: скрининг на муковисцидоз (МВ) предлагается всем беременным женщинам или женщинам, планирующим беременность:
- Чувствительность скрининга в различных этнических группах варьирует: от
е) Особенности диагностики. Важно знать:
• Обычное УЗИ не позволяет исключить муковисцидоз (МВ):
о Гиперэхогенный кишечник или мекониевый илеус определяются только в 11% случаев
• Отрицательные результаты скрининга на наличие мутаций не позволяют исключить носительство:
о Отрицательные результаты скрининга для неиспаноязычных белых (априорный риск - 1/25) означают наличие остаточного риска носительства величиной 1/200
• Ультразвуковая картина мекониевого илеуса может быть неотличима от таковой при атрезии подвздошной кишки: о Во всех случаях кишечной непроходимости у плода предлагают клиническое обследование на МВ
Врожденная кишечная непроходимость
Врожденная кишечная непроходимость (ВКН) встречается при пороках развития ЖКТ, нарушениях иннервации кишечной стенки, генетических заболеваниях. Основные признаки патологии: многократная рвота с примесью зеленого цвета, отсутствие стула, вздутие и болезненность живота. У ребенка быстро ухудшается состояние, нарастает обезвоживание, полиорганная недостаточность. Диагностика проводится на поздних гестационных сроках по УЗИ, у новорожденных врожденная кишечная непроходимость выявляется с помощью рентгенографии, сонографии, ирригоскопии. При ВКН выполняется хирургическая коррекция порока.
МКБ-10
Врожденная непроходимость кишечника — самая распространенная патология в абдоминальной хирургии неонатального периода. По разным данным, заболевание диагностируется с частотой от 1:1500 до 1:2700 среди живорожденных новорожденных. У мальчиков и девочек наблюдается одинаково часто. Актуальность болезни обусловлена тяжелыми нарушениями работы желудочно-кишечного тракта, высоким риском осложнений и вероятностью отдаленных негативных последствий оперативного лечения.
Причины
Нарушение пассажа пищевых и каловых масс по кишечной трубке — следствие врожденных пороков развития. Чаще всего патология возникает на фоне атрезии и кишечных стенозов, которые могут локализоваться на разной высоте. Реже этиологическим фактором выступают аномалии кишечной стенки (болезнь Гиршпрунга, нейрональная дисплазия), нарушения поворота и фиксации брыжейки (синдром Ледда, кишечный заворот).
Причиной непроходимости у новорожденного могут стать внекишечные факторы. Например, патологическое состояние диагностируется при сдавлении кишечных петель извне кольцевидной поджелудочной железой, опухолью, аберрантным сосудом. В редких случаях врожденная кишечная непроходимость вызвана мекониальным илеусом и является одним из компонентов муковисцидоза.
Точные причины возникновения пороков не установлены, однако в акушерстве выделяют несколько тератогенных факторов, которые действуют на плод в критические периоды роста. К возможным повреждающим агентам относят физические (ионизирующее излучение, гипертермия, гипотермия), химические (полихлорированные бифенолы, пестициды и гербициды, тяжелые металлы), биологические факторы (вирусы и бактерии, проникающие через плаценту к плоду).
Патогенез
Если врожденная непроходимость связана с аномальным формированием поджелудочной железы, необратимые изменения возникают уже через 1-1,5 месяца с момента зачатия. При болезни Гиршпрунга нарушается миграция нервных клеток в кишечную стенку, в результате чего участок кишечника не получает иннервацию и не перистальтирует. При муковисцидозе развитие непроходимости обусловлено закупоркой кишечной трубки вязким и плотным меконием.
Классификация
По локализации выделяют высокую (препятствие на уровне желудка или двенадцатиперстной кишки) и низкую кишечную непроходимость, при которой поражается тощая, подвздошная или толстая кишка. Второй вариант встречается намного чаще. По степени нарушений пассажа кала бывает полная и частичная форма болезни. По времени возникновения выделяют внутриутробный и приобретенный варианты аномалии.
Симптомы
При высокой врожденной непроходимости признаки появляются с первых часов жизни младенца. У ребенка открывается рвота содержимым зеленоватого цвета. Если стеноз локализован ниже дуоденального сосочка, в желудочном содержимом заметна желчь. Живот запавший, но в эпигастрии периодически определяется вздутие, исчезающее после рвоты или срыгивания. Прикосновения к передней стенке живота не доставляют младенцу дискомфорта. Может быть скудный мекониальный стул.
Низкая врожденная непроходимость характеризуется отсутствием мекония, вместо которого из прямой кишки выделяются скудные слизистые массы. Рвота начинается позже, в среднем спустя 48 часов после рождения ребенка. Рвотные массы содержат примеси желчи, через несколько суток они приобретают зловонный каловый запах. У новорожденного отмечается сильное вздутие живота, расширение вен на передней брюшной стенке, при пальпации ребенок кричит и плачет от боли.
Осложнения
Для высокой непроходимости характерно быстрое ухудшение состояния ребенка, нарастающее обезвоживание, нарушения кислотно-основного равновесия крови. Развиваются олигурия и анурия, сгущение крови, формируется полиорганная недостаточность. Без лечения состояние переходит в фазу декомпенсации и может закончиться смертью младенца. Основное осложнение непроходимости толстого кишечника — перфорация и мекониальный перитонит.
Грозным последствием любой формы врожденной кишечной непроходимости является мальабсорбция, тяжелые нарушения питания и связанная с ними нутритивная недостаточность. Новорожденный ребенок стремительно теряет массу тела (10% и более процентов от исходных показателей). Даже после реконструктивной операции возможны осложнения в виде дисбактериоза, пищевых аллергий, синдрома «короткой кишки», который проявляется тяжелыми диспепсическими расстройствами.
Диагностика
Врожденная непроходимость часто выявляется при пренатальном УЗИ на 24-30 неделях беременности. По данным исследования врач определяет расширение желудка, верхних отделов кишечника, увеличение размеров живота плода, отсутствие кишечных гаустр. Характерным признаком является многоводие у матери, вызванное нарушениями заглатывания и утилизации околоплодных вод. В план постнатальной диагностики включаются:
- Зондирование желудка. Лечебно-диагностический метод рекомендован всем пациентам, у которых подозревается врожденная аномалия развития кишечной трубки. Если по зонду получают жидкость объемом более 25-30 мл с зеленоватой или желтой окраской, подозревают локализацию дефекта в двенадцатиперстной или начальном отделе тощей кишки.
- Рентгенограмма брюшной полости. Для дуоденальной обструкции патогномоничен симптом "bubble double" — наличие двух газовых пузырей в области желудка и 12-перстной кишки. Врожденная низкая непроходимость проявляется множественными горизонтальными уровнями жидкости, которые соответствуют перерастянутым отделам тонкой и толстой кишки.
- УЗИ брюшных органов. При ультразвуковой визуализации определяют расширение проксимального фрагмента кишечника, его заполнение однородной массой (меконием). В пораженной участке отсутствуют перистальтические движения. УЗИ в энергетическом режиме показано для своевременной диагностики синдрома Ледда.
- Ирригоскопия. При помощи исследования диагностируется низкая врожденная кишечная непроходимость. При контрастировании толстого кишечника врач выявляет микроколон — шнуроподобную кишку с малым диаметром, на слизистой оболочке которой не контрастируются характерные складки.
Лечение врожденной кишечной непроходимости
Консервативная терапия
После постановки диагноза врожденной непроходимости сразу прекращают кормление ребенка грудным молоком или смесью и переходят на парентеральное питание. Для декомпрессии ЖКТ и выведения остаточного содержимого устанавливают назогастральный зонд. Назначается вливание солевых и коллоидных растворов, чтобы восполнить водный баланс и дефицит микроэлементов.
Антибактериальная терапия показана в превентивных целях, чтобы предотвратить перитонит, аспирационную пневмонию, генерализованную инфекцию. После хирургического лечения продолжается системная антибиотикотерапия, а спустя 12-24 часа начинают вводить препараты для стимуляции перистальтики. В течение 1-3 недель постепенно переходят с парентерального на энтеральное питание.
Хирургическое лечение
Оперативное вмешательство в первые дни жизни — основной метод лечения, который восстанавливает проходимость кишечной трубки, обеспечивает нормальное питание младенца. Техника хирургической помощи зависит от вида и степени тяжести аномалии. Детские хирурги проводят резекцию кишечного участка, накладывают обходные или Т-образные анастомозы, вскрывают кишечник и эвакуируют мекониальную пробку. При осложненных пороках выполняется двухэтапная операция.
Прогноз и профилактика
При резекции небольшого участка кишечной трубки и отсутствии врожденного системного заболевания наблюдается быстрая реабилитация и полное восстановление пищеварения. Удаление большого отрезка ЖКТ, формирования «короткой кишки», наличие муковисцидоза — прогностически неблагоприятные факторы. Таким детям зачастую нужны повторные операции, назначение специальных питательных смесей. Меры профилактики врожденной кишечной непроходимости не разработаны.
2. Врожденная кишечная непроходимость у новорожденных/ А.С Панченко, С.Г. Гаймоленко, Н.П. Намоконова, Л.С. Кириллова // Забайкальский медицинский журнал. — 2015.
3. Диагностика и лечение врожденной кишечной непроходимости у новорожденных. Н.Ш. Эргашев, Ж.Б. Саттаров // Современная медицина: актуальные вопросы. — 2013.
4. Результаты хирургического лечения детей с врожденной кишечной непроходимостью. Н.М. Лыськов // Практическая медицина. — 2008.
Мекониевый перитонит
Мекониевый перитонит – это патологическое состояние, возникающее на фоне перфорации кишечника, характеризующееся выходом в брюшную полость первородного кала и последующей асептической воспалительной реакцией. Клинические проявления включают в себя прогрессирующее вздутие живота, гиперемию и отечность передней брюшной стенки, в тяжелых случаях – дыхательную недостаточность и обезвоживание. Диагностика заключается в проведении УЗИ и рентгенографии органов брюшной полости, определении клинических проявлений перитонита. Лечение зависит от тяжести поражения кишечника. Как правило, показано оперативное вмешательство с восстановлением целостности кишечной трубки.
Мекониевый перитонит – это асептическое химическое воспаление брюшины, возникающее в результате выхода мекониальных масс в брюшную полость после перфорации стенки кишечника. Частота составляет 0,27-0,34 на 10000 новорожденных. Актуальность обусловлена сложностью диагностики, отсутствием универсальной терапевтической и реабилитационной тактики.
Впервые данная патология была описана в 1761 году Морганьи, а ее УЗ-признаки были установлены в 1979 г. Благодаря УЗИ мекониевый перитонит можно диагностировать еще в антенатальном периоде, начиная со II триместра беременности. Обычно данное состояние является вторичным, возникающим на фоне других патологий – TORCH-инфекций, муковисцидоза и т. д. Выживаемость составляет порядка 80%, общий прогноз зависит от основного заболевания.
Причины мекониевого перитонита
Мекониевый перитонит является следствием внутриутробной перфорации стенки кишечника. Как правило, он возникает вследствие ишемического некроза кишки или кишечной непроходимости, редко выступает в роли самостоятельной патологии с неустановленным происхождением. Развивается в II-III триместрах беременности. Патогенетически суть данной патологии заключается в нарушении целостности кишечной трубки и попадании мекониальных масс в брюшную полость.
Состояниями, на фоне которых потенциально может возникнуть мекониевый перитонит, являются атрезия, стеноз и заворот кишечника, мекониальный илеус на фоне муковисцидоза, инвагинация петель при гастрошизисе, ишемия при аномалиях строения регионального сосудистого русла и гидрометрокольпосе. Кроме того, провоцирующими факторами могут быть внутриутробное инфицирование TORCH-инфекциями: цитомегаловирусом, гепатитами типа А и В, парвовирусом В19.
В зависимости от тяжести поражения кишечника, иммунной реактивности плода и матери могут развиваться следующие формы мекониевого перитонита:
- Фиброадгезивная или локальная форма. При ней в брюшной полости возникает небольшое количество кальцификатов и спаек петель между собой в участке перфорации кишки, в результате чего происходит закрытие отверстия. Составляет порядка 45% от всех случаев.
- Кистозная форма или гигантский кистозный мекониевый перитонит. Характеризуется образованием псевдокисты в брюшной полости в месте перфорации. Псевдокиста формируется из спаянных между собой петель и заполняется разжиженным меконием. Несмотря на расположение в зоне дефекта кишечного тракта, закрытия отверстия не происходит. Встречается у 35% детей с данной патологией.
- Генерализованный мекониевый перитонит. Является массивным воспалением париетальной и висцеральной брюшины вследствие тотального распространения первородного кала по брюшной полости. Часто сопровождается формированием большого количества экссудативных масс, кальцификатов и фибринозных спаек. Возникает непосредственно перед родами или в интранатальном периоде. Составляет 20% от всех случаев.
Симптомы мекониевого перитонита
Клинические проявления мекониевого перитонита наблюдаются уже с момента рождения ребенка. Основные симптомы – быстро прогрессирующее вздутие живота, локальная гиперемия, расширение поверхностных вен передней брюшной стенки, редко – отечность. Пальпаторно выявляется сильное напряжение абдоминальных мышц, иногда удается обнаружить уплотнение в брюшной полости, которое обычно локализируется в месте перфорации. У мальчиков довольно часто возникает водянка яичка – гидроцеле.
При интенсивном вздутии живота ограничивается экскурсия диафрагмы, что вызывает дыхательную недостаточность с характерными для нее клиническими проявлениями: одышкой, тахипноэ, акро- и генерализованным цианозом. На фоне массивного выхода жидкости в брюшную полость развивается изоосмолярная дегидратация, проявляющаяся сухостью кожных покровов, гипотонией, тахикардией и т. п. Другие клинические симптомы зависят непосредственно от заболевания, спровоцировавшего мекониевый перитонит.
Диагностика мекониевого перитонита
Диагностика мекониевого перитонита заключается в сборе анамнестических данных, проведении физикального, лабораторного и инструментального исследования. Анамнез может указывать на перенесенные матерью TORCH-инфекции во II-III триместре беременности, наличие наследственных заболеваний (например – муковисцидоза) у родителей ребенка или других родственников. При объективном обследовании педиатром или неонатологом выявляются клинические симптомы, характерные для перитонита: вздутие живота, расширение поверхностных вен передней брюшной стенки, напряжение мышц живота, локальное покраснение и отечность. Могут обнаруживаться другие потенциально возможные проявления: дыхательная недостаточность, дегидратация, гидроцеле.
Инструментальные методы диагностики включают в себя УЗ-исследование, рентгенографию органов брюшной полости, при необходимости – компьютерную и магнитно-резонансную томографию. Картина УЗИ в зависимости от формы мекониального перитонита может содержать локальные или диффузные участки обызвествления, гиперэхогенные образования с четким контуром (псевдокисты), расширение петель кишечника, экссудат в брюшной полости. Рентгенограмма и томограммы подтверждают аналогичные нарушения. Кроме того, еще в пренатальном периоде может проводиться кордоцентез для идентификации аномалий строения ДНК, муковисцидоза или TORCH-инфекций.
Общие лабораторные исследования выявляют неспецифические изменения, характерные для любого воспалительного процесса: лейкоцитоз со смещением лейкоцитарной формулы влево, повышение СОЭ, С-реактивного белка и пр. При выраженном эксикозе может наблюдаться явление сгущение крови в ОАК – увеличение концентрации всех форменных элементов, повышение уровня гемоглобина. Для определения этиологии мекониевого перитонита используются специфические тесты на разнообразные заболевания: ИФА и ПЦР для идентификации вирусной инфекции, Albus-tix, ВМ-тест, пилокарпиновая потовая проба, кариотипирование на муковисцидоз и т. д.
Дифференциальная диагностика мекониевого перитонита проводится со следующими патологическими состояниями в педиатрии: асцит при врожденном токсоплазмозе или цитомегаловирусной инфекции, кистозные новообразования при гематометрокольпосе, тератоме и лимфангиоме, кисты яичников, мочевого протока, большого и малого сальника.
Лечение мекониевого перитонита
Терапевтическая тактика при мекониевом перитоните зависит от тяжести заболевания и массивности поражения кишечника. В некоторых случаях происходит спонтанное выздоровление еще во внутриутробном периоде, поэтому какого-либо лечения не требуется. При выявлении участков обызвествления при отсутствии других признаков активного перитонита проводится симптоматическая терапия. При обнаружении кишечной непроходимости или прогрессирующих признаков перитонита показано хирургическое лечение.
Тактика хирурга и объем оперативного вмешательства зависят от этиологии, массивности патологического процесса и интраоперационных находок. При выявлении некротизированных участков кишечника осуществляется их резекция с последующим восстановлением целостности кишечного тракта, удаление псевдокист и экссудативных масс. В некоторых случаях при невозможности обеспечить адекватную длину кишечного тракта формируют стому. Параллельно проводят инфузионную терапию, назначают симптоматическое лечение и парентеральное питание в соответствии с возрастными нормами.
Специфической профилактики мекониевого перитонита не разработано. Неспецифические превентивные меры включают в себя медико-генетическое консультирование, планирование беременности, регулярное посещение женской консультации в период гестации, раннее выявление и своевременное лечение TORCH-инфекций у матери.
Читайте также:
