Дифференциальная диагностика хронического миелолейкоза
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Диагностика хронического миелолейкоза - анализы
Клинигеский анализ крови при хроническом миелолейкозе. В периферической крови на момент диагностики выявляется лейкоцитоз, обычно более 50 • 10 9 /л (возможен и более низкий уровень лейкоцитов — 15-20 • 109/л) со сдвигом влево за счет палочкоядерных нейтрофилов, метамиелоцитов, миелоцитов, редко — промиелоцитов.
Могут выявляться единичные бластные клетки (прогностически неблагоприятный признак). Характерна эозинофильно-базофильная ассоциация — увеличение количества эозинофилов и базофилов, часто морфологически аномальных. В 30% случаев определяется нормохромная нормоцитарная анемия легкой степени, у 30% больных выявляется тромбоцитоз; реже — тромбоцитопения (неблагоприятный признак).
Миелограмма при хроническом миелолейкозе. При исследовании миелограммы (которая не всегда необходима для постановки диагноза) выявляются гиперклеточный костный мозг и гиперплазия нейтрофильного ростка (лейкоэритробластическое соотношение достигает 10-20:1 и более). Гранулоциты при хроническом миелолейкозе обладают практически нормальной фагоцитарной и бактерицидной активностью.
Количество клеток базофильного и эозинофильного рядов увеличено, нередко встречаются аномальные формы; возможен мегакариоцитоз.

Гистологигеское исследование костного мозга при хроническом миелолейкозе. При исследовании костного мозга методом трепанобиопсии выявляется его гиперклеточность и выраженная миелоидная гиперплазия (лейко-эритробластическое соотношение более 10:1); количество предшественников эритроцитов уменьшено. Мегакариоцитоз отмечается у 40-50%, возможен морфологический атипизм клеток. При прогрессировании (фаза акселерации) нередко развивается ретикулиновый, реже — коллагеновый фиброз костного мозга.
Цитогенетическое и молекулярно-генетическое исследование при хроническом миелолейкозе. При цитогенетическом исследовании у 95-97% больных выявляется Ph-хромосома. При отсутствии Ph-хромосомы методом флюоресцентной гибридизации in situ (FISH) можно обнаружить 1 клетку с транслокацией BCR-ABL на 200-500 нормальных клеток. Метод удобен для мониторинга минимальной остаточной болезни, выполняется на образцах периферической крови, цитологических и морфологических препаратах крови и костного мозга, срезах гистологических препаратов.
Для диагностики и мониторирования заболевания используется также ПЦР, которая позволяет выявить одну патологическую клетку среди 10 4 -10 6 нормальных.
При отрицательных результатах обоих методов (цитогенетического и молекулярно-генетического) диагностируется один из вариантов МДС/МПЗ.
При молекулярно-генетических исследованиях у больных в фазе акселерации и бластном кризе выявляются повреждения ряда генов (ТР53, RBI, MYC, RAS, pl6, AML1, EVI1), однако их роль в трансформации заболевания пока не установлена.

Биохимические исследования при хроническом миелолейкозе. Характерно увеличение уровня сывороточного витамина В12 и витамин В12-связывающей способности сыворотки крови вследствие увеличенной продукции транскобаламина гранулоцитами. Повышенное разрушение клеток приводит к гиперурикемии, особенно при цитостатической терапии. Может выявляться также повышение железосвязывающей способности сыворотки крови, уровня гистамина, снижение лейцинаминопептидазы.
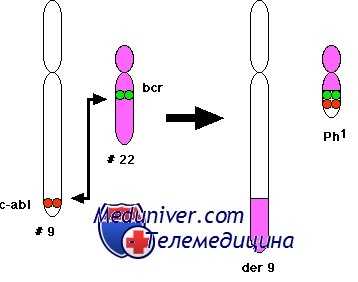
Диагноз хронического миелолейкоза ставится на основании клинико-лабораторных данных (спленомегалия, лейкоцитоз со сдвигом в лейкоцитарной формуле влево и наличием промежуточных форм нейтрофилов, эозинофильно-базофильная ассоциация, усиленный миелопоэз в костном мозге, низкий уровень щелочной фосфатазы нейтрофилов) и подтверждается обнаружением Ph-хромосомы, t(9;22)(q34;qll.2) или гена BCR-ABL (цитогенетическими или молекулярно-генетическими методами).
Выделяют 3 стадии хронического миелолейкоза: хроническую, фазу акселерации и бластный криз.

Критерии для определения стадии хронического миелолейкоза (ВОЗ)
- Хроническая фаза хронического миелолейкоза: нет признаков других фаз заболевания; нет симптомов (после лечения).
- Фаза акселерации (при наличии одного и более признаков) хронического миелолейкоза:
1) 10-19% бластов в крови или костном мозге;
2) количество базофилов в периферической крови не менее 20%;
3) персистирующая тромбоцитопения (меньше 100 • 10 9 /л), не связанная с лечением, или персистирующий тромбоцитоз больше 1000 • 10 9 /л, резистентный к терапии;
4) нарастающие спленомегалия и лейкоцитоз, резистентные к терапии (удвоение количества лейкоцитов меньше 5 дней);
5) новые хромосомные изменения (появление нового клона).
Наряду с одним из вышеперечисленных признаков фазы акселерации обычно выявляется пролиферация мегакариоцитов, ассоциирующаяся с ретикулиновым или коллагеновым фиброзом, или выраженная дисплазия гранулоцитарного ростка.
- Бластный криз хронического миелолейкоза:
1) не менее 20% бластов в крови или костном мозге;
2) экстрамедуллярная пролиферация властных клеток;
3) большое количество агрегатов бластных клеток в трепанобиоптате.
Основной лабораторный признак фазы акселерации и бластного криза — прогрессирующее увеличение промиелоцитов и бластов в периферической крови и костном мозге. При цитохимических исследованиях в фазе бластного криза у 70% пациентов определяется миелоидный, у 30% — лимфоидный вариант, которые имеют сходные черты соответственно с ОМЛ и ОЛЛ:
а) средний возраст больных с лимфоидным кризом меньше, чем больных с миелоидным;
б) нейролейкоз чаще развивается у больных с лимфоидным кризом;
в) непосредственные результаты лечения при лимфоидном варианте криза существенно лучше.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Дифференциальная диагностика хронического миелолейкоза
В клинике нередко возникает необходимость в проведении дифференциальной диагностики хронического миелолейкоза (ХМЛ) и других гемобластозов. Трудности возникают из-за внешнего сходства картины крови при различных миелопролифера-тивных заболеваниях — повышенный уровень лейкоцитов и сдвиг влево вплоть до появления бластных элементов. Главным дифференциально-диагностическим критерием является присутствие специфической t(9;22) и/или ее молекулярного эквивалента — химерного гена BCR-ABL.
Бластный криз хронического миелолейкоза иногда нелегко отличить от Ph-позитивного острого лейкоза. В таких случаях важен результат цитогенетического анализа после химиотерапии. При хроническом миелолейкозе достижение гематологической ремиссии не сопровождается уменьшением количества клеток с Ph-хромосомой в костном мозге (если лечение не проводилось гливеком), а при остром лейкозе количество Ph-позитивных клеток во время ремиссии существенно понижается вплоть до полного исчезновения.
С тех пор как стало известно, что для хронического миелолейкоза характерна специфическая хромосомная аномалия (Ph-транслокация), ведутся споры о том, существует ли один вариант хронического миелолейкоза (с Ph-хромосомой) или два — Ph-позитивный и Ph-негативный. Постепенно картина проясняется. В частности, известно, что примерно у 5 % больных хронический миелолейкоз стандартный хромосомный анализ не выявляет Ph-транслокацию, однако при молекулярно-генетическом исследовании обнаруживается химерный ген BCR-ABL.
Следовательно, так называемый Ph-негативный хронический миелолейкоз чаще всего оказывается BCR-ABL -позитивным, так как перестройки хромосом 9 и 22 могут быть субмикроскопическими.
Следует отметить, что в случае нетипичной локализации точек разрыва результат ПЦР может быть ложноотрицательным из-за неадекватного подбора праймеров.
В 2002 г. американскими гематологами опубликована обстоятельная работа, посвященная сравнительной характеристике двух вариантов хронического миелолейкоза: BCR-ABL-позитивного и BCR-ABL-негативного. Изучена большая группа больных, состоявшая из трех подгрупп:
1) 76 больных с BCR-ABL-негативным хроническим миелолейкозом;
2) 73 больных с Ph-негативным хроническим миелолейкозом, у которых проведен только хромосомный анализ, а наличие гена BCR-ABL не проверяли;
3) несколько сот случаев типичного хронического миелолейкоза с Ph и BCR-ABL. Частота BCR-ABL-негативных случаев составила всего 2,9 %. Авторыуверены в существовании BCR-ABL-негативного хронического миелолейкоза как самостоятельного варианта болезни. Они считают, что в дебюте заболевания BCR-ABL-негативный хронический миелолейкоз неотличим от BCR/ABL-позитивного варианта. Только цитогенетический и/или молекулярный анализ, а также дальнейшее наблюдение показывают, что это разные болезни.
Для BCR-ABL-негативного хронического миелолейкоза характерен более пожилой возраст больных (медиана 65 лет), преобладание мужчин, редко наблюдается базофилия, часты анемия и тромбоцитопения, невысокий лейкоцитоз, повышенное содержание моноцитов в крови, неэффективность стандартного лечения. Медиана общей выживаемости составляет 24 мес, и только 7 % больных переживают пятилетний рубеж. У большинства больных кариотип не изменен, однако примерно в трети случаев выявлены клоны клеток с хромосомными аномалиями, чаще всего трисомия 8; ни у кого не было моносомии 7, сложные изменения кариотипа наблюдались редко.
Авторы считают, что их результаты совпадают с данными современной литературы, посвященной BCR-ABL-негативному хроническому миелолейкозу.
В настоящее время нельзя считать, что диагноз «Ph-негативный-хронический миелолейкоз» относится к четко очерченной клинико-морфологической форме. Более того, выделяют 2 группы Ph-негативного хронического миелолейкоза: с тяжелым коротким течением и с мягким многолетним течением без бластного криза.
По мере накопления данных о больных с миелопролиферативными заболеваниями, при обследовании которых проводился хромосомный и молекулярно-генетический анализ, выделяется все больше клинико-генетических вариантов. В течение двух-трех последних лет опубликованы подробные обзоры литературы на эту тему. Сообщается о множестве разнообразных миелопролиферативных заболеваний, наблюдаемых у детей.
Лучше всего изучены и вошли в классификацию ВОЗ ювенильный миеломоноцитарный лейкоз (JMML, ЮММЛ), который раньше называли ювенильным хроническим миелолейкозом, хронический миеломоноцитарный лейкоз (CMML), а также атипичный хронический миелолейкоз (aCML). Описаны также группы миело-пролиферативных заболеваний, для которых характерны перестройки специфических хромосомных участков: 8p11, 5q31 и др. Поскольку речь идет о редких заболеваниях, их клиническая характеристика выясняется медленно.
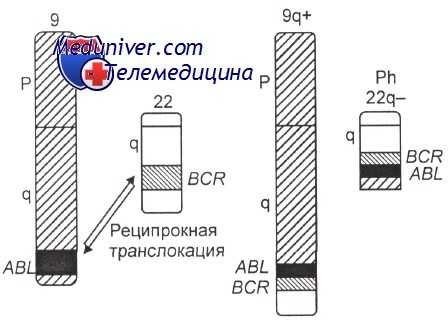
Возникновение химерных генов BCR-ABL и ABL-BCR в результате специфической хромосомной перестройки t(9;22)
Установлено, что для группы миелопролиферативных процессов с перестройками 8р11 характерна высокая эозинофилия. В дифференциальной диагностике решающим является хромосомный и молекулярно-генетический анализ.
Ювенильный миеломоноцитарный лейкоз (JMML) морфологически больше похож на хронический миеломоноцитарный лейкоз, чем на хронический миелолейкоз. В отличие от CMML при JMML черты миелодисплазии выражены слабо. Среди заболевших преобладают мальчики моложе 2 лет. Характерно сочетание с нейрофиброматозом I типа. Выражены гепато- и спленомегалия, лимфоаденопатия, эритематозная сыпь на коже, частые повторные инфекции, анемия и тромбоцитопения уже на сравнительно ранних стадиях болезни. Нередко (но не всегда) наблюдается нормальный уровень щелочной фосфатазы в отличие от пониженного при Ph-позитивном хроническом миелолейкозе.
Патогномонично повышенное содержание фетального гемоглобина в крови. Картина крови сходна с наблюдаемой при хроническом миеломоноцитарном лейкозе. Властные кризы развиваются очень редко, но если развиваются, то только миелоидные. Примерно в 35 % случаев наблюдаются клоновые изменения кариотипа, среди них нередко описывают моносомию хромосомы 7, а также делецию длинного плеча хромосомы 7 и другие перестройки с участием этого хромосомного района. Наблюдаются также трисомия хромосомы 8, перестройки длинного плеча хромосомы 3 (q21, q26) и др. Для исключения диагноза хронического миелолейкоза необходимо проведение хромосомного или молекулярного анализа, чтобы убедиться в отсутствии химерного гена BCR-ABL.
Из лабораторных показателей важными для подтверждения диагноза JMML (ЮММЛ) считают повышенный уровень фетального гемоглобина, повышенный уровень лизоцима в сыворотке крови, способность кроветворных клеток спонтанно образовывать гранулоцитарно-макрофагальные колонии in vitro и их высокую чувствительность к гранулоцитарно-макрофагальному фактору. Прогноз плохой: около 30 % больных умирают в течение первого года. Отдельные больные переживают пятилетний рубеж. Трансплантация костного мозга считается единственным средством, увеличивающим продолжительность жизни.
Дифференциальная диагностика хронического миелолейкоза - критерии
Дифференциальный диагноз при хроническом миелолейкозе необходимо проводить прежде всего с лейкемоидными реакциями, другими хроническими миелопролиферативными заболеваниями и МДС/МПЗ.
Наиболее частыми причинами лейкемоидных реакций нейтрофильного типа являются острые и хронические воспалительные процессы, кро-вопотеря, гемолиз, применение КСФ, поражение костного мозга лимфомой и метастазами солидной опухоли.
Исключить хрониеский миелолейкоз у этих пациентов позволяют наличие признаков основного заболевания, отсутствие спленомегалии (за исключением гемолитической анемии), менее выраженные лейкоцитоз и сдвиг влево в лейкоцитарной формуле, нормальное или высокое содержание щелочной фосфатазы в нейтрофилах, отсутствие Ph-хромосомы. Характерна также положительная динамика гемограммы после ликвидации процесса, послужившего причиной развития лейкемоидной реакции.
Ниже представлены принципы дифференциальной диагностики хронического миелолейкоза с другими хроническими миелопролиферативными заболеваниями: сублейкемическим миелозом (СМ), истинной полицитемией (ИП) и эссенциальной тромбоцитемией (ЭТ).
Дифференциальный диагноз при хроническом миелолейкозе
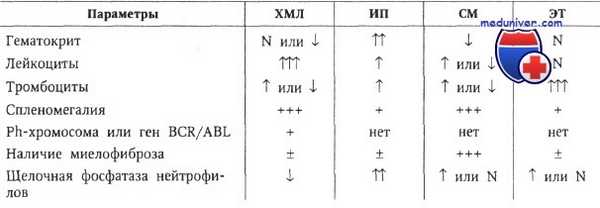
Примечание.:а) +++ и ↑↑↑ — значительно увеличено; б) ↑↑ — увеличено; в) + и ↑ — незначительно увеличено; г) + — может присутствовать; д) N — норма; е) ↓ — снижено.
В некоторых случаях необходимо проведение дифференциальной диагностики с хроническим нейтрофильным лейкозом — редким миелопролиферативным заболеванием, характеризующимся длительным нейтрофилезом периферической крови, гиперклеточностью костного мозга, обусловленной пролиферацией нейтрофильных гранулоцитов, и гепатоспленомегалией.
Существенные трудности могут возникнуть при первичном обращении больного хроническим миелолейкозом в период бластного криза, когда необходимо проводить дифференциальный диагноз с Ph-позитивным ОЛЛ. В этом случае могут оказать помощь детальный анализ анамнестических и клинических данных (у больных хроническим миелолейкозом отмечается более длительный анамнез заболевания, больше размеры селезенки), цитохимическое исследование бластов (бластный криз у 70% больных протекает по миелоидному типу), повторные цитогенетические исследования (при хроническом миелолейкозе, в отличие от ОЛ, Ph-хромосома сохраняется и после ПХТ), а также определение молекулярной массы белков, экспрессируемых генами BCR-ABL (при хроническом миелолейкозе — 210 килодальтон, ОЛЛ — 190 килодальтон).
Проводится дифференциальная диагностика хронического миелолейкоза с неклассифицируемым миелопролиферативным заболеванием, критериями которого являются:
1) отсутствие Ph-хромосомы или гена BCR-ABL;
2) наличие клинических, лабораторных и морфологических признаков миелопролиферации, которые не укладываются в критерии ни одного хронического миелопролиферативного заболевания (МПЗ) либо имеются симптомы, частично совпадающие с двумя или более нозологическими формами.
Выделяют две группы неклассифицируемого хронического миелопролиферативного заболевания:
1) начальные проявления истинной полицитемии, сублейкемического миелоза или эссенциальной тромбоцитемии, когда еще не развились все характерные признаки заболевания;
2) поздние стадии хронического МПЗ, при которых выраженный миелофиброз, остеосклероз или трансформация в более агрессивную стадию скрывает лежащее в основе первичное заболевание.
Хронический миелолейкоз
Хронический миелолейкоз – это злокачественное миелопролиферативное заболевание, характеризующееся преимущественным поражением гранулоцитарного ростка. Может долгое время протекать бессимптомно. Проявляется склонностью к субфебрилитету, ощущением полноты в животе, частыми инфекциями и увеличением селезенки. Наблюдаются анемия и изменение уровня тромбоцитов, сопровождающиеся слабостью, бледностью и повышенной кровоточивостью. На заключительной стадии развиваются лихорадка, лимфоаденопатия и кожная сыпь. Диагноз устанавливается с учетом анамнеза, клинической картины и данных лабораторных исследований. Лечение – химиотерапия, радиотерапия, пересадка костного мозга.
МКБ-10
Общие сведения
Хронический миелолейкоз – онкологическое заболевание, возникающее в результате хромосомной мутации с поражением полипотентных стволовых клеток и последующей неконтролируемой пролиферацией зрелых гранулоцитов. Составляет 15% от общего количества гемобластозов у взрослых и 9% от общего числа лейкозов во всех возрастных группах. Обычно развивается после 30 лет, пик заболеваемости хроническим миелолейкозом приходится на возраст 45-55 лет. Дети до 10 лет страдают исключительно редко.
Хронический миелолейкоз одинаково распространен у женщин и у мужчин. Из-за бессимптомного или малосимптомного течения может становиться случайной находкой при исследовании анализа крови, взятого в связи с другим заболеванием или во время профилактического осмотра. У части больных хронический миелолейкоз выявляется на заключительных стадиях, что ограничивает возможности терапии и ухудшает показатели выживаемости. Лечение проводят специалисты в области онкологии и гематологии.
Причины
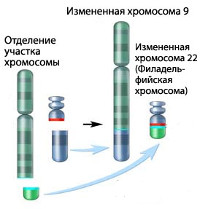
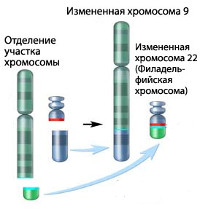
Хронический миелолейкоз считается первым заболеванием, при котором достоверно установлена связь между развитием патологии и определенным генетическим нарушением. В 95% случаев подтвержденной причиной хронического миелолейкоза является хромосомная транслокация, известная как «филадельфийская хромосома». Суть транслокации заключается во взаимной замене участков 9 и 22 хромосом. В результате такой замены формируется устойчивая открытая рамка считывания. Образование рамки вызывает ускорение деления клеток и подавляет механизм восстановления ДНК, что увеличивает вероятность возникновения других генетических аномалий.
В числе возможных факторов, способствующих появлению филадельфийской хромосомы у больных хроническим миелолейкозом, называют ионизирующее облучение и контакт с некоторыми химическими соединениями.
Патогенез
Итогом мутации становится усиленная пролиферация полипотентных стволовых клеток. При хроническом миелолейкозе пролиферируют преимущественно зрелые гранулоциты, но аномальный клон включает в себя и другие клетки крови: эритроциты, моноциты, мегакариоциты, реже – В- и Т-лифоциты. Обычные гемопоэтические клетки при этом не исчезают и после подавления аномального клона могут служить основой для нормальной пролиферации кровяных клеток. Для хронического миелолейкоза характерно стадийное течение.
- При первой, хронической (неактивной) фазе отмечается постепенное усугубление патологических изменений при сохранении удовлетворительного общего состояния.
- Во второй фазе хронического миелолейкоза – фазе акселерации изменения становятся явными, развиваются прогрессирующие анемия и тромбоцитопения.
- Заключительной стадией хронического миелолейкоза является бластный криз, сопровождающийся быстрой экстрамедуллярной пролиферацией бластных клеток.
Источником бластов становятся лимфатические узлы, кости, кожа, ЦНС и т. д. В фазе бластного криза состояние больного хроническим миелолейкозом резко ухудшается, развиваются тяжелые осложнения, завершающиеся гибелью больного. У некоторых пациентов фаза акселерации отсутствует, хроническая фаза сразу сменяется бластным кризом.
Симптомы хронического миелолейкоза
Клиническая картина определяется стадией заболевания. Хроническая фаза в среднем продолжается 2-3 года, в некоторых случаях – до 10 лет. Для этой фазы хронического миелолейкоза характерно бессимптомное течение или постепенное появление «легких» симптомов: слабости, некоторого недомогания, снижения трудоспособности и чувства переполнения живота. При объективном осмотре больного хроническим миелолейкозом может обнаруживаться увеличение селезенки. По анализам крови выявляется повышение количества гранулоцитов до 50-200 тыс./мкл при бессимптомном течении заболевания и до 200-1000 тыс./мкл при «легких» признаках.
На начальных стадиях хронического миелолейкоза возможно некоторое снижение уровня гемоглобина. В последующем развивается нормохромная нормоцитарная анемия. При исследовании мазка крови пациентов с хроническим миелолейкозом отмечается преобладание молодых форм гранулоцитов: миелоцитов, промиелоцитов, миелобластов. Наблюдаются отклонения от нормального уровня зернистости в ту или иную сторону (обильная или очень скудная). Цитоплазма клеток незрелая, базофильная. Определяется анизоцитоз. При отсутствии лечения хроническая фаза переходит в фазу акселерации.
О начале фазы акселерации может свидетельствовать как изменение лабораторных показателей, так и ухудшение состояния пациентов. Возможно нарастание слабости, увеличение печени и прогрессирующее увеличение селезенки. У больных хроническим миелолейкозом выявляются клинические признаки анемии и тромбоцитопении или тробоцитоза: бледность, быстрая утомляемость, головокружения, петехии, кровоизлияния, повышенная кровоточивость. Несмотря на проводимое лечение, в крови пациентов с хроническим миелолейкозом постепенно увеличивается количество лейкоцитов. При этом отмечается возрастание уровня метамиелоцитов и миелоцитов, возможно появление единичных бластных клеток.
Бластный криз сопровождается резким ухудшением состояния больного хроническим миелолейкозом. Возникают новые хромосомные аномалии, моноклоновое новообразование трансформируется в поликлоновое. Отмечается нарастание клеточного атипизма при угнетении нормальных ростков кроветворения. Наблюдаются ярко выраженные анемия и тромбоцитопения. Суммарное количество бластов и промиелоцитов в периферической крови составляет более 30%, в костном мозге – более 50%. Пациенты с хроническим миелолейкозом теряют вес и аппетит. Возникают экстрамедуллярные очаги незрелых клеток (хлоромы). Развиваются кровотечения и тяжелые инфекционные осложнения.
Диагностика
Диагноз устанавливается на основании клинической картины и результатов лабораторных исследований. Первое подозрение на хронический миелолейкоз часто возникает при повышении уровня гранулоцитов в общем анализе крови, назначенном в порядке профилактического осмотра или обследования в связи с другим заболеванием. Для уточнения диагноза могут использоваться данные гистологического исследования материала, полученного при стернальной пункции костного мозга, однако окончательный диагноз «хронический миелолейкоз» выставляется при выявлении филадельфийской хромосомы при помощи ПЦР, флюоресцентной гибридизации или цитогенетического исследования.
Вопрос о возможности постановки диагноза хронический миелолейкоз при отсутствии филадельфийской хромосомы остается дискутабельным. Многие исследователи считают, что подобные случаи могут объясняться комплексными хромосомными нарушениями, из-за которых выявление данной транслокации становится затруднительным. В ряде случаев филадельфийскую хромосому можно обнаружить при использовании ПЦР с обратной транскрипцией. При отрицательных результатах исследования и нетипичном течении заболевания обычно говорят не о хроническом миелолейкозе, а о недифференцированном миелопролиферативном/миелодиспластическом расстройстве.
Лечение хронического миелолейкоза
Тактику лечения определяют в зависимости от фазы заболевания и выраженности клинических проявлений. В хронической фазе при бессимптомном течении и слабо выраженных лабораторных изменениях ограничиваются общеукрепляющими мероприятиями. Больным хроническим миелолейкозом рекомендуют соблюдать режим труда и отдыха, принимать пищу, богатую витаминами и т. д. Лечение может включать:
- Монохимиотерапию. При повышении уровня лейкоцитов используют бусульфан. После нормализации лабораторных показателей и уменьшения селезенки пациентам с хроническим миелолейкозом назначают поддерживающую терапию или курсовое лечение бусульфаном. При бластных кризах осуществляют лечение гидроксикарбамидом.
- Радиотерапию. Облучение обычно используют при лейкоцитозе в сочетании со спленомегалией. При снижении уровня лейкоцитов делают паузу продолжительностью не менее месяца, а затем переходят на поддерживающую терапию бусульфаном. Радиотерапию также назначают при хлоромах.
- Полихимиотерапию. В прогрессирующей фазе хронического миелолейкоза возможно использование одного химиопрепарата или полихимиотерапии. Применяют митобронитол, гексафосфамид или хлорэтиламиноурацил. Как и в хронической фазе, проводят интенсивную терапию до стабилизации лабораторных показателей, в последующем переходят на поддерживающие дозы. Курсы полиохимиотерапии при хроническом миелолейкозе повторяют 3-4 раза в год.
- Гемокоррекцию. При неэффективности терапии используют лейкоцитаферез. При выраженной тромбоцитопении, анемии выполняют переливания тромбоконцентрата и эритроцитарной массы.
- ТКМ.Пересадку костного мозга проводят в первой фазе хронического миелолейкоза. Продолжительной ремиссии удается достичь у 70% пациентов.
- Удаление селезенки. При наличии показаний осуществляют спленэктомию. Экстренная спленэктомия показана при разрыве или угрозе разрыва селезенки, плановая – при гемолитических кризах, «блуждающей» селезенке, рецидивирующих периспленитах и резко выраженной спленомегалии, сопровождающейся нарушением функций органов брюшной полости.
Прогноз
Прогноз при хроническом миелолейкозе зависит от множества факторов, определяющим из которых является момент начала лечения (в хронической фазе, фазе активации или в период бластного криза). В качестве неблагоприятных прогностических признаков хронического миелолейкоза рассматривают значительное увеличение печени и селезенки (печень выступает из-под края реберной дуги на 6 и более см, селезенка – на 15 и более см), лейкоцитоз свыше 100x10 9 /л, тромбоцитопению менее 150x10 9 /л, тромбоцитоз более 500х10 9 /л, повышение уровня бластных клеток в периферической крови до 1% и более, повышение суммарного уровня промиелоцитов и бластных клеток в периферической крови до 30% и более.
Вероятность неблагоприятного исхода при хроническом миелолейкозе возрастает по мере увеличения количества признаков. Причиной гибели становятся инфекционные осложнения или тяжелые геморрагии. Средняя продолжительность жизни пациентов с хроническим миелолейкозом составляет 2,5 года, однако при своевременном начале терапии и благоприятном течении заболевания этот показатель может увеличиваться до нескольких десятков лет.
Хронический лейкоз
Хронический лейкоз – это первичное опухолевое заболевание системы кроветворения, субстратом которого выступают зрелые и созревающие клетки миелоидного или лимфоидного ряда. Различные формы хронического лейкоза протекают с преобладанием интоксикационного (слабость, артралгии, оссалгии, анорексия, похудание), тромбогеморрагического (кровоточивость, тромбозы различной локализации), лимфопролиферативного синдромов (увеличение лимфоузов, спленомегалия и др.). Решающее значение в диагностике хронического лейкоза принадлежит исследованию ОАК, биоптатов костного мозга и лимфоузлов. Лечение хронических лейкозов проводится методами химиотерапии, лучевой терапии, иммунотерапии, возможна трансплантация костного мозга.
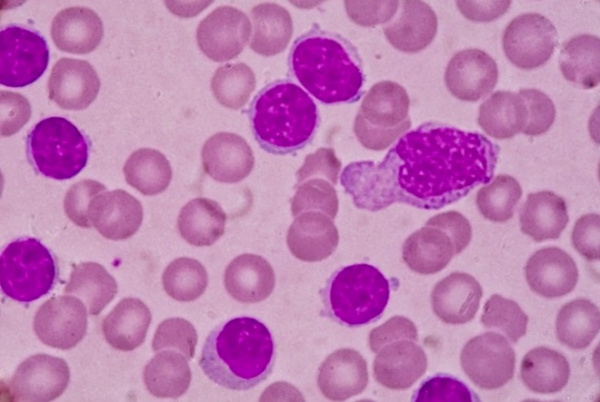
Хронический лейкоз – хронические лимфопролиферативные и миелопролиферативные заболевания, характеризующиеся избыточным увеличением количества кроветворных клеток, сохраняющих способность к дифференцировке. В отличие от острых лейкозов, при которых происходит пролиферация низкодифференцированных гемопоэтических клеток, при хронических лейкозах опухолевый субстрат представлен созревающими или зрелыми клетками. Для всех типов хронических лейкозов характерна длительная стадия доброкачественной моноклоновой опухоли.
Хронические лейкозы поражают преимущественно взрослых в возрасте 40-50 лет; мужчины болеют чаще. На долю хронического лимфоидного лейкоза приходится около 30% случаев, хронического миелоидного лейкоза - 20% всех форм лейкемии. Хронический лимфолейкоз в гематологии диагностируется в 2 раза чаще, чем хронический миелолейкоз. Лейкозы у детей протекают в хроническом варианте крайне редко - в 1-2% случаев.
Истинные причины, приводящие к развитию хронического лейкоза, неизвестны. В настоящее время наибольшее признание получила вирусно-генетическая теория гемобластозов. Согласно данной гипотезе, некоторые виды вирусов (в числе которых – вирус Эбштейна-Барр, ретровирусы и др.) способны проникать в незрелые кроветворные клетки и вызывать их беспрепятственное деление.
Не подвергается сомнению и роль наследственности в происхождении лейкозов, поскольку доподлинно известно, что заболевание нередко носит семейный характер. Кроме этого, хронический миелолейкоз в 95% случаев ассоциирован с аномалией 22-й хромосомы (филадельфийской или Рh-хромосомы), фрагмент длинного плеча которой транслоцирован на 9-ю хромосому.
Факторы риска
Наиболее значимыми предрасполагающими факторами к различным видам и формам хронических лейкозов выступают воздействия на организм:
- высоких доз радиации;
- рентгеновского облучения;
- производственных химических вредностей (лаков, красок и др.);
- лекарственных препаратов (солей золота, антибиотиков, цитостатиков);
- длительный стаж курения.
Риск развития хронического лимфоцитарного лейкоза повышается при длительном контакте с гербицидами и пестицидами, а хронического миелоидного лейкоза – при радиационном облучении.
В патогенезе хронического лимфолейкоза значимая роль принадлежит иммунологическим механизмам – об этом свидетельствует его частое сочетание с аутоиммунной гемолитической анемией и тромбоцитопенией, коллагенозами. Вместе с тем, у большинства больных хроническими лейкозами причинно значимых факторов выявить не удается.
Классификация
В зависимости от происхождения и клеточного субстрата опухоли хронические лейкозы делятся на:
- Лимфоцитарные: хронический лимфолейкоз, болезнь Сезари (лимфоматоз кожи), волосатоклеточный лейкоз, парапротеинемические гемобластозы (миеломная болезнь, макроглобулинемия Вальденстрема, болезни легких цепей, болезни тяжелых цепей).
- Миелоцитарные (гранулоцитарные): хронический миелолейкоз, эритремия, истинная полицитемия, хронический эритромиелоз и др.
- Моноцитарные: хронический моноцитарный лейкоз и гистиоцитозы.
В своем развитии опухолевый процесс при хроническом лейкозе проходит две стадии: моноклоновую (доброкачественную) и поликлоновую (злокачественную). Течение хронического лейкоза условно подразделяется на 3 стадии: начальную, развернутую и терминальную.

Симптомы хронического лейкоза
Хронический миелоидный лейкоз
В начальном периоде хронического миелолейкоза клинические проявления отсутствуют или неспецифичны, гематологические изменения выявляются случайно при исследовании крови. В доклиническом периоде возможно нарастание слабости, адинамии, потливости, субфебрилитета, болей в левом подреберье.
Переход хронического миелоидного лейкоза в развернутую стадию знаменуется прогрессирующей гиперплазией селезенки и печени, анорексией, похуданием, выраженными болями в костях и артралгиями. Характерно образование лейкемических инфильтратов на коже, слизистых полости рта (лейкемический периодонтит), ЖКТ. Геморрагический синдром проявляется гематурией, меноррагией, метроррагией, кровотечениями после экстракции зубов, кровавыми поносами. В случае присоединения вторичной инфекции (пневмонии, туберкулеза, сепсиса и др.) температурная кривая приобретает гектический характер.
Терминальная стадия хронического миелоидного лейкоза протекает с резким обострением всех симптомов и выраженной интоксикацией. В этот период может развиваться плохо поддающееся терапии и угрожающее жизни состояние – бластный криз, когда из-за резкого увеличения количества бластных клеток течение заболевания становится похожим на острый лейкоз. Для бластного криза характерна агрессивная симптоматика: лейкемиды кожи, тяжелые кровотечения, вторичные инфекции, высокая температура, возможен разрыв селезенки.
Хронический лимфолейкоз
Долгое время единственным признаком хронического лимфолейкоза может быть лимфоцитоз до 40-50%, незначительное увеличение одной-двух групп лимфоузлов. В развернутый период лимфаденит принимает генерализованную форму: увеличиваются не только периферические, но и медиастинальные, мезентериальные, забрюшинные узлы. Возникает сплено- и гепатомегалия; возможно сдавление холедоха увеличенными лимфатическими узлами с развитием желтухи, а также верхней полой вены с развитием отеков шеи, лица, рук (синдром ВПВ). Беспокоят упорные оссалгии, кожный зуд, рецидивирующие инфекции.
Тяжесть общего состояния больных хроническим лимфоидным лейкозом обусловлена прогрессированием интоксикации (слабость, потливость, лихорадка, анорексия) и анемического синдрома (головокружение, одышка, сердцебиение, обморочные состояния).
Терминальная стадия хронического лимфоидного лейкоза характеризуется присоединением геморрагического и иммунодефицитного синдромов. В этот период развивается тяжелая интоксикация, возникают кровоизлияния под кожу и слизистые, носовые, десневые, маточные кровотечения.
Осложнения
Иммунодефицит, обусловленный неспособностью функционально незрелых лейкоцитов выполнять свои защитные функции, проявляется синдромом инфекционных осложнений. У больных хроническим лимфолейкозом часты легочные инфекции (бронхиты, бактериальные пневмонии, туберкулезные плевриты), грибковые поражения кожи и слизистых, абсцессы и флегмоны мягких тканей, пиелонефриты, герпетическая инфекция, сепсис.
Нарастают дистрофические изменения внутренних органов, кахексия, почечная недостаточность. Летальный исход при хроническом лимфоидном лейкозе наступает от тяжелых инфекционно-септических осложнений, кровотечений, анемии, истощения. Возможна трансформация хронического лимфолейкоза в острый лейкоз или лимфосаркому (неходжкинскую лимфому).
Предполагаемый диагноз устанавливается на основании анализа гемограммы, с результатами которой пациент должен быть немедленно направлен к врачу-гематологу. Для подтверждения диагноза проводится:
- Общий анализ крови. Типичные для хронического миелоидного лейкоза изменения включают: анемию, присутствие единичных миелобластов и гранулоцитов на разной стадии дифференцировки; в период бластного криза количество бластных клеток увеличивается более чем на 20%. При хроническом лимфолейкозе определяющими гематологическими признаками выступают выраженный лейкоцитоз и лимфоцитоз, наличие лимфобластов и клеток Боткина-Гумпрехта.
- Пункции и биопсии. С целью определения морфологии опухолевого субстрата показано выполнение стернальной пункции, трепанобиопсии, биопсии лимфоузлов. В пунктате костного мозга при хроническом миелолейкозе увеличено количество миелокариоцитов за счет незрелых клеток гранулоцитарного ряда; в трепанобиоптате определяется замещение жировой ткани миелоидной. При хроническом лимфоидном лейкозе миелограмма характеризуется резким усилением лимфоцитарной метаплазии.
- Инструментальные исследования. Для оценки выраженности лимфопролиферативного синдрома применяются УЗИ лимфатических узлов, селезенки, рентгенография грудной клетки, лимфосцинтиграфия, МСКТ брюшной полости и ряд других.
Лечение хронического лейкоза
На ранней доклинической стадии лечение неэффективно, поэтому больные подлежат динамическому наблюдению. Общережимные мероприятия предполагают исключение физических перегрузок, стрессов, инсоляции, электропроцедур и теплолечения; полноценное витаминизированное питание, длительные прогулки на свежем воздухе.
В развернутом периоде миелолейкоза назначается химиотерапевтическое лечение (бусульфан, митобронитол, гидроксимочевина и др.), при выраженной спленомегалии проводится облучение селезенки. Подобная тактика, хоть и не приводит к полному излечению, но существенно тормозит прогрессирование болезни и позволяет отсрочить наступление бластного криза. Кроме медикаментозной терапии, при хроническом миелоцитарном лейкозе используются процедуры лейкафереза. В ряде случаев излечение достигается с помощью трансплантации костного мозга.
При переходе хронического миелолейкоза в терминальную стадию назначается высокодозная полихимиотерапия. В среднем после установления диагноза больные хроническим миелолейкозом живут 3-5 лет, в отдельных случаях – 10-15 лет. Также проводится цитостатическая терапия (хлорбутин, циклофосфамид), иногда в сочетании со стероидной терапией, облучением лимфоузлов, селезенки, кожи. При значительном увеличении селезенки выполняется спленэктомия. Применяется трансплантация стволовых клеток, однако ее эффективность еще требует подтверждения.

Продолжительность жизни больных хроническим лимфоидным лейкозом может составлять от 2-3 лет (при тяжелых, неуклонно прогрессирующих формах) до 20-25 лет (при относительно благоприятном течении).
Читайте также:
- Лучевая диагностика лекарственного эзофагита
- Посттравматическая артифакия: причины, последствия
- Гастроэнтерология - симптомы и лечение
- Однопросветная трубка для бронхоспирометрии. Преимущества и недостатки однопросветной трубки
- Лечение острой легочной недостаточности. Сердечно-сосудистая недостаточность в трансфузиологии
