Доброкачественная смешанная опухоль поднижнечелюстной железы - лучевая диагностика
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Лучевая диагностика доброкачественной смешанной опухоли поднижнечелюстной железы
а) Терминология:
• Синоним: плеоморфная аденома
б) Визуализация:
• Опухоль размером 1-4 см, приводящая к фокальному или диффузному увеличению поднижнечелюстной железы (ПНЖ)
• Маленькая опухоль хорошо отграничена
• Большая опухоль имеет более неоднородную дольчатую структуру
• КТ с КУ: ± кальцинаты, легкое контрастное усиление
• МРТ: лучше позволяет оценить неоднородность структуры
• ПЭТ/КТ: обычно интенсивное накопление ФДГ
• УЗИ: хорошо отграниченное гипоэхогенное образование
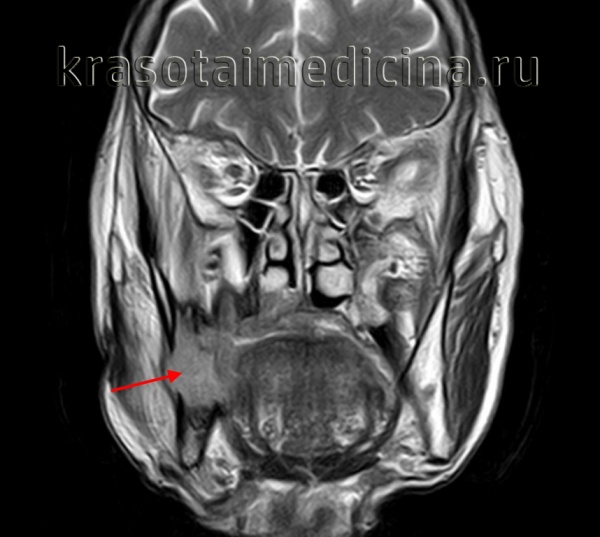
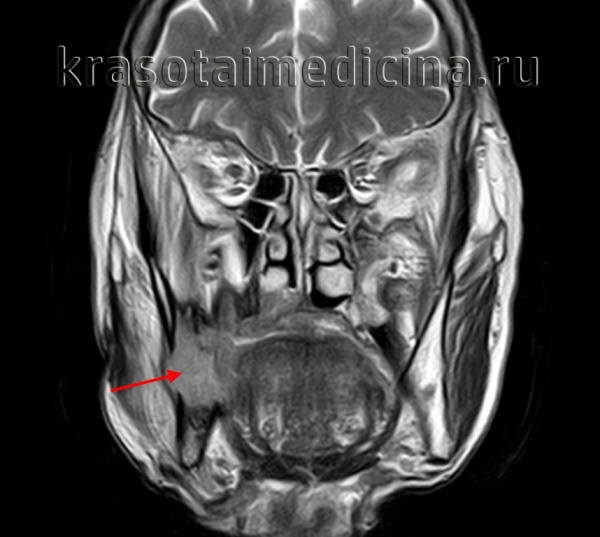
(Слева) На аксиальной КТ с КУ определяется очаговое гиподенсное образование. обусловливающее увеличение правой под нижнечелюстной железы (ПНЖ). Образование хорошо отграничено, что является признаком доброкачественности, но, тем не менее, требует патоморфологического подтверждения.
(Справа) На аксиальной КТ с КУ у другого пациента определяется неравномерное диффузное увеличение правой ПНЖ. Очаговое обызвествление с внутренней стороны позволяет заподозрить ДСО. Томография не позволяет различить злокачественную и доброкачественную опухоль за исключением случаев с явными признаками инвазии или лимфаденопатии. (Слева) На аксиальной МРТ (Т2 ВИ) у молодой женщины с пальпируемым образованием в поднижнечелюстной области в левой ПНЖ визуализируется хорошо отграниченная опухоль овальной формы с гиперинтенсивным сигналом. Признаки распространения опухоли за пределы ПНЖ отсутствуют.
(Справа) На цветовой допплеровской сонограмме у этой же пациентки в левой ПНЖ визуализируется хорошо отграниченное солидное образование, деформирующее наружный контур железы. В образовании не определяются кальцинаты или кистозные изменения, присутствует периферический и внутренний кровоток.
в) Дифференциальная диагностика:
• Поднижнечелюстной сиаладенит
• Мукоцеле поднижнечелюстной железы
• Рак поднижнечелюстной железы
• Реактивные лимфоузлы
• Плоскоклеточный рак лимфоузлов поднижнечелюстного пространства (ПНП)
г) Патология:
• Эпителиальный, миоэпителиальный, стромальный компоненты
• Образование заключено в фиброзную капсулу или хорошо отграничено
д) Клинические особенности:
• Доброкачественная смешанная опухоль - самое частое образование ПНЖ
• Медленно растущая, безболезненная опухоль ПНЖ
• В отсутствие лечения в 10-25% происходит злокачественное перерождение
• Ключевой момент: тотальная эксцизия интактной железы и опухоли
е) Диагностическая памятка:
• Если опухоль не обнаруживается на КТ с КУ, рекомендуется УЗИ или МРТ
• Остерегайтесь плохо различимых или скрытых опухолей ПНЖ
• Хорошо отграниченное или обызвествленное образование в ПНЖ, скорее всего, является доброкачественным; тем не менее, заключительный диагноз устанавливается только при патоморфологическом исследовании
Доброкачественная смешанная опухоль поднижнечелюстной железы - лучевая диагностика
а) Терминология:
1. Аббревиатуры:
• Доброкачественная смешанная опухоль (ДСО) поднижнечелюстной железы (ПНЖ)
2. Синоним:
• Плеоморфная аденома
3. Определение:
• Доброкачественная первичная опухоль слюнной железы с неоднородной структурой
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Очаговая или диффузно неоднородная опухоль в увеличенной ПНЖ ± кальцинаты
• Локализация:
о Поднижнечелюстное пространство (ПНП)
• Размер:
о Варьирует: 1-4 см
• Морфология:
о Маленькая опухоль: овоидной формы, хорошо отграниченная
о Большая опухоль: дольчатая, неоднородной структуры ± кальцинаты
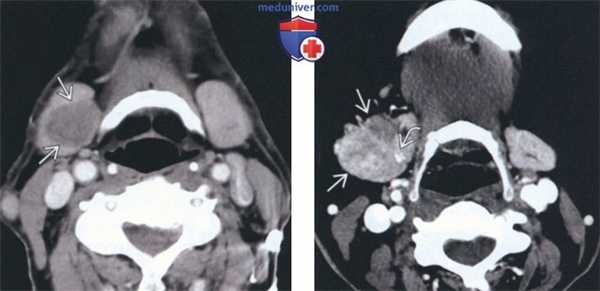
(Слева) На аксиальной КТ с КУ определяется очаговое гиподенсное образование. обусловливающее увеличение правой под нижнечелюстной железы (ПНЖ). Образование хорошо отграничено, что является признаком доброкачественности, но, тем не менее, требует патоморфологического подтверждения.
(Справа) На аксиальной КТ с КУ у другого пациента определяется неравномерное диффузное увеличение правой ПНЖ. Очаговое обызвествление с внутренней стороны позволяет заподозрить ДСО. Томография не позволяет различить злокачественную и доброкачественную опухоль за исключением случаев с явными признаками инвазии или лимфаденопатии.
2. КТ при доброкачественной смешанной опухоли поднижнечелюстной железы:
• КТ с КУ:
о Маленькая опухоль обычно имеет четкие контуры; может деформировать наружный контур
о Большая опухоль имеет неоднородную плотность и структуру о ± кальцинаты, кистозные изменения в опухолях большего размера
о Легкое или умеренное контрастное усиление
3. МРТ при доброкачественной смешанной опухоли поднижнечелюстной железы:
• Изменения преимущественно обусловлены размером ДСО:
о Маленькая опухоль: гипо- (Т1), гипер- (Т2) интенсивный сигнал, равномерное контрастирование
о Большая опухоль: более неоднородная, с очаговыми зонами гиперинтенсивного (Т2) сигнала, выпадением сигнала в кальцинатах
о ± капсула с сигналом низкой интенсивности (Т2)
о Контрастное усиление большой ДСО менее равномерное
4. УЗИ при доброкачественной смешанной опухоли поднижнечелюстной железы:
• Серошкальное УЗИ:
о Хорошо отграниченная солидная опухоль в железе
о В больших опухолях могут обнаруживаться кисты, кальцинаты
5. Сцинтиграфия:
• Выраженная фиксация ФДГ на ПЭТ/КТ
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с КУ или МРТ; тем не менее, учитывайте, что опухоли ПНЖ могут быть плохо различимыми или не обнаруживаться на КТ с КУ
о УЗИ лучше всего подходит для оценки ПНЖ
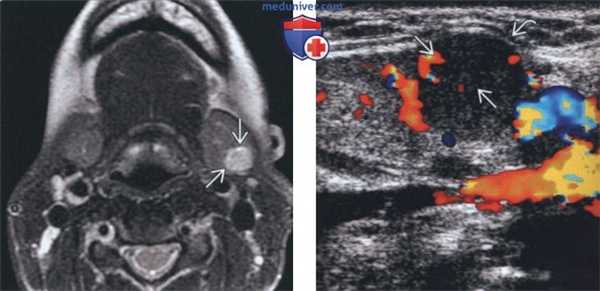
(Слева) На аксиальной МРТ (Т2 ВИ) у молодой женщины с пальпируемым образованием в поднижнечелюстной области в левой ПНЖ визуализируется хорошо отграниченная опухоль овальной формы с гиперинтенсивным сигналом. Признаки распространения опухоли за пределы ПНЖ отсутствуют.
(Справа) На цветовой допплеровской сонограмме у этой же пациентки в левой ПНЖ визуализируется хорошо отграниченное солидное образование, деформирующее наружный контур железы. В образовании не определяются кальцинаты или кистозные изменения, присутствует периферический и внутренний кровоток.
в) Дифференциальная диагностика доброкачественной смешанной опухоли поднижнечелюстной железы:
1. Поднижнечелюстной сиаладенит:
• Острый: увеличение железы и ее тотальное контрастирование
• Хронический: атрофия железы с минимальным контрастированием
2. Мукоцеле поднижнечелюстной железы:
• Скопление жидкости в ПНЖ
3. Рак поднижнечелюстной железы:
• Контрастирующаяся инвазивная опухоль ПНЖ
4. Реактивные лимфоузлы:
• Овоидное образование, отделенное от ПНЖ жировой пластинкой
5. ПКР лимфоузлов в поднижнечелюстном пространстве:
• Опухоль лимфоузла, лежащая отдельно от ПНЖ, ± некроз
г) Патология:
1. Макроскопические и хирургические особенности:
• Опухоль окружена фиброзной капсулой или хорошо отграничена
2. Микроскопия:
• Перемежающиеся эпителиальные, миоэпителиальные, стромальные клетки:
о Обызвествление, гиалинизация, редко окостенение
д) Клинические особенности:
1. Проявления:
• Наиболее типичные признаки/симптомы:
о Медленно растущая, безболезненная опухоль
2. Демография:
• Возраст:
о Наиболее часто обнаруживается у пациентов > 40 лет
• Эпидемиология:
о ДСО-самая частая опухоль ПНЖ
3. Течение и прогноз:
• В отсутствие лечения злокачественное перерождение в 10-25%
4. Лечение:
• Тотальная эксцизия интактной железы и опухоли
• Хирургическое рассечение капсулы ДСО приводит к распространению опухоли:
о Обусловливает мультифокальный рецидив и усложняет операцию
е) Диагностическая памятка:
1. Следует учесть:
• Тонкоигольная аспирация выполняется с переменным успехом:
о Часто возникают ошибки, связанные со взятием материала и интерпретацией результатов
2. Советы интерпретации изображений:
• При наличии опухоли в поднижнечелюстной области:
о Укажите, находится ли опухоль в ПНЖ или вне ее
о ДСО часто хорошо отграничена; тем не менее, может характеризоваться низкой степенью злокачественности
о Если опухоль не обнаруживается на КТ с КУ, рекомендуется УЗИ или МРТ:
- Остерегайтесь плохо различимых или скрытых опухолей ПНЖ
3. Заключение:
• Хорошо отграниченная опухоль в железе, скорее всего, является доброкачественной; тем не менее, окончательный диагноз устанавливается при патоморфологическом исследовании:
о Аналогично, кальцинаты свидетельствуют о ДСО, но могут обнаруживаться и в злокачественной смешанной опухоли
ж) Список использованной литературы:
1. Knight J et al: Metastasising pleomorphic adenoma of the submandibular salivary gland presenting with spinal cord compression: case report and review of cases with CNS involvement. BrJ Neurosurg. 1-3, 2016
1. Аббревиатура:
• Доброкачественная смешанная опухоль (ДСО) поднижнечелюстной железы (ПНЖ)
2. Синоним:
• Плеоморфная аденома (ПА)
3. Определение:
• Доброкачественная неоднородная первичная опухоль слюнных желез
1. Общая характеристика:
• Лучший диагностический критерий:
о Увеличенная поднижнечелюстная железа с локальным или диффузным неоднородным сигналом ± кальцификаты
• Локализация:
о Поднижнечелюстное пространство
• Размер:
о Вариабелен: 1-4 см
• Морфология:
о Мелкая опухоль: овоидное образование железы с четкими контурами
о Крупная опухоль: дольчатое неоднородное образование ± кальцификаты
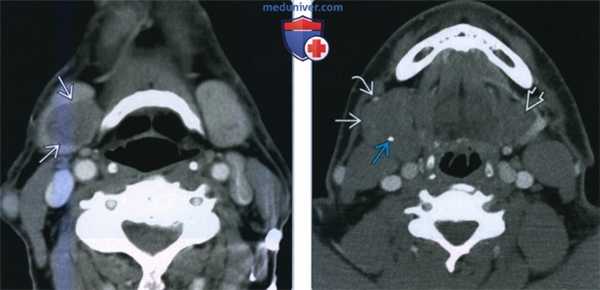
(Слева) КТ с КУ, аксиальная проекция. Локальное образование низкой плотности, происходящее из правой поднижнечелюстной железы. Образование имеет четкие контуры, что говорит о его доброкачественной природе. Для точного подтверждения диагноза требуется биопсия.
(Справа) КТ с КУ. По сравнению с левой железой, правая значительно увеличена в размерах. Смещение передней лицевой вены В говорит в пользу внутрижелезистого расположения опухоли. Из-за изоденсной структуры доброкачественная смешанная опухоль была практически не видна: подозрительными были асимметрия желез и наличие кальцификатов.
2. КТ при доброкачественной смешанной опухоли поднижнечелюстной железы:
• КТ с КУ:
о Мелкие образования обычно имеют четкий контур; могут деформировать соседние структуры
о Плотность и структура крупной опухоли обычно неоднородны
о Изоденсные опухоли иногда невозможно отличить от железы:
- Асимметрия железы является признаком наличия опухоли
- Визуализация улучшается при двухфазной КТ с КУ
о Иногда имеются кальцификаты, в крупных аденомах возможны участки кистозного перерождения
3. МРТ при доброкачественной смешанной опухоли поднижнечелюстной железы:
• Вид зависит от размера ДСО:
о Мелкая опухоль: сигнал гипоинтенсивный на Т1, гиперинтенсивный на Т2, контраст накапливает равномерно
о Крупная опухоль: сигнал более неоднородный, локальные участки очень низкой интенсивности на Т2, участки выпадения сигнала при наличии кальцификатов
о «Капсула» низкой интенсивности на Т2
4. УЗИ при доброкачественной смешанной опухоли поднижнечелюстной железы:
• Серошкальное УЗИ:
о Солидное образование с четкими контурами в толще железы
о В крупных опухолях могут иметься кисты, кальцификаты
5. Сцинтиграфия:
• Выраженный захват ФДГ на ПЭТ/КТ выглядит как злокачественная опухоль
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о МР > КТ с КУ (некоторые опухоли при КТ видны плохо)
о УЗИ позволяет оценить состояние ПНЖ
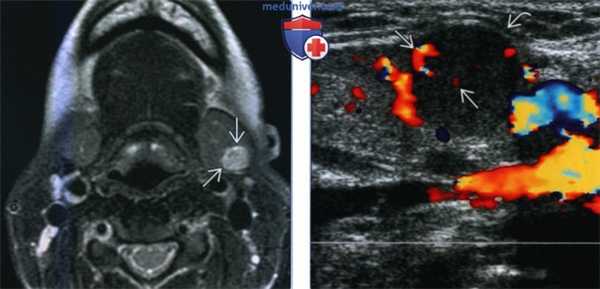
(Слева) МРТ Т2ВИ, аксиальная проекция, молодая пациентка с пальпируемым образованием в поднижнечелюстной области. В левой поднижнечелюстной железе видно гиперинтенсивное образование овальной формы. Признаков распространения за пределы железы нет.
(Справа) Допплеровское УЗИ, продольная косая проекция, эта же пациентка. Солидное образование с четкими контурами в левой поднижнечелюстной железе. Контуры железы деформированы. Кальцификатов или кист в толще железы нет. На периферии и в центре опухоли кровоток сохранен.
1. Сиаладенит:
• Острый: увеличенная железа, накапливающая контраст:
о Возможно обнаружение предрасполагающих факторов, сиалолитиаза и сиалэктаза
• Хронический: атрофия железы с минимальным накоплением контраста
2. Мукоцеле:
• Скопление жидкости в ПНЖ
3. Рак:
• Накапливающее контраст инвазивное новообразование, происходящее от железы
4. Реактивный лимфаденит:
• Округлое образование, отделенное от железы прослойкой жировой клетчатки
• Узлы отделены от железы передней лицевой веной
5. Хронический склерозирующий сиаладенит (опухоль Кюттнера):
• Воспалительная этиология, напоминает опухоль
• Некоторые случаи связаны с IgG4-ассоциированной болезнью
г) Патология. Микроскопия:
• Эпителиальные, миоэпителиальные и стромальные компоненты:
о Кальцификаты, гиалинизация, в редких случаях оссификация
1. Проявления:
• Типичные признаки/симптомы:
о Безболезненное образование поднижнечелюстного пространства с медленным ростом
2. Демография:
• Возраст:
о Чаще после 40 лет
• Эпидемиология:
о ДСО Наиболее распространенная опухоль ПНЖ
3. Течение и прогноз:
• Без лечения 5-25% малигнизируются
• Обычно через 15-20 лет после постановки диагноза
4. Лечение:
• Полное удаление железы и опухоли
• При разрыве капсулы происходит обсеменение операционного поля
• Возникают множественные рецидивы, справится с которыми сложно
1. Следует учесть:
• Тонкоигольная биопсия дает различные результаты:
о Частые ошибки при заборе материала и интерпретации результатов
2. Советы по интерпретации изображений:
• Если у пациента имеется пальпируемое образование поднижнечелюстной области:
о Следует определить, относится ли оно к самой железе, либо располагается вне ее (узел)
о Если при КТ с контрастированием опухоль не обнаружена, необходимо рекомендовать выполнение МРТ или УЗИ
ж) Список использованной литературы:
1. Kashiwagi N et al.: Conventional MRI findings for predicting submandibular pleomorphic adenoma. Acta Radiol. 54(5):511-5, 2013
2. Kei PL et al.: CT "invisible" lesion of the major salivary glands a diagnostic pitfall of contrast-enhanced CT. Clin Radiol. 64(7):744-6, 2009
- Вернуться в оглавление раздела "Лучевая медицина"
Редактор: Искандер Милевски. Дата публикации: 26.1.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Опухоли слюнных желёз
Опухоли слюнных желез – различные по своему морфологическому строению новообразования малых и больших слюнных желез. Доброкачественные опухоли слюнных желез развиваются медленно и практически не дают клинических проявлений; злокачественные новообразования отличаются быстрым ростом и метастазированием, вызывают боли, изъязвление кожи над опухолью, паралич лицевой мускулатуры. Диагностика опухолей слюнных желез включает УЗИ, сиалографию, сиалосцинтиграфию, биопсию слюнных желез с цитологическим и морфологическим исследованием. Опухоли слюнных желез подлежат лечению хирургическим путем или комбинированному лечению.
Общие сведения
Опухоли слюнных желез – доброкачественные, промежуточные и злокачественные новообразования, исходящие из малых или больших (околоушных, подчелюстных, подъязычных) слюнных желез или вторично поражающие их. Среди опухолевых процессов различных органов на долю опухолей слюнных желез приходится 0,5-1,5%. Опухоли слюнных желез могут развиваться в любом возрасте, однако наиболее часто возникают в возрасте 40-60 лет, в два раза чаще у женщин. Склонность опухолей слюнных желез к малигнизации, местному рецидивированию и метастазированию обусловливают интерес к ним не только со стороны хирургической стоматологии, но и онкологии.
Причины опухолей слюнных желез
Как и в случае с новообразованиями других локализаций, рассматривается этиологическая роль генных мутаций, гормональных факторов, неблагополучных воздействий внешней среды (чрезмерного ультрафиолетового облучения, частых рентгенологических исследований области головы и шеи, предшествующей терапии радиоактивным йодом по поводу гипертиреоза и пр.), курения. Высказывается мнение о возможных алиментарных факторах риска (высоком содержании холестерина в пище, недостатке витаминов, свежих овощей и фруктов в рационе и пр.).
Принято считать, что к группам профессионального риска по развитию злокачественных опухолей слюнных желез относятся работники деревообрабатывающей, металлургической, химической промышленности, парикмахерских и салонов красоты; производств, связанных с воздействием цементной пыли, керосина, компонентов никеля, свинца, хрома, кремния, асбеста и пр.
Классификация
На основании клинико-морфологических показателей все опухоли слюнных желез делятся на три группы: доброкачественные, местно-деструирующие и злокачественные. Группу доброкачественных опухолей слюнных желез составляют эпителиальные (аденолимфомы, аденомы, смешанные опухоли) и неэпителиальные (хондромы, гемангиомы, невриномы, фибромы, липомы) соединительнотканные новообразования.
Местнодеструирующие (промежуточные) опухоли слюнных желез представлены цилиндромами, ацинозноклеточными и мукоэпителиальными опухолями. К числу злокачественных опухолей слюнных желез относятся эпителиальные (карциномы), неэпителиальные (саркомы), малигнизированные и метастатические (вторичные).
Для стадирования рака больших слюнных желез используется следующая классификация по системе TNM.
- Т0 – опухоль слюнной железы не выявляется
- Т1 – опухоль диаметром до 2 см не распространяется за пределы слюнной железы
- Т2 - опухоль диаметром до 4 см не распространяется за пределы слюнной железы
- ТЗ - опухоль диаметром от 4 до 6 см не распространяется за пределы слюнной железы либо распространяется за пределы слюнной железы без поражения лицевого нерва
- Т4 - опухоль слюнной железы диаметром более 6 см либо меньшего размера, но с распространением на основание черепа, лицевой нерв.
- N0 – отсутствие метастазов в регионарные лимфоузлы
- N1 – метастатическое поражение одного лимфоузла диаметром до 3 см
- N2 – метастатическое поражение одного или нескольких лимфоузлов диаметром 3-6 см
- N3 – метастатическое поражение одного или нескольких лимфоузлов диаметром более 6 см
- М0 – отсутствие отдаленных метастазов
- M1 – наличие отдаленных метастазов.
Симптомы опухолей слюнных желез
Доброкачественные опухоли слюнных желез
Наиболее частым представителем этой группы является смешанная опухоль слюнной железы или полиморфная аденома. Ее типичной локализацией служат околоушная, реже - подъязычная или поднижнечелюстная железа, малые слюнные железы щечной области. Опухоль растет медленно (многие годы), при этом может достигать значительных размеров и вызывать асимметрию лица. Полиморфная аденома не причиняет болевых ощущений, не вызывает пареза лицевого нерва. После удаления смешанная опухоль слюнной железы может рецидивировать; в 6% случаев возможна малигнизация.
Мономорфная аденома – доброкачественная эпителиальная опухоль слюнной железы; чаще развивается в выводных протоках желез. Клиническое течение аналогично полиморфной аденоме; диагноз обычно устанавливается после гистологического исследования удаленного новообразования. Характерной особенностью аденолимфомы является преимущественное поражение околоушной слюнной железы с непременным развитием ее реактивного воспаления.
Доброкачественные соединительнотканные опухоли слюнных желез встречаются реже эпителиальных. В детском возрасте среди них преобладают ангиомы (лимфангиомы, гемангиомы); невриномы и липомы могут возникать в любом возрасте. Неврогенные опухоли чаще возникают в околоушной слюнной железе, исходя из ветвей лицевого нерва. По клинико-морфологическим признакам ничем не отличаются от аналогичных опухолей других локализаций. Опухоли, прилежащие к глоточному отростку околоушной слюнной железы, могут вызывать дисфагию, оталгию, тризм.
Промежуточные опухоли слюнных желез
Цилиндромы, мукоэпидермоидные (мукоэпителиальные) и ацинозноклеточные опухоли слюнных желез характеризуются инфильтративным, местно-деструирующим ростом, поэтому относятся к новообразованиям промежуточного типа. Цилиндромы поражают преимущественно малые слюнные железы; другие опухоли - околоушные железы.
Обычно развиваются медленно, однако при определенных условиях приобретают все черты злокачественных опухолей – быстрый инвазивный рост, склонность к рецидивам, метастазирование в легкие и кости.
Злокачественные опухоли слюнных желез
Могут возникать как первично, так и в результате малигнизации доброкачественных и промежуточных опухолей слюнных желез.
Карциномы и саркомы слюнных желез быстро увеличиваются в размерах, инфильтрируют окружающие мягкие ткани (кожу, слизистую оболочку, мышцы). Кожа над опухолью может быть гиперемирована и изъязвлена. Характерными признаками являются боли, парез лицевого нерва, контрактуры жевательных мышц, увеличение регионарных лимфоузлов, наличие отдаленных метастазов.
Диагностика
Основу диагностики опухолей слюнных желез составляет комплекс клинических и инструментальных данных. При первичном осмотре пациента стоматологом или онкологом производится анализ жалоб, осмотр лица и полости рта, пальпация слюнных желез и лимфатических узлов. При этом особое внимание обращается на локализацию, форму, консистенцию, размеры, контуры, болезненность опухоли слюнных желез, амплитуду открывания рта, заинтересованность лицевого нерва.
Для распознавания опухолевых и неопухолевых поражений слюнных желез проводится дополнительная инструментальная диагностика – рентгенография черепа, УЗИ слюнных желез, сиалография, сиалосцинтиграфия. Наиболее достоверным методом верификации доброкачественных, промежуточных и злокачественных опухолей слюнных желез является морфологическая диагностика – пункция и цитологическое исследование мазка, биопсия слюнных желез и гистологическое исследование материала.
С целью уточнения стадии злокачественного процесса могут потребоваться КТ слюнных желез, УЗИ лимфатических узлов, рентгенография органов грудной клетки и др. Дифференциальная диагностика опухолей слюнных желез проводится с лимфаденитом, кистами слюнных желез, сиалолитиазом.
Лечение опухолей слюнных желез
Доброкачественные опухоли слюнных желез подлежат обязательному удалению. Объем оперативного вмешательства определяется локализацией новообразования и может включать энуклеацию опухоли, субтотальную резекцию или экстирпацию железы вместе с опухолью. При этом обязательно проведение интраоперационного гистологического исследования для решения вопроса о характере образования и адекватности объема операции.
Удаление опухолей околоушных слюнных желез связано с опасностью повреждения лицевого нерва, поэтому требует тщательного визуального контроля. Послеоперационными осложнениями могут служить парез или паралич мимических мышц, образование послеоперационных слюнных свищей.
При раке слюнных желез в большинстве случаев показано комбинированное лечение – предоперационная лучевая терапия с последующим хирургическим лечением в объеме субтотальной резекции или экстирпации слюнных желез с лимфаденэктомией и фасциально-футлярным иссечением клетчатки шеи. Химиотерапия при злокачественных опухолях слюнных желез не находит широкого применения ввиду своей малой эффективности.
Прогноз
Хирургическое лечение доброкачественных опухолей слюнных желез дает хорошие отдаленные результаты. Частота рецидивов составляет от 1,5 до 35%. Течение злокачественных опухолей слюнных желез неблагоприятное. Полное излечение достигается в 20-25% случаев; рецидивы возникают у 45% пациентов; метастазы выявляются почти в половине случаев. Наиболее агрессивное течение отмечается при раке подчелюстных желез.
Опухоли челюстей
Опухоли челюстей - новообразования челюстных костей, исходящие непосредственно из костной ткани или структур одонтогенного аппарата. Опухоли челюстей могут проявлять себя клинически болевым синдромом, деформацией кости, асимметрией лица, смещением и подвижностью зубов, нарушением функции ВНЧС и глотания, нередко - прорастанием в полость носа, верхнечелюстную пазуху, орбиту и т. д. Диагностика опухолей челюстей предполагает рентгенологическое обследование, КТ, сцинтиграфию; при необходимости консультации окулиста, отоларинголога, риноскопию. Лечение доброкачественных опухолей челюстей - только хирургическое (выскабливание, резекция фрагмента челюсти, удаление зубов); злокачественных – комбинированное (лучевая терапия и операция).
МКБ-10
Опухоли челюстей - остеогенные и неостеогенные, доброкачественные и злокачественные новообразования челюстных костей. На долю опухолей челюстно-лицевой области приходится около 15% всех заболеваний в стоматологии. Опухоли челюстей могут возникать в любом возрасте, в т. ч. довольно часто они встречаются у детей. Опухоли челюстей разнообразны по своему гистогенезу и могут развиваться из костной и соединительной ткани, костного мозга, тканей зубного зачатка, околочелюстных мягких тканей.
По мере своего роста опухоли челюстей вызывают значительные функциональные нарушения и эстетические дефекты. Лечение опухолей челюстей представляет собой технически непростую задачу, требующую объединения усилий специалистов в области челюстно-лицевой хирургии, отоларингологии, офтальмологии, нейрохирургии.
Причины
Вопрос о причинности возникновения опухолей челюстей находится в процессе изучения. На сегодняшний день доказана связь опухолевого процесса со следующими состояниями:
- одномоментной или хронической травмой (ушибом челюсти, повреждением слизистой оболочки полости рта разрушенными кариесом зубами, зубным камнем, краями пломб, некорректно подогнанными коронками и протезами и пр.)
- длительно текущими воспалительными процессами (хроническим периодонтитом, остеомиелитом челюсти, актиномикозом, синуситами и т. д.)
- не исключается вероятность развития опухолей челюсти на фоне инородных тел верхнечелюстной пазухи: пломбировочного материала, корней зубов и пр.
- воздействием неблагоприятных физических и химических факторов (ионизирующего излучения, радиойодтерапии, курения и пр.).
Вторичные злокачественные опухоли челюстей могут являться метастазами рака молочной железы, предстательной железы, щитовидной железы, почки, результатом местного распространения рака языка и др. Рак челюсти может развиваться на фоне предраковых процессов – лейкоплакии полости рта, доброкачественных опухолей полости рта (папиллом), лейкокератоза и т. п.
Среди опухолей челюстей различают одонтогенные (органоспецифические) новообразования, связанные с зубообразующими тканями, и неодонтогенные (органонеспецифические), связанные с костью. Одонтогенные опухоли челюстей, в свою очередь, могут быть доброкачественными и злокачественными; эпителиальными, мезенхимальными и смешанными (эпителиально-мезенхимальными).
- Доброкачественные одонтогенные опухоли челюстей представлены амелобластомой, обызвествленной (кальцифицирующейся) эпителиальной одонтогенной опухолью, дентиномой, аденоамелобластомой, амелобластической фибромой, одонтомой, одонтогенной фибромой, миксомой, цементомой, меланоамелобластомой и др.
- Злокачественные одонтогенные опухоли челюстей включают одонтогенный рак и одонтогенную саркому. К остеогенным опухолям челюстей относятся костеобразующие (остеомы, остеобластомы), хрящеобразующие (хондромы), соединительнотканные (фибромы), сосудистые (гемангиомы), костно-мозговые, гладкомышечные и др.
Симптомы опухолей челюстей
Доброкачественные одонтогенные опухоли челюстей
Амелобластома – наиболее частая одонтогенная опухоль челюстей, склонная к инвазивному, местно-деструирующему росту. Поражает преимущественно нижнюю челюсть в области ее тела, угла или ветви. Развивается внутрикостно, может прорастать в мягкие ткани дна полости рта и десны. Чаще проявляется в возрасте 20-40 лет.
В начальном периоде амелобластома протекает бессимптомно, однако по мере увеличения размеров опухоли возникает деформация челюсти, асимметрия лица. Зубы в области поражения часто становятся подвижными и смещаются, может отмечаться зубная боль. Опухоль верхней челюсти может прорастать в полость носа, гайморову пазуху, орбиту; деформировать твердое нёбо и альвеолярный отросток. Нередки случаи нагноения, рецидивирования и малигнизации амелобластомы. Клиническое течение таких опухолей челюсти, как амелобластическая фиброма и одонтоамелобластома, напоминает амелобластому.
Одонтома чаще возникает у детей в возрасте до 15 лет. Обычно опухоли имеют небольшие размеры, протекают бессимптомно, однако могут вызывать задержку прорезывания постоянных зубов, диастемы и тремы. Опухоли большой величины могут приводить к деформации челюсти, образованию свищей.
Одонтогенная фиброма развивается из соединительной ткани зубного зачатка; чаще возникает в детском возрасте. Рост опухоли медленный; локализация – на верхней или нижней челюсти. Одонтогенная фиброма обычно бессимптомна; в некоторых случаях могут отмечаться ноющие боли, ретенция зубов, воспалительные явления в области опухоли.
Цементома – доброкачественная опухоль челюсти, практически всегда спаянная с корнем зуба. Чаще развивается в области премоляров или моляров нижней челюсти. Протекает бессимптомно или с нерезко выраженной болезненностью при пальпации. Изредка встречается множественная гигантская цементома, которая может являться наследственным заболеванием.
Доброкачественные неодонтогенные опухоли челюстей
Остеома может иметь внутрикостный или поверхностный (экзофитный) рост. Опухоль может распространяться в верхнечелюстную пазуху, полость носа, глазницу; препятствовать припасовке зубных протезов. Остеомы нижнечелюстной локализации вызывают боль, асимметрию нижней части лица, нарушение подвижности челюсти; верхнечелюстной локализации – нарушения носового дыхания, экзофтальм, диплопию и другие нарушения.
Остеоид-остеома сопровождается интенсивным болевым синдромом, обостряющимся по ночам, во время приема пищи; асимметрией лица. При осмотре полости рта определяется выбухание кости (чаще в области премоляров и моляров нижней челюсти), гиперемия слизистой оболочки.
Остеобластокластома (гигантоклеточная опухоль челюсти) преимущественно встречается в молодом возрасте (до 20 лет). Развитие клинической картины характеризуется нарастанием боли в челюсти, асимметрии лица и подвижности зубов. Ткани над опухолью изъязвляются; образуются свищи; отмечается повышение температуры тела. Истончение кортикального слоя приводит к возникновению патологических переломов нижней челюсти.
Гемангиома челюсти сравнительно редко бывает изолированной и в большинстве случаев сочетается с гемангиомой мягких тканей лица и полости рта. Сосудистые опухоли челюстей проявляются повышенной кровоточивостью десен, кровотечениями из корневых каналов при лечении пульпита или периодонтита, из лунки при удалении зуба и пр. При осмотре может выявляться флюктуация, расшатанность зубов, синюшность слизистой оболочки.
Злокачественные опухоли челюстей
Злокачественные опухоли челюстей встречаются в 3-4 раза реже доброкачественных. При раке челюсти рано возникают боли, имеющие иррадиирующий характер, подвижность и выпадение зубов, возможны патологические переломы челюсти. Злокачественные опухоли челюстей разрушают костную ткань; прорастают околоушные и поднижнечелюстные железы, жевательные мышцы; метастазируют в шейные и поднижнечелюстные лимфоузлы.
Карцинома верхней челюсти может прорастать в глазницу, полость носа или решетчатый лабиринт. В этом случае отмечаются рецидивирующие носовые кровотечения, односторонний гнойный ринит, затруднение носового дыхания, головные боли, слезотечение, экзофтальм, диплопия, хемоз. При вовлечении ветвей тройничного нерва беспокоят оталгии.
Злокачественные опухоли нижней челюсти рано инфильтрируют мягкие ткани дна полости рта и щек, изъязвляются, кровоточат. Вследствие контрактур крыловидной и жевательной мышц затрудняется смыкание и размыкание зубов. Остеогенные саркомы отличаются стремительным ростом, быстро прогрессирующей инфильтрацией мягких тканей, асимметрией лица, нестерпимой болью, ранним метастазированием в легкие и другие органы.
В большинстве случаев опухоли челюстей диагностируются уже в поздних стадиях, что объясняется неспецифичностью симптоматики или бессимптомным течением, низкой онкологической настороженностью населения и специалистов (стоматологов, отоларингологов и др.). В выявлении опухолей челюстей могут помочь тщательный сбор анамнеза, визуальное и пальпаторное исследование мягких тканей лица и полости рта. Обязательным этапом диагностики является:
- Рентгенологическое обследование. Рентгенография и КТ челюстей, рентгенография и КТ придаточных пазух носа. Определенную диагностическую ценность может представлять сцинтиграфия, термография.
- Биопсия. При обнаружении увеличенных шейных или подчелюстных лимфоузлов выполняется пункционная биопсия лимфатического узла.
- Консультации смежных специалистов. При подозрении на злокачественную опухоль челюсти необходима консультация отоларинголога с проведением риноскопии и фарингоскопии; офтальмолога с комплексным офтальмологическим обследованием.
- Диагностические операции. В ряде случаев приходится прибегать к диагностической гайморотомии или диагностической пункции околоносовой пазухи с последующим цитологическим исследованием промывных вод. Окончательная гистологическая верификация осуществляется с помощью морфологического исследования биоптата.

Лечение опухолей челюстей
Лечение большей части доброкачественных опухолей челюстей – хирургическое. Наиболее оптимальным является удаление новообразования с резекцией челюстной кости в пределах здоровых границ; такой объем вмешательства позволяет предотвратить рецидивы и возможную малигнизацию опухоли. Зубы, прилегающие к опухоли, также часто подлежат экстракции. Возможно удаление некоторых доброкачественных опухолей челюстей, не склонных к рецидивированию, щадящим методом с помощью кюретажа.
При злокачественных опухолях челюстей используется комбинированный метод лечения: гамма-терапия с последующим хирургическим лечением (резекцией или экзартикуляцией челюсти, лимфаденэктомией, экзентерацией глазницы, операцией на околоносовых пазухах и пр.). В запущенных случаях назначается паллиативная лучевая терапия или химиотерапевтическое лечение.
В послеоперационном периоде, особенно после обширных резекций, больным может потребоваться ортопедическое лечение с помощью специальных шин, реконструктивные операции (костная пластика), длительная функциональная реабилитация для восстановления функций жевания, глотания, речи.
При своевременном и радикальном лечении доброкачественных одонтогенных и неодонтогенных опухолей челюстей прогноз для жизни хороший. В случае нерадикально выполненной операции или неправильной оценки характера опухоли есть вероятность рецидива или малигнизации. Течение злокачественных опухолей челюстей крайне неблагоприятное. При раке и саркоме челюсти пятилетняя выживаемость пациентов после комбинированного лечения составляет менее 20%.
Читайте также:
- Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
- Синдром ретиноевой кислоты и его лечение
- Индикаторы экспозиции цифровой (компьютерной) рентгенограммы
- Определения в эмбриологии. Понятие развитие в эмбриологии
- Обзор серонегативных спондилоартропатий
