Дородовый разрыв плодных оболочек
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Деменина Н. К., Ищенко А. И.
ГУ «Институт педиатрии, акушерства и гинекологии НАМН Украины», г. Киев
Разрыв плодных оболочек является одной из наиболее частых и наиболее спорных проблем в акушерстве. Околоплодные воды, играя важную роль в биомеханике родов, имеют большое физиологическое значение для их течения и состояния плода, поскольку создают условия для его свобідного развития и движения, а также защищают растущий от неблагоприятных факторов. Спонтанный разрыв плодных оболочек является нормальным компонентом родов. Преждевременный разрыв плодных оболочек относится к разрыву оболочек до начала родов независимо от гестационного возраста. После того, как произошел разрыв плодного пузыря, роды рекомендуется активировать, когда риск восходящей инфекции перевешивает риск недоношенности. Когда преждевременный разрыв плодных оболочек происходит в сроке родов, родовая деятельность, как правило, наступает спонтанно или активируется в пределах от 12 до 24 часов. Ведение беременности, осложненной преждевременным разрывом плодных оболочек (относится к преждевременному разрыву плодных оболочек в сроке до 37 недель беременности), является более сложным.
Преждевременный разрыв плодных оболочек усложняет от 2% до 20% всех родов и связан с 18% до 20% перинатальной смертности. В этом случае необходима госпитализация в стационар, амниоцентез для исключения внутриутробного инфицирования и дородовое введение кортикостероидов и антибиотиков широкого спектра действия, при необходимости. Несмотря на то, что основным фактором дородового излития околоплодных вод считают инфицирования, вопросы этиологии и патогенеза преждевременного разрыва плодных оболочек остаются недостаточно изученными.
Ключевые слова: преждевременный разрыв плодных оболочек, преждевременные роды, антибиотики, кортикостероиды.
Литература
1. Абрамченко В.В. Фармакотерапия преждевременных родов: 1 т. / В.В. Абрамченко. — Москва: МедЭкспертПресс, Петрозаводск: Изд-во Интел-Тек, 2003. — 448 с.
2. Аналіз смертності та наслідків передчасних пологів: від новонародженої дитини до дорослої людини. Частина 2 серії «Передчасні пологи» // З турботою про жінку. — 2011. — № 3 (24). — С. 26—31.
3. Веропотвелян П.Н. Преждевременное излитие околоплодных вод при недоношенной беременности — что делать? / П.Н. Веропотвелян, Н.П. Веропотвелян, А.Н. Панасенко // Здоровье женщины. — 2012. — № 1 (67). — С. 99.
4. Глуховец Б.И. Восходящее инфицирование фетоплацентарной системы / Б.И. Глуховец. — Москва: МЕДпресс-информ, 2006. — 240 с.
6. Кулаков В.И. Преждевременные роды / В.И. Кулаков, Л.Е. Мурашко. — Москва: Медицина, 2002. — 176 с.
7. Орджоникидзе Н.В. Эндометрит и раневая инфекция у родильниц. Проблемы и пути их решения / Н.В. Орджоникидзе, Т.А. Федорова, С.Ж. Данелян // Акушерство и гинекология. — 2004. — № 5. — С. 3—5.
8. Патоморфологические особенности плаценты и плодных оболочек у беременных с преждевременным излитием околоплодных вод / А.М. Громова, О.О. Тарановська, В.В. Талаш // Вісник проблем біології і медицини. — 2011. — Вип. 2, Т. 1. — С. 182—184.
9. Радзинский В.Е. Экстраэмбриональные и околоплодные структуры при нормальной и осложненной беременности / В.Е. Радзинский, А.П. Милованов. — М.: Медицинское информационное агентство, 2004. — 393 с.
10. Сидельникова В.М. Привычная потеря беременности / В.М. Сидельникова. — Москва: Триада-Х, 2000. — 304 с.
14. Caughey A.B. Contemporary diagnosis and management of preterm premature rupture of membranes / A.B. Caughey, J.N. Robinson, E.R. Norwitz // Rev. Obstet. Gynecol. — 2008. — Vol. 1. — P. 11—22. PMid:18701929 PMCid:PMC2492588
17. Hosseini M.A. Comparison of fern and evaporation tests for detection of ruptured fetal membranes / M.A. Hosseini, F. Nahidi, Z. Majdfar // East Mediterr Health J. — 2007. — Vol. 13 (1). — P. 197—200. PMid:17546923
22. Park J.S. Noninvasive testing for rupture of the fetal membranes / J.S. Park, S.E. Lee, E.R. Norwitz [et al.]. — Touch Briefings: US Obstetrics and Gynecology, 2007. — Vol. 1. — P. 13—16.
--> --> --> -->Дородовый разрыв плодных оболочек (ДРПО)
Дородовый разрыв плодных оболочек — это истекание амниотической жидкости из пространства вокруг плода в любое время до начала родов.
Часто вскоре после разрыва плодных оболочек начинаются роды.
Если роды не начинаются в течение 6–12 часов, возрастает риск инфицирования женщины и плода.
Если роды не начинаются вскоре после разрыва оболочек, и срок беременности составляет 34 недели и более, а легкие плода развиты, вызывают искусственные роды (индуцируют роды).
Если срок беременности менее 34 недель, и легкие плода недостаточно зрелые, женщину обычно госпитализируют, тщательно наблюдают и назначают ей кортикостероиды, чтобы содействовать процессу созревания легких плода; также назначают антибиотики для лечения и профилактики любых инфекций, которые могут вызвать роды и/или навредить плоду.
Если срок беременности менее 32 недель, женщине могут ввести сульфат магния, чтобы уменьшить риск церебрального паралича.
Когда происходит разрыв плодных оболочек, часто говорят, что «отходят воды». После разрыва плодных оболочек окружающая плод жидкость внутри оболочек (амниотическая жидкость) истекает из влагалища наружу. В этом случае жидкость может истекать как тонкой струйкой, так и сильным потоком. Женщина должна обратиться к врачу или акушерке сразу после разрыва плодных оболочек.
Знаете ли Вы, что.
Беременная женщина должна обратиться к врачу или акушерке немедленно после излития околоплодных вод.
Обычно наполненные жидкостью плодные оболочки, в которых находится плод, разрываются во время родов. Но иногда и при физиологической беременности разрыв плодных оболочек начинается до родов, т. е. дородовый разрыв.
Дородовый разрыв плодных оболочек может произойти незадолго до назначенной даты родов (на 37 неделе или позже, что считается полным сроком) или раньше (разрыв называется преждевременным, если он происходит до 37 недели). В случае преждевременного разрыва роды, вероятнее всего, также будут слишком ранними ( преждевременными Преждевременные роды Роды, которые начинаются до 37 недели беременности, считаются преждевременными. Дети, рожденные преждевременно, могут иметь серьезные проблемы со здоровьем. Диагноз преждевременных родов обычно. Прочитайте дополнительные сведения ).
Вне зависимости от момента дородового разрыва, он увеличивает риск возникновения проблем, в том числе
Инфицирование матки может вызвать повышение температуры, появление обильных или плохо пахнущих выделений из влагалища, а также боль в животе.
проблемы со стороны легких;
кровоизлияние в мозг;
возможно, смертельный исход.
Если срок беременности менее 24 недель, то при разрыве плодных оболочек конечности плода могут быть деформированы.
После разрыва околоплодных оболочек схватки обычно начинаются в течение 24 часов, когда уже наступил срок родов, но могут и не начинаться в течение 4 или больше дней, если разрыв происходит между 32 и 34 неделями беременности.
Диагностика ДРПО
Исследование влагалища и шейки матки в зеркалах
Врач или акушерка с помощью зеркала разводит стенки влагалища и исследуют влагалище и шейку (нижняя часть матки), чтобы подтвердить факт разрыва плодных оболочек и оценить степень раскрытия шейки матки (дилатации).
Если врачи видят истечение амниотической жидкости из влагалища, они полагают, что разрыв плодных оболочек произошел.
Если диагностируется разрыв оболочек до родов, и плод может выжить вне матки, женщину обычно госпитализируют, чтобы можно было определить состояние плода.
Лечение ДРПО
При сроке беременности 34 недели или более, как правило, роды вызываются искусственно (индукция родов)
При сроке беременности менее 34 недель обычно назначается покой, тщательное наблюдение, обычно в условиях стационара, антибиотики и иногда кортикостероиды
При сроке беременности менее 32 недель обычно назначается сульфат магния для профилактики внутримозгового кровотечения и проблем, связанных с развитием головного мозга новорожденного
Врачи должны сопоставлять риск инфекции в матки и у плода в случае отсрочки родов с проблемами, которые могут возникать у незрелого новорожденного. Обычно врач или сертифицированная акушерка делают следующее:
Если срок беременности менее 34 недель, женщину тщательно наблюдают в условиях стационара на предмет наличия признаков инфекции или родовой деятельности.
Иногда врачи проводят анализ образца амниотической жидкости, чтобы определить, какова степень зрелости легких плода. Образец может быть взят из влагалища женщины или путем амниоцентеза Амниоцентез Пренатальное диагностическое обследование включает обследование плода до рождения (пренатально) с целью идентификации у него определенных отклонений, включающих наследственные или спонтанные. Прочитайте дополнительные сведения . При амниоцентезе, врач вводит иглу через брюшную стенку в амниотическую полость и забирает образец из окружающих плод оболочек
Если плод находится в состоянии тяжелого дистресса или матка инфицирована, обычно проводится индукция родов и ребенок рождается независимо от срока беременности.
Если роды необходимо отложить
Если срок беременности менее 34 недель, роды откладываются. Женщине рекомендуют отдых и максимальное ограничение активности. Женщина может быть госпитализирована, чтобы обеспечить возможность тщательного наблюдения за ней. Ее артериальное давление, температуру ее тела и частоту пульса обычно измеряют не менее 3 раз в день. Повышение температуры тела или частоты пульса может быть ранним признаком инфекции. В случае развития инфекции роды стимулируют, и рождается ребенок.
После подтверждения разрыва околоплодных вод женщине вводят антибиотик. Обычно антибиотики (такие, как эритромицин, ампициллин и амоксициллин) вводят внутривенно, затем несколько дней перорально. Антибиотики позволяют отложить начало родов за счет излечения инфекций, которые могут индуцировать роды, а также снижают риск инфекции у новорожденного.
Если разрыв плодных оболочек происходит в срок с 24-й до 34-й недели беременности, применяют кортикостероиды, которые способствуют созреванию легких плода.
После разрыва плодных оболочек врачи также могут назначить женщинам кортикостероиды
Между 34 и 37 неделями беременности, если у женщин наблюдается риск преждевременных родов, но они не получали кортикостероиды ранее во время беременности
Начиная с 23 недель беременности, если у женщин есть риск преждевременных родов в течение 7 дней
Если срок беременности менее 32 недель, женщине могут начать внутривенную инфузию сульфата магния. Этот препарат, вероятно, значительно снижает риск внутримозговых кровотечений у новорожденных, а также проблем, связанных с развитием головного мозга новорожденного, таких как церебральный паралич.
ПРИМЕЧАНИЕ: Это — пользовательская версия ВРАЧИ: Нажмите здесь, чтобы перейти к профессиональной версии
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Предродовой разрыв плодных оболочек (ПРПО)
Преждевременный разрыв плодных оболочек - это утечка амниотической жидкости до начала родовой деятельности. Диагноз ставится на основе клинических данных. Родоразрешение рекомендуется при сроке гестации ≥ 34 недель и обычно показано независимо от срока гестации в целях предотвращения инфицирования или ухудшения состояния плода.
Преждевременный разрыв плодных оболочек (ПРПО) может произойти при доношенной беременности ( ≥ 37 недель) или раньше ( < 37 недель).
ПРПО при недоношенной беременности предрасполагает к преждевременным родам.
ПРПО на любом сроке беременности увеличивает риск следующих осложнений:
Стрептококки группы В и Escherichia coli являются распространенными причинами инфекции. Другая влагалищная флора также может вызвать инфицирование.
ПРПО может увеличить риск внутрижелудочкового кровоизлияния Кровоизлияния в головной мозг Стимуляция сокращения матки и родов иногда приводит к нанесению физических травм ребенку. Риск неонатальных травм в результате тяжелых или травматических родов снижается за счет увеличения использования. Прочитайте дополнительные сведенияДлительный ПРПО до достижения жизнеспособности плода (на сроке < 24 недель) увеличивает риск деформации конечностей (например, нарушения сведения согнутых ног младенца) и гипоплазии легких из-за утечки амниотической жидкости (так называемые последовательность, или синдром, Поттера).
Интервал между ПРПО и началом спонтанной родовой деятельности (латентный период) и деторождением значительно варьирует в зависимости от срока гестации. При доношенной беременности > у 90% женщин роды начинаются в течение 24 часов от ПРПО; в сроки 32–34 недель латентный период составляет в среднем около 4 дней.
Клинические проявления
Как правило, при отсутствии осложнений, единственным симптомом ПРПО является подтекание или внезапное излитие околоплодных вод.
Лихорадка, обильные или дурно пахнущие влагалищные выделения, боль в животе и тахикардия у плода, особенно диспропорциональная температуре тела матери, являются веским основанием предположить наличие инфекции околоплодных вод.
Диагностика
Заполнение влагалища амниотической жидкостью или видимой сыровидной смазкой или меконием
Исследование влагалищных выделений, показывающее арборизацию или признаки ощелачивания (синий цвет) при использовании индикаторной бумаги
Иногда амниоцентез под контролем УЗИ с красителем для подтверждения
Осмотр в стерильных зеркалах применяется для подтверждения ПРПО, оценки раскрытия цервикального канала, а также для получения материала для посева. Мануальное исследование, особенно неоднократное, повышает риск инфицирования, поэтому его следует избегать, если нет признаков начинающихся родов.
Следует определить положение плода.
Если заподозрена субклиническая интраамниотическая инфекция, ее можно подтвердить путем амниоцентеза (забора амниотической жидкости в стерильных условиях).
Здравый смысл и предостережения
При подозрении на преждевременный разрыв плодных оболочек необходимо избегать пальцевого исследования тазовых органов, если только роды не представляются неизбежными.
Диагноз ПРПО предполагают, если имеется один из следующих признаков:
Истечение амниотической жидкости из цервикального канала.
Наблюдаются верникс или меконий.
Другими, менее надежными признаками являются арборизация при высыхании жидкости на предметном стекле или синее окрашивание индикаторной бумаги, свидетельствующее об ощелачивании влагалищных выделений вследствие смешивания с амниотической жидкостью; обычные влагалищные выделения имеют кислый pH. Результаты окрашивания индикаторной бумаги могут оказаться ложноположительными, если в образец попадут кровь, сперма, щелочные антисептики, моча, или если женщина страдает бактериальным вагинозом. Диагноз можно заподозрить при УЗИ, если выявлены признаки олигогидрамниона.
Если диагноз сомнителен, путем амниоцентеза под контролем УЗИ можно ввести краситель (индигокармин). Окрашивание тампона или прокладки подтверждает диагноз.
Если плод жизнеспособен, беременную госпитализируют для регулярной оценки состояния плода.
Лечение
Родоразрешение при тяжелом состоянии плода, инфекции или гестационном возрасте ≥ 34 недель
В прочих случаях – постельный режим, терапия антибиотиками и иногда кортикостероидами
Рекомендации по лечению сахарного диабета во время беременности имеются в Американской коллегии акушеров и гинекологов American College of Obstetricians and Gynecologists (ACOG).
Тактика ведения при преждевременном разрыве плодных оболочек требует сопоставления риска инфицирования при выжидательной тактике с рисками, связанными с незрелостью плода при экстренном родоразрешении. Ни одна стратегия не является идеальной, но в целом признаки неблагополучия плода или инфекции (например, неудовлетворительные данные мониторинга, болезненность матки в сочетании с лихорадкой) указывают на необходимость неотложного родоразрешения. В прочих случаях родоразрешение может быть отложено, если легкие плода еще незрелые или если роды могут спонтанно начаться позже.
Индукция родов показана в сроке гестации ≥ 34 недель.
Если дальнейшая тактика неясна, ее следует определить по результатам исследования амниотической жидкости, полученной из влагалища или путем амниоцентеза, на показатели зрелости легких плода.
Выжидательная тактика
При выжидательной тактике, активность женщины должна быть ограничена постельным режимом и половым покоем. Артериальное давление, ЧСС и температуру следует измерять ≥ 3 раз в день.
Назначают антибиотики (ампициллин внутривенно в течение 48 часов и эритромицин с последующим пероральным приемом амоксициллина и эритромицина в течение 5 дней); это позволяет пролонгировать латентный период и снизить риск неонатальной заболеваемости. Вместо эритромицина можно ввести разовую дозу азитромицина 1 г перорально.
Срок беременности составляет < 34 недель.
Женщины подвергаются риску развития родовой деятельности в течение 7 дней.
Последний курс был проведен более 14 дней назад.
Назначение кортикостероидов должно быть также рассмотрено при следующих обстоятельствах:
Кортикостероиды противопоказаны при наличии признаков хориоамнионита.
Спорным является и использование токолитиков (препаратов, прекращающих сокращения матки) в лечении ПРПО; обоснованность их применения следует определять индивидуально в каждом отдельном случае.
Справочные материалы по лечению
1. American College of Obstetricians and Gynecologists: Committee Opinion No. 713 Резюме: Антенатальная кортикостероидная терапия для ускорения созревания плода. Obstet Gynecol 130 (2):493–494, 2017. doi: 10.1097/AOG.0000000000002231
Ключевые моменты
Разрыв плодных оболочек можно заподозрить, если амниотическая жидкость заполняет влагалище, или если видны сыровидная смазка или меконий.
Менее специфичными показателями ПРПО будут арборизация или признаки ощелачивания (синий цвет) при использовании индикаторной бумаги и маловодие.
Американская коллегия акушеров и гинекологов (ACOG) предоставила рекомендации по ведению и контролю при ПРПО в определенных ситуациях.
Индукцию родов рассматривают при признаках неблагополучия плода, инфекции, при получении данных о зрелости легких плода, или если срок беременности составляет ≥ 34 недель.
При отсутствии признаков родовой деятельности, лечение включает постельный режим и применение антибиотиков.
Если женщины подвергаются риску преждевременных родов в течение 7 дней, следует рассмотреть возможность назначения кортикостероидов начиная с гестационного возраста 23 недели.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Исходы беременности при преждевременном разрыве плодных оболочек
Одним из самых неблагоприятных осложнений, встречающихся при угрожающих преждевременных родах, является преждевременный разрыв плодных оболочек (ПРПО). ПРПО при доношенной беременности считается важнейшим фактором риска осложнений беременности, угрожающим здоровью плода и матери, определяет высокий уровень перинатальной и младенческой заболеваемости и смертности.
Цель исследования: изучить причинные факторы ПРПО и его влияние на здоровье женщин.
Материал и методы: материалом исследования явились истории родов 106 беременных, у которых роды осложнились ПРПО в сроках 37–39 нед. гестации, родоразрешенных в Бухарском областном перинатальном центре за период 2017–2019 гг. Изучены анамнестические данные соматического, акушерско-гинекологического статуса всех родильниц. При сборе анамнеза тщательно изучено течение настоящей и предыдущих беременностей, родов и послеродового периода. Также проанализированы лабораторные параметры, состояние вагинальной флоры, степень готовности родовых путей, другие особенности (кровотечение, врожденные пороки развития плода, антенатальная гибель плода, признаки хориоамнионита, неубедительное состояние плода), результаты ультразвукового исследования матки и плода.
Результаты исследования: средний возраст женщин составил 26,5 года. У всех женщин беременность протекала на фоне отягощенного анамнеза с сочетанием акушерских, гинекологических и соматических заболеваний. Среди пациенток с ПРПО 20,7% (22 женщины) имели низкое социально-экономическое положение; 11,3% (11 женщин) — вредные привычки (наркотическую и никотиновую зависимость), 20,7% (22 женщины) — профессиональные вредности и 30,2% (32 женщины) — отягощенную наследственность.
Выводы: ретроспективное изучение историй родов показало, что основным фактором, способствующим ПРПО, является отягощенный акушерский, гинекологический и соматический анамнез, что имело место во всех случаях. ПРПО как следствие патологического роста условно-патогенной цервико-вагинальной микрофлоры в 26,4% случаев явился причиной хориоамнионита, что способствовало значительному увеличению удельной частоты акушерской патологии.
Ключевые слова: беременность, хориоамнионит, амниотическая оболочка, преждевременный разрыв плодных оболочек, индукция родов, микрофлора влагалища.
Pregnancy outcomes in preterm premature rupture of the membranes
I.I. Tosheva, G.A. Ikhtiyarova
Abu Ali ibn Sina Bukhara State Medical Institute, Bukhara, Uzbekistan
Aim: to analyze causative factors, obstetrical, and perinatal outcomes in women with preterm premature rupture of the membranes (PPROM) and to develop delivery strategy.
Patients and Methods: medical records of 106 deliveries (in 2017–2019) in women with PPROM occurred at 37–39 weeks of gestation were analyzed. Anamnestic somatic and obstetrical gynecological data were assessed. The course of current and previous pregnancies, delivery, and postnatal period was described in detail. Laboratory tests, vaginal flora, and Bishop Score used to rate the readiness of the birth canal for labor and other factors (i.e., bleeding, birth defects, antenatal death, chorioamnionitis signs etc.) were evaluated as well. In addition, uterine and fetal ultrasound was performed.
Results: mean age of study women was 26.5 years. All women had obstetrical, gynecological, or somatic comorbidities. 22 women with PPROM (20.7%) were characterized by low socieconomic status. 11 women (11.3%) had bad habits, i.e., drug and alcohol addiction, 20.7% (22 women) occupational hazards, and 30.2% (32 women) compromised family history.
Conclusions: retrospective analysis of delivery records has demonstrated that compromised obstetrical, gynecological, and somatic history (which occurred in all women) was the key factor promoting PPROM. PPROM resulting from the pathological growth of cervical vaginal flora causes chorioamnionitis in 26.4% of cases thus accounting for significant increase in the prevalence of obstetrical disorders.
Keywords: pregnancy, chorioamnionitis, amnion, preterm premature rupture of the membranes, labor induction, vaginal microflora.
Актуальность
Одним из самых неблагоприятных осложнений, встречающихся при угрожающих преждевременных родах, является преждевременный разрыв плодных оболочек (ПРПО). ПРПО при доношенной беременности считается важнейшим фактором риска осложнений беременности, угрожающим здоровью плода и матери, определяет высокий уровень перинатальной и младенческой заболеваемости и смертности [1, 2]. Осложнение родов ПРПО является одной из важнейших проблем современного акушерства [3, 4], становясь причиной инициации родовой деятельности в 8–92% случаев в зависимости от срока беременности. Проблема осложненных родов является лидирующей в структуре перинатальной заболеваемости и смертности [5, 6].
Перинатальная заболеваемость в большинстве случаев обусловлена внутриутробными инфекциями, ПРПО, который отмечается в 24–36% случаев осложненных родов [7]. ПРПО тесно связан с перинатальной инфекцией, повышает в 10 раз риск неонатального сепсиса, высокой перинатальной и младенческой смертности, а также гнойно-септических осложнений у матери. Часто в анамнезе пациенток с ПРПО указывалось: на перенесенную вирусную инфекцию; истмико-цервикальную недостаточность; пороки развития матки; перерастяжение матки вследствие многоводия, многоплодия, макросомии плода; хирургические операции во время беременности, особенно на органах брюшной полости, или травмы. Отмечают также роль в генезе разрыва плодных оболочек во II триместре беременности таких факторов, как расовая или этническая принадлежность, доступность медицинской помощи. Факторы, способствующие ПРПО в различные сроки беременности, остаются не до конца изученными.
Цель исследования: изучить причинные факторы, а также акушерские и перинатальные исходы у пациенток с ПРПО.
Материал и методы
Исследовали истории родов 106 беременных, у которых роды осложнились ПРПО в сроках 37–39 нед. гестации, родоразрешенных в Бухарском областном перинатальном центре за период 2017–2019 гг. Средний возраст женщин составил 26,5 года. Изучены анамнестические данные соматического, акушерско-гинекологического статуса всех родильниц. При сборе анамнеза тщательно изучено течение настоящей и предыдущих беременностей, родов и послеродового периода. Также проанализированы лабораторные параметры (общий анализ крови, биохимический анализ крови), состояние вагинальной флоры, степень готовности родовых путей по шкале Бишоп по показаниям (кровотечение, врожденные пороки развития плода, антенатальная гибель плода, признаки хориоамнионита, неубедительное состояние плода), результаты ультразвукового исследования матки и плода.
Результаты исследования
У всех женщин беременность протекала на фоне отягощенного анамнеза с сочетанием акушерских, гинекологических и соматических заболеваний. Среди пациенток с ПРПО 20,7% (22 женщины) имели низкое социально-экономическое положение; 10,3% (11 женщин) — вредные привычки (наркотическую и никотиновую зависимость), 20,7% (22 женщины) — профессиональные вредности и 30,2% (32 женщины) — отягощенную наследственность.
В большинстве случаев выявлено сочетание нескольких патологий. В таблице 1 приведены данные акушерского анамнеза.

Из таблицы 1 видно, что среди пациенток превалировали повторнородящие (63 женщины), которые составили 59,4%. Почти каждая третья повторнородящая женщина (28,6%) в анамнезе указывала на искусственный аборт. Репродуктивные потери, такие как неразвивающаяся беременность и самопроизвольные выкидыши, имели место в обеих группах. Беременность завершилась преждевременно у 81 женщины, что составило 76,4%. У 25 женщин беременность пролонгирована до доношенного срока (23,6%).
Изучение гинекологического анамнеза обследованных показало, что более чем у половины беременных — 76 (71,7%) — был осложненный анамнез. 27 женщин (25,5%) указывали на перенесенные заболевания гениталий: цервицит — 26 (24,5%), хронические воспалительные заболевания придатков и влагалища — 40 (37,7%). Инфекции, передающиеся половым путем (хламидийная, герпетическая, уреаплазменная), были диагностированы у 8 (7,5%). Ретенционные кисты яичников диагностированы у 3 женщин (2,8%). Диатермокоагуляция шейки матки по поводу эрозий проведена в 13,2% случаев (14 женщин). Различные гинекологические оперативные вмешательства в анамнезе были у 11 женщин, что составило 10,4%. Ниже приведены данные соматического статуса обследованных женщин (табл. 2).
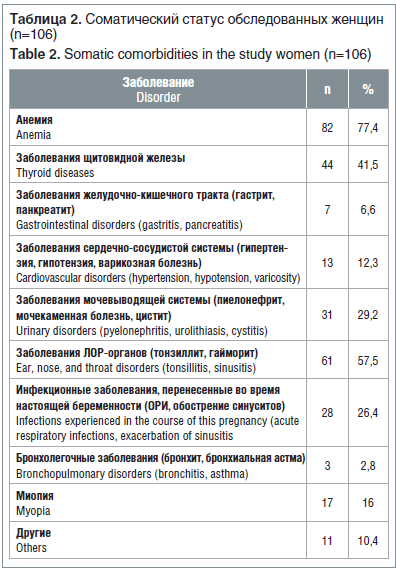
У всех беременных с ПРПО был отягощенный соматический анамнез. В структуре экстрагенитальных заболеваний превалировали анемия, заболевания щитовидной железы и мочевыводящей системы, а также заболевания ЛОР-органов и желудочно-кишечного тракта.
Изменение микрофлоры влагалища и увеличение в ней количества патогенных микроорганизмов относятся к числу основных причин преждевременного излития околоплодных вод. Состояние микрофлоры влагалища и присутствие патогенных микроорганизмов оценивали путем анализа влагалищного секрета на флору. Забор мазка произведен со слизистой влагалища, шейки матки или мочеиспускательного канала.
Вторая степень чистоты была у 31 женщины (29,2%), содержимое влагалища имело кислую реакцию (рН 5,0–5,5) с влагалищными клетками и палочками Дедерлейна в меньшей степени, отмечалось множество анаэробных бактерий, эпителиальных клеток, встречались единичные лейкоциты.
Третья степень чистоты наблюдалась у 58 женщин (54,7%), у них влагалищный секрет имел слабощелочную реакцию (рН 6,0–6,5), палочки Дедерлейна были в небольшом количестве, доминировали анаэробные бактерии, в большом количестве — кокки и лейкоциты.
У 17 женщин (16%) диагностирована четвертая степень чистоты влагалищного мазка, секрет имел слабощелочную реакцию, палочки Дедерлейна отсутствовали, анаэробные бактерии и бациллы были в большинстве, встречались единичные трихомонады или другие возбудители инфекций, лейкоциты — в большом количестве.
В соответствии с Национальным стандартом ведения больных с ПРПО после отхождения околоплодных вод всем роженицам проводили антибактериальную терапию (эритромицин в таблетках по 500 мг через каждые 8 ч) с целью профилактики гнойно-септических осложнений у плода. Для профилактики синдрома дыхательных расстройств назначалась внутримышечная инъекция дексаметазона по 8 мг через каждые 8 ч № 3. При угрозе преждевременных родов назначалась токолитическая терапия — нифедипин по 10 мг через каждые 15 мин (до 5 таблеток).
При сроке беременности от 28 до 34 нед. приоритетной считалась выжидательная активная тактика, целью которой было не допустить развития клинически и гистологически значимого хориоамнионита. 28 (26,4%) роженицам проведена индукция родов в связи с присоединением признаков хориоамнионита или абсолютным противопоказанием к пролонгированию беременности (кровотечения, врожденные пороки развития плода, антенатальная гибель плода, неубедительное состояние плода).
Нижеследующие признаки считались параметрами увеличения риска развития хориоамнионита: рост лейкоцитоза более чем на 15–20% от исходного уровня, содержания нейтрофилов и, особенно, С-реактивного белка, наличие отрицательной динамики в функциональном состоянии системы «мать — плацента — плод» (уменьшение индекса амниотической жидкости, черепного индекса, отрицательная динамика при допплерометрии в среднемозговой артерии плода).
Перед началом родоиндукции проведено влагалищное исследование с целью оценки зрелости шейки матки по шкале Бишоп. У 40,6% обследованных беременных раскрытие, длина, консистенция, положение шейки матки и состояние предлежащей части плода оценивались менее чем в 5 баллов, что определялось как незрелая шейка, у 59,4% женщин была зрелая шейка. Тактика дальнейшего ведения беременных была выбрана согласно протоколу областного перинатального центра. У беременных с незрелой шейкой в сочетании с акушерскими осложнениями по протоколу проводилась индукция родов динопростоном 3 мг по 1 таблетке интравагинально после информированного согласия беременной и родственников (проводилась беседа о возможных осложнениях родовозбуждения). Во время индукции выполняли мониторинг сердцебиений плода и активности матки. Повторную оценку состояния родовых путей проводили через 8 ч для уточнения необходимости продолжения индукции. У беременных со зрелой шейкой применяли выжидательную тактику до развития регулярной родовой деятельности или консилиум врачей принимал решение о родостимуляции окситоцином. 67,8% беременных родоразрешены через естественные родовые пути. С началом регулярной родовой деятельности антибиотик вводили инъекционно. Учитывая высокую чувствительность к ампициллину бактерий влагалища и шейки матки, мы предпочитаем применять данный препарат у женщин с преждевременным отхождением околоплодных вод.
Характер родовой деятельности контролировали с помощью ведения партограмм. При ведении родов, осложненных ПРПО, проводили контроль гемодинамических показателей, температуры тела (каждые 4 ч), общий анализ крови (коагулограмма, С-реактивный белок, кровь на лейкоцитоз 1 раз в сутки, лейкоцитарный интоксикационный индекс; определяли группу крови и Rh-принадлежность), анализ мочи, анализ выделений из влагалища (мазок), УЗИ матки и плода, оценивали общее состояние роженицы.
При критических состояниях, угрожающих жизни женщины (преждевременная отслойка нормально расположенной плаценты, тяжелая преэклампсия, эклампсия, несостоятельность рубца), тяжелой акушерской патологии, незрелости шейки матки с присоединением хориоамнионита, отсутствии условий для срочного родоразрешения консилиум врачей рассматривал вопрос об оперативном родоразрешении.
Выводы
В процессе ретроспективного изучения историй родов обнаружено, что основным фактором, способствующим ПРПО, является отягощенный акушерский, гинекологический и соматический анамнез, что имело место во всех случаях. Наиболее частая фоновая патология — анемия, заболевания мочевыделительной системы и инфекции, перенесенные во время настоящей беременности.
Преждевременное излитие околоплодных вод как следствие патологического роста условно-патогенной цервиковагинальной микрофлоры в 26,4% случаев явилось причиной хориоамнионита, что способствовало значительному увеличению удельной частоты акушерских патологий.
Сведения об авторах:
Тошева Ирода Исроиловна — ассистент кафедры акушерства и гинекологии, ORCID iD 0000-0002-0987-314;
Ихтиярова Гулчехра Акмаловна — д.м.н., доцент, заведующая кафедрой акушерства и гинекологии, ORCID iD 0000-0002-1906-419X.
Бухарский государственный медицинский институт им. Абу Али ибн Сина. 200118, Узбекистан, г. Бухара, ул. А. Набиева, д. 142.
About the authors:
Iroda I. Tosheva — MD, Assistant of the Department of Obstetrics and Gynecology, ORCID iD 0000-0002-0987-7314;
Gulchekhra A. Ikhtiyarova — MD, PhD, Associate Professor, Head of the Department of Obstetrics and Gynecology, ORCID iD 0000-0002-1906-419X.
Abu Ali ibn Sina Bukhara State Medical Institute. 142, A. Nabiev str., Bukhara, 200118, Uzbekistan.
1. Ашурова Н.Г., Тошева И.И., Кудратова Д. Состояние готовности родовых путей у рожениц с дородовым разрывом плодных оболочек. Репродуктивная медицина. 2018;2(35):32–35.
2. Бондаренко К.Р., Озолиня Л.А., Бондаренко В.М. Патогенетические аспекты дисбиоза влагалища и современные возможности его коррекции. Акушерство и гинекология. 2014;8:127–132.
3. Доброхотова Ю.Э., Озолиня Л.А., Бондаренко К.Р. и др. Современные аспекты лечения вагинальных инфекций в период гестации. Гинекология. 2016;3(18):9–16.
4. Ikhtiyarova G.A., Tosheva I.I., Narzulloeva N.S. Causes of fetal loss syndrome at different gestation times. Asian J Res. 2017;3(3):13–31.
5. Тошева И.И., Ихтиярова Г.А. Aкушерские осложнения у беременных с преждевременным излитием околоплодных вод. Биология ва тиббиет муаммолари. 2019;42(115):146–149.
6. Рахматуллаева М.М. Лечение бактериального вагиноза в ранние сроки беременности. Фарматека. 2017;12:67–68.
7. Саркисова Л.В., Эгамова С.К. Профилактика преждевременных родов посредством определения цитокинов. Инфекция, иммунитет и фармакология. 2019;3(27):232–234.
1. Ashurova N.G., Tosheva I.I., Kudratova D. State of readiness of the birth canal in women in labor with prenatal rupture of the membranes. Reproduktivnaya medicina. 2018;2(35):32–35 (in Russ.).
2. Bondarenko K.R., Ozolinya L.A., Bondarenko V.M. Pathogenetic aspects of vaginal dysbiosis and modern possibilities for its correction. Akusherstvo i ginekologiya. 2014;8:127–132 (in Russ.).
3. Dobrokhotova Yu.E., Ozolinya L.A., Bondarenko K.R. et al. Modern aspects of the treatment of vaginal infections during gestation. Ginekologiya. 2016;3(18):9–16 (in Russ.).
4. Ikhtiyarova G.A., Tosheva I.I., Narzulloeva N.S. Causes of fetal loss syndrome at different gestation times. Asian J Res. 2017;3(3):13–31.
5. Tosheva I.I., Ikhtiyarova G.A. Obstetric complications in pregnant women with premature discharge of amniotic fluid. Biologiya va tibbiet muammolari. 2019;42(115):146–149 (in Russ.).
6. Rakhmatullaeva M.M. Treatment of bacterial vaginosis in early pregnancy. Farmateka. 2017;12:67–68 (in Russ.).
7. Sarkisova L.V., Egamova S.K. Prevention of preterm birth by determining cytokines. Infekciya, immunitet i farmakologiya. 2019;3(27):232–234 (in Russ.).
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Дородовый разрыв плодных оболочек
Дородовый разрыв околоплодных оболочек. Диагностика дородового разрыва околоплодных оболочек.
Накопление околоплодных вод начинается с ранних сроков беременности. Они образуются из жидкости, пропотевающей через плодные оболочки и кожу плода, вырабатываемой плодом мочи и жидкости, выделяющейся через его легкие. Амниотическая жидкость обеспечивает защиту от инфекции, предохраняет плод от травмы и защищает пуловину от сдавления. Она также дает плоду возможность двигаться и совершать дыхательные движения, необходимые для полного развития дыхательной системы.
Уменьшенние количества или полное отсутствие околоплодных вод может способствовать сдавлению пуповины и, соответственно, уменьшению плацентарного кровообращения. Разрыв плодных оболочек лишает плод защитного действия омниотических вод.
Дородовым разрывом плодных оболочек (ДРПО) называется разрыв хориоамниотических мембран до начала родовой деятельности, независимо от срока беременности. Частота возникновения ДРПО составляет 10—15% от общего числа беременностей. Основное осложнение, связанное с ДРПО — это преждевременные роды, которые, в свою очередь, приводят к следующим осложнениям у новорожденных: респираторному дистресс-синдрому, внутрижелудочковым кровоизлияниям, инфекциям, некротическому энтероколиту и сепсису. До срока рожают приблизительно 5% пациенток с ДРПО.
Вторым наиболее частым осложнением является инфицирование (хориоамнионит). Его частота возрастает при более коротком сроке беременности в момент разрыва оболочек, а также при обсеменении содержимого цервикального канала гонококковой и стрептококковой (группы В) микрофлорой. Другими осложнениями являются выпадение пуповины и отслойка плаценты.
Последствия дородового разрыва плодных оболочек бывают совершенно разными, и очень многое зависит от срока беременности в момент разрыва оболочек. Для выделения случаев разрыва плодного пузыря при недоношенной беременности используется термин «преждевременный ДРПО». ДРПО в сроке 26 и менее недель беременности развивается на фоне гипоплазии легких плода, которая характеризуется незавершенностью развития альвеол. Новорожденным с легочной гипоплазией нельзя обеспечить адекватную вентиляцию и очень быстро они становятся жертвами гипоксии и баротравмы при попытке вентиляции легких под повышенным давлением.
Причины дородового разрыва плодных оболочек до конца не изучены. Определенная роль отводится инфекциям, передаваемым половым путем, поскольку при ДРПО они выявляются чаще, чем в норме. Однако даже интактные плодные оболочки и нормальная амниотическая жидкость не способны полностью защитить плод от инфекций, в некоторых случаях субклиническая внутриамниотическая инфекция становится причиной ДРПО. Продуцируемые бактериями метаболиты могут или сами повреждать плодные оболочки, или путем стимуляции синтеза простагландинов вызывать маточные сокращения.
Неясны взаимосвязи между дородовым разрывом плодных оболочек и преждевременными маточными сокращениями. Теоретически эти сокращения ведут к раскрытию шейки матки и делают оболочки доступными инфекционным агентам, которые могут вызвать их спонтанный разрыв. Имется неопределенность относительно влияния срока беременности и продолжительности безводного периода на вероятность развития внутриматочной инфекции. ДРПО, преждевременные роды и инфекция — эта триада проблем имеет очень важное клиническое значение и требует дальнейшего изучения.
Большую угрозу для матери представляет хориоамнионит, который также способен вызвать сепсис у плода. У пациенток с внутриамниотической инфекцией может иметь место выраженная лихорадка (обычно выше 38°С), тахикардия (у матери и у плода), болезненность матки при пальпации. Гнойные выделения из цервикального канала обычно являются очень поздним симптомом. Содержание лейкоцитов у матери повышается, но интерпретация данного симптома затруднена по трем причинам: а) во время нормальной беременности, как правило, имеет место умеренный лейкоцитоз (до 12—13 х 109/л); б) во время родов лейкоцитоз может повышаться до 20 х Ю9/л; в) при использовании глюкокортикоидов (назначаются для ускорения созревания легких плода) содержание лейкоцитов может оставаться нормальным.
С возникновением хориоамнионита нередко начинается спонтанная и часто дискоординированная родовая деятельность. Лечение хориоамнионита заключается в применении антибиотиков и максимально срочном родоразрешении.
Диагностика дородового разрыва околоплодных оболочек.
Всякая жидкость, выделяющаяся из влагалища, должна расцениваться как амниотическая до тех пор, пока не будет доказано иное ее происхождение. Описывая момент излития вод, одни пациентки говорят, что жидкость из влагалища как будто «хлынула», но другие отмечают постоянное подтекание малого количества водянистых выделений. Часто во время беременности развивается интермитирующее недержание мочи, которое обычно усиливается незадолго до родов и может быть принято за ДРПО. За околоплодные воды можно принять повышенную во время беременности влагалищную секрецию или потоотделение в области промежности (особенно при жаркой погоде).
Для отличия околоплодных вод от мочи или влагалищного секрета используется нитразиновый тест, основанный на определении рН выделений. Амниотическая жидкость является слегка щелочной (рН более 7.0); влагалищные выделения имеют рН менее 6.0. При выполнении теста капля жидкости, полученная при исследовании в зеркалах, наносится на полоску нитразиновой бумаги. В присутствии околоплодных вод бумага становится синей. Ложноположительные результаты могут объясняться наличием в исследуемом материале цервикальной слизи, крови или спермы.
Еще одним тестом, позволяющим отличать амниотическую жидкость от других биологических жидкостей, является тест «папоротника». Название теста обусловлено тем, что при высыхании амниотической жидкости на стекле при комнатной температуре происходит кристаллизация содержащегося в ней хлористого натрия и образуется рисунок, похожий на листья папоротника. Микроскопия сухого мазка производится при малом увеличении (х 5—10). Цервикальная слизь не образует такого рисунка, а если и образует, то гораздо более скудный. Этот тест считается более информативным, чем нитразиновый, но, как и любой другой тест, не имеет 100% точности.
Ультразвуковое исследование весьма полезно для оценки возможности ДРПО. Если оно выявляет достаточное количество жидкости, окружающей плод, — диагноз ДРПО вызывает сомнения. Однако следует учитывать, что при минимальном истечении околоплодной жидкости оставшийся ее объем может быть расценен как достаточный. Когда при ультразвуковом исследовании обнаруживается меньшее, чем ожидалось количество околоплодных вод, — следует провести дифференциальный диагноз с маловодием. Ультразвуковое исследование при маловодий должно включать тщательную оценку почек и мочевыводящей системы плода, т. к. агенезия почек плода является одной из причин маловодия.
Дифференциальный диагноз дородового разрыва плодных оболочек следует также проводить с недержанием мочи, повышенной влагалищной (физиологической) секрецией, усилением цервикальных выделений (патологических, воспалительных), попаданием во влагалище экзогенных жидкостей (спермы, воды после спринцеваний), наличием пузырно-влагалищного свища.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:
