Дыхательная недостаточность. Значение и классификация дыхательной недостаточности
Добавил пользователь Евгений Кузнецов Обновлено: 09.01.2026
Дыхательная недостаточность. Значение и классификация дыхательной недостаточности
Определение формы, степени и причин дыхательной недостаточности остается основным содержанием функциональной диагностики в пульмонологической клинике. Количественные и качественные изменения этих процессов, а также их взаимоотношение представляют основной субстрат дыхательной недостаточности, в частности недостаточности функции внешнего дыхания.
Под недостаточностью внешнего дыхания понимают либо неспособность поддерживать на соответствующем уровне оксигенацию крови, либо осуществление ее за счет неадекватного внешним усилиям напряжения функции сохранившихся частей системы дыхания (И. И. Лихницкая, 1962).
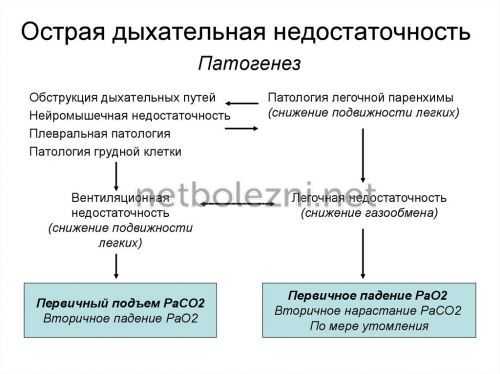
Среди множества классификаций дыхательной недостаточности представляется наиболее важным для практических целей выделение расстройств, связанных непосредственно с аппаратом внешнего дыхания, то есть легкими, дыхательными путями, плеврой, средостением, а также функционально принадлежащими к этому аппарату грудной клеткой и дыхательной мускулатурой. Подобные нарушения А. Г. Дембо (1957) называет дыхательной недостаточностью в результате легочной недостаточности.
В качественном отношении наиболее целесообразно выделение двух типов дыхательной недостаточности легочного происхождения: рестриктивного, или ограничивающего, обусловленного ограничением вентиляции и газообмена вследствие уменьшения объема функционирующей легочной паренхимы, ограничения подвижности легких и т. п., и обструктивного, связанного с нарушением проходимости дыхательных путей или недостаточностью эластических структур легкого (de Baldwin, Cournand, Richards, 1948; Л. П. Левен, 1963; Kuczborski, Macie-jewski, 1963; Б. Е. Вотчал и Н. А. Магазаник, 1965; Vogel, 1965, и др.).
Необходимо помнить, что в большинстве случаев при хирургической патологии легких приходится встречаться с сочетанием факторов, обуславливающих наличие как рестриктивных, так и обструктивных нарушений. Поэтому правильнее говорить о преобладании той или иной формы дыхательной недостаточности.
Среди известных классификаций дыхательной недостаточности по количественным признакам в клинической практике наиболее пригодно предложенное А. Г. Дембо (1957) подразделение дыхательной недостаточности на три степени. В этой классификации А. Г. Дембо руководствуется тем, что дыхательная недостаточность проявляется прежде всего изменениями вентиляции и, следовательно, вопрос о степени недостаточности решается в зависимости от характера и степени одышки:
1-я степень. Одышка только при физическом напряжении. Все показатели вентиляции и газообмена в пределах должных, гипоксемии — нет.
2-я степень. Одышка при незначительном физическом напряжении. Компенсаторные механизмы включены в состоянии покоя. Функциональные показатели обнаруживают различные отклонения от должных величин. Гипоксемии, как правило, нет.
3-я степень. Одышка в покое. Имеются значительные отклонения показателей вентиляции и газообмена. Артериальная гипоксемия.
Эта классификация представляется наиболее обоснованной, но в практике легочной хирургии возникает необходимость большей детализации и, особенно, определения степени участия каждого легкого в процессах компенсации.
Для современного уровня клинической физиологии внешнего дыхания характерно продолжающееся увеличение числа различных методик исследования и функциональных проб. Проведение и детальный анализ их требует специально оборудованной физиологической лаборатории. Поэтому чрезвычайно важно выявить те методики и тесты, которые необходимы в торакальной хирургической клинике и технически осуществимы в этих условиях.
При изучении-внешнего дыхания в клинике следует руководствоваться правилом, что окончательное заключение выносится на основании комплексного анализа клинических, рентгенологических и функциональных показателей.
- Вернуться в оглавление раздела "Пульмонология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Дыхательная недостаточность ( Легочная недостаточность )
Дыхательная недостаточность — это патологический синдром, сопровождающий ряд заболеваний, в основе которого лежит нарушение газообмена в легких. Основу клинической картины составляют признаки гипоксемии и гиперкапнии (цианоз, тахикардия, нарушения сна и памяти), синдром утомления дыхательной мускулатуры и одышка. ДН диагностируется на основании клинических данных, подтвержденных показателями газового состава крови, ФВД. Лечение включает устранение причины ДН, кислородную поддержку, при необходимости - ИВЛ.
МКБ-10
Общие сведения
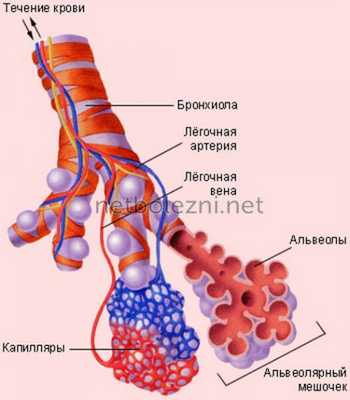
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа. Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови. В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов – сердца и головного мозга.
При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания. Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм рт. ст., а также повышением парциального давления углекислоты более 45 мм рт. ст.
Причины
Дыхательная недостаточность может развиваться при различных острых и хронических воспалительных заболеваниях, повреждениях, опухолевых поражениях органов дыхания; при патологии со стороны дыхательной мускулатуры и сердца; при состояниях, приводящих к ограничению подвижности грудной клетки. К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить:
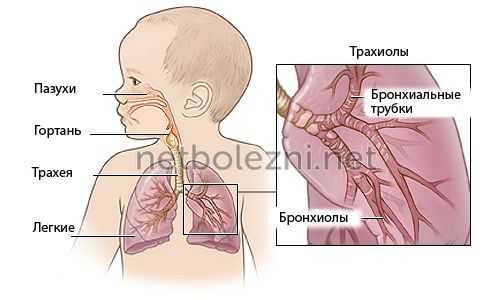
- Обструктивные нарушения. Дыхательная недостаточность по обструктивному типу наблюдается при затруднении прохождения воздуха по воздухоносным путям – трахее и бронхам вследствие бронхоспазма, воспаления бронхов (бронхита), попадания инородных тел, стриктуры (сужения) трахеи и бронхов, сдавления бронхов и трахеи опухолью и т. д.
- Рестриктивные нарушения. Дыхательная недостаточность по рестриктивному (ограничительному) типу характеризуется ограничением способности легочной ткани к расширению и спаданию и встречается при экссудативном плеврите, пневмотораксе, пневмосклерозе, спаечном процессе в плевральной полости, ограниченной подвижности реберного каркаса, кифосколиозе и т. д.
- Гемодинамические нарушения. Причиной развития гемодинамической дыхательной недостаточности могут служить циркуляторные расстройства (например, тромбоэмболия), ведущие к невозможности вентиляции блокируемого участка легкого. К развитию дыхательной недостаточности по гемодинамическому типу также приводит право-левое шунтирование крови через открытое овальное окно при пороке сердца. При этом происходит смешение венозной и оксигенированной артериальной крови.
Классификация
Дыхательная недостаточность классифицируется по ряду признаков:
1. По патогенезу (механизму возникновения):
- паренхиматозная (гипоксемическая, дыхательная или легочная недостаточность I типа). Для дыхательной недостаточности по паренхиматозному типу характерно понижение содержания и парциального давления кислорода в артериальной крови (гипоксемия), трудно корригируемое кислородной терапией. Наиболее частыми причинами данного типа дыхательной недостаточности служат пневмонии, респираторный дистресс-синдром (шоковое легкое), кардиогенный отек легких.
- вентиляционная ("насосная", гиперкапническая или дыхательная недостаточность II типа). Ведущим проявлением дыхательной недостаточности по вентиляционному типу служит повышение содержания и парциального давления углекислоты в артериальной крови (гиперкапния). В крови также присутствует гипоксемия, однако она хорошо поддается кислородотерапии. Развитие вентиляционной дыхательной недостаточности наблюдается при слабости дыхательной мускулатуры, механических дефектах мышечного и реберного каркаса грудной клетки, нарушении регуляторных функций дыхательного центра.
2. По этиологии (причинам):
- обструктивная. При этом типе страдают функциональные возможности аппарата внешнего дыхания: затрудняется полный вдох и особенно выдох, ограничивается частота дыхания.
- рестриктивная (или ограничительная). ДН развивается из-за ограничения максимально возможной глубины вдоха.
- комбинированная (смешанная). ДН по комбинированному (смешанному) типу сочетает признаки обструктивного и рестриктивного типов с преобладанием одного из них и развивается при длительном течении сердечно-легочных заболеваний.
- гемодинамическая. ДН развивается на фоне отсутствия кровотока или неадекватной оксигенации части легкого.
- диффузная. Дыхательная недостаточность по диффузному типу развивается при нарушении проникновения газов через капиллярно-альвеолярную мембрану легких при ее патологическом утолщении.
3. По скорости нарастания признаков:
- Острая дыхательная недостаточность развивается стремительно, за несколько часов или минут, как правило, сопровождается гемодинамическими нарушениями и представляет опасность для жизни пациентов (требуется экстренное проведение реанимационных мероприятий и интенсивной терапии). Развитие острой дыхательной недостаточности может наблюдаться у пациентов, страдающих хронической формой ДН при ее обострении или декомпенсации.
- Хроническая дыхательная недостаточность может нарастатьна протяжении нескольких месяцев и лет, нередко исподволь, с постепенным нарастанием симптомов, также может быть следствием неполного восстановления после острой ДН.
4. По показателям газового состава крови:
- компенсированная (газовый состав крови нормальный);
- декомпенсированная (наличие гипоксемии или гиперкапнии артериальной крови).
5. По степени выраженности симптомов ДН:
- ДН I степени – характеризуется одышкой при умеренных или значительных нагрузках;
- ДН II степени – одышка наблюдается при незначительных нагрузках, отмечается задействованность компенсаторных механизмов в покое;
- ДН III степени – проявляется одышкой и цианозом в покое, гипоксемией.
Симптомы дыхательной недостаточности
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм рт. ст. Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм рт. ст. наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм рт. ст. пациент теряет сознание. Хроническая гипоксемия проявляется легочной гипертензией.
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли. Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга. Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц).
- синдром слабости и утомления дыхательной мускулатуры
ЧД более 25 в мин. может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин. может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание.
Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии. В поздних стадиях хронической дыхательной недостаточности с присоединением явлений сердечной недостаточности у пациентов могут появляться отеки.
Осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок. Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании и т. д.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови). При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение дыхательной недостаточности
Лечение пациентов с дыхательной недостаточностью предусматривает:
- восстановление и поддержание оптимальной для жизнеобеспечения вентиляции легких и оксигенации крови;
- лечение заболеваний, явившихся первопричиной развития дыхательной недостаточности (пневмонии, экссудативного плеврита, пневмоторакса, хронических воспалительных процессов в бронхах и легочной ткани и т. д.).
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм рт. ст., при тщательном мониторинге рН и PаСО2 крови, состояния пациента. При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп. При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз и профилактика
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и др.). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов. Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
1. Интенсивная терапия заболеваний, сопровождающихся острой дыхательной недостаточностью: методические рекомендации/ Прасмыцкий О.Т., Ржеутская Р.Е. – 2001.
3. Дыхательная недостаточность с преимущественным нарушением бронхо-легочных механизмов/ Чеснокова Н.П., Брилль Г.Е., Моррисон В.В., Полутова Н.В.// Научное обозрение. Медицинские науки. – 2017 - №2.
4. Формирование дыхательной недостаточности при хронических обструктивных заболеваниях легких, пути и возможности лечения больных: Автореферат диссертации/ Игнатьев В. А. – 1993.
Хроническая дыхательная недостаточность
Хроническая дыхательная недостаточность – это вторичный синдром, возникающий при неспособности дыхательной системы поддерживать газовый гомеостаз, что приводит к снижению РаО2 и повышению РаСО2 в артериальной крови. Развивается в течение ряда лет; проявляется признаками диспноэ (одышкой), гипоксемии и гиперкапнии (цианозом, тахикардией, эффектами со стороны ЦНС), слабостью дыхательных мышц (изменением ЧД, участием вспомогательной мускулатуры). Оценить степень хронической дыхательной недостаточности помогает анализ газов крови, тесты ФВД, пульсоксиметрия. Терапия включает коррекцию причинных факторов, назначение бронходилататоров, мукорегуляторов, длительной О2-терапии. В индивидуальном порядке решается вопрос о трансплантации легких.
Хроническая дыхательная недостаточность (ХДН) – симптомокомплекс, обусловленный невозможностью системы дыхания обеспечивать адекватное соотношение газов артериальной крови. Характеризуется постепенным развитием на фоне прогрессирования основного заболевания. При обострениях причинно значимой патологии может приобретать признаки острой дыхательной недостаточности.
Причины ХДН
Наиболее частыми причинными факторами, обусловливающими возникновение хронической дыхательной недостаточности, служат бронхолегочные заболевания. К ним относятся:
- обструктивное апноэ сна;
- бронхиолиты;
- бронхит курильщика и другие формы хронического бронхита;
- бронхоэктатическая болезнь;
- бронхиальная астма;
- ХОБЛ, интерстициальные болезни легких;
- туберкулез;
- муковисцидоз;
- эмфизема, пневмосклероз;
- поздние стадии легочной гипертензии.
К ХДН могут приводить заболевания грудной клетки, ограничивающие глубину вдоха (кифосколиоз, фиброторакс, последствия торакопластики, ожирение и пр.). Кроме всего прочего, хроническая дыхательная недостаточность может являться следствием поражения нейромышечного аппарата при мышечной дистрофии Дюшенна, БАС, полиомиелите, параличе диафрагмы, спинномозговых травмах. В число возможных причин ХДН также входят анемия, врожденные пороки сердца, гипотиреоз, неполное восстановление после эпизода ОДН.
Патогенез
Основными патофизиологическими механизмами формирования хронической дыхательной недостаточности выступают альвеолярная гиповентиляция, вентиляционно-перфузионный дисбаланс, нарушение диффузии газов через альвеолярно-капиллярную мембрану. Следствием этих процессов является развитие гиперкапнии и гипоксемии, в ответ на которые организм запускает ряд компенсаторных реакций, призванных обеспечить транспорт О2 к тканям.
Со стороны сердечно-сосудистой системы отмечается тахикардия и увеличение сердечного выброса. В ответ на альвеолярную гипоксию возникает легочная вазоконстрикция, сопровождающаяся улучшением вентиляционно-перфузионных отношений. В крови развивается эритроцитоз, повышающий кислородную емкость крови. Однако наряду с положительными эффектами, компенсаторные механизмы играют и отрицательную роль. Все перечисленные приспособительные реакции со временем приводят к формированию легочной гипертензии, легочного сердца и сердечной недостаточности.
Классификация ХДН
С учетом различий патогенеза различают ХДН двух типов: гипоксемическую (легочную, паренхиматозную, ДН I типа) и гиперкапническую (вентиляционную, ДН II типа).
- Гипоксемическая. Критериями ДН I типа служат гипоксемия в сочетании с гипо- или нормокапнией. Данный вид хронической дыхательной недостаточности формируется на фоне заболеваний, сопровождающихся поражением легочной паренхимы (альвеолитов, пневмокониозов, саркоидоза легких и др.).
- Гиперкапническая. ДН II типа характеризуется гиперкапнией и гипоксемией (последняя хорошо поддается оксигенотерапии). Причинами вентиляционной дыхательной недостаточности могут выступать ХОБЛ, поражение дыхательных мышц, снижение активности дыхательного центра и др.
По типу нарушения внешнего дыхания хроническая дыхательная недостаточность классифицируется на обструктивную, рестриктивную и смешанную. При обструктивной форме имеет место снижение индекса Тиффно, потоковых значений, увеличение бронхиального сопротивления и легочных объемов. Для рестриктивного синдрома характерно снижение ЖЁЛ
Степень тяжести хронической дыхательной недостаточности оценивается, исходя из газометрических показателей:
- ХДН I ст. - РаСО2 70 мм рт.ст.
- ХДН II ст. - РаСО2 50-70 мм рт.ст.; РаО2 70-50 мм рт.ст.
- ХДН III ст. - РаСО2 >70 мм рт.ст., РаО2
Гиперкапническая кома наступает при повышении РаСО2 до 90-130 мм рт.ст., гипокапническая кома – при снижении РаО2 до 39-30 рт.ст.
Симптомы ХДН
Клиническое течение хронической дыхательной недостаточности зависит от основной патологии, типа и тяжести ДН. Наиболее типичными ее проявлениями служат диспноэ, эффекты гипоксемии/гиперкапнии и дисфункция дыхательных мышц.
Самым ранним и универсальным симптомом ХДН выступает диспноэ, или одышка. Субъективно это воспринимается больными как чувство нехватки воздуха, дискомфорт при дыхании, необходимость совершать дыхательное усилие и пр. При обструктивной ДН одышка носит экспираторный характер (затруднен выдох), при рестриктивной – инспираторный (затруднен вдох). Одышка при физических усилиях долгие годы может служить единственным признаком хронической дыхательной недостаточности.
Основным клиническим признаком, указывающим на гипоксемию, является цианоз. Его выраженность и распространенность свидетельствует о тяжести хронической дыхательной недостаточности. Так, если в субкомпенсированной стадии у больных отмечается только цианоз губ и ногтевых лож, то в стадии декомпенсации он принимает распространенный, а в терминальной стадии – генерализованный характер. Гемодинамические изменения при гипоксемии включают тахикардию, артериальную гипотонию. При снижении РаО2 до 30 мм рт. ст. возникают синкопальные эпизоды.
Гиперкапния при хронической дыхательной недостаточности сопровождается увеличением ЧСС, нарушениями деятельности ЦНС (ночной бессонницей и дневной сонливостью, головными болями). Признаками дисфункции дыхательной мускулатуры выступают изменение ЧД и дыхательного паттерна. В большинстве случаев хроническая дыхательная недостаточность сопровождается учащением дыхания (тахипноэ). Снижение ЧД до 12 в мин. и менее служит грозным предвестником, указывающим на возможность остановки дыхания. К измененным стереотипам дыхания относятся вовлечение дополнительных групп мышц, в норме не задействованных в дыхании (раздувание крыльев носа, напряжение мышц шеи, участие в выдохе брюшных мышц), парадоксальное дыхание, торакоабдоминальная асинхрония.
Стадии ХДН
Клиническая классификация дыхательной недостаточности предусматривает выделение четырех ее стадий.
- I (начальная) – носит скрытое течение, маскируясь симптомами основного заболевания. Ощущения нехватки воздухи и учащение дыхания возникают при физических усилиях.
- II (субкомпенсированная) – одышка возникает в состоянии покоя, больной постоянно жалуется на нехватку воздуха, испытывает чувство беспокойства и тревоги. В акте дыхания задействована дополнительная мускулатура, имеет место цианоз губ и кончиков пальцев.
- III (декомпенсированная) – одышка резко выражена и заставляет больного принимать вынужденное положение. В дыхании участвует вспомогательная мускулатура, отмечается распространенный цианоз, психомоторное возбуждение.
- IV (терминальная) – характеризуется угнетением сознания, разлитым цианозом, поверхностным аритмичным дыханием, брадикардией, артериальной гипотензией, олигоанурией. Может переходить в гипоксемическую или гиперкапническую кому.
Алгоритм обследования пациентов с хронической дыхательной недостаточностью предполагает оценку физикального статуса, исследование лабораторных показателей крови и респираторной механики. Во всех случаях больные должны быть осмотрены врачом-пульмонологом (при необходимости другими специалистами: терапевтом, кардиологом, неврологом и т. д.) на предмет выявления основного заболевания. Для оценки изменений в легочной ткани проводится рентгенография легких.
Анализ газового состава крови позволяет оценить степень ХДН на основании важнейших показателей: РаО2 РаСО2, рН и уровня бикарбонатов. Большую роль играет динамическое исследование газов артериальной крови, причем не только в дневное время, но и ночью. Для неинвазивного измерения насыщения артериальной крови кислородом (SpO2) используется пульсоксиметрия.
С целью оценки тяжести и типа ХДН, мониторинга состояния больного проводятся тесты ФВД (измерение ЖЁЛ, ПОС форсированного выдоха, индекс Тиффно, МОД и др.). Чтобы оценить функцию дыхательных мышц, производится измерение инспираторного и экспираторного давления в полости рта. Дополнительные характеристики могут быть получены при проведении полисомнографии.
Лечение ХДН
Терапия хронической дыхательной недостаточности включает одновременную работу в нескольких направлениях. Одно из них – это коррекция причинно значимых факторов, т. е. воздействие на первичное заболевание. В амбулаторных условиях лечение назначает и контролирует профильный специалист (пульмонолог, фтизиатр, профпатолог, терапевт). Госпитализация пациентов с хронической дыхательной недостаточностью проводится только в случае обострения основной патологии или при декомпенсации ДН. Адекватная этиотропная терапия может длительное время сдерживать прогрессирование ХДН и даже приводить к уменьшению ее выраженности.
- Медикаментозная терапия. Поскольку в основе хронической дыхательной недостаточности часто лежит бронхообструкция, широко применяются бронхолитики (теофиллин, сальбутамол, фенотерол), мукорегуляторы (амброксол, ацетилцистеин). С осторожностью следует относиться к назначению таким больным снотворных и седативных препаратов, поскольку они могут снижать активность дыхательного центра.
- Методы физической реабилитации. Работа в направлении дыхательной реабилитации предполагает занятия лечебной физкультурой с включением дыхательных упражнений, вибрационный и перкуторный массаж грудной клетки, галотерапию, физиотерапию.
- Оксигенотерапия. Хроническая дыхательная недостаточность, сопровождающаяся стойкой гипоксемией, является основанием для применения длительной кислородотерапии (ДКТ). Процедура предполагает ингаляцию газовой смеси, содержащей до 95% кислорода на протяжении 15-18 и более часов в сутки. Длительность курса кислородотерапии определяется на основании показателей сатурации крови и парциального давления кислорода. ДКТ позволяет повысить эффективность фармакотерапии и физическую работоспособность пациентов, уменьшить число госпитализаций, увеличить продолжительность жизни пациентов с ХДН на 5-10 лет. ДКТ может проводиться даже в домашних условиях с помощью портативных источников кислорода.
- СИПАП-терапия.ИВЛ постоянным положительным давлением находит применение для терапии больных с хронической дыхательной недостаточностью, вызванной трахеомаляцией, синдромом сонных апноэ, поскольку предотвращает спадение дыхательных путей. Больные с нарастающей гиперкапнией нуждаются в проведении длительной домашней вентиляции легких (ДВЛ), которая может быть как неинвазивной (масочной), так и инвазивной (через трахеостому).
- Трансплантация легких. При ХДН, обусловленной ХОБЛ, муковисцидозом легких, интерстициальным легочным фиброзом и др., решается вопрос о целесообразности трансплантации легкого.
Долгосрочный прогноз при хронической дыхательной недостаточности неудовлетворительный. При снижении РаО2 до 60 мм рт. ст. выживаемость пациентов составляет порядка 3-х лет. Своевременная и рациональная терапия ХДН может улучшить прогноз. Профилактическая работа сводится к предупреждению и недопущению осложненного течения первичных заболеваний.
Острая дыхательная недостаточность ( Острая легочная недостаточность , Острая респираторная недостаточность )
Острая дыхательная недостаточность (ОДН) – патологический синдром, характеризующийся резким снижением уровня оксигенации крови. Относится к жизнеугрожающим, критическим состояниям, способным привести к летальному исходу. Ранними признаками острой дыхательной недостаточности являются: тахипноэ, удушье, чувство нехватки воздуха, возбуждение, цианоз. По мере прогрессирования гипоксии развивается нарушение сознания, судороги, гипоксическая кома. Факт наличия и степень тяжести дыхательных расстройств определяется по газовому составу крови. Первая помощь заключается в ликвидации причины ОДН, проведении оксигенотерапии, при необходимости – ИВЛ.
Острая дыхательная недостаточность – синдром респираторных расстройств, сопровождающийся артериальной гипоксемией и гиперкапнией. Диагностическими критериями острой дыхательной недостаточности служат показатели парциального давления кислорода в крови (рО2) 50 мм рт. ст. В отличие от хронической дыхательной недостаточности, при ОДН компенсаторные механизмы дыхания даже при максимальном напряжении не могут поддерживать оптимальный для жизнедеятельности газовый состав крови и быстро истощаются, что сопровождается выраженными метаболическими нарушениями жизненно важных органов и расстройствами гемодинамики. Смерть от острой дыхательной недостаточности может наступить в течение нескольких минут или часов, поэтому данное состояние относится к числу ургентных.
Причины ОДН
Этиологические факторы острой дыхательной недостаточности весьма разнообразны, поэтому столкнуться с данным состоянием в своей практической деятельности могут врачи, работающие в отделениях реаниматологии, пульмонологии, травматологии, кардиологии, токсикологии, инфекционных болезней и т. д. В зависимости от ведущих патогенетических механизмов и непосредственных причин выделяют первичную острую дыхательную недостаточность центрогенного, нервно-мышечного, торако-диафрагмального и бронхо-легочного происхождения.
В основе ОДН центрального генеза лежит угнетение деятельности дыхательного центра, которое, в свою очередь, может быть вызвано отравлениями (передозировкой наркотиками, транквилизаторами, барбитуратами, морфином и др. лекарственными веществами), ЧМТ, электротравмой, отеком мозга, инсультом, сдавлением соответствующей области головного мозга опухолью.
Нарушение нервно-мышечной проводимости приводит к параличу дыхательной мускулатуры и может стать причиной острой дыхательной недостаточности при ботулизме, столбняке, полиомиелите, передозировке мышечных релаксантов, миастении. Торако-диафрагмальная и париетальная ОДН связаны с ограничением подвижности грудной клетки, легких, плевры, диафрагмы. Острые дыхательные расстройства могут сопровождать пневмоторакс, гемоторакс, экссудативный плеврит, травмы грудной клетки, перелом ребер, нарушения осанки.
Наиболее обширную патогенетическую группу составляет бронхо-легочная острая дыхательная недостаточность. ОДН по обструктивному типу развивается вследствие нарушения проходимости дыхательных путей на различном уровне. Причиной обструкции могут послужить инородные тела трахеи и бронхов, ларингоспазм, астматический статус, бронхит с гиперсекрецией слизи, странгуляционная асфиксия и др. Рестриктивная ОДН возникает при патологических процессах, сопровождающихся снижением эластичности легочной ткани (крупозной пневмонии, гематомах, ателектазах легкого, утоплении, состояниях после обширных резекций легких и т. д.). Диффузная форма острой дыхательной недостаточности обусловлена значительным утолщением альвеоло-капиллярных мембран и вследствие этого затруднением диффузии кислорода. Такой механизм дыхательной недостаточности более характерен для хронических заболеваний легких (пневмокониозов, пневмосклероза, диффузного фиброзирующего альвеолита и т. д.), однако может развиваться и остро, например, при респираторном дистресс-синдроме или токсических поражениях.
Вторичная острая дыхательная недостаточность возникает в связи с поражениями, впрямую не затрагивающими центральные и периферические органы дыхательного аппарата. Так, острые дыхательные расстройства развиваются при массивных кровотечениях, анемии, гиповолемическом шоке, артериальной гипотонии, ТЭЛА, сердечной недостаточности и других состояниях.
Этиологическая классификация подразделяет ОДН на первичную (обусловленную нарушением механизмов газообмена в легких – внешнего дыхания) и вторичную (обусловленную нарушением транспорта кислорода к тканям – тканевого и клеточного дыхания).
Первичная острая дыхательная недостаточность:
- центрогенная
- нервно-мышечная
- плеврогенная или торако-диафрагмальная
- бронхо-легочная (обструктивная, рестриктивная и диффузная)
Вторичная острая дыхательная недостаточность, обусловленная:
- гипоциркуляторными нарушениями
- гиповолемическими расстройствами
- кардиогенными причинами
- тромбоэмболическими осложнениями
- шунтированием (депонированием) крови при различных шоковых состояниях
Подробно эти формы острой дыхательной недостаточности будут рассмотренные в разделе «Причины».
Кроме этого, различают вентиляционную (гиперкапническую) и паренхиматозную (гипоксемическую) острую дыхательную недостаточность. Вентиляционная ДН развивается в результате снижения альвеолярной вентиляции, сопровождается значительным повышением рСО2, артериальной гипоксемией, респираторным ацидозом. Как правило, возникает на фоне центральных, нервно-мышечных и торако-диафрагмальных нарушений. Паренхиматозная ДН характеризуется артериальной гипоксемией; при этом уровень СО2 в крови может быть нормальным или несколько повышенным. Такой вид острой дыхательной недостаточности является следствием бронхо-пульмональной патологии.
В зависимости от парциального напряжения О2 и СО2 в крови выделяют три стадии острых дыхательных расстройств:
- ОДН I стадии – рО2 снижается до 70 мм рт. ст., рСО2 до 35 мм рт. ст.
- ОДН II стадии - рО2 снижается до 60 мм рт. ст., рСО2 увеличивается до 50 мм рт. ст.
- ОДН III стадии - рО2 снижается до 50 мм рт. ст. и ниже, рСО2 увеличивается до 80-90 мм рт. ст. и выше.
Симптомы ОДН
Последовательность, выраженность и скорость развития признаков острой дыхательной недостаточности может различаться в каждом клиническом случае, однако для удобства оценки степени тяжести нарушений принято различать три степени ОДН (в соответствии со стадиями гипоксемии и гиперкапнии).
ОДН I степени (компенсированная стадия) сопровождается ощущением нехватки воздуха, беспокойством пациента, иногда эйфорией. Кожные покровы бледные, слегка влажные; отмечается легкая синюшность пальцев рук, губ, кончика носа. Объективно: тахипноэ (ЧД 25-30 в мин.), тахикардия (ЧСС 100-110 в мин.), умеренное повышение АД.
При ОДН II степени (стадия неполной компенсации) развивается психомоторное возбуждение, больные жалуются на сильное удушье. Возможны спутанность сознания, галлюцинации, бред. Окраска кожных покровов цианотичная (иногда с гиперемией), наблюдается профузное потоотделение. На II стадии острой дыхательной недостаточности продолжают нарастать ЧД (до 30-40 в 1 мин.), пульс (до 120-140 в мин.); артериальная гипертензия.
Зачастую картина острой дыхательной недостаточности разворачивается столь стремительно, что практически не оставляет времени на проведение расширенной диагностики. В этих случаях врач (пульмонолог, реаниматолог, травматолог и т. д.) быстро оценивает клиническую ситуацию для выяснения возможных причин ОДН. При осмотре пациента важно обратить внимание на проходимость дыхательных путей, частоту и характеристику дыхания, задействованность в акте дыхания вспомогательной мускулатуры, окраску кожных покровов, ЧСС. С целью оценки степени гипоксемии и гиперкапнии в диагностический минимум включается определение газового состава и кислотно-основного состояния крови.
Если состояние пациента позволяет (при ОДН I степени) производится исследование ФВД (пикфлоуметрия, спирометрия). Для выяснения причин острой дыхательной недостаточности важное значение могут иметь данные рентгенографии грудной клетки, бронхоскопии, ЭКГ, общего и биохимического анализа крови, токсикологического исследования мочи и крови.
Неотложная помощь при ОДН
Последовательность мероприятий первой помощи определяется причиной острой дыхательной недостаточности, а также ее тяжестью. Общий алгоритм включает обеспечение и поддержание проходимости дыхательных путей, восстановление нарушений легочной вентиляции и перфузии, устранение сопутствующих гемодинамических нарушений.
На первом этапе необходимо осмотреть ротовую полость пациента, извлечь инородные тела (если таковые имеются), произвести аспирацию содержимого из дыхательных путей, устранить западение языка. С целью обеспечения проходимости дыхательных путей может потребоваться наложение трахеостомы, проведение коникотомии или трахеотомии, лечебной бронхоскопии, постурального дренажа. При пневмо- или гемотораксе производится дренирование плевральной полости; при бронхоспазме применяются глюкокортикостероиды и бронходилататоры (системно или ингаляционно). Далее следует незамедлительно обеспечить подачу увлажненного кислорода (с помощью носового катетера, маски, кислородной палатки, гипербарической оксигенации, ИВЛ).
С целью коррекции сопутствующих нарушений, вызванных острой дыхательной недостаточностью, проводится лекарственная терапия: при болевом синдроме назначаются анальгетики; с целью стимуляции дыхания и сердечно-сосудистой деятельности – дыхательные аналептики и сердечные гликозиды; для устранения гиповолемии, интоксикации - инфузионная терапия и т. д.
Прогноз
Последствия остро развившейся дыхательной недостаточности всегда серьезны. На прогноз оказывает влияние этиология патологического состояния, степень респираторных нарушений, скорость оказания первой помощи, возраст, исходный статус. При стремительно развившихся критических нарушениях наступает смерть в результате остановки дыхания или сердечной деятельности. При менее резкой гипоксемии и гиперкапнии, быстром устранении причины острой дыхательной недостаточности, как правило, наблюдается благоприятный исход. Для исключения повторных эпизодов ОДН необходимо интенсивное лечение фоновой патологии, повлекшей за собой жизнеугрожающие нарушения дыхания.
2. Острая дыхательная недостаточность: основные подходы к диагностике и терапии/ Авдеев С.Н.// Практическая пульмонология. – 2005.
3. Интенсивная терапия заболеваний, сопровождающихся отсрой дыхательной недостаточностью/ Прасмыцкий О.Т., Р.Е., Ржеутская. – 2007.
4. Клинические рекомендации по оказанию медицинской помощи пострадавшим с острой дыхательной недостаточностью в чрезвычайных ситуациях/ Саввин Ю.Н., Кудрявцев Б.П.,Шабанов В.Э., Шишкин Е.В. – 2015.
Дыхательная недостаточность
Дыхательная недостаточность (ДН) - нарушение в организме, вызванное сбоем газообмена в легких. Проявляется у взрослых и детей. Интенсивность симптомов и характер протекания заболевания зависит от степени тяжести и формы ДН.

Как классифицируют дыхательную недостаточность по степени тяжести
Основные критерии, на которых основывается классификация - измерение газового баланса крови, в первую очередь парциального давления кислорода (РаО2), углекислоты в артериальной крови, а также сатурации крови кислородом (SаО2).
При определении степени тяжести важно выявить форму, в которой протекает болезнь.
Формы ДН в зависимости от характера течения
Выделяют две формы ДН - острая и хроническая.
Отличия хронической формы от острой:
- хроническая форма ДН - развивается постепенно, долгое время может не иметь симптомов. Обычно появляется после недолеченной острой формы;
- острая ДН - развивается быстро, в некоторых случаях симптомы проявляются за несколько минут. В большинстве случаев патология сопровождается нарушениями гемодинамики (показателями движения крови по сосудам).

Заболевание в хронической форме без обострений требует регулярного наблюдения пациента у врача.
Классификация по степени тяжести включает 3 типа хронической и 4 типа острой формы патологии.
Степени тяжести хронической ДН
По мере развития ДН усложняются и симптомы и ухудшается состояние больного.
Диагностирование болезни на начальной стадии упрощает и ускоряет процесс лечения.
- отсутствуют в состоянии покоя, проявляются только во время физического напряжения;
- уменьшаются функциональные резервы системы дыхания: появляется одышка, меняется показатель глубины и частоты дыхания в состоянии покоя при нормальном пульсе
- баланс газов в артериальной крови остается в норме благодаря компенсационным процессам (гипервентиляции, образованию дополнительного количества гемоглобина и эритроцитов, ускорению кровотока);
- образуется декомпенсация при физических нагрузках (склонность к тахикардии, уменьшается глубина дыхания, отчетливо проявляется цианоз)
- влияния компенсационных процессов недостаточно удержания нормального газового баланса в крови;
- симптомы проявляются в состоянии покоя: значительные цианоз и тахикардия, постоянная одышка
Симптомы при хронической недостаточности не так интенсивны, как при острой форме.
Как классифицируется острая дыхательная недостаточность
Выделяют 4 степени тяжести острой ДН:
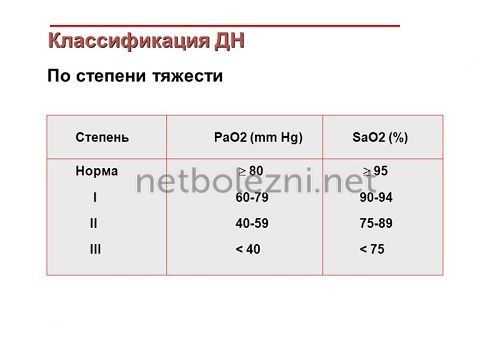
I степень. Характеризуется одышкой (может появляться на вдохе или на выдохе), учащением сердцебиения.
- РаО2 - от 60 до 79 мм рт.ст.;
- SаО2 - 91-94%.
II степень. Кожа мраморного оттенка, синюшность. Возможны судороги, сознание затемняется. При дыхании даже в состоянии покоя задействуется дополнительная мускулатура.
- РаО2 - 41-59 мм рт.ст.;
- SаО2 - от 75 до 90%.
III степень. Сбитое дыхание: резкая одышка сменяется приступами остановки дыхания, снижением числа дыханий в минуту. Даже в состоянии покоя губы сохраняют насыщенно синюшный оттенок.
- РаО2 - от 31 до 40 мм рт.ст.;
- SаО2 - от 62 до 74%.
IV степень. Состояние гипоксической комы: дыхание редкое, сопровождается судорогами. Возможна остановка дыхания. Цианоз кожи всего тела, артериальное давление на критически низком уровне.
IV степень соответствует терминальному состоянию и требует оказания экстренной помощи.
Выход показателей за пределы нормы говорит о высоком риске развитии дыхательной недостаточности.
Как определяются степени тяжести патологии у детей
ДН у ребенка обычно проходит в острой форме. Основными отличиями патологии у взрослых и детей являются другие уровни показателей газового кровяного состава.
- одышка;
- усиленное сердцебиение;
- носогубной треугольник и оттенок кожи в целом приобретает синюшный оттенок;
- напряженность крыльев носа
- Ра углекислоты в норме или незначительно повышенное (до 50);
- РаО2 - занижено (от 51 до 64)
- появляются одышка и учащенное сердцебиение еще в спокойном состоянии;
- повышается кровяное давление;
- синеют фаланги пальцев;
- меняется общее состояние ребенка: возможна вялость и постоянная усталость, или же возбужденность и беспокойное состояние;
- увеличен объем дыхания в минуту до 145-160%
- уровень РаО2 падает до 55-50;
- Ра углекислоты может повыситься до 100;
- сильно выраженная одышка;
- при дыхании задействуется вспомогательная мускулатура;
- ритм дыхания нарушен;
- учащается пульс и снижается кровяное давление;
- кожа бледная, приобретает мраморность с оттенком синюшности;
- ребенок находится в состоянии вялости и заторможенности;
- соотношение числа вдохов и сокращений сердца в минуту - 1:2
- артериальное давление либо слишком низкое, либо вовсе не отслеживается;
- кислородное парциальное давление падает ниже 49;
- парциальное давление углекислоты превышает 100
- кожа на теле ребенка приобретает землистую окраску, лицо приобретает синюшность;
- по всему телу проявляются пятна багрово-синюшного цвета;
- ребенок находится без сознания;
- дыхание судорожное, нестабильное, частота - до 10 в минуту
При выявлении признаков ДН 3 и 4 степень тяжести ребенку необходимы неотложная госпитализация и интенсивная терапия. Лечение детей при ДН легкой формы (1 и 2 стадии) возможно в домашних условиях.
Как определить степень тяжести дыхательной недостаточности
Чтобы окончательно диагностировать заболевание и его стадию, достаточно определить уровень газов крови.
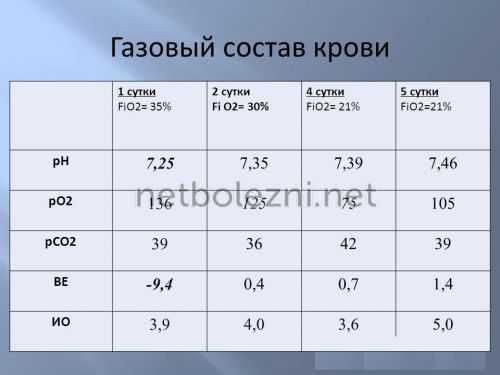
Ранняя диагностика ДН включает в себя исследование внешнего дыхания, выявление обструктивных и рестриктивных нарушений.
Обследование при подозрении на ДН обязательно включает спирометрию и пикфлоуметрию, для анализа берется артериальная кровь.
Алгоритм определения дыхательной недостаточности состоит из таких диагностических критериев:
- напряжение (Ра) кислорода - ниже, чем 45-50;
- напряжение углекислоты - выше, чем 50-60 (показатели в мм рт.ст.).
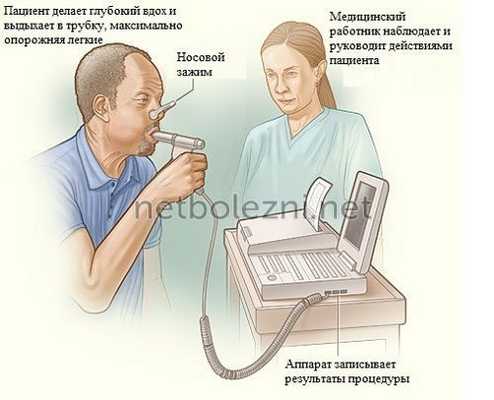
Есть низкая вероятность того, что пациент пройдет анализ состава газов крови без весомых на то причин. Чаще всего диагностику проходят лишь тогда, когда патология проявила себя в виде явных признаков.
Как распознать дыхательную недостаточность
К общим клиническим симптомам ДН относятся:
- учащенное дыхание, периодически меняющееся на замедленное;
- не прослушиваются дыхательные шумы;
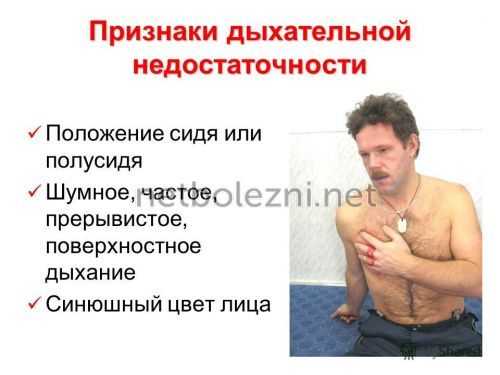
При проявлении хотя бы нескольких симптомов ДН пациенту следует пройти обследование, выяснить причины развития патологии и придерживаться рекомендаций врача.
Читайте также:
