ЭКГ при фибрилляции предсердий (ФП)
Добавил пользователь Валентин П. Обновлено: 29.01.2026
Фибрилляция предсердий (ФП), или мерцательная аритмия - нарушение ритма сердца, характеризующееся частыми и нерегулярными сердечными сокращениями.
Фибрилляция предсердий (ФП), или мерцательная аритмия - нарушение ритма сердца, характеризующееся частыми и нерегулярными сердечными сокращениями.
Это самая распространенная в мире аритмия. По расчетам, фибрилляцией предсердий страдают до 3% взрослого населения планеты. С возрастом распространенность фибрилляции предсердий увеличивается и среди лиц старше 60 лет может достигать 60%. Заболевание вызывает снижение качества жизни из-за повторяющихся приступов сердцебиения и связано с повышенной летальностью.
Разобщенность работы предсердий и желудочков при фибрилляции предсердий ведет к снижению сердечного выброса на 20-30% из-за отсутствия предсердного вклада в сердечный выброс и неполноценного наполнения кровью левого желудочка. Таким образом, длительно существующая фибрилляция предсердий приводит к расширению полостей сердца, выраженному снижению насосной функции сердца, возникновению недостаточности митрального и трикуспидального клапанов, что ведёт к нарастанию сердечной недостаточности.
Одним из наиболее серьезных осложнений фибрилляции предсердий является инсульт. Это связано с тем, что при мерцательной аритмии в сердце возникают крайне благоприятные условиях для формирования тромбов: предсердия перестают нормально сокращаться, что приводит, в свою очередь, к застою крови и тромбообразованию в сердце. С током крови тромбы покидают сердце и способны заблокировать кровоток в артериях головного мозга или других органов.
Фибрилляция предсердий повышает риск развития инсульта в 5 раз, а среди пациентов с нарушением функции клапанов сердца – в 20 раз, в срав-нении с пациентами, не имеющими аритмии.
Причины фибрилляции предсердий
- Патология митрального клапана сердца (врожденные и приобретенные пороки).
- Артериальная гипертония (систолическое АД более 140 мм рт.ст.).
- Частый сердечный ритм (например, у спортсменов после нагрузки).
- Ишемическая болезнь сердца, инфаркт миокарда (атеросклеротическое поражение коронарных артерий).
- Перикардит (воспаление сердечной сумки — перикарда).
- Миокардит (воспалительное поражение сердечной мышцы — миокарда).
- Тиреотоксикоз (гиперфункция щитовидной железы).
- Сахарный диабет (повышенное содержание глюкозы в крови).
- Инфекционные заболевания.
- Генетическая предрасположенность.
- Нервное потрясение или стрессовая ситуация.
- Интенсивные напряжённые физические нагрузки.
- Злоупотребление алкоголем, никотином и наркотиками.
- Интоксикация различными лекарственными препаратами.
Симптомы фибрилляции предсердий
Наиболее распространёнными симптомами фибрилляции предсердий являются:
- перебои в сердце,
- замирание сердца,
- частое неритмичное сердцебиение,
- боли в груди,
- головокружение,
- обморок или кратковременная потеря сознания,
- затруднённое дыхание, нехватка воздуха,
- одышка,
- повышенная утомляемость,
- общая слабость.
Нередко мерцательная аритмия протекает бессимптомно и выявляется случайно на ЭКГ или во время холтеровского мониторирования.
Классификация фибрилляции предсердий (ESCGuidlines):
- Пароксизмальная форма – внезапно появляющаяся ФП, продолжительностью от нескольких минут до 7 суток, восстанавливается самостоятельно (чаще в течение 24-48 часов).
- Персистирующая форма – мерцательная аритмия продолжительностью от 7 суток до 1 месяца. Самостоятельно не восстанавливается, но имеются показания и возможность кардиоверсии.
- Длительно персистирующая форма – продолжающаяся более 1 месяца фибрилляция предсердий, сохраняющаяся или рецидивирующая, несмотря на попытки кардиоверсии.
- Постоянная форма – мерцательная аритмия при которой кардиоверсия противопоказана, не проводилась, или оказалась безуспешной.
Распространенность мерцательной аритмии составляет 6% у людей пожилого и старческого возраста и около 2% среди всей популяции. У 6 — 10% пациентов с ИБС заболевание осложняется фибрилляцией предсердий, а у больных с митральным пороком сердца, нуждающихся в оперативном лечении, мерцательная аритмия развивается в 60-80% случаев. Наблюдения свидетельствуют о значительном увеличении частоты развития данной аритмии.
У пациентов с фибрилляцией предсердий летальность примерно в 2 раза выше, чем у больных с синусовым ритмом. Диссоциация работы предсердий и желудочков ведет к снижению сердечного выброса на 20-30% из-за отсутствия предсердного вклада в сердечный выброс, а также неполноценного наполнения кровью левого желудочка. Таким образом, длительно существующая фибрилляция предсердий приводит к развитию дилатационной кардиомиопатии, которая сопровождается расширением полостей сердца, выраженной систолической дисфункцией левого желудочка (снижение фракции выброса), возникновением митральной и трикуспидальной регургитации (обратный заброс крови), что ведёт к нарастанию сердечной недостаточности.
Наличие фибрилляции предсердий ведет к застою крови и тромбообразованию в ушке левого предсердия с высоким риском закупорки артерий головного мозга,магистральных артерий верхних и нижних конечностей (большой круг кровообращения), и сосудов кровоснабжающих внутренние органы. Каждый шестой инсульт происходит у больного с мерцательной аритмией. Риск возникновения такого осложнения у больных с фибрилляцией предсердий в 5 — 7 раз выше, чем у людей без аритмии. У больных с пороками сердца ревматической этиологии, осложненными фибрилляцией предсердий, риск развития острого нарушения мозгового крообращения (ОНМК) в 17 раз выше, чем у пациентов без мерцательной аритмии.
Основным методом диагностики мерцательной аритмии является электрокардиография (ЭКГ) и холтеровское мониторирование – непрерывная длительная (в течение 1 – 7 суток) запись ЭКГ.
В случае подтверждения диагноза ФП и определения показаний к эндоваскулярной катетерной аблации ФП пациенту проводится электрофизиологическое исследование (ЭФИ) с выявлением зон эктопических очагов и построением карты этих зон.
Лечение
1. Консервативное лечение фибрилляции предсердий (мерцательной аритмии)
Мерцательная аритмия является фактором риска ишемического инсульта, развивающегося в результате формирования тромбов в полости левого предсердия. Первоочередными средствами при лечении мерцательной аритмии являются препараты, предотвращающие тромбообразование. Их назначает врач, т.к. требуется контроль за системой свертывания крови. Эти средства показаны практически всем пациентам, которые страдают мерцательной аритмией независимо от того, постоянно присутствует аритмия или возникает приступами (пароксизмальная форма аритмии). Риск инсульта одинаков как при наличии хронической формы аритмии, так и при пароксизмальной форме аритмии.
У пациентов с пароксизмальной формой мерцательной аритмии решается вопрос о профилактике возникновения приступов аритмии. Если приступ возник впервые, антиаритмические препараты не назначаются. Могут быть рекомендованы препараты для контроля частоты сердечных сокращений и улучшения переносимости повторных пароксизмов нарушений ритма. Антиаритмические средства также не назначаются, если приступы аритмии у пациента протекают бессимптомно и не снижают его качество жизни. При рецидиве нарушений ритма и ухудшении переносимости пароксизмов кардиолог-аритмолог совместно с пациентом решает вопрос о назначении антиаритмических препаратов или хирургическом лечении аритмии (катетерной абляции).
При развитии затяжного приступа мерцательной аритмии, который не прошел самостоятельно, необходимо обратиться к специалисту кардиологу-аритмологу, который выберет наиболее подходящий для пациента метод купирования аритмии. Отработана методика медикаментозного восстановления нормального сердечного ритма, а также процедура восстановления ритма методом электрической кардиоверсии. Для восстановления ритма необходима определенная медикаментозная подготовка, схему которой определит врач, исходя из индивидуальных особенностей течения заболевания. С появлением новейших высокоэффективных антиаритмических средств предпочтение отдается медикаментозному восстановлению ритма.
При трансформации пароксизмальной формы мерцательной аритмии в хроническую основной задачей является контроль частоты сердечных сокращений. При наличии тахисистолии (высокой частоты сердечных сокращений) назначаются средства, урежающие частоту сокращений сердца, первоочередными из которых являются бета-адреноблокаторы. Неотъемлемой частью терапии мерцательной аритмии сердца является лечение заболевания, спровоцировавшего нарушение ритма – ишемической болезни сердца, сердечной недостаточности, артериальной гипертензии, нарушений в работе щитовидной железы и других.
- развития приступа мерцательной аритмии впервые в жизни,
- развития очередного приступа аритмии, не купирующегося привычными средствами,
- неэффективности назначенной ранее антиаритмической терапии.
2. Радиочастотная катетерная абляция
При возникновении симптомных пароксизмов фибрилляции предсердий по современным рекомендациям хирургическое лечение (катетерная абляция) может быть предложено пациентам еще до назначения антиаритмических препаратов как альтернатива медикаментозному лечению.
Эффективность катетерной абляции фибрилляции предсердий в большинстве мировых центров составляет 60-80%. Эффективность вмешательства значительно повышается при устранении факторов, способствующих развитию аритмии, таких как повышенное артериальное давление, избыточная масса тела, употребление алкоголя и т.д.
Во время процедуры в сердце через крупные сосуды (подключичная и бедренная вены) проводятся специальные катетеры, через которые подается радиочастотный ток, воздействующий на источник аритмии.
Операция электрофизиологически обоснована и анатомически ориентирована. Основана на теории множественных кругов macro re-entry (циркуляции импульса), формирующихся вокруг анатомических образований: устьев легочных вен и коронарного синуса, верхней и нижней полых вен, ушек левого и правого предсердий, отверстий атриовентрикулярных клапанов. Операция предполагает изоляцию этих образований и прерывание путей проведения.
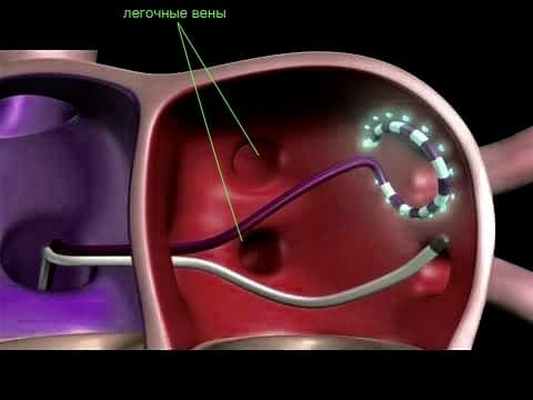
Процедура выполняется под рентгеновским контролем. Вмешательство проводится под внутривенной (общей) анестезией. Продолжительность процедуры составляет 2-3 часа в зависимости от клинической ситуации.
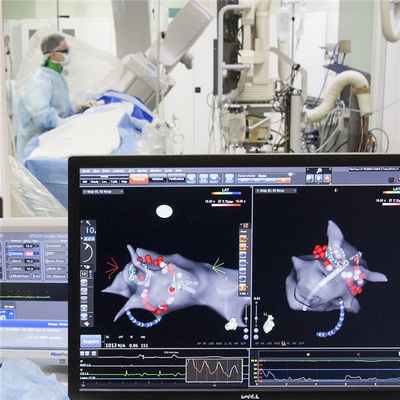
Основной целью вмешательства является устранение фибрилляции предсердий. Однако, добиться полного излечения удается не во всех случаях, особенно при длительно сохраняющейся аритмии или ее хронических формах. Применение гибридного подхода - хирургического лечения в сочетании с приемом антиаритмических препаратов позволяет значительно улучшить качество жизни пациентов за счет уменьшения количества приступов и выраженности симптомов аритмии.
В послеоперационном периоде в течение 3 месяцев пациентам показано применение препаратов, препятствующих образованию тромбов, для профилактики ишемических инсультов и антриаритмических средств. Необходимость дальнейшего медикаментозного лечения определяется лечащим врачом-аритмологом.
Однако, проведение катетерной абляции фибрилляции предсердий может быть выполнено не всегда. Процедура противопоказана при наличии тромбов в полостях сердца, так как это способствует возникновению ишемического инсульта.
Для определения показаний и противопоказаний к проведению хирургического лечения необходимо обратиться к врачу аритмологу.
С октября 2015 года в Клинике высоких медицинских технологий им. Н.И. Пирогова в отделении сердечно-сосудистой хирургии выполняется радиочастотная катетерная абляция фибрилляции предсердий.
Фибрилляция предсердий – нарушение ритма сердца
Является самой часто встречаемой аритмией. Она характеризуется нерегулярной активностью предсердий с высокой частотой сокращений (300-700 ударов в минуту) и нерегулярным желудочковым ритмом.
Распространённость фибрилляции предсердий в популяции взрослых велика. В ближайшие десятилетия ожидается рост числа пациентов с фибрилляцией предсердий во многом благодаря увеличению продолжительность жизни в популяции и интенсификации поиска недиагностированной ФП.
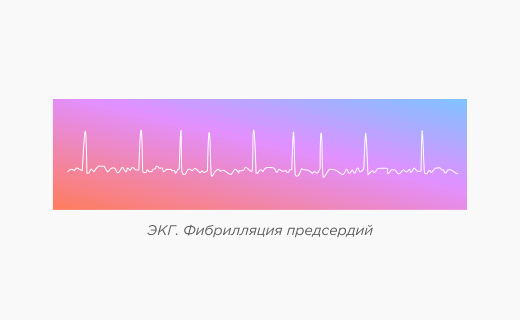
ЭКГ признаки фибрилляции предсердий
ЭКГ признаки фибрилляции предсердий:
Отсутствие зубцов Р.
Вместо базовой линии визуализируется f - волны. Это небольшие и разные по морфологии и амплитуде волны, которые имеют более высокую частоту, чем волны трепетания.
Нерегулярная частота желудочковых сокращений.
Рефрактерность атривентрикулярного узла препятствует проведению более чем половины импульсов из предсердий на желудочки. Таким образом, при частоте сокращении предсердий от 300 до 700 ударов в минуту, частота сокращений желудочков у пациентов с ФП составляет от 100 до 170 ударов в минуту в случае отсутствия препаратов, блокирующих атривентрикулярное проведение.
Этиология и патогенез
Фибрилляция предсердий является сложной по этиологии, патогенезу и электрофизиологическим механизмам аритмией. Первичная причина фибрилляции предсердий на сегодняшний день не достаточно ясна у большинства пациентов.
Как правило, присутствуют предрасполагающие факторы – артериальная гипертензия, сердечная недостаточность, ишемическая болезнь сердца или клапанные пороки. Также существенный вклад вносят модифицируемые факторы, такие как ожирение и обструктивное апноэ сна, и потенциально обратимые проблемы – гипертиреоз или употребление алкоголя.
Механизм
Для возникновения и поддержания фибрилляции необходимо наличие, как минимум, двух факторов - триггера и субстрата. Триггер инициирует аритмию, а субстрат поддерживает ее.
В большинстве случаев триггером фибрилляции предсердий является патологическая электрическая активность в одной или нескольких легочных венах. Было показано, что успешная ликвидация данных триггеров с применением радиочастотного воздействия в большинстве случаев приводит к устранению фибрилляции предсердий. Триггеры также могут локализоваться в верхней полой вене, связке Маршалла, коронарном синусе, ушке левого предсердия, правом предсердии, но значительно реже. При фибрилляции предсердий на клеточном уровне в ионных каналах происходит ремоделирование предсердий. Это приводит к структурным, функциональным и электрическим последствиям в ткани предсердий. В миокарде предсердий формируется фиброз, воспаление, гипертрофия кардиомиоцитов, и как следствие, разная скорость проведения импульса. Именно такой измененный миокард является субстратом фибрилляции предсердий и поддерживает беспорядочную электрическую активность сердца.
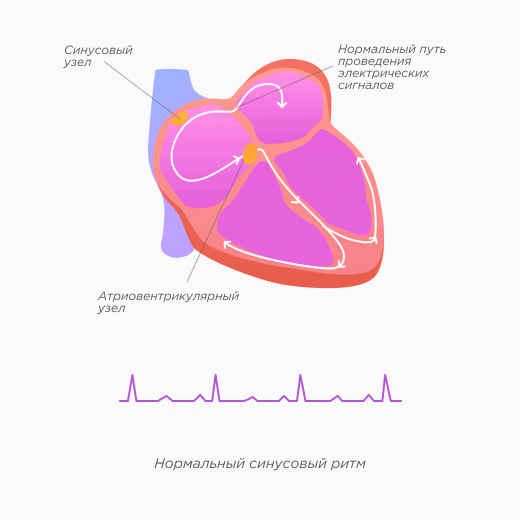
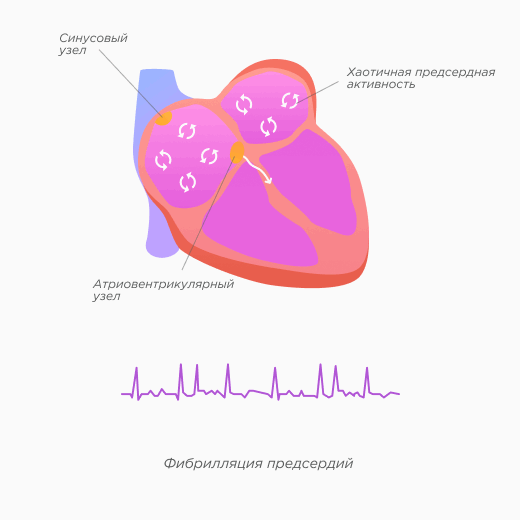
Классификация фибрилляции предсердий:
Пароксизмальная фибрилляция предсердий длится менее 7 дней. Аритмия в подавляющем большинстве случаев прекращается самостоятельно или после медицинского вмешательства.
Длительно персистирующая фибрилляция предсердий длится более 12 месяцев на момент, когда было принято решение выбрать тактику контроля ритма.
Постоянная фибрилляция предсердий означает договоренность между пациентом и врачом, что никакие дальнейшие попытки восстановить или поддержать синусовый ритм предприниматься не будут. Если меняется стратегия контроля частоты на контроль ритма, аритмия переклассифицируется в длительно персистирующую фибрилляцию предсердий.
Симптомы фибрилляции предсердий
Симптомы фибрилляции предсердий могут возникать внезапно и только изредка или быть постоянными. Жалобы разных людей при фибрилляции предсердий могут сильно отличаться.
Иногда фибрилляция предсердий не вызывает каких-либо симптомов, и пациент совершенно не осознает, что частота сердечных сокращений нерегулярна. У других же пациентов проявления аритмии очень выражены и существенно ограничивают повседневную активность.
Следующие симптомы характерны для фибрилляции предсердий:
Пациенты часто не знакомы с медицинскими терминами и могут вместо сердцебиения описывать странные ощущения в груди, трепетание и дрожь в сердце, беспокойство о том, что сердце выпрыгивает из грудной клетки.
Эти симптомы сердечной недостаточности появляются, прежде всего, в результате развития тахииндуцированной кардиомиопатии при высокой частоте желудочковых сокращений.
Слишком частая или редкая частота желудочковых сокращений может быть причиной негативных гемодинамических последствий.
Учитывая, что решение о лечении фибрилляции предсердий зависит от тяжести симптомов, принято использовать шкалу симптомов Европейской ассоциации сердечного ритма (EHRA):
| Класс I | Класс IIa | Класс IIb | Класс III | Класс IV |
| Нет симптомов. | Легкие симптомы, нормальная повседневная активность не нарушена из-за симптомов. | Ощущения, связанные с фибрилляцией предсердий беспокоят пациента, но нормальная повседневная активность не нарушена. | Тяжелые симптомы, нарушение нормальной повседневной активности. | Симптомы инвалидности - прекращение нормальной повседневной активности. |
Лечение фибрилляции предсердий
Основная стратегия в лечении фибрилляции предсердий – это улучшение качества жизни пациента и снижение риска развития инсульта. Целями лечения фибрилляции предсердий являются следующие направления:
Контроль частоты желудочковых сокращений
Эта тактика предполагает снижение частоты сердечных сокращений (ЧСС) до оптимальной (ЧСС в состоянии покоя менее 80 ударов в минуту и менее 110 ударов в минуту во время умеренных упражнений, например, теста шестиминутной ходьбы), не вызывая чрезмерной брадикардии. Контроль частоты желудочковых сокращений достигается с помощью лекарств, замедляющих проведение в АВ узле. Бетаблокаторы, дигоксин и блокаторы кальциевых каналов отлично справляются с этой задачей. Если с помощью всех возможных лекарственных подходов не удается достичь оптимальной частоты сердечных сокращений у симптомного пациента, то рекомендуется выполнение катетерной аблации АВ-узла с имплантацией кардиостимулятора.
Контроль ритма
Означает попытку восстановить и поддерживать синусовый ритм. Основной целью контроля ритма является уменьшение симптомов за счет снижения частоты и продолжительности эпизодов аритмии. Для этого используют антиаритмическую лекарственную терапию и нефармакологические методы (электрическая кардиоверсия и хирургические методы лечения)
Обе стратегии могут быть пересмотрены как в краткосрочной, так и в долгосрочной перспективе по мере естественного течения болезни.
Антиаритмики
Оптимальная антиаритмическая терапия должна быть не только эффективной, но и иметь низкую частоту побочных эффектов. Амиодарон, соталол, пропафенон применяют для поддержания синусового ритма и профилактики пароксизмов фибрилляции предсердий. Из них амиодарон обладает бóльшим антиаритмическим эффектом, но может вызывать значимые побочные явления. Единичные пароксизмы аритмии при приеме препарата необязательно указывают на неэффективность лечения и не требуют изменения терапии. Эффективность антиаритмических препаратов сильно варьирует. У некоторых пациентов она минимальна, а у других наблюдается резкое снижение частоты возникновения пароксизмов фибрилляции предсердий. Пациенты с редкими эпизодами фибрилляции предсердий в постоянной антиаритмической терапии не нуждаются, достаточно принимать препараты только во время эпизода тахикаритмии. Эта форма терапии рецидивирующей фибрилляции предсердий называется «таблетки в кармане»
Кардиоверсия
Применяется для восстановления синусового ритма электрическим или фармакологическим путем. Процедура показана пациентам с фибрилляцией предсердий для улучшения смптоматики и гемодинамического статуса.
Электрическая кардиоверсия восстанавливает нормальный синусовый ритм с помощью кратковременного электрического разряда высокой энергии через электроды, которые располагают на грудной клетке. Разряд деполяризует миокард, тем самым прерывает тахикардию и помогает синусовому узлу возобновить работу. Кардиоверсия проводится под кратковременным внутривенным наркозом. Антиаритмики могут быть назначены до электрической кардиоверсии, для увеличения вероятности успеха электрической кардиоверсии и поддержания синусового ритма после процедуры.
Для минимизации риска инсульта, независимо от метода кардиоверсии, необходима антикоагулянтная терапия, в том числе продолжительностью не менее четырех недель после процедуры, вне зависимости от наличия показаний к приему антикоагулянтов.
Проведение кардиоверсии у пациента с длительным пароксизмом – это хороший метод для определения связи неспецифических, слабовыраженных симптомов пациента с имеющейся фибрилляцией предсердий. После восстановления ритма кардиоверсией необходимо проследить динамику симптомов на синусовом ритме. При улучшении самочувствия рационально продолжить тактику контроля ритма. Такой подход хорошо использовать у пациентов впервые выявленной фибрилляцией предсердий, особенно у лиц молодого возраста.
Медикаментозная кардиверсия проводится с помощью антиаритмиков, введенных внутривенно или перорально. Эффективность медикаментозной кардиоверсии ниже электрической, но она проста в исполнении и не требует периода голодания и применения наркоза. Главный недостаток фармакологической кардиоверсии - это побочные эффекты лекарств в виде проаритмогенного эффекта (например, желудочковой тахикардии), остановки синусового узла или атриовентрикулярной блокады. По этой причине необходимо непрерывное мониторирование ЭКГ во время и после введения препарата в течение, как минимум, половины периода полувыведения. Кроме того, фибрилляция может перейти в трепетание предсердий.
Катетерная аблация
Это один из самых современных хирургических методов лечения фибрилляции предсердий. Эта операция относится к малоинвазивным вмешательствам и хорошо переносится пациентами. Процедура основана на устранении триггеров путем изоляции легочной вен с использованием специальных катетеров и радиочастотной энергии. Суть метода заключается в введении катетера в полость сердца через сосудистый доступ и нанесении точечных воздействий вокруг правых и левых легочных вен. В результате этой процедуры левое предсердие изолируется от легочных вен, где расположены основные триггеры фибрилляции предсердий. Основной целью операции является снижение симптомов, связанных с фибрилляцией предсердий. Согласно многим исследованиям радиочастотная аблация (РЧА) превосходит медикаментозную терапию в отношении улучшения качества жизни пациентов. Как правило, РЧА рекомендуют, если с помощью лекарств не удается адекватно контролировать симптомы, или они плохо переносятся пациентом.
Профилактика тромбоэмболических осложнений
Хорошо известно, что фибрилляция предсердий увеличивает риск развития инсульта в пять раз. Для профилактики тромбообразования у пациентов с фибрилляцией предсердий применяют антикоагулянты. Нередко при отсутствии такой терапии и при бессимптомном течении фибрилляции предсердий первым проявлением заболевания являются кардиоэмболические инсульты. Обширный инфаркт мозга приводит к выраженному неврологическому дефициту, что влечет за собой стойкую инвалидизацию больного.
Кардиоэмболический риск не является однородным и зависит от наличия специфических факторов, рассчитанных по шкале CHA₂DS₂-VASc.
Фибрилляция предсердий или мерцательная аритмия
Фибрилляция предсердий (ФП, синоним - мерцательная аритмия) нерегулярные и нередко частые сокращения сердца, повышающие риск развития инсульта, сердечной недостаточности и другие кардиальные осложнения.
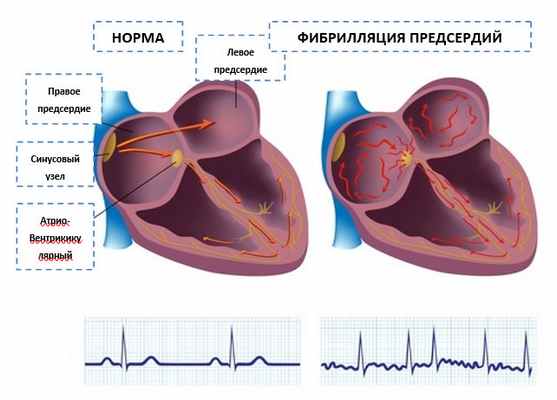
При фибрилляции предсердий «верхние» сердечные камеры - предсердия сокращаются хаотично и нерегулярно, при этом нарушается их нормальная координация с сокращениями двух «нижних» камер сердца – желудочками.
Симптомами ФП чаще всего становятся ощущения сердцебиений, одышка и общая слабость.
Эпизоды (приступы, пароксизмы) ФП могут быть короткими иногда бессимптомными (немыми – «silence»), но могут продолжаться несколько дней, месяцев и более и расцениваться как постоянная форма. Сама по себе ФП, как правило, не является угрожающим жизни состоянием, но может привести к развитию тяжелой клинической ситуации, требующей оказания экстренной медицинской помощи.
Этот вид аритмии может привести к развитию серьезных осложнений, таких как образование тромбов в полости сердца, которые по направлению тока крови переносятся в сосуды других органов, в первую очередь, головного мозга, вызывая закупорку просвета и прекращение кровотока по сосуду, соответственно, развитие ишемии, вплоть до инфаркта органа.
Лечение ФП может быть медикаментозным и/или интервенционным, воздействующим на проводящую систему сердца.
Симптомы: Некоторые люди не чувствуют симптомов ФП и аритмия выявляется только при медицинском осмотре . Но у некоторых симптомы могут быть следующими:
- Сердцебиения, ощущаемые как нерегулярные, неприятные, или «перевороты»
- Слабость, усталость,
- Предобморочные состояния, головокружения
- Снижение переносимости (толерантности) нагрузок.
- Одышка, чувство нехватки воздуха
- Боли в грудной клетке
Любой первый эпизод ФП, подтвержденный документально (ЭКГ, Холтеровское мониторирование ЭКГ) считают впервые выявленной ФП независимо от длительности и тяжести симптомов.
Фибрилляция предсердий может быть:
Пароксизмальной - синусовый ритм восстанавливается самостоятельно, обычно в течение 48 ч. Хотя пароксизмы ФП могут продолжаться до 7 дней, ключевое значение имеет данный срок.
Персистирующая - длительность эпизода превышает 7 дней, при этом для восстановления ритма необходима медикаментозная или электрическая кардиоверсия.
Длительно персистирующая - персистирующая ФП продолжается в течение ≥1 года и выбрана стратегия контроля ритма.
Постоянная - пациент и врач считают возможным сохранение ФП. Проводится постоянная медикаментозная терапия по контролю ритма. Соответственно, кардиоверсия у таких пациентов по определению не проводится. Если предполагается восстановление ритма, то аритмию называют «длительной персистирующей ФП».
Когда нужно встретиться с доктором? Если Вы чувствуете симптомы ФП, тем более, если нарастает одышка, появились боли в грудной клетке следует немедленно обратиться к врачу.
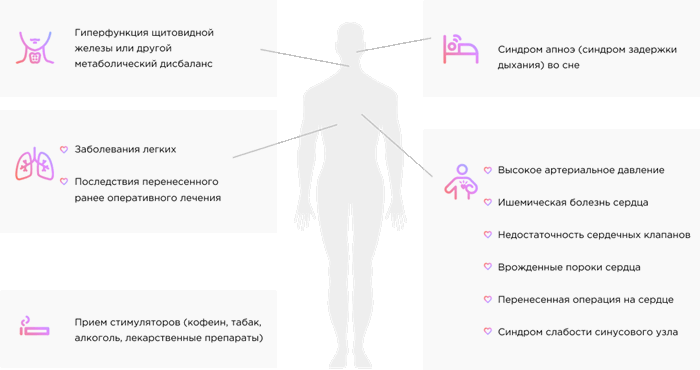
Возможные причины ФП:
- Повышенное артериальное давление –артериальная гипертензия
- Болезнь клапанов сердца – пороки сердца приобретенные и врожденные
- Болезни щитовидной железы и другие нарушения метаболизма
- Употребление вредных веществ – курение, алкоголь, наркотики
- Синдром слабости синусового узла (естественного водителя ритма сердца)
- Патология легких
- Перенесенная хирургическая операция на сердце
- Инфекции
- Стресс в связи с перенесенными тяжелыми хирургическими операциями
- Синдром сонного апноэ
- Ишемическая болезнь сердца – стенокардия, перенесенный инфаркт миокарда
Трепетание предсердий
Трепетание предсердий (ТП), состояние похожее на ФП, но ритм сердца при нем менее хаотичен и более упорядочен. Иногда может совмещаться или трансформироваться в ФП и наоборот. Осложнения и прогнозы аналогичны таковым при ФП.
ФП и ТП если их правильно лечить не влияют на продолжительность жизни человека
Факторы риска
- Возраст, чем старше человек, тем больше риск развития ФП.
- Болезни сердца
- Артериальная гипертензия
- Хронические заболевания - сахарный диабет, заболевания щитовидной железы, хроническая болезнь почек, легочные заболевания и дрDrinkingalcohol. For some people, drinking alcohol can trigger an episode of atrial fibrillation. Binge drinking may put you at an even higher risk.
- Ожирение
- Наследственность.
Осложнения:
- Инсульт , риск зависит от возраста (чем старше, тем больше риск), сопутствующей патологии (см. выше), повышения артериального давления, истории предшествующих инсультов, наличия сердечной недостаточности и др.
- Сердечная недостаточность — ситуация, когда ваше сердце не может обеспечить циркуляцию такого количества крови, которое необходимо тканям организма.
Лечение ФП
Медикаментозное лечение должно проводиться по назначению и под контролем врача с учетом всех факторов, симптомов, рисков и особенностей течения патологии . В целом задачи лечения заключаются в:
- Контроль за частотой сердечных сокращений
- Профилактике образования тромбов
- Уменьшения риска инсульта
Иногда методом выбора лечения становятся катетерные или хирургические процедуры
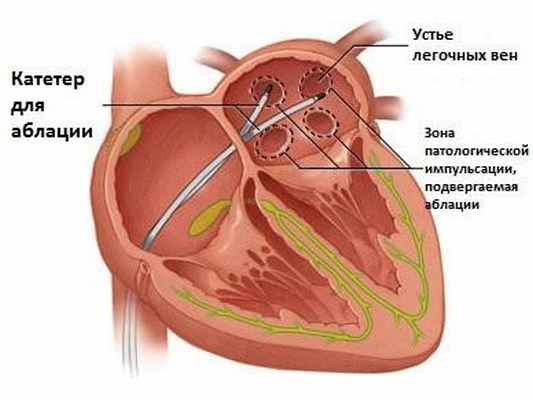
Есть несколько хирургических методик лечения ФП, наиболее часто применяемым и эффективным является абляция. Абляция – это малоинвазивная операция, суть которой состоит в прижигании небольшого участка сердца при помощи специального катетера. Для того чтобы точно установить тот участок, где возникает аритмия, перед операцией проводится электрофизиологическое исследование. Прижигание проводится радиочастотным методом. После прижигания происходит рубцевание миокарда, что препятствует проведению электрического сигнала, вызывающего неправильные сокращения предсердий. При абляции все функции мышечной ткани, окружающей рубец, сохраняются, синусовый ритм сердца восстанавливается.
Решение о выборе хирургических или медикаментозных методов лечения следует принимать совместно с Вашим лечащим врачом- кардиологом.
Фибрилляция предсердий
Фибрилляция предсердий – это быстрый нерегулярный предсердный ритм. Симптомы включают: перебои в работе сердца и иногда – слабость, снижение толерантности к физической нагрузке, одышку, пресинкопальные состояния. Часто имеет место образование тромбов в полости предсердий, которые являются достоверным риском эмболического инсульта. Диагностируется по электрокардиографии. Лечение включает медикаментозный контроль частоты ритма, профилактику тромбоэмболий при помощи антикоагулянтов и иногда – восстановление синусового ритма при помощи препаратов или кардиоверсии.
Фибрилляция предсердий обусловлена множественными волнами хаотического повторного возбуждения в предсердиях. Тем не менее во многих случаях играет роль запускающий эктопический фокусный очаг в венозных структурах, смежных с предсердиями (обычно легочные вены), которые ответственны за возникновение и, возможно, поддержание фибрилляции предсердий. При фибрилляции предсердий предсердия не сокращаются, АВ-соединение бомбардируется множеством электрических импульсов, проведение которых обусловливает нерегулярный желудочковый ритм, который, как правило, находится в диапазоне тахикардии.
Фибрилляция предсердий – одна из наиболее распространенных аритмий, затрагивающая около 2,3 млн взрослого населения США. Лица мужского пола и лица белой расы чаще страдают ФП по сравнению с женщинами и лицами черной расы. фибрилляцией предсердий. Распространенность увеличивается с возрастом; почти 10% людей > 80 лет страдают ФП. Мерцательная аритмия обычно возникает у пациентов на фоне уже имеющихся заболеваний сердца.
Осложнения фибрилляции предсердий
Отсутствие сокращений предсердий предрасполагает к образованию тромбов; годовой риск цереброваскулярных эмболических событий около 7%. Риск инсульта Обзор инсульта (Overview of Stroke) Инсульт – это гетерогенная группа заболеваний, обусловленная внезапным очаговым прекращением мозгового кровотока, которое вызывает развитие неврологических нарушений. Инсульты могут быть ишемическими. Прочитайте дополнительные сведения Фибрилляция предсердий также может снижать сердечный выброс; отсутствие сокращения предсердий может снижать сердечный выброс при нормосистолии примерно на 10%. Такое снижение обычно хорошо переносится, кроме случаев с повышением частоты сокращений желудочков, когда ритм становится слишком частым (например, > 140 ударов/минуту) или когда у пациентов исходно имеется пограничный или сниженный сердечный выброс. В таких случаях может развиться сердечная недостаточность Сердечная недостаточность (СН) Сердечная недостаточность (СН) – синдром дисфункции желудочков сердца. Левожелудочковая недостаточность приводит к развитию одышки и быстрой утомляемости, правожелудочковая недостаточность –. Прочитайте дополнительные сведенияЭтиология фибрилляции предсердий
Наиболее частыми причинами фибриляции предсердий явялются:
Неумеренное потребление алкоголя (синдром "праздника сердца")
Менее распространенные причины мерцательной аритмии включают:
Идиопатическая первичная фибрилляция предсердий─ это предсердная фибрилляция без установленной причины у пациентов < 60 лет.
Классификация мерцательной аритмии
Пароксизмальная фибрилляция предсердий представляет собой фибрилляцию предсердий, которая обычно длится < 1 недели и проходит самостоятельно или в результате вмешательства до восстановления нормального синусового ритма. Случаи могут повторяться.
Персистирующая форма фибрилляции предсердий – это постоянная фибрилляция предсердий, длящаяся > 1 недели.
Продолжительная персистирующая форма фибрилляции предсердий длится > 1 года, однако возможность восстановления синусового ритма все-таки существует.
Постоянная фибрилляция предсердий не может быть преобразована в синусовый ритм (под определение попадают также пациенты, для которых было принято решение не пытаться преобразовать ритм в синусовый). Чем дольше существует фибрилляция предсердий, тем меньше вероятность спонтанного восстановления синусового ритма, а кардиоверсия менее эффективна вследствие ремоделирования предсердий (изменения элекрофизиологии предсердий, вызванные быстрым предсердным ритмом, которые в основном связаны с укорочением рефрактерности предсердий и могут также включать увеличение пространственной дисперсии предсердной рефрактерности, замедленную скорость проведения в предсердии или все изменения вместе).
Симптомы и признаки фибрилляции предсердий
Фибрилляция предсердий нередко бессимптомна, но у многих пациентов возникают учащённое сердцебиение, дискомфорт в грудной клетке или симптомы сердечной недостаточности (слабость, головокружение, одышка), особенно, когда частота сокращений желудочков очень высока (140–160 уд/минуту). Также симптомы могут быть по типу острого инсульта или повреждения других органов вследствие системных эмболий.
Пульс нерегулярный с потерей a волн югулярного венозного пульса. Дефицит пульса (частота верхушечных толчков быстрее, чем частота пульса, пальпируемого на запястье) может появиться из-за того, что ударного объёма левого желудочка бывает недостаточно для образования волны периферического давления для удара, идущего сразу же за предыдущим ударом.
Диагностика фибрилляции предсердий
Функциональные тесты щитовидной железы
Диагноз фибрилляции предсердий устанавливается с помощью ЭКГ (см. рисунок Фибрилляция предсердий Фибрилляция предсердий ). Признаки включают:
Отсутствие зубцов P
Наличие волн f (волн фибрилляции) между комплексами QRS; волны f нерегулярны по времени, имеют неправильную морфологию; ритм предсердий составляет > 300 ударов/минуту; электрическая активность предсердий обычно лучше всего определяется в отведении V1, при этом не всегда явно выражена во всех отведениях.
Нерегулярные неправильные интервалы R-R
Фибрилляция предсердий
Другие нерегулярные ритмы могут напоминать фибрилляцию предсердий на ЭКГ, но могут быть распознаны наличием дискретных P-зубцов или волн трепетания, которые иногда могут быть более заметны при помощи вагусных проб. Тремор мышц или электрические помехи могут выглядеть как f волны, но основной ритм остается регулярным. Фибрилляция предсердий также обусловливает феномен, который имитирует желудочковые экстрасистолы или желудочковую тахикардию (феномен Ашмана). Данный феномен обычно возникает, когда короткий RR-интервал следует за длинным RR-интервалом; более длинный интервал удлиняет рефрактерный период инфрагисиальной системы проведения и последующие комплекс(ы) QRS проводятся аберрантно, обычно с морфологией блокады правой ножки пучка Гиса.
Эхокардиография Эхокардиография На данном фото изображен пациент, которому выполняется эхокардиография. На этом изображении показаны все 4 камеры сердца, а также трикупсидальный и митральный клапаны. Эхокардиография использует. Прочитайте дополнительные сведенияЗдравый смысл и предостережения
Лечение фибрилляции предсердий
В некоторых случаях: контроль ритма при помощи синхронизированной кардиоверсии Контроль ритма , лекарственных препаратов либо абляции субстрата фибрилляции предсердий
Если подозревается серьезное основное заболевание, пациентам с впервые возникшей фибрилляцией предсердий может понадобиться госпитализация; однако пациенты с повторяющимися эпизодами аритмии не требуют госпитализации до тех пор, пока не возникнут другие симптомы, требующие ее проведения. Как только причины фибрилляции предсердий установлены, лечение фокусируется на контроле желудочковых сокращений, контроле ритма и профилактике тромбоэмболий.
Контроль частоты желудочковых сокращений
У пациентов с фибрилляцией предсердий любой длительности для контроля симптомов и предотвращения тахикардия-индуцируемой кардиомиопатии требуется контроль частоты сердечных сокращений (обычно < 100 уд/минуту в покое).
Для острых пароксизмов с быстрым ритмом (140–160 ударов в минуту) применяют внутривенно препараты, блокирующие АВ-узел (информацию о дозах см. в таблице Антиаритмические препараты Антиаритмические препараты (классификация Vaughan Williams) ). ВНИМАНИЕ: Препараты, замедляющие АВ-проведение, не следует применять у пациентов с WPW-синдромом, когда проведение идет по дополнительному пути (отражается в наличии широких комплексов QRS); данные препараты повышают частоту проведения через дополнительный путь, предрасполагая к возможной фибрилляции желудочков. Бета-блокаторы (например, метопролол, эсмолол) предпочтительны, если предполагается избыток катехоламинов (например, при заболеваниях щитовидной железы, в случаях провокации физической нагрузкой). Недигидропиридиновые блокаторы кальциевых каналов (например, верапамил, дилтиазем) также эффективны. Дигоксин наименее эффективен, но может применяться при наличии сердечной недостаточности Сердечная недостаточность (СН) Сердечная недостаточность (СН) – синдром дисфункции желудочков сердца. Левожелудочковая недостаточность приводит к развитию одышки и быстрой утомляемости, правожелудочковая недостаточность –. Прочитайте дополнительные сведенияЗдравый смысл и предостережения
Препараты, замедляющие АВ-проведение, не следует применять у пациентов с Wolff-Parkinson-White синдромом Синдром Вольфа – Паркинсона – Уайта (WPW) В возникновении наджелудочковых тахикардий по механизму риентри (НЖТ) участвуют электрические проводящие пути, расположенные выше бифуркации пучка Гиса. У пациентов возникают эпизоды внезапного. Прочитайте дополнительные сведения , когда проведение идет по дополнительному пути (отражается в наличии широких комплексов QRS); данные препараты повышают частоту проведения через дополнительный путь, предрасполагая к возможной фибрилляции желудочков.
Контроль ритма
Пациентам с сердечной недостаточностью или другими нарушениями гемодинамики, непосредственно связанными со впервые возникшим эпизодом фибрилляции предсердий, показано восстановление синусового ритма с целью улучшения сердечного выброса. В других случаях восстановление фибрилляции предсердий до нормального синусового ритма оптимально, но антиаритмические препараты Антиаритмические средства Необходимость в лечении аритмий зависит от симптомов и степени тяжести аритмии. Лечение направлено на причины заболевания. При необходимости проводится прямая антиаритмическая терапия, что включает. Прочитайте дополнительные сведения , используемые для купирования (классов Ia, Ic и III), имеют риск побочных эффектов и могут повышать смертность. Восстановление синусового ритма не означает прекращения приема антикоагулянтной терапии.
Для острой конверсии ритма могут быть использованы синхронизированная кардиоверсия Сердечная ресинхронизирующая терапия (СРТ) Необходимость в лечении аритмий зависит от симптомов и степени тяжести аритмии. Лечение направлено на причины заболевания. При необходимости проводится прямая антиаритмическая терапия, что включает. Прочитайте дополнительные сведения или медикаментозные препараты. Перед попыткой конверсии желудочковый ритм следует удерживать на уровне < 120 уд/минуту, большинству больных должны быть назначены антикоагулянты (для критериев и методов, см. Профилактика тромбоэмболии во время контроля ритма Профилактика тромбоэмболии во время восстановления ритма Фибрилляция предсердий – это быстрый нерегулярный предсердный ритм. Симптомы включают: перебои в работе сердца и иногда – слабость, снижение толерантности к физической нагрузке, одышку, пресинкопальные. Прочитайте дополнительные сведения ). Если фибрилляция предсердий длится > 48 часов, больному, как правило, должны быть назначены пероральные антикоагулянты (восстановление ритма, независимо от используемого метода, увеличивает риск тромбоэмболии). Антикоагулянтная терапия рекомендуется на протяжении > 3 недель до кардиоверсии либо на протяжении более короткого периода, если при чреспищеводной эхокардиографии (ЧПЭ) тромбы в левом предсердии не определяются. Антикоагулянтная терапию необходимо продолжать в течение не менее 4 недель после кардиоверсии. Многие пациенты нуждаются в постоянном приеме антикоагулянтов (см. Долгосрочные меры по предотвращению тромбоэмболии Длительная профилактика тромбоэмболий Фибрилляция предсердий – это быстрый нерегулярный предсердный ритм. Симптомы включают: перебои в работе сердца и иногда – слабость, снижение толерантности к физической нагрузке, одышку, пресинкопальные. Прочитайте дополнительные сведения ).
Здравый смысл и предостережения
При фибрилляции предсердий следует назначать антикоагулянты, когда это возможно, до восстановления синусового ритма.
После восстановление синусового ритма не рекомендуется прекращать антикоагулянтную терапию у больных с показаниями к ее назначению.
Синхронизированная кардиоверсия (100 Дж, затем 200 и 360 Дж при необходимости) преобразует фибрилляцию предсердий в нормальный синусовый ритм у 75 – 90% пациентов, хотя частота рецидивов высока. Эффективность и поддержание синусового ритма после процедуры улучшается с использованием за 24–48 часов до процедуры антиаритмических препаратов Антиаритмические средства Необходимость в лечении аритмий зависит от симптомов и степени тяжести аритмии. Лечение направлено на причины заболевания. При необходимости проводится прямая антиаритмическая терапия, что включает. Прочитайте дополнительные сведения классов Ia, Ic или III. Кардиоверсия более эффективна у пациентов с непродолжительной фибрилляцией предсердий, идиопатической формой фибрилляции предсердий, или фибрилляцией предсердий с обратимой причиной; она менее эффективна, когда левое предсердие увеличено ( > 5 см), имеет место низкая скорость кровотока в ушке предсердия или при известной структурной патологии сердца.
Препараты для восстановления синусового ритма во время фибрилляции предсердий включают Ia-класс (прокаинамид, хинидин, дизопирамид), Ic (флекаинид, пропафенон) и III класс (амиодарон, дофетилид, дронедарон, ибутилид, соталол, вернакалант) антиаритмиков (см. таблицу Антиаритмические препараты Антиаритмические препараты (классификация Vaughan Williams) ). Эффективность данных препаратов около 50–60%, но побочные эффекты различны. Вышеуказанные препараты не следует использовать, пока скорость ЧСС контролируется с помощью бета-блокаторов или недигидропиридиновых блокаторов кальциевых каналов. Эти купирующие препараты, предназначенные для приема перорально, также могут применяться для длительного поддержания синусового ритма (с или без предшествующей кардиоверсии). Выбор зависит от переносимости пациентом. Кроме того, при пароксизмальной ФП, которая возникает практически только в покое в течение сна, когда повышен вагусный тонус, препараты с ваголитическим эффектом (например, дизопирамид) могут быть особенно эффективными. ФП, индуцируемую физической нагрузкой, лучше предотвращать с помощью бета-блокаторов.
Для некоторых пациентов с пароксизмальной фибрилляцией предсердий, которые могут определять начало пароксизма по симптомам, некоторые врачи рекомендуют однократный прием нагрузочной дозы флекаинида (300 мг для пациентов ≥ 70 кг, в остальных случаях – 200 мг) или пропафенона (600 мг для пациентов ≥ 70 кг, в остальных случаях - 450 мг), что позволяет пациенту самостоятельно реагировать на проявления болезни (подход "таблетка в кармане"). Этот подход может применяться у пациентов без дисфункции синусового и AВ узлов, блокады ножек пучка Гиса, удлинения интервала QT, синдрома Бругада или структурных заболеваний сердца. Опасностью такого подхода (оценивается в 1%) является возможность преобразования фибрилляции предсердий в трепетание предсердий с проведением 1:1 с частотой 200–240 ударов в минуту. При этом потенциальном осложнении частота может быть уменьшена при совместном применении препаратов, подавляющих АВ-проведение (бета-блокаторы или недигидропиридиновые антагонисты кальциевых каналов).
Ингибиторы ангиотензин-превращающего фермента (АПФ), блокаторы рецепторов к ангиотензину II (БРА) и блокаторы альдостерона могут замедлять фиброз миокарда, который является субстратом фибрилляции предсердий у пациентов с сердечной недостаточностью, но роль этих препаратов в рутинном лечении фибрилляции предсердий до сих пор не определена.
Профилактика тромбоэмболии во время восстановления ритма
Больные, особенно с текущим эпизодом фибрилляции предсердий > 48 часов, в течение нескольких недель после лекарственной терапии или кардиоверсии постоянного тока имеют высокий риск тромбоэмболии. Если начало текущей фибрилляции предсердий не удается распознать в течение 48 часов, больной должен принимать антикоагулянты в течение 3 недель до и по меньшей мере 4 недели после кардиоверсии, независимо от предполагаемого риска тромбоэмболии для пациента.
Кроме того, когда начинается терапия антикоагулянтами, выполняется транспищеводная эхокардиографии (ТПЭ), и, если в левом предсердии или ушке левого предсердия нет тромба, может быть выполнена кардиоверсия c последующей терапией антикоагулянтами в течение не менее 4 недель.
Если кардиоверсия необходима для нормализации гемодинамики, она выполняется, и прием антикоагулянтов начинается (как только возможно) и продолжается в течение по крайней мере 4 недель.
Если начало текущей фибрилляции предсердий не удается распознать в течение 48 часов, кардиоверсия может быть выполнена без предварительного введения антикоагулянтов в случае, если больной имеет неклапанную фибрилляцию предсердий риск тромбоэмболии не высок. После кардиоверсии лечение антикоагулянтами продолжается в течение 4 недель; однако антикоагуляция может и не понадобиться у пациентов с низким риском тромбоэмболии.
Процедура абляции при фибрилляции предсердий
Пациентам с неэффективной или невозможной терапией для контроля ЧСС может быть проведена абляция Абляция при сердечной аритмии Необходимость в лечении аритмий зависит от симптомов и степени тяжести аритмии. Лечение направлено на причины заболевания. При необходимости проводится прямая антиаритмическая терапия, что включает. Прочитайте дополнительные сведения АВ-узла с целью достижения полной АВ-блокады; в таком случае необходима имплантация постоянного кардиостимулятора Электрокардиостимуляторы Необходимость в лечении аритмий зависит от симптомов и степени тяжести аритмии. Лечение направлено на причины заболевания. При необходимости проводится прямая антиаритмическая терапия, что включает. Прочитайте дополнительные сведенияПроцедура абляции, при которых осуществляется изоляция легочных вен от левого предсердия, может предотвращать фибрилляцию предсердий, не вызывая АВ-блокады. В сравнении с другими процедурами абляции, изоляция ЛВ имеет более низкую эффективность (60–80%) и более высокую частоту осложнений (1–5%). Соответственно, эта процедура часто предназначена для более подходящих для нее кандидатов (например, молодых пациентов, у которых нет значительных структурных заболеваний сердца, пациентов без других сопутствующих заболеваний, таких как лекарственно-устойчивая ФП, или пациентов с систолической дисфункцией левого желудочка и сердечной недостаточностью).
Длительная профилактика тромбоэмболий
При длительном лечении у некоторых пациентов с фибрилляцией предсердий применяются долгосрочные меры по предотвращению тромбоэмболии, в зависимости от оценки риска инсульта по сравнению с риском кровотечения.
Больные с ревматическим митральным стенозом и искусственными клапанами сердца относятся к высокому риску тромбоэмболии в качестве пациентов с неклапанной фибрилляцией предсердий, которые имеют дополнительные факторы риска. Дополнительные факторы риска выявляются с помощью шкалы CHA2DS2 Vasc (см. таблицу Cтепень CHA2DS2-Vasc Cтепень CHA2DS2-Vasc ).
Фибрилляция предсердий
Фибрилляция (мерцание) предсердий – одна из самых часто встречающихся аритмий; частота сокращений при этом чаще оказывается повышенной, но может быть нормальной или даже низкой, однако ритм сердца во всех случаях неправильный (раньше эту аритмию называли «абсолютной»).
Что приводит к возникновению фибрилляции предсердий?
В большинстве случаев определить точную причину ее развития не удается даже при самом тщательном обследовании, однако известно, что риск ее возникновения увеличивается при ишемической болезни сердца, гипертонической болезни, заболеваниях щитовидной железы с повышением ее функции, некоторых пороках сердца и др. Важно помнить о том, что провоцировать развитие фибрилляции предсердий может прием алкоголя.
Как выявить фибрилляцию предсердий?
Обычно приступ фибрилляции предсердий сопровождается ощущением учащенного сердцебиения и перебоев в работе сердца, дискомфортом в грудной клетке и нехваткой воздуха, но иногда она никак не проявляется. В подобных случаях неровный пульс выявляют случайно, нащупав его на запястье, а иногда о наличии аритмии сигнализируют тонометр или «умные часы». Регулярно оценивать пульс рекомендуют в возрасте старше 75 лет, когда риск фибрилляции предсердий повышен. Пациент может заподозрить у себя аритмию, но врач сможет диагностировать фибрилляцию предсердий только тогда, когда зарегистрирует это нарушение ритма на обычной электрокардиограмме или при суточном ЭКГ-мониторировании, потому что неровный пульс может быть обусловлен не только фибрилляцией предсердий, но и другими нарушениями сердечного ритма.
Какое обследование необходимо при фибрилляции предсердий?
Для выбора правильного лечения врачу обычно требуется оценить общий анализ крови, определить функцию щитовидной железы и почек, содержание калия в крови, выполнить электрокардиографию и ультразвуковое исследование сердца - эхокардиографию. Если аритмию не удалось зарегистрировать на обычной электрокардиограмме, то для подтверждения диагноза может понадобиться суточное мониторирование электрокардиограммы (Холтер – по имени американского инженера, создавшего первый прибор для длительной регистрации ЭКГ).
Почему так важно знать, когда начался приступ аритмии?
Правильный ритм можно восстановить без специальной подготовки в первые 48 часов от развития приступа. При сохранении фибрилляции предсердий на протяжении двух суток и более неправильный ток крови в камерах сердца может приводить к формированию в них тромбов. При восстановлении правильного ритма такой тромб с током крови может попасть из сердца в головной мозг и вызвать инсульт.
Как лечат фибрилляцию предсердий?
Принципиально существует два варианта лечения фибрилляции предсердий, причем убедительных преимуществ какого-либо из этих двух вариантов лечения в отношении продолжительности жизни не выявлено. Первый из них подразумевает восстановление правильного (так называемого синусового) ритма с помощью антиаритмических средств или электроимпульсной терапии и удержание его с помощью лекарств или хирургического вмешательства (катетерной аблации). Следует учитывать однако, что способа стопроцентно исключить рецидивирование аритмии на сегодняшний день не существует, хотя как правило удается добиться того, чтобы такие приступы стали более редкими.
При втором варианте лечения основной задачей становится не удержание правильного ритма, а нормализация пульса с помощью определенных лекарств, и фибрилляция предсердий при этом может сохраняться. О постоянной форме аритмии говорят тогда, когда пациент и врач совместно решают не пытаться восстановить и удержать синусовый ритм. Обычно такое решение принимают в случае частых пароксизмов аритмии и неэффективности терапии антиаритмиками (или оперативного лечения аритмии) у пациентов преклонного возраста. Однако бывает и так, что на фоне терапии, рассчитанной на нормализацию частоты сердечных сокращений самостоятельно восстанавливается правильный синусоввый ритм.
Во всех случаях для профилактики инсульта пациенты с фибрилляцией предсердий и факторами риска его возникновения должны принимать антикоагулянты – лекарственные средства, снижающие свертываемость крови и препятствующие таким образом образованию тромбов и развитию инсультов.
При подозрении на развитие приступа мерцательной аритмии необходимо как можно быстрее вызвать бригаду скорой помощи. Чем быстрее будет начато антиаритмическое лечение, тем оно окажется эффективнее, а если от момента возникновения аритмии пройдет более двух суток, то восстановить синусовый ритм сразу же будет невозможно из-за риска инсульта. Обычно в случае недавнего пароксизма аритмии на догоспитальном этапе внутривенно вводят антиаритмическое средство, если же восстановить ритм не удается необходима госпитализация. В больнице продолжают введение антиаритмиков, а к концу вторых суток решают вопрос о восстановлении правильного ритма с помощью кардиоверсии (электрического разряда). Если от момента возникновения аритмии прошло более двух суток, восстановление синусового ритма с помощью кардиоверсии тоже возможно, но сопряжено с определенными сложностями. Убедиться в отсутствии тромбов в полостях сердца можно с помощью чреспищеводной эхокардиографии (ультразвуковой датчик помещают в пищевод, из этого доступа врач может рассмотреть полости сердца и убедиться в отсутствии в них тромбов и, соответственно, в отсутствии риска инсульта). В большинстве случаев после восстановления синусового ритма необходимо принимать антикоагулянты на протяжении месяца, а при наличии факторов риска тромбозов – пожизненно.
Можно ли восстановить ритм самостоятельно, без помощи врача?
Существует метод восстановления правильного ритма с помощью приема внутрь определенных лекарственных средств, получивший название «таблетка в кармане», но в первый раз этот способ должен быть опробован под наблюдением врача, который убедится в его эффективности и безопасности для конкретного пациента.
Можно ли заниматься спортом при фибрилляции предсердий?
Длительные и интенсивные занятия спортом могут способствовать развитию фибрилляции предсердий; напротив, физическую активность умеренной интенсивности рекомендуют для профилактики пароксизмов аритмии.
Другие статьи
© 2002-2022 ООО ‘Медилюкс-ТМ’" — Сеть медицинских центров | Карта сайта
Вся информация, включая цены, предоставлена для ознакомления и не является публичной офертой (ст.435 ГК РФ, cт. 437 ГК РФ)
ИНН: 7725100534
ОГРН: 1037700249872
ООО ‘Медилюкс-ТМ’ использует cookie (файлы с данными о прошлых посещениях сайта) для персонализации сервисов и удобства пользователей.
Вы можете запретить сохранение cookie в настройках своего браузера. MedSwiss серьезно относится к защите персональных данных — ознакомьтесь с условиями и принципами их обработки.
Читайте также:
