ЭКГ при гипертонической болезни. ЭКГ при миокардитах
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Артериальная гипертензия — широко распространенное хроническое заболевание сердечно-сосудистой системы, при котором давление в артериях большого круга кровообращения стабильно повышено.
Стойкие цифры артериального давления 140/90 и выше сигнализируют об артериальной гипертензии.
К основным факторам развития заболевания относят наследственность, мужской пол, курение, повышенные психоэмоциональные нагрузки, атеросклероз, ожирение, гиподинамию, несбалансированное питание.
Если причина повышения давления неизвестна — это эссенциальная (первичная) гипертония, в случаях, когда причина установлена (в 5−10% случаев) — симптоматическая (вторичная) гипертония. Симптоматическая гипертония бывает следствием заболеваний почек, сосудов головного мозга, нарушений работы желез внутренней секреции, приема лекарственных препаратов и др.
Артериальную гипертензию называют «молчаливым убийцей», так как долгое время заболевание себя никак не проявляет, но таит в себе риск инсультов и инфарктов. Возникновение у пациента головокружения, головных болей, шума в ушах, мелькание «мушек» перед глазами, давящей боли в области сердца должны насторожить пациента. В таких случаях следует провести измерение показателей уровня артериального давления в течение нескольких суток.
Жалобы возникают, когда поражаются органы-мишени (наиболее чувствительные к подъемам артериального давления — головной мозг, сердце, почки и глаза).
Лицам молодого возраста с впервые выявленной артериальной гипертензией проводится обследование для исключения симптоматической АГ. Цель обследования пациентов с уже установленным диагнозом — динамика поражения органов-мишеней (биохимический анализ крови, анализ мочи, ЭКГ, эхокардиография, суточное мониторирование АД и ЭКГ, УЗИ органов брюшной полости, исследование функции почек). При подозрении на вторичную гипертензию пациенту проводят обследование мочеполовой системы и желез внутренней секреции.
Лечение артериальной гипертензии проводится с учетом индивидуальных особенностей пациента, сопутствующей патологии. Для медикаментозной терапии врач выбирает наиболее подходящие препараты из всего существующего разнообразия групп препаратов, снижающих давление.
СПЕЦИАЛИСТЫ
Осипенко Татьяна Сергеевна
врач-кардиолог высшей квалификационной категории, к.м.н.
Сафронова Виктория Николаевна
врач-кардиолог высшей квалификационной категории
Анисимова Наталья Викторовна
заведующий отделением, врач-кардиолог высшей квалификационной категории
Крамник Галина Ефимовна
Тарабрин Александр Владимирович
заведующий отделением, врач-кардиолог , ревматолог высшей квалификационной категории
Критерии диагностики стадийности гипертонической болезни и стенокардии: теория и практика
Для цитирования: Лоханова З.М., Василенко В.В., Тимофеев С.Е. Критерии диагностики стадийности гипертонической болезни и стенокардии: теория и практика. РМЖ. 2010;22:1393.
Более половины пациентов, госпитализируемых в стационары общетерапевтического и кардиологического профилей, имеют ту или иную форму коронарной болезни сердца (КБС), чаще на фоне гипертонической болезни (ГБ). Распространенность ГБ среди взрослого населения РФ составляет 40% [1]. Согласно статистике, в РФ около 10 млн трудоспособного населения страдают КБС, более трети из них имеют стабильную стенокардию. Среди российских пациентов с КБС преобладают больные стенокардией II и III функционального классов (ФК) по классификации Канадской ассоциации кардиологов [2].
Более половины пациентов, госпитализируемых в стационары общетерапевтического и кардиологического профилей, имеют ту или иную форму коронарной болезни сердца (КБС), чаще на фоне гипертонической болезни (ГБ). Распространенность ГБ среди взрослого населения РФ составляет 40% [1]. Согласно статистике, в РФ около 10 млн трудоспособного населения страдают КБС, более трети из них имеют стабильную стенокардию. Среди российских пациентов с КБС преобладают больные стенокардией II и III функционального классов (ФК) по классификации Канадской ассоциации кардиологов [2].
В связи с внедрением в оценку работы учреждений здравоохранения принципов фармако–экономического анализа и медико–экономических стандартов оказания помощи больным важную роль в повседневной врачебной практике стала играть правильная постановка клинического диагноза и обоснованное назначение лекарственного лечения.
Мы провели анализ «медицинских карт стационарного больного» пациентов, поступавших на лечение в кардиологическое и терапевтическое отделения одной из клинических больниц г. Москвы в течение 9 мес. (с июля 2008 по март 2009 г.). Ни в одной истории болезни не был указан диагноз «КБС: стенокардия напряжения I ФК» и «Гипертоническая болезнь I стадии». Это закономерно: пациенты с ранними стадиями стабильной КБС и ГБ не предъявляют каких–либо жалоб при выполнении повседневной деятельности, считают себя относительно здоровыми и к врачу не обращаются. Отобраны 110 досье, содержащих одновременно диагнозы «КБС: стенокардия напряжения II ФК» и «Гипертоническая болезнь 2–й стадии» как наиболее часто встречающиеся и представляющие определенные трудности в дифференцировании от синдромов, проявляющихся сходной клинической картиной.
Для верификации диагноза «Гипертоническая болезнь 2 ст.» использовали «Проект рекомендаций экспертов ВНОК по диагностике и лечению артериальной гипертензии» (2007) [3].
Критериями диагностики поражения органов–мишеней являются:
Гипертрофия левого желудочка (ГЛЖ)
– ЭКГ: признак Соколова–Лайона (SV1+RV5илиV6) > 38 мм (чувствительность 22%, специфичность 100%); Корнелльское произведение [(RaVL+SV3+6 мм для женщин) х ширина QRS] > 2440 мм х мс (чувствительность 51%, специфичность 95%) [4];
– ЭхоКГ: индекс массы миокарда левого желудочка ≥ 125 г/м2 для мужчин и ≥ 110 г/м2 для женщин.
Артерии
– ультразвуковые признаки утолщения стенки общей сонной артерии (толщина комплекса «интима–медиа» (ТИМ) > 0,9 мм) или атеросклеротические бляшки магистральных сосудов.
Почки:
– небольшое повышение сывороточного креатинина: 115–133 мкмоль/л (1,3–1,5 мг/дл) для мужчин или 107–124 мкмоль/л (1,2–1,4 мг/дл) для женщин;
– скорость клубочковой фильтрации (СКФ)
ЭКГ при гипертонической болезни. ЭКГ при миокардитах
ЭКГ при гипертонической болезни. ЭКГ при миокардитах
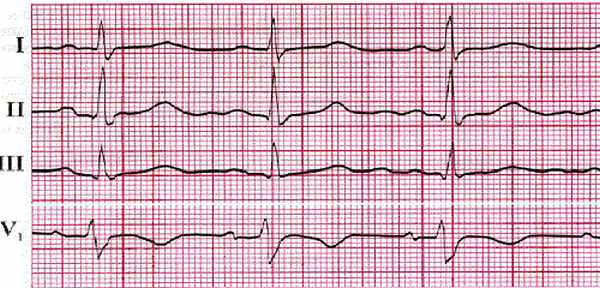
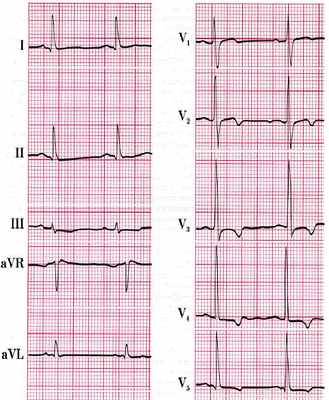
При гипертонической болезни вследствие длительной систолической перегрузки левого желудочка развивается его гипертрофия. Это ведет к отклонению электрической оси влево и кзади от нормального положения. В левых грудных отведениях зубец Р увеличивается, сегмент S—Т смещается вниз и зубец Т снижается или становится отрицательным. На I стадии болезни ЭКГ обычно не изменяется.
При II А стадии на ЭКГ наблюдаются умеренные изменения комплекса QRS и зубца Т, небольшое отклонение электрической оси сердца влево, увеличение амплитуды зубца Rv4,5, углубление зубца SIII,V1,2, снижение зубца TI,II,aVL,V4-6. Во II Б стадии гипертонической болезни изменения на ЭКГ более выражены, чаще и значительнее отклонение электрической оси влево.
Амплитуда зубца RI,aVL,V5,6 зубца SIII,V1,2 резко увеличена, часто соответствует критериям Соколова и Лайона, сегмент S—ТI,aVL,V4-6 смещен ниже изолинии, зубец TI,II,aVL,V4-6 низкий, сглаженный или отрицательный, сегмент S—Tv1,2 значительно приподнят, зубец Т v1,2 высокий. Для ЭКГ в III стадии гипертонической болезни характерно еще большее, чем при II Б стадии, отклонение электрической оси влево, изменения сегмента S—Т и зубца Т. Часто определяется замедление внутрижелудочковой проводимости по типу блокады левой передней или двух левых ветвей пред-сердно-желудочкового пучка.
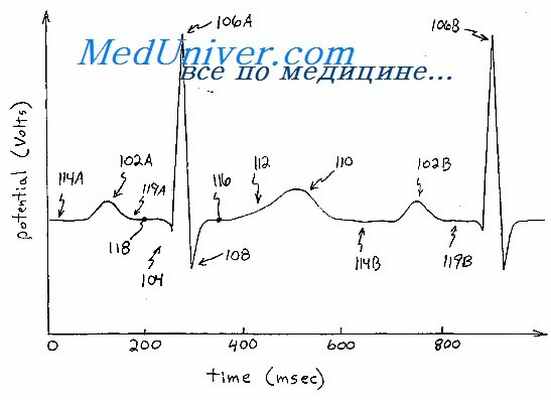
ЭКГ при миокардитах
Воспалительный процесс в миокарде может быть ограниченным или диффузным. В зависимости от распространенности процесса и его локализации на ЭКГ в соответствующих отведениях наблюдаются изменения сегмента S—Т и зубца Т. Комплекс QRS при миокардите редко бывает значительно измененным, то есть воспалительные явления обычно не приводят к обычным крупноочаговым некрозам в мышце сердца. Можно наблюдать лишь зазубренность или расщепление зубцов комплекса QRS, что свидетельствует о нарушении процессов охвата возбуждением миокарда желудочков. Иногда появляется блокада ветвей предсердно-желудочкового пучка.
Нарушение атриовентрикулярной проводимости — наиболее характерный и ранний электрокардиографический признак ревматического миокарда. Это объясняется тем, что при ревмокардите в экссудативной фазе воспалительный отек и клеточная инфильтрация часто поражают атриовентрикулярную проводящую систему сердца. Чаще всего наблюдается неполная атрио-вентрикулярная блокада I и II степени.
Сравнительно часто при миокардитах возникают синусовая тахикардия или брадикардия, а также экстра-систолия с различной локализацией эктопического источника возбуждения. После исчезновения острых проявлений ревматического миокардита иногда остаются признаки поражения проводящей системы сердца, особенно в виде удлинения интервала Р—Q.
При идиопатическом миокардите типа Абрамова—Фидлера на ЭКГ определяются признаки глубокого изменения миокарда диффузного характера, которые могут сочетаться с признаками очаговых поражений, в результате возможна ошибочная диагностика инфаркта миокарда. Чаще всего при этом на ЭКГ регистрируется отрицательный зубец Т и смещение вниз сегмента S—Т, иногда приподнятость его. Нередко бывают блокада левой ножки предсердно-желудочкового пучка, частая экстр асистолия из левого или правого желудочка, иногда политопная экстрасистолия.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Критерии диагностики стадийности гипертонической болезни и стенокардии: теория и практика
Для цитирования: Лоханова З.М., Василенко В.В., Тимофеев С.Е. Критерии диагностики стадийности гипертонической болезни и стенокардии: теория и практика. РМЖ. 2010;22:1393.
Более половины пациентов, госпитализируемых в стационары общетерапевтического и кардиологического профилей, имеют ту или иную форму коронарной болезни сердца (КБС), чаще на фоне гипертонической болезни (ГБ). Распространенность ГБ среди взрослого населения РФ составляет 40% [1]. Согласно статистике, в РФ около 10 млн трудоспособного населения страдают КБС, более трети из них имеют стабильную стенокардию. Среди российских пациентов с КБС преобладают больные стенокардией II и III функционального классов (ФК) по классификации Канадской ассоциации кардиологов [2].
Более половины пациентов, госпитализируемых в стационары общетерапевтического и кардиологического профилей, имеют ту или иную форму коронарной болезни сердца (КБС), чаще на фоне гипертонической болезни (ГБ). Распространенность ГБ среди взрослого населения РФ составляет 40% [1]. Согласно статистике, в РФ около 10 млн трудоспособного населения страдают КБС, более трети из них имеют стабильную стенокардию. Среди российских пациентов с КБС преобладают больные стенокардией II и III функционального классов (ФК) по классификации Канадской ассоциации кардиологов [2].
В связи с внедрением в оценку работы учреждений здравоохранения принципов фармако–экономического анализа и медико–экономических стандартов оказания помощи больным важную роль в повседневной врачебной практике стала играть правильная постановка клинического диагноза и обоснованное назначение лекарственного лечения.
Мы провели анализ «медицинских карт стационарного больного» пациентов, поступавших на лечение в кардиологическое и терапевтическое отделения одной из клинических больниц г. Москвы в течение 9 мес. (с июля 2008 по март 2009 г.). Ни в одной истории болезни не был указан диагноз «КБС: стенокардия напряжения I ФК» и «Гипертоническая болезнь I стадии». Это закономерно: пациенты с ранними стадиями стабильной КБС и ГБ не предъявляют каких–либо жалоб при выполнении повседневной деятельности, считают себя относительно здоровыми и к врачу не обращаются. Отобраны 110 досье, содержащих одновременно диагнозы «КБС: стенокардия напряжения II ФК» и «Гипертоническая болезнь 2–й стадии» как наиболее часто встречающиеся и представляющие определенные трудности в дифференцировании от синдромов, проявляющихся сходной клинической картиной.
Для верификации диагноза «Гипертоническая болезнь 2 ст.» использовали «Проект рекомендаций экспертов ВНОК по диагностике и лечению артериальной гипертензии» (2007) [3].
Критериями диагностики поражения органов–мишеней являются:
Гипертрофия левого желудочка (ГЛЖ)
– ЭКГ: признак Соколова–Лайона (SV1+RV5илиV6) > 38 мм (чувствительность 22%, специфичность 100%); Корнелльское произведение [(RaVL+SV3+6 мм для женщин) х ширина QRS] > 2440 мм х мс (чувствительность 51%, специфичность 95%) [4];
– ЭхоКГ: индекс массы миокарда левого желудочка ≥ 125 г/м2 для мужчин и ≥ 110 г/м2 для женщин.
Артерии
– ультразвуковые признаки утолщения стенки общей сонной артерии (толщина комплекса «интима–медиа» (ТИМ) > 0,9 мм) или атеросклеротические бляшки магистральных сосудов.
Почки:
– небольшое повышение сывороточного креатинина: 115–133 мкмоль/л (1,3–1,5 мг/дл) для мужчин или 107–124 мкмоль/л (1,2–1,4 мг/дл) для женщин;
– скорость клубочковой фильтрации (СКФ) < 60 мл/мин/1,73 м2 (по формуле MDRD) или клиренс креатинина < 60 мл/мин (по уравнению Cockcroft – Goult) [5];
– микроальбуминурия 30–300 мг/сут.;
– отношение альбумин/креатинин в моче ≥ 22 мг/г (2,5 мг/ммоль) для мужчин и ≥ 31 мг/г (3,5 мг/ммоль) для женщин.
О каких заболеваниях может рассказать электрокардиография (ЭКГ)?
Электрокардиограмма (ЭКГ) считается основным диагностическим методом для выявления различных заболеваний сердечно-сосудистой системы. Наше сердце работает в организме под контролем собственного водителя ритма, вырабатывающего электрические импульсы и направляющего их в проводящую систему, именно они и регистрируются на ЭКГ. Получается, что по средствам электрокардиограммы, мы можем записать своеобразный язык нашего миокарда. По отклонениям основных зубцов: P, Q, R, S и T возможно определить какое именно заболевание лежит в основе сердечно-сосудистой патологии.
Гипертрофия отделов сердца
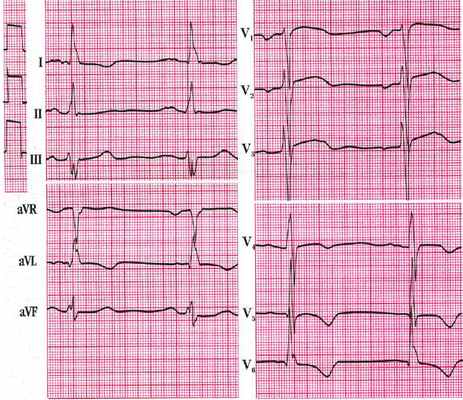
Гипертрофия отделов сердца возникает в результате нарушений гемодинамики в кровяном русле, которые провоцируют перегрузку желудочков или предсердий. На ЭКГ можно увидеть семь основных признаков гипертрофии сердечной мышцы:
- Увеличение времени внутреннего отклонения, поскольку в гипертрофированном миокарде возбуждение дольше распространяется на участке от эндокарда к эпикарду.
- Возрастание амплитуды зубца R, при этом вектор возбуждения больший по своей величине.
- Ишемия субэндокардиальных слоев сердца, обусловленная тем, что они испытывают недостаток крови, притекающей по коронарным артериям.
- Нарушение проводимости.
- Отклонение электрической оси сердца в сторону гипертрофированного отдела, так как его масса возрастает из-за роста кардиомиоцитов.
- Изменение электрической позиции сердца.
- Смещение переходной зоны (V3), проявляющееся изменением соотношения зубцов R и S в третьем грудном отведении.
Стенокардия
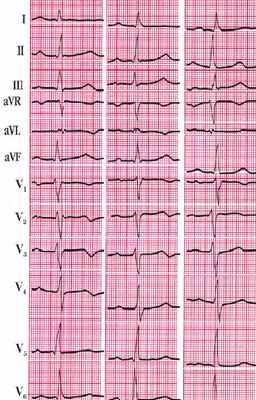
Заболевание характеризуется приступами ангинозной боли, длящимися от нескольких секунд до двадцати минут. Данная болезнь является одной из формишемической болезни сердца. При классической форме стенокардии напряжения электрокардиографические признаки проявляются изменением конечной части желудочкового комплекса QRS:
- Депрессия сегмента S – Т.
- Разнообразные изменения зубца Т, например, уменьшение амплитуды, двухфазность, изоэлектричность или негативность.
- Очаговый характер указанных изменений: они регистрируются в одном или двух отведениях, так как наблюдающаяся гипоксия носит локальный характер, развиваясь в бассейне отдельной ветви коронарной артерии.
В периоды между приступами зачастую на ЭКГ вообще отсутствуют какие-либо патологические изменения. Кроме того, вышеописанные отклонения возможны при многих других болезнях сердца и патологических состояниях. Именно поэтому в ряде случаев диагностика стенокардии бывает затруднена.
Аритмия
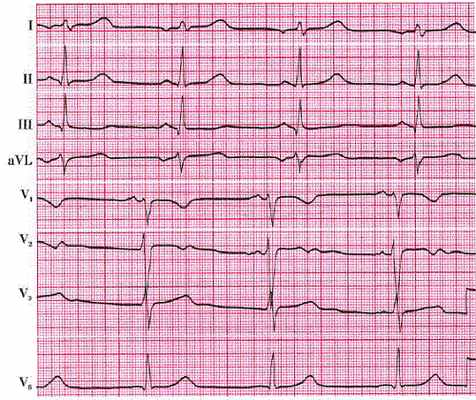
Патология сердечно-сосудистой системы, связанная с нарушением образования импульса возбуждения или его распространением по миокарду. В большинстве случаев проявляется сбоем ритма сердечных сокращений, отмечаются периоды учащения и постепенного замедления. Обычно частота сердечных сокращений возрастает при вдохе и снижается при выдохе. Особенности ЭКГ следующие:
- Периодичность изменения интервалов R – R более чем на 0,1 секунд.
- В отличие от других нарушений ритма наблюдается постепенное изменение длительности интервала R – R, обычно за счет отрезка T – P.
- Характерны небольшие колебания P – Q и Q – T.
Самым достоверным электрокардиографическим признаком синусовой аритмии считается постепенное периодическое укорочение участка R – R на фоне учащения ритма и наоборот удлинение R – R интервалов при замедлении ритма.
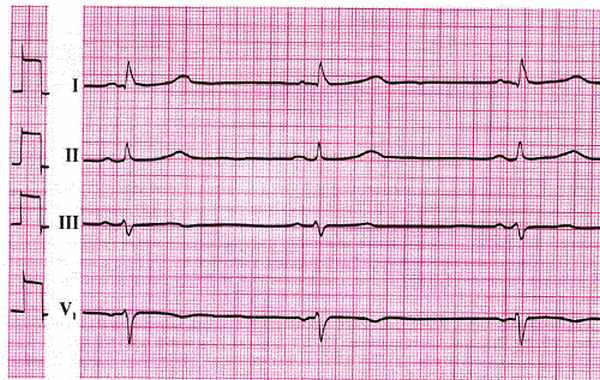
Тахикардия
Повышение частоты сердечных сокращений называется тахикардией. При этом ритм сердца ускоряется до 100-150 ударов в минуту. Подобноенарушение может развиваться вследствие повышения автоматизма синусового узла. Патология присуща и здоровым лицам при физических нагрузках или эмоциональных стрессах. Причиной часто бывают ишемия, дистрофические изменения, разнообразные инфекции и токсические воздействия. Основные ЭКГ-признаки:
- Отмечается уменьшение промежутка R – R, поскольку укорачивается интервал T – P.
- При выраженной тахикардии происходит сокращение отрезка P – Q.
- Степень учащения сердечного ритма прямо пропорциональна уменьшению Q – T.
- Восходящее смещение сегмента RS – T вниз от изоэлектрической линии.
- Амплитуда и направленность зубцов соответствует норме.
Брадикардия
Отклонение, которое проявляется пониженной частотой сердечных сокращений (менее 60 в одну минуту). Возникает при сниженном автоматизме синусового узла, может встречаться даже у здоровых людей, например у спортсменов, при воздействии различных факторов. Частой причиной считается возрастание тонуса блуждающего нерва. Электрокардиографическая картинав принципе, мало отличается от нормы, только ритм замедлен. Отмечаются следующие изменения на ЭКГ:
- Возрастает интервал R, за счет смещения T – P.
- Q – T возрастает соответственно снижению частоты ритма.
- Амплитуда и вектор зубцов меняется незначительно.
Аневризма сердца
Аневризма сердца – это увеличение полости миокарда вследствие патологических изменений мышечных слоев или аномалии развития органа на стадии эмбриогенеза. К основным признакам аневризмы сердца можно отнести выпячивания в ее области из-за истончения стенки, которые могут разорваться. Именно это может привести к непоправимым последствиям, предотвратить которые помогает ЭКГисследование. Существуют два ведущих признака, которые позволяют диагностировать аневризму:
- Зубец QS присутствует в отведениях, где обычно регистрируется высокий R.
- «Застывшая» ЭКГ-кривая: вместо Q появляется куполообразный, смещенный вверх от изолинии сегмент RS – T, иногда возникает отрицательный каронарный T-зубец.
Экстрасистолия
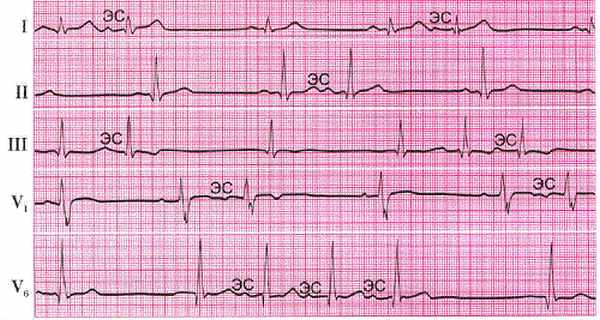
Экстрасистолия является наиболее частым нарушением сердечного ритма. Патология развивается из-за появления активного гетеротопного очага, способного генерировать электрический импульс перебивающий работу синусового узла. Проявляется внеочередным возбуждением и последующим сокращением отделов сердца или его целиком:
- На ЭКГ экстрасистолы различны по форме, отношению к изолинии, месту положения зубца Р или шириной, направленностью зубцов комплекса QRST.
- Наличие увеличенной паузы (компенсаторной) за экстрасистолой.
- Предсердной экстрасистоле присущи: интервал R(с)—R(э)
- Признаки желудочковой экстрасистолы следующие: интервал R(с)—R(э)
Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии сопровождается развитием синдрома легочного сердца, поскольку возникающая гипертония малого круга кровообращения приводит к острой перегрузке правого желудочка. При этом миокард находится в состоянии гипоксии, развивается его гипертрофия. Все вышеперечисленное обуславливает несколько вариантов ЭКГ при тромбоэмболии легочной артерии:
- синдром SI-QIII-TIII: глубокие зубцы S в I стандартном и Q в III отведениях, при этом Т в III отведении становится отрицательным.
- остро возникшая гипертрофия правых отделов сердечной мышцы, которая проявляется высоким заостренным зубцом Р во II стандартном отведении.
- остро возникшие наджелудочковые тахиаритми.
В ряде случаев при остро развивающемся легочном сердце метаболические сдвиги в области правого желудочка провоцируют возникновение полной или частичной блокады правой ножки пучка Гиса.
Перикардит
Картина ЭКГ в динамике при перикардите зависит от его этиологии. Однако есть и общие характерные черты, например: воспаление перикардиальной ткани изменяет ее электрический статус, что приводит к возникновению так называемых "токов воспаления", идущих от сердца. Именно эти "токи" регистрирует электрод, находящийся над областью миокарда:
- Это графически отображается на ЭКГ подъемом сегмента S—Т во всех отведениях (конкордатный подъем сегмента S—Т).
- Нет смещения сегмента RS – Tниже уровня изолинии.
- В динамике не появляются патологические Q-зубцы.
Приведенные отличия формируются и пропадают в случае острого перикардита значительно медленнее, чем при инфаркте миокарда. Появление выпота в перикардиальной полости сопровождается заметным понижением вольтажа всех электрокардиографических зубцов, особенно в отведениях от конечностей испытуемого.
Миокардит
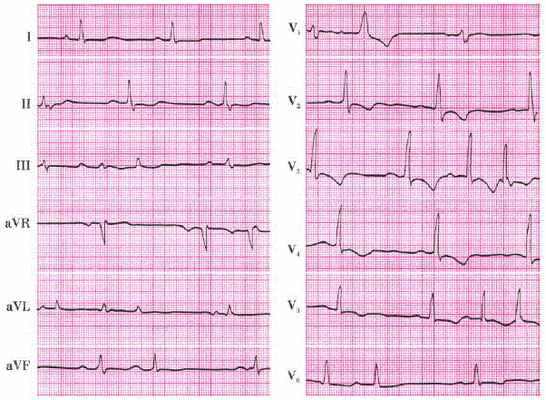
Во всех случаях миокардита в стенке желудочков возникает и прогрессирует паренхиматозное воспаление, носящее очаговый или диффузный характер, с поражением определенной области сердечной мышцы:
- Суммарный вектор T наклоняется в сторону противоположную пораженной зоне, при этом на ЭКГ отображается низкий или отрицательный зубец T.
- Вектор S – T направлен к очагу поражения.
- Сегмент RST смещен вверх и вниз от изоэлектрической линии.
- Отрицательный T может стать симметричным при острых миокардитах, он становиться заостренным, как при коронарной недостаточности. Локализация всех отмеченных нарушений зависит от места нахождения воспалительной реакции.
Лучше всего данные электрокардиографические сдвиги определяются в грудных отведениях. Сопутствующей патологией выступает нарушение ритма и проводимости.
Миокардиодистрофия
Миокардиодистрофия входит в комплекс патологических клинических симптомов климактерической гормональной перестройки у людей старшего возраста. Патология описывается болями в области сердца отличными от стенокардии, нарушением сердечного ритма. Известны случаи, когда данные симптомы возникаю раньше проявления климакса. Самыми частыми электрокардиографическими знаками являются следующие:
- Отрицательный, но не глубокий «коронарный» зубец T или он может быть двухфазным с отрицательной второй фазой.
- Динамические изменения электрокардиографических данных.
- Нерезкое смещение сегмента RS – T вниз от положения изоэлектрической линии.
- Более яркие изменения в средних грудных и правых отведениях.
Консультация и запись на прием кардиолога
Пн-Пт: с 8:00 до 20:00
Сб, Вс: с 8:00 до 17:00
ЭКГ (Электрокардиография)
Электрокардиография (ЭКГ) — методика регистрации и исследования электрических полей, образующихся при работе сердца. Электрокардиография представляет собой относительно недорогой, но ценный метод электрофизиологической инструментальной диагностики в кардиологии.
Кардиологическое отделение клиники занимается диагностикой, лечением сердечнососудистых заболеваний и вопросами медицинской реабилитации больных с поражениями сердечнососудистой системы, кроме того мы уделяем внимание ранней диагностике и коррекции факторов риска развития сердечнососудистых заболеваний (т.е. их профилактике). В настоящее время сердечнососудистые заболевания занимают лидирующее место в структуре общей смертности, составляя 55 - 57%, из них ведущее место занимает ишемическая болезнь сердца.
Мы имеем успешный опыт диагностики и лечения:
- Ишемической болезни сердца:
- Инфаркта миокарда на разных стадиях его развития и течения;
- Стенокардии;
Вторичной патологии сердечнососудистой системы, вследствие заболеваний других органов и систем:
- Перикардиты;
- Диабетическое сердце;
- Тиреотоксическое сердце;
- Сердце при гипотиреозе;
- Гипертоническое сердце;
- Кардиомиопатии;
- Метаболический синдром;
- Вегетососудистые дистонии (НЦД);
- Кардиалгии;
- Нарушения ритма сердца различной этиологии;
- Сердце при беременности.
В нашем центре мы проводим:
- ЭКГ в покое и с нагрузочными пробами.
- Суточное мониторирование артериального давления - "ABPM-04", Meditech, Венгрия (позволяет оценить уровень артериальной гипертензии и эффективность получаемой терапии).
- Комбинированное суточное мониторирование артериального давления и электрокардиограммы - "CardioTens" Meditech, Венгрия (позволяет оценить уровень артериальной гипертензии и сопоставить значения с записанными электрокардиограммами)
- Суточное холтеровское мониторирование электрокардиограммы “Миокард-холтер” (анализ аритмий сердца, вариабельности сердечного ритма, выявляет ишемические эпизоды на протяжении суток и позволяет определить «немую» или безболевую ишемию миокарда)
- Пробы с дозированной физической нагрузкой с использованием велоэргометра (для выявления ишемической болезни сердца, для определения индивидуальной допустимой нагрузки у пациентов с ишемической болезнью сердца, уточнение функционального класса стенокардии, для определения толерантности к физическим нагрузкам лиц без сердечно-сосудистых заболеваний)
- Триплексное сканирование магистральных сосудов.
Обратитесь к кардиологу для диагностики, консультации и последующего лечения если:
- Вас беспокоит боль в области сердца
- Вы отмечаете "неправильный" ритм сердца (тахикардия, аритмия)
- Ваше артериальное давление превышает 140/90 мм.рт.ст.
- Чувствуете себя утомленным без видимой причины
- Вам более 40 лет
- Вы ведете малоактивный образ жизни
- Вы курите
- Вы страдаете сахарным диабетом, имеете патологию щитовидной железы, избыточный вес
- Ваши кровные родственники имели болезни сердца и сосудов
Повышенное артериальное давление является одной из основных причин развития инфаркта сердечной мышцы, мозгового инсульта и хронической сердечной недостаточности. Доказано! Подобранная терапия артериальной гипертензии позволяет снизить частоту инсульта на 35 - 40%, инфаркта миокарда на 20 - 25%. В рамках исследования MRFIT было показано, что смертей от ишемии сердца приходится у лиц с уровнем систолического давления 140-159 мм рт.ст., и лишь 7,2% при систолическом давлении более 180 мм рт.ст. Это говорит о том, что лечить и выявлять надо уже начальные проявления болезни. Нормальными приняты значения артериального давления менее 140/90 мм рт.ст., если у Вас есть сопутствующий сахарный диабет - рекомендовано снижение ниже 130/80 мм рт.ст. Оптимальным же считают АД 120/80 мм рт.ст., поскольку именно при таких значениях риск развития сердечно-сосудистых осложнений является минимальным. В рекомендациях подчеркнуто, что диагностические критерии АД зависят от метода регистрации: при самостоятельном измерении в домашних условиях Ваше давление не должно превышать 135/85 мм рт.ст.
Необходимо учитывать и нижнюю границу систолического давления - до 110/70 мм рт.ст., особенно у пожилых пациентов с церебральным атеросклерозом и расстройством саморегуляции мозгового кровотока. Низкое давление может привести к ухудшению питания клеток мозга. Суточное мониторирование артериального давления (СМАД), которое дает информацию об уровне АД в условиях обычной активности человека, в ночное время, отражает суточные колебания давления. СМАД позволяет оценить степень ночного снижения АД. Известно, что риск ишемический болезни сердца повышается в 3 раза при снижении АД ночью менее чем на 10%. Большинство сердечно-сосудистых осложнений происходит в ранние утренние часы (4-6 часов утра), когда вы не измеряете давление. В это время характерен утренний подъем давления и одновременно повышение свертываемости крови, что опасно тромбозами. В то же время во время сна может быть и низкое артериальное давление, которое опасно, особенно в пожилом возрасте. Суточное мониторирование АД дает возможность не только точно диагностировать артериальную гипертензию, но назначить лекарства 1 или 2 раза в день, а возможно, однократно во 2-й половине дня с учетом Вашего индивидуального графика давления. Если Вы уже получаете лекарства, то СМАД позволит оценить эффективность терапии и предотвратить недостаточное или избыточное снижение давления ночью. Очень часто при измерении АД в кабинете врача регистрируются более высокие его значения, чем при измерении дома (возможно, это «гипертония белого халата»). СМАД позволяет исключить «гипертонию белого халата», так как давление измеряется в условиях обычной активности человека (дома, на работе при решении конфликтов на совещании, при выполнении физических нагрузок).
Узнай свое настоящее давление. Предупрежден, значит вооружен!
Внимание! Возможна установка прибора в офисе или дома.
Помните! Затраты на обследование ничтожны по сравнению с затратами на лечение уже развившихся заболеваний.
В основе первичной и вторичной профилактики сердечно-сосудистых заболеваний лежат мероприятия, направленные на коррекцию основных факторов риска: низкой физической активности, избыточного веса, липидных нарушений, повышенного артериального давления и курения
В нашем центре Вы можете в течение суток получить информацию о всех биохимических параметрах вашей крови.
Повышение уровня холестерина является фактором риска развития сердечно-сосудистых заболеваний в основном в связи с прогрессированием атеросклероза. Особенно опасны (атерогенны) липопротеиды низкой плотности(ЛПНП), содержащие до 45% холестерина. Липопротеиды низкой плотности транспортируют холестерин от печени к клеткам, где холестерин участвует в синтезе клеточных мембран. Но холестерин ЛПНП и ЛПОНП является основным фактором риска развития атеросклероза, поскольку холестерин из этих соединений легко переходит в стенку сосуда и формирует атеросклеротическую бляшку.
Липопротеиды высокой плотности(ЛПВП) содержат намного меньше холестерина и намного больше белка и фосфолипидов (примерно 50%). Липопротеиды высокой плотности напротив способны удалять холестерин из стенки сосудов и других тканей и транспортировать его в печень для «утилизации». Поэтому холестерин ЛПВП считается «хорошим» холестерином. Соотношение этих холестеринов определяет коэффициент атерогенности.Измерение липидного профиля натощак производится у лиц в возрасте старше 20-25 лет при наличии отягощенной наследственности по сердечно-сосудистым заболеваниям, семейного анамнеза дислипидемий, эндокринных нарушений (заболевания щитовидной железы, сахарный диабет, избыточный вес) каждые 5 лет.
Мужчинам старше 35 лет и женщинам старше 45 лет рекомендовано ежегодное определение показателей липидного обмена.Повышенные уровни атерогенных липидов (ЛПНП, ЛПОНП), как и сниженные значения ЛПВП в плазме крови приводят к развитию атеросклероза.
Атеросклероз - это заболевание, поражающее крупные и средние артерии (коронарные, внутримозговые и артерии нижних конечностей). Атеросклероз проявляется уплотнением стенки сосуда (на ранних этапах), а затем образованием бляшки, при этом значение имеют молодые нестабильные бляшки, разрыв которых приводит к активации свертывающей системы, образованию тромба на месте разрыва и закупорки сосуда, что ведет в зависимости от места к инфаркту, инсульту или гангрене конечности.
Следует знать! Атеросклероз процесс распространенный и поражает сразу несколько сосудов, поэтому выявление атеросклеротических бляшек в сонных артериях (наиболее удобных для диагностики) позволяет с большой долей уверенности предполагать их наличие и в коронарных сосудах. Большие бляшки (стенозирующие сосуд на 50% и более не только ухудшают мозговой кровоток (проявляясь повышенной утомляемостью головокружениями), но и часто являются причиной неподдающейся лечению артериальной гипертензии.
Оценить состояние сосудистого русла (визуализировать стенку сосуда и оценить кровоток) позволяеттриплексное сканирование сосудов.
Триплексное сканирование позволяет увидеть общую сонную артерию в месте разветвления(наиболее частое место расположения атеросклеротических бляшек), наружную и внутреннюю сонную артерию. Внутренние сонные артерии обеспечивают до 70-85% притока крови к клеткам мозга и несут ответственность за все основные нарушения кровообращения, в первую очередь инсульты.
Триплексное сканирование магистральных сосудов головы и шеи позволяет выявить нарушения кровообращения и в позвоночных артериях. Позвоночные артерии (правая и левая) относятся к вертебро-базиллярному бассейну, кровоснабжают задние отделы мозга и обеспечивают, по разным данным, около 15-30% притока крови.
Частые головные боли, головокружения, чувство тяжести в затылочной области, шум в ушах – это жалобы, которые чаще всего предъявляют пациенты с вертебробазилярной недостаточностью. В более тяжелых случаях отмечаются нарушение речи, зрения, шаткость и бросание в сторону при ходьбе. Если на эти важные симптомы не обратить вовремя внимание, возможно развитие ишемического инсульта, особенно у лиц старше 40- 45 лет. Установлено, что инсульт возникает в течение 5 лет у 30% пациентов с симптомами вертебробазилярной недостаточности.
Триплексная допплерография магистральных сосудов головы и шеи дает трехмерное изображение любого сосуда в «реальном времени». Клиника имеет аппарат эксперт-класса, позволяющего визуализировать сосуды диаметром менее 1 мм, определять патологические изменения в них или окружающих тканях. Это очень важно при обследовании пациентов с синдромом позвоночной артерии.
Все причины поражения позвоночных артерий можно разделить на 2 группы.
Первая группа - не связанные с позвоночником поражения. Они обусловлены либо атеросклерозом (он встречается значительно реже, чем в сонных артериях), либо врожденными аномалиями размеров и хода артерий. Эти аномалии обычно не имеют самостоятельного значения, но при присоединении других причин сдавления артерий обеспечивают неблагоприятный фон.
Вторая группа - это нарушения, обусловленные заболеваниями позвоночника. Они могут проявляться еще в подростковом возрасте при недоразвитии связочного аппарата позвоночника, после травм.
Но наиболее выраженные изменения развиваются у взрослых при развитии остеохондроза.
Уникальность метода в том, что исследование проводится не только в стационарном положении больного лежа на спине, но и с использованием многочисленных функциональных позиционных проб. При стандартном исследовании используют линейные датчики, сканируя по передней и боковой поверхности шеи. При этом проводят качественную и количественную (спектральный анализ) оценку кровотока в сосудах. Качественный анализ включает оценку диаметра и формы сосуда (наличие загибов, петель и др.). При проведении стандартного спектрального анализа позвоночных артерий измеряют скорость кровотока, а также пульсовой и резистентный импульсы.
Однако при остеохондрозе шейного отдела позвоночника, нестабильности позвонков, грыжах межпозвоночных дисков, при проведении триплексного сканирования сосудов головы и шеи в стандартном положении проходимость позвоночных артерий может быть не нарушена. В то же время при проведении позиционных проб (повороты и наклоны головы, различные движения рук в плечевом суставе) сосуд может в той или иной степени пережиматься, что будет отражаться в изменении ультразвукового сигнала. Таким образом, данная методика позволяет выявить наличие не только статической, но и «скрытой» компрессии позвоночных артерий.
Эхокардиография (ЭХО - КГ) сердца - диагностика различных параметров работы сердца путем направленного воздействия звуковых волн.
ЭХО-КГ сердца помогает специалисту составить объективную картину о состоянии сердечной мышцы и клапанов, скорости движения крови в желудочках и предсердиях. Все это происходит в режиме реального времени – то есть непосредственно в момент проведения обследования.
Принцип действия ЭХО сердца заключается в следующем. Звуковые волны, которые прибором направляются на те или иные участки сердца, затем отражаются от них. Поскольку плотность сердечной мышцы и ее отделов, а также сосудов различна, то изображение получается динамичным и передается в движении. Специалисту, который проводит ЭХО сердца, доступны абсолютно любые участки сердечной мышцы – это достигается за счет изменения угла наклона ультразвукового датчика.
По итогам ЭХО-КГ сердца также можно получить данные о толщине сердечных стенок, объеме камер, установить массу сердечной мышцы и характер ее сокращений. ЭХО-КГ сердца позволяет оценить работу клапанного аппарата сердца, плотность смыкания клапанов, наличие дополнительных хорд, визуализировать восходящий отдел аорты и выявить начальные признаки атеросклероза.
ЭХО-КГ – это наиболее информативный метод обследования. Процедура совершенно безопасна, т.к. не дает радиоактивного излучения, безболезненна и не имеет побочных эффектов и противопоказаний.
Вам необходима ЭХО-КГ
- Если в области сердца Вы ощущаете боли, тяжесть или дискомфорт, особенно если они связаны с физическими нагрузками или эмоциональным напряжением,
- Если сердце сбивается с ритма (аритмия),
- Если вас беспокоит одышка при физической нагрузке, которую вы ранее выполняли
- Если одышка, перебои в сердце у Вас возникли после простуды, тонзиллита (ангины)
- Если у вас появились отеки на ногах
- Если у Вас повышается давление
Исследование показано для выявления признаков ишемии миокарда при повседневной активности (короткая запись ЭКГ на приеме не всегда позволяет выявить изменения), в том числе для диагностики безболевых эпизодов ишемии (не ощущаемых пациентом), а также вазоспастической стенокардии (в основе болевого синдрома лежит спазм коронарных сосудов). Кроме того данное исследование показано для диагностики нарушений ритма и проводимости. Суточное мониторирование ЭКГ у пациентов с диагностируемой стенокардией или инфарктом миокарда в анамнезе позволяет оценить эффективность проводимой терапии.
Суточное мониторирование ЭКГ необходимо:
- Если в области сердца, левой подлопаточной области Вы ощущаете боли, тяжесть или дискомфорт при выполнении физических нагрузок или эмоциональном напряжении,
- Если отмечаете приступы сердцебиения или перебои в работе сердца,
- Если вас беспокоит одышка при физической нагрузке, которую вы ранее выполняли,
- Если отмечаются приступы головокружения, эпизоды потери сознания.
Профилактика болезней на 90% зависит от самого человека.
Обратись к врачу и пройди обследование сейчас!
Профилактика, как утверждает медицина, не такая уж и сложная.
Откажитесь от сигарет, фаст-фуд отдайте врагу, купите кроссовки,
велосипед или ролики и выгуливайте их в ближайшем парке или сквере,
подарите себе абонемент в бассейн, фитнес-зал и общайтесь там с
друзьями, раз в году проходите плановое обследование в медцентре.Читайте также:
