Вестибулярный нейронит
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Вестибулярный нейронит — часто ошибочно недиагностируемая патология, проявляющаяся внезапным острым системным головокруже- нием, тошнотой, рвотой, неустойчивостью при ходьбе и периферическим нистагмом. Вестибулярный нейронит часто протекает под маской разных заболеваний — мигрени, болезни Меньера, острых нарушений мозгового кровообращения и других. Вестибулярный нейронит довольно редко встречающаяся патология, которая может вызвать диагностические затруднения у врачей разных специальностей. Поскольку диагноз «вестибулярный нейронит» является преимущественно «диагнозом исключения», необходимо четко знать особенности клинической картины, течения и дифференциальной диагностики с другими схожими нозологиями. Диагностика заболевания требует совместной и слаженной работы врачей различного профиля: невролога, оториноларинголога, специалистов функциональной и лабораторной диагностики и параклинических служб. В связи с низкой осведомленностью о данном заболевании врачей разных специальностей ошибки в диагностике и лечении встречаются достаточно часто. В данной статье приводятся современные данные об этиологии, патогенезе, клиническом течении, осложнениях, диагностике и лечении данной патологии. В статье приводится клинический случай развития вестибулярного нейронита под маской ишемического инсульта в вертебро-базилярном бассейне как пример трудности дифференциального диагноза в клинической рутинной практике. На примере клинического случая рассматривается течение заболевания и возможные осложнения, которые могут иметь место при данной нозологии.
Ключевые слова
Об авторах
кафедра нервных болезней, психиатрии и наркологии; Благовещенск, Амурская область, Россия
ФГБОУ ВО Амурская ГМА Минздрава России
Россия
кафедра нервных болезней, психиатрии и наркологии; Благовещенск, Амурская область, Россия
Список литературы
1. Бронштейн А., Лемперт Т. Головокружение. пер. с англ. Е.В. Гузь; под ред. В.А. Парфёнова; предисл. Н.Н. Яхно. М.: ГЭОТАР-Медиа. 2010; 216 с. Bronshteyn A., Lempert T. Dizziness: a practical approach to diagnosis and management. translation from English. E.V. Guz; edited by V.A. Parfenov; preface by N.N. Yakhno. M.: GEOTAR-Media. 2010; 216 p. [in Russian].
2. Замерград М.В. Вестибулярный нейронит. РМЖ. 2008; 12: 1630. Zamergrad M.V. Vestibular neuritis. RMJ. 2008; 12: 1630. [in Russian].
3. Arbusow V., Schulz P., Strupp M., Dieterich M., Von Reinhardstoettner A., Rauch E., Brandt T. Distribution of herpes simplex virus type 1 in human geniculate and vestibular ganglia: implications for vestibular neuritis. Ann. Neurol. 1999; 46(3): 416–419.
4. Arbusow V., Theil D., Strupp M., Mascolo A., Brandt T. HSV-1 not only in human vestibular ganglia but also in the vestibular labyrinth. Audiol Neurootol 2001; 6(5): 259–262.
5. Baloh R.W., Ishiyama A., Wackym P.A., Honrubia V. Vestibular neuritis: clinicalpathologic correlation. Otolaryngol. Head. Neck. Surgery. 1996; 114(4): 586-592.
7. Brandt T. Phobic postural vertigo. Neurology. 1996; 46(6): 1515–1519.
8. Brandt T. Vertigo: Its Multisensory Syndromes. London, England: Springer. 2004. 9. Brandt T., Dieterich M. Phobischer Attacken Schwankwindel, ein neues Syndrom. Munch Med. Wochenschr. 1986; 128: 247–250.
9. Brandt T., Dieterich M., Strupp M. Vertigo and Dizziness: Common Complaints. London: Springer. 2005.
10. Brandt T., Strupp M., Arbusow V., Dieringer N. Plasticity of the vestibular system: central compensation and sensory substitution for vestibular deficits. Adv. Neurol. 1997; 73: 297–309.
11. Brill G. Acute labyrinthitis: a possible association with influenza. J. R. Coll. Gen. Pract. 1982; 32: 47-50.
12. Buchele W., Brandt T. Vestibular neuronitis—a horizontal semicircular canal paresis. Adv. Otorhinolaryngol. 1988; 42: 157–161.
13. Cnyrim C.D., Newman-Toker D., Karch C., Brandt T., Strupp M. Bedside differentiation of vestibular neuritis from central «vestibular pseudoneuritis». J. Neurol. Neurosurg. Psychiatry 2008; 79(4): 458–460.
14. Coats A.C., Herbert F., Atwood G.R. The air caloric test. Arch. Otolaryngol. 1976; 102: 343-354.
15. Cooksey F.S., Rehabilitation in vestibular injuries. Proceedings of the Royal Society of Medicine. 1946; 39(5): 273–278.
16. Cooper J.C., Mason R.L. Variability of air calorics vs water: statistical implications. Arch. Otolaryngol. 1979; 105: 113-115.
18. Davis L.E., Johnson R.T. Experimental viral infections of the inner ear. I. Acute infections of the newborn hamster labyrinth. Laboratory Investigation. 1976; 34(4): 349–356.
19. Davis L.E. Viruses and vestibular neuritis: review of human and animal studies. Acta Oto-Laryngologica, Supplement. 1993; 503: 70–73.
20. Denise Utsch Gonçalves, Lilian Felipe, Tânia Mara Assis Lima. Interpretation and use of caloric testing. Rev. Bras. Otorrinolaringol. 2008; 74(3): 440-446.
21. Dix M.R., Hallpike C.S. The pathology, symptomatology, and diagnosis of certain common disorders of the vestibular system. Proc. R. Soc. Med. 1952 Jun; 45(6): 341–354.
22. Eggers S.D., Zee D. Vertigo and Imbalance: Clinical Neurophysiology of the Vestibular System. Handbook of Clinical Neurophysiology. 2010; 9: 3-575.
23. Furuta Y., Takasu T., Fukuda S., Inuyama Y., Sato K.C., Nagashima K. Latent herpes simplex virus type 1 in human vestibular ganglia. Acta Otolaryngol. Suppl. 1993; 503: 85–89.
24. Greco A., Macri G.F., Gallo A., Fusconi M., De Virgilio A., Pagliuca G., Marinelli C., de Vincentiis M.. Is vestibular neuritis an immune related vestibular neuropathy inducing vertigo? J. Immunol. Res. 2014; 2014:459048. doi: 10.1155/2014/459048. Epub 2014 Jan 15.
26. Hillier S.L., Hollohan V., Vestibular rehabilitation for unilateral peripheral vestibular dysfunction. Cochrane Database of Systematic Reviews (Online) 2007; 4: CD005397.
27. Hirata Y., Gyo K., and Yanagihara N. Herpetic vestibular neuritis: an experimental study. Acta Oto-Laryngologica, Supplement. 1995; 519: 93–96.
28. Hirata Y., Sugita T., Gyo K., and Yanagihara N. Experimental vestibular neuritis induced by herpes simplex virus. Acta OtoLaryngologica, Supplement.1993; 503: 79–81.
29. Huang C.Y., Yu Y.L. Small сerebellar strokes may mimic labyrinthine lesions. Journal of Neurology, Neurosurgery, and Psychiatry. 1985; 48: 263-265.
30. Huppert D., Strupp M., Theil D., Glaser M., Brandt T. Low recurrence rate of vestibular neuritis: a long-term follow-up. Neurology. 2006 Nov 28; 67(10): 1870-1871.
31. Karlberg, Mikael L.-Å.; Magnusson, Måns. Treatment of acute vestibular neuronitis with glucocorticoids. Otology and Neurotology. 2011; 32(7): 1140–1143.
33. Mandala` M., Nuti D., Broman A.T., Zee D.S. Effectiveness of careful bedside examination in assessment, diagnosis, and prognosis of vestibular neuritis Arch. Otolaryngol. Head. Neck. Surg. 2008 Feb; 134(2): 164-169.
34. Matsuo T., Vestibular neuronitis—serum and csf virus antibody titer. Auris Nasus Larynx. 1986; 13(1): 11–34.
35. Mehra Y.N. Eletronystagmography: A study of caloric tests in normal subjects. J. Laryngol. Otol. 1964; 78:.520-529.
36. Nadol J.B. Jr. Vestibular neuritis. Otolaryngol. Head. Neck. Surg. 1995 Jan; 112(1): 162-172.
38. Riesco-MacClure J.S. Caloric tests: methods and interpretation. Ann. Otol. Rhinol. Laryngol. 1964; 73: 829-837.
39. Sekitani T., Imate Y., Noguchi T., Inokuma T. Vestibular neuronitis: epidemiological survey by questionnaire in Japan Acta Otolaryngol Suppl. 1993; 503: 9-12.
40. Shuknecht H., Kitarmuar K., Vestibular neuronitis. Annals of Otology, Rhinology, and Laryngology. 1981; 90: 1–19.
42. Strupp M., Arbusow V., Maag K.P., Gall C., Brandt T. Vestibular exercises improve central vestibulespinal compensation after vestibular neuritis. Neurology. 1998; 51(3): 838–844.
43. Strupp M., Brandt T., Current treatment of vestibular, ocular motor disorders and nystagmus. Ther. Adv. Neurol. Disord. 2009; 2(4): 223-239.
44. Strupp M., Zingler V.C., Arbusow V., et al. Methylprednisolone, valacyclovir, or the combination for vestibular neuritis. N. Engl. J. Med. 2004; 351(4): 354–361.
45. Walford P. An unusual epidemic [letter]. Lancet 1952; 1: 415
46. Walford P., Vertigo and influenza. B.M.J. 1949; 1: 821–822. 48. Walker M.F. Treatment of vestibular neuritis. Curr. Treat. Options. Neurol. 2009 Jan; 11(1): 41-45.
Вестибулярный нейронит
Вестибулярный нейронит (ВН) – представляет собой острое, чаще всего вирусное поражение вестибулярного ганглия, вестибулярных ядер и других ретролабиринтных структур.
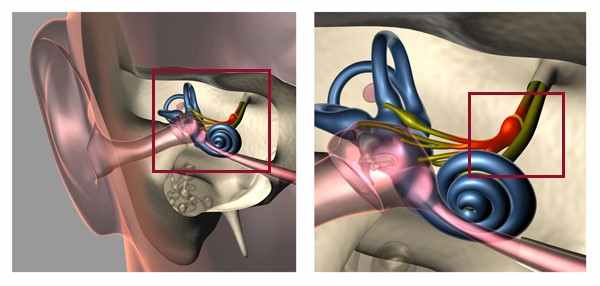
Схематическое изображение поражения вестибулярного нерва при ВН
Заболевание одинаково часто проявляется у лиц мужского и женского пола, чаще всего в возрасте около 40 лет.
Этиология и патогенез
ВН связан с заболеваниями инфекционно-аллергического и токсико-аллергического генеза (вирус простого герпеса 1-го типа, пищевые отравления, нарушения обмена веществ и др.), а также с заболеваниями неустановленной природы. В пользу вирусной этиологии ВН свидетельствуют нередкое развитие заболевания после перенесенной респираторной вирусной инфекции, эпидемический характер болезни с пиком заболеваемости, приходящимся на конец весны и начало лета, а также описанные в литературе случаи одновременного заболевания нескольких членов семьи. Роль вируса герпеса подтверждают случаи развития ВН при герпетическом энцефалите. Продолжительность клинических проявлений составляет в среднем от 1 недели до 3 месяцев, после чего болезнь бесследно исчезает и никогда более не повторяется.
Клиника
На фоне внезапно возникающего сильного головокружения выявляется горизонтально-ротаторный спонтанный нистагм, направленный в сторону пораженного уха, меняющий через несколько часов свое направление на обратное. Головокружение обычно усиливается при движениях головы и уменьшается при фиксации взора. Часто наблюдается осциллопсия –нечёткое зрительное восприятие окружающих предметов при выполнении пассивных или активных движениях головой вследствие нестабильности изображения на сетчатке. Резко нарушаются координация движений и равновесие: больной лежит на боку, соответствующем стороне, в которую направлен спонтанный нистагм. У подавляющего большинства пациентов отмечается тошнота (94%) и рвота (65%). Выраженность симптомов настолько пугают пациентов и их родственников, что практически все больные с ВН доставляются в стационар бригадой скорой медицинской помощи.
Слух не снижается, при неврологическом исследовании не выявляются симптомы, указывающие на поражение ствола или других отделов головного мозга. Приступ может продолжаться несколько часов и дней, затем его выраженность постепенно снижается, и обычно через 10-14 дней спонтанные признаки вестибулярной дисфункции проходят.
Диагностика
Основывается на типичной клинической картине заболевания: острое и относительно длительное (от нескольких часов до нескольких суток) головокружение, сопровождающееся неустойчивостью, горизонтальным или горизонтально-ротаторным спонтанным нистагмом с осциллопсией, тошнотой и рвотой. Диагноз можно подтвердить с помощью калорической пробы, выявляющей вестибулярную гипорефлексию или арефлексию на стороне поражения, теста импульсного движения головой
Техника выполнения теста заключается в следующем: пациента просят фиксировать свой взгляд на кончике носа врача, сидящего напротив него, после чего врач кладет руки на голову пациента и резким, внезапным движением ротирует ее вправо, а затем после некоторой паузы влево на 20°. В норме глаза пациента остаются фиксированными объекте наблюдения (кончике носа врача). При нарушения вестибулярной функции глаза пациента поворачиваются вместе с головой, а затем взор возвращается на объект (в данном случае патология у пациентки слева) и шагающей пробы Фукудо.
Косвенные признаки ВН можно выявить при использовании высокопольной магнитно–резонансной томографии головного мозга с гадолинием.
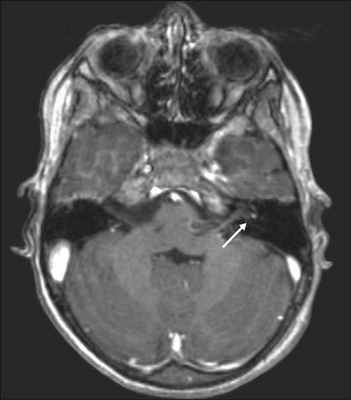
Усиленный МР-сигнал от левого вестибулярного нерва у пациента с ВН (МРТ с контрастированием, гадолиний)
Лечение
Основными направлениями терапии пациентов с ВН является уменьшение головокружения, тошноты и рвоты и ускорение вестибулярной компенсации. Симптоматическое лечение включает использование вестибулярных супрессантов: дименгидрината (драмин), метоклопрамида (церукал), бензодиазепиновых транквилизаторов (диазепам) или фенотиазинов (тиэтилперазин). При рвоте используют парентеральный путь введения препаратов. Вестибулярные супрессанты рекомендуют использовать не более 3 дней, поскольку они замедляют вестибулярную компенсацию. Установлено, что у больных с ВН применение в первые трое суток заболевания метилпреднизолона (в начальной дозе 100 мг с последующим снижением дозы на 20 мг каждые трое суток) приводит к более высокой частоте восстановления вестибулярной функции через год с момента заболевания.
Также рекомендуется проведение вестибулярной гимнастики, включающей упражнения, при которых движения глаз, головы и туловища приводят к сенсорному рассогласованию.
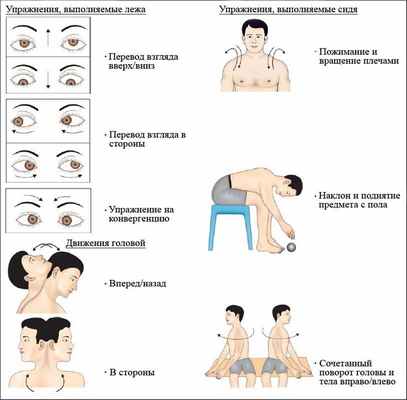
Упражнения для вестибулярной реабилитации (Сawthorne-Сooksey, 1940)
Для ускорения вестибулярной компенсации в сочетании с вестибулярной гимнастикой можно использовать бетагистин до 48 мг/сутки в течение 1 месяца и более. Также патогенетически оправдано применение нейромидина по схеме 20 мг 3 раза в день в течение двух месяцев.
Вестибулярный нейронит
Вестибулярный нейронит (ВН) — заболевание периферического отдела вестибулярной системы. Характеризуется острым возникновением сильного системного (вращательного) головокружения и выраженным нарушением равновесия, которые сопровождаются тошнотой и рвотой.
ВН занимает третье место среди всех причин периферического головокружения после доброкачественного пароксизмального позиционного головокружения (ДППГ) и болезни Меньера и первое место среди причин вращательного головокружения длительностью более 24 часов.
Ежегодная частота встречаемости ВН составляет от 3,5 до 15,5 человек на 100 000 населения. Заболеванию подвержены как мужчины, так и женщины, пик ВН приходится на 40-50 лет.
Этиология
Предполагается, что ВН связан с заболеваниями инфекционно-аллергического и токсико-аллергического генеза (вирус простого герпеса 1 типа, пищевые отравления, нарушения обмена веществ и др.), однако в некоторых случаях триггерный фактор остается невыявленным. Теорию вирусной этиологии заболевания поддерживает статистика: ВН часто возникает после перенесенной острой респираторной вирусной инфекции, а также на пике ОРВИ в зимне-весенний период.
Патогенез
В норме (от вестибулярных рецепторов в покое) по вестибулярным нервам идет одинаковый в обе стороны сенсорный сигнал. Он передается на ядра ствола мозга через вестибулярные нервы. При ВН патологический процесс снижает сигнал с пораженной стороны, вызывая асимметрию в тонусе ядер ствола мозга. Это ведет к возникновению глазодвигательных нарушений (нистагм — непроизвольные колебательные движения глаз), нарушению восприятия (вращательное головокружение), постуральным нарушениям (нарушение равновесия в покое и при движении), вегетативным нарушениям (тошнота, рвота).
Симптомы и течение заболевания
Для ВН характерно монофазное течение — острое или подострое начало с последующим стиханием симптомов. Продолжительность клинических проявлений составляет в среднем от 1 недели до 3 месяцев (максимальные проявления — от нескольких дней до нескольких недель), после чего болезнь бесследно исчезает. Вероятность рецидива ВН составляет 2-5%.
Заболевание начинается с сильного головокружения, сопровождающегося нистагмом определенного вида. Головокружение усиливается при движениях головы и уменьшается при фиксации взора. В 78% случаев оно появляется внезапно, у 22% больных за 1-2 дня до дебюта заболевания отмечаются явления в виде неустойчивости и легкого нарушения координации движений. Часто наблюдается осциллопсия — нечеткое зрительное восприятие окружающих предметов при выполнении пассивных или активных движений головой вследствие нестабильности изображения на сетчатке. Резко нарушаются координация движений и равновесие. Почти у всех пациентов отмечается тошнота, у 65% — рвота.
В течение первых суток пациент лежит в постели — малейшие движения головой провоцируют тошноту, рвоту. На 2-5-е сутки больной способен перемещаться в пределах комнаты (палаты), однако сохраняется шаткость походки, а резкие движения головой или ходьба на большие расстояния провоцируют возникновение тошноты. На 10-14-е сутки пациент жалуется на «тяжесть» в голове, утомляемость, но в целом чувствует себя здоровым и может вернуться к привычному образу жизни.
В первые дни развития заболевания головной мозг «понимает», что вестибулярный аппарат транслирует неверный сенсорный сигнал: здоровый лабиринт всегда находится в активном состоянии, другой (пораженный) — угнетен, что интерпретируется мозгом как постоянное вращение в здоровую сторону. Поскольку восстановить проведение по пораженному вестибулярному нерву в короткие сроки невозможно, головной мозг блокирует активность здорового лабиринта, выравнивая потоки сенсорных сигналов от обоих вестибулярных аппаратов. По мере восстановления вестибулярного нерва система контроля возвращается в исходное, здоровое состояние.
Диагностика
В подавляющем большинстве случаев диагностика основывается на типичной клинической картине. Диагноз можно подтвердить с помощью видеонистагмографии (регистрация движения глазных яблок при выполнении ряда тестов), теста импульсного движения головой (тест, оценивающий функциональность сразу 6 полукружных каналов — составляющей внутреннего уха, отвечающего за координацию) и пробы Фудуко (маршевая проба, в ходе теста оценивается отклонение пациента от первоначального положения). Кроме этого, у пациентов с ВН выявляется спонтанный горизонтально-ротаторный нистагм, усиливающийся при взгляде в сторону здорового уха.
Другие тесты и исследования, в том числе аудиометрия (исследование слуха) и МРТ головного мозга, выполняются по показаниям, для исключения других причин головокружения.
Дифференциальная диагностика
ВН дифференцируют (различают) также с лабиринтитом, болезнью Меньера, ДППГ, невриномой (опухолью) VIII пары черепных нервов, рассеянным склерозом, инсультом, вестибулярной мигренью.
Лечение вестибулярного нейронита
Основные направления терапии пациентов с ВН — уменьшение головокружения, тошноты и рвоты (симптоматическое лечение) и ускорение вестибулярной компенсации.
Симптоматическое лечение включает использование лекарств, подавляющих вестибулярную функцию: антигистаминных средств (дименгидринат); бензодиазепиновых транквилизаторов (диазепам); противорвотных средств (метоклопрамида гидрохлорид, тиэтилперазин).
Симптоматическое лечение рекомендуют использовать не более 3 дней, поскольку оно замедляет вестибулярную компенсацию, что ведет к длительно сохраняющемуся головокружению.
Эффективность глюкокортикостероидов, которые ранее активно использовались у пациентов с ВН, в настоящее время ставится под сомнение. Мы не рекомендуем их применять, так как у таких пациентов нет убедительных доказательств ускорения восстановления вестибулярного нерва.
Несмотря на предположительную вирусную этиологию ВН, связанную, в частности, с вирусом простого герпеса 1 типа, применение противогерпетических препаратов также не ускоряет процесса выздоровления, и они не должны использоваться в лечении ВН.
Для лечения ВН не рекомендованы пирацетам, трентал, мексидол, актовегин, кавинтон, глицин и прочие лекарства с недоказанной эффективностью.
Примерно с третьего дня заболевания пациентам с ВН рекомендуется вестибулярная гимнастика — упражнения, ускоряющие компенсаторные процессы, от более простых к более сложным. Это упражнения на фиксацию взора, тренировку глазодвигательных реакций, на удержание равновесия в различных позах стоя и в движении.
Как происходит лечение вестибулярного нейронита в клинике Рассвет?
При подозрении на ВН мы отправляем пациента в научно-исследовательские или специализированные частные центры, с которыми сотрудничает наша клиника, — для полноценного обследования, лечения и реабилитации.
Вестибулярный нейронит
Синдром протекает в виде эпизодических сильных головокружений, нарушения равновесия, имеет тенденцию к хронизации. Восстановление функции вестибулярного аппарата может занимать 7-14 дней.
Впервые о вестибулярном нейроните было написано еще в 1909 году Эриком Руттином, но подробно проанализирован клиницистами лишь в начале 1924 г.
Заболевание развивается в возрасте 25-60 лет и все чаще становится поводом обращения к неврологу.
Учитывая, что эпизод головокружения длится около 2-3 часов, больные нуждаются в охранительном режиме и внимании со стороны близких.
Причины
На настоящий момент достоверно определить причины развития вестибулярного нейронита не представляется возможным ввиду широкого клинического спектра и вариаций течения на фоне иных патологических процессов.
Принято полагать, что избирательное поражение вестибулярного нерва может быть вызвано следующими факторами:
- Осложнения ОРВИ, грипп;
- герпесная инфекция;
- воспалительные процессы различной локализации;
- осложненный отит;
- менингит;
- энцефалопатии.
Инфекционную теорию возникновения синдрома подтверждают факты заболеваемости среди близких родственников в семье за один временной промежуток. Но жизнеспособна и теория, что вестибулярному нейрониту предшествуют инфекционно-аллергические заболевания, при которых вирусы запускают местный аутоиммунный процесс.
Описаны случаи развития синдрома токсико-метаболической природы на фоне длительной терапии препаратами аминогликозидного ряда; отравления; интоксикации в результате органных патологий.
В каждом случае важно правильно установить причину развития заболевания.
Симптомы
Синдром вестибулярного нейронита отличается монофазным течением с острым или подострым началом, а также постепенным завершением симптомов спустя несколько часов. Воспаление обычно охватывает верхнюю ветвь нерва, поражение нижней ветви случается намного реже. При этом слуховой нерв не повреждается и остается интактным.
Клинические проявления сохраняются до месяца, иногда трех месяцев, после чего исчезают до очередного приступа.
Основные симптомы:
- головокружение с нистагмом глаз в сторону здорового уха;
- усиление головокружения при движении головой;
- тошнота, рвота;
- шаткость походки (дискоординация)
- осциллопсия (нестабильное изображение на сетчатке глаза);
- утомляемость;
- тяжесть в голове, ощущение разбитости;
- в позе Ромберга - отклонение тела в сторону больного уха;
- отсутствие нарушения слуха и шума (тиннитуса) в ушах.
Чаще всего развитие нейронита внезапное, но встречаются случаи предвестников в виде легкого расстройства координации, неустойчивости на протяжении 1-3 дней до начала настоящего приступа. Клиницисты отмечают, что появление предвестников не всегда влечет наступление истинного приступа. Это требует наблюдения и дифференциальной диагностики.
Выделяют две формы вестибулярного нейронита:
- Острый — через полгода может пройти бесследно. В противном случае происходит хронизация процесса.
- Хронический — наблюдается периодическое головокружение и неустойчивость.
Рецидив возникает в 5-7% случаев, но при хроническом течении приступы случаются чаще.
Диагностика
Затруднена ввиду частого наличия синдрома головокружения и рвоты при многих заболеваниях.
Чтобы определиться с дальнейшей тактикой ведения пациента, назначают неврологические пробы для оценки функции вестибулярного аппарата - калорическая проба (считывание амплитуды глазных яблок при орошении уха холодной и теплой водой поочередно); проба Ромберга; изучают клинический анамнез, предшествующие события: перенесенные инфекции, обострение герпеса, травмы головы, менингоэнцефалит.
Пациентов с вестибулярным нейронитом обследуют, наблюдают в рамках диспансерного учета у невролога, отоларинголога. Проводят магнитно-резонансную томографию с контрастированием, где выявляются косвенные признаки поражения вестибулярного нерва.
При необходимости для консультации привлекают врачей других специальностей.
Обязательно участие врача-отоларинголога для уточнения состояние уха и его структуры.
Основная цель диагностики - определить возможную причину патологии и начать лечение синдрома и фоновой патологии.

Особенности дифференциальной диагностики
Диагностический поиск важен для определения дальнейшей тактики ведения больных с вестибулярным нейронитом.
Синдром дифференцируют с симптомами острого лабиринтита; менингита; пароксизмами при вестибулярной мигрени; системными специфическими инфекциями; болезнью Меньера; ишемической атакой или синдромом позвоночной артерии.
Характерные отличия заболеваний от нейронита:
- Острый лабиринтит часто развивается на фоне отита.
- Очень сложно отличить нейронит от впервые возникших эпизодов болезни Меньера, так как симптомы дебюта схожи, но в ходе развития заболевания нарастают характерные для болезни Меньера проявления: шум в ушах, распирание в ухе, тугоухость.
- Мигренеподобные состояния и истинную мигрень отличает не характерная для вестибулярного нейронита головная боль, преимущественно в задней части головы, висках.
- При транзиторной ишемической атаке неврологические симптомы через определенное время стихают навсегда.
- При синдроме позвоночной артерии головокружения менее выражены и непродолжительны.
Лечение
Первые дни больному показан постельный режим, так как любое движение головой усиливает головокружение и вызывает приступ рвоты. На 3-5 сутки пациент уже может перемещаться в пределах комнаты, но неуверенность походки все еще сохраняется. В этом время важно избегать резких движений головой во избежание болевого синдрома и головокружения с тошнотой. Через 2 недели больной окончательно восстанавливается и чувствует себя хорошо.
В дальнейшем терапия направлена на устранение основной патологии, уменьшение головокружений и купирование нарушений функции вестибулярного аппарата.
Чаще всего к терапии подключают вестибулосупрессоры для устранения головокружения и транквилизаторы диазепиновой группы (седативный эффект).
Сильная рвота и тошнота препятствует нормальному всасыванию препаратов, поэтому предлагается их внутривенное или внутримышечное введение.
Продолжительность лечения определяется сохранностью симптомокомплекса, однако препараты этих групп рекомендуется использовать только в острый период и не более 3-4 дней (например, прием вестибулосупрессоров угнетает компенсаторные возможности вестибулярного аппарата).
Вестибулярная компенсация наступает у большинства пациентов, если к терапии подключают гормональные препараты в высоких дозах.
Для ускорения восстановления вестибулярной функции рекомендована вестибулярная гимнастика, при комплексных и регулярных занятиях уменьшаются ощущения головокружения и неустойчивость.
Прогноз
Прогноз при вестибулярном нейроните благоприятный, но полное восстановление состоятельности вестибулярного аппарата наблюдается лишь у 45-50%, у 25-30% восстановление частичное.
У группы лиц с осложненным неврологическим анамнезом, органическим поражением головного мозга и ЦНС даже частичная компенсация не всегда возможна.
В большинстве случаях нарушение вестибулярной функции не доставляет пациентам никакого дискомфорта в повседневной жизни, кроме приступов головокружения, и не приводит к инвалидизации.
Вестибулярный нейронит и лабиринтит
Вестибулярный нейронит, также известен как лабиринтит, связывается с вирусным или постинфекционным воспалительным поражением вестибулярной порции VIII пары черепных нервов.
Вестибулярный нейронит характеризуется быстрым началом с выраженного стойкого головокружения, тошноты, рвоты и неустойчивости при ходьбе. Данные объективного осмотра соответствуют острому поражению периферических отделов вестибулярного анализатора: спонтанный вестибулярный нистагм, положительный тест «импульсного поворота головы» (или «толчкообразного поворота головы») и шаткость при ходьбе без потери способности ходить. При изолированном вестибулярном нейроните, слух не нарушается; при сочетании синдром с односторонней потерей слуха, синдром называется лабиринтитом.
Диагноз вестибулярного нейронита обычно основан на клинических данных. Клиническая картина кровоизлияния в мозжечок или инфаркта мозжечка может быть сходной с вестибулярным нейронитом, потому, для исключения этих состояний требуется проведение нейровизуализации.
Пациенты с вестибулярным нейронитом обычно описывают у себя тяжёлые вестибулярные симптомы, которые сохраняются несколько дней, с последующим уменьшением выраженности симптомов, восстановлением чувства равновесия. Терапия кортикостероидами может ускорить восстановление пациентов.
Синдром Рамсея-Ханта
Развитие синдрома Рамсея-Ханта (поражение коленчатого узла вирусом опоясывающего герпеса) с активацией латентной герпетической инфекции коленчатого узла.
Кроме острого головокружения и/или потери слуха, у пациентов развиваются парез мимических мышц на стороне поражения, боль в ухе, пузырьковые высыпания в области ушной раковины и наружного слухового прохода.
Возможно лечение кортикостероидами или ацикловиром, однако, эффективность этих методов не доказана (Sweeney C. J. Gilden D. H. 2001).
Болезнь Меньера
Болезнь Меньера — периферическое вестибулярное расстройство, связанное с повышенным давлением эндолимфы, что вызывает приступы дисфункции структур внутреннего уха.
У пациентов, страдающих болезнью Меньера возникают спонтанные приступы головокружения, которые продолжаются от нескольких минут до нескольких часов; обычно сопровождаются односторонним шумом в ушах, снижением слуха, ощущением распирания в ухе. Головокружение, связанное с болезнью Меньера часто тяжёлое и сочетается с тошнотой и рвотой, функционально значимыми нарушениями равновесия. Нарушения равновесия могут сохраняться в течение нескольких дней. При обследовании во время приступа часто выявляется горизонтально-торсионный нистагм.
Диагноз болезни Меньера устанавливается на основании анамнеза. Диагноз подтверждают снижение слуха, преимущественно на звуки низкой частоты, выявляемое при аудиометрии и одностороннее уменьшение вестибулярного ответа при электронистагмографии.
Обострения болезни Меньера могут продолжаться несколько месяцев — несколько лет, во время которых, ухудшение состояния отмечается несколько дней. Развитие ремиссии может быть спонтанным или вызванным лечением, после ремиссии возможны рецидивы состояния.
Сотрясение лабиринта — травматическое повреждение периферических отделов вестибулярного анализатора вследствие прямого травматического воздействия на головной мозг. Оно также возникает вследствие внезапного ускорения головы, не обязательно связанного с прямым воздействием. Более тяжёлые случаи связаны с повреждением кохлеарных и/или вестибулярных структур при поперечных переломах пирамидки височной кости. В этих случаях одновременно с головокружением возникает нейросенсорная тугоухость и отмечается гематотимпанум.
Симптомы головокружения, тошнота и рвота, нарушения равновесия максимально выражены в начале заболевания и уменьшаются в течение последующих дней или месяцев, в зависимости от тяжести травмы.
Для лечения приступов болезни Меньера умеренно эффективны диуретики и Бетагистин. Доказательства эффективности лекарств достаточно слабы, в исследованиях указывается на безопасность бетагистина (Rosenbaum A. Winter M. 2017,2018).
Эффективность введения кортикотстероидов в барабанную полость не подтверждена (Chuang-Chuang Á, Baeza M. A. 2017)
Перилимфатическая фистула
Нечастое осложнение черепно-мозговой травмы, баротравмы или подъёма тяжестей, во время которых развивается фистула в слуховой капсуле, позволяющая передавать изменения артериального давления на рецепторы макулы и купулы полукружного канала. Это объясняет развитие головокружения и/или снижения слуха при чихании, подъёме тяжестей, натуживании, кашле или под действием громких звуков. Наконец, так называемый феномен Туллио, развивается вследствие давления, вызванного звуковыми волнами, которые вследствие патологических изменений могут распространяться к структурам внутреннего уха.
Установление диагноза затруднительно, поскольку клинические исследования не чувствительны к этому состоянию. Компьютерная томография (КТ) может выявить скопление жидкости в области углубления улиткового окна. Лечение первоначально сводится к постельному режиму, поддержанию приподнятого положения головы, исключения физической нагрузки/натуживания; неэффективность лечения в течение нескольких недель консервативной терапии является показанием к хирургическому закрытию дефекта. Рецидивы отмечаются в 10% случаев.
Синдром дегисценции костной стенки верхнего полукружного канала (ДВПК)
Кость, окружающая верхние отделы верхнего полукружного канала истончается или полностью разрушается, что создаёт условия для распространения давления во внутреннее ухо. Головокружение провоцируется кашлем, чиханием и манёвром Вальсальвы. Во время коротких эпизодов головокружения пациенты могут испытывать тошноту и неустойчивость.
При этом состоянии, громкие звуки могут вызывать головокружение (феномен Туллио), поскольку давление, вызванное звуковыми волнами, вследствие патологических изменений распространяется во внутреннее ухо. Этот феномен можно подтвердить при помощи вестибулоокулярного рефлекса, в ответ на звук щелчка (цервикальных вестибулярных миогенных вызванных потенциалов (ВМВП)), обычно имеющего высокую амплитуду и низкий порог у пациентов по сравнению с контрольной группой. Другим диагностическим признаком этого состояния является кохлеарная гиперчувствительность. У отдельных пациентов отмечается снижение слуха с разностью звукопроводимости между воздухом и костью по данным аудиометрии. В одном описании клинического случая описывается ротаторный ножковый нистагм, который был синхронизирован с пальпируемым пульсом и подавлялся манёвром Вальсальвы или переходом пациента в горизонтальное положение.
Несмотря на то, что это состояние выявляется всё чаще, оно может оставаться нераспознанным. Диагноз может быть установлен при оценке височной кости на КТ высокого разрешения. У отдельных пациентов возможно улучшение вследствие хирургического устранения анатомического дефекта.
Вестибулярная пароксизмия
Синдром, проявляющийся кратковременными приступами головокружения, продолжительностью от одной до нескольких секунд, которые возникают несколько раз в день (Hüfner K, Barresi D, 2008). У ряда пациентов приступы спонтанные, у других — провоцируются движением головы или другими видами активности. Общими признаками при оценке являются развитие нистагма при гипервентиляции, а также — лёгкие вестибулярные нарушения при проведении калорической пробы, а также признаки нейроваскулярного конфликта по данным МРТ головного мозга. Патогенетическая роль нейроваскулярного конфликта неоднозначна, сходные результаты визуализации могут выявляться и у бессимптомных пациентов. Получены данные, что карбамазепин или окскарбазепин уменьшают тяжесть и частоту симптомов, по меньшей мере у части пациентов. Сообщается об эффективности хирургической декомпрессии у пациентов, которые не испытывают улучшения от консервативного лечения или не переносят его.
Синдром Когана
Аутоиммунное заболевание, которое приводит к развитию интерстициального кератита и нарушениями в кохлеовестибулярной системе.
У пациентов развиваются меньероподобные приступы, включающие головокружение, атаксию, тошноту, рвоту, шум в ушах и снижение слуха. Вестибулярная дисфункция также может вызывать осциллопсию, которая проявляется ощущением движения объектов назад и вперёд после резкого движения головой из стороны в сторону. Калорическая проба часто выявляет отсутствие вестибулярных нарушений.
Состояние может потребовать лечения системными стероидами или другими иммуносупрессантами.
Рецидивирующая вестибулопатия
Рецидивирующая вестибулопатия — описательный диагноз, который используется для пациентов страдающих от спонтанных эпизодов головокружения, не связанных с отологическими жалобами (например, снижением остроты слуха, шумом в ушах, ощущением распирания в ухе) и мигренозными признаками. Симптомы часто включают тошноту, рвоту и нарушения равновесия. Головокружения могут возникать нечасто, например, каждый год — каждые два года. Головокружения регрессируют и состояние пациентов возвращается к норме без последствий.
Патофизиология рецидивирующей вестибулопатии не установлена. Состояние рассматривается как следствие вестибулярных нарушений на неопределённом уровне. Отдельные случаи имеют семейный характер. Это расстройство может иметь общие аспекты с вестибулярной мигренью.
Вестибулярная шваннома
Вестибулярная шваннома (невринома слухового нерва) — по причине медленного роста опухоли, небольшие нарушения симметрии вестибулярной афферентации компенсируются центральной нервной системой, и пациенты не испытывают выраженного головокружения. Единственным признаков поражения вестибулярных структур может быть ощущение движения или наклона головы. Вероятной причиной обращения пациента за медицинской помощью может быть одностороннее снижение слуха.
Токсическое действие аминогликозидов
Отдельные представители группы аминогликозидов, особенно гентамицин, оказывают избирательное вестибулотоксическое действие приблизительно у 10% пациентов, получающих препараты внутривенно, вызывая периферическое поражение вестибулярных структур без ухудшения слуха, преимущественно воздействуя на волосковые клетки внутреннего уха (Leis J. A. Rutka J. A. 2015).
Ввиду симметричного поражения периферических отделов вестибулярной системы, не возникает нарушения равновесия в вестибулярной импульсации, поступающей в центральную нервную систему, и, поэтому, пациент не испытывает головокружение. У пациентов может отмечаться осциллопсия (иллюзия движения окружающей среды вперёд и назад) при движении головы, что указывает на нарушение вестибулоокулярного рефлекса. Двустороннее поражение структур вестибулярного анализатора сочетается с отклонениям результатах теста «импульсного поворота головы» в обоих горизонтальных направлениях, а также, с уменьшением остроты зрения во время встряхивания головы, этот может быть зафиксировано в калорической и поворотных пробах. Тяжёлое двустороннее поражение периферических отделов вестибулярного анализатора приводит к хроническому нарушению равновесия и осцилопсии.
Установлена генетическая предрасположенность к развитию токсического действия гентамицина, связанная с носительством отдельных вариантов митохондриального гена MT-RNR1 (Dean L. 2018, Igumnova V. Veidemane L. 2019).
Средний отит
Средний отит может сопровождаться вестибулярными нарушениями. Несистемное головокружение развивается чаще, чем системное, однако, серозный и гнойный лабиринтит могут осложнять течение среднего отита, вызывая выраженное головокружение. У пациентов с острым двусторонним лабиринтитом головокружению часто сопутствуют лихорадка, снижение слуха, тошнота и рвота. Пациентам требуется госпитализация и внутривенное введение антибиотиков.
Если воздействие на колезок вызывает головокружение у пациента с отитом, показано проведение КТ сканирование височной кости для исключения фистулы костного лабиринта.
Читайте также:
